
Choroby układu
pozapiramidowego

Rola układu
pozapiramidowego
• Udział w regulacji napięcia
mięśniowego
• Udział w koordynacji i modulacji
ruchów
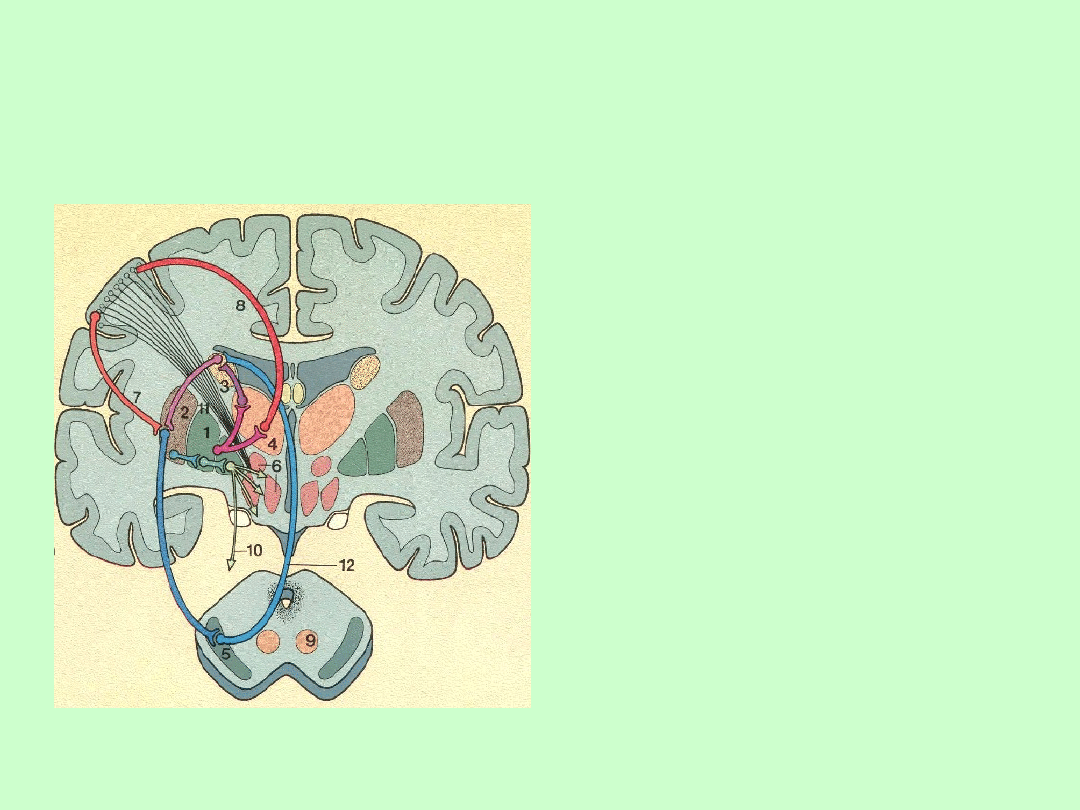
Schemat układu
pozapiramidowego
• 1 gałka blada
• 2 skorupa
• 3 jądro ogoniaste
• 4 wzgórze
• 5 istota czarna
• 6 jądro niskowzgórzowiowe
• 7- 8 połączenie z korą
• 9 jądro czerwienne
• 10 połączenia z rdzeniem
• 11 droga piramidowa
• 12 połączenia pomiędzy
jądrami

Typowe choroby układu
pozapiramidowego:
• Choroba Parkinsona
• Drżenie samoistne
• Pląsawica duża (ch.
Huntingtona)
• Dystonia
• Choroba tików
• Zespół niespokojnych nóg
Choroba Parkinsona
zespół zaburzeń ruchu
(parkinsonizm)
bradykinezja
sztywność mięśni
drżenie spoczynkowe
zaburzenia postawy ciała
objawy poza-ruchowe
wegetatywne
intelektualne
psychiczne
choroba Parkinsona - ogólna charakterystyka
schorzenie neurodegeneracyjne
zanik neuronów dopaminergicznych istoty czarnej pnia
mózgu
typowy początek w 6. i 7. dekadzie życia
powolny postęp
etiologia wieloczynnikowa
leczenie wyłącznie objawowe
Średni wiek zachorowania - 62,4
lat (21 – 80 r.ż.)
tzw. ch. Parkinsona o wczesnym
początku
21 – 40 r.ż.
około 10%
parkinsonizm młodzieńczy
<
21 r.ż.
wiek
zachorowania
Choroba Parkinsona
rozpowszechnienie
1,5 – 3,0 ‰
w populacji w wieku 50 lat
50/ 100
000
w populacji w wieku 75 lat
600/ 100
000
prawdopodobnie 40% nigdy nie
zdiagnozowanych
10% mylnie zdiagnozowanych
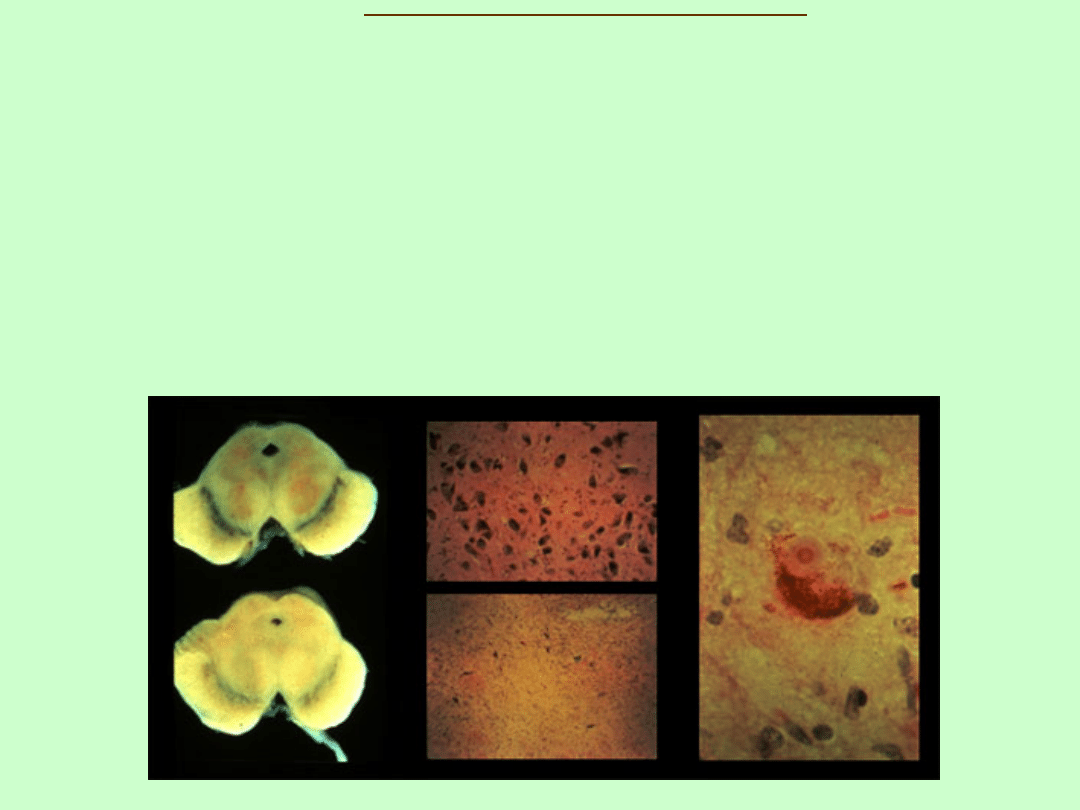
ch. Parkinsona - patologia
- ubytek neuronów dopaminergicznych części zbitej istoty
czarnej
(substantia nigra pars compacta, SNpc),
widoczna depigmentacja SN śródmózgowia
(w bad.
mikroskopowym i MRI)
60-70% ubytek neuronów DA przy wystąpieniu pierwszych
objawów
- obecność tzw. ciał Lewy’ego (LB, wtręty cytoplazmatyczne
złożone głównie z α-synukleiny w SN i innych częściach
mózgu) /nie jest regułą/

patogeneza - geny choroby Parkinsona
gen białko / lokacja
dziedziczenie populacje
PARK1
mutacja α-synukleiny
AD
włoska, grecka,
niemiecka
PARK2
parkinina
AR
różne
PARK3
2p 13 AD cz.p.
różne
PARK4 triplikacja α-synulkeiny AD cz.p.
amerykańska (Iowa)
PARK5
UCHL1 AD
niemiecka
PARK6
PINK1 AR
włoska
PARK7
DJ-1
AR
duńska
PARK8
12p 11.2-q13.1 AD cz.p.
japońska
PARK10
1p32
AD
islandzka
PARK11 2q36-37*
sporad. amerykańska
*niekiedy z równoczesną mutacją genu parkininy
AD
- autosomalnie dominujące,
AR
- autosomalnie recesywne,
cz.p.
- częściowa penetracja genu
UCHL1 - Ubiquitin carboxyterminal hydrolase L1
PINK1 - kinaza białka mitochondrialnego
DJ-1
- białko o nieznanej funkcji
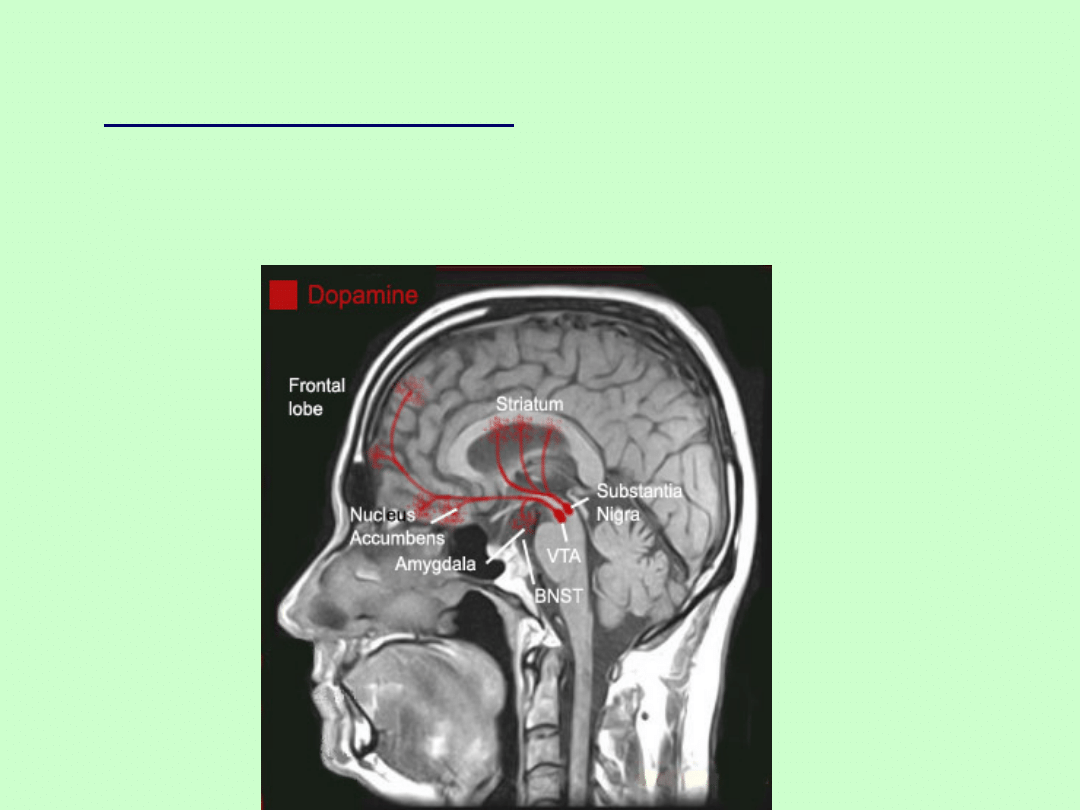
Dopamina (DA)
- główny neuroprzekaźnik w kontroli ruchu
receptory dopaminergiczne OUN : D1,
D2
ch. Parkinsona -
symptomatologia
bradykinezja -
spowolnienie i zubożenie ruchu,
mikrografia, maskowatość twarzy, zaburzenia mowy,
chód małymi szurającymi krokami, napady
bezruchu,
brak balansowania rękami przy chodzeniu,
zwolnienie aktywności codziennego życia
sztywność mięśni -
objaw koła zębatego, bóle

ch. Parkinsona - symptomatologia c.d.
drżenie
- spoczynkowe - największe w spoczynku,
- mniejsze lub nieobecne w ruchu i przy
czynnościach precyzyjnych,
- czasem nietypowe (pozycyjne i kinetyczne)
zaburzenia postawne
- trudności z utrzymaniem równowagi
- trudności z wstawaniem
- pochylona sylwetka ciała
- zgięciowe ustawienie kończyn
- upadki


ch. Parkinsona - symptomatologia c.d.
zaburzenia wegetatywne
- zaparcia, zaburzenia funkcji pęcherza
moczowego,
- ortostatyczne spadki ciśnienia tętniczego
- obfite pocenie
- nadmierne ślinienie i/lub suchość w ustach
- zaburzenia połykania
- zaburzenia erekcji
- zaburzenia termoregulacji
upośledzenie węchu, parestezje
zaburzenia snu i rytmu dobowego
ch. Parkinsona - symptomatologia c.d
objawy intelektualne
• bradyfrenia (otępienie typu podkorowego)
• upośledzenie orientacji wzrokowo-
przestrzennej
objawy psychiczne
• depresja
• lęk
• psychoza polekowa
Obraz kliniczny i przebieg choroby
Parkinsona
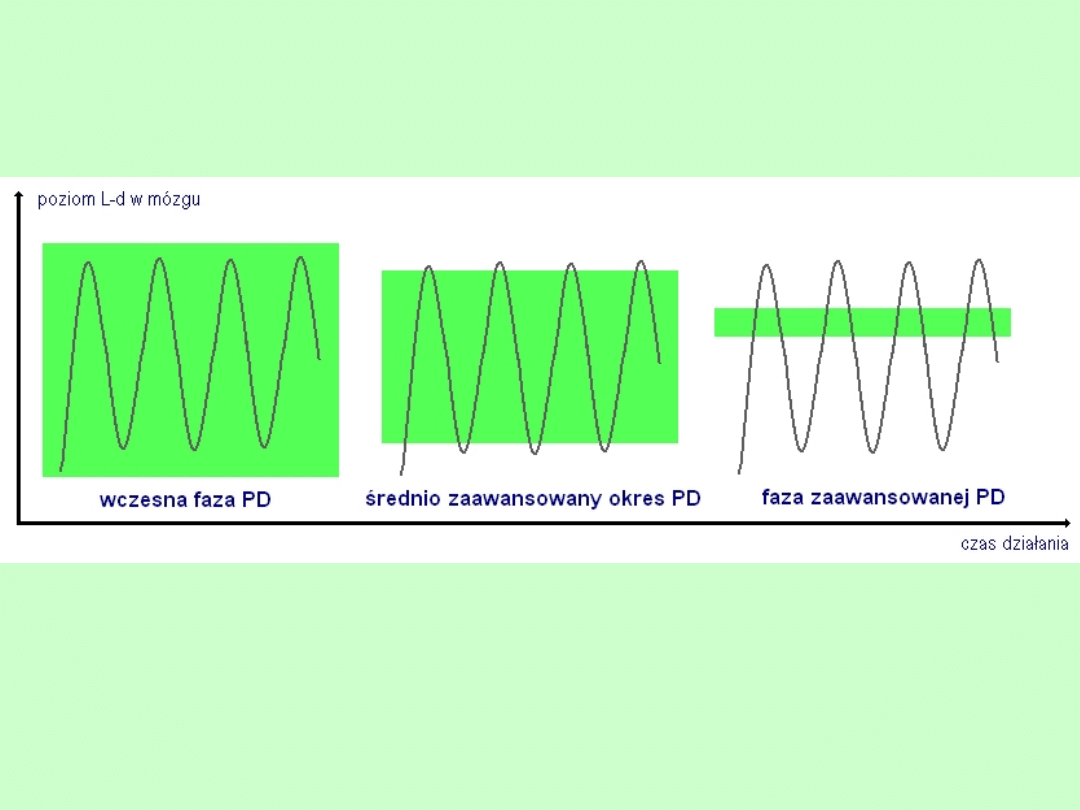
Inne charakterystyczne cechy PD
• Asymetryczny początek i zaznaczona asymetria
nasilenia objawów do późnej fazy
• Fluktuacje:
- zespół ON-OFF (z. przełączeń)
- „wearing of”: objawy końca dawki, nocna akinezja
• Objaw „freezing” (zamarzanie – zaburzenia
chodu)
• Kinezja paradoksalna
choroba Parkinsona -
diagnostyka
- obecność zespołu parkinsonowskiego
- wykluczenie innych czynników powodujących
parkinsonizm → leki, zatrucia, uszkodzenia OUN
- wyraźna początkowa poprawa po L-dopie
- badania neuro-obrazowe (CT, MRI, DAT SCAN)

występowanie parkinsonizmu
• samoistna choroba Parkinsona 80%
• poneuroleptyczny 9%
• naczyniopochodny 5%
• inne schorzenia zwyrodnieniowe 5%
• toksyczno-pochodny - bardzo rzadko
• pourazowy - bardzo rzadko

diagnostyka różnicowa idiopatycznej choroby
Parkinsona
z uwzględnieniem rzeczywistych i rzekomych zespołów
parkinsonowskich
- porażenie nadjądrowe postępjące (PSP)
(upośledzenie skojarzonego ruchu oczu w osi pionowej, dystoniczne
ustawienie głowy i szyi, szybka utrata równowagi, dysfagia)
- zanik wieloukładowy (MSA)
(dysautonomia, objawy móżdżkowe, szybka utrata równowagi,
dysfagia)
- zwyrodnienie korowo-podstawne (CBD)
(apraksja kończynowa, korowe zaburzenia czucia, nietypowe
drżenie, szybkie otępienie)
- choroba rozsianych ciał Lewy’ego (LBD)
(otępienie z fluktuacjami, objawy psychotyczne, nadwrażliwość na
neuroleptyki i leki p-parkinsonowskie)
- choroba Alzheimera (AD)
(otępienie jako syndrom pierwszoplanowy)
- parkinsonizm polekowy
(wywiad, nietypowe drżenie, nieobecność asymetrii)

diagnostyka różnicowa idiopatycznej choroby
Parkinsona
z uwzględnieniem rzeczywistych i rzekomych zespołów
parkinsonowskich, c.d.
- parkinsonizm naczyniopochodny
(wywiad, skokowy przebieg, przewaga objawów w kkd)
- proces uciskowy mózgu
(szybka progresja, objawy ogniskowe)
- wodogłowie normotensyjne
(charakterystyczna triada: otępienie, zaburzenia
postawne, zaburzenia zwieraczowe)
- drżenie samoistne
(wyłącznie drżenie pozycyjne, brak reakcji na leki p-
parkinsonowskie)
- depresja
(obniżony nastrój, niska ocena jakości życia
nieodpowiednio do stopnia niesprawności)
- zmiany zwyrodnieniowe układu kostno-stawowego
- niedoczynność tarczycy

postępowanie ogólne
zachowanie dotychczasowych aktywności
zwalczanie depresji i zab. wegetatywnych
rehabilitacja ruchowa
informacja
narastające nasilenie objawów
niewystarczające postępowanie ogólne
indywidualna sytuacja zawodowa i domowa
diagnostyczne podanie leków
rozpoczęcie
farmakoterapii

leki
antycholinergiczne
- blokują receptor muskarynowy w prążkowiu (niektóre ↓
wychwyt DA)
- szczególnie skutecznie zmniejszają nadmierne ślinienie
- umiarkowana skuteczność w objawach ruchowych PD
- monoterapia, leczenie skojarzone, zwalczanie zab.
wegetatywnych
- działania niepożądane:
zaburzenia pamięci, zaburzenia psychiczne, suchość, zaparcia,
zaburzenia rytmu serca
- bezwzględnie przeciwwskazane w jaskrze, przeroście gr.
krokowego, zespole megacolon, otępieniu
wybrane preparaty:
triheksyfenidyl
- Parkopan, Artane
pridinol
- Pridinol, Polmesilat
biperiden
- Akineton
ponalide
- lek do podawania
parenteralnego

leki
dopaminergiczne
- Lewodopa
prekursor dopaminy,
działanie najbardziej zbliżone do
fizjologicznego
- agoniści receptora
dopaminergicznego
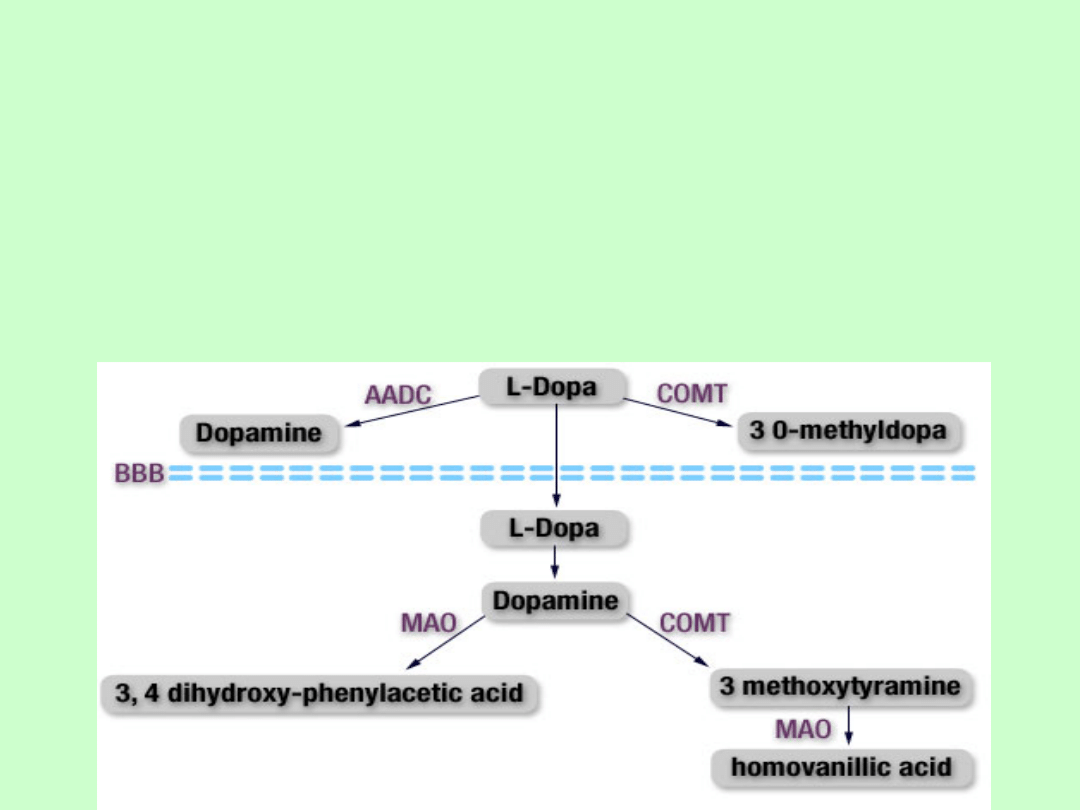
Lewodopa
-
aminokwas (L-dwuhydroksyfenyloalanina, L-Dopa)
-
wchłanianie w jelitach i przechodzenie przez barierę krew-
mózg
poprzez aktywny transport aminokwasów
-
karbidopa i benzserazyd zawarte w doustnych preparatach
lewodopy
w celu zahamowania działania dekarboksylazy aminokwasów
poza OUN
- karbidopa i benzserazyd nie przechodzą przez barierę krew-
mózg

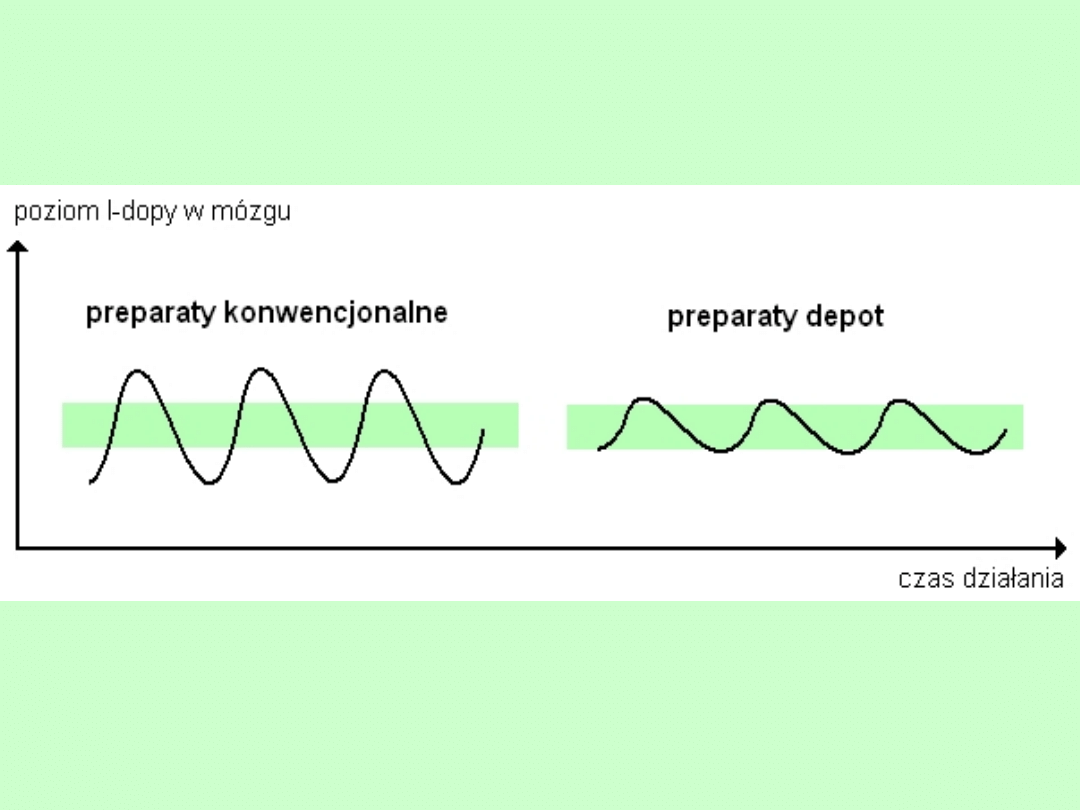
formy preparatów
lewodopy
konwencjonalna (Sinemet, Madopar, Nakom)
rozpuszczalna
(Madopar)
liofilizowana
(Parcopa)
depot
(Sinemet CR, Madopar
HBS)
żel dodwunastniczy
(Duodopa)

działania niepożądane
lewodopy
I. obwodowe
- nudności, wymioty
- hipotonia ortostatyczna
II. ośrodkowe
- dyskinezy
1/ hiperkinezy szczytu dawki
2/ bolesna dystonia końca dawki
3/ dyskinezy dwufazowe
- nasilenie fluktuacji
- zaburzenia psychiczne
- zasłabnięcia i senność
- złośliwy zespół neuroleptyczny po
nagłym odstawieniu preparatów L-
dopy

preparaty agonistów
dopaminergicznych
bromokryptyna
(Bromergon,
Parlodel)
piribedil
(Pronoran)
ropinirol
(Requip)
pramipeksol
(Mirapexin)
kabergolina
(Dostinex, Cabaser)
apomorfina
(Britaject) s.c.
rotigotyna
(Neupro) patch delivery

Inne grupy leków przeciw-
parkinsonowskich
Amantadyna
Inhibitory enzymu MAO-B
Inhibitory enzymu COMT

POLEKOWE ZABURZENIA PSYCHICZNE
W CHOROBIE PARKINSONA
- żywe sny
- złudzenia wzrokowe
- halucynacje rzekome (zachowany
krytycyzm)
- halucynacje prawdziwe (bez zachowanego
wglądu)
- urojenia
- majaczenie

Metody
neurochirurgiczne
Zabiegi stereotaktyczne
1. stereotakcja klasyczna
(operacyjne uszkodzenie w wybranej
lokalizacji)
→ Wzgórze – talamotomia
→ Gałka blada – pallidotomia
2. głęboka stymulacja elektryczna mózgu
(DBS)
→ Jądro niskowzgórzowe

Życie codzienne chorego
• Utrzymanie normalnej aktywności w
codziennych czynnościach (nie
pomagać, jeśli nie jest to absolutnie
konieczne)
• Utrzymanie kontaktów towarzyskich
• Jak najdłużej w pracy!!
• Jak najpóźniej na rentę!!

Istotne problemy
Fluktuacje stanu klinicznego
Podatność na napięcie emocjonalne
Zmienność objawów
Zaburzenia postawne – ryzyko upadku
Długotrwałe unieruchomienie – gorsze
rokowanie

Zalecenia dietetyczne
• Nie ma przeciwwskazań do wit. B6
• Leki przyjmowane na ”pusty” żołądek
wchłaniają się szybciej i lepiej
• Białko pokarmowe upośledza
wchłanianie lewodopy
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
Wyszukiwarka
Podobne podstrony:
Teoretyczne podstawy ksztalcenia - 9.01, PD TPK wyklad
Teoretyczne podstawy ksztalcenia 16.01, PD TPK wyklad
pd 23.01, Informatyka SGGW, Semestr 2, Analiza, Analiza matematyczna, analiza
PD-01 - Szkoły i Kierunki Psychoanalizy (1), Psychodynamiczna
Mapy polityczne konturowe, 2008 01 22 16 53 konturowa ameryka pd polityczna A4
2008 01 22 16 53 konturowa ameryka pd polityczna A4[1]
PS 7 PD 01 F 01
20150324 PD DPI 113 2014 01 Wzorzec POR wersja AB
TD 01
Ubytki,niepr,poch poł(16 01 2008)
01 E CELE PODSTAWYid 3061 ppt
więcej podobnych podstron