
Podstawy toksykologii
Ostre zatrucia
Paweł Sobczyński

Epidemiologia zatruć
•
Ok. 10% interwencji ratunkowych
•
4 przyczyna zgonów na świecie
•
Młody wiek poszkodowanych
•
350 000 związków potencjalnie toksycznych

Podział ostrych zatruć
Zatrucia przypadkowe
•
Dzieci i osoby w wieku podeszłym
•
omyłkowe przedawkowania
•
nadwrażliwość na leki i środki chemiczne
•
zatrucia zawodowe
•
zatrucia w wyniku skażenia środowiska

Podział ostrych zatruć
Zatrucia celowe
•
Mężczyźni 30-50 lat, kobiety 15-25 lat
•
Zatrucia z zamiarem zabójstwa
•
Samobójcze
•
dokonane
•
niedokonane

Sposoby penetracji substancji toksycznej
•
Droga wziewna
•
Absorpcja z tkanek
•
Spożycie doustne
•
Wstrzyknięcie

Najczęstsze rodzaje substancji toksycznych
•
Alkohol i leki (60%)
•
Rzadko zatrucie jedną substancją
•
Ważny jest tzw. wskaźnik śmiertelności:
•
alkohole
•
związki fosforoorganiczne
•
tlenek węgla
•
metale
•
niektóre leki przeciwdepresyjne (trójpierścieniowe)
•
imipramina, doksepina

Ogólne zasady postępowania w zatruciach
•
Zachowanie bezpieczeństwa osób udzielających pomocy
•
Podtrzymywanie czynności życiowych
•
Dekontaminacja lub eliminacja związku toksycznego
•
Podanie odtrutki (jeżeli możliwe)

Uwaga!
•
Zadowalający stan ogólny pacjenta może być mylący.
Objawy u pacjenta zatrutego mogą wystąpić z
opóźnieniem.

Podstawowe czynności życiowe
•
Drożność dróg oddechowych
•
Prawidłowa wentylacja
•
Prawidłowa perfuzja (przepływ tkankowy krwi)
•
nadciśnienie tętnicze (leki rozszerzające naczynia
krwionośne
•
podciśnienie tętnicze bezpośredni wpływ na miesięń
sercowy, zaburzenia rytmu serca, rozszerzenie
nadmierne naczyń krwionośnych

Przyczynowe leczenie zatrucia
•
Eliminacja niewchłoniętej trucizny (drogi oddechowe,
skóra, oczy, przewód pokarmowy)
•
Zmniejszenie wchłaniania środka przez podanie
środków absorbujących.
•
Przyspieszenie eliminacji z organizmu wchłoniętej
substancji toksycznej
•
Leczenie odtrutkami

Eliminacja niewchłoniętej trucizny
•
Oczy, powierzchnia ciała:
•
płukanie (skóra, worka spojówkowego) przez 15
min.
•
Droga wziewna
•
usunięcie ze skażonego środowiska
•
Przewód pokarmowy
•
prowokowanie wymiotów (drżnienie tylnej ściany
gardła i picie płynów)
•
płukanie żołądka (najlepiej w ciągu 1. godziny)
•
płukanie jelit

Procedura płukania żołądka
•
Na siedząco u przytomnych
•
Na leżąco u nieprzytomnych (intubacja dotchawicza)
•
zgłębnik o dużym przekroju (36-40Fr) (24-28 Fr) przez
usta
•
kontrola położenia cewnika (osłuchiwanie nadbrzusza)
•
150 mL (50 mL) letniej wody (popłuczyny do badania
toksykologicznego)
•
kontynuacja płukania objętościami 200-300 mL (50-100
mL)
•
u dzieci do 5 r.ż. używa się tylko 0,9% NaCl
•
po uzyskaniu czystych popłuczyn węgiek aktywowany
(1-2g/kg m.c.)

Płukanie jelit
Wskazania
•
Spożycie dużej ilości środków trujących, wolno
uwalnianych
•
metale,
•
trójpierścieniowe leki przeciwdepresyjne,
•
opakowane narkotyki

Procedura płukania jelit
•
Podanie dożołądkowe dużej objętości osmotycznie
zrównoważonego roztworu glikolu polietylenowego
•
upłynnienie treści jelitowej
•
przyspieszenie pasażu jelitowego
•
Czas trwania zabiegu do uzyskania czystego płynu z
odbytnicy
•
Środki przeczyszczające

Przyspieszenie eliminacji z organizmu wchłoniętej
substancji toksycznej
•
“Forsowanie” diurezy ze zmianą pH moczu
•
Podawanie węgla aktywowanego
•
Techniki nerkozastępcze
•
hemofiltracja żylno-żylna
•
Plazmafereza
•
Hiperbaria tlenowa

“Forsowanie” diurezy ze zmianą pH moczu
•
Wczesny okres zatrucia grzybami (muchomor
sromotnikowy)
•
Zatrucie litem i bromem
•
Dodatek środków alkalicznych (NaHCO
3
)
20-30 mmol na 500 mL płynu dożylnego:
•
salicylany
•
alkohol,
•
barbiturany

Powtarzane dawkowanie węgla aktywowanego
•
Podawanie doustnie lub do zgłębnika żołądkowego
•
dawka 0,5 - 1,0 g/kg m.c. co 2-4 h
•
Duża skuteczność w zatruciu teofiliną,
fenobarbitalem, karbamazepiną, trójpierścieniowymi
lekami przeciwdepresyjnymi.

Podawanie odtrutki (antidotum)
•
Zasada działania
•
zniesienie lub zmniejszenie szkodliwości substancji
przez połączenie jej w nieszkodliwy kompleks
•
zmana toru metabolicznego
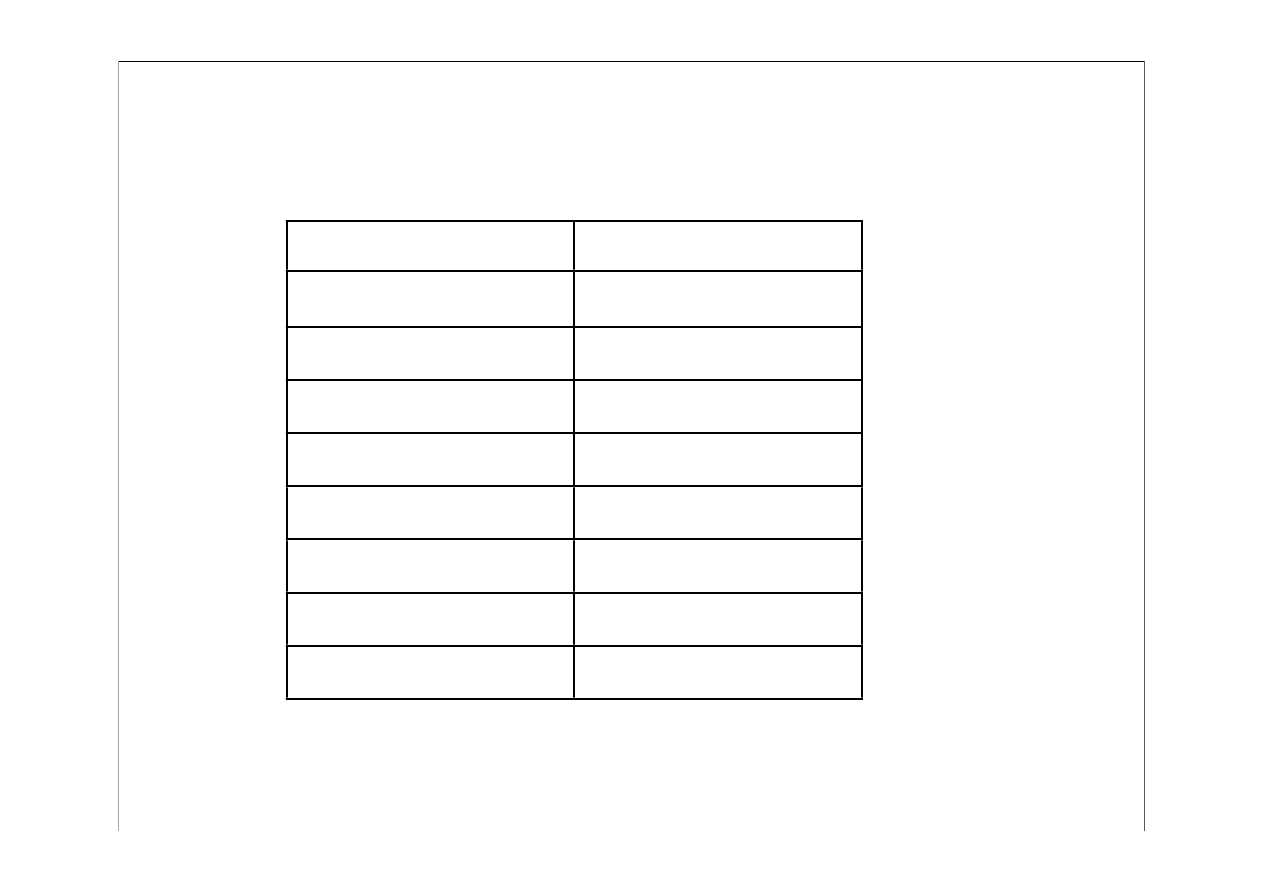
Przykłady odtrutek
Trucizna
Odtrutka
Alkohol metylowy
Alkohol etylowy
Amfetamina
fizostygmina
Benzodwuazepiny (Relanium)
Flumazenil
Muchomor sromotnikowy
Penicylina krystaliczna
Opioidy
nalokson
Paracetamol
N-acetylocysteina
Tlenek węgla
Tlen
Środki fosforoorganiczne
Atropina


Rozpoznanie zatrucia
•
Najważniejsze aspekty badania:
•
podstawowe czynności życiowe
•
szerokość źrenic
•
zaburzenia widzenia
•
stan neurologiczny
•
zmiany na skórze i błonach śluzowych
•
perystaltyka jelit
•
charakterystyczne zapachy

Najczęstsze zespoły toksykologiczne
•
Toksydrom cholinergiczny
•
Toksydrom antycholinergiczny
(cholinolityczny)
•
Toksydrom sympatykomimetyczny
•
Toksydrom opioidowy/sedatywny

Toksydrom cholinergiczny
•
Objawy
•
ślinotok
•
bradykardia lub tachykardia
•
szpilkowate źrenice
•
łzawienie
•
nadmierne pocenie
•
wzmożona perystaltyka
•
nietrzymanie moczu/stolca
•
zaburzenia świadomości
•
drgawki

Toksydrom antycholinergiczny
(cholinergiczny)
•
Objawy
•
hipertermia
•
tachykardia
•
hipertensja
•
zaczerwieniona, sucha skóra
•
rozszerzone źrenice
•
zmniejszona perystaltyka jelit
•
objawy pozapiramidowe
•
zaburzenia świadomości (podniecenie, halucynacje)
•
drgawki

Toksydrom sympatykomimetyczny
•
Objawy
•
hipertermia
•
tachykardia
•
hipertensja
•
rozszerzone źrenice
•
obfite pocenie
•
gęsia skórka
•
zaburzenia świadomości (podniecenie, agresywność)
•
drgawki
•
zaburzenia rytmu serca

Toksydrom opioidowy/sedatywny
•
Objawy
•
hipertermia
•
tachykardia
•
hipertensja
•
rozszerzone źrenice
•
obfite pocenie
•
gęsia skórka
•
zaburzenia świadomości (podniecenie, agresywność)
•
drgawki
•
zaburzenia rytmu serca

Zatrucie tlenkiem węgla
•
Tlenek węgla
•
bezbarwny, bezwonny,
•
produkt niecałkowitego spalania węgla, drewna i innych związków
organicznych
•
gazy spalinowe, dym.
•
Wrota zatrucia - układ oddechowy
•
Łączenie się z hemoglobiną - trwały kompleks karboksyhemoglobiny
•
stężenie powyżej 10% potwierdza rozpoznanie

Zatrucie tlenkiem węgla
Objawy
•
do 25% stężenia
•
Nudności bóle głowy, wymioty
•
Pobudzenie psychoruchowe
•
25-60%
•
zaburzenia świadomości do śpiączki włącznie
•
drgawki
•
zaburzenia rytmu serca
•
obrzęk płuc
•
obrzęk mózgu
•
Pow. 60%
•
zatrzymanie krążenia w ciągu kilku minut

Zatrucie tlenkiem węgla
Leczenie
•
Własne bezpieczeństwo (maska podczas wydobywania ofiary)
•
Zabezpieczenie podstawowych czynności życiowych
•
Tlenoterapia

Badania diagnostyczne laboratoryjne
•
Krew
•
10 mL krwi heparynizowanej
•
10 mL krwi pobranej na skrzep
•
Mocz
•
Popłuczyny z żołądka (min. 150 mL)
•
Telefon do Oddziału zatruć

Zatrucie tlenkiem węgla
Leczenie w komorze hiperbarycznej
•
Czynnik czasu:
•
terapia < 6 h od zakończenia ekspozycji na CO
13% śmiertelności vs. 30%
•
Skrócenie okresu półtrwania dla dysocjacji karboksyhemoglobiny:
•
powietrze - 5 godzin
•
tlen pod ciśnieniem 1 ATA - 90 min.
•
tlen pod ciśnieniem 3 ATA - 23 min.
•
Zwiększenie zawartości tlenu w krwi tętniczej do chwili ustąpienia
hipoksji

Zatrucie tlenkiem węgla
Leczenie objawowe
•
Monitorowanie układu krążenia (niedokrwienie mięśnia sercowego)
•
Leczenie obrzęku płuc
•
Leczenie obrzęku mózgu
•
Postępowanie przeciwdrgawkowe
•
Zapobieganie ostrej niewydolności nerek
•
Spostrzeganie innych powikłań
•
oparzenie dróg oddechowych
•
zatrucie cyjankami
Wyszukiwarka
Podobne podstrony:
Podstawy toksykologii II
Podstawy toksykologii[1], toksykologia II rok SUM
Podstawy toksykologii ogólnej
Podstawy toksykologii J Piotrowski, WNT, Warszawa 2006
Podstawy toksykologii J K Piotrowski
Biochemia i toksykologia, STUDIA, WIŚ PK, Podstawy Biochemi
Podstawowe pojęcia toksykologi, Kosmetologia, Notatki i wyłady, Farmakologia
prawo cw8, MOJE STUDIA Toksykologia i Mikrobiologia środowiska (Ochrona Środowiska - dzienne), prawn
Kontrola chemikaliów, MOJE STUDIA Toksykologia i Mikrobiologia środowiska (Ochrona Środowiska - dzie
Powazne awarie. M.Lewkowicz, MOJE STUDIA Toksykologia i Mikrobiologia środowiska (Ochrona Środowiska
PPOŚ - Zagadnienia, MOJE STUDIA Toksykologia i Mikrobiologia środowiska (Ochrona Środowiska - dzienn
07 Stosowanie podstawowych zasad toksykologii
Toksykologia cz. 2 - informacje podstawowe, BHP
Ekoaudyt i ekologiczne znakowanie produktów, MOJE STUDIA Toksykologia i Mikrobiologia środowiska (Oc
07 Stosowanie podstawowych zasad toksykologii
07 Stosowanie podstawowych zasad toksykologii
Podstawowe pojęcia toksykologii i ogólne zasady postępowania w ostrych zatruciach
więcej podobnych podstron