2015-05-10
1
Choroby skóry związane z
zaburzeniami funkcjonowania
układu odpornościowego
Sylwia Krzętowska
Choroby alergiczne
Sposób funkcjonowania układu
odpornościowego – wiadomości wstępne
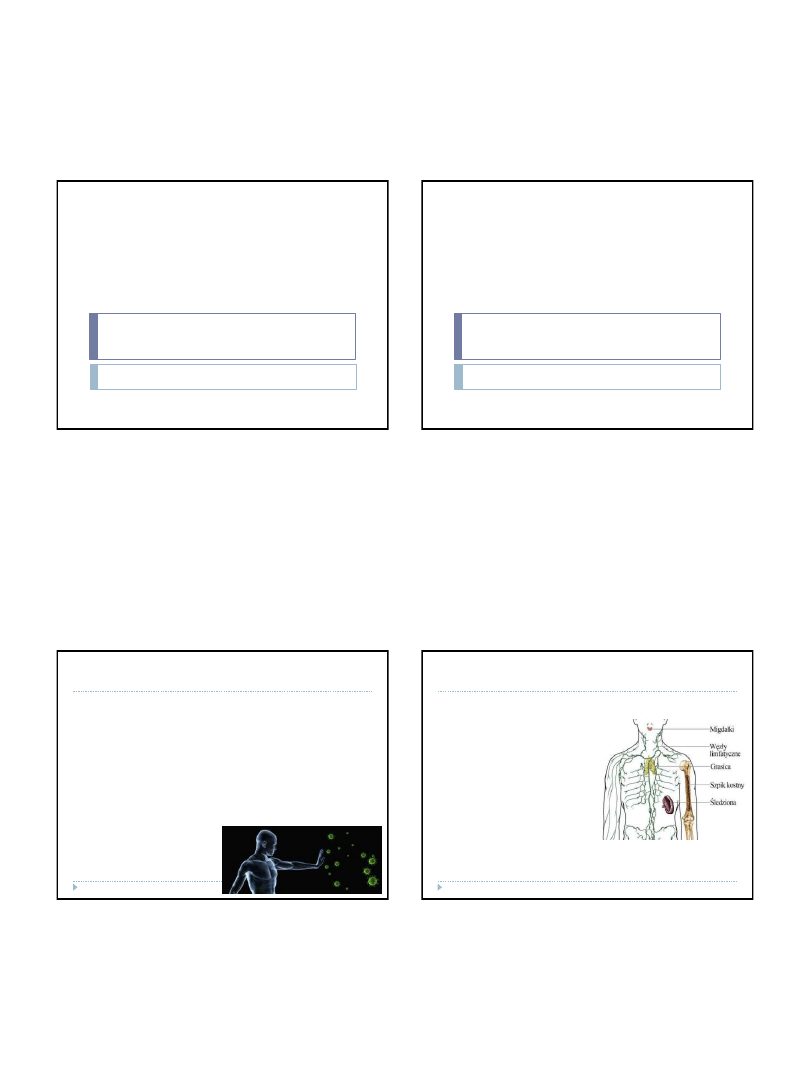
Każdego dnia organizm człowieka narażony jest na działanie różnych
czynników zewnętrznych, których skutkiem bywają choroby. Układ
odpornościowy (immunologiczny) ma za zadanie bronić organizm
przed szkodliwym działaniem czynników chorobotwórczych czyli
patogenów
Podstawą działania układu odpornościowego jest precyzyjne odróżnienie
komórek własnych organizmu od elementów obcych pochodzących z
zewnątrz. Układ immunologiczny potrafi zlokalizować, zneutralizować
oraz zapamiętać intruza i przygotować się na powtórne spotkanie z nim
Proces obejmujący zlokalizowanie, rozpoznanie i unieszkodliwienie
patogenu nazywa się odpowiedzią immunologiczną (reakcją
odpornościową), a substancje zdolne ją wywołać to antygeny
Czynnikami rozpoznawanymi jako obce są przede wszystkim
mikroorganizmy chorobotwórcze ale także różne cząsteczki chemiczne,
białka, cukry złożone i lipidy
Sposób funkcjonowania układu
odpornościowego – wiadomości wstępne
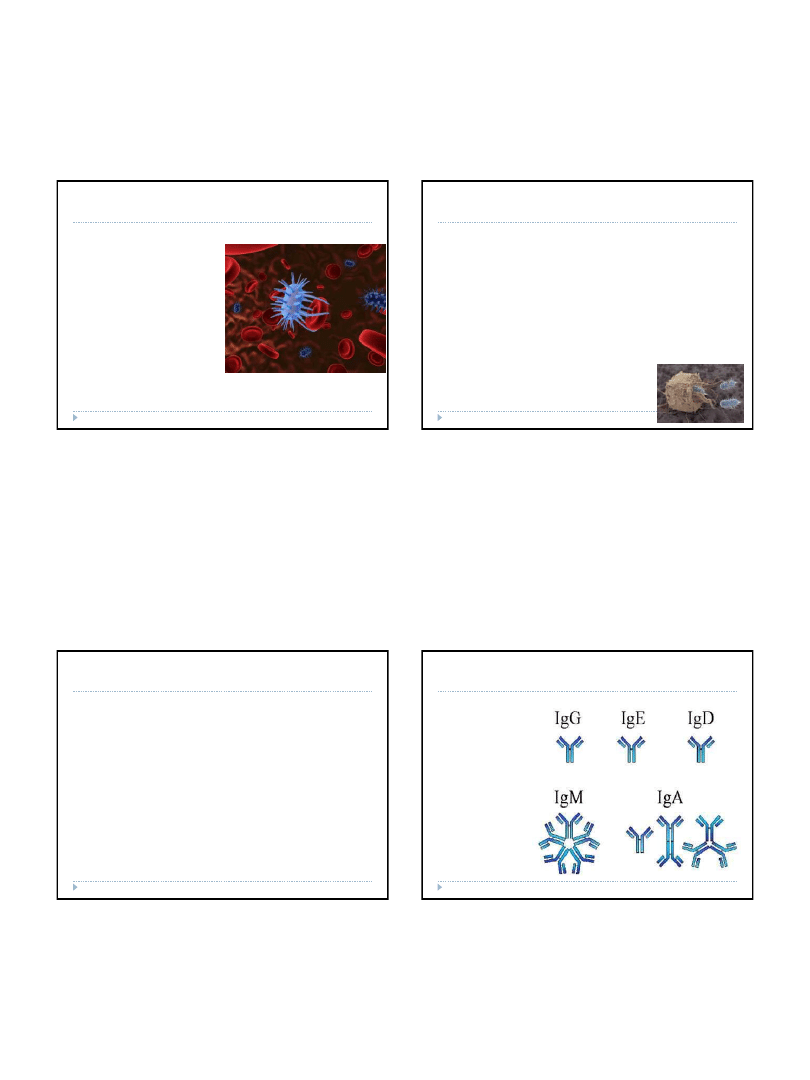
Układ immunologiczny tworzą
narządy limfoidalne centralne
(grasica, szpik kostny) i obwodowe
(węzły chłonne, śledziona, migdałki)
oraz komórki uczestniczące w
reakcja odpornościowych (limfocyty,
makrofagi), które są rozrzucone w
tkankach, krążą we krwi i limfie oraz
przemieszczają się między
tkankami, krwią i limfą
Ważną część układu
odpornościowego stanowią
substancje biologicznie czynne, do
których należą m.in. białka osocza
krwi oraz swoiste i nieswoiste
mediatory reakcji immunologicznych
(np. histamina, interferon, białka
układu dopełniacza)
2015-05-10
2
Sposób funkcjonowania układu
odpornościowego – wiadomości wstępne
Niestety nawet najbardziej
precyzyjne mechanizmy obrony
czasem zawodzą. Złamanie reguł
odporności może mieć podłoże
genetyczne lub środowiskowe i
prowadzić do sytuacji, w których
układ immunologiczny działa na
szkodę własnego organizmu:
•
gdy zaczyna traktować
nieszkodliwe substancje obce jako
takie, które należy zwalczać, mamy
do czynienia z
alergią
•
gdy zaburzeniu ulega
rozpoznawanie elementów
własnego organizmu, mamy do
czynienia z
autoagresją, co może
prowadzić do rozwoju chorób
autoimmunologicznych
Sposób funkcjonowania układu
odpornościowego – wiadomości wstępne
Odporność organizmu jest uwarunkowana działaniem
mechanizmów
nieswoistych
i
swoistych
Mechanizmy nieswoiste
działają szybko i stanowią pierwszą linię obrony
przed czynnikami szkodliwymi. Należą do nich m.in. nieuszkodzona
skóra, substancje bakteriobójcze zawarte we łzach, w ślinie i wydzielinie
dróg oddechowych i rodnych, kwaśny odczyn skóry, pochwy i soku
żołądkowego oraz naturalne odruchy obronne – kaszel, kichanie, wymioty
W płynach ustrojowych i tkankach elementami odporności nieswoistej są:
•
komórki żerne – zdolne do pochłaniania antygenów i niszczenia ich
•
układ dopełniacza – zespół białek osocza, których aktywacja i
przyłączenie do błony komórkowej patogenu jest sygnałem dla komórek
żernych, że należy go zniszczyć
•
interferony
– substancje powstające po zakażeniu wirusem, powodują
zahamowanie namnażania wirusa w komórkach zakażonych oraz hamują
wnikanie wirusów do nowych komórek
Sposób funkcjonowania układu
odpornościowego – wiadomości wstępne
Mechanizmy swoiste
działają wolniej od nieswoistych, ale są precyzyjnie
skierowane przeciwko konkretnym patogenom. W odporności swoistej
biorą udział m.in. limfocyty T oraz limfocyty B, które wytwarzają
specyficzne białka nazywane przeciwciałami albo immunoglobulinami (Ig)
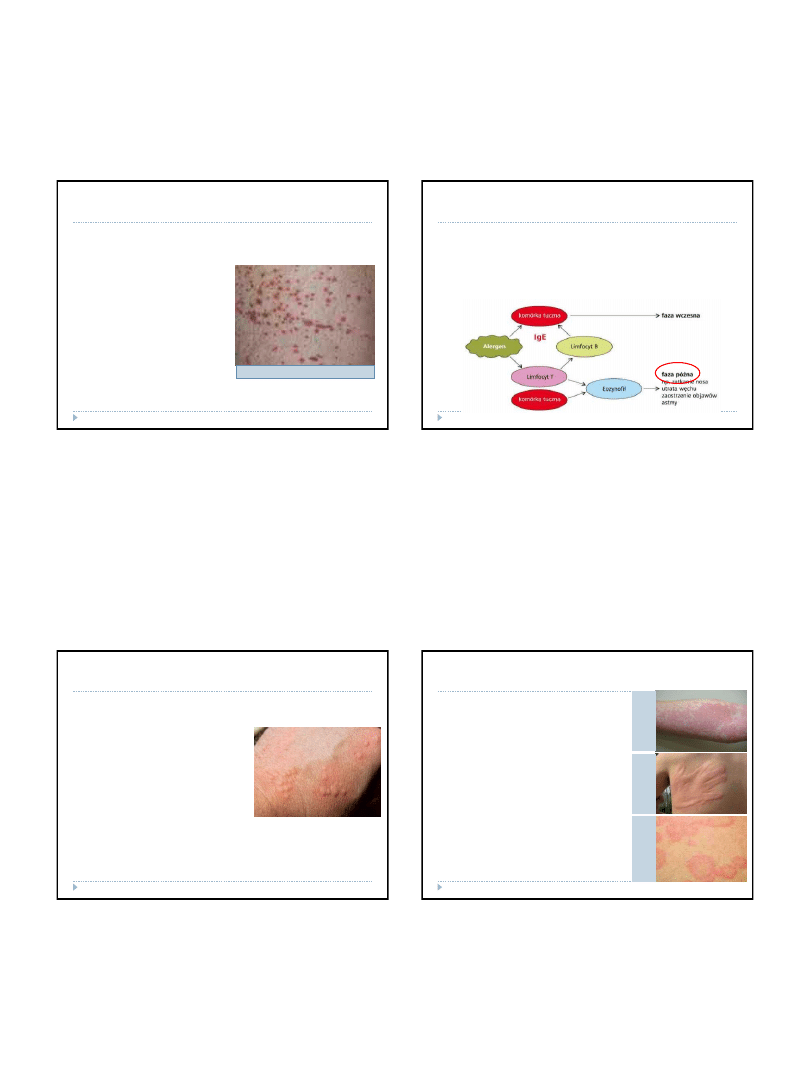
Wyróżnia się pięć klas przeciwciał
•
IgG
– występują we krwi i w tkankach, są najważniejsze w walce z
mikroorganizmami, warunkują odporność, jako jedyne przeciwciała
przechodzą przez barierę łożyskową
•
IgM
– znajdują się na powierzchni limfocytów B i we krwi, wydzielane
jako pierwsze, eliminują patogeny, zanim zostaną wytworzone IgG
•
IgA
– obecne głównie w wydzielinach błon śluzowych dróg oddechowych,
moczowo-
płciowych, przewodu pokarmowego, we łzach i pocie,
zapewniają obronę w miejscu występowania
•
IgE
– występują w tkankach, wiążą się z komórkami tucznymi, które po
przyłączeniu antygenu uwalniają histaminę (główny mediator stanu
zapalnego), ich ilość rośnie w przypadku zakażeń pasożytami i podczas
reakcji alergicznej
•
IgD
– są receptorami na powierzchni limfocytów B
Sposób funkcjonowania układu
odpornościowego – wiadomości wstępne
Klasy
przeciwciał
2015-05-10
3
Sposób funkcjonowania układu
odpornościowego – wiadomości wstępne
Podłoże chorób związanych z
zaburzeniami funkcjonowania
układu odpornościowego
stanowi nadwrażliwość
immunologiczna
– stan, w
którym odpowiedź
immunologiczna jest znacznie
nasilona i przebiega
nieprawidłowo, co prowadzi
do uszkodzenia tkanek
Nadwrażliwość może
powstawać zarówno w
stosunku do obcych
antygenów (alergia), jak i
autoantygenów (autoagresja)
Choroby alergiczne – typy reakcji
alergicznych
Alergia to nabyta nadwrażliwość układu
odpornościowego w stosunku do
antygenów, które u osób zdrowych nie
wywołują reakcji odpornościowej. Takie
antygeny nazywa się alergenami. Jest ich
bardzo dużo, maja różnorodną budowę
(najczęściej są białkami lub
polisacharydami), a wywołane przez nie
reakcje odpornościowe nazywa się
reakcjami alergicznymi
Tradycyjnie wyróżnia się cztery typy reakcji
alergicznych:
•
typ pierwszy (natychmiastowy,
anafilaktyczny)
•
typ drugi (cytotoksyczny, uszkadzający
komórki)
•
typ trzeci (kompleksów
immunologicznych)
•
typ czwarty (komórkowy, późny)
Choroby alergiczne – typy reakcji
alergicznych
Typ pierwszy (natychmiastowy, anafilaktyczny)
– odpowiadają
za niego przeciwciała IgE, powstałe przy pierwszym kontakcie z
danym alergenem i komórki tuczne, które uwalniają histaminę oraz
inne mediatory powodujące rozwój stanu zapalnego. Podczas
ponownego zetknięcia z tym samym alergenem reakcja przebiega
szybko (20-
60 min.), a objawami mogą być zaczerwienienie,
obrzęk, świąd, wysięk, skurcz oskrzeli, spadek ciśnienia
tętniczego, wstrząs anafilaktyczny (ostra niewydolność krążenia i
oddychania, może prowadzić do śmierci)
Choroby alergiczne – typy reakcji
alergicznych
Typ drugi (cytotoksyczny,
uszkadzający komórki) – w tej
reakcji biorą udział przeciwciała
IgG i IgM
, które błędnie łączą się
z antygenami na powierzchni
komórek organizmu, wskutek
czego komórka jest niszczona
przy udziale dopełniacza i
komórek żernych. Reakcja
następuje po upływie co najmniej
20 min. (do kilku godzin). W
zależności od tego, jakie komórki
są niszczone, objawem może być:
anemia, trombocytopenia
(zmniejszenie liczby płytek krwi)
lub leukopenia (zmniejszenie liczy
leukocytów)
WYKONANIE TESTU SKÓRNEGO
2015-05-10
4
Choroby alergiczne – typy reakcji
alergicznych
Typ trzeci (kompleksów
immunologicznych)
– za tę
reakcję odpowiadają
przeciwciała IgG, IgM, IgA.
Łączą się z alergenem,
tworząc kompleksy antygen-
przeciwciało, które odkładają
się w ścianach naczyń
krwionośnych i uszkadzają je.
Reakcja zachodzi w ciągu 3-
10 godzin od kontraktu z
alergenem. Przejawia się
plamicą, wybroczynami,
chorobą posurowiczą (po
podaniu np. surowicy
przeciwtężcowej)
WYBROCZYNY
Choroby alergiczne – typy reakcji
alergicznych
Typ czwarty (komórkowy, późny) – występuje w ciągu 48 – 72
godzin od momentu zetknięcia się z alergenem, najczęściej
wskutek długotrwałego z nim kontaktu. Odpowiadają za niego
limfocyty T i komórki prezentujące antygen (w skórze są to
komórki Langerhansa). Za uszkodzenie tkanek odpowiedzialne są
substancje wydzielane przez te komórki, co z kolei aktywuje
komórki zabójców, które niszczą tkanki z uczulającym antygenem
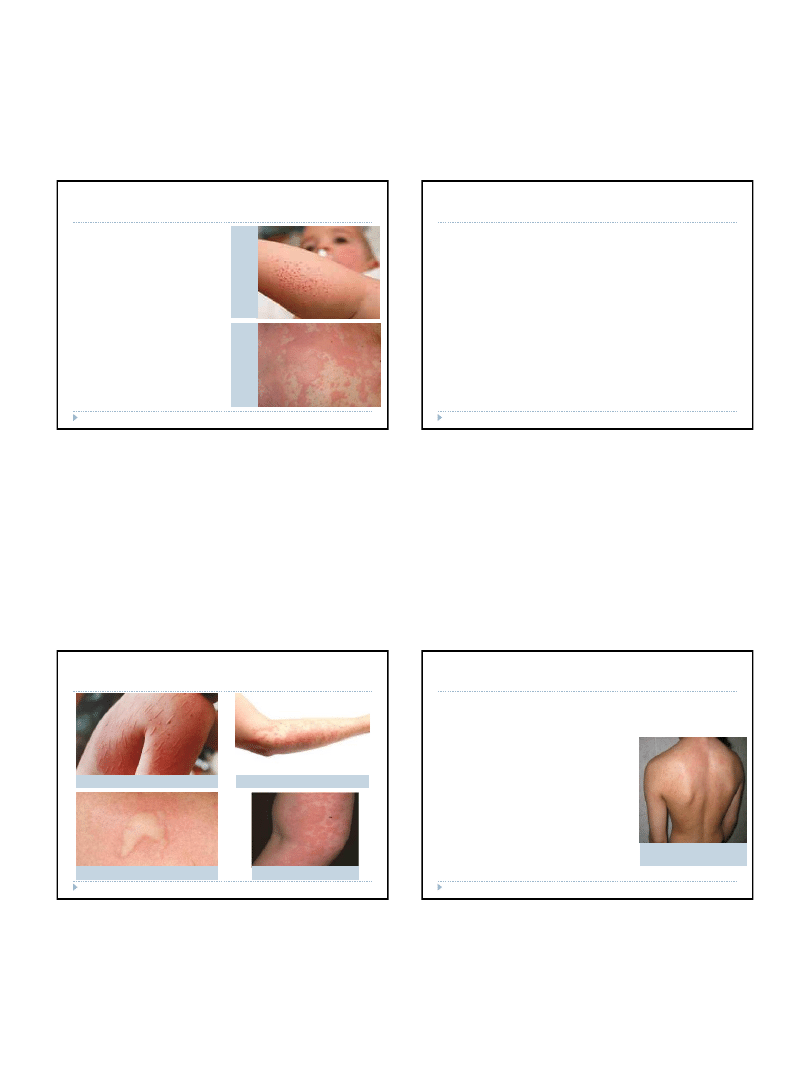
Choroby alergiczne – pokrzywka
Jest przejawem pierwszego typu reakcji
alergicznej (natychmiastowego). Nazwa
choroby odnosi się bezpośrednio do
wyglądu wykwitu pierwotnego – bąbla
pokrzywkowego, podobnego do tego,
który występuje po poparzeniu pokrzywą.
Ma on zabarwienie różowe lub
porcelanowobiałe, wyraźne zarysy, płaską
powierzchnię i rozmaite rozmiary
W trakcie wysiewu pokrzywki mogą
pojawiać się zmiany w postaci obrzęku
błon śluzowych jamy ustnej i dróg
oddechowych, które mogą być groźne dla
życia. Bywa, że towarzyszy im świąd,
czasem pojawiają się nudności i spadek
ciśnienia tętniczego
Wykwity pojawiają się szybko, ustępują
najczęściej samoistnie po kilku lub
kilkunastu godzinach i nie pozostawiają
blizny
Choroby alergiczne – pokrzywka
Występują trzy rodzaje pokrzywki:
•
alergiczna
•
fizykalna
•
niealergiczna
P
OK
R
ZY
W
K
A
A
LE
R
GI
C
ZN
A
P
OK
R
ZY
W
K
A
N
IE
A
LE
R
G
IC
ZN
A
P
OK
R
ZY
W
K
A
FI
ZY
K
A
LN
A
2015-05-10
5
Choroby alergiczne – pokrzywka
Alergiczna
-
ze względu na
przebieg dzieli się na:
•
ostrą - występuje dość często
i trwa od kilku do kilkunastu
godzin, a wywoływana jest
najczęściej przez pokarmy i
leki
•
przewleką – charakteryzuje
się dłuższym przebiegiem i
skłonnością do nawracania po
ponownym kontakcie z
alergenem, chorują na nią
głównie dorośli, a jej przyczyną
są najczęściej pokarmy,
alergeny wziewne (dostające
się do organizmu z
powietrzem) oraz leki
P
O
K
R
ZY
W
K
A
O
S
T
R
A
P
O
K
R
ZY
W
K
A
P
R
ZE
W
LE
K
ŁA
Choroby alergiczne – pokrzywka
Fizykalna
– wywoływana jest przez czynniki fizyczne, takie jak
ucisk, ciepło, zimo, promieniowanie słoneczne. Mogą one
powodować uwalnianie histaminy z komórek, a czasem uszkadzać
tkanki i w ten sposób aktywować układ immunologiczny oraz
wyzwalać reakcje alergiczne
Typami tego rodzaju pokrzywki są:
•
dermografizm
– to pokrzywka spowodowana przez silne potarcie
skóry lub ucisk
•
pokrzywka kontaktowa
– jest skutkiem kontaktu z sierścią
zwierząt, czasem z cytrusami lub ukąszenia przez owady, zmiany
skórne są ograniczone do miejsca kontaktu
•
pokrzywka z zimna
– za jej powstanie odpowiada nagłe obniżenie
temperatury ciała
•
umiejscowiona pokrzywka cieplna
– wynika z gwałtownego
działania wysokiej temperatury (do 38-43º) przez 5-10 minut
•
pokrzywka świetlna – powstaje wskutek działania promieni
ultrafioletowych
Choroby alergiczne – pokrzywka
DEMOGRAFIZM
POKRZYWKA Z ZIMNA
POKRZYWKA KONTAKTOWA
POKRZYWKA ŚWIETLNA
Choroby alergiczne – pokrzywka
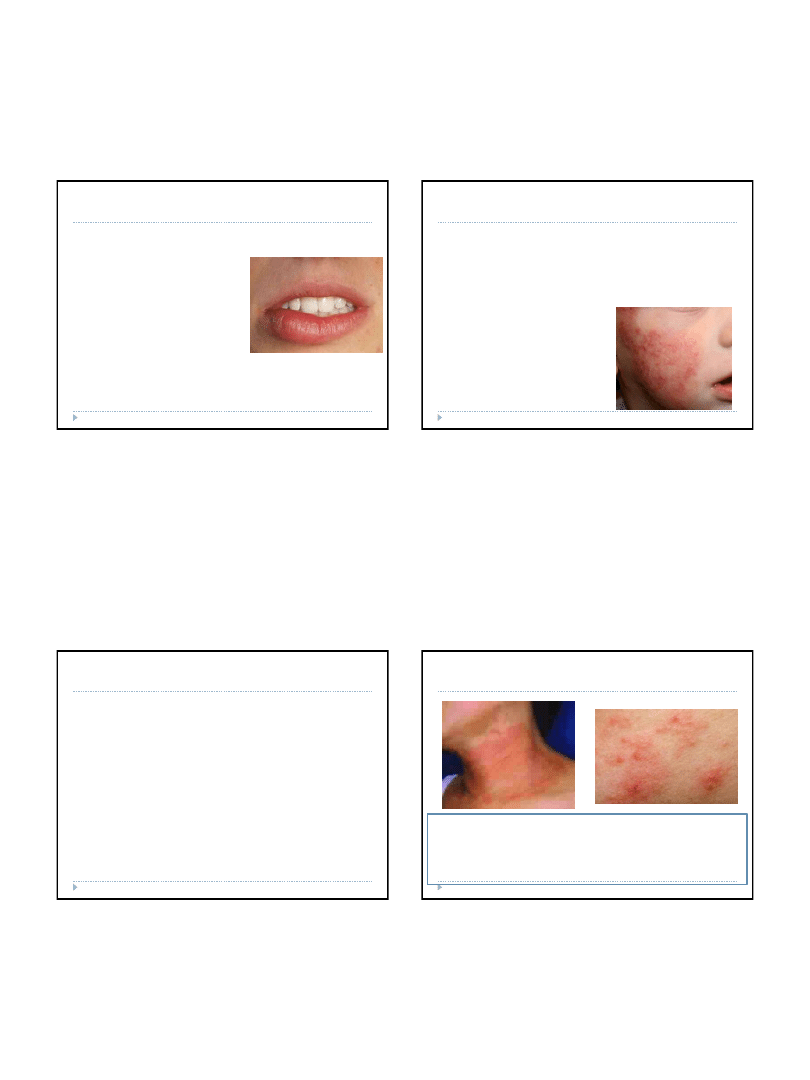
Typy pokrzywki niealergicznej:
•
pokrzywka przewlekła z ucisku – może ją
powodować przewlekły ucisk, np. przez ciasną
bieliznę
•
pokrzywka cholinergiczna
– związana jest ze
stymulacją układu nerwowego podczas
mobilizacji organizmu (stres, strach), wykwity
występują po spoceniu się
•
pokrzywka przewlekła aspirynowa –
spowodowana nietolerancją pochodnych kwasu
acetylosalicylowego (aspiryny), ale także
konserwantów dodawanych do żywności, np.
naturalnych salicylanów, kwasu benzoesowego
(w produktach wędzonych)
•
pokrzywka przewlekła o nieustalonej etiologii
Niealergiczna
– mechanizm jej powstawania nie jest do końca znany.
Najbardziej prawdopodobną przyczyną jest wydzielanie przez komórki
histaminy i podobnych do niej substancji
chemicznych lub wpływ układu
nerwowego, głównie stresu
POKRZYWKA
CHOLINERGICZNA
2015-05-10
6
Choroby alergiczne – obrzęk
naczynioruchowy Quinckego
Jest odmianą pokrzywki dotyczącą
głębszych warstw skóry (tkanki
podskórnej i skóry właściwej) oraz
błon śluzowych. Może mieć charakter
alergiczny i niealergiczny
. Często jest
spowodowany alergią na jady
owadów błonkoskrzydłych (pszczoły,
osy, szerszenie) lub jest wynikiem
uczulenia na leki albo substancje
dodawane do żywności. Objawia się
obrzękiem warg, policzków, okolic
oczu, języka oraz śluzówki górnych
dróg oddechowych, także krtani.
Obrzęk powstaje bardzo szybko i
bywa zagrożeniem dla życia chorego.
Niepokojące objawy – trudności w
oddychaniu
– zmuszają do wezwania
pomocy medycznej
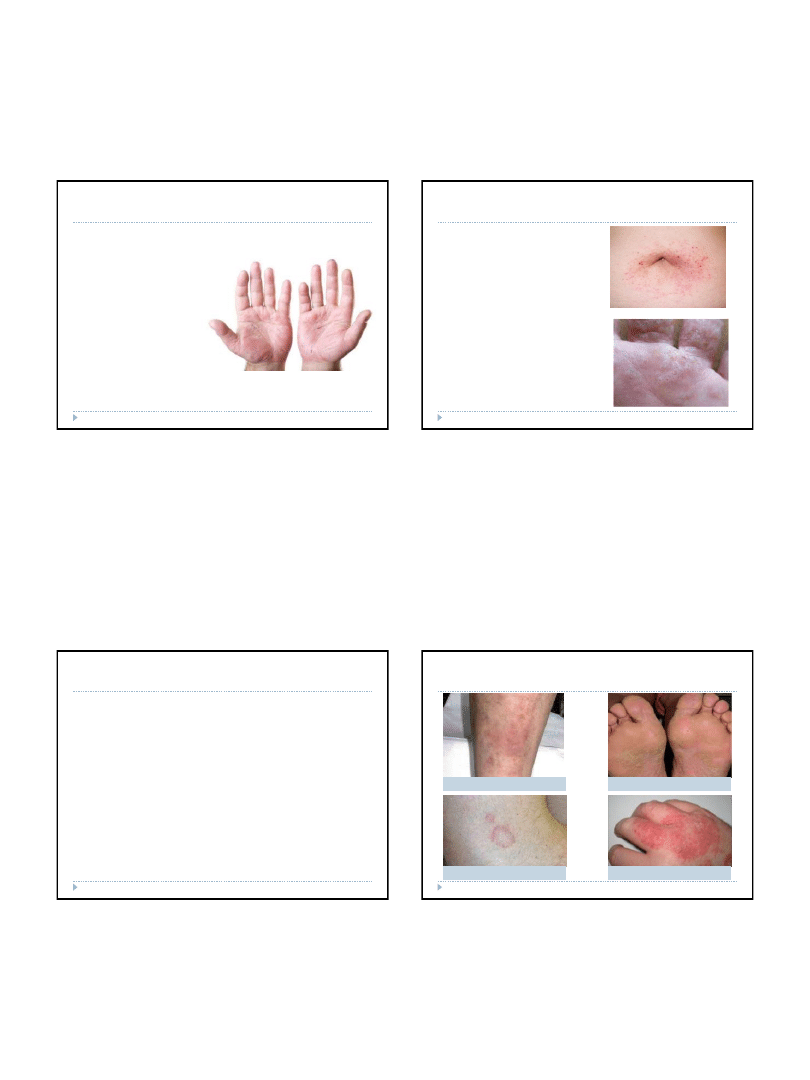
Choroby alergiczne – atopowe zapalenie
skóry (AZS)
Atopowe zapalenie skóry pojawia
się najczęściej w dzieciństwie. U
większości chorych objawy znikają
około szóstego roku życia (układ
odpornościowy osiąga wtedy
dojrzałość). Czasem występuje
atopia późna, która ujawnia się u
osób dorosłych
Atopia to dziedziczna skłonność do nadmiernej produkcji IgE w
odpowiedzi na kontakt z alergenem. Jednak nie u każdej osoby z atopią
występują objawy atopowego zapalenia skóry. Ujawnienie się ich zależy
od czynników zewnętrznych, zwłaszcza stopnia zanieczyszczenia
środowiska. Na skutek przenikania do naskórka substancji drażniących
dochodzi do zaburzeń ułożenia komórek poszczególnych jego warstw.
Komórki nie przylegają do siebie prawidłowo. Do naskórka wnikają wtedy
z zewnątrz alergeny, a we wnętrzu organizmu następuje m.in. aktywacja
komórek tucznych, które wytwarzają i uwalniają histaminę
Choroby alergiczne – atopowe zapalenie
skóry (AZS)
AZS rozpoznaje się, identyfikując kryteria diagnostyczne zgodnie z
podziałem:
•
kryteria duże (podstawowe) – nasilony świąd, typowe umiejscowienie
zmian skórnych, przewlekły i nawrotowy przebieg, występowanie atopii u
chorego lub u członków rodziny
•
kryteria małe (dodatkowe) – suchość skóry, rogowacenie
przymieszkowe
, rybia łuska, natychmiastowe odczyny skórne,
podwyższone stężenie IgE, początek choroby w dzieciństwie, skłonność
do zakażeń skóry, nietolerancja wełny, zaćma, nietolerancje pokarmowe,
zaostrzenia po stresach, dermografizm biały, zapalenie czerwieni
wargowej, nawrotowe zapalenie spojówek, objaw Dennie-Morgana
(wytworzenie się dodatkowego fałdu skóry pod dolną powieką), objaw
Herthoga (przerzedzenie jednej trzeciej dystalnych
części brwi),
przebarwienie skóry powiek, łupież biały, świąd podczas pocenia się,
pogrubienie fałdów szyi
Ze względu na poważne rokowanie rozpoznanie atopowego zapalenia
skóry wymaga spełnienia trzech kryteriów dużych oraz czterech małych.
Ponadto wykonuje się testy skórne oraz badania krwi w kierunku
wykrycia swoistych IgE
Choroby alergiczne – atopowe zapalenie
skóry (AZS)
Osoba z atopowym zapaleniem skóry wymaga w gabinecie kosmetycznym
szczególnego tarkowania. Użycie każdego nowego kosmetyku powinno być
poprzedzone wykonaniem próby uczuleniowej. Zabronione są zabiegi z
wykorzystaniem olejków eterycznych i aromatycznych ziół, a stosowanie
peelingów musi być ograniczone do tych, które zawierają enzymy lub
hydroksykwasy o wysokim pH
, niskim stężeniu i niskiej stałej dysocjacji
2015-05-10
7
Choroby alergiczne – wyprysk kontaktowy
To stan zapalny skóry
powstający często w wyniku
powtórnego kontaktu skóry
z alergenem
– związany z
czwartym, czyli późnym
typem reakcji alergicznej.
Istnieje także niealergiczny
mechanizm powstawania
wyprysku kontaktowego,
gdy czynnik drażniący
niszczy naturalną barierę
ochronną naskórka (środki
piorące, detergenty,
roztwory kwasów i zasad)
Choroby alergiczne – wyprysk kontaktowy
Wyprysk kontaktowy może mieć
charakter:
•
ostry
– charakteryzuje się
obrzękiem, rumieniem, odczynem
pęcherzowym i może przekraczać
granice skóry narażonej na kontakt
z alergenem
•
przewlekły – przebiega z
hiperkeratozą (znacznym
pogrubieniem naskórka),
łuszczeniem, pęknięciami naskórka
i
lichenifikacją (pogrubieniem i
przebarwieniem naskórka oraz
wzmożeniem poletkowania, czyli
nasileniem się rysunku skóry, która
wygląda tak, jakby była oglądana
przez szkło powiększające)
Choroby alergiczne – wyprysk kontaktowy
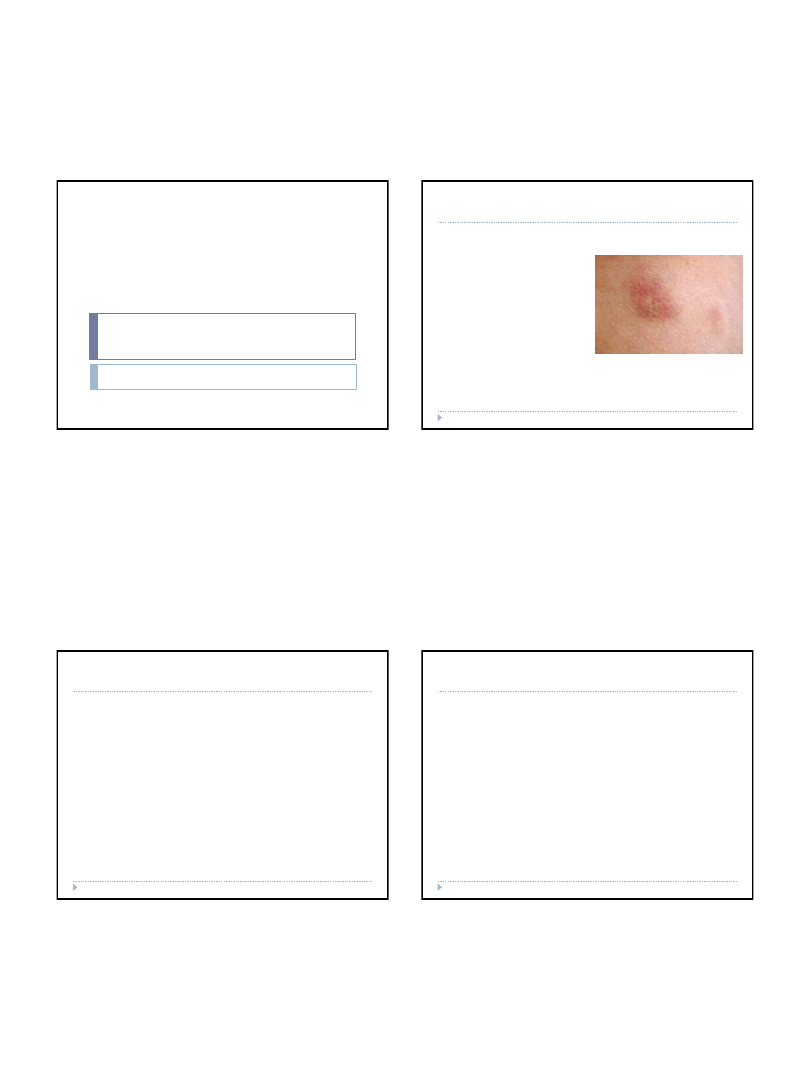
Wyróżnia się kilka odmian wyprysku kontaktowego:
•
wyprysk podudzi
– często współistnieje z żylakowatymi owrzodzeniami
podudzi
•
wyprysk
pieniążkowaty – występuje głównie na tułowiu, nogach i
grzbietach rąk, objawia się licznymi rozsianymi ogniskami wielkości
monet i jest prawdopodobnie wtórną reakcją alergiczną na bakterie
•
wyprysk modzelowaty
– charakteryzuje się licznymi ogniskami
nadmiernego rogowacenia i dotyczy najczęściej dłoniowych powierzchni
rąk
•
wyprysk potnicowy
– występuje na rękach i stopach, dominującymi
zmianami są pęcherze i pęcherzyki na rumieniowym podłożu, którym
często towarzyszy grzybica
•
wyprysk zawodowy
– spowodowany jest kontaktem z substancją
uczulającą w czasie pracy zawodowej, jego objawy nasilają się w pracy, a
łagodnieją np. w okresie urlopu (tego rodzaju wyprysk jest traktowany
jako choroba zawodowa)
•
wyprysk ze zużycia – to skutek wypłukiwania składników płaszcza
lipidowego przez detergenty i środki odkażające; na jego wystąpienie
narażone są kosmetyczki
Choroby alergiczne – wyprysk kontaktowy
WYPRYSK PODUDZI
WYPRYSK MODZELOWATY
WYPRYSK PIENIĄŻKOWATY
WYPRYSK POTNICOWY
2015-05-10
8
Rumienie
Rumienie – wiadomości wstępne
Są wynikiem oddziaływania
na organizm człowieka
czynników infekcyjnych,
chemicznych i leków oraz
reakcji na nie układu
odpornościowego. Zmiany
na skórze maja charakter
obrzękowych,
sinoczerwonych rumieni,
niekiedy obecne są także
pęcherze
Rumienie – rumień wielopostaciowy
Ze względu na przebieg wyróżnia się trzy odmiany
rumienia wielopostaciowego:
•
Postać zwykła rumienia wielopostaciowego
•
Zespół Stevensa-Johnsona
•
Zespół Lyella (toksyczna nekroliza naskórka)
Rumienie – rumień wielopostaciowy
Postać zwykła rumienia wielopostaciowego
Odmiana lżejsza, najczęstsza forma rumienia, która może wystąpić w
każdym wieku
Czynniki wywołujące ją to: infekcje wirusowe (HSV-1, HSV-2,
enterowirusy), infekcje bakteryjne (paciorkowce, Mycoplasma
pneumoniae
), szczepionki (przeciw gruźlicy, przeciw WZW B), środki
chemiczne (terpeny, perfumy, nitrobenzen), choroby nowotworowe
(białaczki, chłoniaki), odczyn „przeszczep przeciw gospodarzowi”, kiedy
komórki przeszczepione atakują organizm biorcy, lub leki (sulfonamidy,
salicylany, barbiturany)
Pierwotnym wykwitem są obrzękowe rumienie o układzie obrączkowatym.
W ich środkowej części gromadzi się płyn wysiękowy. Zmiany wyglądem
przypominają tęczówkę oka. Ich umiejscowienie jest zawsze
symetryczne. Dotyczą głownie grzbietów rąk, przedramion i podudzi. Nie
dają dolegliwości subiektywnych. Choroba pojawia się gwałtownie,
rozpoczyna się od podwyższenia temperatury oraz bólów mięśniowych i
stawowych, które szybko ustępują. Zmiany na skórze utrzymują się kilka
tygodni i ustępują bez śladu, ale mogą wracać
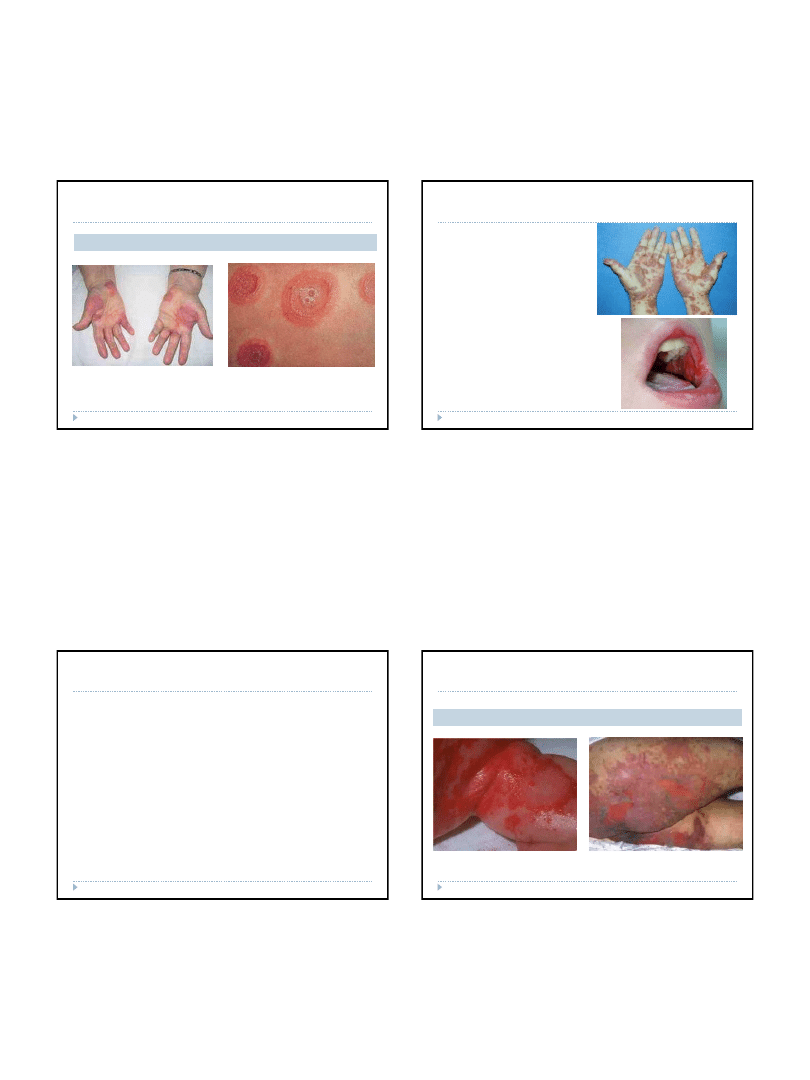
2015-05-10
9
Rumienie – rumień wielopostaciowy
POSTAĆ ZWYKŁA RUMIENIA WIELOPOSTACIOWEGO
Rumienie – rumień wielopostaciowy
Zespół Stevensa-Johnsona
Odmiana cięższa, mająca
gwałtowny początek, w której
występują takie same objawy jak
w odmianie lżejszej, a
dodatkowo zmiany na błonach
śluzowych jamy ustnej i
czerwieni wargowej oraz na
śluzówkach narządów
płciowych, cewki moczowej i w
obrębie spojówek oczu.
Pęcherze utrzymują się bardzo
krótko, w czasie gojenia
powstają nadżerki, które potem
pokrywają się strupami. Tym
objawom towarzyszą gorączka,
złe samopoczucie, bóle głowy.
Choroba trwa 3-6 tygodni
Rumienie – rumień wielopostaciowy
Zespół Lyella (toksyczna nekroliza naskórka)
Odmiana najcięższa, która stanowi czasem zagrożenie dla życia
chorego. Wywołana jest przeważnie przez leki, znaczenie rzadziej
przez infekcje, szczepienia, radioterapię, chłoniaki, białaczki.
Występuje w każdym wieku, jednak znacznie częściej dotyczy
dorosłych. Zmiany skórne to przede wszystkim rozległe rumienie i
złuszczające się pęcherze. Następuje spełzanie (zsuwanie się)
naskórka w okolicy wykwitów, ale również w granicach skóry
niezmienionej (objaw Nikolskiego
). Towarzyszą temu zmiany
błon śluzowych jamy ustnej i narządów płciowych, oczu oraz
nosa. Podobnie jak w zespole Stevensa-
Johnsona, mają one
postać pęcherzy i nadżerek, pokrytych krwotocznymi strupami.
Początek i przebieg choroby są bardzo gwałtowne. Pojawia się
wysoka temperatura, a brak naskórka (skutek pękania pęcherzy) i
związana z tym utrata osocza powodują zaburzenia elektrolitowe,
odwodnienie i sprzyjają wtórnym infekcjom
Rumienie – rumień wielopostaciowy
ZESPÓŁ LYELLA
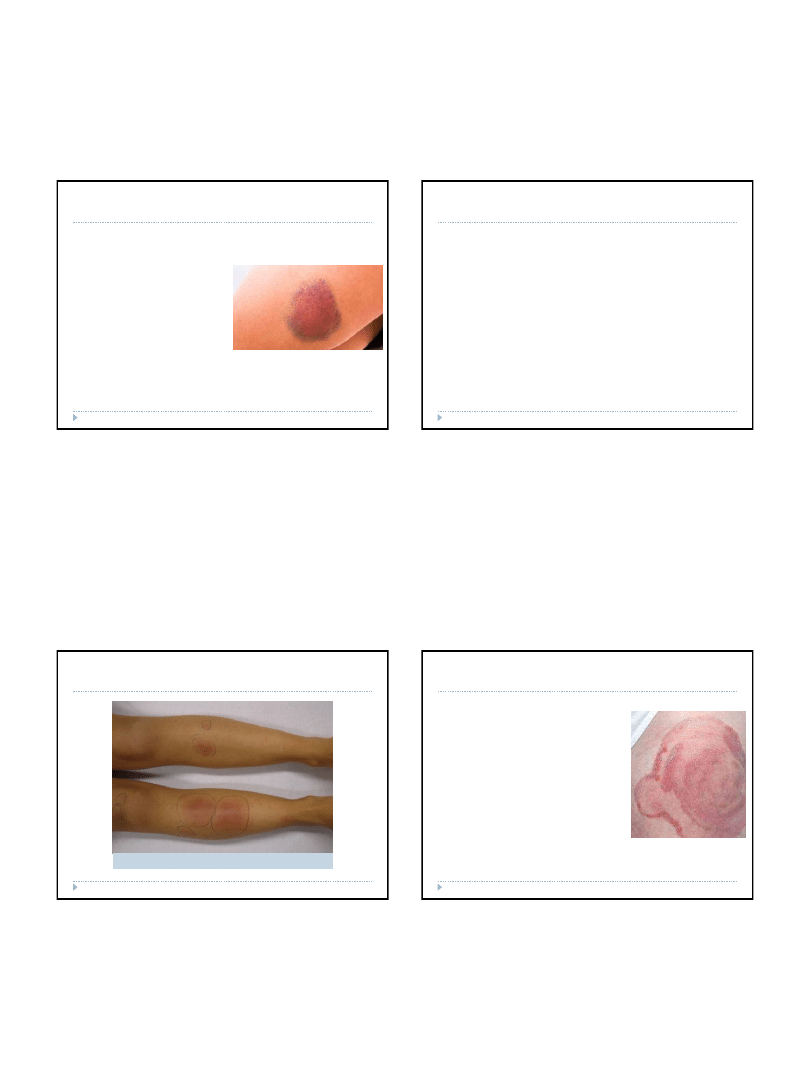
2015-05-10
10
Rumienie – rumień trwały
Czynnikami wywołującymi ten
rumień są leki (najczęściej
sulfonamidy, barbiturany, kwas
acetylosalicylowy, aminofenazon,
fenacetyna). Zmiany mają
początkowo charakter
rumieniowo-
obrzękowych, dobrze
odgraniczonych ognisk. Z czasem
przyjmują postać brunatnych plam
w poziomie skóry. Ogniska mogą
mieć różną lokalizację, zwykle są
pojedyncze, znacznie rzadziej
liczne i nie dają objawów
subiektywnych. Utrzymują się
długo – wiele miesięcy, a nawet
wiele lat, po ponownym narażeniu
na czynnik sprawczy pojawiają się
znowu w tym samym miejscu
Rumienie – rumień guzowaty
Najprawdopodobniej jest to rodzaj reakcji alergicznej typu
późnego. Czynnikami wywołującymi reakcję mogą być infekcje
bakteryjne (paciorkowcowe zakażenia dróg oddechowych,
gruźlica, trąd, zakażenia bakteriami wywołującymi biegunki),
infekcje wirusowe (mononukleoza zakaźna, WZW), zakażenia
grzybicze (grzybica strzygąca), infekcje pierwotniakowe
(toksoplazmoza), sarkoidoza, choroba Crohna
, wrzodziejące
zapalenie jelit, leki (sulfonamidy, salicylany, gestageny)
Zachorowania występują najczęściej wiosną i jesienią. Objawem
pierwotnym są mnogie guzy, zlokalizowane symetrycznie, głównie
na przednich powierzchniach podudzi, rzadko na udach i
przedramionach. Jeżeli przyczyną rumienia są leki, to mogą z nim
współistnieć zmiany obserwowane w rumieniu wielopostaciowym.
Guzy są bardzo bolesne i początkowo mają barwę
żywoczerwoną, która zmienia się na sinożółtą, a potem brunatną.
Ustępują bez rozpadu i bliznowacenia. Chorobie mogą
towarzyszyć złe samopoczucie, bóle stawów oraz podwyższona
temperatura
Rumienie – rumień guzowaty
RUMIEŃ GUZOWATY
Rumienie – erythema gyratum repens
Z medycznego punktu widzenia jest to chyba
najciekawsza postać rumienia. Mechanizm
powstawania nie jest do końca poznany, ale
wiadomo, że choroba ta poprzedza
wystąpienie i rozpoznanie nowotworów.
Jedynie u 10% osób z tym rumieniem nie
rozpoznaje się po pewnym czasie żadnej
choroby nowotworowej. Opisywany rumień
najczęściej poprzedza nowotwory płuc.
Występuje głównie u mężczyzn
Wygląd tego rodzaju rumieni jest na tyle
charakterystyczny, że trudno pomylić je z
innego rodzaju zmianami. Powstają ogniska z
cechami złuszczania, które szybko
powiększają się odśrodkowo. Dobowy
przyrost zmian to jeden centymetr. Ich układ
jest koncentryczny. Zlokalizowane są na
tułowiu i kończynach, w wyjątkowych
przypadkach mogą umiejscowić się na
twarzy, rękach i stopach. Zmiany lekko
swędzą
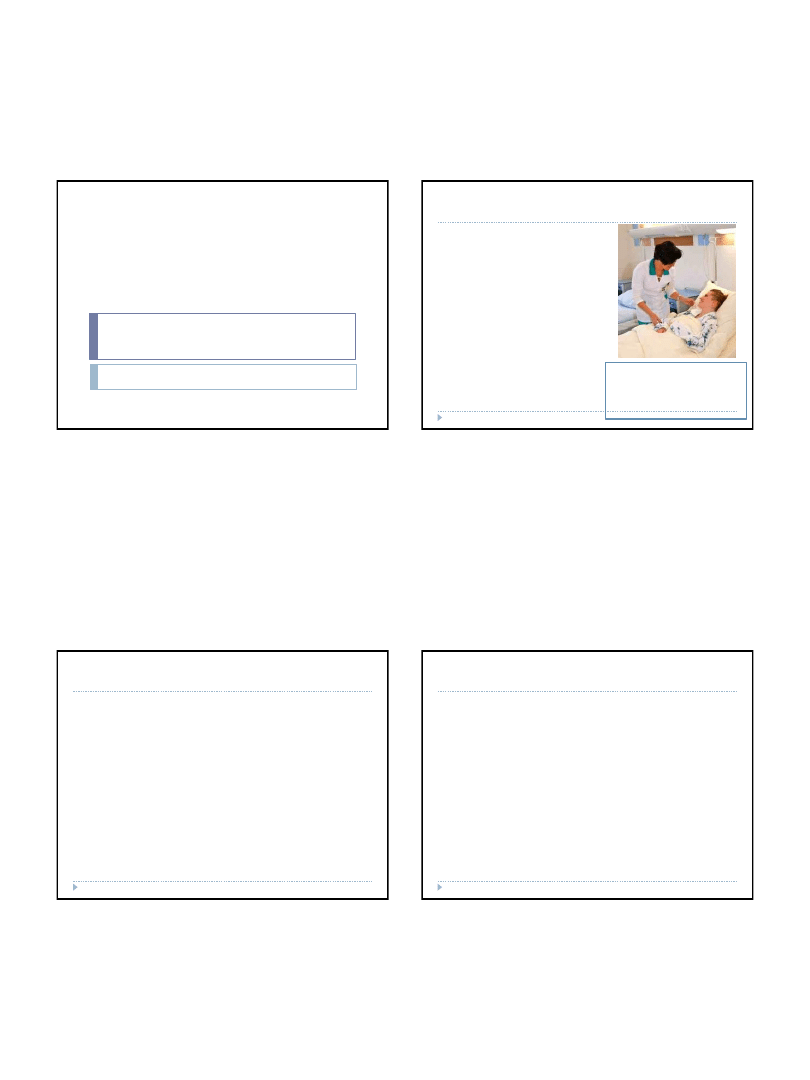
2015-05-10
11
Choroby pęcherzowe
Choroby pęcherzowe – wiadomości wstępne
Ta grupa chorób ma podłoże
autoimmunologiczne. Charakterystyczną
dla nich zmianą są pęcherze, które mogą
mieć dwojaki charakter:
pęcherze śródnaskórkowe – powstają
w wyniku działania przeciwciał
skierowanych przeciwko desmosomom
(połączeniom międzykomórkowym)
naskórka i nabłonka wielowarstwowego
płaskiego błon śluzowych. Wówczas
komórki warstwy kolczystej odsuwają się
od siebie i tworzą się między nimi
szczeliny, które wypełniają się płynem
surowiczym. Brak łączności między
komórkami określa się mianem akantolizy
pęcherze podnaskórkowe – powstają
między błoną podstawną a warstwą
podstawną naskórka. Dochodzi wtedy
do uszkodzenia połączeń komórek z
błoną podstawą
Choroby pęcherzowe stanowią
zagrożenie dla życia człowieka,
a osoba chora nie może być
poddawana żadnym zabiegom
kosmetycznym
Choroby pęcherzowe - pęcherzyca
Choroba ta charakteryzuje się występowaniem na
skórze dużej liczby pęcherzy
Można wyróżnić kilka postaci pęcherzycy:
•
pęcherzyca zwykła
•
pęcherzyca liściasta
•
pęcherzyca bujająca
Choroby pęcherzowe - pęcherzyca
Pęcherzyca zwykła
Najczęstsza i jednocześnie najcięższa odmiana tej choroby.
Pęcherze są wiotkie, wielkości od ziarna grochu do wiśni, łatwo
pękają. Jako wykwit wtórny pojawiają się rozległe nadżerki, z
których sączy się treść surowicza. Zmiany mogą dotyczyć całego
ciała, jednak częściej występują na tułowiu, głowie, w obrębie pach
i pachwin oraz w okolicach narażonych na ucisk. W obrębie błon
śluzowych dotyczą jamy ustnej, pochwy i odbytu. Rozległe
nadżerki, z których sączy się płyn, mogą być powodem utraty
białka, wtórnych zakażeń bakteryjnych, a zlokalizowane w jamie
ustnej
– utrudniać przyjmowanie pokarmów. W chorobie występuje
dodatni objaw Nikolskiego, tak jak w rumieniu
wielopostaciowym. Czynniki, które mogą powodować wystąpienie
choroby lub nasilać jej przebieg to: promieniowanie ultrafioletowe,
oparzenia, promieniowanie rentgenowskie, niektóre leki
(penicylina, kaptopryl
), substancje zawierające grupy tiolowe
(zawarte w porach, czosnku, cebuli). Przebieg jest przewlekły,
zwykle bez gorączki
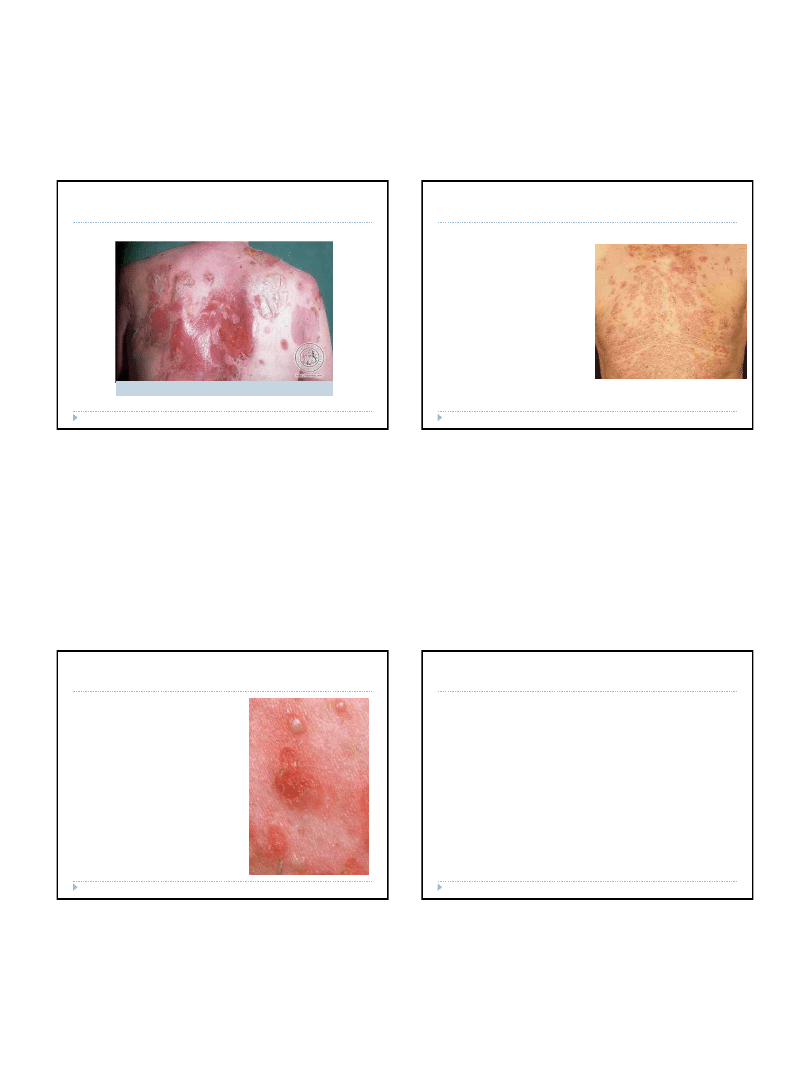
2015-05-10
12
Choroby pęcherzowe - pęcherzyca
PĘCHERZYCA ZWYKŁA
Choroby pęcherzowe - pęcherzyca
Pęcherzyca liściasta
W tej odmianie pęcherze są niemal
niezauważalne, szczególnie
wiotkie. Akantoliza dotyczy warstwy
ziarnistej naskórka. Pęcherze
szybko przekształcają się w
wysiękowe i złuszczające się
powierzchnie, które obejmują
rozległe połacie skóry. W kolejnym
etapie pojawiają się grubopłatowe
łuski. W przesiąkniętym płynem
naskórku dochodzi do zmian
gnilnych, dlatego powłoki skóry
odrażająco cuchną.
Charakterystyczne jest
nawarstwianie się łusek na
podobieństwo liści – stąd nazwa
odmiany choroby. Schorzenie ma
charakter przewlekły i może trwać
od dwóch do pięciu lat
Choroby pęcherzowe - pęcherzyca
Pęcherzyca bujająca
Jest chorobą przewlekłą.
Rozpoczyna się od pęcherzy,
które po pęknięciu odsłaniają
dno o bujającej powierzchni z
zapalnym przerostem
brodawek. Zlokalizowana jest
zwykle w obrębie czerwieni
wargowej, kątów jamy ustnej,
śluzówki policzków, w dołach
pachowych i pachwinowych,
fałdach międzypośladkowych,
okolicy krocza, okolicy
podsutkowej
i pępka
Choroby pęcherzowe - pemfigoid
Charakterystycznymi objawami tej choroby są pęcherze
podnaskórkowe. Powstają one na podłożu rumieniowo-
obrzękowym i na skórze pozornie niezmienionej. Są dobrze
napięte, zwykle większe niż w pęcherzycy, ale często obok dużych
występują drobne ułożone wianuszkowato. Oddzielenie się całego
naskórka od błony podstawnej może wiązać się z krwawieniem do
pęcherzy, co powoduje, że mają one charakter krwisty lub krwisto-
surowiczy
Zmiany występują na tułowiu i kończynach, prawie nigdy nie
pojawiają się na błonach śluzowych. Może im towarzyszyć świąd i
pieczenie
Pemfigoid dotyczy przede wszystkim osób starszych (wyjątkowo
dzieci). Jest chorobą przewlekłą, wielomiesięczną, a nawet
wieloletnią – ma charakter nawrotowy. Nie występuje tu objaw
Nikolskiego
. Może poprzedzać nowotwory

2015-05-10
13
Choroby pęcherzowe - pemfigoid
Choroby tkanki łącznej (kolagenozy)
Choroby tkanki łącznej (kolagenozy) –
wiadomości wstępne
Podobnie jak choroby
pęcherzowe, mają one podłoże
autoimmunologiczne. W tej
grupie schorzeń jako element
obcy rozpoznawana i niszczona
jest przez układ odpornościowy
organizmu własna tkanka łączna.
Wchodzi ona w skład skóry,
dlatego zmiany skórne są łatwo
zauważalne. Ten rodzaj tkanki to
jednak również błony otaczające
narządy wewnętrzne (otrzewna,
opłucna, osierdzie, omięsna),
tkanka chrzęstna, mięśnie –
omawiane choroby dotyczą więc
także narządów wewnętrznych
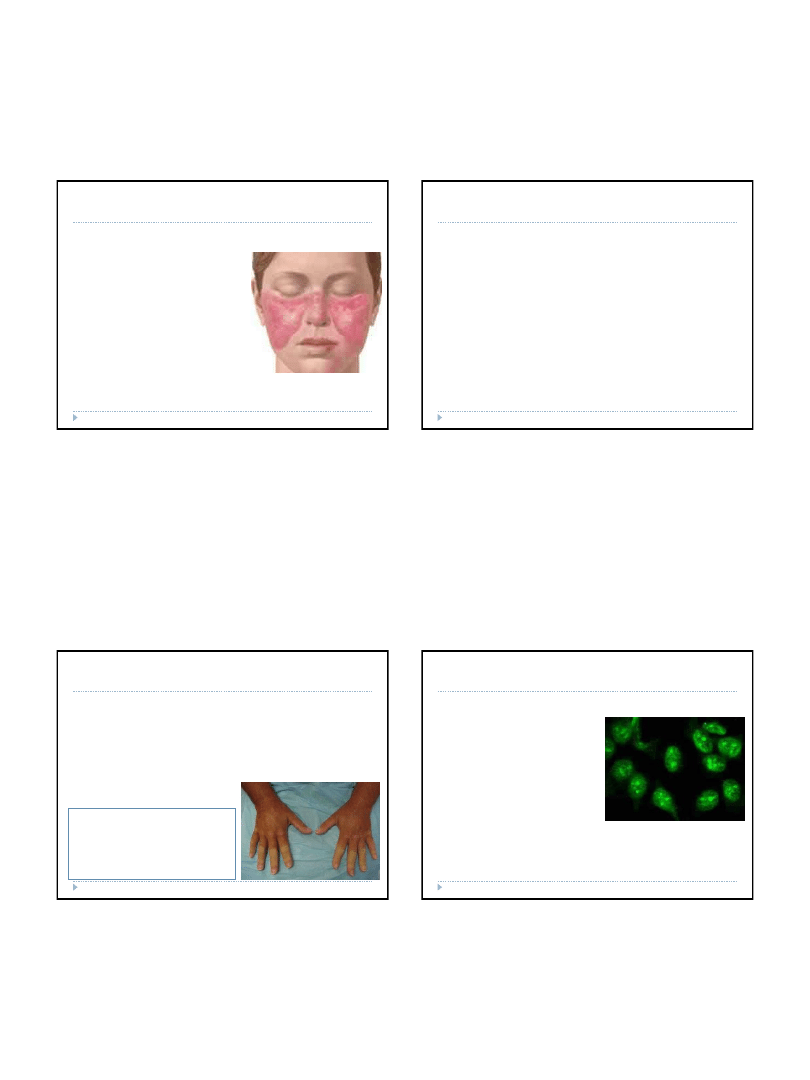
Choroby tkanki łącznej – toczeń
rumieniowaty
W chorobie tej układ odpornościowy produkuje przeciwciała
przeciwko jądrom komórkowym tkanki łącznej. Schorzenie
może przebiegać pod dwiema postaciami, są to toczeń
rumieniowaty układowy i postać ogniskowa tocznia
rumieniowatego
2015-05-10
14
Choroby tkanki łącznej – toczeń
rumieniowaty układowy
Toczeń rumieniowaty układowy (ang.
systemic lupus erythematosus, SLE) jest
chorobą przewlekłą, a ze względu na
etiologię obecnie praktycznie
nieuleczalną (leczenie może znacznie
wydłużyć życie, jednak nie zatrzymuje
na stałe procesu chorobowego).
Występuje najczęściej u kobiet w wieku
25-
55 lat. Ogólny stan chorych i
rokowanie zależą od ilości i stopnia
zmian, jakie zaszły w narządach
wewnętrznych. Przebieg choroby
nasilają niektóre leki i ekspozycja na
światło słoneczne. Łatwo zauważalne są
rumieniowo-naciekowe zmiany na
twarzy z widocznym bliznowaceniem,
które obejmują policzki i nos – układają
się one w kształt motyla. W obrębie
skóry owłosionej dochodzi do
bliznowacenia i trwałej utraty włosów
Choroby tkanki łącznej – toczeń
rumieniowaty układowy
Ze względu na poważne rokowanie Amerykańskie Stowarzyszenie
Reumatologów (ARA) w 1971 roku ustaliło kryteria rozpoznania
choroby. Nie wszystkie muszą występować u chorego
jednocześnie. Do kryteriów tych należą:
•
typowe zmiany skórne
•
wybitna nadwrażliwość na światło słoneczne
•
powstawanie nadżerek na śluzówkach w jamie ustnej
•
zmiany zapalne w stawach bez zniekształceń stawów
•
przewlekłe zapalenie błon surowiczych (np. opłucnej, osierdzia)
•
zaburzenia neurologiczne, najczęściej w postaci napadów
drgawkowych i zaburzeń psychicznych
•
uszkodzenie nerek (kłębków nerkowych), przejawiające się
obecnością białka w moczu, co może prowadzić do niewydolności
nerek
Choroby tkanki łącznej – toczeń
rumieniowaty układowy
•
uszkodzenie szpiku kostnego, co przejawia się pancytopenią –
zaburzeniem polegającym na zmniejszeniu liczby wytwarzanych
krwinek czerwonych (co powoduje anemię), krwinek białych (czego
skutkiem jest upośledzenie odporności) oraz krwinek płytkowych
(co prowadzi do zaburzeń krzepnięcia krwi)
•
obecność w surowicy przeciwciał przeciwjądrowych
•
obniżony poziom białek dopełniacza
•
objaw Raynauda
Objaw Raynauda polega na
gwałtownym skurczu naczyń
krwionośnych pod wpływem zimna czy
stresu, co objawia się najczęściej
napadowym sinieniem, a potem
gwałtownym blednięciem palców u rąk
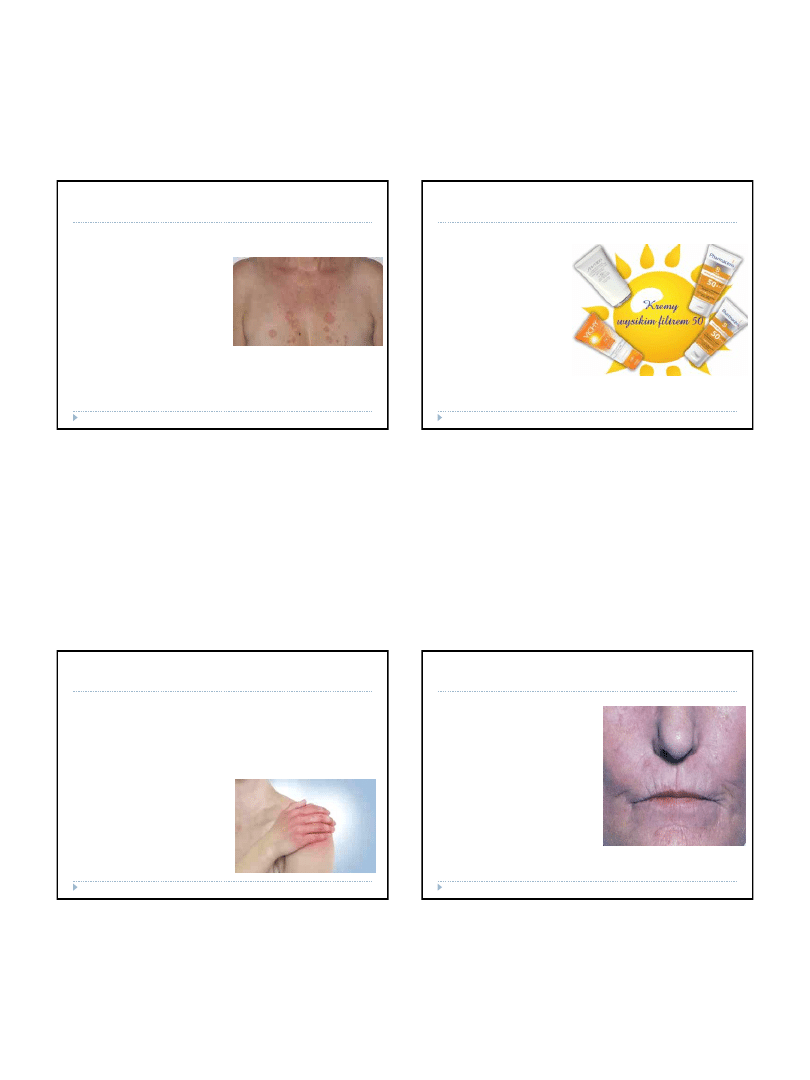
Choroby tkanki łącznej – toczeń
rumieniowaty układowy
Zgodnie z zaleceniami
Amerykańskiego
Stowarzyszenia Reumatologów
rozpoznanie choroby wymaga
potwierdzenia co najmniej
czterech objawów (kryteriów)
oraz wykonania badania
histopatologicznego wycinków
ze zmian skórnych i fragmentu
skóry zdrowej, a także
wykonania badania
immunofluorescencyjnego
wycinka ze zmiany
Fluorescencja przeciwciał
przeciwjądrowych
2015-05-10
15
Choroby tkanki łącznej – postać
ogniskowa tocznia rumieniowatego (DLE)
Choroba również ma charakter
przewlekły, jednak nie dochodzi tu do
zajęcia narządów wewnętrznych,
dlatego osoby chore są zwykle w
dobrym stanie ogólnym. Ta postać
tocznia dotyczy najczęściej kobiet w
wieku 25-40 lat. Zmiany
umiejscowione są na owłosionej
skórze głowy i w okolicach
narażonych na działanie światła
słonecznego – dekolcie, rękach, szyi.
Występują ogniska rumieniowo-
naciekowe z dodatkowym
rogowaceniem mieszkowym na
powierzchni skóry i bliznowaceniem
w obrębie zmian. W wyniku
nasłonecznienia zmiany nasilają się.
Na twarzy zmiany mają kształt
motyla, tzn. zajęte są nos i
przylegające do niego części
policzków
Choroby tkanki łącznej – toczeń
rumieniowaty
Osoby, u których
rozpoznano którąkolwiek
postać tocznia, powinny
unikać promieniowania
słonecznego, stosować
odpowiednie kosmetyki
(preparaty z wysokimi
filtrami) i nosić odzież
chroniącą przed działaniem
słońca. Bezwzględnie
zakazane jest też
korzystanie z solarium
Choroby tkanki łącznej – twardzina
Objawia się głównie zmianami związanymi z nadmierną
produkcją kolagenu i naczyniowymi. Jest to choroba rzadka,
a cierpią na nią przeważnie kobiety. Przebieg choroby jest
przewlekły i postępujący. Występują dwa typy tego
schorzenia:
twardzina układowa i twardzina ograniczona
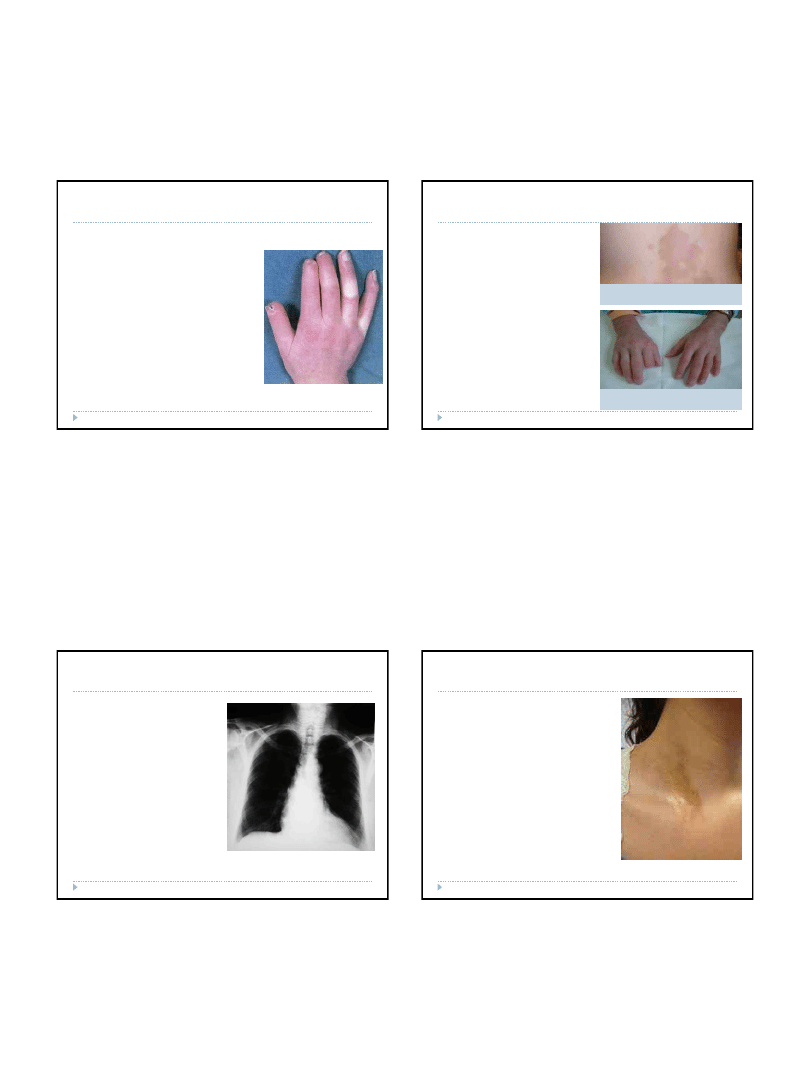
Choroby tkanki łącznej – twardzina
układowa
Dotyczy zarówno skóry, jak i
narządów wewnętrznych.
Charakterystyczny jest dla niej
wygląd twarzy. Z punktu widzenia
kobiety początkowe zmiany
wydają się pozytywne, bo
dochodzi do wygładzenia skóry
oraz tkanki podskórnej, znikają
zmarszczki mimiczne. Inne
zmiany są już jednak
niekorzystne: skóra twardnieje,
znikają skrzydełka nosa, zacieśnia
się czerwień wargowa, czego
konsekwencją jest ograniczenie
otwierania ust. Następnie wokół
warg pojawiają się promieniste
zmarszczki, a na całej skórze
twarzy - teleangiektazje
2015-05-10
16
Choroby tkanki łącznej – twardzina
układowa
Zmianom wyglądu twarzy towarzyszy
objęcie procesem chorobowym narządów
wewnętrznych. Chore stawy rąk
wymagają wczesnej rehabilitacji, w
przeciwnym razie dochodzi do ich
usztywnienia i ograniczenia ruchomości.
Dodatkowo występują zanik płytek
paznokciowych (utrudnia to wykonywanie
precyzyjnych chwytów palcami) i objaw
Raynauda
Zmiany dotyczące innych narządów to:
•
zaburzenia w przełykaniu – mogą
utrudniać przyjmowanie posiłków
•
uszkodzenie funkcji nerek
– przejawia się
obecnością w moczu białka i cukru, a
prowadzi do niewydolności nerek
•
zaburzenia rytmu serca i wentylacji płuc –
mogą być groźne dla życia
Choroby tkanki łącznej – twardzina
układowa
Twardzinę układową można
podzielić na dwa podtypy:
•
twardzinę układową
ograniczoną – z przewagą
zajęcia stawów
obwodowych dystalnych
(czyli bardziej oddalonych
od tułowia) części kończyn
•
twardzinę układową
uogólnioną – w której
pojawiają się zarówno
zmiany skórne, jak i zmiany
w obrębie narządów
wewnętrznych
ZMIANY SKÓRNE W TWARDZINIE
ORGANICZONEJ
ZNIEKSZTAŁCENIA STAWÓW W
TWARDZINIE UOGÓLNIONEJ
Choroby tkanki łącznej – twardzina
układowa
Do rozpoznania tej choroby
konieczne jest wykonanie
wielu badań dodatkowych,
takich jak:
•
stwierdzenie obecności
charakterystycznych
przeciwciał
•
badania obrazowe przełyku
i płuc
•
badania funkcji nerek i płuc
•
EKG oraz badanie, które
obrazuje czynność naczyń
włosowatych
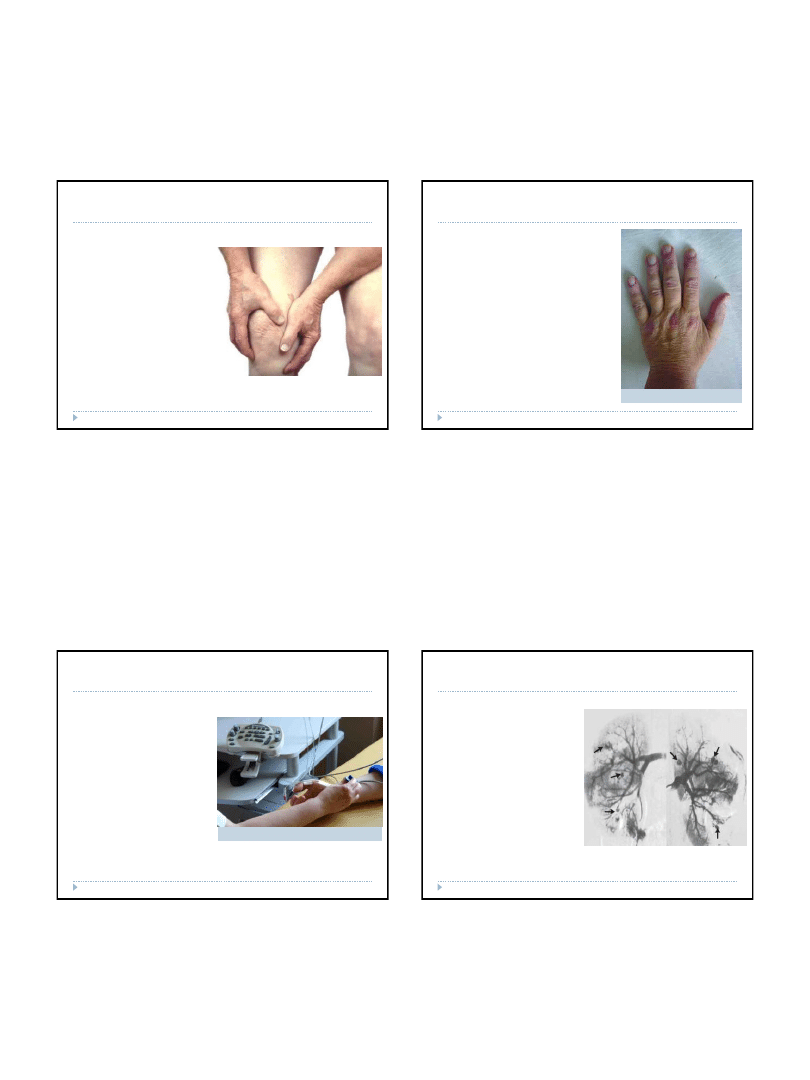
Choroby tkanki łącznej – twardzina
ograniczona
Ma znacznie mniejsze niż twardzina
układowa konsekwencje dla zdrowia.
Występuje najczęściej na tułowiu,
kończynach i twarzy. W jej przebiegu
pojawiają się na skórze ogniska
barwy woskowo-
żółtawej, które w
stanie aktywnym otoczone są
zapalną obwódką koloru
sinofioletowego. Nie występuje objaw
Raynauda
. Rozpoznanie opiera się
na wyglądzie zmian skórnych i
badaniu histopatologicznym oraz
czasem na stwierdzeniu obecności
pewnych charakterystycznych
przeciwciał. Jedynie w niewielkim
procencie przypadków możemy
uzyskać taki wynik
2015-05-10
17
Choroby tkanki łącznej – zapalenie
skórno-mięśniowe
Etiologia tej choroby nie jest
do końca poznana. U części
osób cierpiących na
zapalenie skórno-mięśniowe
wykrywa się obecność
przeciwciał skierowanych
przeciwko elementom jądra
komórkowego
Choroba zwykle rozpoczyna
się w dzieciństwie około 10.
roku życia, a jeżeli pojawia
się w wieku dojrzałym,
dotyczy osób wieku 40-60 lat.
Wtedy często towarzyszy
nowotworom narządów
wewnętrznych
Choroby tkanki łącznej – zapalenie
skórno-mięśniowe
Objawy zauważalne na skórze to:
rumieniowo-
obrzękowe zmiany w
okolicy oczodołów, rumieniowe zmiany
i teleangiektazje
w okolicach wałów
paznokciowych oraz objaw Gottrona,
który polega na powstawaniu nad
stawami śródręczno-paliczkowymi
zmian o charakterze rumieniowo-
złuszczającym. Do zmian
mięśniowych natomiast należą:
osłabienie siły mięśni obręczy
barkowej, czego skutkiem jest
utrudnienie i ograniczenie ruchów
wymagających unoszenia rąk oraz
obręczy biodrowej, co utrudnia
poruszanie się, a zwłaszcza
chodzenie po schodach i jeżdżenie na
rowerze. Zapalenie może także objąć
mięśnie układu oddechowego,
pokarmowego i mięsień sercowy
Objaw Gottrona
Choroby tkanki łącznej – zapalenie
skórno-mięśniowe
Do rozpoznania choroby
poza diagnozą zmian
skórnych i oceną ruchową
konieczne jest wykonanie
dodatkowych badań. Na
zapalenie skórno-mięśniowe
wskazuje m.in. potwierdzenie
wysokiej aktywności
enzymów mięśniowych i
nieprawidłowy wynik badania
elektromiograficznego
(EMG). Zawsze wykonuje się
również badanie
histopatologiczne wycinka
mięśnia objętego zmianami
BADANIE EMG
Choroby tkanki łącznej – guzkowe
zapalenie tętnic
Jest to choroba o nie do końca
poznanej etiologii.
Najprawdopodobniej to
przejaw trzeciego typu reakcji
alergicznej. Powstałe
kompleksy immunologiczne
odkładają się w ścianach tętnic
i ściany te są w konsekwencji
przez nie niszczone
Na guzkowe zapalenie tętnic
znacznie częściej cierpią
mężczyźni niż kobiety.
Schorzenie pojawia się
przeważnie u osób w wieku
35-
50 lat. Wyróżnia się postać,
w której dominują objawy
skórne, oraz postać układową
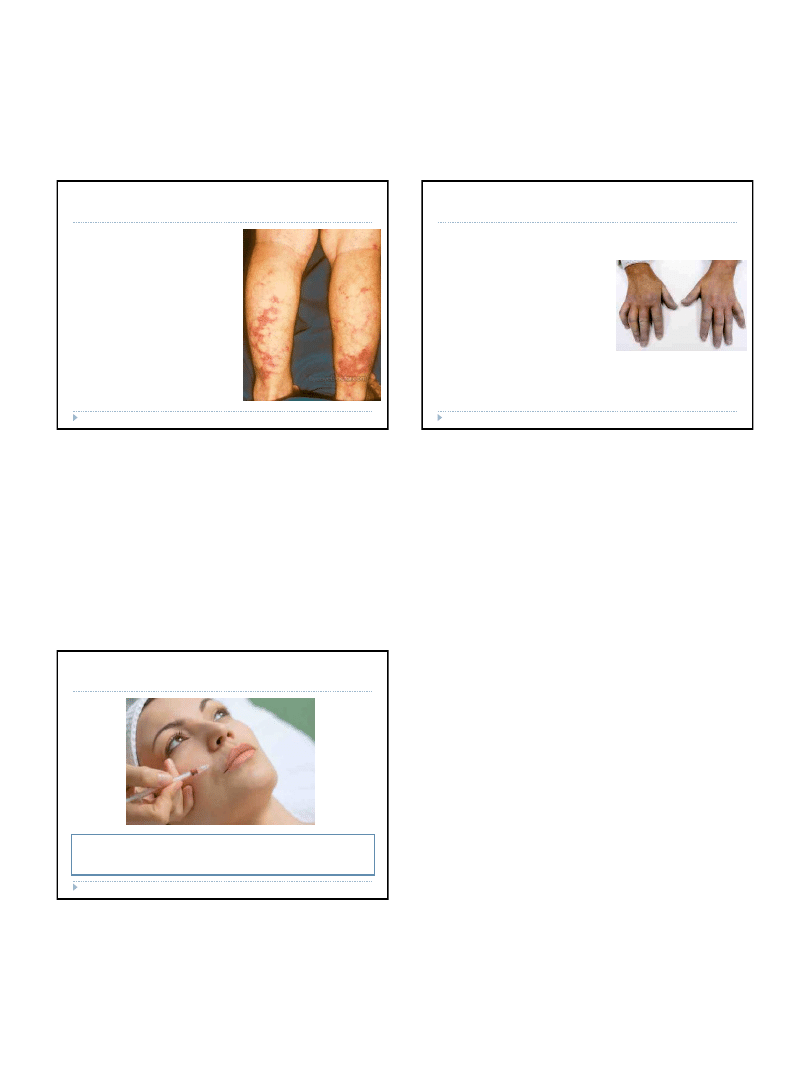
2015-05-10
18
Choroby tkanki łącznej – guzkowe
zapalenie tętnic
W obrazie chorobowym występują
charakterystyczne wyczuwalne
dotykiem guzki wzdłuż przebiegu
naczyń i ich siateczkowate
rozszerzenie oraz krwawe wylewy
do skóry. Widoczne są głównie na
kończynach dolnych i pośladkach.
Guzki ustępują samoistnie lub
ulegają rozpadowi, prowadząc do
owrzodzeń.
W przypadku gdy zmiany dotyczą
naczyń narządów wewnętrznych,
choroba przebiega z objawami
ogólnymi (gorączka, spadek masy
ciała, leukocytoza i podwyższone
OB). Dochodzi do zajęcia płuc,
nerek i ośrodkowego układu
nerwowego oraz powiększenia
wątroby
Choroby tkanki łącznej – mieszana
choroba tkanki łącznej
Choroba ta występuje rzadko. Objawia się
przeważnie u dzieci około 10. roku życia i
u dorosłych w wieku 20-40 lat. Najczęściej
dotyczy kobiet
Jak sama nazwa wskazuje, występują w
niej różne objawy, które pojawiają się we
wcześniej opisanych chorobach. Są to:
objaw Raynauda
, obrzęki dystalnych
części paliczków rąk, bóle stawów,
upośledzenie ruchów perystaltycznych
przełyku, zapalenie mięśni,
niedokrwistość, leukopenia, powiększenie
wątroby i śledziony oraz zapalenie błon
surowiczych otaczających narządy
wewnętrzne
Na odróżnienie tego schorzenia od innych
układowych chorób tkanki łącznej pozwala
wykrycie w surowicy krwi chorego
przeciwciał przeciw rybonukleoproteinie
(składnik jądra komórkowego)
Choroby tkanki łącznej
Osobom cierpiącym na jakąkolwiek chorobę tkanki łącznej
nie wolno wstrzykiwać botoksu i poddawać ich zabiegom,
które mogą spowodować nasilenie reakcji odpornościowych
Wyszukiwarka
Podobne podstrony:
Budowa i funkcje układu odpornościowego człowieka, Szkoła, przydatne w szkole
1 Budowa i funkcja ukladu odpornosciowego
Zaburzenie funkcji układu nerwowego
01 Podstawy immunologii i funkcjonowania układu odpornościowego
Budowa i funkcjonowanie układu odpornosciowego u ptaków
Wiele problemów związanych z nieprawidłowym funkcjonowaniem skóry wynika z niedoboru wodyx
CHOROBY UKŁADU ODPORNOŚCIOWEGO
CHOROBY I ZABURZENIA CZYNNOŚĆI UKŁADU POKARMOWEGO
Mechanizmy epigenetyczne w chorobach psychicznych i zaburzeniach funkcji poznawczych
Zaburzenia funkcji poznawczych w chorobach psychicznych
CHOROBY I ZABURZENIA CZYNNOŚĆI UKŁADU POKARMOWEGO
Choroby układu odpornościowego
Leptyna jako marker chorób związanych z zaburzeniami hormonalnymi
3 Zaburzenia funkcji poznawczych w chorobach somatycznych i psychicznych1
Zaburzenia funkcji zwieraczy
więcej podobnych podstron