
Dr Bachul
niebieski
Dr Pasternak
czerwony
Dr Klimek
zielony
Dr Gryglewski
brązowy
Dr Sporek
jasno fioletowy
Dr Mitu
ś pomarańczowy
„ W CZASIE BADANIA CHOREGO POWINNIŚMY
MYŚLEĆ ANATOMICZNIE, TO ZNACZY WYOBRAŻAĆ
SOBIE PRZESTRZENNIE STOSUNKI ANATOMICZNE
INTERESUJĄCEJ NAS OKOLICY, BĄDŹ TEŻ ISTNIENIE
NATURALNYCH
KIERUNKÓW SPŁYWANIA
WYDZIELINY LUB
WYSIĘKU.”
Jan Nielubowicz

1
Ściana przednioboczna jamy brzusznej
Boczna
część ściany brzucha zbudowana jest z mięśnia skośnego zewnętrznego,
skośnego wewnętrznego i poprzecznego brzucha. Przednia część ściany brzucha
zbudowana jest z
mięśnia prostego brzucha i mięśnia piramidowego, który bardzo
często nie występuje. Mięsień prosty brzucha jest otoczony pochewką zbudowaną z
trzech
rozcięgien mięsni ściany bocznej. Rozcięgna, w linii pośrodkowej, krzyżują się
tworząc kresę białą. Włókna kresy białej powyżej pępka mogą być nieco rozproszone
pozwalając czasami do wniknięcia między jej pasma przedotrzewnowej tkanki
tłuszczowej wywołując dolegliwości(.przepuklina linii białej). Trzy bądź cztery smugi
ścięgniste dzielą mięsień prosty (przypominając o jego segmentalnym pochodzeniu) i
mocno
łączą się ze ścianą przednią jego pochewki.
W
¾ górnych ściany brzucha kresa biała jest dobrze rozwinięta, mięśnie proste są od
siebie odseparowane,
znajdują się w pochewkach posiadających przednią i tylną
ścianę. W tej okolicy rozcięgno mięśnia skośnego brzucha zewnętrznego jest słabe.
W
¼ dolnej ściany brzucha mięśnie proste brzucha przebiegają blisko siebie, z tyłu nie
pokryte
rozcięgnami. Obecna jest tyko przednia ściana pochewki – trzy rozcięgna
przebiegają przed mięśniami prostymi. Rozcięgno mięśnia skośnego brzucha
zewnętrznego w tej okolicy jest bardzo dobrze rozwinięte i mocne. Mięśnie proste
brzucha pokryte
są z tyłu przez powięź poprzeczną i otrzewną ścienną. Poziom, na
którym mięśnie proste tracą tylną ścianę pochewki nazywa się kresą łukowatą albo
kresą półkolistą albo kresą Douglasa. Pogrubiała powięź poprzeczna na poziomie
pępka nazywana jest powięzią pępkową.
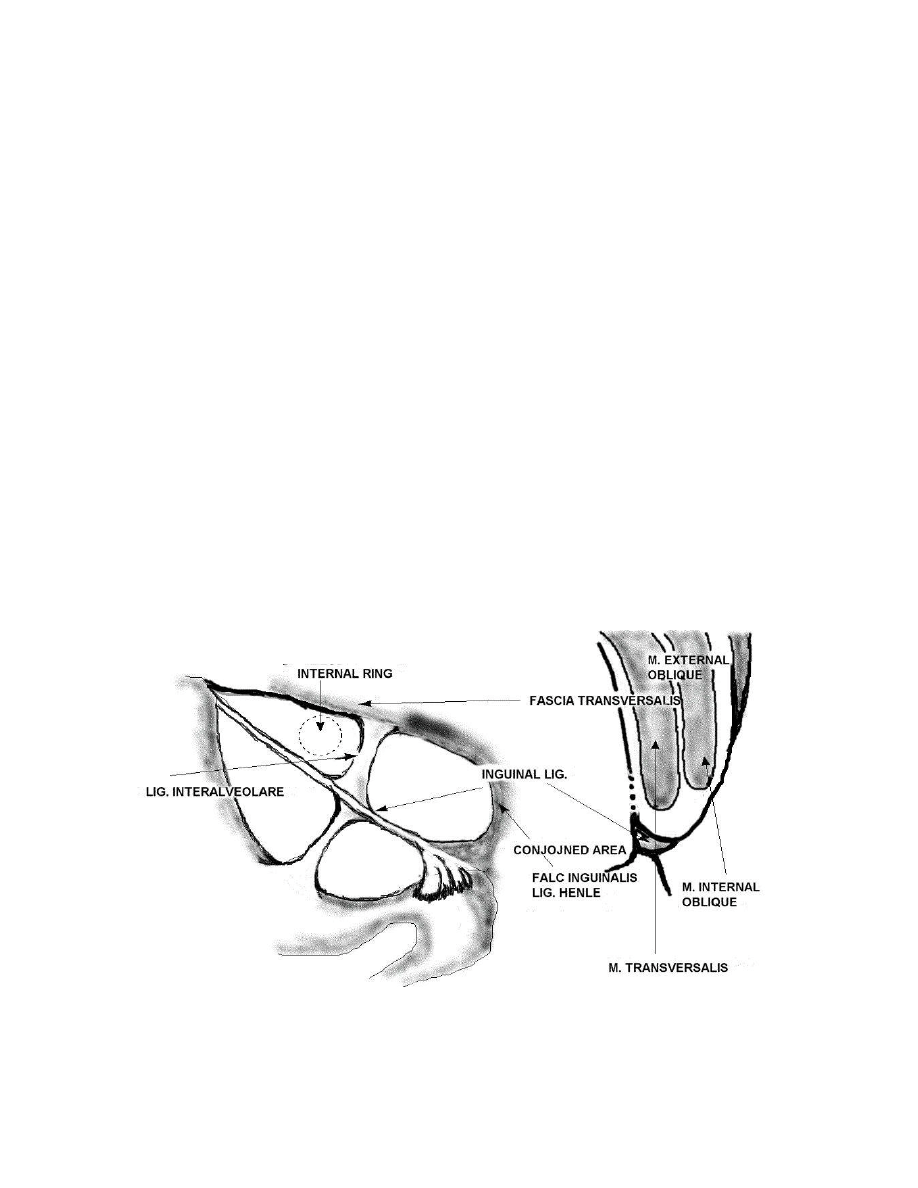
W okolicy pachwinowej
ściana brzucha zbudowana jest z następujących warstw:
●
Skóra (Skin)
●
Powięź powierzchowna (superficial fascia) zbudowana jest z dwóch blaszek:
zewnętrznej – tłuszczowej tkanki podskórnej (Camper’s fascia) i wewnętrznej –
błoniastej (Scarpa’s fascia). Te dwie blaszki są bardziej widoczne poniżej pępka.
Powięź Campera przedłuża się ku dołowi w powięź powierzchowną uda. Powięź
Scarpy bierze
udział w tworzeniu więzadła procowatego prącia. W okolicy
kroczoej nazywana jest
powięzią Collesa. W skorze moszny i prącia powięź
Campera i
powięź Scarpy łączą się w jedną blaszkę i tworzą błonę kurczliwą

pozbawiona tkanki
tłuszczowej. W powięzi powierzchownej brzucha przebiega
t
ętnica nadbrzuszna powierzchowna.
●
Powięź głęboka (deep fascia) albo powięź Gallaudeta. Jest to blaszka
powięziowa pokrywającą omięsną mięśnia skośnego brzucha zewnętrznego,
która w okolicy pierścienia pachwinowego powierzchownego przedłuża się w
zewnętrzną warstwę powrózka nasiennego jako powięź nasienna zewnętrzna
(external spermatic fascia).
●
Rozcięgno mięśnia skośnego brzucha zewnętrznego (external oblique abdominis
aponeurosis)
przebiegając w kierunku pachwiny kończy się pogrubiałym dolnym
brzegiem
– więzadłem pachwinowym (inguinal ligament) zwanym również
więzadłem Pouparta. Więzadło to przebiega od kolca biodrowego przedniego
górnego do guzka łonowego zamykając od góry i przodu rozstęp wspólny
(lacuna communis).
Więzadło rozstępowe (lacunar ligemant) zwane również
więzadłem Gimbernata jest utworzone przez dolne pasma więzadła
pachwinowego w okolicy guzka
łonowego. Pasma te biegną wzdłuż gałęzi górnej
kości łonowej łącząc się z więzadłem grzebieniowym (Coopera), (pecineal
ligemant) oraz
stanowią przyśrodkowe ograniczenie pierścienia udowego
głębokiego (deep femoral ring). Włókna więzadła pachwinowego w tej okolicy
wytwarzają również więzadło zagięte (reflected ligemant) zwane również
więzadłem Collesa. Podąża ono od guzka łonowego w kierunku kresy białej
stanowiąc dolne ograniczenie pierścienia pachwinowego powierzchownego
(superficial inguinal ring).
Więzadło pachwinowe w 1/3 przyśrodkowej części ma
wolny brzeg
rozpięty nad rozstępem naczyniowym (lacuna vasorum). Boczne 2/3
tego
więzadła są mocno złączone z powięzią mięśnia biodrowolędźwiowego
przechodzącego przez rozstęp mięśniowy (lacuna musculorum). Rozstęp
mięśniowy oddzielony jest od rozstępu naczyniowego przez łuk
biodowogrzebieniowy (iliopectineal arch). Stanowi on zgrubienie powięzi
biodrowolędźwiowej odchodzące od więzadła pachwinowego i dochodzące do
wyniosłości biodrowołonowej kości miednicznej.
●
Mięsień skośny brzucha wewnętrzny i mięsień poprzeczny brzucha, których
końcowy przyczep rozcięgien w okolicy guzka łonowego i gałęzi górnej kości
łonowej nazywamy sierpem pachwinowym (Inguinal falx) albo conjoined tendon.
Sierpem pachwinowym nazywane jest
również więzadło Henlego, które jest
bocznym rozszerzeniem pochewki
mięśnia prostego brzucha przy przyczepie do
grzebienia
kości łonowej (obecne w 1/3 populacji)
●
Przednia blaszka
powięzi poprzecznej (transversalis fascia). W okolicy
pachwinowej
powięź poprzeczna składa się z dwóch blaszek, między którymi
przebiegają naczynia nadbrzuszne dolne.

●
Tylna blaszka
powięzi poprzecznej brzucha. Zgrubienie powięzi poprzecznej
znajdujące się za więzadłem pachwinowym nazywane jest pasmem
biodrowołonowym (iliopubic tract) albo więzadło Thompsona. Przebiega powyżej
naczyń biodrowych zewnętrznych od łuku biodrowogrzebieniowego do gałęzi
górnej kości łonowej. Pasmo to wzmacnia dolny brzeg pierścienia pachwinowego
głębokiego.
●
Przedotrzewnowa tkanka
łączna i tłuszczowa
●
Otrzewna jest
luźno połączona z powięzią poprzeczną z wyjątkiem blaszki tylnej
pochewki
mięśnia prostego brzucha i okolicy pierścienia pachwinowego
głębokiego. Między powięzią poprzeczną a otrzewną znajduje się przestrzeń
Borgosa,
którą wykorzystuje się do umiejscowienia siatki w operacjach
naprawczych przepuklin.
Okolica
pępkowa
Pępek , rozwojowo, jest połączeniem przyśrodkowych brzegów rozcięgien
pokrywających mięśnie proste brzucha dookoła sznura pępowinowego. To połączenie
zaczyna
się ok. 10 tyg życia płodowego, kiedy to zaczyna się cofać fizjologiczna
przepuklina
pępkowa. W powstałym pierścieniu pępkowym możemy znaleźć
następujące struktury:
ü Lewa żyła pępkowa (left umbilical vein)
ü Przewód żółtkowojelitowy (vitellointestinal duct)
ü Tętnica i żyła żółtkowa (vitelline artery and vein)
ü Moczownik (urachus)
ü Dwie tętnice pękowe (umbilical arteries)
Pępek nie jest taki sam u wszystkich. Jest środkiem kresy białej. W tworzeniu
pierścienia pępkowego biorą udział więzadła pępkowe przyśrodkowe (medial umbilical
ligament) i
więzadło pępkowe pośrodkowe (median umbilical ligament). Więzadło obłe
wątroby (round ligament of the liver) odchodzi od dolnego brzegu pierścienia i biegnie w
kierunku
wątroby w brzegu więzadła sierpowatego (falciform ligament). [U 36%
populacji obserwuje
się zgrubienie powięzi poprzecznej w okolicy pępkowej nazywane
powięzią pępkową.] Zgrubienie powięzi poprzecznej w okolicy pępkowej nazywane jest
powięzią pępkową. U 36% populacji powięź pępkowa pokrywa cały pierścień pępkowy,
u 38% pokrywa tylko
część górną pierścienia, u 6% jedynie część dolną, u 4% leży
poza
pierścieniem pękowym. Nie występuje ona u 16% populacji.
Skandalakis' Surgical Anatomy
Tylna powierzchnia przedniej
ściany brzucha poniżej pępka i powyżej więzadeł
pachwinowych jest podzielona na trzy
doły po obu stronach fałdu pępkowego
pośrodkowego z więzadłem pępkowym pośrodkowym(zarośniety moczownik) w środku.
Każdy z tych dołów jest potencjalnym miejscem powstania przepukliny.

Dół pachwinowy boczny, ograniczony przyśrodkowo przez fałd pękowy boczny z
naczyniami nadbrzusznymi dolnymi w
środku, jest potencjalnym miejscem dla
powstania przepukliny pachwinowej
skośnej.
Dół pachwinowy przyśrodkowy między fałdem pępkowym boczny a przyśrodkowym jest
potencjalnym miejscem powstania przepukliny pachwinowej prostej.
Dół nadpęcherzowy między fałdem pępkowym pośrodkowym a przyśrodkowym jest
potencjalnym miejscem dla przepukliny
nadpęcherzowej.
Trójkąt Hasselbacha ograniczony jest bocznie przez naczynia nadbrzuszne dolne,
przyśrodkowo przez boczny brzeg mięśnia prostego brzucha orza od dolu przez
więzadło pachwinowe. Jest on potencjalnym miejscem powstawania przepuklin
pachwinowych prostych i
nadpęcherzowych (dół nadpęcherzowy częściowo pokrywa
się z tym trójkątem).
ROZWÓJ KANAŁU PACHWINOWEGO
Kanał pachwinowy tworzy drogę dla zstępujących jąder z przestrzeni zaotrzewnowej
przez
ścianę przednią brzucha do worka mosznowego. Kanał ten rozwija sie u obu płci.
W
końcu drugiego miesiąca życia płodowego na dolny biegunie powstającej gonady
rozwija
się więzadło płciowopachwinowe albo jądrowód (gubernaculum), które kończy
się w skórze okolicy pachwinowej w miejscu powstawania wałów płciowych (przyszła
moszna lub wargi sromowe
większe). Wały płciowe są uwypukleniem wszystkich
warstw
ściany brzucha łącznie z otrzewną. Uwypuklenie otrzewnej nazywamy
wyrostkiem pochwowym otrzewnej. Wyrostek pochwowy otoczony jest warstwami
ściany brzucha, które tworzą ściany kanału pachwinowego, ściany powrózka
nasiennego oraz
ściany worka mosznowego. Warstwa na zewnątrz wyrostka
pochwowego to
powięź poprzeczna, którą w ścianie powrózka i worka mosznowego
nazywamy
powięzią nasienną wewnętrzną. Miejsce zmiany nazwy powięzi poprzecznej
na
powięź nasienną wewnętrzną nazywamy pierścieniem pachwinowym głębokim.
Przedłużenie włókien mięśnia poprzecznego brzucha i skośnego wewnętrznego
nazywamy
mięśniem dźwigaczem jądra. Pierścień pachwinowy powierzchowny jest
otworem w
rozcięgnie mięśnia skośnego brzucha zewnętrznego, natomiast powięź tego
mięśnia przedłuża się w powieź nasienną zewnętrzną. Zstępowanie jąder przez kanał
pachwinowy do moszny zaczyna
się zwykle w 26 tygodniu i trwa 2 do 3 dni. Jądra
zstępują zaotrzewnowo i na zewnątrz wyrostka pochwowego otrzewnej. Kiedy jądra
znajdą się w worku mosznowym następuje obkurczenie ścian kanału pachwinowego. W
okresie
okołoporodowym szypuła wyrostka pochwowego otrzewnej zarasta z wyjątkiem
części dystalnej wytwarzającej osłonkę pochwową jądra. Ta błona surowicza, jak
otrzewna, jest zbudowana z blaszki
ściennej i blaszki trzewnej. Między tymi blaszkami
znajduje
się jama moszny, która jest odpowiednikiem jamy otrzewnowej. Jeżeli szypuła
wyrostka pochwowego nie zaniknie,
jeżeli wyrostek pochwowy pozostanie, istnieje

wtedy
połączenie między jama moszny a jamą otrzewnową. Mamy wtedy do czynienia z
otwartym
kanałem pachwinowym przez który może łatwo dostać się do worka
mosznowego
pętla jelitowa albo fragment sieci wywołując wrodzoną przepuklinę
pachwinową skośną. Wnętrostwo jest zaburzeniem rozwojowym często
współistniejącym z tego typu przepukliną. Czasami obliteracja wyrostka pochwowego
jest nieregularna,
pozostawiając małą cystę wzdłuż jego przebiegu. Później taka cysta
może produkować płyn wywołując wodniaka powrózka nasiennego, który może być
błędnie rozpoznany jako dodatkowe jądro. Przetrwała proksymalna część wyrostka
pochwowego wytwarza potencjalny worek przepuklinowy w miejscu
wejścia do kanału
pachwinowego. Takie zaburzenie jest bardzo
częste i może wyjaśniać częstsze
występowanie przepuklin pachwinowych u mężczyzn. Jajniki również zstępują z
przestrzeni zaotrzewnowej ale do miednicy mniejszej. Gubernaculum jest przyczepione
do dolnego bieguna jajnika i do
skóry przyszłej wargi sromowej większej. Więzadło to
uzyskuje
połączenie z macicą w bliskim sąsiedztwie ujścia jajowodu. Proksymalna
część tego więzadła staje się więzadłem własny jajnika, natomiast dystalna więzadłem
obłym macicy, które przechodzi przez kanał pachwinowy. U kobiet wyrostek pochwowy
otrzewnej zarasta i zanika
długo przed porodem. Jeżeli wyrostek pochwowy pozostanie
drożny po porodzie nazywa się kanałem Nucka.
ANATOMIA
KANAŁU PACHWINOWEGO
Kanał pachwinowy, długości ok. 4cm, przebiega skośnie w dolnej części ściany
przedniej brzucha, 2 cm
powyżej więzadła pachwinowego między pierścieniem
pachwinowym
głębokim (wewnętrznym) a pierścieniem pachwinowym powierzchownym
(zewnętrznym).
Ściany kanału pachwinowego:
ü Przednia – rozcięgno mięśnia skośnego brzucha zewnętrznego
ü Tylna powięź poprzeczna w ¼ populacji, natomiast w pozostałych ¾ powięź
poprzeczna
zrośnięta z rozcięgnem mięśnia poprzecznego brzucha. Ściana ta
jest wzmocniona przez sierp pachwinowy i
więzadło międzydołkowe
(Hasselbacha).
Więzadło Hasselbacha jest zgrubieniem powięzi poprzecznej
przyśrodkowo od pierścienia pachwinowego głębokiego na poziomie naczyń
nadbrzusznych dolnych.
ü Górna łukowato biegnące włókna mięśnia skośnego brzucha wewnętrznego i
poprzecznego brzucha. Te pachwinowe
części obu mięśni tworzą wspólne,
sierpowatego
kształtu rozcięgno przyczepiające się do grzebienia kosci łonowej.
Struktura ta nazywana jest
„ścięgnem łączącym” (conjoined tendon) lub sierpem
pachwinowym. Wzmacnia on
ścianę tylną kanału pachwinowego poprzez zrost z
powięzią poprzeczną. Zlokalizowany jest dokładnie na poziomie pierścienia
pachwinowego powierzchownego.

ü Dolna – więzadło pachwinowe i najbardziej przyśrodkowo więzadło zagięte.
ü Pierścień pachwinowy powierzchowny – trójkątny otwór w rozcięgnie mięśnia
skośnego brzucha zewnętrznego położony powyżej i nieco bocznie od guzka
łonowego. Ograniczony jest przez odnogę boczną i przyśrodkową rozcięgna,
które od góry wzmocnione są przez włókna międzyodnogowe. Od dołu pierścień
ograniczony jest przez
więzadło zagięte.
ü Pierścień pachwinowy głęboki – otwór w powięzi poprzecznej usytuowany
bocznie od
naczyń nadbrzusznych dolnych, wzmocniony przyśrodkowo przez
więzadło międzydołkowe, a od dołu przez pasmo biodrowołonowe. Pierścień ten
znajduje
się na szerokość palca powyżej środka więzadła pachwinowego.
Zawartość kanału pachwinowego u mężczyzn:
ü nasieniowód
ü trzy tętnice ( jądrowa, nasieniowodu i dźwigacza jądra)
ü splot żylny wiciowaty
ü gałąź płciowa nerwu płciowoudowego
ü włókna autonomiczne ze splotu trzewnego i miednicznego
ü wszystkie w/w struktury otoczone są w kanale pachwinowym powięzią nasienną
wewnętrzną, która jest wypustką powięzi poprzecznej. W kanale włókna mięśnia
skośnego brzucha wewnętrznego i poprzecznego brzucha wytwarzają mięsień
dźwigacz jądra znajdujący się w ścianie powrózka. Powięź nasienna zewnętrzna
zaczyna
okrywać powrózek nasienny dopiero po jego wyjściu z kanału
pachwinowgo.
ü nerw biodrowopachwinowy, po przebiciu mięśnia skośnego brzucha
wewnętrznego (zawierający teraz tylko włókna czuciowe), biegnący nieco mniej
niż na szerokość palca powyżej więzadła pachwinowego. Kanał pachwinowy
opuszcza przez
pierścień pachwinowy powierzchowny zwykle bocznie od
powrózka nasiennego. Nie stanowi zawartości powrózka.
Zawartość kanału pachwinowego u kobiet:
ü więzadło obłe macicy i jego naczynia
ü gałąź płciowa nerwu płciowoudowego
ü warstwy jak w ścianie powrózka u mężczyzn chociaż nie tak łatwo rozróżnialne
ü nerw biodrowopachwinowy.
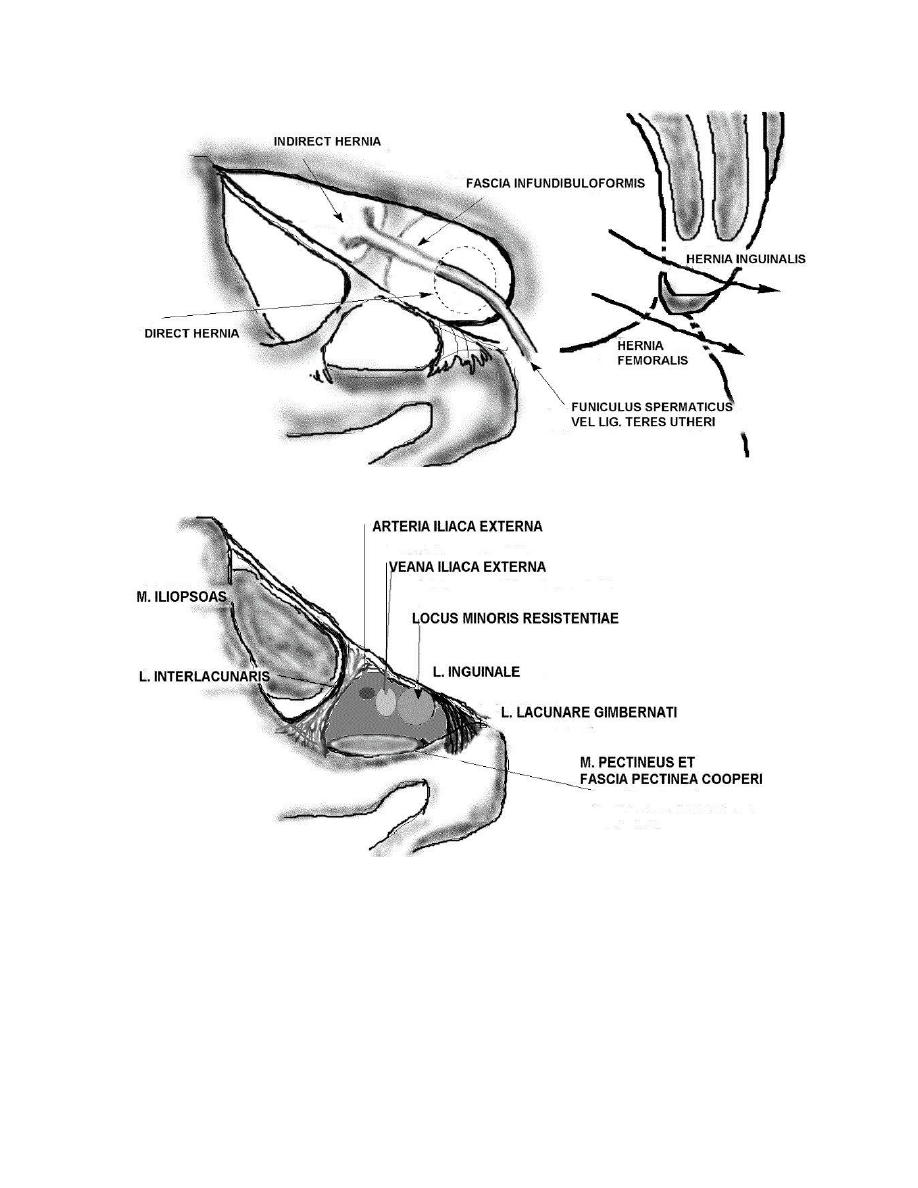
Poniżej więzadła pachwinowego a do przodu od kości miednicznej znajduje się rozstęp
wspólny, przestrzeń, która jest komunikacją między jamą brzuszną a udem. Rozstęp
podzielony jest przez
łuk biodrowogrzebieniowy na rozstęp mięśniowy (polożony
bocznie) i naczyniowy
(położony przyśrodkowo). Rozstęp mięśniowy czasami nazywany
rozstępem mięśniowonerwowym ponieważ zawiera oprócz mięśnia
biorowolędźwiowego również nerw udowy. Rozstęp naczyniowy zawiera naczynia
udowe
(żyła udowa położona jest przyśrodkowo od tętnicy) oraz gałąź udową nerwu
płciowoudowego.
KANAŁ UDOWY
ü pierścień udowy głęboki – zlokalizowany w rozstępie naczyniowym,
przyśrodkowo od żyły udowej, bocznie od więzadła rozstępowego, do tyłu od
więzadła pachwinowego i do przodu od grzebienia kości łonowej. Pierścień ten
jest
wypełniony tkanką łączną i węzłem chłonnym z grupy węzłów pachwinowych
głębokich. Stanowi on wrota przepukliny udowej.
ü Ściana kanału długości ok. 1.25 – 2 cm jest utworzona przez żyłę udową
ü Rozwór żyły odpiszczelowej – otwór w lamina cribrosa powięzi szerokiej stanowi
końcowy otwór kanału udowego.
Fruchaud
opisał okolicę w pachwinie usposabiającą do powstawania przepuklin, którą
nazwał ujściem mięśniowogrzebieniowym (myopectineal orfice). Okolica ta jest
ograniczona od
góry przez łukowato biegnące włókna mięśnia skośnego brzucha
wewnętrznego i poprzecznego brzucha, bocznie przez mięsień biodrowolędźwiowy,
przyśrodkowo przez brzeg boczny mięśnia prostego brzucha jego pochewkę oraz od
dołu przez grzebień kości łonowej. Więzadło pachwinowe biegnie poprzecznie przez tę
przestrzeń.
Ryc.1 anatomia okolicy pachwinowej
Ryc 2. warunki anatomiczne powstawania przepuklin
Ryc3 warunki anatomiczne powstawania przepukliny udowej.
2
Ściana tylna jamy brzusznej
Okolica
lędźwiowa tylnej ściany jamy brzusznej jest ograniczona przez:
ü 12 żebro od góry
ü grzebień biodrowy od dołu

ü mięsień prostownik grzbietu przyśrodkowo
ü tylny brzeg mięśnia skośnego brzucha zewnętrznego od boku
Ściana brzucha w okolicy lędźwiowej jest zbudowana z:
ü gruba skóra
ü powięź powierzchowna – dwie warstwy tkanki włóknistej z tkanką tłuszczową
między nimi
ü powierzchowna warstwa mięśniowa najszerszy grzbietu i skośny brzucha
zewnętrzny
ü powięź piersiowolędźwiowa – zbudowana z dwóch blaszek (przednia/głęboka i
tylna/powierzchowna)
obejmujących mięsień prostownik grzbietu
ü środkowa warstwa mięśniowa – prostownik grzbietu (właściwie mięsień
krzyżowogrzbietowy), skośny brzucha wewnętrzny i zębaty tylny dolny
ü głęboka warstwa mięśniowa – poprzeczny brzucha, czworoboczny lędźwi,
lędźwiowy większy i mniejszy
ü powięź poprzeczna
ü tkanka tłuszczowa przestrzeni zaotrzewnowej
ü otrzewna
W
ścianie okolicy lędźwiowej możemy wyróżnić dwa trójkąty lędźwiowe:
ü trójkąt lędźwiowy dolny (Petit) – podstawa tego trójkąta utworzona jest przez
grzebień biodrowy, brzeg przyśrodkowotylny mięsień najszerszy grzbietu,
natomiast brzeg
bocznyprzedni mięsień skośny brzucha zewnętrzny. Dno
trójkąta tworzy mięsień skośny brzucha wewnętrzny przy współudziale mięśnia
poprzecznego brzucha i
powięzi piersiowolędźwiowej. Trójkąt jest pokryty przez
powięź powierzchowna i skórę.
ü Trójkąt lędźwiowy górny (Grynfeltt) – podstawę stanowi 12 żebro i mięsień zębaty
tylny dolny, brzeg
przednioboczny mięsień skośny brzucha wewnętrzny,
tylnoprzyśrodkowy brzeg mięsień krzyżowogrzbietowy mięśnia prostownika
grzbietu.
(użyjmy może dla spójności synonimu z skryptem Skawiny “Brzuch”
str.29) Dno tego
trójkąta utworzone jest przez rozcięgno mięśnia poprzecznego
brzucha.
Trójkąt pokryty jest przez mięsień skośny brzucha zewnętrzny,
najszerszy grzbietu,
powieź powierzchowna i skórę. W tym trójkącie przepukliny
lędźwiowe występują częściej niż w górnym.
NERVES OF THE ABDOMINAL WALL
Mięśnie ściany bocznej brzucha są unerwione przez nerwy międzyżebrowe
(Th5Th12), nerw biodrowopodbrzuszny i biodrowopachwinowy (oba z L1). Nerw

płciowoudowy (L1L2) oddaje tylko niewielką ilość włókien do mięśnia skośnego
brzucha
wewnętrznego i poprzecznego brzucha.
Mięśnie ściany przedniej brzucha są unerwione przez nerwy międzyżebrowe
(Th5Th12).
Mięsnie ściany tylnej brzucha mają następujące unerwienie: czworoboczny lędźwi –
nerw
podżebrowy i gałęzie krótkie splotu lędźwiowego, mięsień lędźwiowy większy –
gałęzie krótkie splotu lędźwiowego i nerw udowy (L2L4), mięsień biodrowy – nerw
udowy.
Gałęzie brzuszne dolnych sześciu nerwów międzyżebrowych przebiegają między
mięśniem skośnym brzucha wewnętrznym a poprzecznym brzucha aż na powierzchnię
tylną pochewki mięśnia prostego brzucha. Nerwy te po przebiciu pochewki oddają
gałęzie mięśniowe oraz końcowe gałęzie skórne przednie. Uszkodzenie jednego nerwu
międzyżebrowego nie wywołuje żadnych objawów, natomiast przecięcie trzech i więcej
nerwów wywołuje porażenie i atrofię mięśni skutkującą wybrzuszaniem się ściany
brzucha w okolicy
porażonej. Uszkodzenie nerwów międzyżebrowych Th10 –Th12
wywołuje Objaw Beevora polegający na przesunięciu pępka do góry przy unoszeniu
głowy w pozycji leżącej.
Gałąź brzuszna L1 dzieli się na nerw biodrowopodbrzuszny i biodrowopachwinowy.
Oba nerwy
biegną między mięśniem skośnym wewnętrznym brzucha a poprzecznym
brzucha, a w
pobliżu kolca biodrowego przedniego górnego przebijają mięsień skośny
brzucha
wewnętrzny i biegną dalej między mięśniami skośnymi. Końcowe gałęzie
docierają do skóry. Te nerwy nie przebijają pochewki mięśnia prostego brzucha i go nie
unerwiają.
Unerwienie
skóry brzucha:
ü Th10 unerwia pas skóry na poziomie pępka
ü Trzy nerwy wyżej (Th7Th9) unerwiają okolicę powyżej pępka
ü Trzy nerwy niżej (Th11 – L1) unerwiają skórę poniżej pępka
ü Nerw biodrowopachwinowy unerwia skórę w okolicy nasady prącia, przednią
część skóry moszny i przylegającą część skóry uda
ü Znajomość unerwienia ściany brzucha jest bardzo istotna przy analizie
umiejscowienia i promieniowania
bólu w jamie brzusznej
NACZYNIA
ŚCIANY JAMY BRZUSZNEJ
Tętnica nadbrzuszna górna wchodzi w pochewkę mięśnia prostego brzucha na
wysokości chrząstki 7 żebra i zespala się ze znacznie mocniejszą tętnicą nadbrzuszną
dolną na powierzchni tylnej mięśnia prostego brzucha. Jest to anastomoza między
naczyniami
kończyny górnej i dolnej. Obie tętnice nadbrzuszne unaczyniają wszystko w
obrębie pochewki mięśnia prostego brzucha. Tętnica nadbrzuszna dolna oddaje
dodatkowo dwie
ważne gałęzie: tętnicę dźwigacza jądra i gałąź łonową łączącą się na

powierzchni tylnej
gałęzi górnej kości łonowej z odgałęzieniem tętnicy zasłonowej
wytwarzając tzw. wieniec śmierci (corona mortis). Tętnica zasłonowa, w częstej
odmianie, bywa
gałęzią tętnicy nadbrzusznej dolnej. Brzeg boczny mięśnia prostego
brzucha jest
strefą bez dużych naczyń.
Żyłą nadbrzuszna dolna ze swoimi dopływami wytwarza w przestrzeni Borgosa koło
żylne Bendavida.
Tętnice międzyżebrowe tylne (10 i 11), tętnica podżebrowa i lędźwiowe towarzyszą
nerwom
biegnąc między mięśniem skośnym brzucha wewnętrznym a poprzecznym
brzucha.
Tętnica głęboka okalająco biodro biegnie między mięśniem skośnym brzucha
wewnętrznym a poprzecznym brzucha i dociera do końcowych odgałęzień tętnicy
mięśniowoprzeponowej.
Następne trzy tętnice będące odgałęzieniami tętnicy udowej przebiegają w tkance
podskórnej. Tętnica nadbrzuszna powierzchowna biegnie w kierunku pępka i zespala
się ze swoim bliźniaczym naczyniem, tętnice sromowe zewnętrzne krzyżując od przodu
powrózek nasienny docierają do moszny oraz tętnica okalająca biodro powierzchowna
biegnie do boku
poniżej więzadła pachwinowego. Wszystkie te naczynia mają
zespolenia z naczyniami
głębokimi. Żyły towarzyszące tym tętnicom są dopływami żyły
odpiszczelowej.
Aby
uniknąć uszkodzenia dużych naczyń w trakcie laparoskopii, troakar usytuowany
bocznie powinien
znajdować się przynajmniej 8 cm bocznie od linii pośrodkowej i 5 cm
powyżej kości łonowej.
Naczynia
chłonne przedniobocznej ściany brzucha powyżej pępka odprowadzają
chłonkę do węzłów chłonnych pachowych, natomiast poniżej pępka do pachwinowych.
ANATOMIA LAPAROSKOPOWA OKOLICY PACHWINOWEJ
W wielu operacjach laparoskopowych z
dostępu przedotrzewnowego tej okolicy
konieczne jest
użycie dostępu przezotrzewnowego ponieważ otrzewna i powięź
poprzeczna
są często mocno zrośnięte z powierzchnią tylną mięśnia prostego brzucha.
Po odwarstwieniu otrzewnej z okolicy
trójkąta pachwinowego uwidacznia się naczynia
nadbrzuszne dolne i
tuż przyśrodkowo od nich więzadło pępkowe przyśrodkowe.
Należy pamiętać, że brzeg pęcherza jest przy więzadle pępkowym przyśrodkowym a
właściwie w tej okolicy jeszcze drożnej tętnicy pępkowej oddającej gałęzie pęcherzowe
górne do ściany pęcherza moczowego. Bocznie od naczyń nadbrzusznych dolnych
widoczny
są łukowato biegnące włókna mięśnia poprzecznego brzucha oraz pasmo
biodrowołonowe. Wszystkie te struktury są w bezpośrednim sąsiedztwie pierścienia
pachwinowego
głębokiego. Mięsień stanowi jego górny brzeg, pasmo biodrowołonowe
dolny natomiast naczynia nadbrzuszne dolne
przyśrodkowy. Więzadło pachwinowe jest
niewidoczne. Naczynia
jądrowe zdążają w kierunku pierścienia pachwinowego

głębokiego, natomiast nasieniowód z niego wychodzi. Miejsce ich spotkania stanowi
wierzchołek trójkąta określanego jako trójkąt „zagrożeń” (triangle of doom”), natomiast
brzegi
trójkąta utworzone są przez w/w struktury. Podstawę jego stanowi brzeg
odwarstwionej otrzewnej. W
zawartości tego trójkąta znajdują się naczynia biodrowe
zewnętrzne, na które należy bardzo uważać w trakcie operacji. Bocznie od trójkąta
„zagrożeń” znajduje się trójkąt bólu (triangle of pain), którego brzeg przyśrodkowy
stanowią naczynia jądrowe a podstawa utworzona jest przez pasmo biodrowołonowe.
W
trójkącie tym mamy nagromadzenie nerwów wychodzących ze splotu lędźwiowego:
udowy,
gałąź udowa nerwu płciowoudowego, nerw skórny boczny uda. Nerw udowy
położony jest w bruździe między mięśniem lędźwiowym większym a biodrowym. Jest on
niewidoczny. Nerw udowy i
skórny boczny uda opuszczają jamę brzuszną przechodząc
poniżej naczyń okalających biodro głębokich, poniżej pasma biodrowołonowego i
poniżej więzadła pachwinowego. Przyśrodkowo od naczyń nadbrzusznych dolnych
znajduje
się pierścień udowy głęboki. Jeżeli tętnica zasłonowa odchodzi od
nadbrzusznej dolnej w swoim przebiegu
krzyżuje pierścień udowy głęboki.
Warstwy chirurgiczne:
ü Otrzewna
ü Blaszka tylna powięzi poprzecznej
ü Blaszka przednia powięzi poprzecznej
Przestrzenie:
ü Przestrzeń Borgosa (między otrzewna a blaszką tylną powięzi poprzecznej)
ü Przestrzeń naczyniowa (między blaszka tylną a przednią powięzi poprzecznej)
Doły:
ü Nadpęcherzowy
ü Pachwinowy przyśrodkowy
ü Pachwinowy boczny
ANATOMIA CHRURGICZNA WYBRANYCH
CIĘĆ OPERACYJNYCH
Pionowe
cięcia powłok brzucha
ü Cięcie pośrodkowe górne (Upper midline incision) – po przecięciu kresy białej i
powięzi poprzecznej, otrzewna nacina się nieco na lewo od linii pośrodkowej
celem
uniknięcia uszkodzenia więzadła obłego wątroby i więzadła sierpowatego.
ü Cięcie pośrodkowe dolne (Lower midline incision) – kresa biała poniżej pępka jest
wąska i trudniejsza do identyfikacji. Zawsze należy pamiętać o opróżnieniu
pęcherza moczowego przed operacją. Obydwa pośrodkowe nacięcia nie
zagrażaja nerwom i naczyniom.
ü Cięcie przyśrodkowe (paramedian or rectus incision) – wykonuje się przez
przednią blaszkę pochewki mięśnia prostego brzucha blisko linii pośrodkowej,

następnie odsuwa mięsień prosty do boku. Cięcie to nie uszkadza mięśnia i
nerwów.
ü Cięcie przyprostne (pararectus incision, KammererBattle) – jest wykonywane
wzdłuż bocznego brzegu pochewki mięśnia prostego brzucha. Nie jest ono
polecane,
gdyż linia cięcia przechodzi przez nerwy dochodzące do tego mięśnia.
Możliwe jest również uszkodzenie gałęzi mięśniowych od tętnicy nadbrzusznej
dolnej.
Cięcia poprzeczne
ü Cięcie Pfannenstiela (Pfannenstiel incision) – jest wykonywane tuż powyżej
spojenia
łonowego. Po przecięciu pochewki mięśnia prostego brzucha i kresy
białej odciąga się mięśnia do boku. Powięź poprzeczna i otrzewna przecinane są
w linii
pośrodkowej. Przy tym cięciu trzeba uważać na nerw
bio
drowopachwinowy. Cięcie to jest używane głównie w operacjach
ginekolologicznych.
Cięcia skośne
ü Cięcie pod łukiem żebrowym (subcostal incision) – jest wykonywane równolegle
do
łuku żebrowego przynajmniej 2,5 cm poniżej tego łuku. Zwykle widoczne 8 i 9
nerw
międzyżebrowe należy zachować. Pochewka mięśnia prostego brzucha i
mięsień przecinane są poprzecznie. Tego typu nacięcie wykonuje po prawej
stronie podczas operacji
pęcherzyka żółciowego i dróg żółciowych, natomiast po
lewej jest to
dostęp do śledziony.
ü Cięcie McBurneya (Mc Burney or Gridiron incision) – nacina się skórę na długości
około 8 cm zaczynając 4cm przyśrodkowo od kolca biodrowego przedniego
górnego. Rozcięgno mięśnia skośnego brzucha zewnętrznego nacinane jest
wzdłuż przebiegu włókien. Podobnie rozwarstwiane są włókna mięśnia skośnego
brzucha
wewnętrznego i poprzecznego brzucha. Nerw biodrowopodbrzuszny
powinien
być zlokalizowany i oszczędzony.
PRZEPUKLINY
●
Przepuklina kresy
białej (epigastric or central hernia) – zlokalizowana jest zwykle
na odcinku od wyrostka mieczykowatego do
12 cm powyżej pępka.
●
Przepuklina
pępkowa (umbilical hernia) – może być wrodzona albo nabyta.
Przepukliny te
można również podzielić na górne, środkowe i dolne. Wrota
przepukliny
pępkowej górnej są trójkątne i umiejscowione w miejscu rozdwojenia
więzadła obłego wątroby tuz powyżej pierścienia pępkowego. Wrota przepukliny
pępkowej środkowej stanowi pierścień pępkowy. Wrota przepukliny pępkowej
dolnej
są również trójkątne, umiejscowione poniżej pierścienia w rozdwojeniu
moczownika.

●
Przepuklina
pępowinowa (Omphalocele) – miedzy 6 a 10 tygodniem życia
płodowego mamy do czynienia z fizjologiczna przepukliną pępkową. Pętle
jelitowe
wydostają się z za małej jamy brzusznej do sznura pępowinowego. Po
10 tygodniu
wracają do jamy brzusznej. Jeżeli nie dojdzie do wycofania się pętli
jelitowych mamy do czynienia z przepuklina
pępowinową.
●
Wytrzewienie (Gastroschisis)
– powstaje w trakcie rozwoju płodowego w wyniku
defektu
zamknięcia ściany brzucha. Ubytek znajduje się zwykle po prawej stronie
pępka. Pętle jelitowe wydostają się do jamy owodniowej.
●
Przepuklina boczna brzucha (Spiglhela) (Lateral ventral/Spigelian hernia)
– jest
defektem w
powięziowej strefie Spighela w każdym możliwym jej punkcie. Linia
półksiężycowata Spighela, między włóknami mięśniowymi a rozcięgnem mięśnia
poprzecznego brzucha, zaczyna
się od chrząstki 9 żebra i ciągnie się do guzka
łonowego i tworzy boczne ograniczenie strefy Spighela. Strefa ta przyśrodkowo
ograniczona jest przez boczny brzeg przedniej blaszki pochewki
mięśnia
prostego brzucha. Przepuklina Spighela zwykle
występuje w miejscu gdzie
kresa
łukowata spotyka się z kresą półksiężycowatą tworząc słaby punkt i
słabszą okolicę 3cm powyżej i 3 cm poniżej tego miejsca. Zwykle tkanka
tłuszczowa przedotrzewnowa przechodzi przez defekt w rozcięgnie mięśnia
poprzecznego brzucha i
skośnego wewnętrznego. Rozcięgno mięśnia skośnego
zewnętrznego razem ze skórą pokrywa worek przepuklinowy z zawartością. W
tej okolicy
możemy mieć do czynienia z przepuklina jatrogenną jeżeli
chirurgiczne dreny czy laparoskopowe porty
zostają umiejscowione w tej strefie.
●
Przepuklina pachwinowa
skośna (indirect inguinal hernia) – u kobiet występuje
rzadko, natomiast u
mężczyzn jest najczęstsza. Wrota przepukliny stanowi
pierścień pachwinowy głęboki usytuowany bocznie od naczyń nadbrzusznych
dolnych. Przepuklina przechodzi przez
kanał pachwinowy wewnątrz powrózka
nasiennego i wychodzi przez
pierścień pachwinowy powierzchowny. Zawartość
może się przemieszczać do worka mosznowego.
●
Przepuklina pachwinowa
skośna wrodzona (indirect congenital inguinal hernia) –
jest
najczęstszą z przepuklin brzusznych. Worek przepuklinowy utworzony jest
przez
przetrwały wyrostek pochwowy otrzewnej. Normalnie wyrostek ten zanika
przed urodzeniem. Przepuklina ta tworzy
się jeżeli wyrostek pochwowy nie
zaniknie
całkowicie (jama otrzewnowa komunikuje się z jamą moszny) albo
częściowo nie zaniknie wyglądając jak zachyłek jamy otrzewnowej wewnątrz
powrózka nasiennego. Pierścień pachwinowy jest szeroki i widoczny od strony
jamy otrzewnowej.
●
Przepuklina pachwinowa prosta (direct inguinal hernia)
– zawsze jest nabyta.
Zawartość przechodzi przez ścianę brzucha w dole pachwinowym
przyśrodkowym, w trójkącie Hasselbacha, przyśrodkowo od naczyń

nadbrzusznych dolnych. Worek przepuklinowy jest zbudowany z otrzewnej i
powięzi poprzecznej. Przepuklina usytuowana jest na zewnątrz powrózka
nasiennego i popycha go bocznie. Przepuklina nie przechodzi przez
cały kanał
pachwinowy , jedynie tylko wychodzi przez
pierścień pachwinowy
powierzchowny. Nigdy nie dociera do worka mosznowego.
●
Pantaloon hernia
– występuje gdy mamy, po tej samej stronie, do czynienia z
przepukliną pachwinową skośną i prostą jednocześnie. Jest nazywana
„pantaloon”, dlatego że dwa worki przepuklinowe, podzielone przez naczynia
nadbrzuszne dolne
wyglądają jak nogawki pantalonów.
●
Zewnętrzna przepuklina nadpęcherzowa (external supravesical hernia) –
Opuszcza
jamę brzuszna przez dół nadpęcherzowy a dalszy jej przebieg jest
podobny jak przepukliny pachwinowej prostej.
●
Przepuklina udowa (femoral hernia)
– posiada wrota w pierścieniu udowym
głębokim, następnie przechodzi przez kanał udowy aby pojawić się pod skorą
przechodząc przez rozwór żyły odpiszczelowej.
PRZEPONA
Ta
mięśniowobłoniasta struktura oddziela klatkę piersiową od jamy brzusznej. Część
mięśniowa przepony odchodzi od wyrostka mieczykowatego, od wewnętrznej
powierzchni 6 dolnych
chrząstek żebrowych oraz od więzadeł łukowatych:
pośrodkowego, przyśrodkowego i bocznego i trzonów trzech górnych kręgów
lędźwiowych. Odnogi przepony przyczepiają się do trzonów kręgów : prawa (L1L3),
lewa
(L1L2). Część mięśniowa dociera do środka ścięgnistego. Odnogi przepony są
ścięgniste ale stają się mięśniowe po dotarciu do części mięśniowej.
Otwory w przeponie
ü Otwór żyły głównej dolnej (Caval opening) – jest usytuowany w środku ścięgnistm
przepony
między płatkiem prawym a przednim, około 2.5 cm na prawo linii
pośrodkowej, na poziomie 8 kręgu piersiowego. Zawiera żyłę główną dolną i
gałęzie prawego nerwu przeponowego.
ü Rozwór przełykowy (esophageal hiatus) – jest położony 2.5 cm (albo nieco mniej)
na lewo od linii
pośrodkowej na poziomie 10 kręgu piersiowego. Przedni i tylny
pień błędny, naczynia przełykowe odchodzące od naczyń żołądkowych lewych
przechodzą przez ten rozwór razem z przełykiem.
ü Rozwór aortowy (aortic hiatus) – jest usytuowany raczej za przeponą. Jego
powierzchnia tylna utworzona jest prze trzon 12
kręgu piersiowego, natomiast
brzeg przedni prze
więzadło łukowate pośrodkowe. Przewód piersiowy i czasami
żyła nieparzysta przechodzą przez ten otwór oprócz aorty.
ü Trójkąty mostkowożebrowe/Morgagni (sternocostal triangles/ parasternal spaces)
– zawierają naczynia nadbrzuszne górne.

ü Przez włókna odnóg przepony przechodzi żyła nieparzysta, nieparzysta krótka,
nerw trzewny
większy, mniejszy i najniższy.
PRZEPUKLINA ROZWORU
PRZEŁYKOWEGO (hiatus hernia)
Jest to
przesunięcie części żołądka do śródpiersia przez rozwór przełykowy. Kilka
rożnych typów tej przepukliny możemy wyróżnić: wślizgowa (sliding),
okołoprzełykowa (paraesophageal), mieszana, wrodzony krótki przełyk.
Struktury
położone blisko rozworu przełykowego i mogące być narażone na
uszkodzenie podczas operacji:
ü Lewa tętnica i żyła przeponowa dolna (pamiętaj, że tętnice przeponowe dolne
unaczyniają także nadnercza)
ü tętnica i żyła żołądkowa lewa
ü Inne naczynia jak: pień trzewny, żyła główna dolna, lewa tętnica wątrobowa
jeśli odchodzi od żołądkowej lewej (częsta zmienność)
ü Pnie błędne
ü Zwoje trzewne
ü Przewód piersiowy
Trójkąt Truesdale utworzony jest przez osierdzie, aortę i przeponę, zawiera lewe
więzadło płucne i dystalną część odcinka piersiowego przełyku. W przepuklinie
wślizgowej zawiera również fragment żołądka.
Powierzchnia
górna przepony pokryta jest przez opłucne ścienne przeponowe.
Zbliżenie się opłucnej prawej i lewej między przełykiem a aortą tworzy tzw. krezkę
przełyku – mesoesophagus. Prawa oplucna jest w bliskim kontakcie z 1/3 dolną
prze
łyku aż do rozworu przełykowego. (pamiętaj, aby nie otworzyć jamy opłucnowej
podczas operacji tej przepukliny).
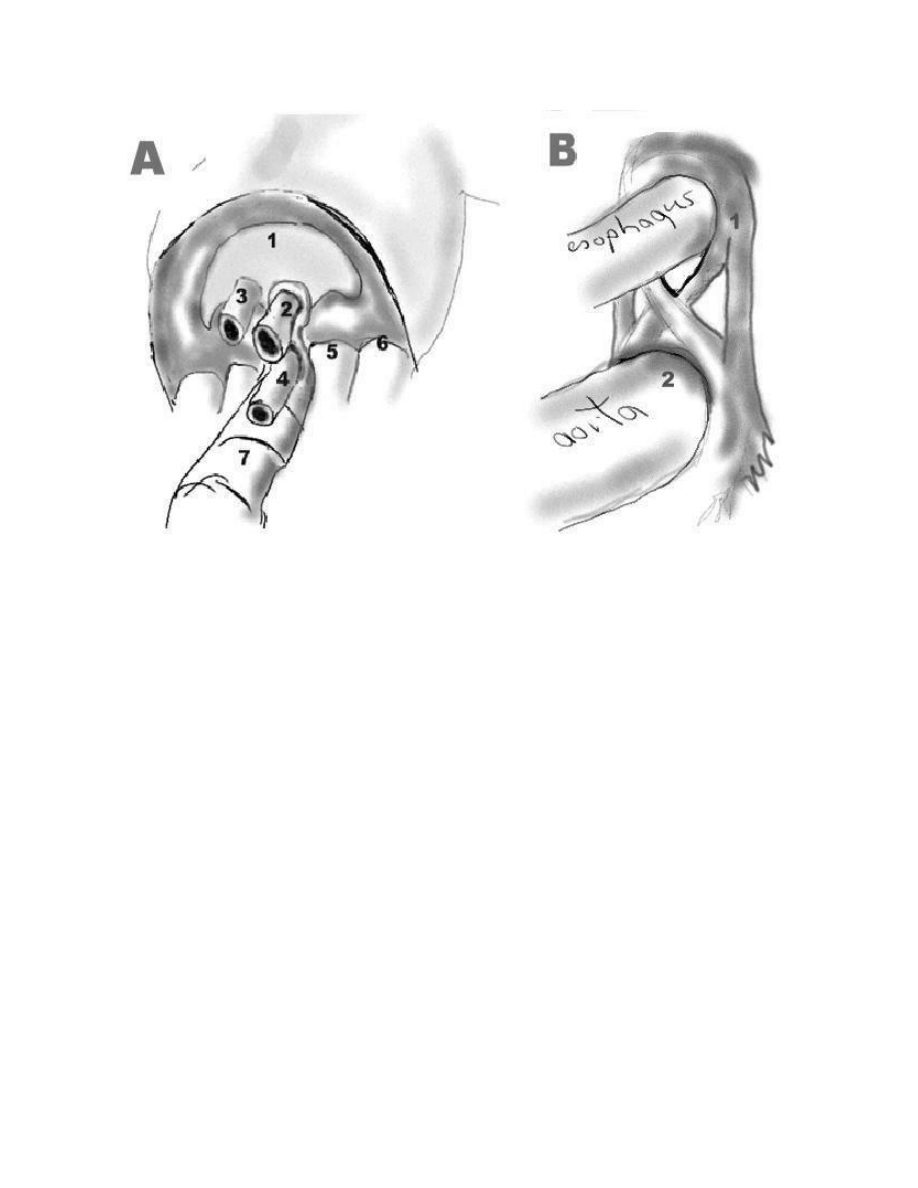
Ryc 3 Warunki powstawania przepukliny przeponowej A
; 1przepona, 2 przełyk 3 żyła
główna dolna, 4 aorta , 5 więzadło łukowate przyśrodkowe, 6 więzadło łukowate boczne
B 1 lewa odnoga .2.
więzało lukowate pośrodkowe.
OTRZEWNA I JAMA OTRZEWNOWA
Jama otrzewnowa jest szczelinowatym workiem,
którego ściany utworzone są przez
wszystkie rodzaje otrzewnej, ale o bardzo skomplikowanej budowie.
Przestrzeń w tym
worku jest przestrzenia
potencjalną, która zawiera tylko niewielką ilość płynu
surowiczego
pokrywającego otrzewna i pozwalającego narządom poruszać się
względem siebie. Jama otrzewnowa podzielona jest na:
ü Właściwą jamę otrzwnownową (the greater sac)
ü Torba sieciowa (the lesser sac / omental bursa) – połozona jest za żołądkiem i
siecią mniejszą.
Krezka
okrężnicy poprzecznej dzieli jamę brzuszną na piętro gruczołowe (supracolic) i
piętro jelitowe (infracolic).
ü Piętro gruczołowe zawiera wątrobę, śledzionę, żołądek i większą część trzustki.
W tej okolicy
znajdują się dwa zachyłki podprzeponowe (prawy i lewy)
usytuowane
między wątroba a przeponą, oddzielone od siebie przez więzadło
sierpowate.
Poniżej i za wątrobą znajduje się zachyłek wątrobowonerkowy
usytuowany
między prawym płatem wątroby, prawą nerką i prawym zagięciem
okrężnicy. W tym piętrze znajduje się torba sieciowa olbrzymi zachyłek jamy

otrzewnowej
połączony z nią tylko za pomocą małego otworu znajdującego się
za
więzadłem wątrobowodwunastniczym. Otwór ten nazywamy otworem
sieciowym (Winslow).
Więzadło wątrobowodwunastnicze jest częścią sieci
mniejszej i stanowi jej wolny brzeg.
Otwór sieciowy położony jest między dwoma
dużymi żyłami jamy brzusznej: żyłą wrotną i żyłą główną dolną. Żyła wrotna
znajduje
się wewnątrz więzadła wątrobowodwunastniczego razem z tętnicą
wątrobową właściwą i przewodem żółciowy wspólnym. Żyła główna dolna
znajduje
się w ścianie tylnej tego otworu pokryta przez otrzewna ścienną
(więzadło wątrobowonerkowe). Ściana górna otworu sieciowego jest utworzona
przez
płat ogoniasty wątroby, natomiast ściana dolna przez opuszkę
dwunastnicy. Przedziurawienie
ściany tylnej żołądka powoduje wyciek płynu do
torby sieciowej, podobnie w zapaleniu trzustki
płyn dostaje się do torby sieciowej.
Aby
zobaczyć torbę sieciową należy przeciąć więzadło żołądkowookrężnicze i
unieść żołądek do góry. Torba sieciowa sięga na górze do wątroby, na lewo do
śledziony i na dole do okrężnicy poprzecznej. W ścianie tylnej torby sieciowej
otrzewna
ścienna pokrywa trzustkę, lewe nadnercze, górny biegun lewej nerki.
Ta
ściana utworzona jest również przez krezkę okrężnicy poprzecznej. W ścianie
tylnej torby sieciowej widoczny jest
ałd żołądkowotrzustkowy utworzony przez
naczynia
żołądkowe lewe na odcinku od pnia trzewnego do miejsca wejścia na
krzywiznę mniejszą żołądka.
ü Piętro jelitowe położone jest do tyłu od fartuszka sieci większej i podzielone jest
na dwie
podokrężnicze przestrzenie (infracolic spaces) przez krezkę jelita
cienkiego.
W okolicy
zgięcia dwunastniczoczczego mogą być obecne następujące zachyłki:
dwunastniczy
górny i dolny, przydwunastniczy, zadwunastniczy. Zachyłek
dwunastniczy
górny jest ograniczony od góry przez fałd dwunastniczy górny
zawierający żyłę krezkową dolną. Jeżeli zachyłek ten jest duży, to mogą czasem
wpuklać się w niego pętle jelita cienkiego wytwarzając przepuklinę wewnętrzną
Treitza.
Zachyłek dwunastniczy dolny jest ograniczony od dołu przez fałd
dwunastniczy dolny.
Zachyłek przydwunastniczy ( w piśmiennictwie anglosaskim
zwany fossa venosa)
leży między zachyłkami wymienionymi wyżej. Wywołany
jest wpukleniem
się otrzewnej w stronę lewą od części wstępującej dwunastnicy
za
żyłę krezkową dolną. Powstaje w ten sposób fałd przydwunastniczy
zawierający żyłę krezkową dolną wraz z gałęzią wstępującą tętnicy okrężniczej
lewej.
Zachyłek zadwunastniczy jest największym z zachyłków tej okolicy. Jest
on
położony ku tyłowi od części wstępującej i poziomej dwunastnicy. Występuje
rzadko.
W okolicy
ujścia jelita cienkiego do jelita grubego znajdują się zachyłki
krętniczokątnicze: górny i dolny. Zachyłek krętniczokątniczy górny jest

ograniczony od
góry przez fałd krętniczokątniczy górny nazywany fałdem
kątniczym naczyniowym z uwagi na obecność w jego wnętrzu naczyń kątniczych
przednich.
Zachyłek krętniczokątniczy dolny jest usytuowany jest między
kątnicą, wyrostkime robaczkowym i koncowym odcinkiem jelita krętego. Jest
ograniczony od
dołu przez fałd krętniczokątniczy dolny z tkanką tłuszczową w
środkuJ.
W okolicy
okrężnicy wstępującej i zstępującej znajdują się bruzdy
przyokrężnicze ograniczone przez boczne ściany okrężnicy wstępującej i
zstępującej i ścianę tylnoboczną brzucha. Bruzda przyokrężnicza prawa
posiada
połączenie z piętrem gruczołowym. Poprzez to połączenie wysięk
zapalny z
zachyłka wątrobowonerkowego czy prawego podprzeponowego
może spływać w kierunku wyrostka robaczkowego i miednicy mniejszej.
W okolicy
okrężnicy esowatej tworzy się zachyłek międzyesowaty w miejscu
gdzie nasada krezki
okrężnicy esowatej krzyżuje lewy moczowód.
PRZEŁYK
Długość przełyku wynosi około 25 cm. Odległość od górnych siekaczy do
początku przełyku wynosi około 15 cm, natomiast odległość od nozdrzy
przednich jest o
23 cm dłuższa. Przełyk , na poziomie Th1 znajduje się nieco na
lewo od linii
pośrodkowej, na poziomie Th6 nieco na prawo i znowu wraca na
lewo na poziomie Th10.
W przebiegu
przełyku występują trzy zwężenia:
ü Górne (the cricopharyngeal or pharyngoesophageal) – na poziomie C6
(pamiętaj – jest to najwęższe miejsce w przełyku)
ü Środkowe (the bronchoaortic) – na poziomie Th4Th5, na wysokości
rozdwojenia tchawicy w miejscu, gdzie aorta
zstępująca i oskrzele główne
lewe
obejmują przełyk. W trakcie gastroskopii w tym miejscu możemy
zobaczyć tętnienie aorty. W niektórych przypadkach chorobowych węzły
chłonne oskrzelowe mogą zlepić ścianę oskrzela z przełykiem i
pośredniczyć w przedziurawieniu jego ściany.
ü Dolne (the diaphragmatic) – na poziomie Th9 albo Th10 około 3 cm
powyżej wpustu.
Większość patologii przełykowych usadowiona jest w miejscu lub okolicach
zwężeń.
Połączenie gardła z przełykiem (Pharyngoesophageal junction)
Zwieracz dolny
gardła przyczepia się do chrząstki tarczowatej i
pierścieniowatej krtani. Część pierściennogardłowa działa jak zwieracz
chroniący przełyk przed przedostawaniem się powietrza do niego w trakcie
wdechu. Ten
mięsień zwany jest również zwieraczem górnym przełyku.

Zbudowany jest z
dwóch części: górnej/skośnej i dolnej/okrężnej. Między tymi
dwoma
częściami może się tworzyć uchyłek Zenkera czyli uchyłek
gardłowoprzełykowy.
Część szyjna przełyku (cervical esophagus)
Jest
długości 5 – 6 cm i rozciąga się od C6 do Th1. (pamiętaj – w czasie
operacji guzek szyjny (Chassaignac) jest dobrym punktem orientacyjnym
początku przełyku. Przełyk przesuwa się nieco na lewo od tchawicy i dlatego
dostęp do przełyku jest lepszy po tej stronie. Odcinek ten jest w bliskim
sąsiedztwie z pęczkiem naczyniowym szyi, z tętnicą tarczową dolną z
tarczycą z nerwem krtaniowym wstecznym. Dystalna część tego odcinka jest,
po lewej stronie, w bliskim
sąsiedztwie z przewodem piersiowym.
Bezpośrednio za przełykiem znajduje się powięź przedkręgowa zbudowana z
dwóch warstw: przedniej/powięzi skrzydłowej i tylnej /właściwej powięzi
przedkręgowej. Miedzy tymi blaszkami znajduje się tzw. niebezpieczna
przestrzeń (retrovisceral space), która ku dołowi komunikuje ze śródpiersiem
tylnym.
Tą drogą proces chorobowy toczący się na szyi może łatwo przenieść
się do śródpiersia.
Część piersiowa przełyku (thoracic esophagus)
Chirurgia
przełyku wymaga znajomości anatomii śródpiersia. Opisując
topografię przełyku w tej okolicy należy pamiętać o opłucnych
śródpiersiowych, płucach, sercu i dużych naczyniach, drogach oddechowych i
przewodzie piersiowym.
ü Sąsiedztwo przednie, podążając od góry do dołu to: tchawica, łuk aorty,
rozdwojenie tchawicy, prawa
tętnica płucna, osierdzie, zatoka skośna
osierdzia i lewy przedsionek oraz
rozwór przełykowy.
ü Prawy brzeg przełyku sąsiaduje na całej długości z opłucną
śródpiersiową albo zachyłkiem żebrowośródpiersiowym tylnym i
płucem z wyjątkiem miejsca gdzie żyła nieparzysta go krzyżuje.
ü Lewy brzeg przełyku jest oddzielony od opłucnej i płuc przez wielkie
naczynia
(tętnica szyjna wspólna lewa, tętnica podobojczykowa lewa,
łuk aorty, aorta piersiowa). Przełyk jest w bezpośrednim kontakcie z
opłucną śródpiersiową w okolicy trójkąta przełykowego, który
utworzony jest przez
dystalną część łuku aorty, tętnicę
po
dobojczykową lewą i kręgosłup. Dolna część przełyku również jest w
bezpośrednim kontakcie z opłucna w trójkącie Truesdale
ograniczonym od
dołu przez przeponę, od przodu i góry przez
osierdzie i od
tyłu przez aortę zstępującą. W tej okolicy za przełykiem
brzeg prawej i lewej
opłucnej zbliżają się do siebie wytwarzając

mesoesophagus. Po tej stronie
przełyk jest w bliskim sąsiedztwie z
przewodem piersiowym na poziomie od Th4 do C7.
ü Powierzchnia tylna przełyku sąsiaduje z kręgosłupem, niektórymi
prawymi
tętnicami międzyżebrowymi tylnymi, żyłą nieparzystą, żyłą
nieparzystą krótką, żyłą nieparzystą krótką dodatkową, przewodem
piersiowym i
przednią ścianą aorty piersiowej.
Część brzuszna przełyku i połączenie żołądkowoprzełykowe
Długość brzusznego odcinka przełyku wynosi 0.5 do 2.5 cm.
ü Przełyk z przodu sąsiaduje z lewym płatem wątroby,
ü Prawy brzeg przełyku sąsiaduje z płatem ogoniastym wątroby
ü Lewy brzeg przełyku sąsiaduje z dnem żołądka
ü z tyłu z odnogami przepony, aortą brzuszna i lewą tętnicą przeponową dolną.
Obecność anatomicznego zwieracza przy wejściu do wpustu jest dyskutowana,
natomiast fizjologiczny zwieracz zabezpiecza przed refluxem. Struktury,
które
wspomagają zamknięcie wpustu to: kąt Hisa, przepona, więzadło
przeponowoprzełykowe i pętla włókien skośnych ściany żołądka. Więzadło
przeponowoprzełykowe działa jak uszczelka w rozworze przełykowym. Jest
zbudowane z
opłucnej, powięzi wewnątrzpiersiowej, powięzi przeponowoprzełykowej
(Laimera),
powięzi przeponowej dolnej i otrzewnej. Więzadło to nie jest obecne u
pacjentów z przepuklina rozworu przełykowego.
Odcinek brzuszny
przełyku położony jest między blaszkami więzadła
wątrobowoprzełykowego będącego częścią sieci mniejszej. Więzadło
wątrobowoprzełykowe znajduje się w przedłużeniu więzadła wątrobowożołądkowego.
W tej okolicy
między dwiema blaszkami więzadła wątrobowożołądkowego znajdują się:
naczynia
żołądkowe lewe, gałąź wątrobowa lewego pnia błędnego, węzły chłonne
żołądkowe górne, w 23% przypadków tętnica wątrobowa lewa odchodząca od tętnicy
żołądkowej lewej oraz czasami oba pnie błędne.
Unaczynienie
przełyku
ü Odcinek szyjny – gałęzie tętnicy tarczowej dolnej
ü Górny piersiowy – gałęzie od tętnicy podobojczykowej i tarczowej dolnej
ü Środkowy piersiowy – gałęzie od tętnic oskrzelowych (głównie lewej) i
bezpośrednie gałęzie od łuku aorty
ü Dolny piersiowy – gałęzie od aorty piersiowej i czasami od tętnic
międzyżebrowych tylnych prawych
ü Odcinek brzuszny – gałęzie od tętnicy żołądkowej lewej i tętnic przeponowych
dolnych
ŻOŁĄDEK

Żołądek jest zbudowany z wpustu, dna, trzonu, części odźwiernikowej i odźwiernika.
Linia
przechodząca horyzontalnie prze ujście wpustowe oddziela dno od trzonu
żołądka. Linia skośna biegnąca od wcięcia kątowego znajdującego się na krzywiźnie
mniejszej do kolana
żołądka na krzywiźnie większej oddziela trzon od części
odźwiernikowej.
Chirurdzy
dzielą żołądek na dwie części: proksymalną i dystalna. Proksymalny segment
jest zbudowany z odcinka brzusznego
przełyku, wpustu, dna i trzonu żołądka. Dystalny
segment zbudowany jest z
części odźwiernikowej, odźwiernika i opuszki dwunastnicy.
W zasadzie nie ma dobrego punktu orientacyjnego
wskazującego na granicę między
trzonem a
częścią odźwiernikową. Przyjmuje się, że leży ona około 2/5 drogi od
odźwiernika do przełyku na krzywiźnie mniejszej, natomiast na krzywiźnie większej 1/8
odległości od odźwiernika do przełyku.
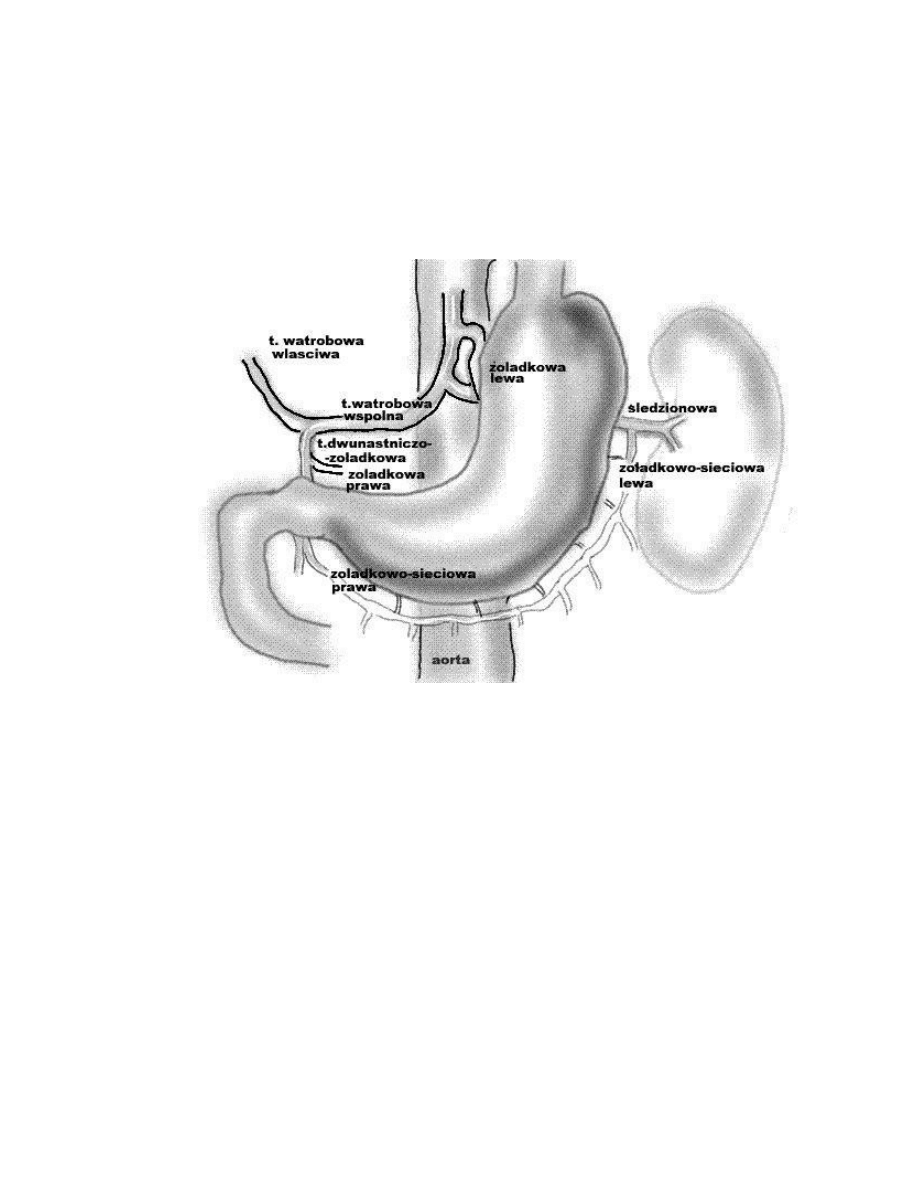
Unaczynienie
Unaczynienie
żołądka pochodzi od pnia trzewnego. Tętnica żołądkowa lewa po
opuszczeniu przestrzeni zaotrzewnowej wchodzi
między blaszki więzadła
wątrobowożołądkowego w pobliżu wpustu, gdzie po oddaniu gałęzi przełykowych
biegnie
wzdłuż krzywizny mniejszej żołądka. Tętnica żołądkowa prawa jest gałęzią
tętnicy wątrobowej właściwej zespalając się z lewą na krzywiźnie mniejszej żołądka. W
niewielkiej
odległości od krzywizny większej żołądka przebiegają tętnice
żołądkowosieciowe: prawa i lewa między blaszkami więzadła żołądkowookrężniczego.
Prawa jest
gałęzią tętnicy żołądkowodwunastniczej a lewa gałęzią tętnicy śledzionowej.
Tętnica śledziona oddaje również tętnicę żołądkową tylną i tętnice żołądkowe krótkie.
Tętnica żołądkowa tylna odchodzi od tętnicy śledzionowej blisko jej odejścia od pnia
trzewnego i biegnie zaotrzewnowo do
góry w ścianie tylnej torby sieciowej i dociera do
żołądka w okolicy wpustu i dna w więzadle żołądkowoprzeponowym. Tętnice
żołądkowe krótkie odchodzą od gałęzi śledzionowych blisko wnęki śledziony i docierają
do
żołądka w więzadle żołądkowośledzionowym.
Nerwy
błędne
Pnie
błędne (przedni i tylny) dostają się do jamy brzusznej przez rozwór przełykowy.
Każdy z pni dzieli się na dwie grupy gałęzi. Pień błędny przedni dzieli się na gałęzie
wątrobowe i żołądkowe przednie. Pień błędny tylny dzieli się na gałęzie trzewne i
żołądkowe tylne. Gałęzie wątrobowe kierują się przez więzadło wątrobowożołądkowe
do
wątroby. Przed dotarciem do wątroby oddaja gałąź zstępującą do odźwiernika i
czasami do opuszki dwunastnicy.
Gałęzie żołądkowe przednie tworzą na krzywiźnie
mniejszej
żołądka główny nerw przedni krzywizny mniejszej (anterior nerve of Latarjet),
który oddaje gałęzie do ściany przedniej żołądka. Gałęzie trzewne, które stanowią
większość włókien, biegną w kierunku splotu trzewnego wzdłuż tętnicy żołądkowej lewej
w
obrębie fałdu żołądkowotrzystkowego. Gałęzie żołądkowe tylne tworzą główny nerw
tylny krzywizny mniejszej (posteriori nerve of Latarjet) ,
który oddaje gałęzie do ściany
tylnej
żołądka.
Nerwy sympatyczne
Nerwy trzewne piersiowe
(większy, mniejszy), zawierające włókna eferentne i
aferentne,
docierają do zwojów splotu trzewnego, a następnie tworząc sploty
okołonaczyniowe docierają do żołądka
DWUNASTNICA
Dwunastnica zaczyna
się za odźwiernikiem na wysokości transpyloric plane , 2cm na
prawo od
płaszczyzny pośrodkowej. Zgięcie dwunastniczoczcze znajduje się
nieznacznie
poniżej transpyloric plane, 2 do 3 cm na prawo od płaszczyzny
pośrodkowej.
Prawie
cała opuszka dwunastnicy objęta jest więzadłem wątrobowodwunastniczym. Za
opuszka dwunastnicy
znajdują się: przewód żółciowy wspólny, żyła wrotna, tętnica
żołądkowodwunastnicza i żyła główna dolna.
Część zstępująca dwunastnicy, długości 7.5 cm, znajduje się do tyłu od okrężnicy
poprzecznej i do przodu od
wnęki nerki prawej i żyły głównej dolnej. W tej części
dwunastnicy znajduje
się brodawka dwunastnicza większa (Vatera), między jej ścianą
tylna a
przyśrodkową. Polożona jest w miejscu gdzie podłużny fałd dwunastnicy spotyka
się z fałdem poprzecznym wytwarzając kształt litery T. Na brodawce znajduje się ujście
bańki wątrobowotrzustkowej, która jest wspólnym końcowym połączeniem przewodu

żółciowego wspólnego i trzustkowego głównego przed ujściem do dwunastnicy. W
ścianie tych przewodow znajduje się grupa zwieraczy: zwieracz bańki
wątrobowotrzustkowej (Oddi), zwieracz przewodu trzustkowego i dwa zwieracze
przwodu
żółciowego wspólnego (górny i dolny). Brodawkę Vatera rzutujemy na prawo
od trzonu
kręgu L2.
Część pozioma i wstępująca dwunastnicy leżą poniżej przyczepu krezki okrężnicy
poprzecznej.
Część pozioma dwunastnicy ( długości 10cm) krzyżuje kręgosłup z prawej na lewo
między żyłą główną dolną (z tyłu), a naczyniami krezkowymi górnymi (z przodu).
Część wstępująca dwunastnicy (długość 2.5 cm) podąża do góry przed aorta brzuszną.
Zg
ięcie dwunastniczoczcze znajduje się nieco na lewo od aorty brzusznej i jest
umocowane do prawej odnogi przepony za
pomocą więzadła wieszadłowego
dwunastnicy i
mięśnia wieszadłowego dwunastnicy (Treitza). Struktury te przebiegają
za
trzustką i żyłą śledzionową i do przodu od lewej żyły nerkowej.
Unaczynienie dwunastnicy
Część górna dwunastnicy jest unaczyniona przez tętnicę naddwunastniczą i tętnicę
trzustkowodwunastniczą górną tylną (czasami zwana zadwunastniczą). Obie tętnice są
gałęziami tętnicy żołądkowodwunastniczej. Pozostałe części dwunastnicy unaczynione
są przez łuki trzustkowodwunastnicze (przedni i tylny). Tętnica trzustkowodwunastnica
górna tylna krzyżuje od przodu przewód żółciowy wspólny i zstępuje na powierzchnię
tylną głowy trzustki, gdzie zespala się z gałęzią tylną tętnicy trzustkowodwunastniczej
dolnej
(gałąź tętnicy krezkowej górnej). Tętnica trzustkowodwunastnicza górna
przednia zespala
się na przedniej powierzchni Glowy trzustki z gałęzią przednia tętnicy
trzustkowodwunastniczej dolnej.
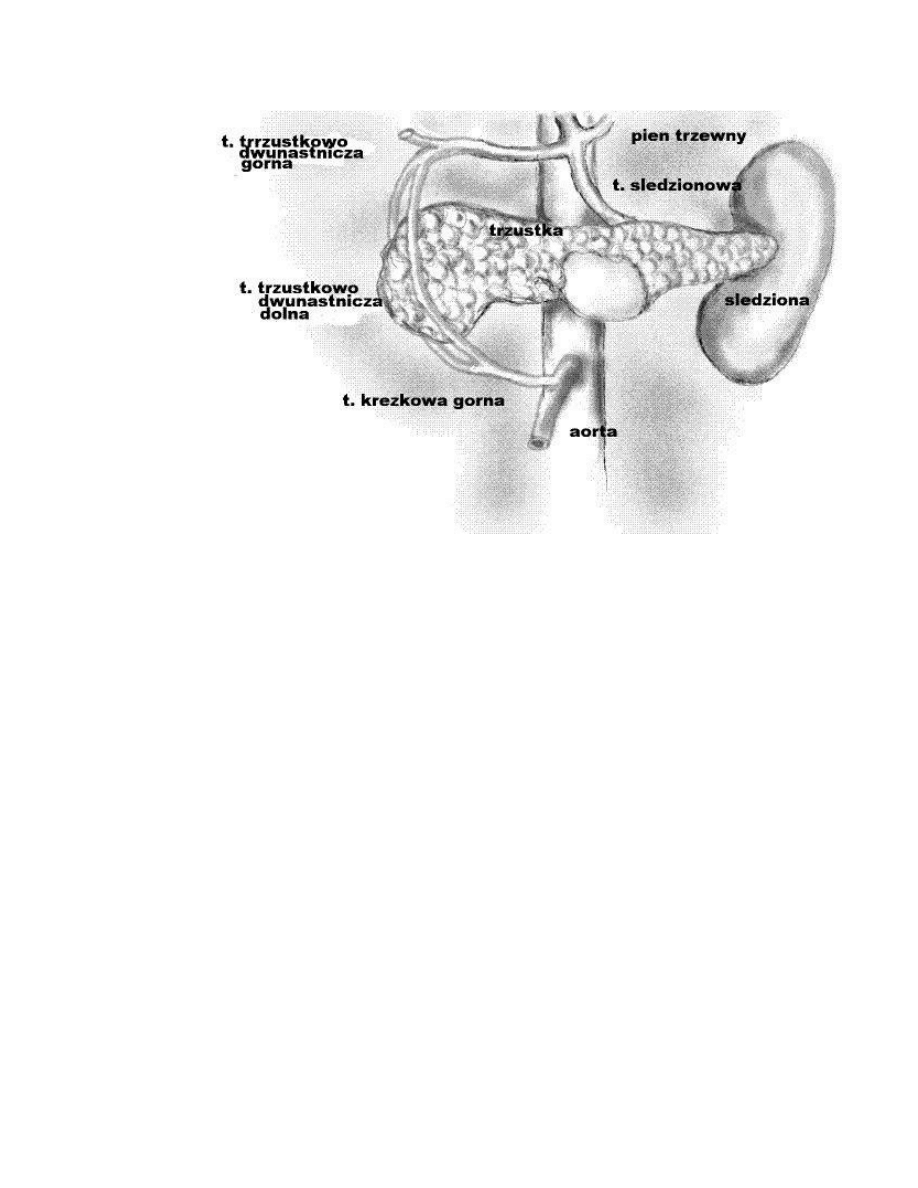
TRZUSTKA
Trzustka
położona jest w przestrzeni zaotrzewnowej od dwunastnicy do śledziony. Do
przodu od trzustki znajduje
się torba sieciowa.
Trzustka zbudowana jest z
głowy (z wyrostkiem haczykowatym), szyi, trzonu i ogona.
ü Glowa trzustki objęta jest pętlą dwunastnicy i jest usytuowana na prawo od
naczyń krezkowych górnych. Powierzchnia tylna głowy sąsiaduje z naczyniami
nerkowymi prawymi,
prawą żyłą jądrową/jajnikową, żyłą główną dolną, prawą
odnogą przepony i przewodem żółciowy wspólnym.
ü Wyrostek haczykowaty położony jest za naczyniami krezkowymi górnymi i do
przodu od aorty i
żyły głównej dolnej. W tej przestrzeni powyżej wyrostka leży
lewa
żyła nerkowa natomiast poniżej dwunastnica. Wyrostek ten może otaczać
ze wszystkich stron naczynia krezkowe
górne bądź może nie występować.
ü Szyja trzustki jest to część trzustki, za którą znajdują się naczynia krezkowe górne
i zaczyna
się żyła wrotna. Blisko dolnego brzegu szyjki trzustki żyła

trzustkowodwunastnicza dolna i żołądkowosieciowa prawa uchodzą do żyły
krezkowej
górnej albo bezpośrednio do żyły wrotnej.
ü Trzon trzustki Jest oddzielony od żołądka za pomocą torby sieciowej. Wzdłuż
dolnego brzegu trzonu przyczepia
się krezka okrężnicy poprzecznej. Za trzonem
znajduje
się aorta, początek tętnicy krezkowej górnej, lewa odnoga przepony,
lewa nerka i jej naczynia i
żyła śledzionowa.
ü Ogon trzustki , razem z tętnicą śledzionową, opuszcza przestrzeń zaotrzewnową
i dociera do
wnęki śledziony we wnętrzu więzadła
śledzionowonerkowego.
Przewody trzustkowe.
W
obrębie trzustki możemy wyróżnić przewód trzustkowy główny (Wirsunga)
biegnący przez wszystkie części trzustki oraz przewód trzustkowy dodatkowy
(Santoriniego)
znajdujący się tylko w górnej części głowy trzustki. Z powodu dość
skomplikowanego rozwoju trzustki
możliwe jest występowanie różnych odmian w
ukształtowaniu i obecności tych przewodów. W 60% przypadków ukształtowanie
widełkowe. Przewód Santoriniego odchodzi od przewodu Wirsunga ale jest znacznie
słabszy. W 30% przypadków brak przewodu Santoriniego. W 10% przypadków
występuje ukształtowanie widełkowe ale z dominacją przewodu Santoriniego.
Unaczynienie trzustki
Trzustka jest unaczyniona przez
gałęzie odchodzące od pnia trzewnego i tętnicy
krezkowej
górnej. Szczególnie mocno unaczyniona jest głowa trzustki. Głowa
trzustki unaczyniona jest jak dwunastnica.
Tętnica grzbietowa trzustki/trzustkowa
górna może odchodzić od: tętnicy śledzionowej, pnia trzewnego, tętnicy krezkowej
górnej bądź tętnicy wątrobowej wspólnej. Tętnica ta położona jest za szyją trzustki.
Tętnica trzustkowa dolna/trzustkowa poprzeczna jest lewą gałęzią tętnicy
trzustkowej grzbietowej i biegnie na powierzchni tylnej trzonu w
pobliżu brzegu
dolnego.
Tętnica trzustkowa wielka (Hallera) jest gałęzią tętnicy śledzionowej
zaopatrującą dystalną część trzonu i ogon trzustki.
WĄTROBA
W
sąsiedztwie powierzchni trzewnej wątroby znajdują się :
Przełyk – żołądek – dwunastnica – okrężnica – prawa nerka prawe nadnercze
Zgięcie wątrobowe okrężnicy położone jest w 1/3 przedniej powierzchni trzewnej
prawego
płata . Ku tyłowi od pola okrężniczego znajduje się wycisk nerkowy
utworzony przez
prawą nerkę i prawe nadnercze. Między tymi narządami znajduje
się zachyłek jamy otrzewnowej (wątrobowonerkowy). Prawe nadnercze znajduje się
w
bezpośrednim sąsiedztwie pola nagiego wątroby. Pęcherzyk żółciowy położony
jest w swoim dole. Na lewo od
pęcherzyka znajduje się pole dla opuszki i części
zstępującej dwunastnicy. Na lewo od więzadła żylnego i jego szczeliny znajduje się
mała bruzda dla brzusznego odcinka przełyku. Prawie cała powierzchnia trzewna
płata lewego sąsiaduje z żołądkiem. Podział wątroby na płat lewy i prawy
wynikający z jej unaczynienia nie odpowiada podziałowi anatomicznemu. Płaty
naczyniowe (prawy i lewy)
są podobnej wielkości i mają odbicie w zakresie
unaczynienia przez
tętnicę wątrobową właściwą i żyłę wrotną. Żyły wątrobowe nie
podążają wzdłuż tego schematu podziału. Na powierzchni trzewnej płaszczyzna
oddzielająca prawy i lewy płat przechodzi przez dół pęcherzyka żółciowego i bruzdę
żyły głównej dolnej. Na powierzchni przeponowej nie ma widocznych punktów
orientacyjnych. Linia
oddzielająca oba płaty zaczyna się przy dnie pęcherzyka
żółciowego biegnąc równolegle do przyczepu więzadła sierpowatego w kierunku

żyły głównej dolnej. Lewy płat wątroby podzielony jest na segmenty : przyśrodkowy i
boczny, a
następnie na górny i dolny. Płat prawy wątroby podzielony jest na
segment przedni i tylny przez
linię 8 przestrzeni międzyżebrowej, a następnie na
górny i dolny segment. Płat ogoniasty tworzy oddzielny segment zaopatrzony przez
gałęzie odchodzące z lewej i prawej strony. Również małe żyły wątrobowe
odpływają bezpośrednio do żyły głównej dolnej.
Unaczynienie
wątroby
Wątroba otrzymuje krew z dwóch źródeł: z tętnicy wątrobowej właściwej oraz żyły
wrotnej.
Tętnica zabezpiecza około 25% przepływu krwi w tym 50% tlenu, natomiast
żyła wrotna 75% przepływu krwi w tym 50% tlenu.
Tętnica wątrobowa wspólna odchodzi od pnia trzewnego w przestrzeni
zaotrzewnowej.
Tętnica wątrobowa właściwa jest jedna z dwóch końcowych gałęzi
tętnicy wątrobowej wspólnej. Tętnica wątrobowa właściwa opuszcza przestrzeń
zaotrzewnową i wchodzi do więzadła wątrobowodwunastniczego, w którym biegnie
po lewej stronie przewodu
żółciowego wspólnego i przewodu wątrobowego
wspólnego oraz do przodu od żyły wrotnej. Przed wejściem do wrót wątroby dzieli
się na gałąź prawą i lewą. Prawa tętnica wątrobowa jest położona zwykle do tyłu od
przewodu
wątrobowego prawego. Tętnica pęcherzykowa odchodzi od tętnicy
wątrobowej prawej. W miąższu wątroby tętnice podążają wzdłuż podziału dróg
żółciowych. Podwiązanie prawej albo lewej tętnicy wątrobowej skutkuje
niedotlenieniem ale po
około 24 godzinach zaczyna rozwijać się międzypłatowe i
podtorebkowe
krążenie oboczne. Tętnice wątrobowe nie są typem tętnic końcowych.
Po
podwiązaniu tętnicy wątrobowej wspólnej, tętnica żołądkowa prawa oraz tętnica
żołądkowodwunastnicza mogą zabezpieczyć unaczynienie wątroby. Podwiązanie
tętnicy wątrobowej jest dobrze tolerowane. Podwiązanie tej tętnicy często
towarzyszy cholecystectomii.
Unaczynienie
wątroby jest nieprzewidywalne z uwagi na olbrzymią zmienność
występującą w tej okolicy.
Żyła wrotna powstaje z połączenia żyły krezkowej górnej i żyły śledzionowej za
trzustką. Żyła krezkowa dolna w 1/3 przypadków również współtworzy tą żyłę
bezpośrednio, natomiast w pozostałych przypadkach odchodzi do żyły śledzionowej
albo krezkowej
górnej. Żyła wrotna po wyjściu zza trzustki i skrzyżowaniu opuszki
dwunastnicy wchodzi w
sieć mniejszą. W więzadle wątrobowodwunastniczym
biegnie za przewodem
żółciowy wspólnym i tętnicą wątrobową właściwą. Prawa i
lewa
gałąź żyły wrotnej dzieli się jak tętnica wątrobowa i drogi żółciowe. Lewa gałąź
tej
żyły jest dłuższa i nieco węższa. Obie gałęzie zaopatrują płat ogoniasty. Na
początku przyśrodkowej gałęzi lewej gałęzi żyły wrotnej znajduje się poszerzenie
tzw.
pępkowe, wskazujące miejsce połączenia z płodowym przewodem żylnym
Arancjusza.
Odgałęzienia żyły wrotnej mogą być podwiązywane. Istnieją połączenia

międzysegmentowe z zatok wątrobowych sąsiadujących zrazików. Jeżeli zmniejszy
się przepływ przez żyłę wrotną wzrasta przepływ w tętnicy wątrobowej właściwej.
Odwrotna sytuacja nie jest
możliwa.
Żyły wątrobowe przebiegają między segmentami. Prawa żyła wątrobowa drenuje
segment tylny i
przednigórny i jest zlokalizowana w prawej szczelinie segmentowej.
Żyła wątrobowa środkowa zbiera krew z segmentu przedniodolnego i
przyśrodkowodolnego. Zlokalizowana jest w głównej szczelinie płatowej. Żyła
wątrobowa lewa ma połączenia u płodu z przewodem żylnym i zbiera krew z
segmentu lewego bocznego i
przyśrodkowegogórnego. Jest zlokalizowana w
szczelinie segmentowej lewej (w
górnej części). Żyła wątrobowa lewa i środkowa
często tworzą wspólny pień przed ujściem do żyły głównej dolnej. Obecność żył
wątrobowych niesie konieczność przesunięcia linii cięcia przy prawej lobektomii
nieco na prawo od linii
międzypłatowej, natomiast przy lewej lobektomii nieco na
lewo od tej linii.
DROGI
ŻÓŁCIOWE ZEWNĄTRZWĄTROBOWE
Przewód żółciowy prawy i lewy tworzą przewód wątrobowy wspólny zaraz po
wyjściu z wątroby. Przewód lewy jest dłuższy. Czasami przewód pęcherzykowy
uchodzi w miejscu
połączenia prawego i lewego przewodu wątrobowego.
Pęcherzyk żółciowy położony jest na powierzchni trzewnej wątroby w dole
pęcherzyka żółciowego, oddzielony od wątroby tkanką łączną torebki Glissona.
Trzon
pęcherzyka żółciowego sąsiaduje z opuszka i częścią zstępującą dwunastnicy
oraz
okrężnicą poprzeczną. W budowie pęcherzyka żółciowego, oprócz dna, trzonu i
szyjki,
możemy wyróżnić lejek, który jest częścią trzonu między punktem dotarcia
tętnicy pęcherzykowej a szyjką. Uchyłkowate poszerzenie lejka nazywamy
zachyłkiem Hartmanna. Inną odmiana w ukształtowaniu pęcherzyka żółciowego jest
obecność fałdu w obrębie dna nazywanego czapką frygijską. W szyi pęcherzyka
żółciowego obecny jest spiralny fałd błony śluzowej oprócz tego w przewodzie
pęcherzykowym znajduje się, o podobnej budowie, zastawka spiralna Heistera.
Długość przewodu żółciowego wspólnego wynosi do 5 do 16 cm, zależnie od
położenia początku przewodu. W przebiegu przewodu możemy wyróżnić 4 części:
naddwunastniczą, zadwunastniczą, trzustkową i śródścienną. Część
naddwunastnicza
położona jest w więzadle wątrobowodwunastniczym, do przodu
od otworu sieciowego Winslowa.
Część zadwunastnicza położona jest za opuszką
dwunastnicy po stronie prawej od
tętnicy żołądkowodwunastniczej. W części
trzustkowej
przewód żółciowy wspólny może być częściowo pokryty przez miąższ
trzustki,
całkowicie zatopiony w trzustce bądź przebiegać na powierzchni trzustki.
Część śródścienna przechodzi skośnie przez ścianę dwunastnicy wspólnie z
przewodem trzustkowym
głównym.

Trójkąt wątrobowopęcherzykowy utworzony jest przez bliższą część pęcherzyka
żółciowego i przewód pęcherzykowy (po prawej), przewód wątrobowy wspólny (po
lewej) oraz brzeg prawego
płata wątroby (od góry). Trójkąt ten zawiera tętnicę
wątrobową prawą i tętnicę pęcherzykową. Trójkąt Calota jest nieco mniejszy bo
ograniczony od
góry przez tętnicę pęcherzykową.
ŚLEDZIONA
Usytuowana jest w lewej okolicy
podżebrowej i niedostępna w badaniu palpacyjnym
jamy brzusznej. Rzutuje
się ją na tylne części żeber od 9 do 11, od których jest
oddzielona przez
przeponę i zachyłek żebrowoprzeponowy. Wklęsła powierzchnia
trzewna
śledziony sąsiaduje z żołądkiem, nerką lewą, okrężnicą i ogonem trzustki..
Przy
wnęce śledziony otrzewna schodząca ze śledziony tworzy więzadło
żołądkowośledzionowe i śledzionowonerkowe. Więzadło żołądkowośledzionowe
zawiera naczynia
żołądkowe krótkie i początek naczyń żołądkowosieciowych
lewych.
Więzadło śledzionowonerkowe zawiera naczynia śledzionowe i ogon
trzustki. W okolicy dolnego bieguna
śledziony znajduje się więzadło
przeponowookrężnicze, na którym śledziona siedzi, ale nie jest do niego
przymocowana.
Tętnica śledzionowa krzyżuje lewy obwód aorty, następnie biegnie
wzdłuż górnego brzegu trzustki krzyżując górny biegun nerki lewej i dociera w
okolicę wnęki do przodu od ogona.
JELITO CIENKIE KREZKOWE
Długość krezki od przyczepu do jelita do korzenia wynosi 20 do 25 cm.
Unaczynienie jelita krezkowego
Od arkad
odchodzą tętnice proste, które wchodzą ścianę jelita. Nie ma możliwości
wystąpienia krążenia obocznego między sąsiednimi naczyniami prostymi.
Uchyłek Meckela
Znajduje
się w ścianie jelita krętego, około 40 cm od zastawki Bauhina u dzieci i 50
cm u
dorosłych. Długość tego uchyłka może wynosić od 1cm do 26 cm.
JELITO GRUBE
Długość jelita grubego wynosi około 144 cm. Chirurgiczny podział jelita na prawą i
lewą okrężnicę wynika z zakresu unaczynienie przez tętnicę krezkową górną i
tętnicę krezkową dolną.
Wyrostek robaczkowy
Możliwe położenia wyrostka robaczkowego to: zakątniczozaokrężnicze,
miedniczne/
zstępujące, podkątnicze w położeniu do dołu i na prawo,

krętniczokątnicze w położeniu do góry i na lewo (do przodu lub do tyłu od jelita
krętego).
Tętnica wyrostka robaczkowego odchodzi od gałęzi pątniczej tylnej albo gałęzi
krętniczej odchodzących od tętnicy krętniczokątniczej.
Kątnica
Okrężnica
Okrężnica wstępująca leży zaotrzewnowo, przyklejona do tylnej ściany jamy
brzusznej, z przodu przykryta przez
otrzewną ścienną. Możliwe są odmiany
niekompletnej fuzji z
tylną ściana w postaci głębokich bruzd przyokrężniczych albo
obecności krezki okrężnicy wstępującej.
Okrężnica poprzeczna zaczyna się zgięciem wątrobowym pod prawym płatem
wątroby a kończy zgięciem śledzionowym sąsiadującym ze śledzioną. Ogon trzustki
położony jest tuż powyżej zgięcia śledzionowego, natomiast przyśrodkowo od tego
zgięcia powierzchnia przednia lewej nerki. Okrężnica poprzeczna przyczepiona jest
do tylnej
ściany brzucha za pomocą krezki okrężnicy poprzecznej, która na lewo
przedluża się w więzadło przeponowookrężnicze.
Okrężnica zstępująca położona jest zaotrzewnowo.
Okrężnica esowata zaczyna się na poziomie grzebienia biodrowego jako
przedłużenie okrężnicy zstępującej. Znajduje się wewnątrzotrzewnowo, w jamie
brzusznej i w miednicy mniejszej. Przyczep krezki esicy, w miejscu
zachyłka
międzyesiczego, krzyżuje lewy moczowód.
Odbytnica i
kanał odbytowy
W odbytnicy
znajdują się trzy (zwykle) sierpowatego kształtu fałdy poprzeczne
(zastawki Hustona).
Fałdy górny i dolny znajdują się na lewym obwodzie odbytnicy,
natomiast
środkowy na prawym obwodzie. Fałd środkowy nazywany jest fałdem
Kohlrauscha.
Fałdy te znajdują się 47 cm, 810 cm, 1012 cm od odbytu.
W kanale odbytowym
możemy wyróżnić trzy strefy idąc od zewnątrz: skórna,
przejściowa i słupów odbytowych. Linia grzebieniowa znajduje się na poziomie
górnego brzegu zastawek odbytniczych i stanowi ważny punkt orientacyjny w tej
okolicy. Jest
granicą unaczynienia tętniczego, żylnego i limfatycznego ora
unerwienia. Wszystko
się zmienia na poziomie tej linii. Chirurdzy uważają, że kanał
odbytowy znajduje
się dystalnie od przyczepu części łonowoodbytniczej mięśnia
dźwigacza odbytu. Chirurgiczny kanał odbytowy znajduje się 2 cm powyżej i 2 cm
poniżej linii grzebieniowej.
Unaczynienie jelita grubego

Tętnica krezkowa górna odchodzi od aorty brzusznej poniżej pnia trzewnego i
wchodzi za
trzustkę mając z przodu żyłę śledzionową a z tyłu lewą żyłę nerkową. Po
wyjściu spod dolnego brzegu trzustki wchodzi do krezki jelita cienkiego.
Tętnica okrężnicza środkowa odchodzi od krezkowej górnej w miejscu jej wyjścia
spod dolnego brzegu trzustki i wchodzi do prawej
części krezki okrężnicy
poprzecznej, gdzie dzieli
się na gałąź prawą i lewą.
Tętnica okrężnicza prawa odchodzi od krezkowej górnej nieco poniżej okrężniczej
środkowej. Biegnie zaotrzewnowo w prawo krzyżując żyłę główna dolną i prawy
moczowód, następnie dzieli się na gałąź wstępującą i zstępującą.
Tętnica krętniczokątnicza zstepuje zaotrzewnowo w kierunku okolicy
krętniczokątniczej, gdzie dzieli się na końcowe gałęzie.
Tętnica krezkowa dolna odchodzi od aorty na poziomie L3, przykryta dolnym
brzegiem dwunastnicy.
Zstępuje zaotrzewnowo do przodu od aorty i na powięzi
mięśnia lędźwiowego większego, następnie krzyżując naczynia biodrowe wspólne
wchodzi do miednicy mniejszej
zmieniając nazwę na tętnicę odbytniczą górną.
Tętnica okrężnicza lewa przebiega zaotrzewnowo krzyżując żyłę krezkową dolną,
moczowód lewy i naczynia jądrowe/jajnikowe, a następnie dzieli na gałąź
wstepującą i zstępującą.
Tętnice esicze w liczbie 4 do 7 odchodzą od tętnicy krezkowej dolnej i wchodzą do
krezki
okrężnicy esowatej.
BÓLE BRZUCHA
Eferentne (wisceromotoryczne)
włókna układu autonomicznego unerwiają
mięśniówkę gładką w narządach, naczynia krwionośne i gruczoły. Przebiegają one
w
obrębie układu sympatycznego i parasympatycznego. Włókna
wiscerosensoryczne nie
są rozdzielone na dwa układy. Droga eferentna w układzie
autonomicznycm jest zbudowana z
dwóch neuronów. Ciało komórki pierwszego
neuronu znajduje
się na terenie CSN natomiast drugiego w zwojach na obwodzie.
Autonomiczne
włókna dośrodkowe włączone są w dużą ilość systemów
regulacyjnych. Wiele tych informacji nie dociera do
świadomości. W narządach
jamistych
(posiadających światło) znajdują się receptory reagujące na wzrost
ciśnienia we wnętrzu, na rozciąganie. Podrażnienie ściany narządu wywołujące
odruchowy skurcz
mięśniowki gładkiej (kolka wątrobowa, nerkowa) wywołuje ból.
Zapalenie
narządu czy jego niedotlenienie również powoduje wystąpienie bólu
(dusznica bolesna).
Ból narządów wewnętrznych jest rozproszony i trudny do
zlokalizowania. Pacjent
często lokalizuje ból nie w chorym narządzie, ale w strefie
Heada, w pewnym obszarze
skóry.

Ciała Komorek nerwowych autonomicznych włókien aferentnych, tak jak włókien
somatycznych aferentnych,
znajdują się w zwoju rdzeniowym/międzykręgowym
(posterior root ganglion).
Włókna autonomiczne dochodzą do rdzenia w korzeniach
.. tylnych
nerwów rdzeniowych razem z włóknami somatycznymi z odpowiednich
miotomów i dermatomów. Aktywacja włókien dośrodkowych (autonomicznych i
somatycznych) jest przekazywana do kory
mózgu przez tą samą drogę
rdzeniowowzgórzową boczną. Informacje bólowe z danego narządu mogą być
odczuwane na terenie dermatomu czy myotomu reprezentowanego przez ten sam
segment rdzenia, do
którego docierają włókna autonomiczne. Zjawisko to nazywamy
bólem udzielonym (referred pain) próbuje się wyjaśnić za pomocą różnych hipotez.
Bóle pochodzenia sercowego mogą promieniować w różne okolice. Segmenty
szyjne i
górne segmenty piersiowe po lewej stronie otrzymują włókna somatyczne
aferentne z lewej
połowy klatki piersiowej, z lewej kończyny górnej oraz z serca.
Włókna somatyczne aferentne w rdzeniu kręgowym mają łączność z łukami
odruchowymi z
narządów wewnętrznych. To mogłoby tłumaczyć dlaczego
zaaplikowany na
skórę zimny kompers, ciepło czy nacierania, masowania powodują
zmniejszenie albo
usunięcie bólu.
Autonomiczne
włókna aferentne przewodu pokarmowego utworzone są przez
komorki zwojow rdzeniowych i
zwojów nerwu błędnego, gdzie wspólnie z
somatycznymi
docierają CSN za pośrednictwem nerwu błędnego, nerwów
trzewnych piersiowych,
nerwów trzewnych lędźwiowych, nerwów trzewnych
miednicznych i
nerwów sromowych. Ściana przewodu pokarmowego posiada swoja
własną, bogatą sieć neuronów mogącą działać niezależnie od CSN. Przełyk i
żołądek unerwione są czuciowo prze zwoje węzłowe. Jelito cienkie również przez te
zwoje ale
także przez zwoje rdzeniowe. Podobnie jak jelito cienkie unerwione jest
jelito grube.
Włókna aferentne z okrężnicy docierają do rdzenia kręgowego za
pośrednictwem nerwów trzewnych lędźwiowych, nerwów podbrzusznych i nerwów
trzewnych miednicznych. Odbytnica i
kanał odbytowy wysyłają informacje czuciowe
droga
nerwów trzewnych miednicznych i nerwów sromowych.
W czasie badania chorego
powinniśmy myśleć anatomicznie, to znaczy wyobrażać
sobie przestrzennie stosunki anatomiczne
interesującej nas okolicy, bądź też istnienie
naturalnych
kierunków spływania wydzieliny lub wysięku. Poszukując napięcia
mięśniowego powinniśmy pamiętać, że może powstać ono nie tylko w mięśniach
przedniej
ściany brzucha, ale również w przeponie, w mięśniach czworobocznych
lędźwi, biodrowolędźwiowym, prostowniku grzbietu czy zasłaniaczu wewnętrznym.
Napięcie tych mięśni można stwierdzić bezpośrednim obmacywaniem albo przez
czynne
bądź biernie ruchy kończyną dolną. Dokładna znajomość unerwienia ściany
jamy brzusznej I miednicy mniejszej ma wielkie znaczenie dla klinicznego
umiejscowienia
bólów i zrozumienia ich promieniowania.

Mięśnie przedniej brzucha są unerwione przez nerwy międzyżebrowe Th5Th12.
Mięśnie bocznej ściany brzucha są unerwione przez nerwy międzyżebrowe Th5Th12,
przez nerw
biodrowopodbrzuszny, nerw biodrowopachwinowy I odrobinę
płciowoudowy. Z mięśni tylnej ściany brzucha mięsień czworoboczny lędźwi otrzymuje
unerwienie od nerwu
podżebrowego oraz gałęzi krótkich splotu lędżwiowego (L1L3),
mięsień biodrowolędźwiowy jest unerwiony przez gałęzie krótkie splotu lędźwiowego I
nerw
udowy(L2L4), mięsień prostownik grzbietu przez gałęzie grzbietowe nerwów
rdzeniowych.
Mięsień zasłaniacz wewnętrzny unerwiony jest przez gałęzie splotu
krzyżowego.
Otrzewna
ścienna przeponowa unerwiona jest przez nerwy przeponowe, otrzewna
ściany bocznej I przedniej brzucha przez nerwy międzyżebrowe ,
biodrowopodbrzuszny I biodrowopachwinowy. Otrzewna miedniczna pokrywa przede
wszystkim
narządy miednicy mniejszej te położone wewnątrzotrzewnowo i te położone
podotrzewnowo
stąd nie otrzymuje włókien nerwowych od nerwów somatycznych
unerwiających ściany miednicy mniejszej. Z tego powodu w zapaleniu samej tylko
otrzewnej miednicznej nie stwierdza
się najczęściej napięcia mięśniowego.
Bóle trzewne (Dolores viscerales) są przenoszne przez nerwy autonomiczne
współczulne i przywspółczulne oraz przez włókna autonomiczne biegnące w nerwie
przeponowym. Z
narządów jamy brzusznej bodźce bólowe biegną w nerwach
trzewnych
lędźwiowych, przez nerw trzewny większy, mniejszy następnie przechodząc
przez odpowiednie zwoje (trzewny, krezkowy
górny, krezkowy dolny) docierają do
zwojów pnia sympatycznego skąd drogą gałęzi szarych do nerwu rdzeniowego. Ciała
tych czuciowych Komorek
znajdują się, podobnie jak czuciowych komórek układu
somatycznego w zwoju rdzeniowym
(międzykręgowym). Aksony tego zwoju w
korzeniach tylnych nerwu rdzeniowego
wchodzą do rdzenia. Układ przywspółczulny
bierze
udział w czuciowym unerwieniu trzewi poprzez nerw błędny i nerwy trzewne
miedniczne. Zakres
działalności tego układu w przewodzeniu bólów jest znacznie
mniejszy
niż układu współczulnego. Układ parasympatyczny przewodzi tzw. Specjalne
czucie
narządowe jak: nudności, uczucie głodu, parcia na mocz i stolec.
Unerwienie autonomiczne
wątroby, pęcherzyka żółciowego i żołądka
Narządy te otrzymują włókna sympatyczne ze zwojów trzewnych. Włókna
pozazwojowe
podążają do odpowiednich narządów w splotach naczyniowych
otaczających gałęzie pnia trzewnego. Unerwienie parasympatyczne pochodzi od
nerwów błędnych. Pień błędny przedni kończy się na poziomie żołądka, natomiast
pień błędny tylny zaopatruje dużą część jelita. Włókna sympatyczne i
parasympatyczne
unerwiające wątrobę podążają wzdłuż tętnicy wątrobowej
właściwej jako splot wątrobowy. Splot ten unerwia również drogi żółciowe
zewnątrzwątrobowe. Pola Heada dla wątroby znajdują się w prawej okolicy

podżebrowej, sięgając do nadbrzusza właściwego. Ból pęcherzyka żółciowego może
promieniować do prawego barku. (Wiesz dlaczego?) Strefa Heada dla żołądka
rozciąga się od nadbrzusza do okolicy podżebrowej lewej. Odźwiernik unerwiony
jest przez
gałęzie bezpośrednio odchodzące os splotu wątrobowego. Z powodu tego
odejścia funkcja odźwiernika nie jest zaburzona po selektywnej proksymalnej
wagotomii. Z tego powodu
możliwe jest również zmniejszenie produkcji kwasu
przez
komórki zlokalizowane w trzonie i dnie żołądka bez konieczności wpływu na
produkcję gastryny w części odźwiernikowej i bez wpływu na czynność odźwiernika.
Unerwienie autonomiczne trzustki, dwunastnicy i
śledziony
Unerwienie sympatyczne pochodzi ze
zwojów trzewnych i krezkowego górnego.
Włókna zazwojowe podążają wzdłuż gałęzi pnia trzewnego i tętnicy krezkowej
górnej. Parasympatyczne unerwienie zabezpiecza nerw błędny, głównie pień tylny.
Strefa Heda dla trzustki obejmuje jak
obręcz jamę brzuszną. Nie ma stref Heada dla
dwunastnicy i
śledziony.
Unerwienie autonomiczne jelita
Sympatyczne
Jelito czcze,
kręte, kątnica z wyrostkiem, okrężnica wstępująca i 2/3 prawe
okrężnicy poprzecznej unerwione są przez włókna zwoju krezkowego górnego
tworzące splot krezkowy górny podążający wzdłuż gałęzi tętnicy krezkowej górnej.
1/3 lewa
okrężnicy poprzecznej, okrężnica zstępująca, okrężnica esowata i górna
część odbytnicy unerwione są przez włókna zwoju krezkowego dolnego docierające
wzdłuż gałęzi tętnicy krezkowej dolnej. Środkowa i dolna część odbytnicy unerwione
są przez nerwy trzewne lędźwiowe i krzyżowe rozprowadzane przez splot
miedniczny.
Parasympatyczne
Jelito cienkie,
kątnica, okrężnica wstępująca i 2/3 prawe okrężnicy poprzecznej
unerwione
są przez nerwy błędne. Pozostała część okrężnicy i odbytnica przez
nerwy trzewne miedniczne
wychodzące z segmentów S2S4.
Wyszukiwarka
Podobne podstrony:
Anatomia Kolokwium I p4 id 6275 Nieznany
Piecioksiag skrypt id 356244
6. KRWAWIENIA I KRWOTOKI ZEWNĘTRZNE, Anatomia, Chirurgia, chirurgia1
Anatomia Kolokwium I p6 id 6275 Nieznany (2)
blok 2 skrypt id 90327 Nieznany (2)
Chirurgia bariatryczna id 11381 Nieznany
blok 3 skrypt id 90351 Nieznany (2)
Histologia tkanka nablonkowa moj skrypt id 202388
3. URAZY NARZĄDU RUCHU, Anatomia, Chirurgia, chirurgia1
md skrypt id 290151 Nieznany
Anatomia roslin Kolokwium 1 id Nieznany (2)
OSOBOWOA A SKRYPT id 341381
AiSD skrypt id 53503 Nieznany (2)
Analiza Matematyczna 1 stary skrypt id 60884 (2)
Enzymologia Skrypt I id 162159 Nieznany
blok 8 skrypt id 90430 Nieznany (2)
Anatomia Kolokwium I p8 id 6275 Nieznany
więcej podobnych podstron