
Task Force Report
EUROPEAN SOCIETY of CARDIOLOGY
NAGŁA S
´
MIERC
´
SERCOWA
Standardy Poste˛powania
*
Komentarz
Maria Trusz-Gluza
–––––––––––––––––––––––––––––––––––––––––––––––––––––––––––––
* „Task Force on Sudden Cardiac Death, European Society of Cardiology.”
Europace, 2002, 4, 3-18
Task Force: S.G. Priori, E. Aliot, C. Blomstrom-Lundqvist, L. Bossaert,
G. Breithardt, P. Brugada, J.A. Camm, R. Cappato, S.M. Cobbe, C. Di Mario,
B.J. Maron, W.J. McKenna, A.K. Pedersen, U. Ravens, P.J. Schwartz,
M. Trusz-Gluza, P. Vardas, H.J.J. Wellens, D.P. Zipes
tłumaczył: doc. dr hab. n. med. Piotr Kułakowski
Wszelkie prawa zastrzez˙one dla European Society of Cardiology

Standardy ESC
Tom II
ISBN 83-86203-78-1
Warszawa 2003
Dystrybucja: Redakcja „Kardiologii Polskiej”
04 073 Warszawa, ul. Grenadiero´w 51/59
tel. 0 (prefix) 22 810 70 95; e-mail klinika@kkcmkp.pl
Skład, łamanie
Agencja Wydawnicza Mako Press sp. z o.o.
02 912 Warszawa, ul. Godebskiego 31
tel./fax 0 (prefix) 22 651 99 34; e-mail makopress@makopress.pl

Spis tres´ci
NAGŁA S
´
MIERC
´
SERCOWA. STANDARDY POSTE˛POWANIA.
Podsumowanie wytycznych Europejskiego Towarzystwa Kardiologicznego
3
SCD w zawale serca i niewydolnos´ci serca
7
Kardiomiopatia przerostowa (HCM)
11
Arytmogenna kardiomiopatia prawej komory
12
Kardiomiopatia rozstrzeniowa
12
Zespo´ł długiego QT
13
Zespo´ł Brugado´w
15
Wielokształtny cze˛stoskurcz komorowy zalez˙ny od katecholamin
15
Stenoza aortalna
16
Wypadanie płatka zastawki mitralnej
17
Nieprawidłowe odejs´cie te˛tnic wien´cowych
17
Mostki mie˛s´niowe
18
Zespo´ł Wolffa-Parkinsona-White’a
19
Zaburzenia czynnos´ci we˛zła zatokowego
i przewodzenia przedsionkowo-komorowego
20
Serce sportowca
21
Polekowy cze˛stoskurcz komorowy typu torsade de pointes (TdP)
22
Resuscytacja pozaszpitalna
22
Aktualizacja Europejskich Standardo´w
pos´wie˛conych Nagłej S
´
mierci Sercowej: 2002/2003.
Komentarz Prof. M. Trusz-Gluza
26
W lutym 2003 ukazały sie˛ Standardy ESC
Tom I
ISBN 83-86203-76-5
Warszawa 2003

3
NAGŁA S
´
MIERC
´
SERCOWA
STANDARDY POSTE˛POWANIA
Podsumowanie wytycznych Europejskiego Towarzystwa Kardiologicznego
WSTE˛P
Europejskie Towarzystwo Kardiologiczne powołało zespo´ł eksperto´w
w celu opracowania zwie˛złego dokumentu na temat nagłego zgonu ser-
cowego (SCD). Gło´wny tekst został opublikowany w European Heart
Journal w sierpniu 2001 (1).
Ten dokument ma pomo´c krajowym towarzystwom kardiologicznym
w uaktualnieniu własnych podobnych opracowan´.
Wspo´lnym zadaniem kardiologo´w, lekarzy innych specjalnos´ci i pozo-
stałego personelu medycznego w całej Europie jest wdroz˙enie zasad prewen-
cji SCD i zmniejszenie ryzyka jego wyste˛powania.
DEFINICJA
Termin ,,nagły zgon sercowy’’ (ang. sudden cardiac death – SCD) jest
uz˙ywany od wielu stuleci. Przez cały ten okres definicja SCD była
przedmiotem wielu kontrowersji. Obecnie SCD jest okres´lany jako natural-
ny zgon z powodo´w sercowych, poprzedzony nagła˛ utrata˛ przytomnos´ci
– gdy objawy poprzedzaja˛ce wysta˛piły nie wczes´niej, niz˙ przed 1 godzina˛.
Uprzednio rozpoznawana choroba serca moz˙e byc´ obecna, ale czas i charak-
ter zgonu sa˛ niespodziewane (2). Sprawami, kto´re zawsze budziły kont-
rowersje, było to, kiedy niespodziewana s´mierc´ powinna byc´ nazwana
,,nagła˛’’ oraz jak wiarygodnie stwierdzic´ sercowa˛ przyczyne˛ zgonu. Za-
proponowano szereg kryterio´w ułatwiaja˛cych ustalenie podłoz˙a i mechaniz-
mu SCD.
Analiza objawo´w towarzysza˛cych SCD cze˛sto sugeruje konkretny me-
chanizm zgonu. Im wie˛ksza jest pewnos´c´ co do przyczyny SCD, tym
skuteczniejsze metody zapobiegania SCD moga˛ byc´ wdroz˙one.

4
Wprawdzie w wie˛kszos´ci przypadko´w natychmiastowego zgonu, jak na
przykład po zawale serca (MI), przyczyna˛ jest tachyarytmia, to jednak
istnieja˛ inne mechanizmy moga˛ce prowadzic´ do SCD, takie jak pe˛knie˛cie
te˛tniaka aorty lub naczyn´ podpaje˛czyno´wkowych, pe˛knie˛cie serca i tam-
ponada serca, masywny zator te˛tnicy płucnej oraz inne. Z drugiej strony,
przyczyna zgonu moz˙e byc´ z natury arytmiczna, ale s´mierc´ moz˙e nie byc´
nagła. Jako przykład moz˙na podac´ chorego, kto´ry umiera z powodu
powikłan´ hemodynamicznych utrwalonego cze˛stoskurczu komorowego
(VT) po przyje˛ciu do szpitala w stanie wstrza˛su.
Kluczowym zagadnieniem w definicji nagłego zgonu jest brak urazu jako
przyczyny s´mierci oraz to, z˙e zgon jest niespodziewany i natychmiastowy.
Aby ograniczyc´ definicje˛ nagłego zgonu do choro´b serca, wyraz ,,sercowy’’
został dodany, tworza˛c okres´lenie SCD. Zaproponowano dalszy podział
rozro´z˙niaja˛cy SCD ,,wien´cowy’’ i ,,niewien´cowy’’. Przedział czasowy
stosowany do okres´lenia czasu trwania SCD wynosił pocza˛tkowo 24
godziny, ale po´z´niej został skro´cony do 1 godziny lub nawet do okres´lenia
,,natychmiastowy’’, aby mechanizm arytmiczny był jak najbardziej praw-
dopodobny. W rezultacie w wielu badaniach klinicznych uz˙ywano ro´z˙nych
definicji SCD.
Problemy zwia˛zane z okres´leniem rodzaju zgonu stanowiły kłopot
dla wielu autoro´w (3,4). Bardzo trudnym zagadnieniem jest klasyfikacja
zgono´w, kto´re wysta˛piły bez s´wiadko´w, jak na przykład zgon we s´nie.
Wie˛kszos´c´ autoro´w skłania sie˛ do klasyfikowania takiego zgonu jako
SCD, mimo z˙e cze˛sto nie jest moz˙liwe ustalenie, kiedy chory był ostatni
raz widziany z˙ywy lub jak długo wyste˛powały objawy poprzedzaja˛ce
zgon.
Niniejszy dokument proponuje zalecenia dotycza˛ce zapobieganiu SCD
w oparciu o wyniki opublikowanych prac, a wie˛c jego ograniczeniem jest to,
z˙e poro´wnuje badania, w kto´rych stosowano ro´z˙ne definicje SCD. Ponadto
w nowszych, ostatnio publikowanych badaniach analizowano wpływ ro´z˙-
nych urza˛dzen´ i interwencji nie na SCD, ale na ,,zgon arytmiczny (ang.
„arrhythmic death”). A trzeba przeciez˙ wzia˛c´ pod uwage˛, z˙e nie wszystkie
nagłe zgony sa˛ spowodowane arytmia˛, w tym gło´wnie tachyarytmia˛ komo-
rowa˛.
Analizuja˛c wyniki opublikowanych badan´ Autorzy posługiwali sie˛, gdzie
tylko było to moz˙liwe, danymi dotycza˛cymi podgrupy, dla kto´rej SCD był

5
punktem kon´cowym analizy. Jes´li nie było to moz˙liwe, uz˙ywano danych
dotycza˛cych zgono´w arytmicznych. Jes´li podawana była tylko s´miertelnos´c´
z przyczyn sercowych, uz˙ywano tych danych, zakładaja˛c, z˙e znaczna
wie˛kszos´c´ zgono´w sercowych spowodowana była arytmia˛.
Zalecenia uje˛to w klasy.
Klasa I – stany, dla kto´rych istnieja˛ dowody, z˙e dana procedura jest
uz˙yteczna.
Klasa II – gdy dowody wskazuja˛ce na uz˙ytecznos´c´ i skutecznos´c´
procedury sa˛ sprzeczne.
Klase˛ II podzielono dodatkowo:
Klasa IIa, gdy wie˛kszos´c´ danych przemawia za skutecznos´cia˛.
Klasa IIb, gdy uz˙ytecznos´c´ lub skutecznos´c´ nie jest dobrze udowod-
niona.
Epidemiologia
Pojedyncza˛, najwaz˙niejsza˛ przyczyna˛ zgonu w populacji ludzi doros-
łych w uprzemysłowionym s´wiecie jest SCD spowodowany choroba˛ wien´-
cowa˛ (IHD). Pierwszym rejestrowanym rytmem serca u chorych z za-
trzymaniem kra˛z˙enia w 75-80% przypadko´w jest migotanie komo´r (VF),
natomiast bradyarytmia uwaz˙ana jest za rzadziej wyste˛puja˛ca˛ przyczyne˛
SCD. U około 5-10% oso´b SCD wyste˛puje przy braku (IHD) lub niewydol-
nos´ci serca.
Cze˛stos´c´ wyste˛powania SCD wynosi pomie˛dzy 0.36 a 1.28 na 1000
mieszkan´co´w (5). W pracach, kto´re badały to zjawisko, analizowano tylko
przypadki zgono´w, przy kto´rych byli s´wiadkowie lub przypadki oso´b
uratowanych od SCD przez personel medyczny. Tak wie˛c podana cze˛stos´c´
wyste˛powania SCD jest niewa˛tpliwie zaniz˙ona.
Cze˛stos´c´ wyste˛powania SCD poza szpitalem zalez˙y od wieku, płci
i obecnos´ci lub braku wywiadu choro´b układu kra˛z˙enia. U me˛z˙czyzn
pomie˛dzy 60. a 69. rokiem z˙ycia i z wywiadem choroby serca cze˛stos´c´
wyste˛powania SCD szacuje sie˛ na 8 przypadko´w na 1000 oso´b na rok (6).
W Maastricht (7) badanie populacyjne rejestrowało wszystkie przypadki
pozaszpitalnego zatrzymania kra˛z˙enia wyste˛puja˛ce u oso´b pomie˛dzy 20.
a 75. rokiem z˙ycia. Roczna cze˛stos´c´ wyste˛powania SCD wynosiła w tym
badaniu 1 na 1000. Spos´ro´d wszystkich nagłe i niespodziewane zgony
stanowiły u me˛z˙czyzn 21%, zas´ u kobiet – 14.5%. Spos´ro´d SCD poza-

6
szpitalnych 80% wydarzyło sie˛ w domu a około 15% na ulicy lub w miejscu
publicznym. Zgony bez s´wiadko´w stanowiły 40% wszystkich SCD.
Myerburg i wspo´łpracownicy (8) podsumowali zagadnienia dotycza˛ce
ryzyka SCD w ro´z˙nych populacjach. Biora˛c pod uwage˛ liczbe˛ 300 000 SCD
rocznie w USA, cze˛stos´c´ wyste˛powania SCD w tej populacji wynosi nieco
powyz˙ej 1/1000/rok. Jakiekolwiek wie˛c działanie interwencyjne zastosowa-
ne w populacji ogo´lnej w celu zmniejszenia ryzyka SCD dotyczyłoby
999/1000 oso´b na rok, kto´re nie umra˛ nagle, tak, aby ocalic´ jedno z˙ycie.
Szacunek koszto´w i ryzyka wskazuje, z˙e jedynym działaniem populacyjnym
moz˙e byc´ zmiana stylu z˙ycia. Oczywis´cie moz˙na wyłonic´ grupy zwie˛k-
szonego ryzyka. Bezobjawowe osoby z licznymi czynnikami ryzyka IHD
maja˛ wie˛ksze ryzyko SCD niz˙ populacja ogo´lna, a u oso´b z objawami IHD
ryzyko dalej ros´nie. Jak be˛dzie to dyskutowane dalej, moz˙na wyłonic´
podgrupy oso´b z IHD o jeszcze wie˛kszym ryzyku SCD na podstawie
przebycia MI, obecnos´ci niedokrwienia, zaburzonej czynnos´ci lewej komory
lub groz´nych dla z˙ycia arytmii komorowych. Wyłonienie i odpowiednie
leczenie tych chorych lez˙y w centrum zainteresowania nowoczesnej kardio-
logii. Zagadnienia te sa˛ gło´wnym przedmiotem niniejszego opracowania.
Jednakz˙e nalez˙y pamie˛tac´, z˙e grupy z coraz to wie˛kszym rocznym ryzykiem
SCD stanowia˛ coraz mniejszy odsetek wszystkich SCD w populacji.
Logicznym wnioskiem płyna˛cym z tych liczb jest stwierdzenie, z˙e najwaz˙-
niejszym czynnikiem zmniejszaja˛cym całkowite ryzyko SCD w populacji
jest zmniejszenie zapadalnos´ci na IHD (9).
W wie˛kszos´ci zachodnich społeczen´stw stwierdza sie˛ wysoka˛ cze˛stos´c´
wyste˛powania miaz˙dz˙ycy naczyn´ wien´cowych u oso´b w s´rednim wieku
i u oso´b starszych. Poniewaz˙ IHD jest cze˛sto bezobjawowa lub nierozpoz-
nana, w populacji ogo´lnej be˛dzie wyste˛powac´ nieznany odsetek oso´b
z zaawansowana˛ IHD. Badania epidemiologiczne przyniosły ro´wniez˙ infor-
macje o wysokiej cze˛stos´ci wyste˛powania nierozpoznanego MI lub upo-
s´ledzonej czynnos´ci lewej komory w społeczen´stwie (10). Osoby z nieroz-
poznana˛ IHD z definicji nie be˛da˛ podlegały programom prewencyjnym
skierowanym do tych z objawowa˛ postacia˛ choroby. Jednakz˙e moga˛ byc´ one
zidentyfikowane, jes´li prowadzi sie˛ badania przesiewowe w kierunku obec-
nos´ci czynniko´w ryzyka IHD w sposo´b systematyczny lub wyrywkowy.

7
Czynniki ryzyka nagłego zgonu sercowego w społeczen´stwie
Badania populacyjne przeprowadzone w pan´stwach uprzemysłowionych
wykazały, z˙e czynniki ryzyka SCD sa˛ w wie˛kszos´ci takie same jak te dla
IHD. Nalez˙a˛ do nich podeszły wiek, płec´ me˛ska, rodzinny wywiad IHD,
podwyz˙szony poziom LDL cholesterolu, nadcis´nienie te˛tnicze, palenie
papieroso´w oraz cukrzyca (11). W rzeczywistos´ci epidemiologia SCD
zmienia sie˛ wraz z tym, jak IHD jest coraz lepiej leczona przy pomocy
statyn, aspiryny i beta-blokero´w. Niekto´re badania pos´wie˛cone były wyło-
nieniu czynniko´w ryzyka, kto´re w sposo´b swoisty przewidywałyby wy-
sta˛pienie SCD, nie be˛da˛c jednoczes´nie czynnikami ryzyka dla ostrego MI
lub innych objawo´w IHD w populacji oso´b bez rozpoznanej choroby serca.
W badaniach tych wykazano, z˙e czynnikami tymi sa˛ przyspieszony rytm
serca (12,13) i spoz˙ywanie duz˙ych ilos´ci alkoholu.
SCD moz˙e wysta˛pic´ jako naste˛pstwo wrodzonej anomalii genetycznej
dotycza˛cej kluczowych białek mie˛s´nia sercowego. Takie jednostki chorobo-
we jak zespo´ł długiego QT, zespo´ł Brugado´w, kardiomiopatia przerostowa,
arytmogenna kardiomiopatia prawej komory, wielokształtny VT wyzwalany
przez katecholaminy lub kardiomiopatia rozstrzeniowa to najlepiej znane
przykłady anomalii genowych sprzyjaja˛cych wysta˛pieniu SCD. Dane po-
twierdzaja˛ce obecnos´c´ genetycznego czynnika usposabiaja˛cego do SCD
pochodza˛ z duz˙ych badan´ epidemiologicznych, kto´re wykazały rodzinne
wyste˛powanie SCD.
Praktycznym wnioskiem wypływaja˛cym z obecnej wiedzy o podstawach
genetycznych SCD jest koniecznos´c´ zbierania wywiadu rodzinnego u oso´b
uratowanych od SCD. W wypadku stwierdzenia rodzinnego wyste˛powania
SCD lub zatrzymania kra˛z˙enia, nalez˙y mys´lec´ o anomaliach monogenicz-
nych (zespo´ł Brugado´w, zespo´ł długiego QT, kardiomiopatia przerosto-
wa...), szczego´lnie wtedy, gdy wydarzenia miały miejsce w młodym wieku.
SCD w zawale serca i niewydolnos´ci serca
A. Oszacowanie ryzyka
Zaro´wno nieinwazyjne, jak i inwazyjne badania wykorzystuje sie˛ w celu
ustalenia stopnia ryzyka SCD u chorych po MI (14-24). Zmniejszenie
s´miertelnos´ci dzie˛ki wprowadzeniu leczenia trombolitycznego spowodowa-
ło ograniczenia w oszacowaniu ryzyka, gło´wnie niska˛ pozytywna˛ wartos´c´
prognostyczna˛ kaz˙dego ze stosowanych testo´w. Ograniczenie to moz˙na
8
cze˛s´ciowo pokonac´ poprzez stosowanie kilku testo´w, aczkolwiek dochodzi
wtedy do nieuniknionego obniz˙enia czułos´ci. Pomimo ła˛cznego stosowania
ro´z˙nych testo´w w celu poprawy ich całkowitej wartos´ci prognostycznej,
pozytywna wartos´c´ prognostyczna rzadko przekracza 40% przy rozsa˛dnym
poziomie czułos´ci. Naste˛pnym ograniczeniem jest fakt, z˙e niekto´re z anali-
zowanych zmiennych sa˛ ze soba˛ powia˛zane (np. ro´z˙ne wskaz´niki auto-
nomiczne, wszystkie oceniaja˛ce wpływ nerwu błe˛dnego na czynnos´c´ we˛zła
zatokowego), co sprawia, z˙e konkuruja˛ one ze soba˛ po wprowadzeniu do
analizy wieloczynnikowej lub analizy regresji.
Istnieja˛ parametry, kto´rych wartos´c´ wzrasta, jes´li stosuje sie˛ je nie w całej
populacji chorych po MI, ale w specjalnie wybranych podgrupach. Przy-
kładem moz˙e tu byc´ programowana stymulacja komo´r, kto´ra nie jest zalecana
dla wszystkich chorych po MI, ale wykazuje wysoka˛ wartos´c´ prognostyczna˛,
gdy jest wykonywana u chorych z obniz˙ona˛ frakcja˛ wyrzutowa˛ i napadami
nieutrwalonego VT, szczego´lnie u chorych z rozległymi MI.
Doste˛pne dane z pis´miennictwa sugeruja˛, z˙e najlepsze wyniki daje
poła˛czenie wskaz´nika stopnia uszkodzenia, jak na przykład upos´ledzona
frakcja wyrzutowa lewej komory oraz wskaz´niko´w autonomicznych
informuja˛cych o niestabilnos´ci elektrycznej serca, jak obniz˙ona zmiennos´c´
rytmu zatokowego lub zmniejszona wraz˙liwos´c´ baroreceptoro´w.
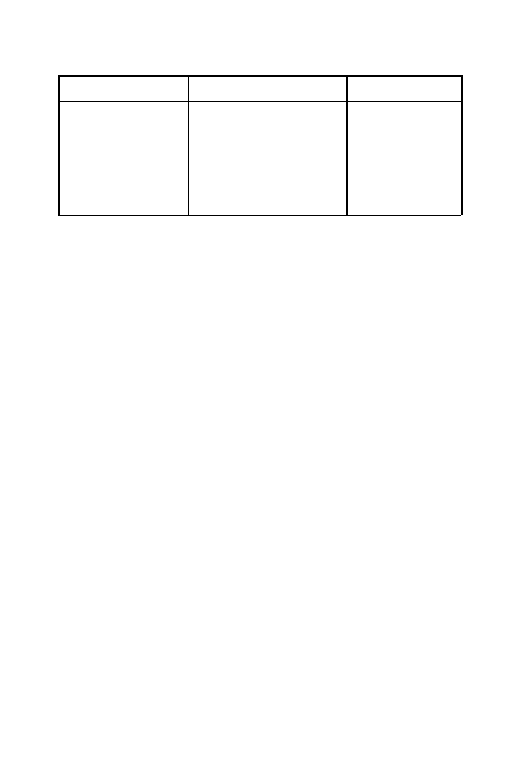
Tabela 1
Stratyfikacja ryzyka po zawale serca
Klasa I
Klasa IIa
Klasa IIb
Dane demograficzne Ektopia komorowa
LP
LVEF
VTns
PSK
HRV lub BRS
Spoczynkowy rytm serca
TWA
Obje˛tos´c´ LV
HRT
Droz˙nos´c´ te˛tnicy
dozawałowej
Skro´ty: LVEF = frakcja wyrzutowa lewej komory; HRV = zmiennos´c´
rytmu serca; BRS = wraz˙liwos´c´ baroreceptoro´w; VTns = nieutrwalony
cze˛stoskurcz komorowy; LP = po´z´ne potencjały komorowe;
PSK = programowana stymulacja komo´r;
TWA = naprzemiennos´c´ załamka T; HRT = turbulencja rytmu serca

9
Ma˛dre i wywaz˙one zastosowanie parametro´w stratyfikacji ryzyka po-
zwoli na wprowadzenie odpowiedniego poste˛powania leczniczego, zmniej-
szaja˛cego wyste˛powanie SCD (tabela 1).
B. Prewencja pierwotna i wto´rna
Z powodu złoz˙onych mechanizmo´w prowadza˛cych do SCD, gło´w-
nie tachyarytmii komorowej, lista celo´w terapeutycznych jest szeroka
(25,26). Działania te polegaja˛ na ograniczaniu strefy MI i zapobieganiu
nowym epizodom niedokrwiennym (wywoływanym przez poste˛p choroby
wien´cowej i niestabilnos´c´ blaszki miaz˙dz˙ycowej) oraz na modulacji aktyw-
nos´ci neuroendokrynnej, działaniach przeciwarytmicznych i antyfibry-
lacyjnych nakierowanych na zapobieganie lub przerywanie tachyarytmii
komorowych.
Terminy ,,pierwotna’’ i ,,wto´rna’’ profilaktyka w konteks´cie arytmii
komorowej uz˙ywane sa˛ w sposo´b niekonwencjonalny. Leczenie, kto´re jest
wdroz˙one w celu zapobiez˙enia utrwalonej arytmii komorowej u chorych,
u kto´rych groz´na dla z˙ycia arytmia jeszcze nie wysta˛piła, ale kto´rzy maja˛
wysokie ryzyko wysta˛pienia takiej arytmii, zwykle okres´lane jest jako
,,pierwotna’’ profilaktyka. Natomiast leczenie profilaktyczne u chorych,
kto´rzy przebyli juz˙ zatrzymanie kra˛z˙enia lub VT z utrata˛ przytomnos´ci lub
spadkiem cis´nienia, nazywane jest profilaktyka˛ ,,wto´rna˛’’.
Nalez˙y podkres´lic´, z˙e wyniki badan´ dotycza˛cych skutecznos´ci farmako-
terapii lub leczenia zabiegowego w swoistych ,,rodzajach’’ zgonu w MI lub
niewydolnos´ci serca zalez˙a˛ od stopnia wiarygodnos´ci i udokumentowania
uz˙ytych w nich klasyfikacji. I tak, s´miertelnos´c´ całkowita jest jedynym
wiarygodnym punktem kon´cowym w badaniach dotycza˛cych chorych z MI
lub niewydolnos´cia˛ serca. Tak wie˛c leczenie powinno byc´ skierowane na
zmniejszenie s´miertelnos´ci całkowitej.
Zapobieganie SCD u chorych z niedokrwieniem mie˛s´nia sercowego lub
MI, z wydolnos´cia˛ lub niewydolnos´cia˛ serca, jest oparte na stosowaniu
leko´w pozbawionych działania elektrofizjologicznego, takich jak beta-blo-
kery, inhibitory konwertazy, leki obniz˙aja˛ce poziom lipido´w lub antagonis´ci
aldosteronu (31-37). Spos´ro´d leko´w antyarytmicznych, jedynie amiodaron
moz˙e byc´ polecany u chorych po MI, a szczego´lnie u tych z utrwalonym,
dobrze tolerowanym VT (38-43).
10
Z badan´ klinicznych wynika, z˙e profilaktyczna implantacja kardiower-
tera-defibrylatora (ICD) jest wskazana u chorych po MI z frakcja˛ wyrzutowa˛
poniz˙ej 40% i nieutrwalonym VT, u kto´rych moz˙na wywołac´ utrwalony VT
podczas badania elektrofizjologicznego (19,44). Implantacja ICD jest takz˙e
wskazana u oso´b, kto´re przez˙yły zatrzymanie kra˛z˙enia, jako wto´rna profilak-
tyka SCD (39-41) (tabele 2 i 3).
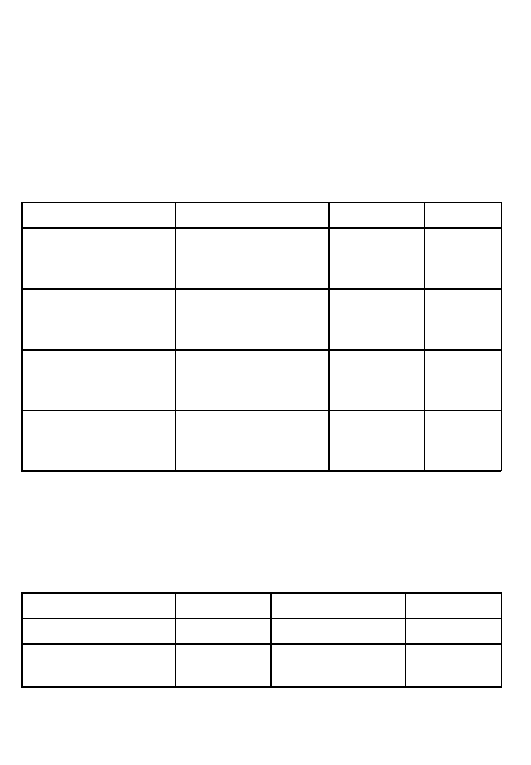
Tabela 2
Pierwotna prewencja po zawale serca
Klasa
I
IIa
IIb
Po zawale
Beta-blokery
Antagonis´ci
Inhibitory konwertazy
aldosteronu
Leki obniz˙aja˛ce lipidy
Amiodaron
Po zawale
Beta-blokery
Amiodaron
+ dysfunkcja LV
Inhibitory konwertazy
Antagonis´ci aldosteronu
Tolerowany
Amiodaron
ICD
hemodynamicznie
Beta-blokery
Ablacja
VTs
Chirurgia
EF
≤40% + samoistny
ICD
VTns+VTs indukowalny
podczas PSK
Skro´ty: VTs = utrwalony cze˛stoskurcz komorowy; ICD = implantowany kardiower-
ter-defibrylator
Tabela 3
Prewencja wto´rna po zawale serca
Klasa
I
IIa
IIb
VF
ICD
Nietolerowany
ICD
Amiodaron
hemodynamicznie VTs
Beta-blokery
Skro´ty: VF = migotanie komo´r

11
Kardiomiopatia przerostowa (HCM)
HCM jest wzgle˛dnie cze˛sto wyste˛puja˛ca˛ choroba˛ serca (cze˛stos´c´ wy-
ste˛powania u dorosłych 1:500), kto´rej najgroz´niejszym objawem jest nagły,
niespodziewany zgon. SCD moz˙e wprawdzie wysta˛pic´ w kaz˙dym wieku, ale
jest szczego´lnie tragicznym wydarzeniem u młodych, cze˛sto bezobjawowych
oso´b (45). Gło´wnym zadaniem jest wyłonienie stosunkowo małej podgrupy
chorych z HCM, kto´rzy maja˛ podwyz˙szone ryzyko SCD, aby wdroz˙yc´ leczenie
zapobiegaja˛ce zgonowi (46,47). Wszczepienie ICD jest najbardziej wskazane
u chorych, kto´rzy przez˙yli zatrzymanie kra˛z˙enia (prewencja wto´rna).
Profilaktyczne wszczepienie ICD jest zalecane u chorych z co najmniej
dwoma czynnikami ryzyka SCD. Decyzja co do profilaktycznej implantacji
ICD u chorych z jednym czynnikiem ryzyka moz˙e byc´ indywidualizowana,
jako z˙e pozytywna wartos´c´ prognostyczna okres´laja˛ca ryzyko SCD jest niska.
Biora˛c pod uwage˛ dane z badan´ obserwacyjnych, implantacja ICD wydaje sie˛
obecnie najwłas´ciwszym sposobem leczenia chorych z HCM i podwyz˙szonym
ryzykiem SCD (48), jakkolwiek stosowanie amiodaronu moz˙e byc´ alternatyw-
na˛ opcja˛ terapeutyczna˛ u cze˛s´ci wybranych chorych (49).
Dowody, kto´re pozwoliły na sformułowanie powyz˙szych zalecen´ po-
chodza˛ gło´wnie z badan´ retrospektywnych, małych badan´ prospektywnych
i opinii eksperto´w (tabela 4).
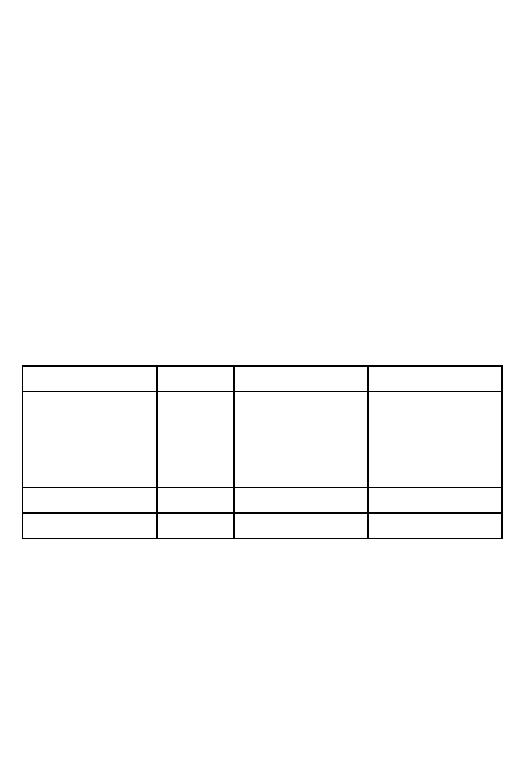
Tabela 4
Kardiomiopatia przerostowa
Klasa
I
IIa
IIb
Stratyfikacja ryzyka
VTs
Wywiad rodzinny
Mutacje wysokiego
VF
SCD
ryzyka
Omdlenia
IVS
>3 cm
VTns
Hypotensja podczas
testu wysiłkowego
Prewencja pierwotna
ICD
Amiodaron
Prewencja wto´rna
ICD
Skro´ty: IVS = przegroda mie˛dzykomorowa
12
Arytmogenna kardiomiopatia prawej komory
Arytmogenna kardiomiopatia prawej komory jest jedna˛ z gło´wnych
przyczyn SCD w grupie wiekowej młodszej niz˙ ta charakterystyczna dla
IHD. Wprawdzie czynniki ryzyka SCD nie zostały jeszcze dokładnie
okres´lone w badaniach prospektywnych, ale wiadomo, z˙e do SCD cze˛s´ciej
dochodzi u chorych ze znacznie nasilonymi zmianami w prawej komorze
oraz u tych z zaje˛ciem lewej komory (50). Na podstawie wyniko´w badan´ bez
randomizacji uwaz˙a sie˛, z˙e u chorych z jednokształtnym utrwalonym VT
rokowanie jest lepsze, gdy stosowana jest farmakoterapia. U chorych, kto´rzy
zostali uratowani od SCD (prewencja wto´rna), maja˛cych napady VT, nie
reaguja˛cych na leczenie antyarytmiczne lub u chorych wysokiego ryzyka
z napadami VT, najwłas´ciwszym leczeniem jest wszczepienie ICD (51).
Dane, kto´re pozwoliły na sformułowanie niniejszych rekomendacji po-
chodza˛ z małych badan´ lub wynikaja˛ z opinii eksperto´w (tabela 5).
Kardiomiopatia rozstrzeniowa
SCD spowodowana złos´liwa˛ arytmia˛ komorowa˛ jest najcze˛stsza˛ pojedyn-
cza˛ przyczyna˛ zgonu w kardiomiopatii rozstrzeniowej. Niewiele jest para-
metro´w, kto´re z odpowiednia˛ dokładnos´cia˛ wyłaniałyby chorych zagroz˙o-
nych SCD. Najcze˛s´ciej wymienianym czynnikiem o najsilniejszej wartos´ci
prognostycznej jest wielkos´c´ frakcji wyrzutowej, aczkolwiek dokładnos´c´
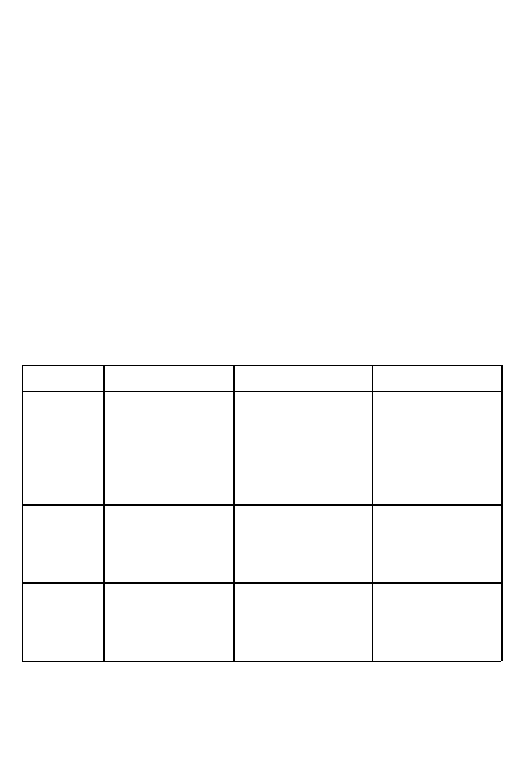
Tabela 5
Arytmogenna kardiomiopatia prawej komory
Klasa
I
IIa
IIb
Stratyfikacja ryzyka
VTs / VF
Wywiad rodzinny
Powie˛kszenie RV
SCD
Dysfunkcja RV +
LP + dysfunkcja RV
PSK (+)
VT
PSK (+)
Prewencja pierwotna
ICD
Leki antyarytmiczne
Prewencja wto´rna
ICD
Skro´ty: RV = prawa komora; PSK(+) = wywoływalna utrwalona tachyarytmia
komorowa podczas PSK

13
prognostyczna tego wskaz´nika nie została ostatecznie ustalona (52). Wy-
ste˛powanie omdlen´ jest innym, dos´c´ dokładnym wskaz´nikiem naraz˙enia na
SCD (53).
Strategie lecznicze skierowane na zmniejszenie ryzyka SCD u chorych
z udokumentowanymi tachyarytmiami komorowymi polegaja˛ na stosowaniu
inhibitoro´w konwertazy, beta-blokero´w, amiodaronu i na implantacji ICD
(54). Niewiele badan´ pos´wie˛conych było ocenie znaczeniu leko´w innych niz˙
antyarytmiczne, ale powszechnie uwaz˙a sie˛ (aczkolwiek nie jest to udowod-
nione), z˙e leczenie farmakologiczne stosowane u chorych z poste˛puja˛ca˛
niewydolnos´cia˛ serca (zaro´wno na podłoz˙u niedokrwiennym, jak i innym)
jest ro´wnie skuteczne. Implantacja ICD w prewencji wto´rnej jest uznawana
jako celowa, zaleca sie˛ ro´wniez˙ wszczepienie ICD w profilaktyce pierwotnej
u chorych wysokiego ryzyka. Dowody, kto´re posłuz˙yły do sformułowania
tych zalecen´, opieraja˛ sie˛ na wynikach małych badan´ lub opinii eksperto´w
(tabela 6).
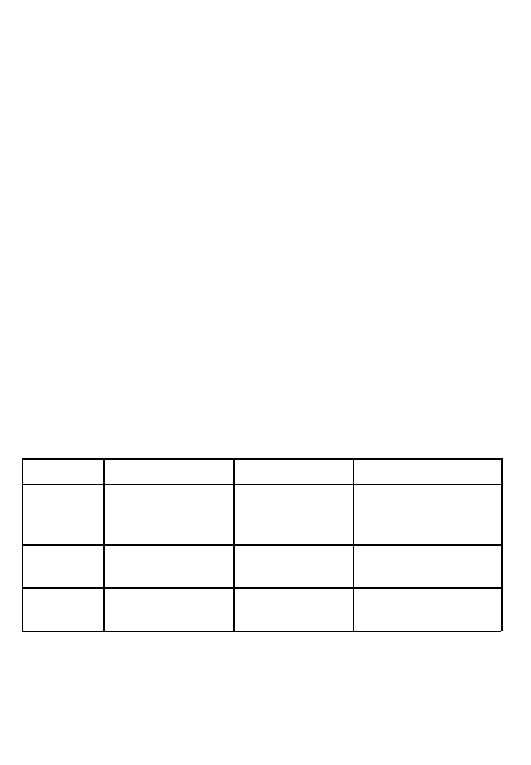
Zespo´ł długiego QT
Ryzyko wysta˛pienia SCD u chorych z zespołem długiego QT jest
wysokie. Oszacowanie ryzyka jest gło´wnie oparte na wywiadzie omdlen´,
wielokształtnego VT typu torsade de pointes oraz przebycia zatrzy-
mania kra˛z˙enia (55,56). Czas trwania skorygowanego odste˛pu QT jest
słabym wskaz´nikiem naraz˙enia na powaz˙ne powikłania. Postac´ kliniczna
z syndaktylia˛ lub głuchota˛ (zespo´ł Jervella lub Lange-Nielsena) rokuje
Tabela 6
Kardiomiopatia rozstrzeniowa
Klasa
I
IIa
IIb
Stratyfikacja ryzyka
VTs
Omdlenia
Niska EF
VF
VTns
Prewencja pierwotna
Inhibitory konwertazy
ICD
Admiodaron
Beta-blokery
Antagonis´ci
aldosteronu
Prewencja wto´rna
ICD
Antagonis´ci
Amiodaron
Inhibitory konwertazy
aldosteronu
Beta-blokery
14
gorzej. Defekty genetyczne dotycza˛ce kanału sodowego (LOT3) sa˛ ro´wniez˙
obarczone zwie˛kszonym ryzykiem SCD (57).
Zmiany w stylu z˙ycia sa˛ bardzo istotne w prewencji SCD u wszystkich
chorych (zaro´wno objawowych, jak i bezobjawowych lub nosicieli defektu
genetycznego). Polegaja˛ one na unikaniu duz˙ego wysiłku fizycznego
(wła˛cznie z zakazem uprawiania sportu) i leko´w wydłuz˙aja˛cych odste˛p QT
(56).
Pierwotna prewencja polega gło´wnie na stosowaniu beta-blokero´w (58),
natomiast wszczepienie ICD zaleca sie˛ w prewencji wto´rnej (u uratowanych
od SCD) lub u chorych, u kto´rych wysta˛piły powaz˙ne powikłania pomimo
stosowania pełnej dawki beta-blokera.
Wprawdzie nie opublikowano dotychczas badan´ z randomizacja˛, ale
doste˛pne sa˛ wyniki duz˙ych, prospektywnych rejestro´w, kto´re stanowia˛
podstawe˛ strategii poste˛powania zalecanych w tabeli 7.
Tabela 7
Zespo´ł długiego QT
Klasa
I
IIa
IIb
Stratyfikacja TdP/VF/CA
QTc
>600 ms
Wywiad rodzinny
ryzyka
Omdlenie
CE u niemowla˛t
SCD
JLN
Po porodzie
Zwie˛kszona dyspersja
LQT3
Syndaktylia + blok p-k QT
TWA
Płec´ z˙en´ska
Prewencja
Unikanie leko´w
LCSD
pierwotna
wydłuz˙aja˛cych QT,
Stymulator
Unikanie sportu*
Beta-blokery
Prewencja
ICD + beta-blokery
wto´rna
+ unikanie leko´w
wydłuz˙aja˛cych QT
+ unikanie sportu
Skro´ty: TdP = torsade de pointes; CA = zatrzymanie kra˛z˙enia; JLN = zespo´ł Jervella
i Lange*-Nielsena; CE = powikłanie sercowe; LCSD = usunie˛cie lewego zwoju
gwiaz´dzistego; * IIa u chorych bez omdlen´ lub u niemych nosicieli genu
15
Zespo´ł Brugado´w
Rozpoznanie zespołu Brugado´w oparte jest na stwierdzeniu obecnos´ci
samoistnego lub wywołanego lekiem uniesienia odcinka ST w odprowadze-
niach V
1
-V
3
ze wspo´łistnieja˛cym, lub nie, blokiem prawej odnogi pe˛czka
Hisa. Sposoby oszacowania ryzyka sa˛ jeszcze słabo okres´lone, podobnie jak
rola programowanej stymulacji komo´r w celu wyłonienia chorych wysokie-
go ryzyka (59,60). Do zatrzymania kra˛z˙enia dochodzi gło´wnie u chorych
płci me˛skiej be˛da˛cych w trzeciej lub czwartej dekadzie z˙ycia. Ponad 80%
oso´b, u kto´rych doszło do zatrzymania kra˛z˙enia, miało uprzednio omdlenie
lub utrate˛ przytomnos´ci. Z tego powodu wydaje sie˛ uzasadnione zaliczenie
chorych z wywiadem omdlen´ do grupy wysokiego ryzyka. U chorych,
kto´rzy przez˙yli zatrzymanie kra˛z˙enia, zaleca sie˛ wszczepienie ICD. Profilak-
tyczna implantacja ICD u chorych wysokiego ryzyka jest wprawdzie
ro´wniez˙ zalecana, ale wyłonienie tych chorych jest trudne ze wzgle˛du na
brak udokumentowanych czynniko´w ryzyka.
Z powodu małej liczby badan´ dotycza˛cych tej jednostki chorobowej,
dane słuz˙a˛ce do sformułowania niniejszych zalecen´ pochodza˛ z małych
wieloos´rodkowych nierandomizowanych badan´ z kro´tkim okresem obser-
wacji, a wie˛c gło´wnie oparte sa˛ na opiniach eksperto´w (tabela 8).
Wielokształtny cze˛stoskurcz komorowy zalez˙ny od katecholamin
Przebieg naturalny tej choroby jest mało znany, gdyz˙ nie ma na ten temat
duz˙ych badan´. Choroba jest zwia˛zana z wysokim ryzykiem SCD u młodych
Tabela 8
Zespo´ł Brugado´w
Klasa
I
IIa
IIb
Stratyfikacja VF-VT
Omdlenia
PSK (+)
ryzyka
Wywiad rodzinny
SCD
Prewencja
ICD u chorych
ICD u bezobjawowych
pierwotna
z omdleniami / VT
chorych z PSK (+)
Prewencja
ICD
wto´rna
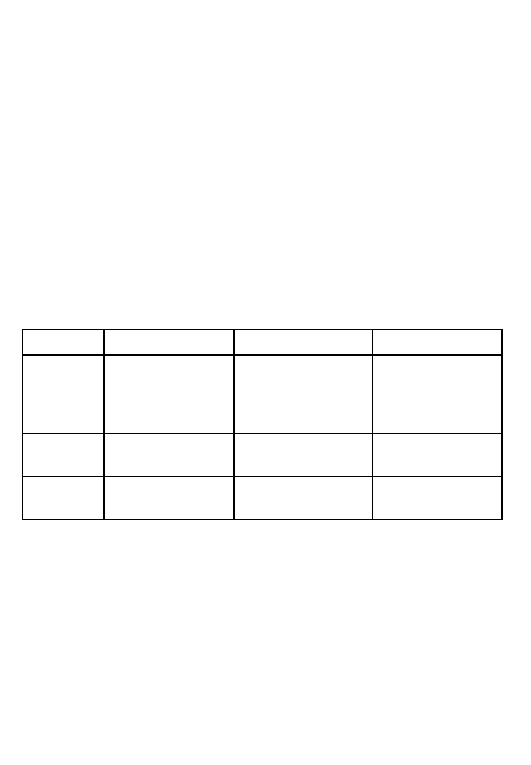
16
oso´b, ale nie ustalono czynniko´w ryzyka (61). Moz˙liwos´c´ wywołania
arytmii podczas programowanej stymulacji komo´r nie jest uznawana za
parametr o znaczeniu prognostycznym. Uwaz˙a sie˛, z˙e parametrami o nieko-
rzystnym znaczeniu prognostycznym sa˛ omdlenia w przeszłos´ci, przebycie
zatrzymania kra˛z˙enia, zarejestrowanie epizodo´w szybkiego i utrwalonego
VT w monitorowaniu rytmu serca metoda˛ Holtera lub podczas testu
wysiłkowego.
Leczenie opiera sie˛ na stosowaniu beta-blokero´w, aczkolwiek donoszono
o nawrotach arytmii mimo takiego leczenia. ICD jest wskazany w prewencji
wto´rnej, natomiast jego miejsce w prewencji pierwotnej jest nieznane.
Poniewaz˙ nie opublikowano duz˙ych prospektywnych badan´, zalecenia opa-
rte sa˛ na opinii eksperto´w (tabela 9).
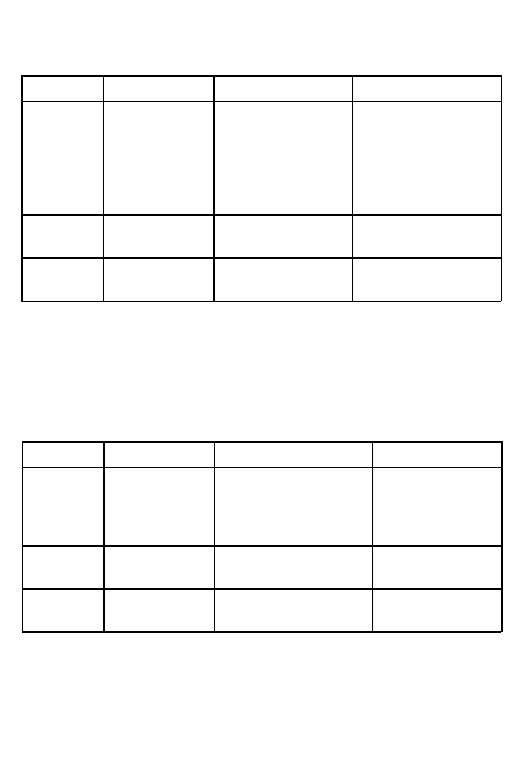
Stenoza aortalna
SCD stanowi około 20% wszystkich zgono´w w tej jednostce chorobowej.
W przypadkach bezobjawowych przez˙ycie jest bardzo dobre bez konieczno-
s´ci wymiany zastawki. Wartos´c´ prognostyczna ro´z˙nych badan´ hemodynami-
cznych i elektrofizjologicznych jest ograniczona. Dane te pochodza˛ z ma-
łych badan´ obserwacyjnych (62,63). Bezobjawowi chorzy z hemodynamicz-
nie istotnie zaawansowana˛ wada˛ powinni byc´ poddawani cze˛stym kont-
rolom, a leczenie chirurgiczne przeprowadzone jak tylko pojawia˛ sie˛
objawy. U chorych z napadami utrwalonej tachyarytmii komorowej nalez˙y
Tabela 9
Wielokształtny cze˛stoskurcz komorowy zalez˙ny od katecholamin
Klasa
I
IIa
IIb
Stratyfikacja VF
Wywiad rodzinny
Omdlenia
ryzyka
SCD
VTns / omdlenia
w wieku dziecie˛cym
Prewencja
Beta-blokery
ICD
pierwotna
Prewencja
ICD + beta-blokery
Beta-blokery
wto´rna

17
rozwaz˙yc´ wszczepienie ICD (62). Zalecenia oparte sa˛ na wynikach małych
badan´ i na opinii eksperto´w (tabela 10).
Wypadanie płatka zastawki mitralnej
Anomalia ta jest zwykle łagodna, a zwia˛zek z SCD sugerowany, ale
nigdy ostatecznie udowodniony (64). Tak wie˛c nie ma danych na temat
profilaktycznych interwencji, kto´re mogłyby zmniejszyc´ ryzyko SCD. Z
˙
a-
den z pojedynczych parametro´w nie wskazuje na zwie˛kszone ryzyko SCD.
W wie˛kszos´ci przypadko´w SCD dotyczyło to chorych z uprzednio przeby-
tym zatrzymaniem kra˛z˙enia lub utrata˛ przytomnos´ci, wywiadem rodzinnym
SCD w młodym wieku oraz istotna˛ niedomykalnos´cia˛ mitralna˛. Inne
kliniczne, echokardiograficzne i elektrofizjologiczne parametry, wła˛cznie
z badaniem elektrofizjologicznym, nie wydaja˛ sie˛ byc´ istotne dla wyłonienia
zagroz˙onych chorych. Wnioski te oparte sa˛ na wynikach małych badan´
i opinii eksperto´w (tabela 11 na naste˛pnej stronie).
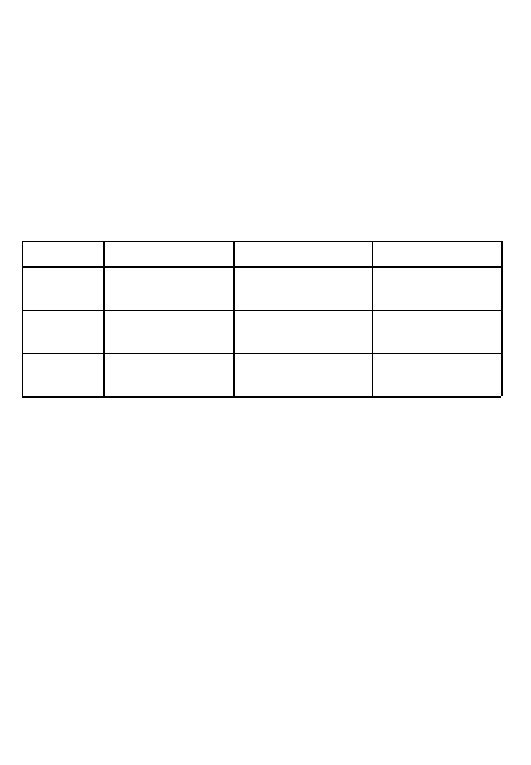
Nieprawidłowe odejs´cie te˛tnic wien´cowych
SCD najcze˛s´ciej wyste˛puje u chorych z nieprawidłowym odejs´ciem pnia
lewej te˛tnicy wien´cowej od prawej lub nie-wien´cowej zatoki Valsalvy. Sta˛d
tez˙ nalez˙y wyja˛tkowo wnikliwie podchodzic´ do diagnostyki młodych cho-
rych z bo´lami w klatce piersiowej przypominaja˛cymi bo´le wien´cowe.
Tabela 10
Stenoza aortalna
Klasa
I
IIa
IIb
Stratyfikacja Omdlenia
Arytmia komorowa
Stopien´ zwe˛z˙enia
ryzyka
Bo´le dławicowe
i PSK (+)
Obniz˙enie tolerancji
wysiłkowej
Dysfunkcja LV
Prewencja
Chirurgia
Amiodaron
pierwotna
Prewencja
ICD
wto´rna
18
Leczenie chirurgiczne wydaje sie˛ najbardziej odpowiednim sposobem po-
ste˛powania u chorych z wysokim ryzykiem SCD (66,67). Dane pochodza˛
z małych badan´ obserwacyjnych i opinii eksperto´w (tabela 12).
Mostki mie˛s´niowe
Długoterminowe rokowanie u chorych z izolowanym mostkiem mie˛s´nio-
wym wydaje sie˛ byc´ bardzo dobre, ale w niekto´rych przypadkach mostek
Tabela 12
Nieprawidłowe odejs´cie te˛tnicy wien´cowej
Klasa
I
IIa
IIb
Stratyfikacja VF
Młodzi chorzy
ryzyka
z bo´lami dławicowymi
i dodatnim testem
wysiłkowym
Prewencja
Chirurgia
pierwotna
Prewencja
Chirurgia
wto´rna
Tabela 11
Wypadanie płatka zastawki mitralnej
Klasa
I
IIa
IIb
Stratyfikacja VTs
Wywiad rodzinny
Długi odste˛p QT
ryzyka
VF
SCD
Cze˛sta / złoz˙ona
Wydłuz˙one /
arytmia komorowa
s´luzakowate płatki
PSK (+)
zastawki
Fala zwrotna mitralna
LP
Prewencja
pierwotna
Prewencja
ICD
wto´rna
19
mie˛s´niowy moz˙e wywoływac´ tachyarytmie komorowe i byc´ przyczyna˛ SCD
(68). U chorych objawowych wykonuje sie˛ koronarografie˛, analize˛ dop-
plerowska˛ przepływu oraz echo wewna˛trzwien´cowe w celu dokładniejszego
scharakteryzowania zaburzen´ wywołanych przez mostek mie˛s´niowy. Po-
ste˛powanie lecznicze polega na stosowaniu beta-blokero´w, leczeniu chirur-
gicznym lub implantacji stentu.
Dane powyz˙sze pochodza˛ z niewielkiej liczby małych badan´ obserwacyj-
nych i opinii eksperto´w (69) (tabela 13).
Zespo´ł Wolffa-Parkinsona-White’a
U chorych z zespołem WPW cze˛stos´c´ wyste˛powania SCD ocenia sie˛ na
0.15% na rok, a mechanizmem odpowiedzialnym za SCD jest migotanie
przedsionko´w z szybka˛ czynnos´cia˛ komo´r, kto´re przechodzi w VF. Chorzy
z WPW, kto´rzy przebyli zatrzymanie kra˛z˙enia, sa˛ zwykle objawowi,
stwierdza sie˛ u nich kro´tkie (
<250 msek) odste˛py R-R podczas migotania
przedsionko´w oraz mnogie lub tylno-przegrodowe szlaki dodatkowe. Bada-
nie elektrofizjologiczne, podczas kto´rego wywołuje sie˛ migotanie przedsion-
ko´w i okres´la czas trwania odste˛po´w R-R pobudzen´ z preekscytacja˛
wykazuje wysoka˛ czułos´c´, ale ograniczona˛ swoistos´c´ i pozytywna˛ wartos´c´
prognostyczna˛ w wyłanianiu zagroz˙onych chorych (70). Dane te pochodza˛
z analizy badan´ nierandomizowanych. Badania nieinwazyjne (okresowa
preekscytacja, zniknie˛cie preekscytacji podczas wysiłku lub po zastosowa-
niu leko´w antyarytmicznych) nie sa˛ specjalnie pomocne w oszacowywaniu
ryzyka. Te informacje pochodza˛ ze wzgle˛dnie małych badan´ obserwacyj-
Tabela 13
Mostek mie˛s´niowy
Klasa
I
IIa
IIb
Stratyfikacja VF
Niedokrwienie serca
ryzyka
Objawowy VT
Prewencja
Chirurgia u chorych
Beta-blokery
pierwotna
z niedokrwieniem
Prewencja
Chirurgia u chorych
wto´rna
z niedokrwieniem

20
nych. Ablacja elektryczna jest poste˛powaniem leczniczym zalecanym u cho-
rych z ryzykiem wysta˛pienia SCD, szczego´lnie u tych, kto´rzy przebyli VF
lub mieli samoistny napad migotania przedsionko´w z szybka˛ czynnos´cia˛
komo´r (70). Wskazania do leczenia opieraja˛ sie˛ na opinii eksperto´w
i dos´wiadczeniu klinicznym (tabela 14).
Zaburzenia czynnos´ci we˛zła zatokowego
i przewodzenia przedsionkowo-komorowego
Bradyarytmia moz˙e stanowic´ mechanizm SCD nawet do 15-20% przypa-
dko´w. Co istotne, u znacznego odsetka chorych z bradyarytmia˛ i upo-
s´ledzona˛ funkcja˛ lewej komory, mechanizmem lez˙a˛cym u podłoz˙a SCD jest
tachyarytmia komorowa (71).
Wyste˛powanie zaburzen´ przewodzenia wewna˛trzkomorowego wia˛zano
ze zgonami z powodu bradyarytmii, ale w przypadkach, gdy zaburzenia
przewodzenia sa˛ spowodowane przez nieodwracalne uszkodzenie serca,
SCD moz˙e byc´ spowodowana tachyarytmia˛ komorowa˛ (72). Stała stymula-
cja serca niewa˛tpliwie przynosi objawowa˛ poprawe˛ u chorych z brady-
arytmiami i moz˙e zmniejszyc´ s´miertelnos´c´ (tabela 15).
Tabela 14
Zespo´ł WPW
Klasa
I
IIa
IIb
Stratyfikacja
< 250 ms AF CL
Zanik preekscytacji
ryzyka
< 270 ms AERP AP
po ajmalinie
Mnogie AP
Prewencja
Ablacja podczas AF Ablacja
Amiodaron,
pierwotna
+ szybkie przewo-
u bezobjawowych
klasa 1A, 1C
dzenie przez AP
chorych z wywiadem
rodzinnym SCD lub
u sportowco´w
Prewencja
Ablacja
wto´rna
Skro´ty: AF = migotanie przedsionko´w; CL = długos´c´ cyklu; AERP = okres
efektywnej refrakcji w kierunku zste˛puja˛cym; AP = droga dodatkowa

21
Serce sportowca
Nagły i niespodziewany zgon u młodych, trenuja˛cych wyczynowo
sportowco´w jest przewaz˙nie spowodowany niespodziewana˛ obecnos´cia˛
nierozpoznanej wrodzonej choroby układu sercowo-naczyniowego. Do naj-
cze˛stszych przyczyn zalicza sie˛ kardiomiopatie˛ przerostowa˛, nieprawidłowe
odejs´cie te˛tnicy wien´cowej oraz arytmogenna˛ kardiomiopatie˛ prawej komo-
ry. Badania przesiewowe prowadzone w bezobjawowej populacji spor-
towco´w moga˛ wychwycic´ niekto´re nieprawidłowos´ci, ale ich siła diagnos-
tyczna jest znacznie zwie˛kszona, jes´li do badan´ wła˛czy sie˛ nieinwazyjne
testy, takie jak 12-odprowadzeniowe EKG lub echokardiografie˛ (75,76).
Odsunie˛cie sportowco´w z choroba˛ układu sercowo-naczyniowego od
czynnego uprawiania sportu moz˙e zmniejszyc´ ryzyko zgonu. Zalecenia
dotycza˛ce poste˛powania w takich przypadkach zostały opublikowane. Ze
wzgle˛du na charakter tego zagadnienia, wie˛kszos´c´ informacji i wniosko´w
pochodzi z niekontrolowanych, retrospektywnych i opartych na prawdopo-
dobien´stwie obserwacjach.
Tabela 15
Zaburzenia przewodzenia
Klasa
I
IIa
IIb
Nabyty
Blok p-k III
o
blok p-k
Blok pk II
o
typu II
Omdlenia
Wspo´łistnieja˛ca
choroba lub
niewydolnos´c´ serca
Wrodzony
Omdlenia
blok p-k III
o
Wydłuz˙enie odste˛pu QT
Wrodzona wada serca
Prewencja
Wspo´łistnieja˛ca choroba
Omdlenia
wto´rna
lub niewydolnos´c´ serca
Odste˛p HV
≥100 ms
lub blok poniz˙ej
pe˛czka Hisa
PSK (+)

22
Polekowy cze˛stoskurcz komorowy typu torsade de pointes (TdP)
Zalecane działania maja˛ce na celu zwie˛kszenie czujnos´ci na efekty
proarytmiczne zaro´wno leko´w dawno stosowanych, jak i nowych polegaja˛
na (77):
– Doste˛pnos´ci szczego´łowej listy leko´w powoduja˛cych wydłuz˙enie odste˛pu
QT;
– Dla wszystkich nowych leko´w informacja o blokowaniu kanału potasowe-
go (HERG, inne) jest obowia˛zkowa;
– Unikanie jednoczasowego podawania leko´w wydłuz˙aja˛cych odste˛p QT;
– Unikanie podawania leko´w, kto´re zaburzaja˛ metabolizm i wydalanie
leko´w wydłuz˙aja˛cych doste˛p QT;
– Unikanie podawania leko´w, kto´re wywołuja˛ zmiany sprzyjaja˛ce powsta-
waniu TdP (hypokalemia, bradykardia).
Przy ocenie ryzyka wysta˛pienia TdP po podaniu danego leku nalez˙y
wzia˛c´ pod uwage˛ cie˛z˙kos´c´ choroby podstawowej: stosowanie leku o wysokim
ryzyku TdP jest absolutnie usprawiedliwione w leczeniu stano´w zagroz˙enia
z˙ycia, podczas gdy nawet niewielkie ryzyko TdP opisywane podczas
stosowania niesedatywnych s´rodko´w antyhistaminowych jest nie do przyje˛-
cia, jako z˙e leki sa˛ szeroko przepisywane z powodu łagodnych dolegliwos´ci.
Resuscytacja pozaszpitalna
Przez˙ycie po zatrzymaniu kra˛z˙enia waha sie˛ od 5% do 60% w zalez˙nos´ci
od okolicznos´ci zdarzenia (etiologia sercowa lub nie, s´wiadkowie obecni lub
nie, VF lub inny rytm). Skutecznos´c´ resuscytacji zalez˙y nie tylko od jakos´ci
przeprowadzonych działan´, ale ro´wniez˙ od stanu przed rozpocze˛ciem
resuscytacji. To, jaki be˛dzie efekt czynnos´ci resuscytacyjnych podejmowa-
nych podczas zatrzymania kra˛z˙enia zalez˙y od wpływu tzw. ,,czynniko´w
losowych’’ (na przykład wiek, choroba podstawowa) oraz ,,czynniko´w
programowych’’ (na przykład czas do rozpocze˛cia resuscytacji i defib-
rylacji). Obecnie zgodnie uwaz˙a sie˛, z˙e czas do elektrycznej defibrylacji jest
najwaz˙niejszym pojedynczym czynnikiem wpływaja˛cym na przez˙ycie po
zatrzymaniu kra˛z˙enia.
W rejonach, gdzie moz˙liwa jest wczesna defibrylacja wykonywana przez
personel karetki, wie˛cej chorych ma stwierdzane VF w momencie interwen-
cji, co powoduje, z˙e wie˛cej chorych przez˙ywa i zostaje wypisanych ze
szpitala – odsetek ten sie˛ga 25-28% (78).

Zatrzymanie kra˛z˙enia zwykle wyste˛puje w domu (około 2/3), u chorych
płci me˛skiej maja˛cych
>50 lat (około 3/4) i w cia˛gu dnia (około 3/4
pomie˛dzy 8.00 a 18.00). W wie˛kszos´ci opracowan´ dotycza˛cych pozaszpital-
nego zatrzymania kra˛z˙enia w mechanizmie VF, s´wiadkowie obecni byli
w 2/3 przypadko´w. Przez˙ycie pozaszpitalnego zatrzymania kra˛z˙enia jest tym
bardziej prawdopodobne, im szybciej zostanie uruchomiony system ratow-
nictwa medycznego, wdroz˙one podstawowe poste˛powanie resuscytacyjne,
defibrylacja i opieka specjalistyczna. Koncepcja ,,łan´cucha przez˙ycia’’ (79)
opisuje działania konieczne do uzyskania jak najlepszego przez˙ycia.
• Pierwszy etap ,,łan´cucha przez˙ycia’’ czyli ,,wczesny doste˛p’’ jest konie-
czny, aby odpowiednio przeszkolone osoby i aparatura, jak defibrylator,
dotarły jak najszybciej do chorego. W etap ten wchodzi rozpoznanie
zatrzymania kra˛z˙enia, decyzja o wezwaniu pomocy i wysłanie pomocy.
Wszystkie te elementy moga˛ byc´ usprawnione poprzez edukacje˛ społe-
czen´stwa i doste˛p do skutecznego systemu komunikacji.
• Waga drugiego etapu – ,,wczesnej resuscytacji’’ – została niezbicie
udowodniona. Resuscytacja prowadzona przez przygodna˛ osobe˛ moz˙e
wydłuz˙yc´ przez˙ycie przy VF o 10-12 min. Podstawowa resuscytacja jest
wystarczaja˛ca do podtrzymania czynnos´ci z˙yciowych do czasu wczesnego
przyjazdu przeszkolonych i odpowiednio wyposaz˙onych ratowniko´w, jest
wie˛c pomostem do pierwszej defibrylacji.
• Najistotniejszym etapem jest ,,wczesna defibrylacja’’. Pocza˛tkowo poza-
szpitalna defibrylacja wykonywana była tylko przez personel medyczny
lub paramedyczny, ale w ostatnim czasie wprowadzenie automatycznego
zewne˛trznego defibrylatora pozwoliło na odpowiednie jego uz˙ycie przez
zaro´wno personel karetki, jak i osoby przygodne. Pierwsza zwykła karetka
przybywa na miejsce zdarzenia – o wiele z˙yciodajnych minut wczes´niej
niz˙ druga karetka reanimacyjna. Takie zespoły ratownicze jak policja,
słuz˙by ochrony czy straz˙acy sa˛ na miejscu zdarzenia wiele minut
wczes´niej niz˙ pierwsza karetka. W miejscach izolowanych (samoloty,
statki, pocia˛gi) członkowie załogi sa˛ jedynymi osobami, kto´re moga˛
wykonac´ defibrylacje˛ w cia˛gu sekund lub minut od zatrzymania kra˛z˙enia.
Aby skro´cic´ czas do defibrylacji, doste˛p do defibrylatora powinni miec´ nie
tylko lekarze i paramedycy.
• Wczesna defibrylacja ma wysoka˛ wartos´c´ tylko pod warunkiem, z˙e inne
etapy ,,łan´cucha przez˙ycia’’ funkcjonuja˛ prawidłowo. Systemy, w kto´rych
23
czas od doste˛pu do defibrylacji jest nadmiernie długi, przynosza˛ jedynie
rozczarowanie.
• Czwartym etapem jest ,,wczesne zaawansowane podtrzymywanie czynno-
s´ci z˙yciowych’’, kto´re jest zapewnione przez dobrze wyszkolony i wypo-
saz˙ony zespo´ł ratowniczy, dysponuja˛cy odpowiednia˛ karetka˛ lub innym
pojazdem przeznaczonym do szybkiej interwencji.
Defibrylacja jest jedynym skutecznym leczeniem VF i nieskutecznego
hemodynamicznie VT. Czas, kto´ry upłyna˛ł pomie˛dzy pocza˛tkiem VF
i pierwsza˛ defibrylacja˛ jest najwaz˙niejszym parametrem wpływaja˛cym na
skutecznos´c´ resuscytacji. Gło´wnym zadaniem poste˛powania w pozaszpital-
nym zatrzymaniu kra˛z˙enia jest wie˛c zapewnienie jak najszybszej defib-
rylacji.
Wprowadzenie automatycznych defibrylatoro´w zewne˛trznych pozwoliło
na wykonywanie defibrylacji w pozaszpitalnym VF lub VT przez mniej
wyszkolonych ratowniko´w, cze˛sto wiele minut przed przyjazdem zespołu
resuscytacyjnego (80,81). Ta strategia jest ro´wniez˙ znana pod nazwa˛
,,defibrylacja przez pierwsza˛ osobe˛’’ (tabela 16).
24
Tabela 16
Automatyczna defibrylacja zewne˛trzna
Klasa
I
IIa
IIb
Defibrylacja
Defibrylacja w cia˛gu
Do stosowania przez
Stosowanie AED
pozaszpitalna
5 min od otrzymania
osoby przeszkolone
u dzieci
>8 lat
wezwania
z obowia˛zkiem
lub
>25 kg
kontynuowania
resuscytacji
Defibrylacja
Defibrylacja w cia˛gu
Doste˛pnos´c´ sprze˛tu
wewna˛trz-
3 min od zatrzymania i przeszkolonego
szpitalna
kra˛z˙enia
personelu w całym
szpitalu
Defibrylacja
Do stosowania przez
Do stosowania
doste˛pna
policjanto´w, obsługe˛
przez członko´w
dla wszystkich
samolotu, straz˙ako´w
rodziny oso´b
zagroz˙onych
Skro´ty: AED = automatyczna defibrylacja zewne˛trzna

WNIOSEK
Pomimo, z˙e SCD pozostaje istotnym problemem zdrowia publicznego,
poste˛py w oszacowaniu ryzyka i leczeniu pozwoliły obecnie na wyłonienie
wielu oso´b z istotnym ryzykiem SCD i zastosowanie skutecznego leczenia
profilaktycznego. Jednakz˙e wprowadzanie nowych i skutecznych strategii
oceny ryzyka oraz leczenia o udowodnionym działaniu zmniejszaja˛cym
SCD jest powolne i niekonsekwentne. W niniejszej publikacji eksperci
starali sie˛ zamies´cic´ w jednym dokumencie podstawowe dane dotycza˛ce
zaro´wno stratyfikacji ryzyka, jak i leczenia profilaktycznego. Powszechne
wprowadzenie tych zalecen´ powinno zmniejszyc´ ryzyko wyste˛powania
SCD, ale go nie wyeliminuje.
Nalez˙y zauwaz˙yc´, z˙e najwie˛kszy poste˛p w ustaleniu stopnia ryzyka
i odpowiedniego leczenia został, jak dotychczas, osia˛gnie˛ty w grupach
chorych z zaawansowana˛ lub istotna˛ choroba˛ serca. Konieczne sa˛ działania
dotycza˛ce wie˛kszych populacji z mniej widoczna˛ choroba˛ serca. Odpowied-
nie wyłonienie i skuteczne leczenie zagroz˙onych oso´b z takiej populacji
doprowadzi do znacznego zmniejszenia cze˛stos´ci wyste˛powania SCD w po-
pulacji ogo´lnej. Badania epidemiologiczne i kliniczne w tej dziedzinie sa˛ juz˙
prowadzone i przyniosa˛ wiele nowych informacji, kto´re posłuz˙a˛ do sfor-
mułowania zrozumiałych strategii w celu wyeliminowania SCD.
Najskuteczniejszym obecnie poste˛powaniem leczniczym jest implantacja
ICD. Leczenie to jest zwykle skuteczniejsze niz˙ farmakoterapia, ale nie
zostało powszechnie zaakceptowane, prawdopodobnie z powodu ro´z˙nic
w priorytetach medycznych w społeczen´stwach o ograniczonych fundu-
szach. Niniejszy dokument podkres´la korzys´ci wynikaja˛ce z ICD i stanowi
dobry argument do inwestowania w ten rodzaj leczenia. Jest oczywiste, z˙e
wyz˙szos´c´ ICD nie moz˙e byc´ udowodniona w poro´wnaniu do kaz˙dego innego
sposobu leczenia i dla kaz˙dej sytuacji klinicznej. Pewna rozsa˛dna eks-
trapolacja jest usprawiedliwiona.
Zespo´ł eksperto´w oczekuje dalszego rozwoju leczenia zmierzaja˛cego do
zapobiegania i doraz´nego leczenia SCD. Poste˛p w zakresie automatycznych
zewne˛trznych defibrylatoro´w, ICD i wprowadzenie nowych leko´w antyaryt-
micznych z pewnos´cia˛ poprawi skutecznos´c´ leczenia oso´b z ryzykiem
wysta˛pienia SCD. Za pewien czas zespo´ł eksperto´w zbierze sie˛ ponownie,
aby uaktualnic´ niniejsze zalecenia.
25

26
Maria Trusz-Gluza
I Katedra Kardiologii i Klinika Kardiologii S
´
l. AM
Katowice
Aktualizacja Europejskich Standardo´w
pos´wie˛conych Nagłej S
´
mierci Sercowej: 2002/2003
Komentarz
WPROWADZENIE
Przetłumaczony przez Redakcje˛ „Kardiologii Polskiej” dokument, pos´wie˛co-
ny problematyce nagłej s´mierci sercowej, to skro´cona wersja standardo´w, kto´re
powstały w roku 2001 i były w całos´ci opublikowane w European Heart Journal
(1,2). Zgodnie z podje˛ta˛ przez Europejskie Towarzystwo Kardiologiczne,
decyzja˛ dokumenty tego typu maja˛ podlegac´ uaktualnianiu co 12-24 miesie˛cy.
W cia˛gu ostatniego roku uzyskalis´my szereg nowych i znacza˛cych informacji
na temat oceny zagroz˙enia nagła˛ s´miercia˛ sercowa˛ i terapii, szczego´lnie
w wypadku prewencji pierwotnej i dlatego two´rcy standardo´w, grupa ekspercka
wyłoniona przez Europejskie Towarzystwo Kardiologiczne, przygotowała
i opublikowała aktualizacje˛ pierwotnych wytycznych (3).
NAGŁY ZGON SERCOWY: EPIDEMIOLOGIA
Corocznie blisko 750 000 do 900 000 mieszkan´co´w Europy i USA umiera
nagle z przyczyn sercowych – jest to wie˛cej zgono´w niz˙ ła˛cznie z powodu
raka płuc, raka sutka oraz AIDS. Odpowiada to cze˛stos´ci 1/1000/rok, jaka˛
rejestruje sie˛ w populacji ogo´lnej. Cze˛stos´c´ wyste˛powania nagłej s´mierci
sercowej istotnie wzrasta w populacjach wyz˙szego ryzyka, takich jak chorzy
z niewydolnos´cia˛ serca, chorzy po przebytym zatrzymaniu kra˛z˙enia czy grupy
szczego´lnego ryzyka po zawale serca. Gło´wnym z´ro´dłem naszej wiedzy na
temat oceny zagroz˙enia nagła˛ s´miercia˛ sercowa˛ czy skutecznos´ci ro´z˙nych
metod terapii sa˛ randomizowane badania kliniczne, kto´re były przeprowadzo-
ne włas´nie w tych grupach chorych (4). Nalez˙y jednak pamie˛tac´ o istnieja˛cym
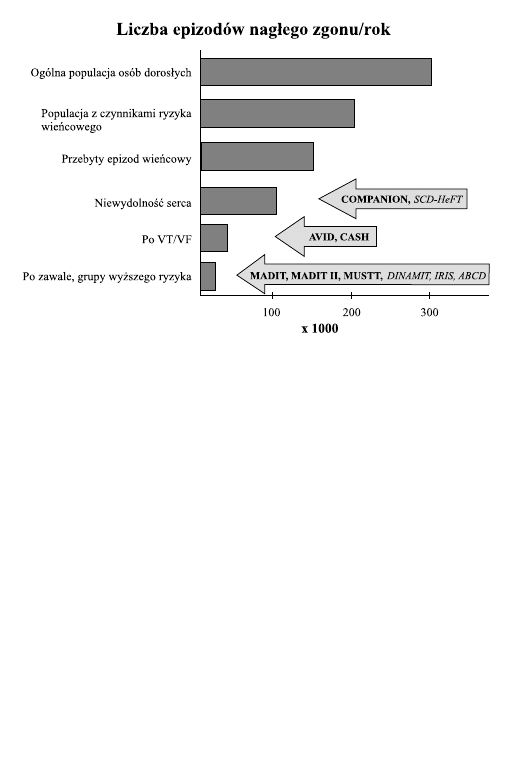
paradoksie – chorzy ci stanowia˛ nieduz˙y odsetek ws´ro´d wszystkich zdarzen´
nagłego zgonu (ryc. 1), kto´rych ofiary pochodza˛ albo z grupy oso´b chorych
z czynnikami ryzyka wien´cowego, kto´rzy jeszcze nie mieli epizodu wien´-
cowego, albo z nie wyselekcjonowanej populacji ogo´lnej.
27
Najcze˛stsza˛ przyczyna˛ nagłej s´mierci sercowej jest choroba niedokrwien-
na serca, ale nalez˙y pamie˛tac´, z˙e istnieje wiele arytmogennych choro´b serca.
OCENA ZAGROZ
˙
ENIA
Europejskie standardy pos´wie˛cone nagłej s´mierci sercowej, szczego´lnie
niniejsza wersja skro´cona, porza˛dkuja˛, zgodnie z biez˙a˛cym stanem wiedzy,
zasady oceniania ryzyka nagłej s´mierci sercowej oraz zasady prewencji
pierwotnej i wto´rnej (1,2). Pragne˛ zwro´cic´ uwage˛ czytelniko´w, z˙e w tym
opracowaniu uwzgle˛dniono – co jest niezwykle waz˙ne – rodzaj choroby
podstawowej stwierdzanej u pacjenta. Włas´nie ta informacja jest podstawowa
dla oceny rokowania i wyboru terapii. Rekomendacje uje˛to w licznych
tabelach. Klasyfikuja˛ one wytyczne w naste˛puja˛cych kategoriach:
udowodniona przydatnos´c´/skutecznos´c´ (I),
kontrowersyjna przydatnos´c´/skutecznos´c´ – z przewaga˛ pozytywnych
dowodo´w (IIa),
słabo udokumentowana przydatnos´c´/skutecznos´c´ (IIb).
Dla chorych po zawale serca czy z niewydolnos´cia˛ serca zalecenia
pochodza˛ z duz˙ych randomizowanych badan´ klinicznych. Mimo to moz˙na
Ryc. 1

28
miec´ wa˛tpliwos´c´ czy sa˛ one nadal aktualne, gdyz˙ w wie˛kszos´ci pochodza˛
sprzed ery leczenia s´wiez˙ego zawału serca przezsko´rna˛ interwencja˛ wien´-
cowa˛. Natomiast w wypadku pozostałych, rzadziej wyste˛puja˛cych choro´b
serca z´ro´dłem były rejestry, badania obserwacyjne i, cze˛sto, wyła˛cznie
opinia eksperto´w. Podsumowanie najwaz˙niejszych elemento´w zagroz˙enia
nagła˛ s´miercia˛ sercowa˛ przedstawia ryc. 2.
ROLA ICD W PREWENCJI WTO
´
RNEJ
Zgodnie z obecnym stanem wiedzy i wytycznymi europejskimi, pod-
stawa˛ leczenia chorych po przebytym zatrzymaniu kra˛z˙enia (prewencja
wto´rna), prawie niezalez˙nie od choroby podstawowej, jest implantacja
kardiowertera/defibrylatora serca (ICD). Wyja˛tek stanowia˛ chorzy z anoma-
lia˛ wien´cowa˛ i mostkiem mie˛s´niowym, leczeni najcze˛s´ciej chirurgicznie
oraz chorzy z zespołem WPW, poddawani przezsko´rnej ablacji dodat-
kowego szlaku. Mimo, z˙e implantacja ICD jest stosunkowo nowa˛ metoda˛, to
rozwija sie˛ niezwykle dynamicznie. W latach 90. nasta˛pił duz˙y poste˛p
technologiczny, a w drugiej połowie tej dekady poznano wyniki waz˙nych
badan´ klinicznych (AVID, CASH, MADIT, MUSTT) dowodza˛cych, z˙e to
urza˛dzenie przedłuz˙a z˙ycie chorego zaro´wno w prewencji wto´rnej, jak
i pierwotnej (5,6).
Nowoczesny ICD ma moz˙liwos´ci stymulacji przeciwko bradykardii
i tachykardii (takz˙e resynchronizuja˛cej), wykonania kardiowersji niskoener-
getycznej oraz defibrylacji. Terapia moz˙e obejmowac´ arytmie komorowe
oraz nadkomorowe. Spowodowało to lawinowy wzrost liczby implantacji
ICD w s´wiecie. Przykładowo, w roku 2000 w samych Stanach Zjed-
noczonych wszczepiono 52 000 urza˛dzen´. W tym samym roku (aktualnie
Ryc. 2

brak jeszcze pełniejszych danych dla roku 2001) wskaz´nik implantacji ICD
na milion mieszkan´co´w w Europie wynosił we Włoszech 42, w Belgii 55,
w Niemczech 75, a w Polsce wszczepilis´my tylko 7 urza˛dzen´ na 1 mln
ludnos´ci (7,8). W roku 2001 liczba implantacji ICD w naszym kraju
zwie˛kszyła sie˛ z 289 w roku 2000 do 476, co daje 12 implantacji/mln.
W pierwszej połowie roku 2002 implantowano w Polsce 327 ICD, co
zwie˛kszyło wskaz´nik do 16,5/mln mieszkan´co´w.
Pomimo kolejnego wzrostu pozostajemy w tej dziedzinie w szarym
ogonie statystyk europejskich, bo liczba implantacji np. we Włoszech
wzrosła w roku 2002 do 66/mln. Szacuja˛c, z˙e w krajach europejskich
cze˛stos´c´ wyste˛powania nagłej s´mierci sercowej wynosi 1000/mln mieszkan´-
co´w (w Polsce jest ona wyz˙sza), a s´rednio 5% przez˙ywa i jest wypisywanych
ze szpitali, to liczba implantacji w Polsce tylko u chorych po zatrzymaniu
kra˛z˙enia powinna wynosic´ 2000 (8) (ryc. 3).
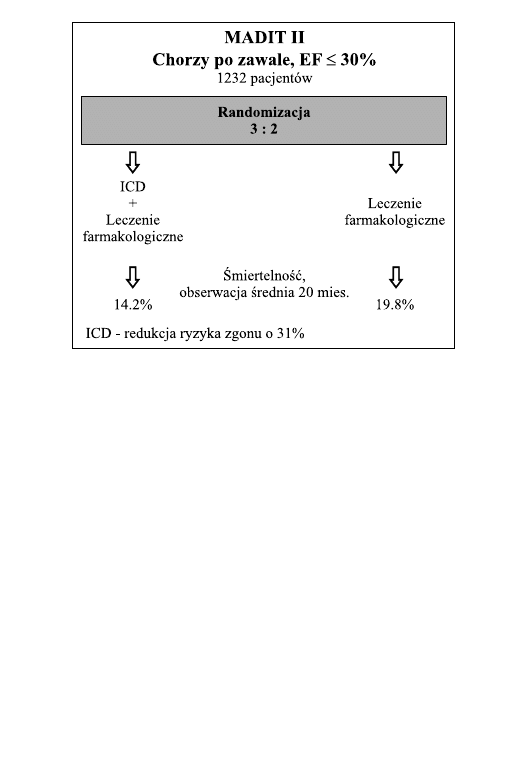
MADIT II: zasada badania i wyniki
Badaniem, kto´re z pewnos´cia˛ zrewolucjonizuje w przyszłos´ci zasady
prewencji pierwotnej nagłej s´mierci sercowej po zawale serca i rozszerzy
wskazania do ICD jest badanie MADIT II, kto´rego wyniki opublikowano
w ostatnim roku (9) (ryc. 4). Badanie przeprowadzono w grupie 1232
chorych po zawale serca (
>1 miesia˛ca) z frakcja˛ wyrzutowa˛ lewej komory
–
<30%, kto´rzy według wyboru losowego albo byli leczeni farmakologicz-
nie zgodnie ze wspo´łczesnymi standardami, albo dodatkowo mieli wszcze-
piany ICD. Obie grupy nie ro´z˙niły sie˛ mie˛dzy soba˛ pod wzgle˛dem danych
demograficznych, klasy wydolnos´ciowej wg NYHA, wielkos´ci frakcji wy-
rzutowej lewej komory oraz stosowanej terapii.
Nalez˙y podkres´lic´, z˙e u ponad 55% przypadko´w wykonane było wczes´-
niej chirurgiczne pomostowanie te˛tnic wien´cowych, u ponad 40% przezko´r-
na angioplastyka wien´cowa, a ok. 70% chorych otrzymywało lek beta-
adrenolityczny, inhibitor konwertazy angiotensyny oraz statyne˛.
29
Ryc. 3
30
S
´
miertelnos´c´ ogo´lna w czasie s´rednio 20-miesie˛cznej obserwacji wynosi-
ła u chorych leczonych konwencjonalnie 19,8%, a u chorych z implan-
towanym ICD 14,2% (p
<0,02), co dało 31% redukcje˛ ryzyka zgonu.
MADIT II: opinie eksperto´w europejskich i amerykan´skich
Członkowie europejskiej grupy eksperckiej pos´wie˛conej nagłej s´mierci
przeprowadzili długa˛ i dos´c´ burzliwa˛ dyskusje˛, w jaki sposo´b wyniki
badania MADIT II powinny wpłyna˛c´ na zmiane˛ rekomendacji o zastosowa-
niu ICD w prewencji pierwotnej po zawale serca u chorych z istotna˛
dysfunkcja˛ lewej komory. Ostatecznie zgodnie ustalono, z˙e w tej grupie
chorych wskazania do wszczepienia ICD mieszcza˛ sie˛ obecnie w kategorii
IIa, czyli istnieja˛ kontrowersje co do tych wskazan´, jednak z przewaga˛
argumento´w dowodza˛cych skutecznos´ci poste˛powania (3). Podobnego zre-
szta˛ zdania byli eksperci opracowuja˛cy aktualizacje˛ standardo´w amerykan´s-
kich (10).
W tych publikacjach, a takz˙e w innych komentarzach, analizowano
niezwykle szczego´łowo rezultaty badania MADIT II oraz potencjalne
konsekwencje powszechnego zastosowania tego wskazania do ICD.
Ryc. 4

31
W badaniu MADIT II nie wykonywano rutynowo rejestracji EKG metoda˛
Holtera oraz badania elektrofizjologicznego (u cze˛s´ci chorych były one
przeprowadzone), co nie pozwala okres´lic´ w jakim stopniu chorzy z katego-
rii MADIT (samoistny nieutrwalony cze˛stoskurcz komorowy i dodatni
wynik programowanej stymulacji komo´r) znalez´li sie˛ w tej pro´bie. Uwaz˙a
sie˛ takz˙e, z˙e mankamentem pro´by MADIT II jest brak, ws´ro´d randomizowa-
nych opcji terapeutycznych, linii chorych leczonych lekiem antyarytmicz-
nym.
Byc´ moz˙e uzupełniaja˛ce informacje uzyskamy po zakon´czeniu badania
SCD-Heft, w kto´rym uwzgle˛dniono takz˙e leczenie amiodaronem. Badanie to
dotyczy jednak nieco odmiennej populacji. Istnieja˛ sugestie, z˙e wczesne
zakon´czenie badania MADIT II w momencie uzyskania istotnego rozejs´cia
sie˛ krzywych przez˙ycia, mogło spowodowac´ przeszacowanie korzys´ci
z ICD. Analiza krzywych przez˙ycia w badaniu CASH, w kto´rym okres
obserwacji był wyja˛tkowo długi (6), wykazała, z˙e po 5 latach przewaga ICD
nad amiodaronem i metoprololem wyraz´nie sie˛ zmniejszała.
W populacji MADIT II poszukiwano tez˙ ws´ro´d nieinwazyjnych wskaz´-
niko´w oceny EKG tych, kto´re pozwalaja˛ przewidziec´ wyz˙sza˛ skutecznos´c´
terapii ICD. Były one wyliczane z 12-odprowadzeniowego standardowego
EKG oraz 10-minutowej rejestracji holterowskiej, kto´re analizowano cent-
ralnie. Wste˛pne analizy (prezentacje zjazdowe) wskazuja˛, z˙e u chorych
z szerokos´cia˛ zespołu QRS
>120 ms redukcja ryzyka zgonu wynosiła az˙
63%. Inne wskaz´niki, takie jak czas trwania repolaryzacji, dyspersja repola-
ryzacji czy zmiennos´c´ rytmu zatokowego nie wykazywały istotnego statys-
tycznie zwia˛zku z incydentami arytmicznymi.
MADIT II: czy szersze wskazania do ICD?
Badanie MADIT II w stosunku do badan´ MADIT czy MUSTT moz˙e
istotnie poszerzyc´ profilaktyczne wskazania do ICD. Uzyskane ostatnio
dane z German PreSCD Registry wskazuja˛, z˙e populacja MADIT stanowi
ok. 1% chorych po zawale serca, gdy tymczasem populacja MADIT II to az˙
5% (11). Kryteria MADIT sa˛ w Standardach Europejskiego i Amerykan´s-
kich Towarzystw Kardiologicznych umieszczone w kategorii I – podobnie
jest w standardach Polskiego Towarzystwa Kardiologicznego (12). Mimo to
wszczepienia z profilaktycznych wskazan´ po zawale serca zgodnie z pro´ba˛
MADIT sa˛ w ro´z˙nych krajach w ro´z˙nym stopniu realizowane (8).

32
W USA stanowia˛ one az˙ do 30%, gdy tymczasem w Niemczech, kraju
z najwyz˙szym w Europie wskaz´nikiem implantacji ICD, odsetek ten jest wyraz´nie
mniejszy i wynosi ok. 6%, a w Polskim Rejestrze ICD tylko ok. 3%. Czy
rozpowszechnienie wyniko´w pro´by MADIT II zwie˛kszy znacza˛co ten odsetek?
Jes´li spojrzec´ poro´wnawczo na niekto´re kluczowe dla rozwoju kardio-
logii pro´by kliniczne, to w badaniu BHAT w grupie 1900 chorych pro-
pranolol zmniejszał s´miertelnos´c´ z 9,8% do 7,2% (redukcja o 27%),
a w badaniu SAVE w grupie 1100 chorych kaptopryl obniz˙ał s´miertelnos´c´
z 24,6% do 20,4% (redukcja o 19%). Tymczasem w badaniu MADIT II
uzyskano redukcje˛ o 31% (9). Nalez˙y wie˛c przypuszczac´, z˙e jes´li kolejne
z tocza˛cych sie˛ badan´ klinicznych potwierdza˛ rezultaty MADIT II, to
wskazania do profilaktycznego wszczepienia ICD z kategorii wzgle˛dnej
przejda˛ do bezwzgle˛dnej i liczba wszczepien´ najpewniej znacznie wzros´nie.
Pod koniec listopada 2002 przedwczes´nie przerwano badanie COMPA-
NION, gdyz˙ okazało sie˛, z˙e u chorych z wszczepionym ICD, maja˛cym
dodatkowo funkcje˛ stymulacji resynchronizuja˛cej, stwierdzono istotna˛ reduk-
cje˛ s´miertelnos´ci. Badanie dotyczyło chorych w klasie III lub IV wg NYHA
z frakcja˛ wyrzutowa˛ lewej komory
≤35% oraz zespołem QRS ≥120 ms i PR
>150 ms (ryc. 5). Oczekujemy publikacji potwierdzaja˛cej te informacje.
Ryc. 5

33
Obecnie toczy sie˛ wiele badan´ pos´wie˛conych roli ICD w prewencji
pierwotnej po zawale serca, takich jak DINAMIT, IRIS, BEST, ABCD
i inne, kto´re zadecyduja˛ o realnym rozszerzeniu wskazan´ do ICD i pozwola˛,
byc´ moz˙e, ustalic´ jakie markery lub ich konstelacja sa˛ najbardziej przydatne
w ocenie zagroz˙enia nagła˛ s´miercia˛ sercowa˛ i w kwalifikacji do ICD.
ICD: czy rzeczywis´cie droga terapia?
Leczenie przy pomocy implantacji ICD jest procedura˛ kosztowna˛. W pis´-
miennictwie moz˙na znalez´c´ wiele publikacji pos´wie˛conych wyliczeniom, ile
kosztuje uratowany dzie˛ki ICD rok z˙ycia pacjenta. Liczby te wahaja˛ sie˛ od
12 500 do ponad 100 000 USD i zalez˙a˛ od przewagi ICD nad poro´wnywana˛
z nim metoda˛ terapii oceniana˛ w danym badaniu klinicznym, od przyje˛tej
zasady wyliczen´ a takz˙e dla jakiej techniki implantacji oraz z˙ywotnos´ci
urza˛dzenia były one prowadzone.
W badaniu MADIT dla chorych z zastosowana˛ przezz˙ylna˛ technika˛
implantacji i urza˛dzeniem o z˙ywotnos´ci
>4 lata, rok uratowanego z˙ycia
wynosił tylko 12 500 USD (13). Autorzy badania MADIT II planuja˛
przeprowadzenie podobnych kalkulacji dla tej pro´by – z ciekawos´cia˛
oczekujemy rezultato´w. Tych liczb nie moz˙na w sposo´b prosty przenosic´ na
warunki polskie. Waz˙niejsze wydaje sie˛ stwierdzenie, z˙e wskaz´nik
koszt/skutecznos´c´ dla ICD jest korzystniejszy niz˙ w wypadku wielu po-
wszechnie akceptowanych procedur, takich jak: dializoterapia czy chirur-
giczne pomostowanie te˛tnic wien´cowych w chorobie jedno- czy dwu-
naczyniowej (tabela poniz˙ej) (13-16).

34
Ogo´lnie uwaz˙a sie˛, z˙e procedura ma bardzo korzystny wskaz´nik
koszt/skutecznos´c´, gdy cena roku uratowanego z˙ycia chorego mies´ci sie˛
w zakresie 1-20 000 USD i jest nadal korzystny w przedziale 20 000-40 000
USD. Pamie˛tac´ jednak nalez˙y, z˙e u wielu tych cie˛z˙ko chorych pacjento´w
sie˛gamy u jednego chorego do kilku kosztownych procedur, przykładowo do
chirurgicznej rewaskularyzacji, wszczepienia ICD i przezsko´rnej ablacji
mie˛s´nia sercowego.
Czy kaz˙dy chory spełniaja˛cy kryteria MADIT II
powinien miec´ wszczepiony ICD?
Odpowiedz´ jest trudna. Nalez˙y pamie˛tac´, z˙e jest to poste˛powanie kosz-
towne i nie pozbawione ryzyka. Nim takie działanie stanie sie˛ bardziej
powszechne waz˙ne jest wyodre˛bnienie subpopulacji chorych, u kto´rych ICD
jest szczego´lnie skuteczny. Konieczne jest obniz˙enie ceny urza˛dzen´, wpro-
wadzenie modeli mniej skomplikowanych i przez to tez˙ tan´szych (Volks-
wagen zamiast Rolls Royce’a), kto´re stanowiłyby system jednoelektrodowy,
posiadałyby funkcje˛ detekcji arytmii, pamie˛c´ holterowska˛, z˙ywotnos´c´ co
najmniej 3-letnia˛ oraz moz˙liwos´c´ wykonania 8-10 elektrowstrza˛so´w (17).
Jes´li obserwacja w czasie potwierdziłaby zasadnos´c´ implantacji ICD,
naste˛pne urza˛dzenie miałoby wszystkie nowoczesne, zaawansowane funk-
cje. Waz˙ne jest ro´wniez˙ przekonanie dysponento´w finanso´w, z˙e profilak-
tyczna implantacja ICD w grupie chorych po zawale zagroz˙onych nagła˛
s´miercia˛ jest poste˛powaniem ratuja˛cym z˙ycie, musimy zatem te urza˛dzenia
oferowac´ naszym chorych, a zadaniem decydento´w jest odpowiednia redys-
trybucja s´rodko´w (ryc. 6).
Ryc. 6
35
CZY W KAZ
˙
DEJ CHOROBIE SERCA OBNIZ
˙
ONA
FRAKCJA WYRZUTOWA OZNACZA POWAZ
˙
NE ROKOWANIE?
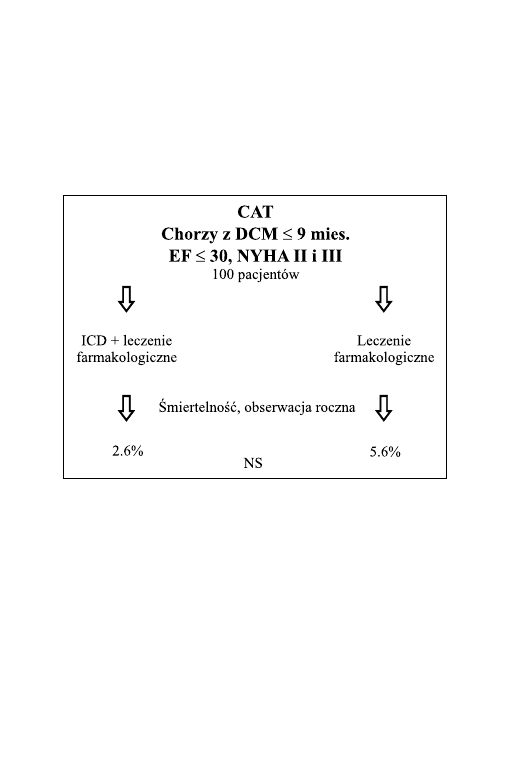
Kolejnym waz˙nym badaniem, kto´re zadecydowało w roku 2002 o mody-
fikacji standardo´w pos´wie˛conych nagłej s´mierci sercowej, jest niedawno
opublikowane badanie CAT (18) (ryc. 7). Podje˛to je u chorych z kardio-
miopatia˛ rozstrzeniowa˛ z frakcja˛ wyrzutowa˛ lewej komory
<30%. Wy-
js´ciowo przyje˛to załoz˙enie, z˙e roczna s´miertelnos´c´ w takiej populacji wynosi
30%.
Wybo´r losowy decydował o profilaktycznym wszczepieniu ICD lub
optymalnym leczeniu farmakologicznym. Po wła˛czeniu pierwszych 100
chorych przeprowadzono wste˛pna˛ analize˛ danych, stwierdzaja˛c znacznie
niz˙sza˛, od wste˛pnie zakładanej, s´miertelnos´c´ roczna˛, wynosza˛ca˛ 5,6%. Nie
stwierdzono tez˙ istotnej ro´z˙nicy w s´miertelnos´ci pomie˛dzy chorymi z im-
plantowanym ICD i grupa˛ kontrolna˛. Z tych powodo´w badanie CAT zostało
zakon´czone przedwczes´nie, a eksperci europejscy w rekomendacjach stan-
dardo´w na rok 2002 – co do wskazan´ do profilaktycznego wszczepienia ICD
w kardiomiopatii rozstrzeniowej – dokonali zmiany kategorii z IIa na IIb.
Oznacza to, z˙e w tej grupie chorych nalez˙y rozpatrzyc´ potrzebe˛ implantacji
ICD, gdy opro´cz obniz˙onej frakcji wyrzutowej pojawia˛ sie˛ inne, dodatkowe
Ryc. 7

36
wskaz´niki zagroz˙enia nagła˛ s´miercia˛. Nalez˙y tez˙ uzmysłowic´ sobie dodat-
kowo, z˙e u chorych po zawale serca obniz˙ona
<30% frakcja wyrzutowa
istotnie zwie˛ksza ryzyko nagłej s´mierci (badanie MADIT II), a tymczasem
u chorych z podobna˛ funkcja˛ lewej komory lecz z nie-niedokrwiennym jej
uszkodzeniem (badanie CAT) ryzyko i s´miertelnos´c´ sa˛ wyraz´nie niz˙sze.
PIS
´
MIENNICTWO
1. Priori S.G., Aliot E., Blomstrom-Lundqvist C. i wsp.: Task Force on Sudden
Cardiac Death, European Society of Cardiology. Europace 2002, 4, 3-18. – 2. Priori
S.G., Aliot E., Blomstrom-Lundqvist C. i wsp.: Task Force on Sudden Cardiac Death
of the European Society of Cardiology. Eur. Heart J. 2001, 22, 1374-450. – 3. Priori
S.G., Aliot E., Blomstrom-Lundqvist C. i wsp.: Update of the guidelines on sudden
cardiac death of the European Society of Cardiology. Eur. Heart J. 2003, 24, 13-15.
– 4. Myerburg R.J., Mitrani R., Interian A.J.: Interpretation of outcomes of
antiarrhythmic clinical design features and population impact. Circulation 1998, 97,
1514-1521. – 5. Moss A.J., Hall W.J., Cannom D.S. i wsp.: Improved survival with an
implanted defibrillator in patients with coronary disease at high risk for ventricular
arrhythmia. Multicenter Automatic Defibrillator Implantation Trial Investigators. N.
Engl. J. Med. 1996, 335, 1933-1940. – 6. Kuck K.H., Cappato R., Siebels J., Ruppel
R. for the CASH Investigators. Randomized comparison of antiarrhythmic drug
therapy with implantable defibrillators in patients resuscitated from cardiac arrest.
Circulation 2000, 102, 748-754. – 7. Steinbeck G.: Evolution of implantable
cardioverter defibrillator indications: comparison of guidelines in the United States
and Europe. J. Cardiovasc. Electrophysiol. 2002, 13 (supl), 96-99. – 8. Seidl K.,
Senges J.: Geographic differences in implantable cardioverter defibrillator usage. J.
Cardiovasc. Electrophysiol. 2002,13 (supl), 100-105. – 9. Moss A.J., Zareba W., Hall
W.J. i wsp.: Prophylactic implantation of a defibrillator in patients with myocardial
infarction and reduced ejection fraction. N. Engl. J. Med. 2002, 346, 877-883. – 10.
Gregoratos G., Abrams J., Epstein A.E. i wsp.: ACC/AHA/NASPE 2002 guideline
update for implantation of cardiac pacemakers and antiarrhythmia devices. Cir-
culation 2002, 106, 2145-2161. – 11. Boecker D., Reek S., Kamke W. i wsp.:
Prevalence of patients with MADIT II risk factors in the prospective German
Pre-SCD registry including 4565 post-myocardial-infarction-patients. Eur. Heart J.
2002, 4 (suppl), 703 (abstract). – 12. Trusz-Gluza M., Kornacewicz-Jach Z., Kargul
W. i wsp.: The cost-effectiveness of the automatic implantable defibrillator: Results
from MADIT (Multicenter Automatic Defibrillator Implantation Trial). Circulation
1998, 97, 2129-2135. – 14. Malik I.S., Bhatia V.K., Kooner J.S.: Cost effectiveness of
ramipril treatment for cardiovascular risk reduction. Heart 2001, 85, 539-543. – 15.

37
Boriani G., Biffi M., Martignani C. i wsp.: Cost-effectiveness of implantable
cardioverter-defibrillators. Eur. Heart J. 2001, 22, 990-996. – 16. Brown R.E.,
Henderson R.A., Koster D. i wsp.: Cost effectiveness of eptifibatide in acute coronary
syndromes. An economic analysis of Western European patients enrolled in the
PURSUIT trial. Eur. Heart J. 2002, 23, 50-58. – 17. Zipes D.P.: Implantable
cardioverter-defibrillator: A Volkswagen or a Rolls Royce. How much will we pay to
save a life. Circulation 2001, 103, 1372-1374. – 18. Bansch D., Antz M., Boczor S.
i wsp.: Primary prevention of sudden cardiac death in idiopathic dilated car-
diomyopathy: the Cardiomyopathy Trial (CAT). Circulation 2002, 105, 1453-1458.
Wyszukiwarka
Podobne podstrony:
Nagła śmierć sercowa Elektroterapia
W1 Nagła śmierć sercowa, zapalenie wsierdzia chor wew
Konspekt do wykładu nagła śmierć sercowa, specjalizacja anestezjologiczna
NAGŁA ŚMIERĆ SERCOWA, Kardiologia Weterynaryjna, Informacje z Medycyny Ludzkiej
nagła śmierć sercowa prezentacja 10 01 2008
nagła śmierć
Nagła śmierć u chorych na padaczkę, NURSING STUDIA, neurologia
NAGŁA ŚMIERĆ
Postępowanie w komorowych zaburzeniach rytmu i zapobieganie nagłej śmierci sercowej, ALS WSZYSTKO
Jerzy Edigey Nagła śmierć kibica POPRAWIONY(1)
Jerzy Edigey Nagła śmierć kibica
Edigey Jerzy Nagła śmierć kibica
Edigey Jerzy Nagla smierc kibica
Jerzy Edigey Nagla smierc kibica
O Piracie, który ginie tragicznie – oswajanie z nagłą śmiercią
MS Śmierc nagła wyk 5
więcej podobnych podstron