
Zasady
resuscytacji dzieci i
kobiet w ciąży.

Mechanizmy zatrzymania
czynności serca:
Zatrzymanie serca w mechanizmie
częstoskurczu (hyperdynamiczne) –
80%
-
migotanie / trzepotanie komór
-
częstoskurcz komorowy
Dochodzi do zupełnej niewydolności
hemodynamicznej serca i braku tętna.

Mechanizmy zatrzymania
czynności serca:
Zatrzymanie serca w mechanizmie
rozkurczu (hypodynamiczne) – 20%
-
brak czynności elektrycznej komór
(asystolia)
-
rozkojarzenie elektromechaniczne
(„zespół umierającego serca”)
Polega na zachowaniu czynności
elektrycznej przy braku czynności
mechanicznej serca.

Patomechanizm
zatrzymania czynności
serca:
u dorosłych najczęściej pierwotną
przyczynę stanowi patologia w
układzie sercowo – naczyniowym,
podczas gdy u dzieci zatrzymanie
pracy serca jest na ogół zjawiskiem
wtórnym do zaburzeń oddechowych.

Sercowe: stanowią
ponad 90%
Choroba wieńcowa (zawał lub
niedokrwienie mięśnia sercowego) -
80%
Kardiomiopatie - 10%
Zapalenie mięśnia sercowego
Wady serca

Sercowe:
Zatrucia - min. lekami
Zaburzenia elektrolitowe
Porażenie prądem
Tamponada serca
Inne: np. hipotermia

Oddechowe:
Zatkanie dróg oddechowych
Aspiracja ciała obcego
Ośrodkowe zaburzenia oddychania
Zatrucia
Zaburzenia nerwowo – mięśniowe
Niedobór tlenu we wdychanym
powietrzu (utonięcie, uduszenie)

Krążeniowe:
Choroba nadciśnieniowa
Wstrząs kardiogenny
Zator płuc
Schyłkowy okres różnych
chorób

Mechanizmy doprowadzające
do zatrzymania krążenia u
dzieci:
Nieprawidłowości krążenia
-
niski rzut serca z przeciekiem prawo
– lewym
-
wstrząs
-
zaburzenia rytmu
Niedotlenienie

Mechanizmy doprowadzające
do zatrzymania krążenia u
dzieci:
Urazy
Zatrucia
Utonięcie
Choroby układowe
Zespół nagłej śmierci niemowlęcia
SIDS

U dzieci zaburzenia oddychania i
niedotlenienie są wynikiem
niedrożności dróg oddechowych
w następstwie:
Utraty przytomności
Obecności ciała obcego lub
zachłyśnięcia się wymiocinami
Stanów zapalnych (nagłośni, okolicy
podgłośniowej)
Wad wrodzonych układu oddechowego
Urazów

Przyczyny obniżonej
żywotności noworodka:
Ze strony matki:
-
nadciśnienie tętnicze
-
cukrzyca
-
choroby serca
-
krwawienia w ciąży

Przyczyny obniżonej
żywotności noworodka:
-
patologie łożyska
-
konflikt Rh
-
późna pierwiastka > 35 rż
-
leki: opioidy, nasenne, alkohol

Przyczyny obniżonej
żywotności noworodka:
Ze strony płodu:
-
wcześniactwo
-
ciąża mnoga
-
ciąża przenoszona
-
wady wrodzone

Przyczyny obniżonej
żywotności noworodka:
Czynniki okołoporodowe:
-
nieprawidłowe ułożenie płodu
-
wypadnięcie pępowiny
-
przedłużony poród
-
nie planowany poród kleszczowy
-
powikłania znieczulenia

Podstawy anatomiczne i
fizjologiczne decydujące o
wyborze postępowania
resuscytacyjnego u dzieci i
kobiet w ciąży.

Dzieci – dorośli
różnice:
anatomiczne
fizjologiczne
biochemiczne
psychologiczne

Dzieci - układ
oddechowy
Względnie duża głowa
Względnie krótka szyja
Duży język
Wąskie drogi oddechowe

Dzieci - układ
oddechowy
Krtań
-
w kształcie lejka
-
wysoko położona
-
okolica podgłośniowa - dużo luźnej,
bogato unaczynionej tkanki łącznej

Dzieci - układ
oddechowy
Krótka tchawica
Mała średnica i wiotkie ściany
oskrzeli i oskrzelików
Oskrzela odchodzą od tchawicy
pod kątem 55
o
Nie w pełni wykształcony
odruch kaszlowy

Czynniki te sprzyjają występowaniu
powikłań oddechowych u dzieci
i sprawiają trudności w
utrzymaniu drożności dróg
oddechowych w czasie sztucznej
wentylacji.

Fizjologia oddychania
Częstość oddechów / min
-
noworodek 38-42
-
6 mż 24-29
-
5 rż 18-22
-
15 rż 16-18
Płytki oddech
Nieregularny, szybki oddech u noworodków

Fizjologia oddychania
Bardzo wysoka podatność klatki
piersiowej u noworodka
Wyższy opór dróg oddechowych
Wentylacja pęcherzykowa
noworodka 2 x większa

Fizjologia oddychania
Regulacja biochemiczna oddychania
- niższe wartości PaO
2
i PaCO
2
Reakcja na niedotlenienie < 1 tyg.
życia tylko w warunkach
normotermii

Fizjologia oddychania
mechanizmy kompensacyjne układu
oddechowego są bardzo ograniczone
wszelkie zaburzenia szczególnie u dzieci
najmłodszych, w postaci zwolnienia lub
spłycenia oddechu, doprowadzają szybko
do hipoksji i hiperkapnii

Układ krążenia
Centralizacja krążenia w trzewiach
Częstość pracy serca
-
noworodek 70-190/min
-
4 lata 80-120/min
-
14 lat 65-105/min
Niższe ciśnienie tętnicze krwi

Układ krążenia i krew
Większa objętość minutowa serca w
przeliczeniu na jednostkę masy ciała
Większa objętość krwi krążącej w
przeliczeniu na jednostkę masy ciała

Układ krążenia i krew
Hemoglobina– po urodzeniu 18-
22mg%
RKZ – u noworodków niższe pH
krwi i stężenie dwuwęglanów w
osoczu

Niedojrzałe mechanizmy termoregulacji
i szybka utrata ciepła
Niedostatecznie rozwinięta podskórna
tkanka tłuszczowa
Wyższy poziom przemiany materii i
energii – większe zapotrzebowanie na
tlen
Niewielkie zapasy energii u noworodków

Duża zawartość wody w organizmie u
noworodków i małych dzieci – źle
tolerowana utrata płynów, szybko
prowadzi do odwodnienia
Ograniczona zdolność do zagęszczania
i oszczędzania wody przez nerki

Odrębności
farmakologiczne
dawkowanie leków w
przeliczeniu na jednostkę :
- masy ciała
- powierzchni ciała
odmienna dystrybucja leków
w organizmie
dawkowanie leków w
przeliczeniu na jednostkę :
- masy ciała
- powierzchni ciała
odmienna dystrybucja leków
w organizmie

Dystrybucja leków
-
zmniejszone wiązanie z białkami
-
przepuszczalność błon komórkowych
–u noworodków niedojrzała bariera
krew - mózg
-
niedojrzałe szlaki metaboliczne
wątroby
-
opóźnione wydalanie przez nerki

Ciąża
Zmiany fizjologiczne:
-
układ oddechowy
-
układ krążenia
-
objętość i skład krwi
-
układ pokarmowy
-
fizjologiczna otyłość
-
przerost gruczołów piersiowych

Układ oddechowy
Przekrwienie, rozpulchnienie,
zaczerwienienie błony śluzowej jamy
nosowo-gardłowej, krtani, tchawicy,
oskrzeli
Uniesiona przepona (około 4 cm)
Zmiana toru oddechowego z żebrowego
na przeponowy
Powiększenie wymiaru przednio-tylnego
i poprzecznego klatki piersiowej

Układ oddechowy
Zwiększenie zapasowej objętości
wydechowej i objętości zalegającej
daje wzrost czynnościowej
pojemności zalegającej o ok. 20%
Zwiększone zużycie tlenu
Fizjologiczna hiperwentylacja

Układ krążenia
Przyspieszona czynność serca o ok. 20
uderzeń/min.
Zwiększona objętość wyrzutowa serca
Zwiększona objętość minutowa serca
do 6 l/min.
Zwiększone obciążenie wstępne serca,
zmniejszone obciążenie następcze
Nieznacznie obniżone ciśnienie tętnicze
krwi

Serce
EKG – lewogram
Zmiana położenia serca wskutek
uniesienia przepony
RTG klatki piersiowej –
powiększenie sylwetki serca

Objętość i skład krwi
Zwiększona objętość osocza
Wzrost RBC - wolniejszy w stosunku do
wzrostu objętości osocza – pozorna
niedokrwistość i obniżenie HTC,
zmniejszona lepkość krwi
Wzrost WBC
Nieznaczny wzrost PLT

Objętość i skład krwi
Zwiększona krzepliwość – podwyższony
poziom osoczowych czynników krzepnięcia
Zmniejszenie poziomu albumin (w związku z
hemodilucją) – obniżenie ciśnienia
koloidoosmotycznego i skłonność do
obrzęków
Elektrolity w surowicy – dolna granica normy

Układ pokarmowy
Ucisk ciężarnej macicy na żołądek i
jelita – zmiana ich położenia
Rozciągnięcie przepony i wzrost
ciśnienia śródbrzusznego –
niedomoga zwieracza wpustu
Zmniejszone napięcie ścian i
osłabienie motoryki żołądka
Spowolniona motoryka mięśniówki
całego przewodu pokarmowego

Zmiany w zakresie anatomii i
funkcjonowania przewodu pokarmowego w
ciąży stanowią potencjalne
niebezpieczeństwo wystąpienia wymiotów
lub biernego zaciekania treści żołądka do
dróg oddechowych po wyłączeniu
świadomości.

Zespół żyły głównej
dolnej
Nagłe utrudnienie powrotu
żylnego spowodowane przez
ucisk ciężarnej macicy na żyłę
główną dolną.

Zespół żyły głównej
dolnej
Objawy początkowo
niecharakterystyczne:
- nudności, osłabienie, potliwość,
duszność
- następnie: nagły spadek ciśnienia
tętniczego krwi, tachykardia,
zblednięcie, utrata świadomości

Zespół żyły głównej
dolnej
Natychmiast ułożyć ciężarną
na lewym boku lub pod
prawym bokiem umieścić
podpórkę.

PODSTAWOWE ZABIEGI RATUJĄCE ŻYCIE
(BLS)
U DZIECI
W resuscytacji krążeniowo oddechowej dzieci
najważniejsze jest usunięcie pierwotnej przyczyny NZK .
W zależności od wieku małego pacjenta różne są techniki
prowadzenia BLS.

NOWOŚCI
•
Zniesiony podział na dzieci poniżej i
powyżej 8-ego roku życia
•
Uproszczenie zasad resuscytacji i
ujednolicenie ich z wytycznymi
resuscytacji osób dorosłych
•
Technika uciskania klatki piersiowej
•
Rurki z mankietem wewnątrzszpitalnie
w niektórych okolicznościach
•
Obecność rodziców w trakcie
resuscytacji

Noworodek odnosi się do dziecka od momentu urodzenia do 30
dnia życia.
Niemowlę jest to dziecko od 30 dnia życia do 1 roku życia.
Dziecko to osoba w wieku od 1 r.ż.
Nie jest ważne ścisłe określenie wieku
dziecka, jeśli ratownik uważa, że
poszkodowany jest dzieckiem, należy
użyć algorytmów dla pacjentów
pediatrycznych.
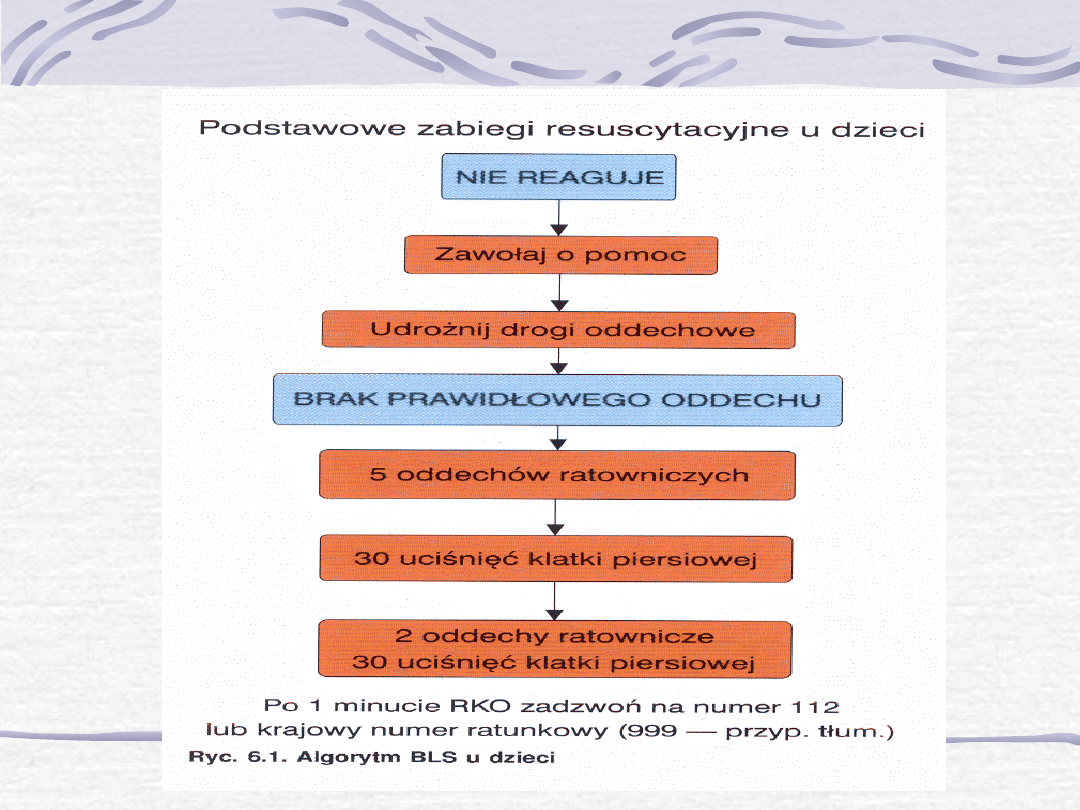

BLS wykonywany przez
ratowników
przedmedycznych
Po stwierdzeniu zatrzymania
krążenia należy wykonać 5
oddechów ratowniczych a
następnie rozpocząć
resuscytację w stosunku 30
uciśnięć klatki piersiowej do 2
oddechów ratowniczych.

BLS wykonywany przez
personel medyczny
•
W przypadku stwierdzenia NZK
stosunek uciśnięć do
wentylacji wynosi 15:2.
•
Samotny ratownik może
prowadzić resuscytację
używając 30:2.

SEKWENCJA POSTĘPOWANIA
1. Zapewnić bezpieczeństwo ratownika i dziecka.
2. Sprawdzić reakcję dziecka:
• Delikatnie poruszyć dziecko i głośno zapytać: „Jak się
czujesz?”
• Niemowląt i dzieci, u których istnieje podejrzenie
uszkodzenia szyjnego odcinka kręgosłupa, nie należy
potrząsać.
3A. Jeśli dziecko odpowiada lub się poruszy:
• Pozostawić dziecko w pozycji, w której je zastano (pod
warunkiem, że nie zagraża to jego bezpieczeństwu).
• Ocenić jego stan i w razie potrzeby wezwać pomoc.
• Regularnie oceniać stan dziecka.

3B. Jeśli dziecko n i e r e a g u j e:
• Wołać głośno o pomoc.
• Udrożnić drogi oddechowe dziecka przez odgięcie jego głowy i
uniesienie żuchwy.
— Jeśli jest to możliwe w pozycji dziecka, w której je zastano, ułożyć
rękę dziecka na jego czole i odgiąć mu głowę ku tyłowi;
— Równocześnie jeden lub dwa palce umieścić pod żuchwą dziecka i,
unosząc ją, udrożnić drogi oddechowe. Nie wywierać ucisku na
tkanki miękkie podbródka, gdyż może to zatkać drogi oddechowe;
Zrezygnować z odgięcia głowy, jeśli podejrzewa się obrażenia
kręgosłupa szyjnego.
Gdy istnieje podejrzenie obrażeń w obrębie szyi, do
udrożnienia dróg oddechowych posłużyć się metodą
wysunięcia żuchwy.
Umieścić po dwa palce obu rąk na gałęziach żuchwy dziecka i
wysunąć ją ku przodowi.

4. Utrzymując drożność dróg oddechowych —
wzrokowo, słuchowo i dotykiem sprawdzać
oddychanie, przybliżając swój policzek do twarzy
dziecka,
równocześnie
obserwując
klatkę
piersiową:
• Wzrokowo oceniać ruchy oddechowe.
• Wysłuchiwać szmerów oddechowych przy nosie i ustach
dziecka.
• Wyczuwać policzkiem ruch powietrza.
• Poświęcić 10 sekund na wzrokowe, słuchowe i dotykowe
poszukiwanie oznak spontanicznego oddechu.
5A. Jeśli dziecko oddycha:
• Ułożyć dziecko w pozycji bezpiecznej
• Regularnie sprawdzać oddech.

5B. Jeśli dziecko n i e o d d y c h a:
• Dokładnie usunąć wszelkie widoczne przyczyny
zatkania dróg oddechowych.
• Wykonać 5 oddechów ratowniczych tak, aby przy
każdym klatka piersiowa unosiła się i opadała. W
trakcie
wykonywania
sztucznej
wentylacji
zwracać uwagę na krztuszenie się dziecka lub
odruchy kaszlowe w reakcji na wdmuchiwanie
powietrza. Występowanie tych odruchów lub ich
brak składają się na ocenę „oznak zachowanego
krążenia” krwi, o których będzie mowa niżej.

U dziecka:
• Zapewnić odgięcie głowy i uniesienie żuchwy.
• Zacisnąć miękkie części nosa dziecka palcem wskazującym i
kciukiem ręki ułożonej na jego czole.
• Lekko uchylić usta dziecka, nadal utrzymując uniesienie żuchwy.
• Nabrać powietrza i ułożyć swe wargi wokół ust dziecka,
zapewniając jak najlepszą szczelność.
• W sposób ciągły wdmuchiwać powietrze do ust dziecka przez 2
sekundy, równocześnie obserwując unoszenie się jego klatki
piersiowej.
• Utrzymując odgięcie głowy i uniesienie żuchwy, odsunąć usta
od twarzy dziecka i sprawdzić, czy wraz z wydobywaniem się
powietrza oddechowego opada klatka piersiowa.
Ponownie nabrać powietrza i powtarzać opisaną sekwencję 5-
krotnie. O skuteczności świadczy widoczne unoszenie się i
opadanie klatki piersiowej w podobny sposób, jak to się dzieje
przy prawidłowym oddychaniu.

U niemowlęcia:
• Upewnić się, że główka niemowlęcia znajduje się w pozycji
neutralnej, a żuchwa jest uniesiona.
• Nabrać powietrza i objąć swymi wargami usta i nos dziecka,
zapewniając jak najlepszą szczelność. Jeśli u większego
dziecka niemożliwe jest jednoczesne objęcie wargami ust i
nosa, ratownik może próbować zapewnić szczelność tylko
wokół nosa lub tylko wokół ust (zaciskając wargi dziecka dla
zapewnienia szczelności, gdy wykonuje się wdech przez
nos).
• W sposób ciągły wdmuchiwać powietrze do ust i nosa
niemowlęcia przez 2 sekundy, dopóki nie nastąpi widoczne
uniesienie się klatki piersiowej.
• Utrzymując odgięcie głowy i uniesienie żuchwy, odsunąć usta
od twarzy dziecka i sprawdzić, czy wraz z wydobywaniem
się powietrza wydechowego opada klatka piersiowa.
• Ponownie nabrać powietrza i powtarzać opisaną sekwencję 5-
krotnie.

Jeśli natrafia się na trudności wykonania skutecznego wdechu,
przyczyną może być zatkanie dróg oddechowych —
wówczas:
• Otworzyć usta dziecka i usunąć wszelkie widoczne
przyczyny zatkania dróg oddechowych. Nie wykonywać
oczyszczania jamy ustnej palcem na ślepo.
• Upewnić się o odgięciu głowy i uniesieniu żuchwy, ale też
skorygować nadmierne odgięcie głowy.
• Jeśli odgięcie głowy i uniesienie żuchwy nie doprowadziło do
udrożnienia dróg oddechowych, podjąć próbę wysunięcia
żuchwy.
• Wykonać 5 oddechów ratowniczych.
• Jeśli się to nie udaje, postępować zgodnie z protokołem
zatkania dróg oddechowych.

6. Ocena stanu krążenia krwi u dziecka:
• Przeznaczyć nie więcej niż 10 sekund na poszukiwanie
oznak zachowanego krążenia krwi. Należą do nich
wszelkie ruchy dziecka, kaszel lub prawidłowe
oddychanie (ale nie agonalne westchnięcia: te można
rozpoznać jako oddechy rzadkie i nieregularne).
• Sprawdzanie tętna (dotyczy to tylko ratowników
medycznych).
U dziecka — poszukuje się tętna na tętnicach szyjnych
U niemowlęcia — poszukuje się tętna na tętnicy
ramiennej na wewnętrznej powierzchni ramienia.


7A. Jeśli i s t n i e j e p e w n o ś ć, że w ciągu 10
sekund udało się stwierdzić oznaki zachowanego
krążenia:
• W miarę potrzeby kontynuować oddechy ratownicze, dopóki
dziecko nie podejmie własnego skutecznego oddychania.
• Ułożyć dziecko w pozycji bezpiecznej, jeśli jest nadal
nieprzytomne.
• Regularnie oceniać stan dziecka.
7B. Jeśli n i e m a o z n a k z a c h o w a n e g o k r ą ż
e n i a, nie wyczuwa się tętna lub jest ono wolne
(poniżej 60/min przy jednoczesnym pogorszeniu
perfuzji) albo gdy nie ma się pewności:
• Rozpocząć uciśnięcia klatki piersiowej.

U dziecka powyżej 1 roku życia:
• Zlokalizować dolną połowę mostka i umieścić tam
nadgarstek jednej ręki; nie uciskać na wyrostek
mieczykowaty ani poniżej.
• Unieść palce, by nie wywierać ucisku na żebra.
• Ustawić się pionowo ponad klatką piersiową ratowanego,
wyprostować kończyny górne w łokciach i ucisnąć
mostek na głębokość 1/3 do 1/2 głębokości klatki
piersiowej dziecka.

• Zwolnić ucisk i powtarzać to z częstością około 100
razy na minutę.
• Natychmiast ponownie ułożyć dłoń w odpowiedniej
pozycji na mostku i podjąć pośredni masaż serca.
• Kontynuować uciśnięcia klatki piersiowej i oddechy
ratownicze w stosunku 30:2.
UWAGA: Mimo że uciskanie wykonuje się 100 razy
na minutę, rzeczywista liczba uciśnięć w ciągu
minuty będzie mniejsza z uwagi na przerwy
poświęcone na oddychanie.

U dzieci starszych może się okazać konieczne stosowanie
„dorosłej” metody pośredniego masażu serca dwoma
rękami, by uzyskać dostateczną głębokość ucisku.
Należy wtedy:
• Wykonac 5 oddechów ratowniczych
• Zlokalizować połowę klatki piersiowej i umieścić tam nadgarstek
jednej ręki, a na nim ułożyć drugi.
• Spleść palce obu rąk i unieść je, by nie wywierać nacisku na żebra
dziecka.
• Ustawić się pionowo ponad klatką piersiową ratowanego,
wyprostować kończyny górne w łokciach i uciskać mostek z taką siłą,
by zagłębiał się on w przybliżeniu o 1/3 do 1/2 głębokości klatki
piersiowej dziecka.
• Zwolnić ucisk i powtarzać go z częstością około 100 razy na minutę.
• Po 30 uciśnięciach odgiąć głowę dziecka, unieść jego żuchwę i
wykonać 2 skuteczne oddechy.
• Natychmiast ponownie ułożyć ręce w odpowiedniej pozycji na mostku
i wykonać kolejne 30 uciśnięć.
• Kontynuować masaż i sztuczną wentylację w stosunku 30 : 2.

U niemowlęcia:
Gdy resuscytację prowadzą ratownicy niemedyczni lub jeden
ratownik medyczny — stosować metodę dwupalcową:
• Zlokalizować mostek i umieścić opuszki dwóch palców w dolnej
części mostka niemowlęcia.
• Opuszkami obu palców ucisnąć mostek na głębokość 1/3 do 1/2
głębokości klatki piersiowej niemowlęcia.
• Zwolnić ucisk i powtarzać go z częstością około 100 razy na minutę.
• Po 5 uciśnięciach odgiąć głowę dziecka, unieść jego żuchwę i
wykonać jeden skuteczny oddech.
• Natychmiast ponownie ułożyć palce w odpowiedniej pozycji na
mostku i wykonać kolejne 5 uciśnięć. Przy pewnej wprawie
ratownik
może
utrzymać
drożność
dróg
oddechowych
niemowlęcia, używając wolnej ręki, którą trzeba delikatnie
uchwycić głowę niemowlęcia po obu stronach czoła.
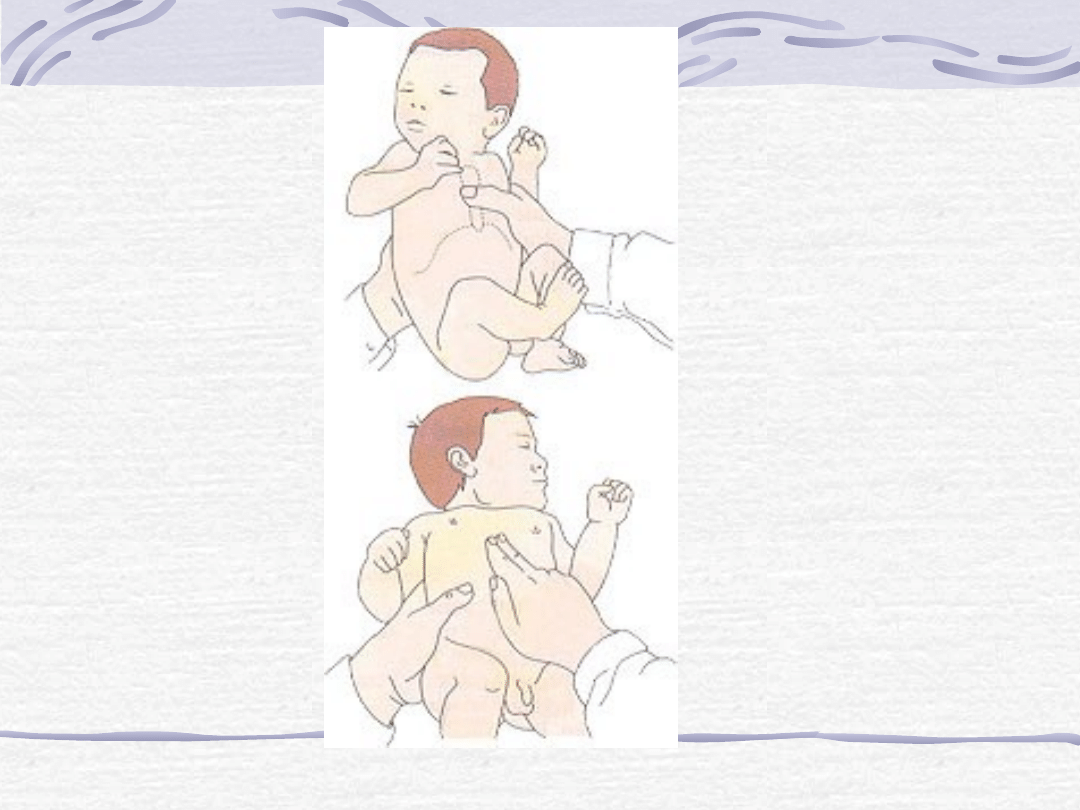

Dzięki temu skraca się czas na ponowne udrażnianie dróg
oddechowych i układanie palców podczas naprzemiennej
sztucznej wentylacji i uciskania mostka.
Gdy resuscytację prowadzi więcej niż jeden ratownik medyczny —
stosować metodę dwóch kciuków:
• Zlokalizować mostek i płasko ułożyć obok siebie obydwa kciuki na
dolnej części mostka tak, by ich końce były skierowane ku głowie
niemowlęcia. Kciuki powinny się znajdować o szerokość jednego
palca poniżej linii międzysutkowej niemowlęcia. Pozostałymi
złączonymi palcami należy objąć dolną część klatki piersiowej
niemowlęcia tak, by końce palców podpierały jego plecy.
• Obydwoma kciukami ucisnąć mostek na głębokość w przybliżeniu
1/3 do 1/2 głębokości klatki piersiowej niemowlęcia.
• Zwolnić ucisk i powtarzać go z częstością około 100 razy na
minutę.
• Kontynuować masaż i sztuczną wentylację w stosunku 5:1.

Wyjątek:
Dotyczy noworodków (na oddziałach położniczych)

8. Prowadzić resuscytację do czasu:
— Powrotu spontanicznego oddechu/krążenia;
— Nadejścia kwalifikowanej pomocy i przejęcia przez
nią resuscytacji;
— Fizycznego wyczerpania ratownika.

Kiedy wzywać pomocy:
Zasadnicze znaczenie ma wezwanie pomocy przez ratowników
natychmiast, gdy tylko dziecko straci przytomność.
• W sytuacji gdy jest dwóch lub więcej ratowników, jeden z nich
powinien rozpocząć resuscytację, a drugi udać się po pomoc.
• Gdy ratownik jest sam, powinien prowadzić resuscytację przez
około 1 minutę, zanim uda się po pomoc. Można zabrać
niemowlę lub małe dziecko ze sobą i kontynuować uciskanie
mostka i sztuczną wentylację w trakcie poszukiwania pomocy.
• Jedynym wyjątkiem od zasady jednominutowych BLS przed
udaniem się po pomoc jest sytuacja, kiedy do nagłej utraty
przytomności dochodzi u dziecka, które cierpi na rozpoznaną
już wcześniej wadę serca. W takiej sytuacji zatrzymanie
krążenia jest prawdopodobnie spowodowane zaburzeniami
rytmu serca i dziecko będzie wymagało zastosowania
defibrylacji. Wtedy specjalistyczna pomoc powinna być
wezwana od razu.

POZYCJA BEZPIECZNA
Nieprzytomne dziecko, u którego nie stwierdza się zatkania dróg
oddechowych i które samodzielnie oddycha, należy ułożyć w
pozycji bezpiecznej. Zapobiega to zapadaniu się języka, który
mógłby zatkać drogi oddechowe, zmniejsza też groźbę
zachłyśnięcia się treścią żołądkową. Istnieje wiele odmian pozycji
bezpiecznej, z których każda ma swych zwolenników. Trzeba się
jednak stosować do następujących podstawowych zasad:
• Należy starać się o ułożenie dziecka na boku tak, by usta znalazły
się jak najniżej, umożliwiając w ten sposób swobodny wypływ
wydzieliny.
• Pozycja powinna być stabilna. U niemowlęcia, dla utrzymania
właściwej pozycji, czasem konieczne jest podparcie małą poduszką
lub zrolowanym kocem podłożonym za plecami.
• Trzeba unikać jakiegokolwiek ucisku na klatkę piersiową, który
mógłby utrudniać oddychanie.
• Powinno się zachować możliwość łatwego i bezpiecznego
odwracania dziecka na wznak i z powrotem, zwracając szczególną
uwagę na ochronę kręgosłupa szyjnego przy podejrzeniu istnienia
jego obrażeń.
• Powinna być możliwość dobrej obserwacji i dostępu do dróg
oddechowych.

Zatkanie dróg oddechowych:
Jeśli natrafia się na trudności w wykonaniu skutecznego
oddechu:
• Ponownie skontrolować jamę ustną dziecka i usunąć wszelkie
dostrzeżone przeszkody.
• Ponownie sprawdzić właściwe odgięcie głowy i uniesienie
żuchwy, ale stwierdzić też, czy głowa nie jest nadmiernie
odgięta. Spróbować wysunąć żuchwę.
• Wykonać pięć oddechów ratowniczych.
• W przypadku niepowodzenia zastosować procedurę usuwania
ciała obcego z dróg oddechowych.
Istnieje wiele odmian sekwencji postępowania ratowników
medycznych w zatkaniu dróg oddechowych przez ciało obce,
z których każda ma swych zwolenników. Trzeba się stosować
do następujących zasad podstawowych:

• Jeśli dziecko oddycha spontanicznie, należy je
zachęcać do efektywnego kaszlu. Interwencja jest
konieczna tylko wówczas, gdy próby kaszlu są
zdecydowanie nieskuteczne, a oddech niewydolny.
• Nie wykonywać na ślepo oczyszczania jamy ustnej lub
górnych dróg oddechowych palcem, gdyż może to
doprowadzić do przesunięcia ciała obcego głębiej lub
uszkodzenia tkanek miękkich.
• Zastosować sposoby wytworzenia nagłego wzrostu
ciśnienia w klatce piersiowej:
— U dzieci stosuje się uderzenia w plecy, ucisk klatki
piersiowej i ucisk nadbrzusza. U niemowląt można
wykonywać tylko uderzenia w plecy i ucisk klatki
piersiowej.

1. Wykonać maksymalnie 5 uderzeń w plecy:
• Trzymać dziecko na swojej ręce brzuchem do dołu i
próbować pochylić je tak, aby głowa znajdowała się
poniżej poziomu klatki piersiowej.
• Wykonać 5 uderzeń między łopatkami.
• Jeśli nie powoduje to usunięcia ciała obcego, przejść do
uciśnięć klatki piersiowej.

2.
Wykonać
maksymalnie
5
uciśnięć
klatki
piersiowej:
• Odwrócić dziecko na plecy, utrzymując jego głowę
poniżej poziomu klatki piersiowej.
• Wykonać 5 uciśnięć mostka.
Miejsce wykonania tych uciśnięć jest takie samo jak przy
pośrednim masażu serca.
Uciśnięcia klatki piersiowej winny być silniejsze i bardziej
energiczne niż w trakcie pośredniego masażu serca i
wykonywane w tempie około 20 na minutę.

3. Skontrolować jamę ustną:
Po 5 uderzeniach w plecy i 5 uciśnięciach klatki piersiowej
skontrolować jamę ustną.
Dokładnie usunąć wszelkie widoczne ciała obce.
4. Udrożnić drogi oddechowe:
Udrożnić drogi oddechowe odginając głowę i unosząc
żuchwę (lub wysuwając żuchwę).
Ponownie ocenić oddychanie.

5A. Jeśli dziecko oddycha:
Ułożyć dziecko w pozycji bezpiecznej.
Regularnie sprawdzać oddychanie.
5B. Jeśli dziecko nie oddycha:
Podjąć próbę maksymalnie 5 oddechów ratowniczych aż do
uzyskania 2 oddechów skutecznych, powodujących
unoszenie się i opadanie klatki piersiowej.
Dziecko może mieć drożne drogi oddechowe, ale być w
bezdechu lub też jego drogi oddechowe mogą być
udrożnione tylko częściowo. W obu tych sytuacjach
ratownik powinien podjąć próby zapewnienia skutecznej
wentylacji.
Jeśli drogi oddechowe są nadal niedrożne, powtarza się całą
sekwencję działań.

U dziecka powyżej 1 roku życia:
• Powtórzyć cykl (punkty 1–5 powyżej), zastępując jednak 5
uciśnięć klatki piersiowej 5 uciśnięciami nadbrzusza.
• Uciśnięcia nadbrzusza wykonuje się w postaci 5 silnych uciśnięć
skierowanych ku górze w stronę przepony.
• Jeśli dziecko jest przytomne, zabieg wykonuje się w pozycji
siedzącej. Trzeba uklęknąć za dzieckiem lub umieścić je na
krześle, jeśli krzesło jest w pobliżu.
• Dziecko nieprzytomne układa się na wznak i umieszcza
nadgarstek jednej ręki w środku nadbrzusza. Wspomagając się
drugą ręką, wykonuje się silne uciśnięcie skierowane ku górze
i do tyłu, jak gdyby do środka klatki piersiowej.
• Naprzemiennie wykonuje się cykle uciśnięć klatki piersiowej i
uciśnięć nadbrzusza.
• Powtarza się te cykle aż do oczyszczenia dróg oddechowych i
możliwości skutecznego oddechu ratowniczego lub do podjęcia
przez dziecko samoistnego oddychania.

U niemowlęcia:
• U niemowląt nie zaleca się uciśnięć nadbrzusza, gdyż
grozi to uszkodzeniem narządów jamy brzusznej.
• Wykonuje się tylko cykl 5 uderzeń w plecy i 5 uciśnięć
klatki piersiowej. Trzeba ułożyć głowę niemowlęcia
poniżej klatki piersiowej tak, by ciało obce mogło w
czasie tej próby wypaść na zewnątrz.
• Powtarza się te cykle aż do oczyszczenia dróg
oddechowych i możliwości wykonania skutecznej
sztucznej wentylacji lub do podjęcia przez niemowlę
samoistnego oddychania.
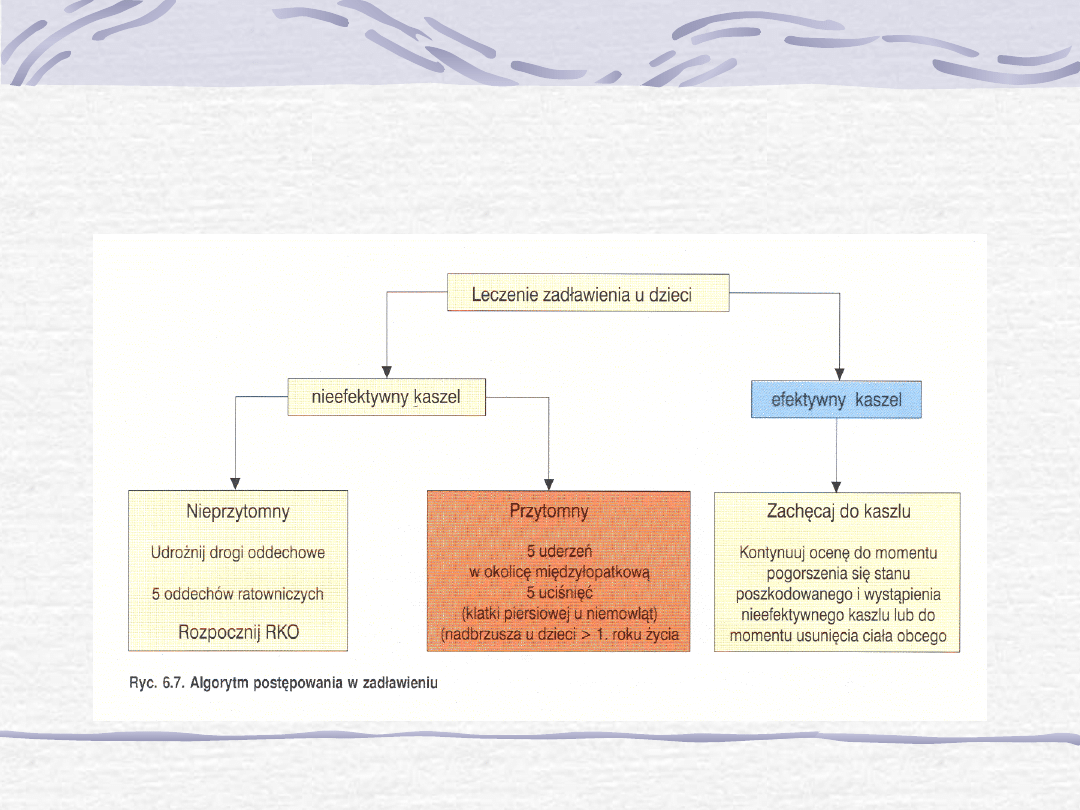
Algorytm postępowania w
zadławieniu

MASAŻ POŚREDNI SERCA U KOBIETY W CIĄŻY
Jest utrudniony ze względu na wysokie ustawienie przepony,
otyłość , przerost gruczołów sutkowych.
Przy ułożeniu na wznak występuje ucisk żyły głównej dolnej
przez ciężarną macicę , w efekcie upośledzenie powrotu
żylnego oraz spadek pojemności minutowej ( gdy nie
zapobiegniemy uciskowi to działania resuscytacyjne
okażą się nieefektywne).
Może być konieczne wyższe niż normalne ułożenie rąk na
mostku w związku z uniesieniem przepony i narządów
jamy brzusznej przez powiększoną macicę.

Ucisk żyły głównej dolnej znosimy poprzez:
ułożenie pacjentki na lewym boku co najmniej pod
kątem 15 stopni (klin typu Cardiff do resuscytacji
ciężarnych)
uniesienie kończyn dolnych ponad poziom głowy
próba ręcznego przemieszczenia ciężarnej macicy -
odsuwamy macicę od żyły głównej dolnej przemieszczając
ją oburącz w lewo i w kierunku głowy pacjentki.
Poza tym w przypadku zatrzymania krążenia mają
zastosowanie wszystkie zasady podstawowych
zabiegów resuscytacyjnych.
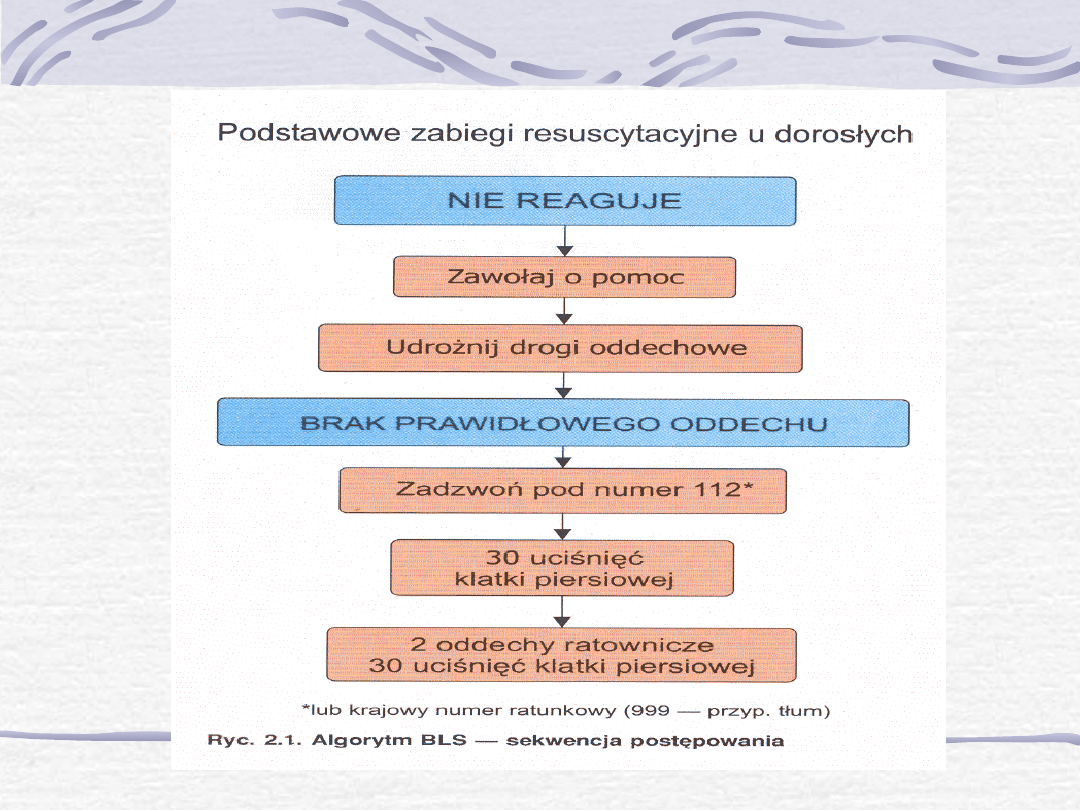

Utrudnienia:
Zwiększone zapotrzebowanie na tlen, zmniejszona
podatność klatki piersiowej, utrudniona obserwacja
unoszenia się i opadania klatki piersiowej , pośredni
masaż serca utrudniony- ciążowe ustawienie żeber,
wysokie ustawienie przepony, otyłość pacjentki,
uciskania przez ciężarną macicę żyły głównej dolnej,
gdy leży na wznak.

Najczęstsze przyczyny zgonów matek w ciąży
Krwotok maciczno-łożyskowy, tętniak, jatrogenne, udar
krwotoczny, zator tętnicy płucnej, wodami płodowymi
Sercowe- niedokrwienie, wady wrodzone, anafilaksja,
hypoksja, stan padaczkowy, zespół ostrej niewydolności
oddechowej.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
Wyszukiwarka
Podobne podstrony:
PODSTAWOWE ZABIEGI RESUSCYTACYJNE (BLS) U DZIECI
BLS u dzieci
BLS u dzieci
BLS dzieci
BLS dzieci
ćw ogulnospr dzieci 4-6lat
BLS U DZIECI 2
BLS dzieci(1)
ALGORYTM BLS dzieci, Ratownictwo Medyczne, ratownictwo 1
BLS u dzieci w g wytycznych 2005
BLS U DZIECI
BLS u dzieci
PODSTAWOWE ZABIEGI RESUSCYTACYJNE (BLS) U DZIECI
BLS u dzieci
BLS u DZIECI
więcej podobnych podstron