
Zaburzenia hormonalnej
Zaburzenia hormonalnej
regulacji przemiany
regulacji przemiany
materii
materii

Hormony regulujące przemianę
Hormony regulujące przemianę
materii
materii
Trzustka
komórki α;
glukagon
komórki
β:
insulina
Tarczyca
- kom pęcherzykowe –
tyroksyna, trijodotyronina
- kom. C (okołopęcherzykowe) - kalcytonina
Nadnercza
Kora; -
glikokortykoidy (kortyzol,
kortykosteron)
mineralokortykoidy (aldosteron)
androgeny
Rdzeń: -
adrenalina, noradrenalina

Insulina
Insulina
Produkowana i magazynowana w
formie prohormonu w komórkach beta
trzustki – peptyd C i insulina
induktory uwalniania insuliny: wzrost
stężenia glukozy i poziomu
aminokwasów we krwi, wolne kwasy
tłuszczowe, glukagon
inhibitory uwalniania insuliny:
hipoglikemia, somatotropina,
adrenalina

Insulina
Insulina
Kierunki działania insuliny:
a) metabolizm węglowodanów: zwiększenie
wychwytu glukozy przez komórki insulinozależne,
nasilenie glikolizy, zahamowanie glukoneogenezy,
nasilenie glikogenogenezy
b) metabolizm białek: wzrost transportu
aminokwasów (aa) do komórek i zwiększenie
syntezy białek
c) metabolizm tłuszczów: zahamowanie lipolizy i
ketogenezy, nasilenie biosyntezy kwasów
tłuszczowych
d) metabolizm kwasów nukleinowych: nasilenie
biosyntezy DNA, podziałów komórkowych
Insulina sprzyja magazynowaniu energii, wykazuje
zatem działanie
anaboliczne
.

Glukagon
Glukagon
antagonista insuliny
produkowany w formie prohormonu przez komórki
A wysp trzustkowych
induktory wydzielania glukagonu: hipoglikemia,
podwyższony poziom aa, gastryna
inhibitory wydzielania glukagonu: hiperglikemia,
insulina, wolne kwasy tłuszczowe, ciała ketonowe
kierunki działania:
a) metabolizm węglowodanów: nasilenie
glikogenolizy i glukoneogenezy
b) metabolizm białek: zahamowanie syntezy białek
b) metabolizm tłuszczów: nasilenie lipolizy
Glukagon powoduje zmniejszenie zapasów
energetycznych, wykazuje zatem działanie
kataboliczne
.

Hormon wzrostu (GH),
Hormon wzrostu (GH),
somatotropina
somatotropina
produkowany w komórkach kwasochłonnych
gruczołowej części przysadki
kierunki działania:
a) metabolizm węglowodanów: działanie
antagonistyczne w stosunku do insuliny -
zwiększenie glukoneogenezy; hamuje działanie
insuliny na transport glukozy przez błonę
komórkową w tkance mięśniowej i tłuszczowej
oraz glikolizę
b) metabolizm białek: nasilenie syntezy białek,
wzmaga transport aa do komórek mięśni
c) metabolizm tłuszczów: zwiększenie lipolizy
Hormon wzrostu wykazuje działanie
anaboliczne.

Obniżone stężenie GH
Obniżone stężenie GH
Przyczyny:
a) organiczne uszkodzenie układu podwzgórzowo-
przysadkowego
b) uwarunkowania genetyczne, choroba
dziedziczy się
jako cecha autosomalna recesywna np.
karłowatość typu Larona
Objawy u dorosłych:
- zmniejszenie narządów wewnętrznych, mięśni,
kości
- zwiększenie masy tłuszczu w obrębie tułowia
- uczucie stałego zmęczenia
- zaburzenia lipidowe sprzyjające rozwojowi
miażdżycy

Obniżone stężenie GH – cd.
Obniżone stężenie GH – cd.
Objawy u dzieci
(karłowatość przysadkowa):
- upośledzenie wzrostu od 2-3 roku życia, proporcje ciała
prawidłowe
- stan ogólny dobry, rozwój intelektualny prawidłowy
- opóźnione lub zahamowane dojrzewanie płciowe
- starczy wygląd (progeria)
stężenie w osoczu
GH
Somatome
dyna C,
IGF-1
IGF-2
Karłowatość
z niedoboru
GH
małe
małe
prawidłowe
Pigmeje
prawidłowe
małe
prawidłowe
Karłowatość
typu Larona
duże
małe
małe

Podwyższone stężenie GH
Podwyższone stężenie GH
Najczęstszą przyczyną jest gruczolak części gruczołowej
przysadki wydzielający GH (somatotropinoma)
Gigantyzm przysadkowy – gdy gruczolak przysadki rozwinął
się u dzieci i młodzieży. Chorzy tacy są nadmiernie wysocy,
proporcje ciała są zachowane
Akromegalia – następstwo nadmiernego uwalniania GH u osób
u których doszło już do zakończenia wzrostu kości długich:
- wystająca szczęka dolna, powiększenie nosa
- powiększenie dłoni, stóp, czaszki
- powiększenie narządów wewnętrznych (hepato- i
cardiomegalia), zgrubienie skóry
- bóle kości i stawów a także głowy
- zmiany pola widzenia ( dwuskroniowe niedowidzenie
połowicze „klapki na oczach”
- cukrzyca (1/4 przypadków)
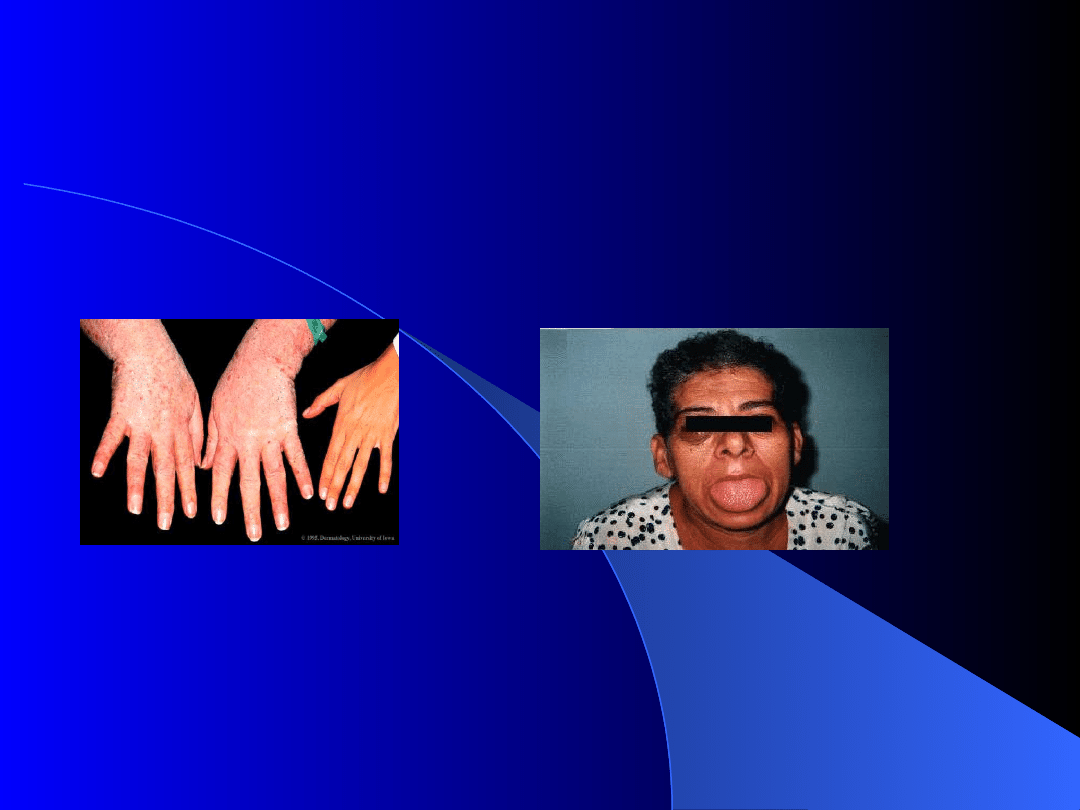
Zaburzenia czynności przysadki
- akromegalia

HORMONY TARCZYCY
HORMONY TARCZYCY
Tyroksyna (T4)
Trijodotyronina (T3)
Kalcytonina (Ct)
Małe ilości rT3 – „odwróconej
trijodotyroniny”

Działanie hormonów
Działanie hormonów
tarczycy
tarczycy
T3 i T4 nasilają metabolizm komórkowy i
zwiększają podstawową przemianę materii
Kierunki działania:
a)
metabolizm węglowodanów: nasilenie
glikolizy i glikogenolizy
b)
metabolizm białek: zwiększenie rozpadu
białek
c)
metabolizm tłuszczów: nasilenie lipolizy
Działają synergistycznie w zakresie
przemiany tłuszczowej i węglowodanowej z
glikokortykoidami i aminami katecholowymi –
wykazują działanie
diabetogenne.

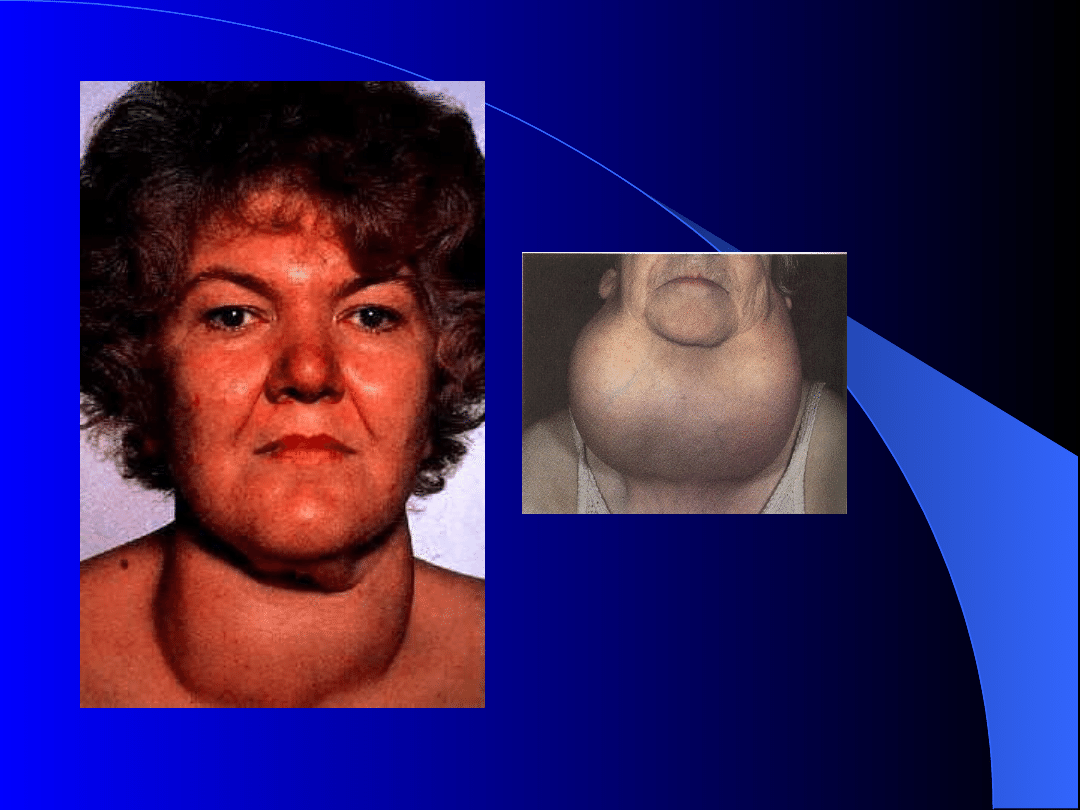
WOLE TARCZYCY
WOLE TARCZYCY
Prawidłowo gruczoł tarczowy waży około
20 g.
Każde jego powiększenie, bez względu
na przyczynę i charakter nazywamy
wolem (struma).
Może ono przebiegać z nadczynnością
lub niedoczynnością tarczycy, lub też z
prawidłowym wydzielaniem hormonów.

Ze względu na kryterium tyreozy
dzielimy wola na:
nadczynne,
niedoczynne,
obojętne.

Wole obojętne
powiększenie gruczołu tarczowego,
czynniki etiopatogenetyczne:
-
niedobór jodu
Wole endemiczne występuje w terenach
górskich lub u podnóża gór (u podnóża
Himalajów, Andów, w Nowej Gwinei).
-
substancje wolotwórcze – goitryna obecna w
brukselce, rzodkwi, szpinaku, orzeszkach
ziemnych

Choroby tarczycy:
Choroby tarczycy:
1.
Zaburzenia czynności
wydzielniczej.
2.
Zmiany wielkości i struktury
oraz położenia gruczołu.

1.
1.
Zaburzenia czynności
Zaburzenia czynności
wydzielniczej
wydzielniczej
Nadczynność tarczycy
Niedoczynność tarczycy

2.
2.
Zmiany wielko
Zmiany wielko
ś
ś
ci i
ci i
struktury oraz po
struktury oraz po
ł
ł
o
o
ż
ż
enia
enia
gruczo
gruczo
ł
ł
u
u
- Uogólnione powiększenie tarczycy (wole
proste i miąższowe)
- Guzek lub guzki w obrębie tarczycy (wole
guzkowe)
- Niedorozwój (aplazja całej tarczycy lub
jednego płata)
- Nietypowa lokalizacja gruczołu (wole
zamostkowe i językowe)
Mogą one występować oddzielnie lub łącznie –
czyli nie każda nadczynność lub niedoczynność
tarczycy musi przebiegać z wolem i nie każde
powiększenie tarczycy lub guzek muszą
powodować zaburzenia jej czynności.

Nadczynność gruczołu
tarczowego (łac. hyperthyreosis)
– polega na zwiększonym
wydzielaniu hormonów tarczowych,
spowodowanych nadmiernym
pobudzeniem gruczołu przez czynnik
tyreotropowy lub jego samoistnym
gruczolakowatym przerostem.

Etiologia
Etiologia
nadczynności
nadczynności
:
:
1.
Schorzenia związane z nadprodukcją
hormonów przez tarczycę:
- Choroba Gravesa – Basedowa(wole rozlane
nadczynne)
- Gruczolak nadczynny
- Wole guzkowe nadczynne
- Nadczynność wywołana podawaniem jodu
2.
Schorzenia związane z nadprodukcją
hormonów tarczycy poza gruczołem
tarczowym:
-
Wole jajnikowe
- Hormonalnie czynne przerzuty raka tarczycy

Etiologia
Etiologia
nadczynności
nadczynności
:
:
3.
Schorzenia związane z niszczeniem
tkanek tarczycy i uwalnianiem
zmagazynowanych hormonów:
- Podostre zapalenie tarczycy
- Bezbolesne zapalenie tarczycy (poporodowe)
- Nadczynność wywołana podawaniem
amiodaronu
4.
Schorzenia związane z nadmiarem
egzogennych hormonów tarczycy:
- Jatrogenna nadczynność tarczycy.

OBJAWY NADCZYNNOŚCI
OBJAWY NADCZYNNOŚCI
nasilona kalorigeneza (subiektywne uczucie
gorąca),
objawy osłabienia, nerwowości lub niepokoju,
czasem bezsenność,
przewaga procesów katabolicznych
(zmniejszenia masy ciała mimo zwiększonego
apetytu, osłabienie siły mięśniowej),
pobudzenie współczulnego układu
nerwowego (tachykardia, migotanie
przedsionków, częstszy rytm wypróżnień),

OBJAWY NADCZYNNOŚCI
OBJAWY NADCZYNNOŚCI
ciepła, wilgotna skóra, błyszczące oczy,
wzmożone łaknienie (wilczy apetyt),
oftalmopatia Gravesa – Basedowa (wytrzeszcz),
powiększenie gruczołu tarczowego,
zmniejszenie płodności z powodu cykli
miesiączkowych bezowulacyjnych,
u mężczyzn występuje osłabienie popędu
płciowego oraz bolesne powiększenie gruczołów
piersiowych,
rzadziej występują zaburzenia osobowości i
osłabienie koncentracji.

OBJAWY NADCZYNNOŚCI
OBJAWY NADCZYNNOŚCI
Innymi objawami mogącymi wskazywać
na nadczynność tarczycy są:
duszność,
osteoporoza,
zaburzenia rytmu serca (migotanie
przedsionków, tachykardia),
duża amplituda ciśnienia (niewielki
wzrost wartości ciśnienia skurczowego i
spadek rozkurczowego),
niewydolność serca,
u osób chorych na cukrzycę występuje
pogorszenie kontroli choroby.

CHOROBA GRAVESA-
CHOROBA GRAVESA-
BASEDOWA
BASEDOWA
Choroba jest spowodowana
zaburzeniem czynności układu
immunologicznego.
Występuje defekt limfocytów Ts,
które w prawidłowych warunkach
hamują limfocyty Th przed
pobudzaniem limfocytów B i
produkcją przeciwciał.

CHOROBA GRAVESA-
CHOROBA GRAVESA-
BASEDOWA
BASEDOWA
We krwi chorych znajduje się
przeciwciało
TSH-R
wiążące się z
tarczycowymi receptorami dla
TSH
.
Efekt jego działania jest dłuższy i
silniejszy niż samego TSH
Powoduje to nasilony rozrost
komórek tarczycy i zwiększoną
syntezę i uwalnianie hormonów.

CHOROBA GRAVESA-
CHOROBA GRAVESA-
BASEDOWA
BASEDOWA
Triada merseburska:
-
powiększenie gruczołu tarczowego
-
przyspieszenie czynności serca
-
wytrzeszcz gałek ocznych

CHOROBA GRAVESA-
CHOROBA GRAVESA-
BASEDOWA
BASEDOWA
Występują objawy
oftalmopatii:
-
Zmiany nienaciekowe
(najczęściej):
połysk gałek ocznych
(spowodowane nadmiernym
uwilgotnieniem powierzchni oczu),
poszerzenie szpary oczu
(uniesienie górnej powieki)

CHOROBA GRAVESA-
CHOROBA GRAVESA-
BASEDOWA
BASEDOWA
-
Zmiany naciekowe
:
obejmują tkankę pozagałkową,
powieki, mięśnie zewnętrzne oczu,
utrzymują się długo, są przeważnie
symetryczne,
Występuje naciek limfocytarny z
nagromadzeniem mukopolisacharydów
w tkance tłuszczowej oczodołów.

CHOROBA GRAVESA-
CHOROBA GRAVESA-
BASEDOWA
BASEDOWA
Obrzęk przedgoleniowy:
Występuje u około 5% pacjentów z
chorobą G-B.
Są to dobrze odgraniczone nacieki,
wznoszące się ponad powierzchnię
zdrowej skóry.
Obrzęk może powodować utrudnienia w
odpływie chłonki ze stóp.
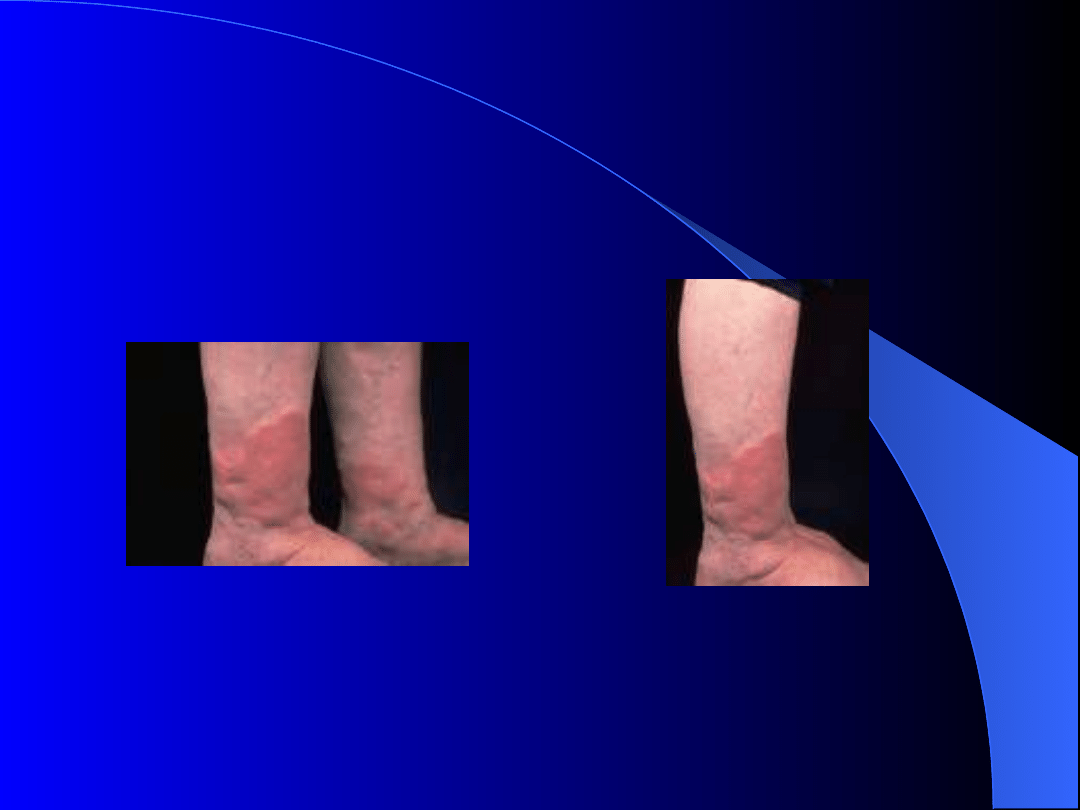
Obrzęk przedgoleniowy
Obrzęk przedgoleniowy

PRZEŁOM TARCZYCOWY
PRZEŁOM TARCZYCOWY
-Jest to stan zagrożenia życia spowodowany
nagłym wzrostem metabolizmu na skutek
zaostrzenia nadczynności tarczycy (u
chorych z chorobą Basedowa lub
autonomiczną nadczynnością tarczycy)
-Stanowi najgroźniejsze powikłanie, jakie
może się rozwinąć w przebiegu
nadczynności tarczycy.
-Przełom tarczycowy jest oznaką
nietolerancji ustroju wobec wzmożonej
aktywności hormonów tarczycy.

PRZEŁOM TARCZYCOWY
PRZEŁOM TARCZYCOWY
Etiopatogeneza:
-nagłe odstawienie leków
tyreostatycznych u chorych leczonych z
powodu nadczynności tarczycy,
-zadziałaniem bodźców stresotwórczych
(infekcja, stres psychiczny lub fizyczny)
u chorych z hipertyreozą,
-podaniem radiologicznych substancji
cieniujących zawierających jod.

PRZEŁOM TARCZYCOWY
PRZEŁOM TARCZYCOWY
Obraz kliniczny jest następstwem działania
hormonów tarczycy (uwalnianych w dużym
nadmiarze) na:
-przemianę
materii:
hipermetabolizm,
hipertermia,
hiperglikemia,
hipocholesterolemia,
-układ krążenia: tachykardia,
-autonomiczny układ nerwowy: biegunki, poty,
-oun: pobudzenie psychoruchowe, psychoza.

NIEDOCZYNNOŚĆ
NIEDOCZYNNOŚĆ
GRUCZOŁU TARCZOWEGO
GRUCZOŁU TARCZOWEGO
Hipotyreoza jest następstwem
bezwzględnego lub względnego
niedoboru hormonów gruczołu
tarczowego.
Zmniejszone wydzielanie hormonów
przez gruczoł wywołuje
ogólnoustrojową przewlekłą chorobę,
której końcowym etapem jest obrzęk
śluzowaty.

NIEDOCZYNNOŚĆ
NIEDOCZYNNOŚĆ
GRUCZOŁU TARCZOWEGO
GRUCZOŁU TARCZOWEGO
Niedoczynność tarczycy może być
spowodowana
niedorozwojem,
uszkodzeniem
gruczołu
lub
niewydolnością
przysadki
z
niedoborem hormonu tyreotropowego.
Najczęściej
jest
spowodowana
niedoborem jodu w organizmie.

PRZYCZYNY
PRZYCZYNY
NIEDOCZYNNOŚCI TARCZYCY
NIEDOCZYNNOŚCI TARCZYCY
U NOWORODKÓW I MAŁYCH
U NOWORODKÓW I MAŁYCH
DZIECI
DZIECI
Pierwotne:
-wrodzony brak lub dystrofia gruczołu
tarczowego,
-znaczny niedobór jodu,
-wrodzone defekty syntezy hormonów
gruczołu tarczowego T3 i T4.
Wtórne:
- defekt syntezy i wydzielania hormonu
tyreotropowego przysadki.

NIEDOCZYNNOŚĆ
NIEDOCZYNNOŚĆ
GRUCZOŁU TARCZOWEGO
GRUCZOŁU TARCZOWEGO
U DOROSŁYCH:
U DOROSŁYCH:
Pierwotna:
-w następstwie tyreoidektomii,
-po radioterapii tarczycy z powodu choroby
Gravesa-Basedowa,
-po leczeniu jodem radioaktywnym,
-po leczeniu tyreostatykami,
-często jako następstwo choroby Hashimoto.
Wtórna (brak TSH):
-operacja przysadki,
-zniszczenie przysadki (zespół Sheehana),
Trzeciorzędowa:
-uszkodzenie podwzgórza (brak TRH),
-obwodowa oporność na działanie T4 oraz (lub)
T3.

OBJAWY NIEDOCZYNNOŚCI
OBJAWY NIEDOCZYNNOŚCI
obniżenie przemiany materii (obniżona
temperatura ciała i uczucie chłodu),
zmniejszenie katabolicznych przemian
cholesterolu,
sucha, zgrubiała skóra z łuszczącym się
naskórkiem,
włosy stają się suche, łamliwe, łatwo
wypadają,
obrzęk śluzowaty,

OBJAWY NIEDOCZYNNOŚCI
OBJAWY NIEDOCZYNNOŚCI
obrzęk powiek i wokół oczodołów –
powoduje zwężenie szpar powiekowych,
bradykardia, zmniejszenie pojemności
minutowej serca,
osłabienie,
zaburzenie czynności ośrodkowego układu
nerwowego (otępienie, depresja,
spowolnienie, senność, upośledzenie
pamięci),
wzrost masy ciała (zatrzymanie płynów),
zaparcia.

KRETYNIZM
KRETYNIZM
(MATOŁECTWO)
(MATOŁECTWO)
-Jest
to
zaburzenie
rozwojowe
spowodowane
brakiem
hormonów
tarczycy, wynikającym ze znacznego
niedoboru jodu lub niedoczynności (albo
braku) samego narządu.
-Prowadzi do zmian w ośrodkowym
układzie
nerwowym(upośledzenie
umysłowe), w kościach (niski wzrost) i
innych narządach organizmu.

KRETYNIZM
KRETYNIZM
(MATOŁECTWO)
(MATOŁECTWO)
-Charakteryzuje
się
głębokim
niedorozwojem
umysłowym,
karłowatością,
upośledzonym
słuchem, zniekształceniem rysów
twarzy i wolem tarczycowym.
-Niedobór jodu w wodzie na niektórych
terenach może się przejawiać tzw.
kretynizmem endemicznym.
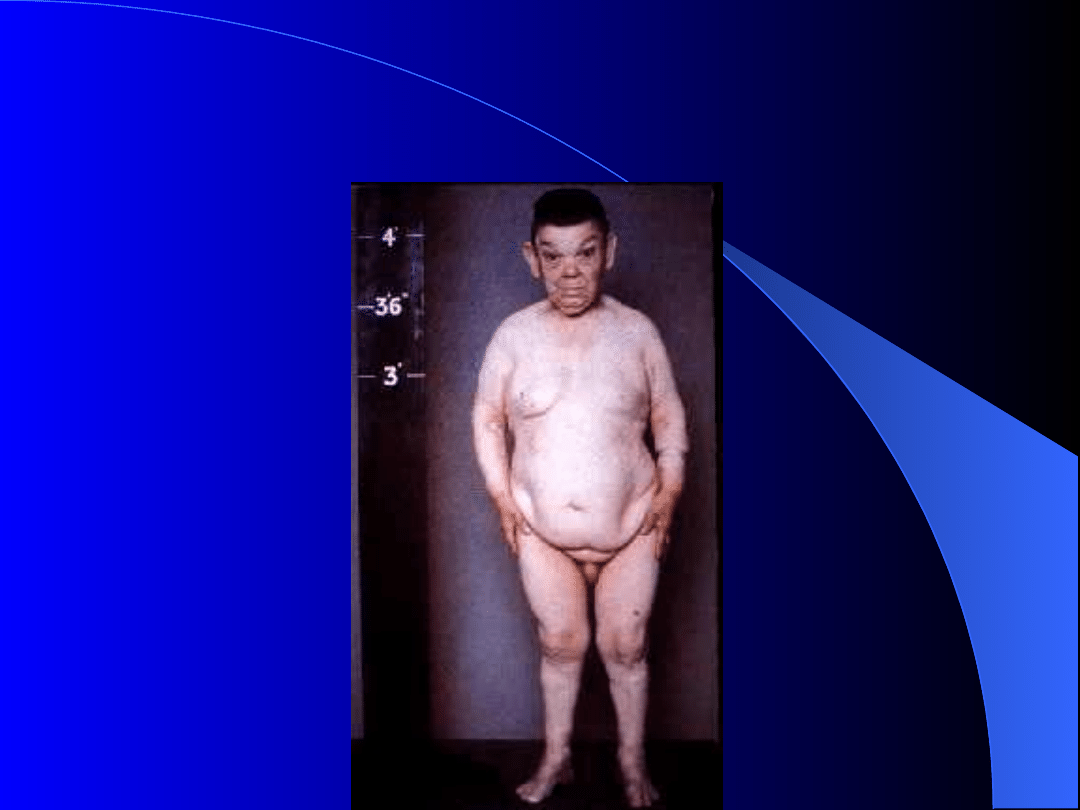
KRETYNIZM
KRETYNIZM
(MATOŁECTWO)
(MATOŁECTWO)

OBRZĘK ŚLUZOWATY
OBRZĘK ŚLUZOWATY
(
(
MYXOEDEMA
MYXOEDEMA
)
)
Występuje w zaawansowanej niewydolności
tarczycy.
Zaburzenia sprowadzają się do następstw
ogólnego stłumienia procesów przemiany
materii.
W tkance podskórnej dochodzi do spadku
degradacji glikozaminoglikanów i do ich
gromadzenia –powstaje twardy obrzęk
tkanki podskórnej.
Zaburzony metabolizm mięśni powoduje ich
skurcz.

CHOROBA HASHIMOTO
CHOROBA HASHIMOTO
Choroba z autoimmunizacji
.
Jest to przewlekłe limfocytarne zapalenie
tarczycy
charakteryzujące się podwyższonym
mianem przeciwciał przeciwko
tyreoperoksydazie i tyreoglobulinie.
W następstwie stopniowego niszczenia
miąższu tarczycy choroba Hashimoto
doprowadza do trwałej niedoczynności
tarczycy.

CHOROBA HASHIMOTO
CHOROBA HASHIMOTO
Jest to najczęstsza przyczyna zapalenia
tarczycy i jedna z najczęstszych przyczyn
wola, czyli powiększenia gruczołu
tarczowego.
Występowanie choroby Hashimoto jest
związane z innymi chorobami
autoimmunologicznymi: układowym
toczniem rumieniowatym, reumatoidalnym
zapaleniem stawów, niedokrwistością
złośliwą czy cukrzycą.

EUTYREOZA
Jest to stan fizjologiczny organizmu.
Hormony tarczycy działają anabolicznie.
Stymulują
biosyntezę
białka
przez
bezpośrednie zwiększenie syntezy mRNA.
Podobnie
wpływają
na
przemianę
węglowodanową i lipidową. Mają również
zasadniczy wpływ na przemianę materii.

HIPERTYREOZA
Jest to stan, w którym występuje nadmiar
hormonów tarczycy.
Mają one działanie kataboliczne. Przemiana
materii jest nadmiernie podwyższona, co
prowadzi do nasilonego spalania
węglowodanów, tłuszczów i białek.
Hipertyreoza
może
być
spowodowana
nadmierną produkcją TSH przez przysadkę i
stymulacją tarczycy lub też sama tarczyca
może
produkować
nadmierne
ilości
hormonów (gruczolak toksyczny).

HIPOTYREOZA
Jest stanem, w którym występuje niedobór
hormonów tarczycy.
Prowadzi
to
do
znacznego
obniżenia
podstawowej przemiany materii.
Następuje
spowolnienie
psychiczne
i
fizyczne, zwiększa się wrażliwość na zimno,
zmniejsza potliwość.
Pojawia
się
otyłość
oraz
obrzęki
spowodowane
gromadzeniem
glikozaminoglikanów i wody. W ciężkich
przypadkach
niedoczynności
tarczycy
dochodzi do śpiączki i śmierci.

KORA NADNERCZY
KORA NADNERCZY
Jest narządem niezbędnym dla życia
organizmu. Brak substytucji hormonów
kory po jej usunięciu jest przyczyną
śmierci.
Są to hormony steroidowe, przy czym każda
warstwa kory wytwarza ich inny rodzaj.

WYDZIELANIE
WYDZIELANIE
Wydzielanie glikokortykosterydów
podlega regulacji typowego
ujemnego
sprzężenia zwrotnego.
Duże stężenie glikokortysteroidów jest
przyczyną zahamowania wydzielania
CRH (kortykoliberyny) z podwzgórza,
co z kolei hamuje wydzielanie ACTH
(adrenokortykotropiny) z przysadki i
wydzielanie hormonów kory nadnerczy.

HORMONY KORY
HORMONY KORY
NADNERCZY
NADNERCZY
Glikokortykoidy
(syntetyzowane
są
w
komórkach warstwy siatkowatej i pasmowatej),
najważniejszy jest kortyzol (hydrokortyzon)
oraz kortykosteron.
Mineralokortykoidy syntetyzowane są w
warstwie kłębkowatej) - aldosteron i
dezoksykortykosteron.
Hormony androgenne (warstwa pasmowata i
siatkowata)
–
dehydroepiandrosteron,
androstendion oraz testosteron.

GLIKOKORTYKOSTEROIDY
GLIKOKORTYKOSTEROIDY
WPŁYW NA ORGANIZM:
Przemiana węglowodanowa:
-pobudzenie syntezy glukozy z kwasu
pirogronowego i CO2,
-nasilają glukoneogenezę (z aminokwasów i
kwasów tłuszczowych),
-w tkankach dochodzi do zmniejszonego zużycia
węglowodanów (zahamowanie
wewnątrzkomórkowego spalania glukozy i
gromadzenie jej w postaci glikogenu).
-zwiększają glikemię i obniżają próg nerkowy dla
glukozy, bywają przyczyną cukrzycy steroidowej.

GLIKOKORTYKOSTEROIDY
GLIKOKORTYKOSTEROIDY
Przemiana białkowa:
-duże dawki wzmagają rozpad i hamują
syntezę białka,
-w hiperkortyzolemii powodują stopniowy
zanik i osłabienie mięśni, osteoporozę.
Przemiana lipidowa:
-zwiększenie lipolizy triglicerydów,
-zwiększenie lipogenezy z redystrybucją
tkanki tłuszczowej (na kark, twarz, tułowie),

GLIKOKORTYKOSTEROIDY
GLIKOKORTYKOSTEROIDY
Działanie przeciwzapalne:
-hamują fagocytozę przez stabilizację błon
otaczających lizosomy,
-hamują marginację i migrację leukocytów,
-zmniejszają przepuszczalność naczyń
(hamują powstawanie wysięku zapalnego),
-hamują rozrost fibroblastów (gojenie ran),
-powodują limfopenię.

HIPERKORTYZOLIZM
HIPERKORTYZOLIZM
Choroba spowodowana jest
nadmiernym wydzielaniem
kortykosterydów
– hormonów
produkowanych przez korę nadnerczy.

Hiperkortyzolizm pierwotny
Hiperkortyzolizm pierwotny
ZESPÓŁ CUSHINGA
ZESPÓŁ CUSHINGA
PRZYCZYNA LEŻY W
NADNERCZACH!
Jest to stan hiperkortyzolemii
spowodowanej nadmiarem kortykoidów
bez zwiększonego stężenia ACTH.
Jest następstwem łagodnych lub złośliwych
nowotworów kory nadnerczy (gruczolak
hormonalnie czynny lub rak kory
nadnerczy).
Cechą charakterystyczną jest zmniejszenie
wydzielania ACTH.
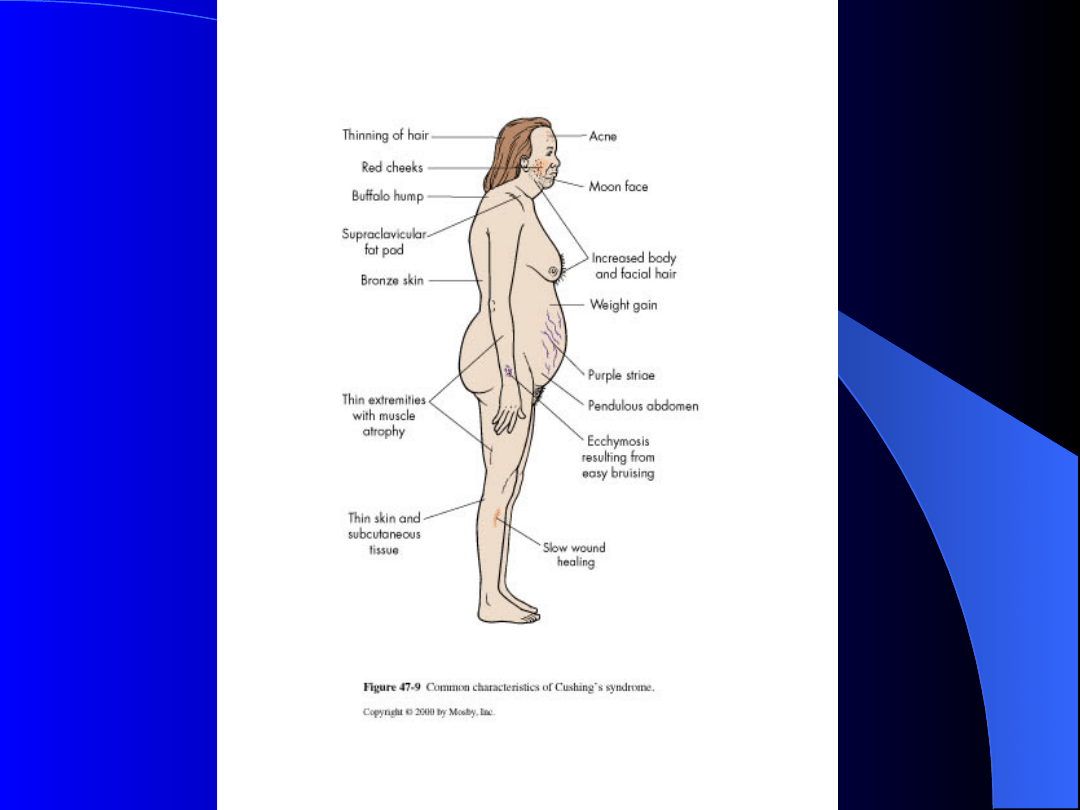
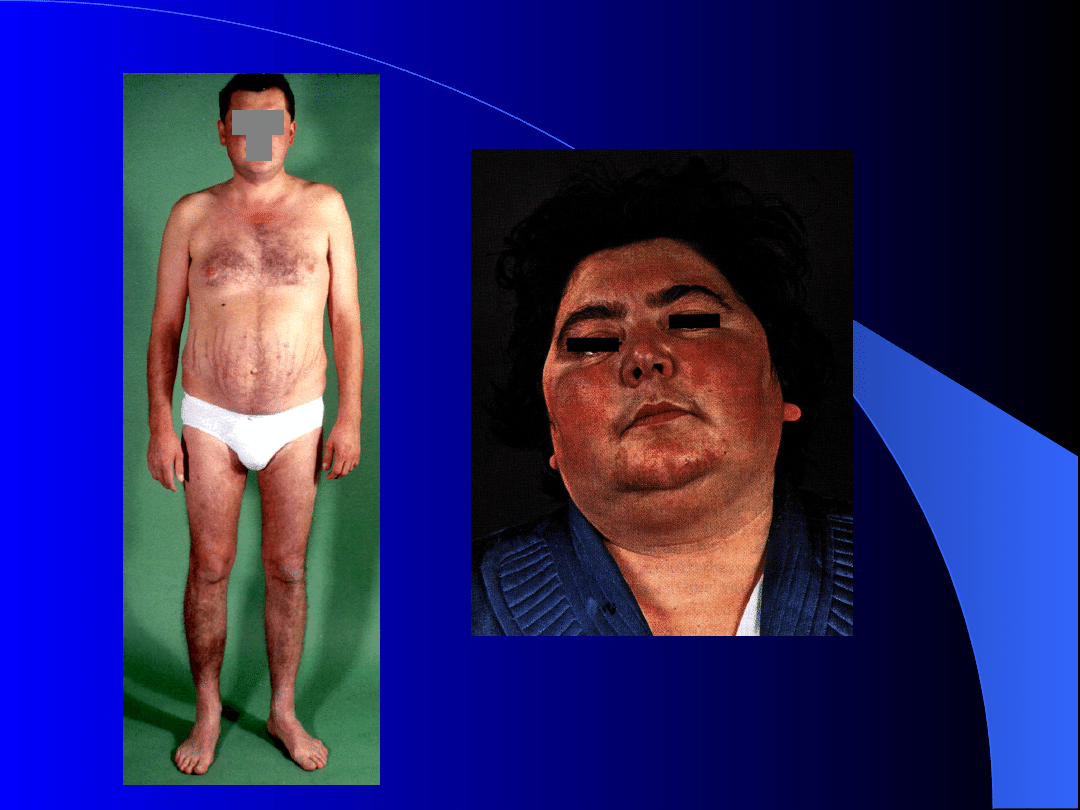

Zespół Cushinga – objawy
Zespół Cushinga – objawy
- otyłość centralna (tułów, kark – „kark
bawoli”, twarz),
- zaniki mięśni, osłabienie siły mięśniowej,
- zaniki skóry – skóra cienka, łatwe
tworzenie krwawych podbiegnięć, rozstępy
skórne,
- nadciśnienie tętnicze,
- osteoporoza,
- zaburzenia psychiczne,
- zaburzenia miesiączki,
- wirylizacja (owłosienie typu męskiego u
kobiet, łysienie).

Hiperkortyzolizm wtórny
Hiperkortyzolizm wtórny
–
–
CHOROBA CUSHINGA
CHOROBA CUSHINGA
PRZYCZYNA LEŻY POZA
NADNERCZAMI!
Jest trwałą ACTH-zależną
hiperkortyzolemią wywołaną gruczolakiem
przedniego płata przysadki wydzielającym
ACTH.
Postać trzeciorzędowa – zwiększenie
wydzielania CRH.
Cechą charakterystyczną jest podwyższone
wydzielanie ACTH.

KLINICZNE OBJAWY
KLINICZNE OBJAWY
Przyrost masy ciała z redystrybucją tkanki
tłuszczowej, hipercholesterolemia, skłonność do
miażdżycy,
Cukrzyca steroidowa (nie reagująca na leczenie
insuliną), hiperglikemia, cukromocz,
Zanik tkanki mięśniowej,
Zwiększenie ilości krwinek czerwonych,
leukocytoza z limfopenią i eozynopenią,
Nadciśnienie (zatrzymanie sodu –
hiperkortyzolizmowi często towarzyszy
wydzielanie mineralokortykoidów).

MINERALOKORTYKOSTEROI
MINERALOKORTYKOSTEROI
DY
DY
Głównymi hormonami są:
-aldosteron,
-11-dezoksykortykosteron,
-18-hydroksy-
dezoksykortykosteron.

MINERALOKORTYKOSTEROI
MINERALOKORTYKOSTEROI
DY
DY
WPŁYW NA ORGANIZM:
Wpływają na transport jonów w
komórkach nabłonkowych częściach
dalszych kanalików nerkowych.
-zwiększają resorpcję zwrotną jonów
sodowych wraz z równoczesnym
wydalaniem jonów potasu i wodoru.

WYDZIELANIE
WYDZIELANIE
MINERALAKORTYKOIDÓW
MINERALAKORTYKOIDÓW
aldosteron – kontrola wydzielania:
stymulacja wydzielania:
- układ renina – angiotensyna –
aldosteron,
- słabiej potas i ACTH,
hamowanie wydzielania:
- przedsionkowy czynnik natriuretyczny,
- somatostatyna.

Na+, RR
angiotensynogen
sekrecja reniny
angiotensyna I
angiotensyna II
skurcz
Nerki:
Nadnercza:
Przysadka:
OUN:
obwodowych
GFR
stymulacja
stymulacja
stymulacja
naczyń
resorpcja Na+
sekrecji
sekrecji
ośrodka
krwionośnych
ukrwienie nerki aldosteronu
wazopresyny
pragnienia
wzrost objętości ECF
nasilenie przepływu krwi przez nerki
Układ RAA
Układ RAA

HIPERALDOSTERONIZM
HIPERALDOSTERONIZM
Zespół objawów klinicznych wiążący
się z nadmierną produkcją
aldosteronu.
Jeśli stan ten jest spowodowany
przyczynami nadnerczowymi
mówimy o
hiperaldosteronizmie pierwotnym,
Jeśli stan ten jest wywołany
przyczynami
pozanadnerczowymi
jest to
hiperaldosteronizm wtórny.

Hiperaldosteronizm pierwotny –
Hiperaldosteronizm pierwotny –
Zespół Conna
Zespół Conna
Przyczyną choroby są gruczolaki kory
nadnerczy lub rozrost warstwy kłębkowatej.
Objawy kliniczne:
-nadciśnienie tętnicze (wysokie ciśnienie
rozkurczowe),
-hipokalemia (ogólne osłabienie, upośledzona
siła mięśni szkieletowych, gładkich, serca),
-hipernatremia (zwiększona objętość krwi
krążącej, polidypsja, poliuria),
-objawy tężyczkowe (alkaloza zmniejsza
stężenie zjonizowanego wapnia).

Hiperaldosteronizm wtórny
Hiperaldosteronizm wtórny
Nadmierne wydzielanie
aldosteronu jest wynikiem
nadmiernego pobudzenia kory
nadnerczy przez układ renina-
angiotensyna-aldosteron.

Hiperaldosteronizm wtórny
Hiperaldosteronizm wtórny
Występowanie:
-stany chorobowe przebiegające z
niedokrwieniem nerek,
-zmniejszeniem łożyska naczyniowego,
-szczególną postacią są nowotwory
wydzielające reninę (nowotwory wywodzące
się z komórek aparatu przykłębuszkowego
lub ektopowo wydzielające reninę).
-zespół Barttera – osłabiona wrażliwość
układu naczyniowego prowadzi do
wyrównawczego wzmożonego wytwarzania
reniny.

HORMONY ANDROGENNE
HORMONY ANDROGENNE
Głównymi hormonami są:
dehydroepiandrosteron
androstendion
testosteron

HORMONY
HORMONY
ANDROGENNE
ANDROGENNE
Wpływ na organizm:
-hormony androgenne nasilają procesy
anaboliczne przemiany białkowej (zwłaszcza
w stosunku do tkanki chrzęstnej i macierzy
kości),
-u dziewcząt po okresie pokwitania oraz u
kobiet są powodem rozwoju męskiej budowy
ciała oraz hirsutyzmu,
-u chłopców w życiu pozapłodowym
powodują przedwczesny i nadmierny rozwój
narządów płciowych zewnętrznych,

HORMONY ANDROGENNE
HORMONY ANDROGENNE
Wpływ na organizm:
-nadmiar androgenów powoduje brak
gonadotropin przysadkowych co
powoduje u kobiet brak rozwoju piersi,
zaburzenia miesiączkowania i
niepłodność, a u mężczyzn niedorozwój
jąder i niepłodność.

NIEDOCZYNNOŚĆ KORY
NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
Zespół objawów wynikających ze
zmniejszonej czynności nadnerczy, która nie
zaspokaja potrzeb organizmu.
Niedoczynność pierwotna –
jest zależna od
zniszczenia nadnercza.
Niedoczynność wtórna
–
jest zależna od
wypadnięcia czynności kortykotropowej
przysadki

PIERWOTNA PRZEWLEKŁA
PIERWOTNA PRZEWLEKŁA
NIEDOCZYNNOŚĆ KORY
NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
Choroba Addisona, cisawica
Przyczyny:
- samoistny zanik nadnerczy (tło auto-
immunologiczne)
- gruźlica nadnerczy,
- guzy nadnerczy,
- amyloidoza nadnerczy,
- pozapalna martwica nadnerczy.

PIERWOTNA PRZEWLEKŁA
PIERWOTNA PRZEWLEKŁA
NIEDOCZYNNOŚĆ KORY
NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
Patofizjologia:
- spadek stężenia sodu i wzrost
stężenia potasu w surowicy,
- odwodnienie,
- spadek ciśnienia krwi (hipotonia
ortostatyczna),

PIERWOTNA PRZEWLEKŁA
PIERWOTNA PRZEWLEKŁA
NIEDOCZYNNOŚĆ KORY
NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
Objawy:
- ogólne osłabienie, adynamia (z zaburzeń
elektrolitowych i zaburzeń przemiany
węglowodanowej),
- bóle mięśni,
- przebarwienie skóry i błon śluzowych
(gromadzenie melaniny),
- brak apetytu, nudności, wymioty, zaparcia na
przemian z biegunkami,
- odwodnienie (brak aldosteronu),
- utrata wagi ciała,
- hipocholesterolemia,

PIERWOTNA PRZEWLEKŁA
PIERWOTNA PRZEWLEKŁA
NIEDOCZYNNOŚĆ KORY
NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
- niedokrwistość, skłonność do
leukopenii, eozynofilii i limfocytozy,
- zawroty głowy, utrata przytomności,
- spowolnienie, ociężałość umysłowa,
-niskie ciśnienie(deficyt sodu; niedobór
kortyzolu nie zezwala na działanie
obkurczające noradrenaliny na tętniczki
i naczynia włosowate),
- hiperkaliemia.

PIERWOTNA PRZEWLEKŁA
PIERWOTNA PRZEWLEKŁA
NIEDOCZYNNOŚĆ KORY
NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
Pod wpływem nasłonecznienia, urazu,
operacji, poronienia, zakażenia
dochodzi często do gwałtownego
pogorszenia stanu zdrowia i zagrożenia
życia. Ten bardzo ciężki stan połączony
z biegunkami, wymiotami, gwałtownym
spadkiem ciśnienia i zamroczeniem nosi
nazwę
przełomu nadnerczowego.

WTÓRNA NIEDOCZYNNOŚĆ KORY
WTÓRNA NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
Jest spowodowana upośledzeniem
wydzielania CRH w podwzgórzu lub
ACTH w przednim płacie przysadki:
- operacyjne usunięcie przysadki,
- napromieniowanie przysadki,
- przerzuty nowotworowe,
- zakażenia.

WTÓRNA PRZEWLEKŁA
WTÓRNA PRZEWLEKŁA
NIEDOCZYNNOŚĆ KORY
NIEDOCZYNNOŚĆ KORY
NADNERCZY
NADNERCZY
Jest to stan występujący przy niedoczynności
kortykotropowej przysadki (zespół Sheehana,
choroba Glińskiego-Simmondsa).
Różni się od choroby Addisona lżejszym
przebiegiem, ponieważ mimo braku hormonu
kortykotropowego istnieje tzw. podstawowe
wydzielanie gruczołów dokrewnych
niezależne od hormonów tropowych i
sięgające ok. 20% wydzielania u zdrowych
ludzi.
Różnica kliniczna – brak ACTH i wybitnie
jasne zabarwienie skóry

OSTRA NIEWYDOLNOŚĆ
OSTRA NIEWYDOLNOŚĆ
KORY NADNERCZY
KORY NADNERCZY
Powstaje na skutek szybkiego,
niekiedy błyskawicznego
uszkodzenia kory nadnerczy.
Zespół Waterhouse’a-
Friderichsena

ZESPÓŁ WATERHOUSE’A-
ZESPÓŁ WATERHOUSE’A-
FRIDERICHSENA
FRIDERICHSENA
Jest to krwotoczna martwica nadnerczy
wywołana posocznicą, najczęściej
meningokokową.
Rozwija się u dzieci, przebiega z zaburzeniem
świadomości.
W skórze zdarzają się punktowe lub nieco
większe plamiste podbiegnięcia krwawe.
Płyn mózgowo-rdzeniowy jest ropny.
We krwi obwodowej występuje znaczna
leukocytoza.
W przebiegu choroby często rozwija się DIC.

RDZEŃ NADNERCZY
RDZEŃ NADNERCZY
Hormony rdzenia:
-adrenalina,
-noradrenalina,
-dopamina.

GUZ CHROMOCHŁONNY
GUZ CHROMOCHŁONNY
Jest to nowotwór wywodzący się z
rdzenia nadnerczy lub tkanki
chromochłonnej pozanadnerczowej,
wydzielający katecholaminy (dopaminę,
noradrenalinę i adrenalinę).
Występuje u ok. 0,1-0,5% wszystkich
chorych na nadciśnienie tętnicze.
Jest to jedna z nielicznych
uleczalnych przyczyn nadciśnienia
tętniczego.

GUZ CHROMOCHŁONNY
GUZ CHROMOCHŁONNY
Może pojawić się w każdym wieku najczęściej
jednak pojawia się u osób młodych
Nie rozpoznany i nie leczony może doprowadzić
do śmierci. (nie rozpoznany u kobiet w ciąży
jest zwykle przyczyną zgonu matki w trakcie
porodu)
Objawy są wyrazem nadmiernego wytwarzania,
magazynowania i wydzielania katecholamin
przez komórki guza.
Wytwarzana jest albo sama noradrenalina albo
noradrenalina z dodatkiem adrenaliny.
Może wydzielać także inne polipeptydy:
kortykotropinę, somatostatynę, kalcytoninę.

OBJAWY KLINICZNE
OBJAWY KLINICZNE
Objawy :
-nadciśnienie tętnicze (w 60% przypadków ma
charakter utrwalony, w 40%-napadowy).
(najczęściej jest oporne na leczenie farmakologiczne)
-zmniejszenie masy ciała spowodowane nasilonym
katabolizmem,
-niedociśnienie ortostatyczne,
- u połowy chorych: nietolerancja glukozy
spowodowana zahamowaniem wydzielania insuliny
oraz pobudzeniem glukoneogenezy w wątrobie.
Najbardziej typowy obraz kliniczny występuje u
chorego z nadciśnieniem napadowym:
zlewnymi potami,
bólami głowy,
bladością twarzy,
uczuciem niepokoju i drżeniem.

OBJAWY KLINICZNE
OBJAWY KLINICZNE
Czynnikami wyzwalającymi napad
nadciśnienia mogą być:
wysiłek,
ucisk brzucha,
emocje.
Napadowe dolegliwości mogą pojawiać
się w odstępach kilkudniowych lub
kilkutygodniowych.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
Wyszukiwarka
Podobne podstrony:
Zaburzenia hormonalnej regulacji Irek 3 2
zaburzenia hormonalnej regulacji przemiany materii
1 hormonalna regulacja procesów życiowych
Hormonalna regulacja procesów rozwojowych, BIOMEDYKA
Hormonalna regulacja przepływu
Zapłodnienie, przebieg ciąży, jej hormonalna regulacja
HORMONALNA REGULACJA CZYNNOŚCI ORGANIZMU
13 Biochemia Hormonalna regulacja metabolizmu
Zaburzenia wzrostu niezalezne od zaburzen hormonalnych, Medycyna, Pediatria, endokrynologia i diabet
Wpływ zaburzeń hormonalnych na wygląd zewnętrzny, KOSMETOLOGIA (coś co lubię - oderwanie od politolo
KONSPEKT Zaburzenia hormonalnej Nieznany
WPŁYW ZABURZEŃ HORMONALNYCH NA WYGLĄD ZEWNĘTRZNY, Szkoła PSWIS, Anatomia, Hormony
hormonalan regulacja przebiegu ciąży
Oogeneza, fazy cyklu menstruacyjnego, przebieg , hormonalna regulacja cyklu jajnikowego i maciczn
Hormonalna regulacja wzrostu - tkanka waskularna, Hormonalna regulacja wzrostu i rozwoju roślin
zmiany skórne w zaburzeniach hormonalnych, Zmiany skórne w zaburzeniach endokrynologicznych
więcej podobnych podstron