
RETINOPATIA CUKRZYCOWA
1. Czynniki ryzyka niepomyślne rokowniczo
2. Patogeneza
5. Klinicznie znaczący obrzęk plamki
6. Retinopatia cukrzycowa przedproliferacyjna
3. Retinopatia cukrzycowa nieproliferacyjna
4. Makulopatie cukrzycowe
•
ogniskowa
• rozlana
• niedokrwienna
7. Retinopatia cukrzycowa proliferacyjna

Czynniki ryzyka niepomyślne rokowniczo
1. Długi czas trwania cukrzycy
•
Otyłość
•
Hiperlipidemia
2. Zła kontrola metabolizmu
3. Ciąża
4. Nadciśnienie
5. Choroba nerek
6. Inne
•
Palenie papierosów
•
Niedokrwistość
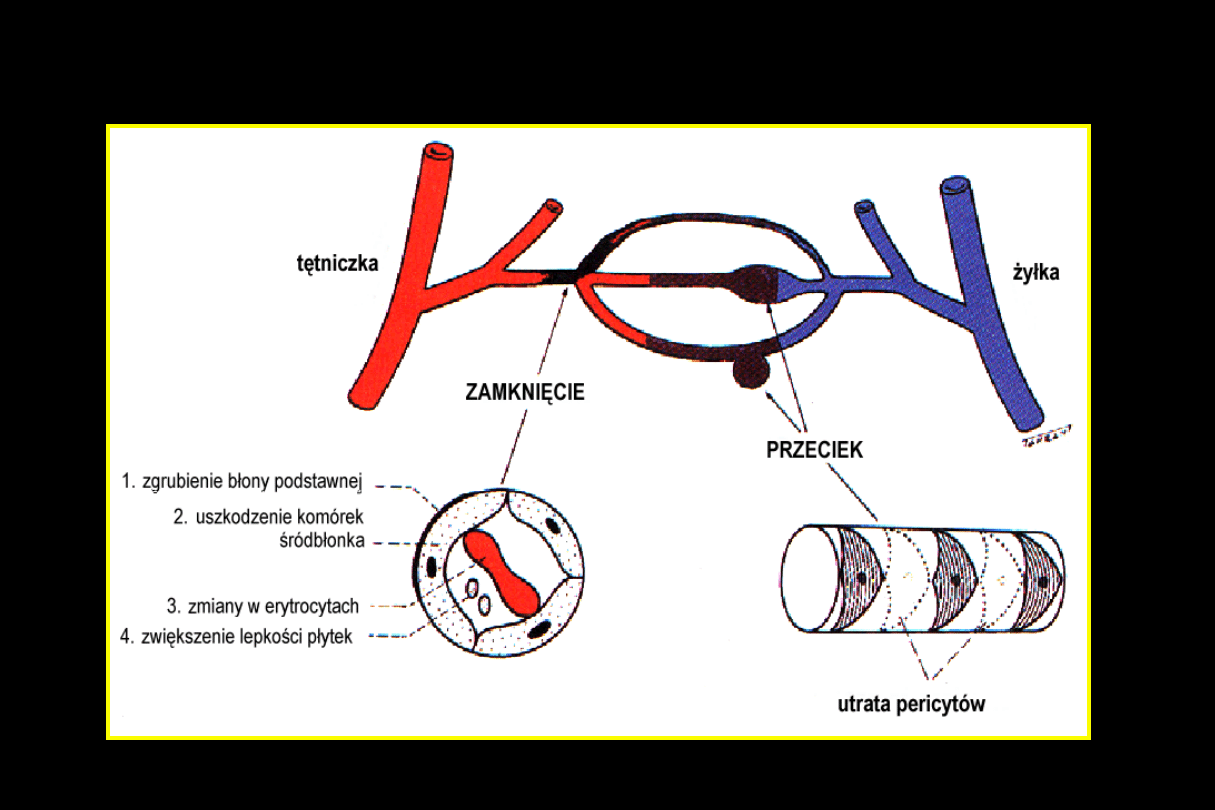
Patogeneza retinopatii cukrzycowej
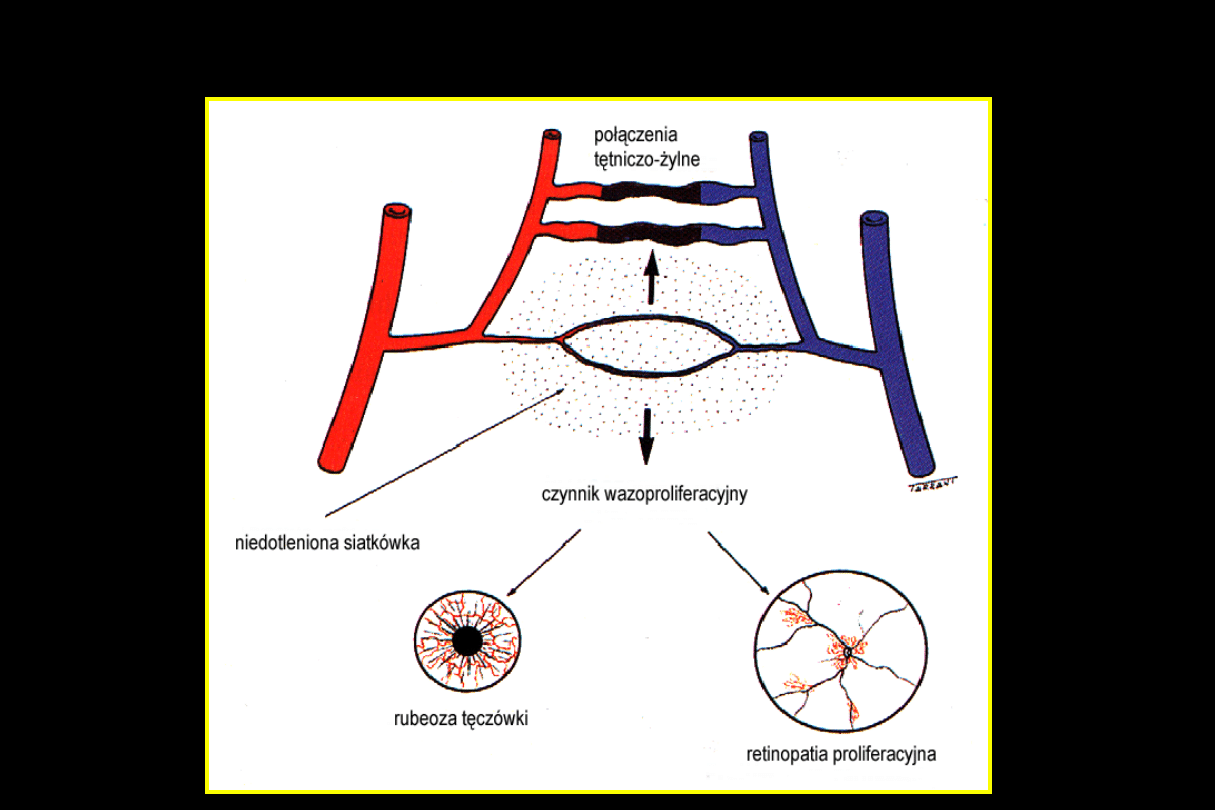
Następstwa niedokrwienia siatkówki
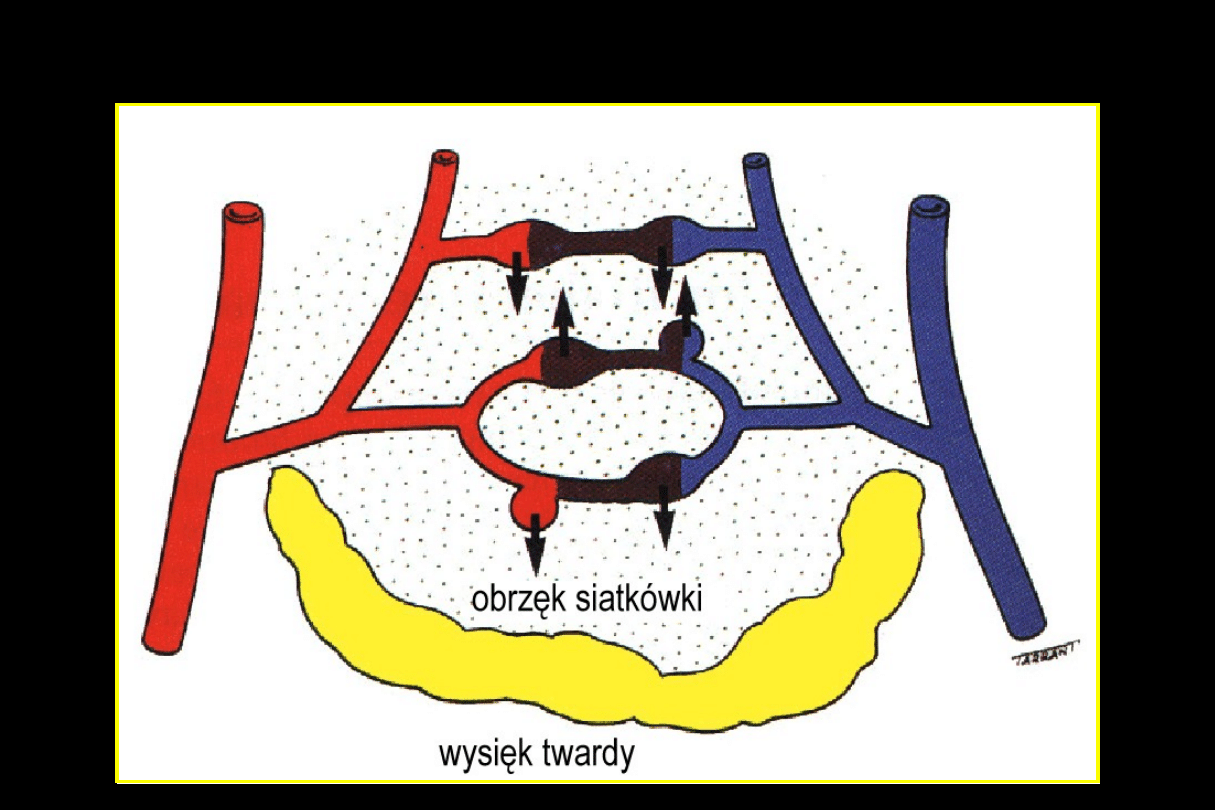
Następstwa przewlekłego przecieku
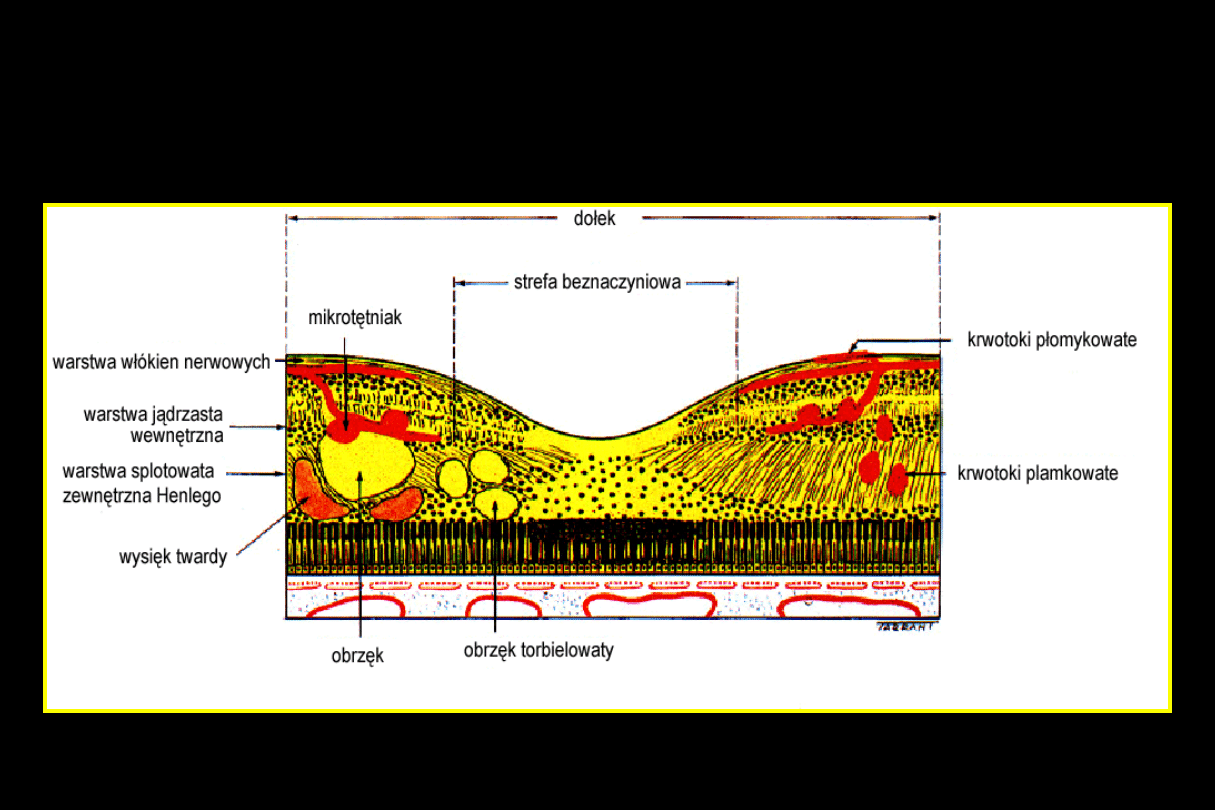
Lokalizacja zmian w retinopatii
cukrzycowej nieproliferacyjnej
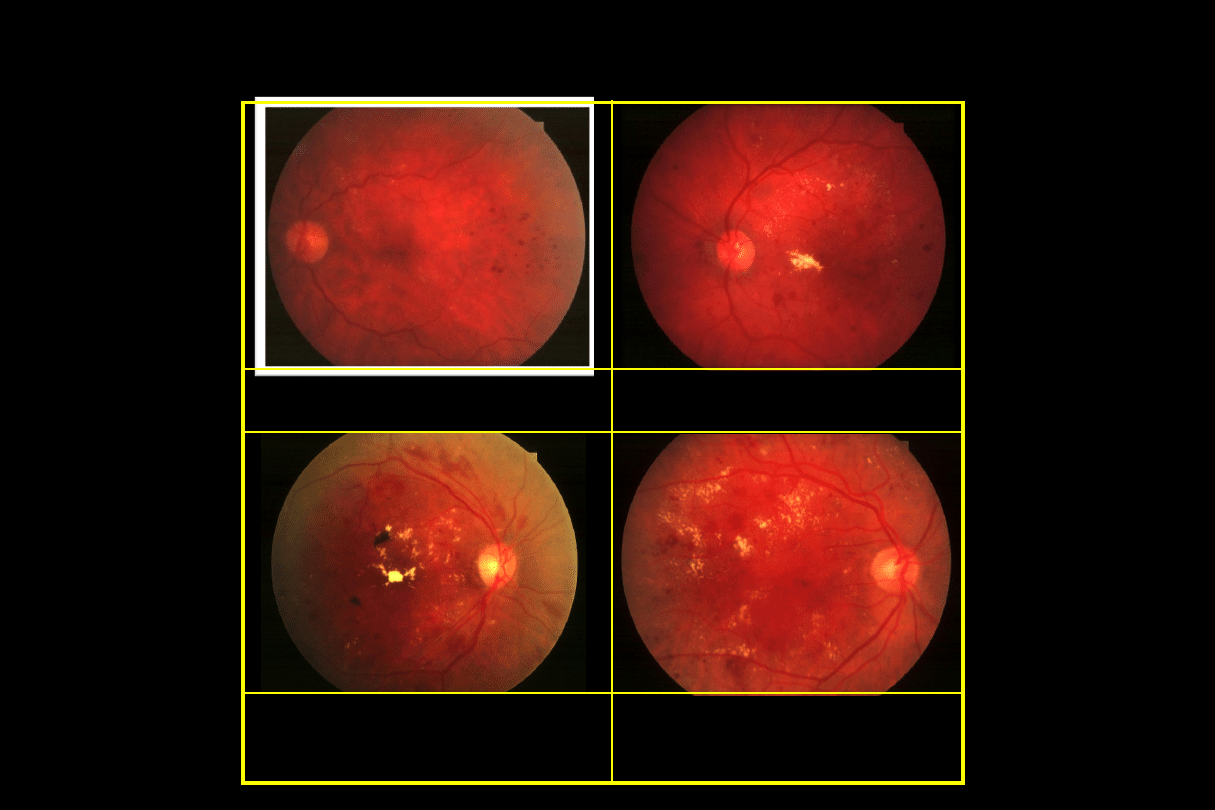
Objawy retinopatii cukrzycowej nieproliferacyjnej
Mikrotętniaki
zwykle
skroniowo od
dołka
Krwotoki śródsiatkówkowe
kształtu kropek i plamek
Wysięki twarde
często
w skupieniach
lub
w kształcie
pierścienia
Obrzęk siatkówki widoczny
jako pogrubienie
w biomikroskopie
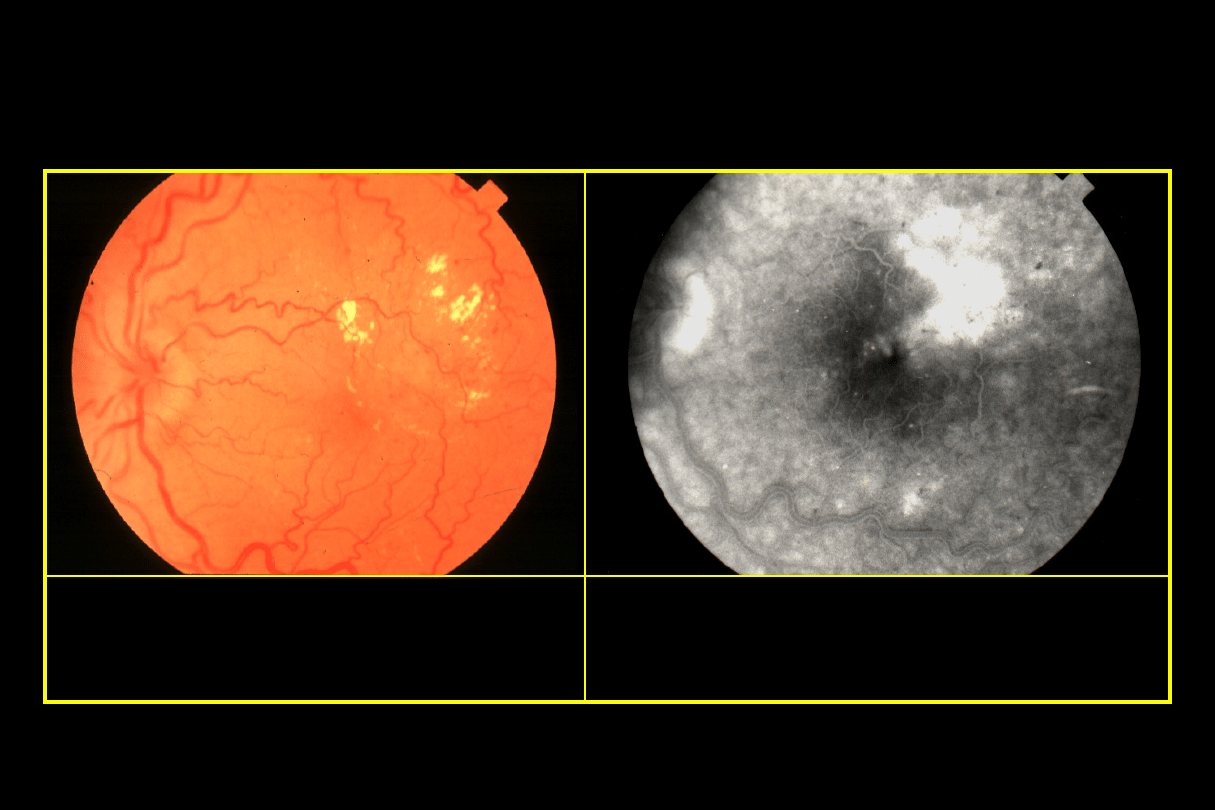
Ogniskowa makulopatia cukrzycowa
•
Ograniczone pogrubienie siatkówki
•
Związane z kompletnym lub
niekompletnym pierścieniem
twardych wysięków
•
Ogniskowy przeciek w FA
•
Ogniskowa fotokoagulacja
•
Dobre rokowanie
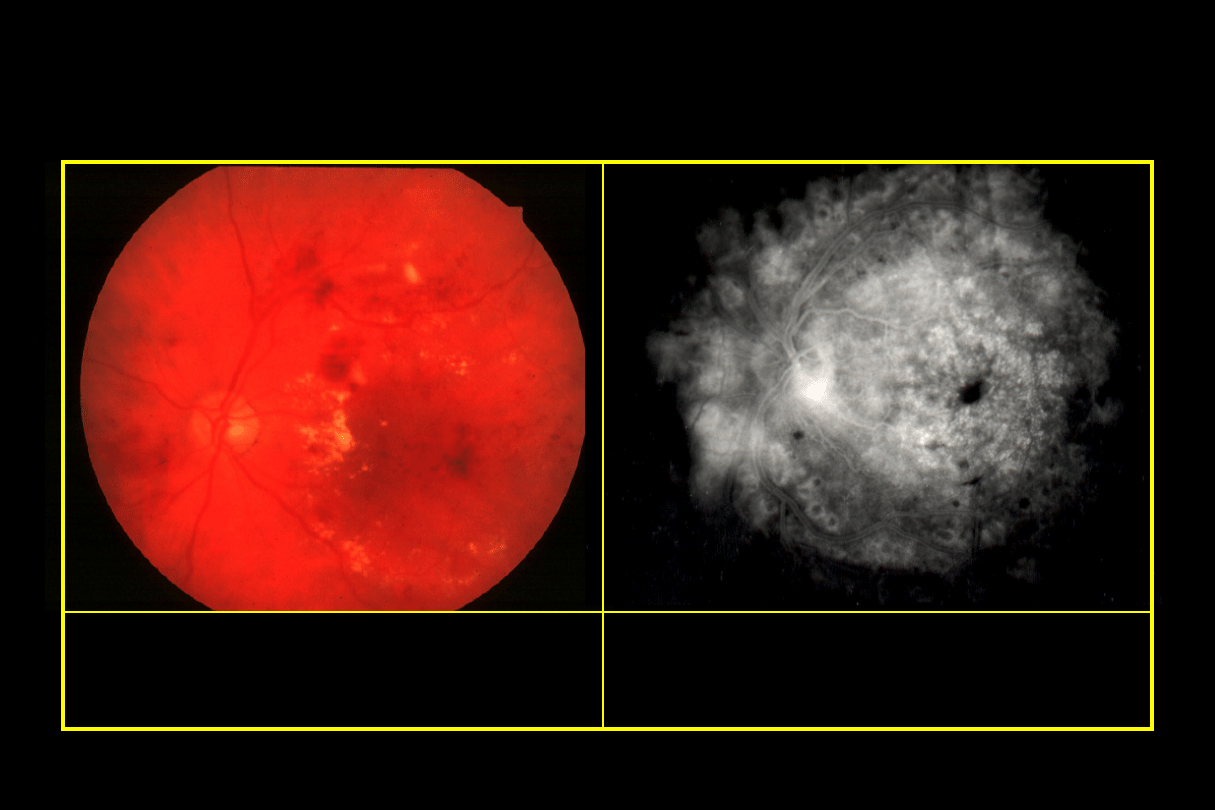
Rozlana makulopatia cukrzycowa
•
Rozlane pogrubienie siatkówki
•
Uogólniony przeciek w FA
•
Ostrożne rokowanie
•
Fotokoagulacja rozsiana (grid)
•
Często torbielowaty obrzęk plamki
•
Zmienne obniżenie ostrości wzroku
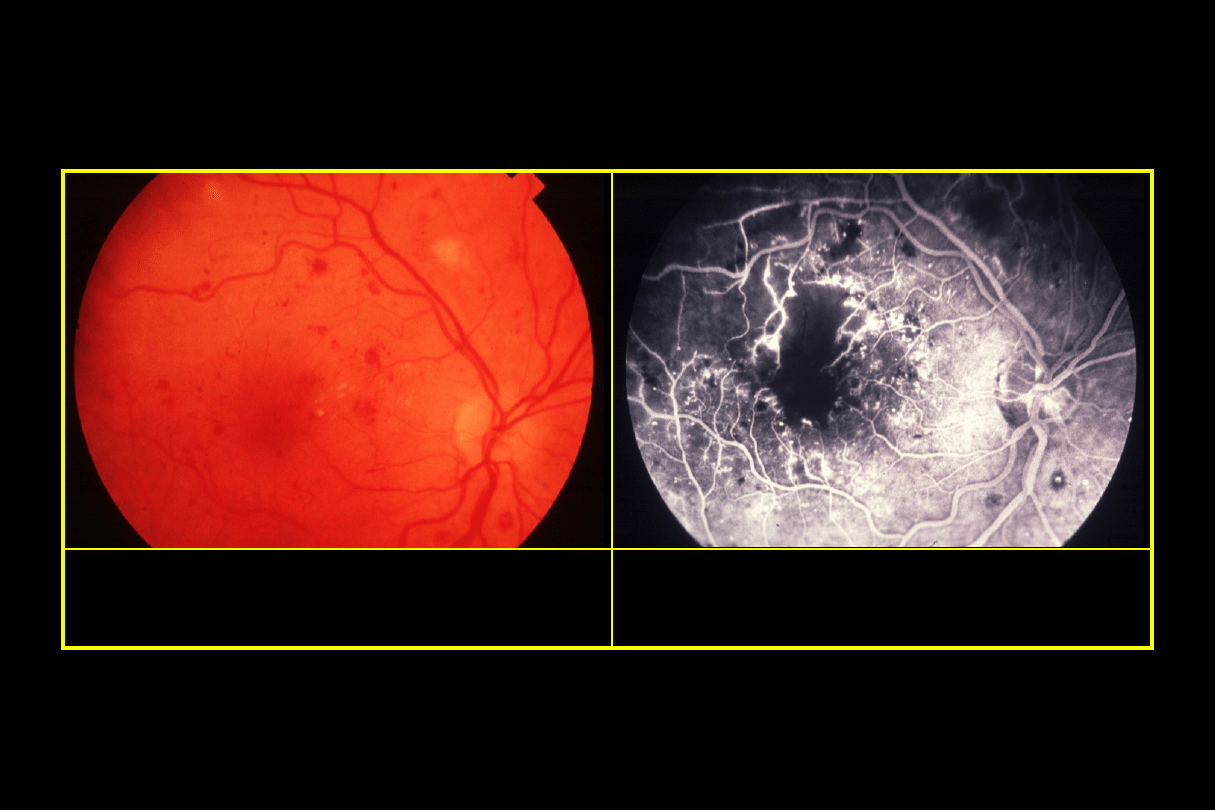
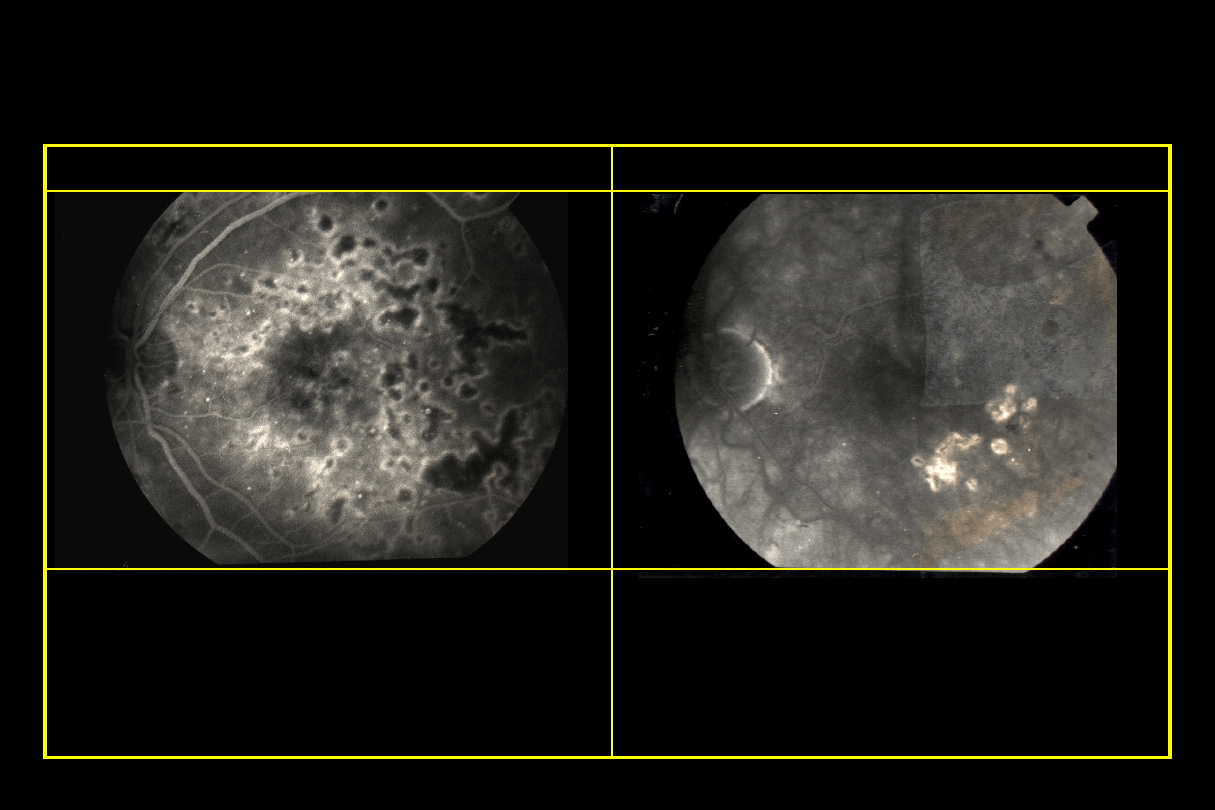
Niedokrwienna makulopatia cukrzycowa
•
Plamka wydaje się względnie prawidłowa
•
Brak perfuzji kapilar w FA
•
Zła ostrość wzroku
•
Brak skutecznego leczenia
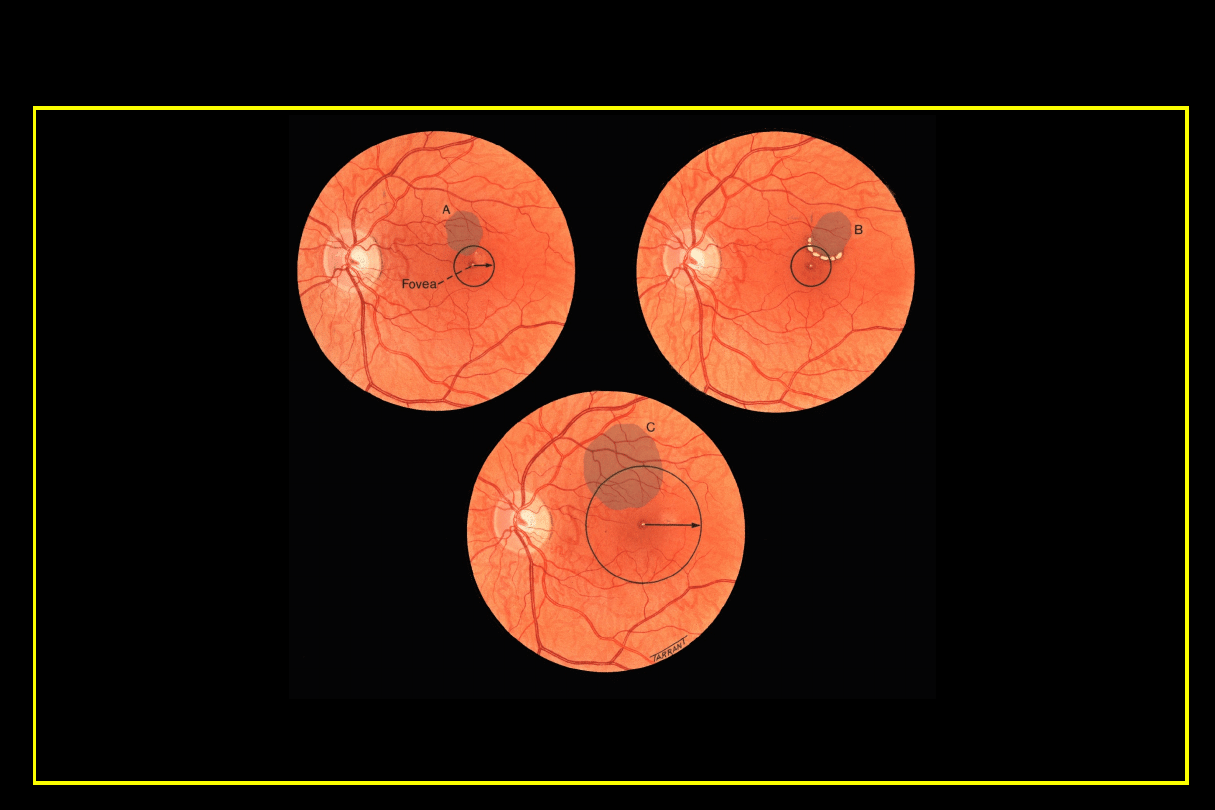
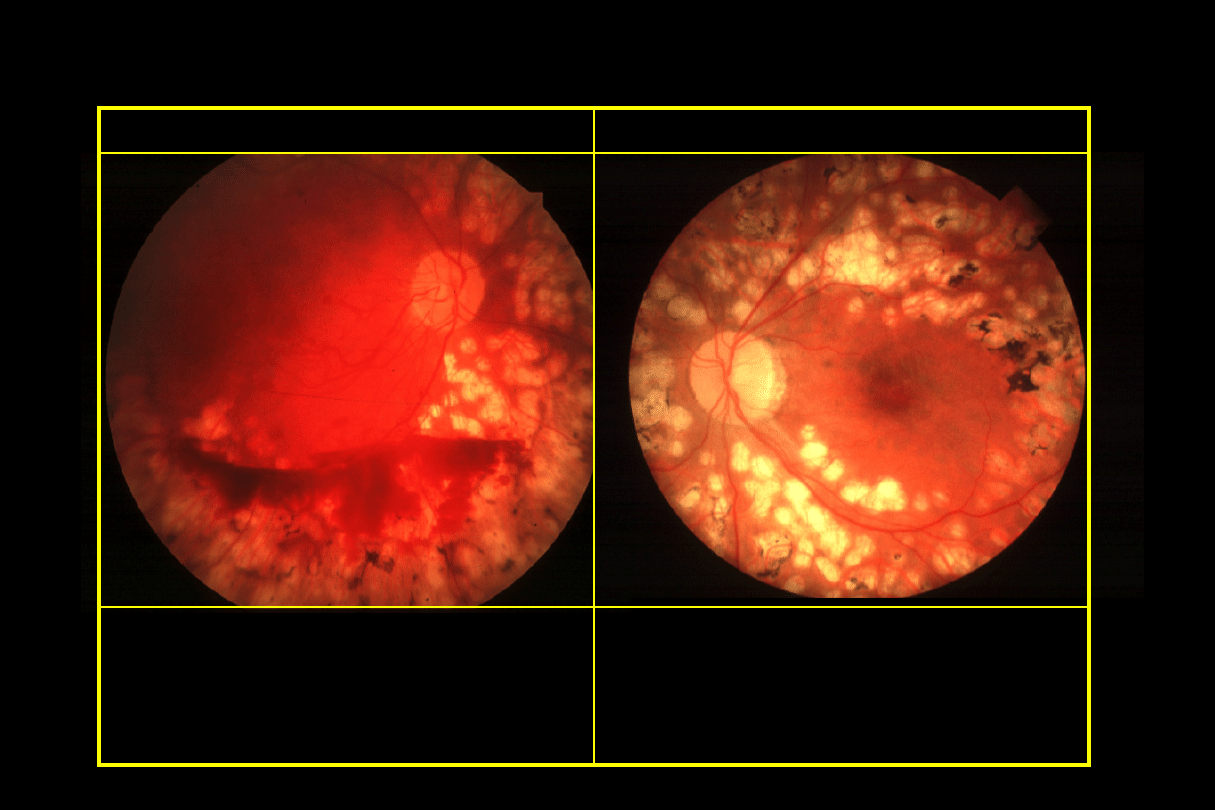
Klinicznie znamienny obrzęk plamki
Wysięki twarde
w obszarze 500 m
od centrum dołka
z przyległym
obrzękiem,
który może być poza
granicą 500 m
Obrzęk siatkówki wielkości jednej średnicy tarczy lub większy,
jeśli któraś z jego części jest w obszarze jednej średnicy tarczy
(1500 m) od centrum dołka
Obrzęk siatkówki
w obszarze 500 m
od centrum dołka
Leczenie klinicznie znamiennego obrzęku plamki
•
W mikrotętniakach wewnątrz pierścieni
twardych wysięków zlokalizowanych
500-3000 m od centrum dołka
Leczenie ogniskowe
•
Delikatne zbielenie lub
ściemnienie
mikrotętniaków (100-200
m, 0,10 s)
•
W rozlanym pogrubieniu
siatkówki
zlokalizowanym dalej niż 500
m od
centrum dołka i 500 m od
skroniowego
brzegu tarczy
Leczenie rozsiane
•
Delikatne przypalenia (100-200 m, 0,10 s),
w odległości równej ich średnicy
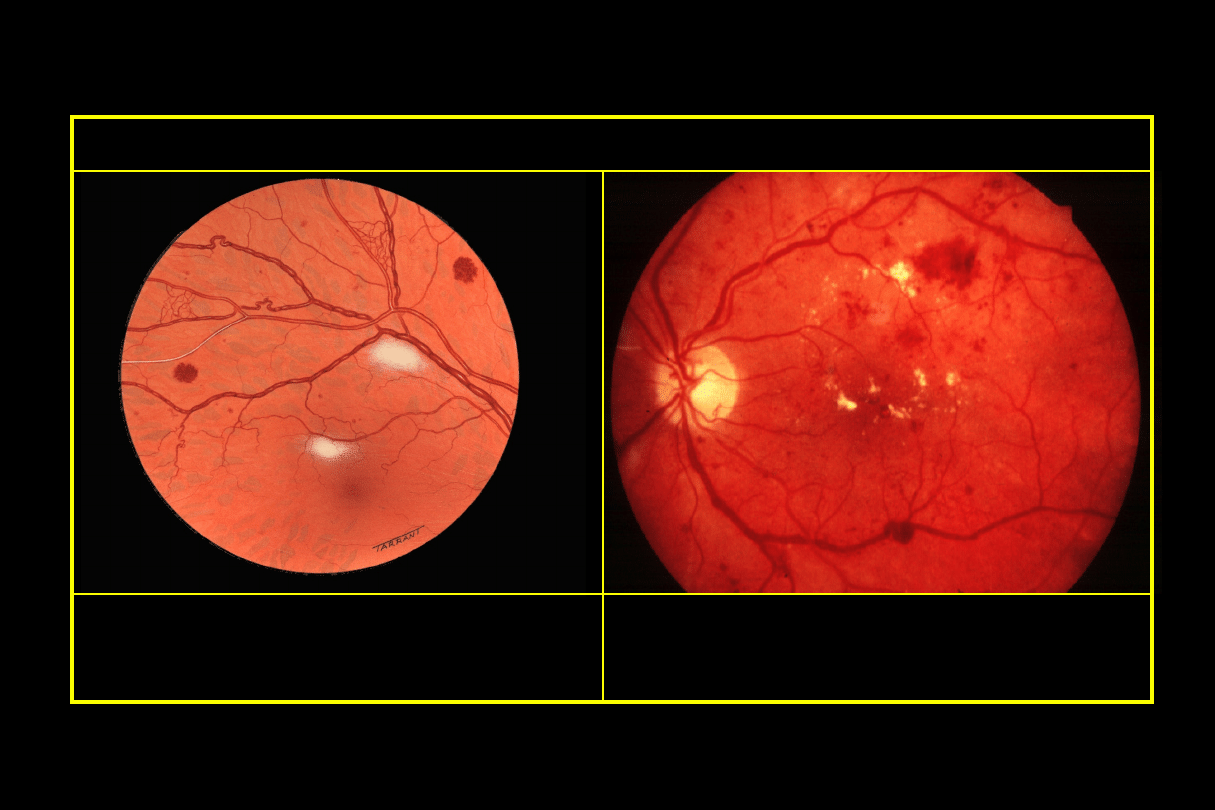
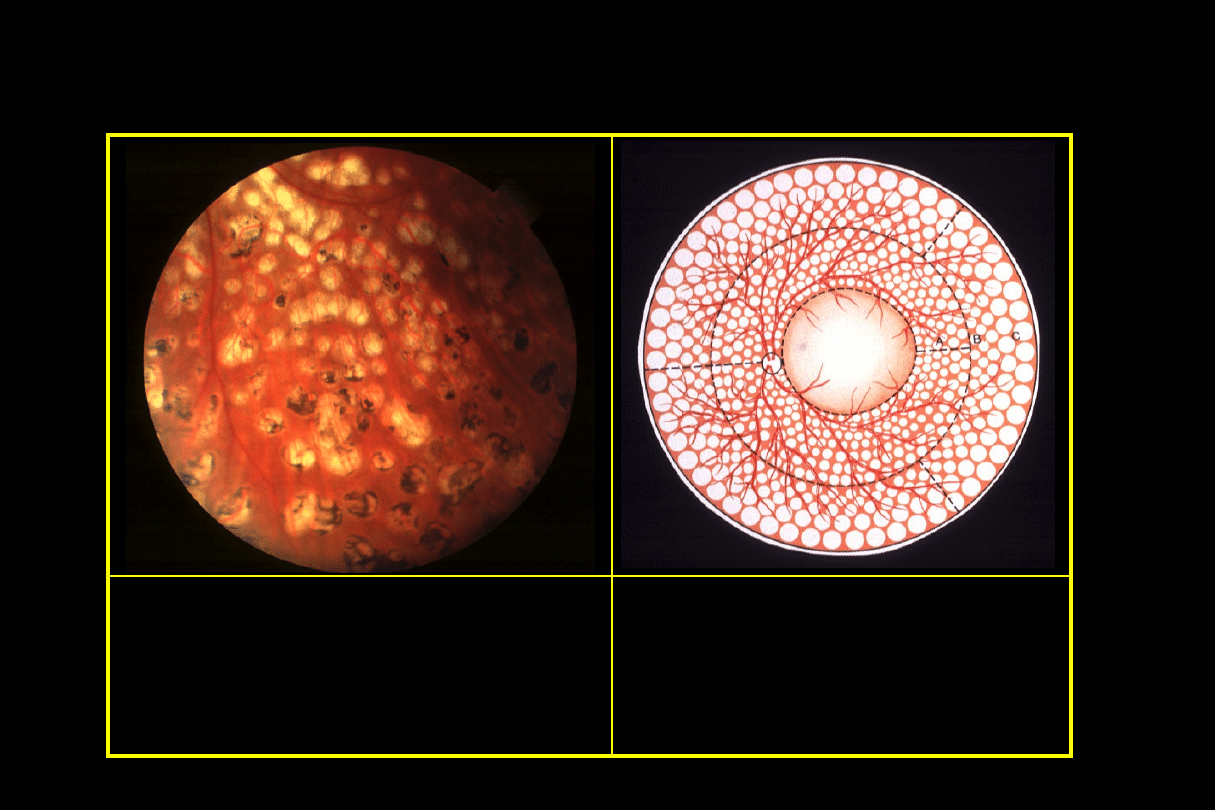
Retinopatia cukrzycowa przedproliferacyjna
Leczenie
- nie wymaga, ale obserwacja w kierunku
retinopatii proliferacyjnej
• „Ogniska waty”
• Nieregularności żył
• Ciemne, plamkowate krwotoki
• Śródsiatkówkowe nieprawidłowości
naczyniowe (IRMA)
Objawy
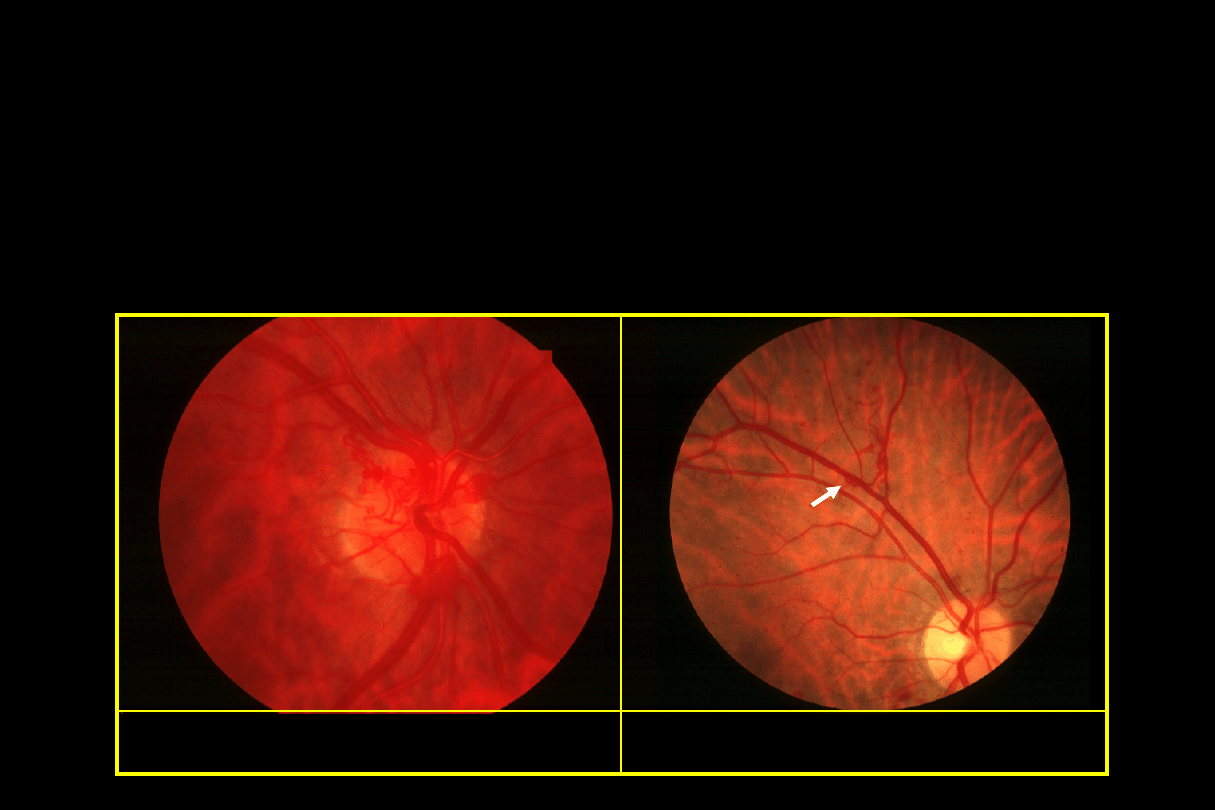
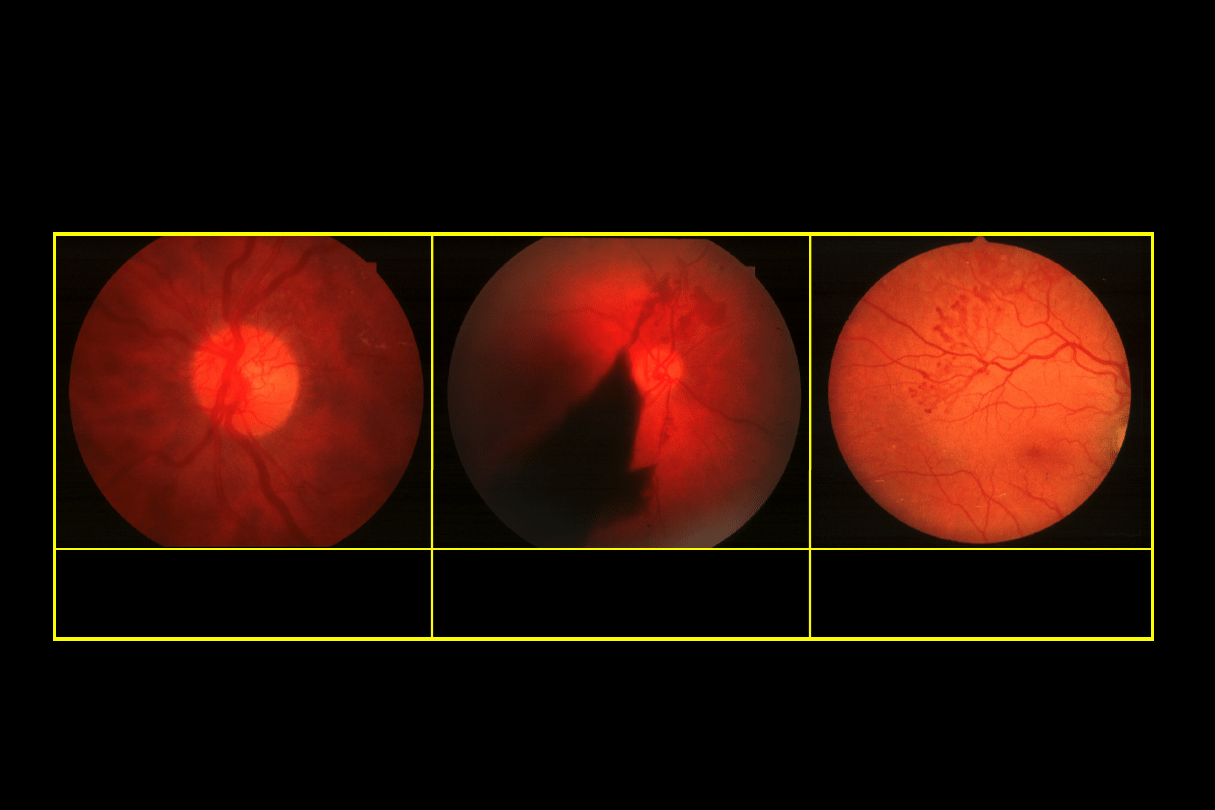
Retinopatia cukrzycowa proliferacyjna
•
Płaska lub uniesiona
•
Zasięg oceniany przez porównanie do obszaru tarczy
Neowaskularyzacja
Neowaskularyzacja na tarczy = NVD
•
Występuje u 5-10% chorych na cukrzycę
•
IDD ma zwiększone ryzyko (60% po 30 latach)
Neowaskularyzacja siatkówki = NVE
Wskazania do leczenia retinopatii
cukrzycowej proliferacyjnej
NVD > 1/3 obszaru tarczy Mniej rozległe NVD
+ krwotok
NVE > 1/2 obszaru tarczy
+ krwotok
•
Wielkość ognisk (200-500
m) zależy od
powiększenia soczewki
kontaktowej
•
Ogniska o delikatnej intesywności
(0,10-0,05 s)
•
Badania kontrolne po 4-8 tyg.
•
Obszar pokryty całkowicie
przez PRP
•
Początkowe leczenie to
2000-3000
przypaleń
Panfotokoagulacja laserowa
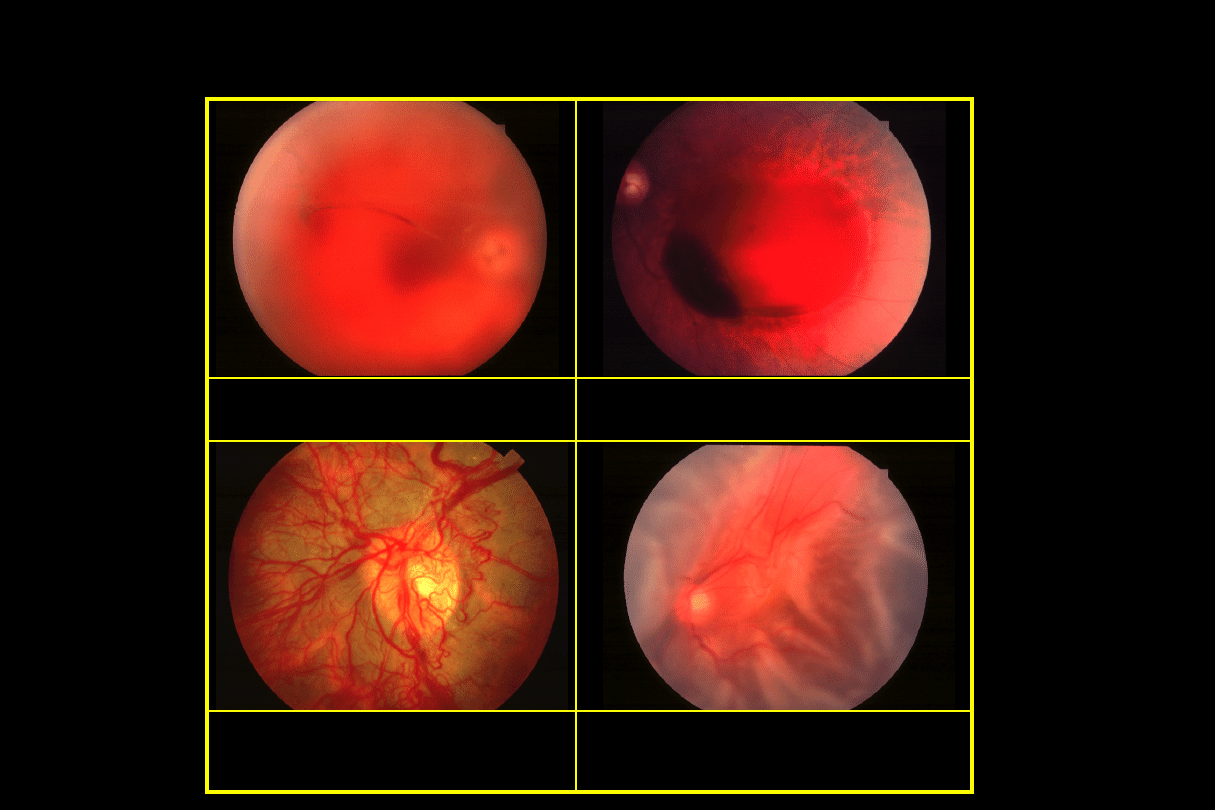
Ocena po fotokoagulacji
•
Utrzymująca się neowaskularyzacja
•
Krwotok
Zła inwolucja
•
Wymagane ponowne leczenie
•
Zanikanie neowaskularyzacji
•
Pozostałe „cienie” naczyń lub
tkanka włóknista
Dobra inwolucja
•
Zblednięcie tarczy nerwu wzrokowego
Wskazania do chirurgii szklistkowo-siatkówkowej
Odwarstwienie siatkówki
obejmujące plamkę
Masywny, utrzymujący się
krwotok do ciała szklistego
Gęsty, utrzymujący się
krwotok przedplamkowy
Postępująca proliferacja
pomimo leczenia laserem
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
Wyszukiwarka
Podobne podstrony:
retinopatia cukrzycowa(2)
Retinopatia cukrzycowa 3
Retinopatia cukrzycowa
Patofizjologia retinopatia cukrzycowa
Retinopatia cukrzycowa
retinopatia cukrzycowa
Retinopatia cukrzycowa
Cukrzyca a ciąża
Cukrzyca typu 1
PowikT ania oczne w cukrzycy
3 Cukrzyca typu LADA i MODY
Cukrzyca ciężarnych 2012 spec anestetyczki
więcej podobnych podstron