
Gruźlica skóry.
lek. Angelika
Maślanka

Gruźlica.
Stanowiła jedną z najczęstszych chorób w okresie
przedwojennym i bezpośrednio po wojnie;
Później – nowe metody leczenia i szczepienia
ochronne dały gwałtowny spadek zachorowań;
Obecnie – obserwuje się wzrost zachorowań,
prawdopodobnie w związku z rozprzestrzenianiem
się HIV, leczeniem immunosupresyjnym,
uzależnień, dających spadek odporności także w
stosunku do prątków gruźlicy;
WHO podaje iż 1/3 populacji świata jest
zainfekowana prątkiem gruźlicy.

Gruźlica – etiopatogeneza.
Czynnik etiologiczny: bakteria prątek
gruźlicy (Mycobacterium tuberculosis),
istnieją różne jego szczepy – ludzki,
bydlęcy, ptasi;
Najczęściej dotyczy płuc, może atakować
też ośrodkowy układ nerwowy, układ
limfatyczny, naczynia krwionośne, układ
kostno – stawowy, moczowo – płciowy,
skórę.

Gruźlica – drogi zakażenia:
Droga kropelkowa – im dłuższy kontakt
z chorym tym większe ryzyko zakażenia
(stosunkowo duża liczba prątków
potrzebna do zakażenia);
Droga pokarmowa – przez spożywanie
mleka od zakażonego bydła (obecnie
bardzo rzadko);
Droga krwi.

Gruźlica – czynniki ryzyka.
Chorzy na AIDS;
Narkomani;
Alkoholicy;
Osoby z osłabioną odpornością zależną od
limfocytów T;
Bezdomni i niedożywieni;
Osoby po 65 roku życia;
Długotrwała immunosupresja;
Cukrzyca.

Gruźlica skóry.
Prątki nie znajdują w skórze korzystnych
warunków do rozwoju, dlatego gruźlica skóry
przebiega stosunkowo łagodnie, przewlekle i
towarzyszy jej duża odporność organizmu;
Zakażenie może być zewnątrz – i wewnątrz
pochodne.
Wyróżniamy gruźlicę skóry właściwą i
tuberkulidy.

Gruźlica właściwa skóry.
Gruźlica toczniowa (tbc luposa);
Gruźlica węzłowa (lymphadenitis
tuberculosis);
Gruźlica rozpływna (tbc colliquativa);
Gruźlica brodawkująca (tbc verrucosa);
Gruźlica wrzodziejąca (tbc ulcerosa).
Próba tuberkulinowa jest (+); można znaleźć prątki; histologia
typu gruźliczego.

Gruźlica toczniowa.
Najczęściej spotykana postać gruźlicy skóry;
Umiejscowienie: najczęściej nos, uszy, policzki
(bo przechodzenie zakażenia z jamy ustnej i
nosa);
Wykwity: żółtobrunatne lub czerwonobrunatne
guzki, które często rozpadają się tworząc
owrzodzenie.
Wzrost guzków przez obwodowe szerzenie się
i nowy wysiew w otoczeniu.

Gruźlica toczniowa –
diagnostyka.
Objaw diaskopii – przy ucisku szkiełkiem (np.
od zegarka) guzki gruźlicze przybierają
barwę musu jabłkowego;
Objaw sondy dodatni – guzki są tak miękkie,
że można do nich wprowadzić sondę;
Próba tuberkulinowa dodatnia;
Badanie mikrobiologiczne (barwienie Ziehla – Neelsena,
hodowla, PCR);
Badanie histologiczne: zanik naskórka, ziarnina serowaciejąca
w skórze właściwej.
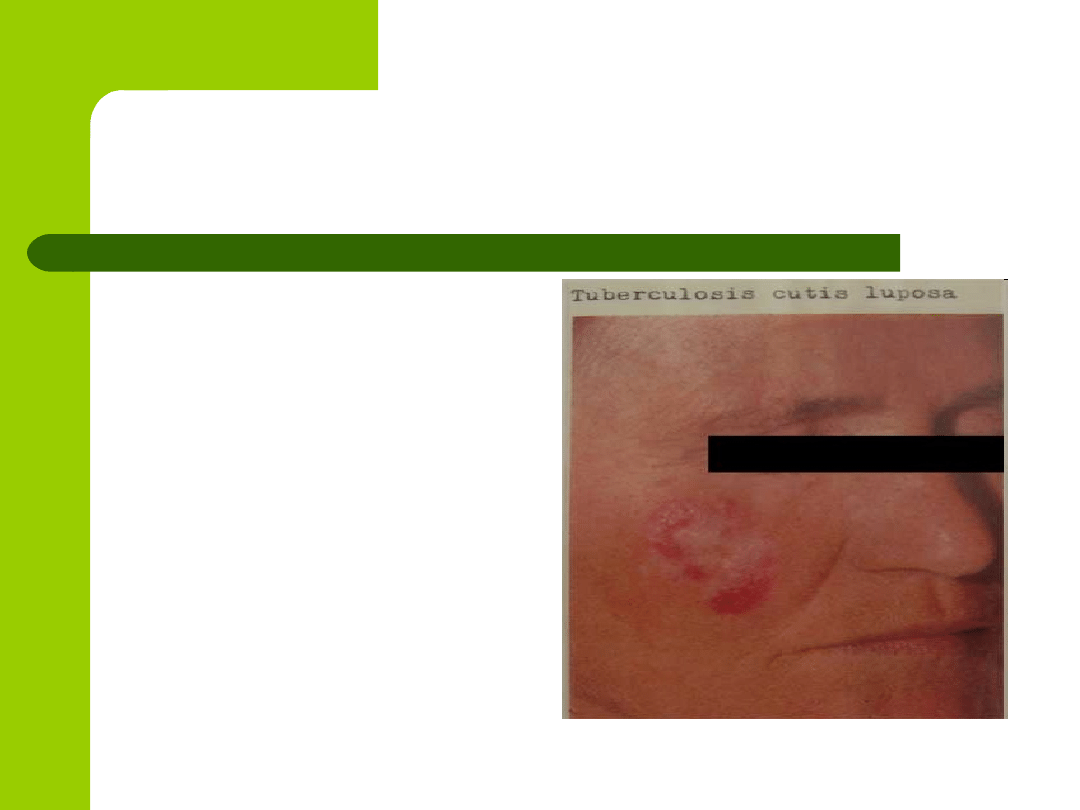
Gruźlica toczniowa.
Przebieg jest
wieloletni;
Choroba pozostawia
rozległe, nierówne
blizny, w obrębie
których może
dochodzić do
wznowienia czynnych
zmian chorobowych.

Zapalenie gruźlicze węzłów
chłonnych.
Stosunkowo łagodna postać
Najczęściej zakażeniu ulegają węzły
podżuchowowe;
Początkowo ogniska są twarde, później
rozmiękają tworząc przetoki;
Przebieg przewlekły z okresami
zaostrzeń;
Stan ogólny chorych jest dobry.

Gruźlica rozpływna.
Powstaje zwykle jako zakażenie z węzłów
chłonnych;
Najpierw guzek głęboko umiejscowiony,
potem zrasta się ze skórą, przebija ją tworząc
przetoki i owrzodzenia;
Ustępując pozostawia nieregularne blizny,
przeważenie w okolicy podżuchwowej i
nadobojczykowej;
Obecnie rzadko.

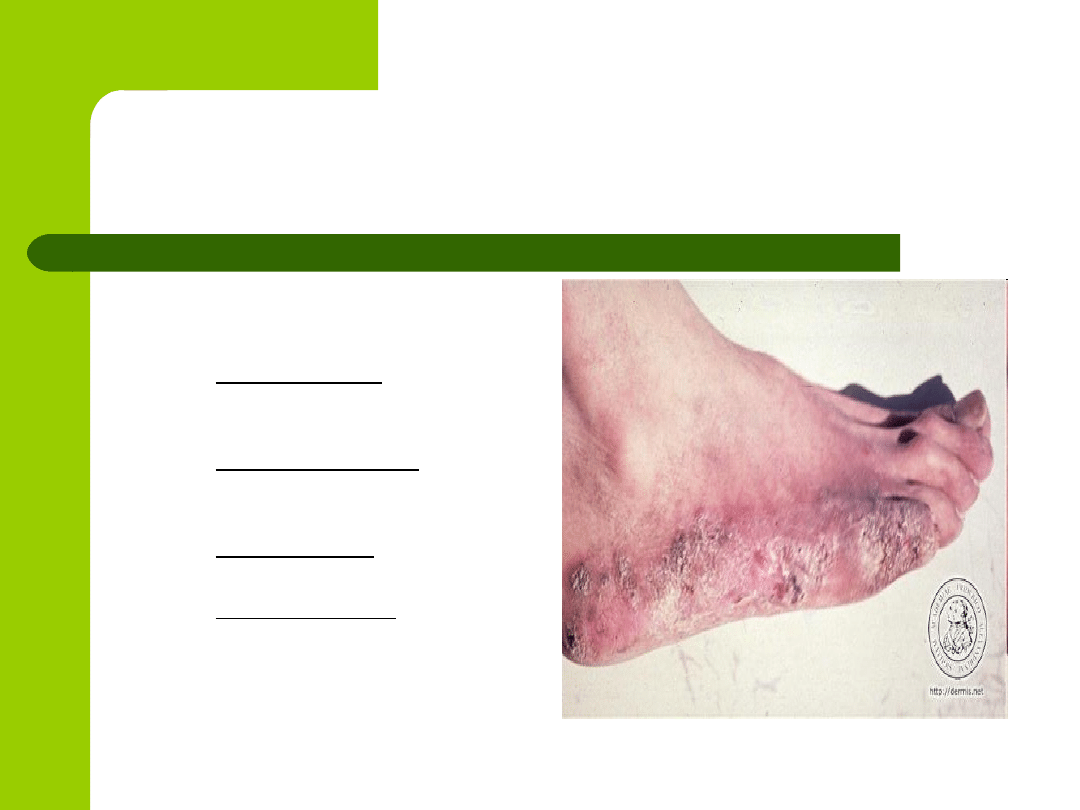
Gruźlica brodawkująca.
Dość rzadka, wywoływana przez prątek
bydlęcy;
Na kończynach dolnych ludzi zaniedbanych,
na palcach rąk;
Zakażenie od wydzielin i wydalin chorych na
gruźlicę zwierząt;
Zmiany dość rozległe, brodawkowate, z
odczynem zapalnym u podstawy, na początku
przypomina brodawkę zwykłą.

Gruźlica wrzodziejąca.
Obecnie rzadka;
Zmiany wrzodziejące w obrębie błon
śluzowych u osób chorych na gruźlicę
narządową w jej końcowym,
rozpadowym stadium
(jeśli była to gruźlica płuc to
zmiany w okolicy jamy ustnej; jeśli jelit – zmiany w okolicy
okołoodbytniczej; nerek – zmiany w okolicy ujścia cewki
moczowej);
Próba tuberkulinowa często (-) bo
załamanie odporności.

Tuberkulidy.
Drobne guzki z marwticą i bliznowaceniem w
części środkowej, u osób z czynną lub
przebytą gruźlicą;
W istocie są odczynem alergicznym na prątki
lub ich składowe, albo też inne bakterie
odgrywają rolę antygenów.

Tuberkulidy.
W części przypadków współistnieje czynna lub
przebyta gruźlica a leczenie przeciwgruźlicze
może powodować ustąpienie tuberkulidów;
Obecnie bardzo rzadkie.
W zmianach nie ma prątków, odczyn tuberkulinowy silnie
dodatni (hiperergiczny), swoista budowa histologiczna.

Gruźlica – leczenie:
Stosowanie leków przeciwgruźliczych, które
jeśli rozpoczęte we wczesnej fazie choroby i
prowadzone zgodnie ze zaleceniami
doprowadza do wyleczenia u ok. 90%
chorych;
Zasadniczym wskazaniem do rozpoczęcia
leczenia przeciwgruźliczego jest
stwierdzenie prątków w plwocinie lub innym
materiale biologicznym pobranym od
chorego.
Gruźlica – leczenie:
Leczenie jest długotrwałe
(6-9 miesięcy);
leki bakteriobójcze (izoniazyd,
pirazynamid, rifampicyna,
streptomycyna);
leki bakteriostatyczne
(etambutol, cykloseryna, PAS
oraz inne leki II rzutu);
leki wyjaławiające (rifampicyna,
pirazynamid);
leki odprątkowujące,
powodujące, że prątki znikają z
plwociny (izoniazyd).

Gruźlica – profilaktyka.
identyfikacja i leczenie wszystkich osób
chorych na gruźlicę;
odnajdywanie i ocena stanu osób, które miały
kontakt z pacjentami chorymi na gruźlicę dla
określenia, czy przypadkiem nie ulegli infekcji;
prowadzenie badań wśród grup wysokiego
ryzyka, aby zidentyfikować kandydatów do
leczenia zakażenia latentnego i zapewnić
ukończenie leczenia;
ważną metodą u ludzi jest również
prowadzenie akcji szczepień szczepionką
.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
Wyszukiwarka
Podobne podstrony:
GRUŹLICA SKÓRY (2)
Gruźlica skóry., Dermatologia
Gruźlica skóry
Gruzlica skory
Gruzlica skory
gruzlica skory
Gruźlica skóry 3
gruźlica skóry w
GRUŹLICA SKÓRY (2)
Gruźlica skóry., Dermatologia
Gruźlica skóry
gruźlica dla studentów2
Zakażenia grzybicze skóry cz2
więcej podobnych podstron