
ŁUSZCZYCA

PLAN WYKŁADU
• I Etiopatogeneza łuszczycy
• II Czynniki wyzwalające
• III Obraz kliniczny
• IV Odrębności łuszczycy u dzieci
• V Diagnostyka różnicowa
• VI Leczenie

Łuszczyca - Psoriasis
• Przewlekła, nawrotowa, zapalna choroba skóry
• o charakterze dziedzicznym ze zwiększoną
łagodną proliferacją naskórka
• i zaburzeniami immunologicznymi,
Grudki pokryte srebrzysto-szarą łuską.
• Zajęcie stawów i paznokci może prowadzić
do trwałego inwalidztwa.

ŁUSZCZYCA
• 1808 – Pierwszy raz opisana jako odrębna
jednostka chorobowa przez angielskiego
lekarza
• Roberta Willana.
• Wcześniej mylona z trądem

EPIDEMIOLOGIA
• Dotyczy 1-3% populacji krajów strefy umiarkowanej.
• Występuje jednakowo często u obu płci.
• Łuszczyca dziecięca jest dwa razy częstsza
u dziewczynek.
• Gradacja podatności na łuszczycę:
• rasa biała > Azjaci > rasa czarna > rdzenni
Amerykanie (Indianie)
• Bardzo rzadko występuje u Japończyków i
Chińczyków.

Łuszczyca dziecięca
• U 1/3 chorych zaczyna się przed 20 r.ż.
• W 27% zaczyna się przed 15 r.ż.
• W 10% ujawnia się przed 10 r.ż.
• W 6,5% ujawnia się przed 5 r.ż.
• U 2% obserwowano łuszczycę przed 2 r.ż.

ŁUSZCZYCA NIEMOWLĄT
(1)
Może mieć obraz pieluszkowego
zapalenia skóry tzw. napkin
psoriasis
Wymaga różnicowania
Łojotokowym zapaleniem skóry
Wyprzeniem drożdżakowym
Wypryskiem atopowym

Cechy rozpoznawcze
łuszczycy niemowląt
• Dobre odgraniczenie zmian
• Symetryczny układ
• Wykwity często żywoczerwone, bez
łuski
• Wymaga badania histopatologicznego

Łuszczyca niemowlęca
(2)
Wczesne wystąpienie łuszczycy jest
niekorzystnym objawem
prognostycznym, i może poprzedzać
ciężki i uporczywy przebieg choroby
oraz występowanie ciężkich jej
odmian, stawowej, krostkowej czy
erytrodermicznej.

Łuszczyca dziecięca
Najczęściej 10-20 dni po przebytych
infekcjach;
• angina (paciorkowce beta-hemolityczne)
zapalenie gardła, oskrzeli, zatok
obocznych nosa, ucha środkowego
• Grypa, ospa wietrzna; opryszczka.

Czynniki prowokujące
• Czynniki fizyczne
– Promieniowanie UV
– Dermabrazja
– Iniekcja
– Tatuaż
– Szczepienia
– Ukłucie owada
– Oparzenia

Czynniki prowokujące
• Czynniki chemiczne:
– Oparzenia chemiczne
– Zapalenie toksyczne skóry
– Leki stosowane miejscowo
• Dermatozy zapalne:
– Ospa wietrzna
– Półpasiec
– Trądzik
– Kontaktowe zapalenie skóry

Egzogenne czynniki
wyzwalające
• Infekcje
• HIV/AIDS
• Leki (np. przeciwmalaryczne, beta-blokery, sole litu, NLPZ,
cymetydyna, kortykosteroidy)
• Ciąża i połóg
• Dieta, alkohol
• Palenie papierosów
• Hipokalcemia (również w przebiegu dializ)
• Stres
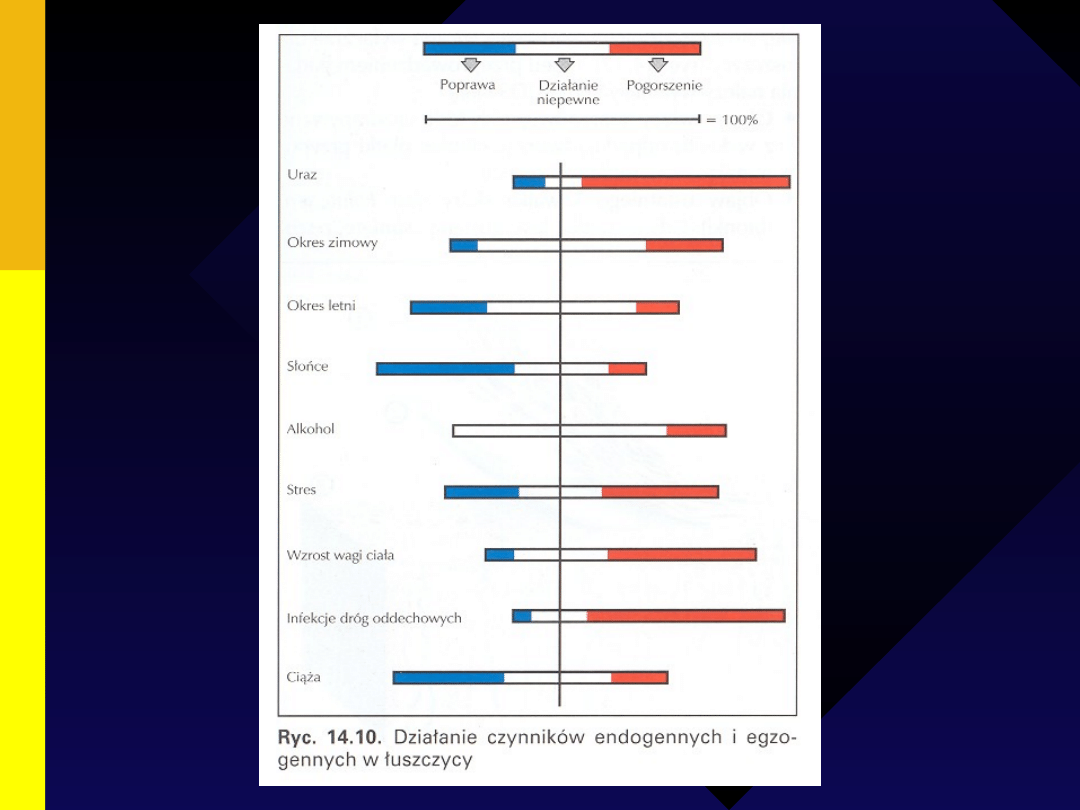

Czynniki genetyczne
(1)
Ryzyko łuszczycy:
• W rodzinie zdrowej
- 1-2%
• Jedno z rodziców choruje - 10 -20%
• Oboje rodzice są chorzy
- 50%

Czynniki genetyczne
(2)
U bliźniąt monozygotycznych - 90%
zgodność występowania łuszczycy.
Poligeniczny lub wieloczynnikowy
sposób dziedziczenia.

Podtypy łuszczycy
pospolitej
Typ I – wczesny początek
choroby
•Poniżej 40 roku życia
• HLA – Cw6, B57 i DR7
• Dziedziczona w rodzinie
• Geny na chromosomach: 4q, 6q,
16q, 17q i 20p

Podtypy łuszczycy
pospolitej
Typ II – późny początek choroby
•Powyżej 40 roku życia
• Słabsze związki z układem HLA
• Brak zwiększonego ryzyka w rodzinach
• Wzrost ryzyka zajęcia stawów i paznokci
• HLA Cw2

Związki łuszczycy z antygenami
HLA
• Łuszczycowe zapalenie stawów
-
HLA
B27
• Erytrodermia łuszczycowa
-
B13, B17
• Łuszczyca krostkowa
-
B17, B27
• Łuszczyca kropelkowata
-
HLACw6
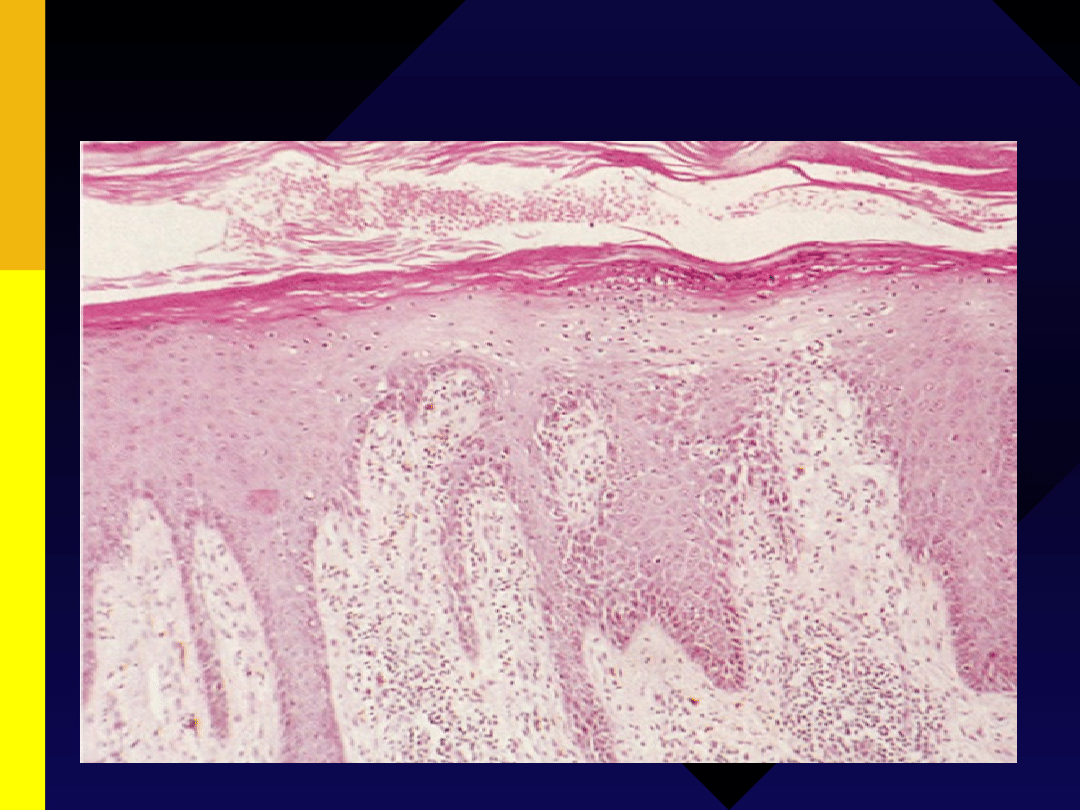
HISTOPATOLOGIA

Etiopatogeneza łuszczycy
(1)
Zmiany w naskórku
• Wzrost liczby keratynocytów
• Wzrost aktywności mitotycznej
•
Przyśpieszony cykl komórkowy
•
z 28 dni do 4-5 dni
•
HYPERKERATOZA i PARAKERATOZA

Etiopatogeneza łuszczycy
(2)
• Różnicowanie naskórkowe
•Hiperkeratoza z parakeratozą
•Spadek zawartości białek związanych z
różnicowaniem (K5/14, K1/10)
•Wzrost ilości białek związanych z
proliferacją (K6/16)

Etiopatogeneza łuszczycy
(3)
• Zmiany naczyniowe
• Wydłużone i poskręcane pętle
włośniczkowe
• Wzrost przepuszczalności kapilar i żyłek
pozawłośniczkowych

Etiopatogeneza łuszczycy
(4)
Zjawiska immunologiczne
TNF-α
jest produkowany w skórze
przez pobudzone limfocyty
T,
makrofagi, keratynocyty,
komórki
dendrytyczne,
komórki tuczne

ETIOPATOGENEZA ŁUSZCZYCY
• IL-17 produkowana jest głównie przez Th 17
• IL-17 stymuluje keratynocyty, makrofagi,
komórki śródbłonka, fibroblasty do produkcji
cytokin i chemokin zapalnych
• IL- 23 produkowana jest przez k. Langerhansa
i DC IDEC (TNF-α , iNOS)
• IL-23 stymuluje limfocyty T do produkcji IL-17

Etiopatogeneza łuszczycy
(5)
Zjawiska immunologiczne
(2)
• TGF-α pobudza proliferację
keratynocytów
Egzotoksyny produkowane przez
gronkowce i paciorkowce mogą działać
jako superantygeny i pobudzać
proliferacją komórek T
• Aktywacja PMNL w krążeniu,
szczególnie w przebiegu zaostrzeń
(mikroropnie Munro)
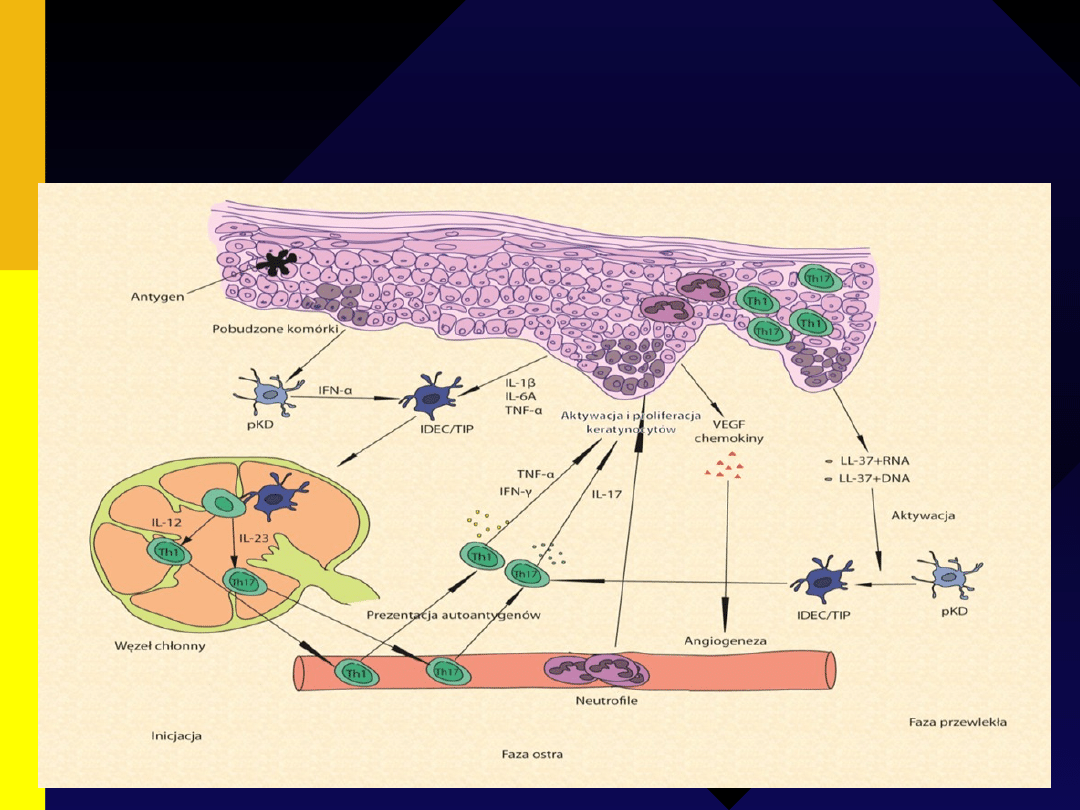
ZJAWISKA IMMUNOLOGICZNE

ZJAWISKA IMMUNOLOGICZNE
Antygeny bakteryjne/wirusowe, stres lub urazy mechaniczne
(u osób predysponowanych)
pobudzają całą kaskadę zdarzeń, na które składają się:
aktywacja pKD (wydzielających znaczne ilości IFN-α)
oraz komórek odporności wrodzonej - makrofagów i limfocytów NK-
T.
W wyniku tego (w węzłach chłonnych) dochodzi do różnicowania dziewiczych
limfocytów T do komórek efektorowych, głównie limfocytów Th1 i Th17, które
migrują ze skóry właściwej do naskórka i wtórnie zostają skierowane
przeciwko nieznanym autoantygenom uwalnianym z uszkodzonych komórek.

Łuszczyca a Zespół
Metaboliczny
• Nadwaga
• Nadciśnienie
• Miażdżyca
• Niewydolność krążenia
• Cukrzyca
• Prowadzą do zawału serca lub wylewu w OUN
Uwalnianie cytokin
prozapalnych

Postacie morfologiczne
łuszczycy
• Punkcikowata (P. punctata)
• Kropelkowata (drobnogrudkowa) P.guttata
• Pieniążkowata (P. nummularis)
• Plackowata (P. in placibus)
• Geograficzna (P. geographica)
• Erytrodermia łuszczycowa (E. psoriatica)

RÓŻNICOWANIE ŁUSZCZYCY
SKÓRY OWŁOSIONEJ GŁOWY
• Łojotokowe zapalenie skóry
• Liszaj rumieniowaty
• Grzybica powierzchowna
• Atopowe zapalenie skóry

ERYTRODERMIA ŁUSZCZYCOWA
Uogólnione
Złuszczające
Zapalenie skóry
Ciężki stan
ogólny
Gorączka
Markery
zapalenia

RÓŻNICOWANIE ERYTRODERMII
• Erytrodermia ichtiotyczna
• Atopowe zapalenie skóry
• Liszaj płaski Wilsona
• Ziarniniak grzybiasty
• Zespół Sezariego
• Polekowe zapalenie skóry
• Łupież czerwony mieszkowy Devergie
•

ŁUSZCZYCA PAZNOKCI
Od 7 - 40% chorych poniżej 18 r.ż.
–
Objaw naparstka
(nail pitting)
– Kruchość, poprzeczne bruzdowanie
płytek
– Spełzanie płytki
– Objaw plamy olejowej
– Rogowacenie podpaznokciowe

Odmiany łuszczycy
Erytrodermia łuszczycowa
(u 1-2%
chorych)
Łuszczyca krostkowa
–Uogólniona typu von
Zumbuscha
–Dłoni i stóp typu Barbera
– Acrodermatitis continua suppurativa
– Liszajec opryszczkowaty
– Łuszczyca obrączkowata

Łuszczycowe zapalenie
stawów
[5-7% chorych z łuszczycą (rzadziej
u dzieci)]
I postać – zmiany dotyczące dziewczynek
w wieku 8-10 lat, zajmuje kilka stawów
przechodząc w postać
zniekształcającą
II postać – przeważnie u chłopców,
łagodniejsza

ŁUSZCZYCA STAWOWA
ZESZTYWNIAJĄCE ZAPALENIE
STAWÓW KRĘGOSŁUPA

RÓŻNICOWANIE ŁUSZCZYCY

Łupież czerwony
mieszkowy
Pityriasis rubra pilaris
Devergie
• Dermatoza rumieniowo-grudkowo-
złuszczająca
• o nieznanej etiologii, niekiedy po lekach,
• po ciężkiej chorobie, w AIDS
• Może wystąpić
u dzieci poniżej 2 r.ż
.
• (często łączy się z występowaniem
rodzinnym)

Postacie PRP
I typ – klasyczny (u 80% osób) remisje po około 3
latach, ostry początek, przejściowy świąd skóry
II typ – atypowy (u 5% osób) długotrwający z
wypadaniem włosów i ogniskami wypryskowymi
III typ –
młodzieńczy uogólniony
(w 10%) przed drugim
rokiem życia (zmiany jak w typie I)
IV typ –
młodzieńczy ograniczony-
w wieku dojrzewania
(ogniskowe zmiany rumieniowe z rogowaceniem)
V typ – atypowy – 5% chorych – wczesny początek, na
dłoniach i stopach, przewlekły przebieg, zmiany typu
sclerodermia like

Obraz kliniczny PRP
(1)
• Grudki stożkowe, przymieszkowe,
hiperkeratotyczne na dolnych częściach
ciała oraz grzbietach palców rąk
• Zmiany mogą dotyczyć twarzy i skóry
głowy owłosionej
• Rezerwy zdrowej skóry dobrze
odgraniczone od zmian chorobowych !!!

Obraz kliniczny PRP
(2)
• Charakterystyczny
pomarańczowy odcień
skóry
• W zmianach erytrodermicznych powiększenie
węzłów chłonnych
• Niewielki świąd skóry
• Często pierwsze objawy typu keratoderma
palmo-plantare
•
U dzieci PRP często trwa dłużej niż u dorosłych,
czasem przez całe życie

LISZAJ PŁASKI WILSONA
Grudki wieloboczne z zagłębieniem środka
Połyskliwe
Koloru czerwono-fioletowego
Skupianie się i zlewanie grudek
Charakterystyczne umiejscowienie
Świąd
Paznokcie: bruzdowanie, pękanie podłużne,
zanik

Łupież liszajowaty
przewlekły
Pityriasis lichenoides
chronica
Przewlekła zapalna dermatoza
występująca u dzieci i młodzieży,
głównie u płci męskiej.
• Rola ognisk zakaźnych w
etiopatogenezie

Obraz kliniczny
• Zmiany grudkowe, rozsiane symetrycznie
na tułowiu i dosiebnych częściach
kończyn przypominające łuszczycę
• Grudki okrągłe, owalne, początkowo
czerwone, pokryte łuską, wchłaniające się
po 3-4 tygodniach
• Wykwity mogą się pojawiać i znikać
nawet w ciągu kilku lat
• Bardzo rzadko może przejść w lymphoma

Łupież liszajowaty ostry
Pityriasis lichenoides et
varioliformis acuta
(1)
Etiopatogeneza:
• Hiperergiczna reakcja naczyniowa na
różne czynniki infekcyjne,
• rzadziej jest to reakcja polekowa
• Może współistnieć z chorobą
reumatyczną

Łupież liszajowaty ostry
Pityriasis lichenoides et varioliformis
acuta
(2)
Objawy kliniczne:
• Wykwity grudkowo-złuszczające z krwotocznymi
pęcherzykami na szczycie
• Wykwity grudkowo-martwicze przypominające
ospę wietrzną
• Zmiany rozsiane na tułowiu i wyprostnych
częściach kończyn
• Wykwity ustępują z pozostawieniem
przebarwień, odbarwień oraz drobnych blizenek
• Mogą wystąpić zwyżki temperatury do 40 – 41
O
C
oraz bolesność
• Choroba może trwać wiele miesięcy

„Kroki milowe” w leczeniu
łuszczycy
Czasy starożytne – dziegcie 2002 – początek
1916- antralin zastosowania
1949 – steroidy leków
1960 – MTX
biologicznych
1974 – PUVA
1975 – retinoidy Obecnie: przeciwciała
1980 – CyA p/ Il-17, p/IL-23
1998 – NB-UVB

LECZENIE ŁUSZCZYCY
• KONSENSUS polskiej grupy
ekspertów
• PASI- psoriasis activity & severity index
• BSA – body surface area
• Zapalenie stawów

P PRZYSZŁOŚĆ TERAPII ŁUSZCZYCY
Celowane blokowanie czynnika/ drogi
zapalenia w patologii łuszczycy
Uzyskanie długotrwałej remisji klinicznej
Powrót do normalnej aktywności życiowej
Zapobieganie powikłaniom łuszczycy (zespół
metaboliczny)
Przedłużenie życia chorym

Dziękuję za uwagę
Document Outline
- ŁUSZCZYCA
- PLAN WYKŁADU
- Łuszczyca - Psoriasis
- ŁUSZCZYCA
- EPIDEMIOLOGIA
- Łuszczyca dziecięca
- ŁUSZCZYCA NIEMOWLĄT (1)
- Cechy rozpoznawcze łuszczycy niemowląt
- Łuszczyca niemowlęca (2)
- Slide 10
- Czynniki prowokujące
- Czynniki prowokujące
- Egzogenne czynniki wyzwalające
- PowerPoint Presentation
- Czynniki genetyczne (1)
- Czynniki genetyczne (2)
- Podtypy łuszczycy pospolitej Typ I – wczesny początek choroby
- Podtypy łuszczycy pospolitej Typ II – późny początek choroby
- Związki łuszczycy z antygenami HLA
- HISTOPATOLOGIA
- Etiopatogeneza łuszczycy (1)
- Etiopatogeneza łuszczycy (2)
- Etiopatogeneza łuszczycy (3)
- Etiopatogeneza łuszczycy (4)
- ETIOPATOGENEZA ŁUSZCZYCY
- Etiopatogeneza łuszczycy (5)
- ZJAWISKA IMMUNOLOGICZNE
- ZJAWISKA IMMUNOLOGICZNE
- Łuszczyca a Zespół Metaboliczny
- Postacie morfologiczne łuszczycy
- RÓŻNICOWANIE ŁUSZCZYCY SKÓRY OWŁOSIONEJ GŁOWY
- ERYTRODERMIA ŁUSZCZYCOWA
- RÓŻNICOWANIE ERYTRODERMII
- ŁUSZCZYCA PAZNOKCI
- Odmiany łuszczycy
- Łuszczycowe zapalenie stawów [5-7% chorych z łuszczycą (rzadziej u dzieci)]
- ŁUSZCZYCA STAWOWA
- RÓŻNICOWANIE ŁUSZCZYCY
- Łupież czerwony mieszkowy Pityriasis rubra pilaris Devergie
- Postacie PRP
- Obraz kliniczny PRP (1)
- Obraz kliniczny PRP (2)
- LISZAJ PŁASKI WILSONA
- Łupież liszajowaty przewlekły Pityriasis lichenoides chronica
- Obraz kliniczny
- Łupież liszajowaty ostry Pityriasis lichenoides et varioliformis acuta (1)
- Łupież liszajowaty ostry Pityriasis lichenoides et varioliformis acuta (2)
- „Kroki milowe” w leczeniu łuszczycy
- LECZENIE ŁUSZCZYCY
- P PRZYSZŁOŚĆ TERAPII ŁUSZCZYCY
- Dziękuję za uwagę
Wyszukiwarka
Podobne podstrony:
02 Dla Studentow wykl
02 Dla Studentow wykl popr
gruźlica dla studentów2
Prezentacja 2 analiza akcji zadania dla studentow
Kosci, kregoslup 28[1][1][1] 10 06 dla studentow
higiena dla studentów 2011 dr I Kosinska
Wyklad FP II dla studenta
Materiały dla studentów ENDOKRYNOLOGIA
JP Seminarium 9 wersja dla studentów
wyklad 1,2,3,4,5 dla studentow
Przebieg porodu dla studentów
łuszczyca wykł
Leki hipolipemizujące wersja dla studentów
ćw 3 dla studentów
Genetyka ogólna dla studentów cz 2
Nieplodnosc dla studentow1
więcej podobnych podstron