ZABURZENIA
ZABURZENIA
GOSPODARKI WODNO-
GOSPODARKI WODNO-
ELEKTROLITOWEJ
ELEKTROLITOWEJ
Magdalena Szklarek-Kubicka
Magdalena Szklarek-Kubicka
Klinika Nefrologii, Hipertensjologii i
Klinika Nefrologii, Hipertensjologii i
Transplantologii Nerek
Transplantologii Nerek
Uniwersytetu Medycznego w Łodzi
Uniwersytetu Medycznego w Łodzi

Kliniczna ocena stanu
nawodnienia:
• Wywiad:
Okoliczności utraty płynów
- wymioty,
- biegunka,
- poty,
- wielomocz,
- ograniczenie podaży płynów
Choroby współistniejące
Leki

• Badanie przedmiotowe:
Skóra
Błona śluzowa
Masa ciała
Ciśnienie tętnicze, częstość rytmu serca, tętno
Wypełnienie żył szyjnych, objaw wątrobowo-szyjny
Badanie płuc
Badanie brzucha
Stan psychiczny i neurologiczny
Diureza
Kliniczna ocena stanu
nawodnienia:

• Badania laboratoryjne:
Morfologia krwi: hematokryt, hemoglobina, MCV,
MCH
Stężenia elektrolitów
Badanie gazometryczne
Stężenie mocznika i kreatyniny w surowicy
Osmolarność surowicy i moczu
Stężenia białka w surowicy
Ciężar właściwy moczu
Stężenia elektrolitów w moczu
Kliniczna ocena stanu
nawodnienia:

Woda całkowita ustroju
(ok. 60% masy ciała):
• Przestrzeń wodna pozakomórkowa (20%)
– śródnaczyniowa (osocze krwi) (5%)
– pozanaczyniowa - śródmiąższowa (15%)
– transcelularna – w świetle przewodu
pokarmowego i jam ciała, w gruczołach
trawiennych – tzw. trzecia przestrzeń (<2-3%)
• Przestrzeń wodna śródkomórkowa (ok.
40%).
– pozanaczyniowa – komórki tkanek (38%)
– śródnaczyniowa – krwinki (2%)

Płyny ustrojowe – skład
elektrolitowy:
• Przestrzeń wodna pozakomórkowa:
Na
+
Cl
-
HCO
3-
• Przestrzeń wodna śródkomórkowa:
K
+
H
2
PO
4-
Równowaga dynamiczna pomiędzy
przestrzeniami płynowymi

Równoważnik chemiczny
= liczba gramów substancji
reagująca z 1 g wodoru
•
1 g NaCl – 17,1 mEq Na+ i Cl-
•
1 g KCl – 13,4 mEq K+ i Cl-
•
1g NaHCO3 – 12 mEq Na+ i HCO3-
•
1 litr 0,9% NaCl – 153 mEq Na+ i Cl-
•
100 ml 8,4% NaHCO3 – 100 mEq Na+ i HCO3-

• Sód jest jonem głównie pozakomórkowym
• Stężenie sodu w surowicy pozostaje w
bardzo wąskich granicach 135-145
mmol/l
• Dysnatremie związane są zazwyczaj z
zaburzeniami nawodnienia ustroju
Dysnatremie

Odwodnienie –
zespół
zaburzeń wywołany utratą
płynów ustrojowych
• Odwodnienie hipotoniczne lub
hipoosmolarne
(utrata elektrolitów
przewyższająca utratę wody),
• Odwodnienie hipertoniczne lub
hiperosmolarne
(utrata wody
przewyższająca utratę elektrolitów),
• Odwodnienie izotoniczne lub
izoosmolarne
(utrata równoważnych
ilości wody i elektrolitów).

Przyczyny odwodnienia
hipotonicznego:
•
Utrata elektrolitów z sokami przewodu pokarmowego:
Wymioty, biegunki, przetoki pooperacyjne, przetoki jelitowe
•
Straty elektrolitów przez skórę
Gorączka, praca w wysokich temperaturach, rozległe oparzenia, wysiękowe
zmiany zapalne skóry
•
Straty nerkowe elektrolitów:
–
upośledzenie wchłaniania sodu w przewlekłych chorobach nerek
–
defekt we wchłanianiu cewkowym jonu sodowego (salt losing nephritis)
–
zespół utraty sodu po wylewach do mózgu, zapaleniach mózgu
(cerebral salt wasting syndrome)
–
nadmierna sekrecja wazopresyny np. po dużych zabiegach
chirurgicznych
–
niedoczynność kory nadnerczy (np. w chorobie Addisona)
–
leki moczopędne w nadmiarze (diuretyki pętlowe i tiazydy)
–
okres poliurii w ostrej niewydolności nerek (uzupełniany płynami
bezelektrolitowymi)
•
Utrata elektrolitów do jam ciała:
–
powtarzane nakłucia jamy opłucnej
–
powtarzane nakłucia jamy otrzewnej
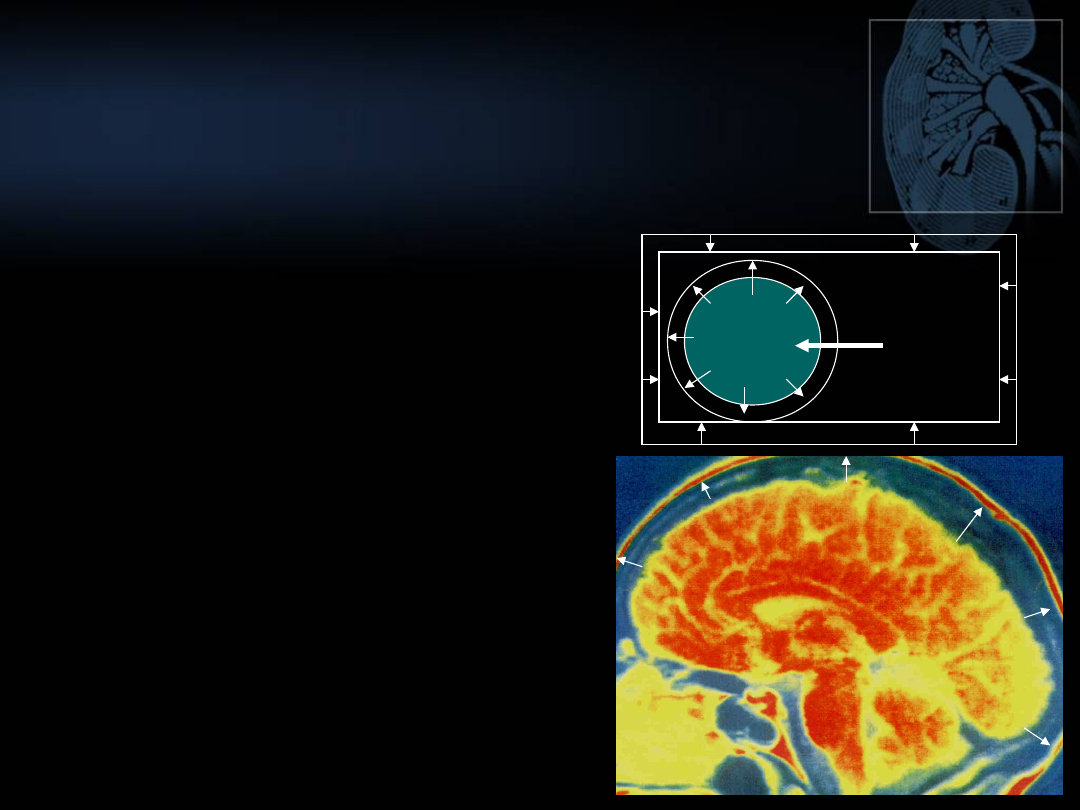
ODWODNIENIE HIPOTONICZNE
OBJAWY KLINICZNE
OBJAWY SĄ WYNIKIEM:
ZMNIEJSZENIA OKK
Osłabienie, zapaść,
wstrząs
OBRZĘKU MÓZGU
Bóle głowy
nudności,wymioty,
osłabienie, zaburzenie
orientacji, drgawki,
śpiączka
↓Na
+
↑Na
+
woda

Odwodnienie hipotoniczne
Wyniki badań laboratoryjnych:
• Krew: ↑ Hct, ↓ Na (< 130 mmol/l), ↑ st.
mocznika
• mocz: ↓ c. wł., ↓ Na
(z wyjątkiem nerkowej utraty sodu)
Leczenie
• Przyczynowe
• Uzupełnianie niedoborów sodu i potasu:
0,9% NaCl (153 mEq Na
+
) + KCl
3% NaCl + KCl

Przykład:
Mężczyzna waży 70 kg.
Na+ = 110 mmol/l.
Deficyt Na+ = 125 mEq/l –110 mEq/l = 15 mEq/l
Całkowita ilość wody w organizmie mężczyzny ważącego 70 kg wynosi:
70 kg x 60% = 42 litry.
Stąd:
Ogólny niedobór Na+ = 15 mEq/l x 42 l = 630 mEq
Jeżeli uzupełniamy 0,9% NaCl: 630mEq : 153 mEq/l = 4,11 l
Ogólny niedobór K+ (wewnątrzkomórkowego)
70 kg x 40% x 2/3 x 15 mEq= 280 mEq K+
70 kg x 40% x 2/3 x 15 mEq= 280 mEq K+
WYLICZANIE NIEDOBORÓW
SODU I POTASU

Odwodnienie hipertoniczne –
przyczyny:
• Brak lub upośledzenie fizjologicznego odruchu pragnienia
– u osób nieprzytomnych
– u niemowląt
– po urazach głowy
• Niewystarczający dowóz wody:
– u osób odżywianych przez zgłębnik żołądkowy
– na pustyni
– u rozbitków, pijących wodę morską
• Utrata wody przez skórę:
– u gorączkujących
– u przebywających w wysokich temperaturach
– po długotrwałym wysiłku fizycznym
• Utrata wody przez nerki:
– w przewlekłych chorobach nerek
– w okresie poliurii w ostrej niewydolności nerek
– w moczówce prostej
– przy diurezie osmotycznej np. w cukromoczu
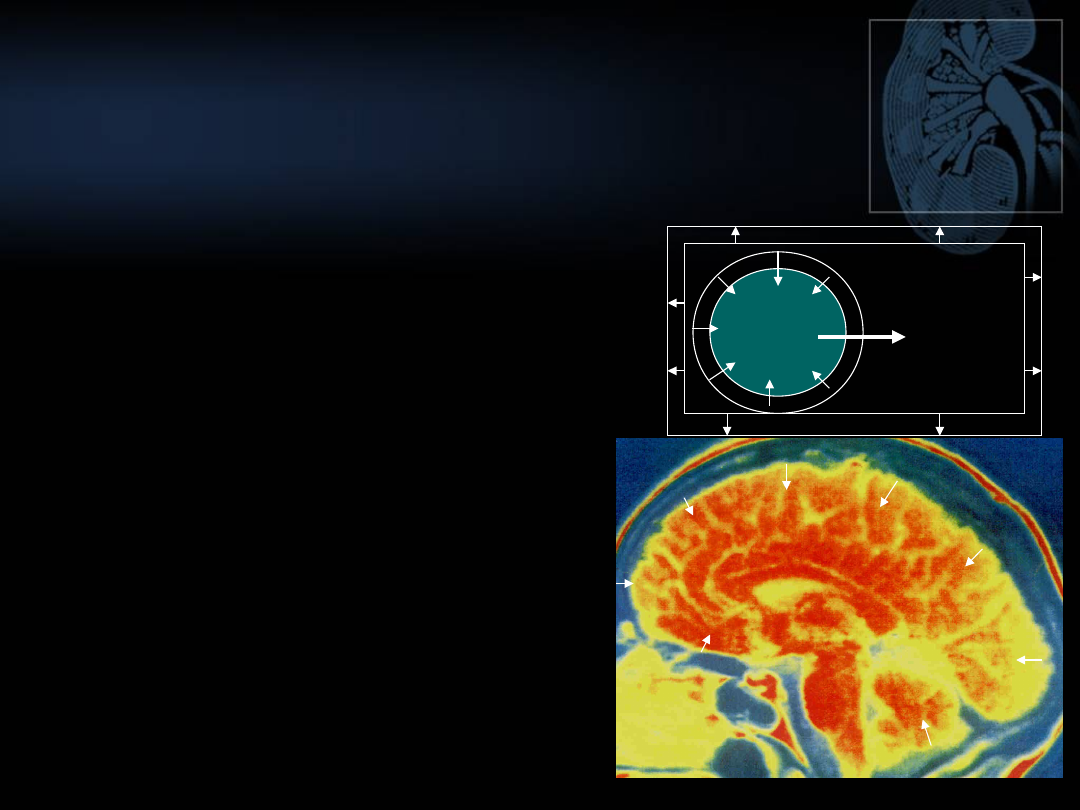
• Niewielkie zmniejszenie
OKK
– zwykle bez objawów
zapaści
• Zaczerwienienie skóry,
gorączka
• OBJAWY zależą od
odwodnienia komórek
OUN
– Pobudzenie, niepokój
ruchowy, halucynacje,
drgawki, śpiączka,
porażenie ośrodka
oddechowego
↑Na
+
↓Na
+
woda
ODWODNIENIE HIPERTONICZNE
OBJAWY KLINICZNE

Odwodnienie hipertoniczne
Wyniki badań laboratoryjnych:
• Krew:
Zwykle nie obserwujemy ↑ Hct i ↑ st. mocznika
Obserwujemy ↑ Na
• mocz: ↑ c. wł., ↑ Na
Leczenie
• Przyczynowe
• Uzupełnianie niedoborów wody płynami bezelektrolitowymi:
5% Glukoza i.v.
Doustnie: czysta woda

Odwodnienie izotoniczne
Nie obserwuje się istotnych przesunięć wody
Przyczyny:
1. Utrata płynów z przewodu pokarmowego:
–
w czasie wymiotów,
–
biegunek
–
przy istnieniu przetok pooperacyjnych
2.Ograniczenie podaży wody i elektrolitów
Objawy: związane z ↓ OKK

Leczenie:
Uzupełnianie niedoborów wody i elektrolitów:
i.v. płyny izotoniczne
np. mieszanina: 0,9% NaCl, 5% glukozy, PWE
Skład tzw. „płynu obojętnego”:
• 850 ml - 0.9% NaCl
• 125 ml - 5% glukoza
• 25 ml - 8.4 % NaHCO3
Odwodnienie
izotoniczne

HIPERNATREMIA
– OPIS PRZYPADKU
46-letnia chora z rozpoznaną wcześniej cukrzycą typu
2 została poddana zabiegowi usunięcia pęcherzyka
żółciowego. Po zabiegu pojawiła się gorączka i wkrótce
rozwinęła się posocznica. Pomimo podawania insuliny
występowała znaczna hiperglikemia. Chora wymagała
intubacji. Przez kolejny tydzień chora była
nieprzytomna i otrzymywała żywienie pozajelitowe
(2400 kcal/24h).
Obserwowano stopniowo narastanie stężenia
sodu w surowicy i masywną poliurię (do 7 litrów
dziennie). Mocz wykazywał ciężar właściwy >1,025 i
molalność > 300 mosmol/kg. Stężenie mocznika w
surowicy wynosiło 36 mmol/l, kreatynina 135 umol/l.
Chora otrzymywała dożylnie roztwór 0,9% NaCl i
5% glukozy. Przy stężeniu Na w surowicy 162 mmol/l
pojawiły się mioklonie i nierówność źrenic. Badanie TK
głowy wykazało krwawienie podpajęczynówkowe.

• Jakie mogły być przyczyny
hipernatremii u opisanej chorej?
• Jakie możliwe nieprawidłowości
zachodziły w postępowaniu lekarzy?
• Jaka była przyczyna krwawienia do
OUN?
• Jakie powinno być leczenie?
HIPERNATREMIA
– OPIS PRZYPADKU

PRZYPADEK HIPERNATREMII –
INTERPRETACJA WYNIKÓW
PRZYCZYNY POWSTANIA HIPERNATREMII W
TYM PRZYPADKU
– Hiperglikemia (diureza osmotyczna)
– Hiperkatabolizm (rozpad komórek z
powstaniem dużej liczby produktów
przemiany białkowej i
aminokwasowej)
– Bogatobiałkowe żywienie pozajelitowe
– Brak świadomości powodujący zanik
mechanizmu pragnienia i picia
hipomolalnych płynów

PRZYPADEK HIPERNATREMII -
ROZPOZNANIE
• Ciężka, zagrażająca życiu
hipernatremia spowodowana diurezą
osmotyczną (spowodowaną wysokim
stężeniem glukozy)
• Krwawienie podpajęczynówkowe
spowodowane hipernatremią
(pęknięcie ścian naczyń żylnych na
skutek zmniejszenia objętości mózgu)

GOSPODARKA
GOSPODARKA
POTASOWA
POTASOWA
hipo- i hiperkaliemia
hipo- i hiperkaliemia

DLACZEGO POTAS ?
• Zaburzenia gospodarki potasowej często
pozostają niedostrzeżone,
• około 98% jonów potasowych znajduje się
wewnątrz komórek
• Pomiar stężenia potasu w surowicy nie
odzwierciedla zasobów ustrojowych
• Zaburzenia metabolizmu potasu są przyczyną
zaburzeń rytmu
serca
serca
• Najczęstszą przyczyną zaburzeń gospodarki
potasowej są leki stosowane w chorobach
serca
serca
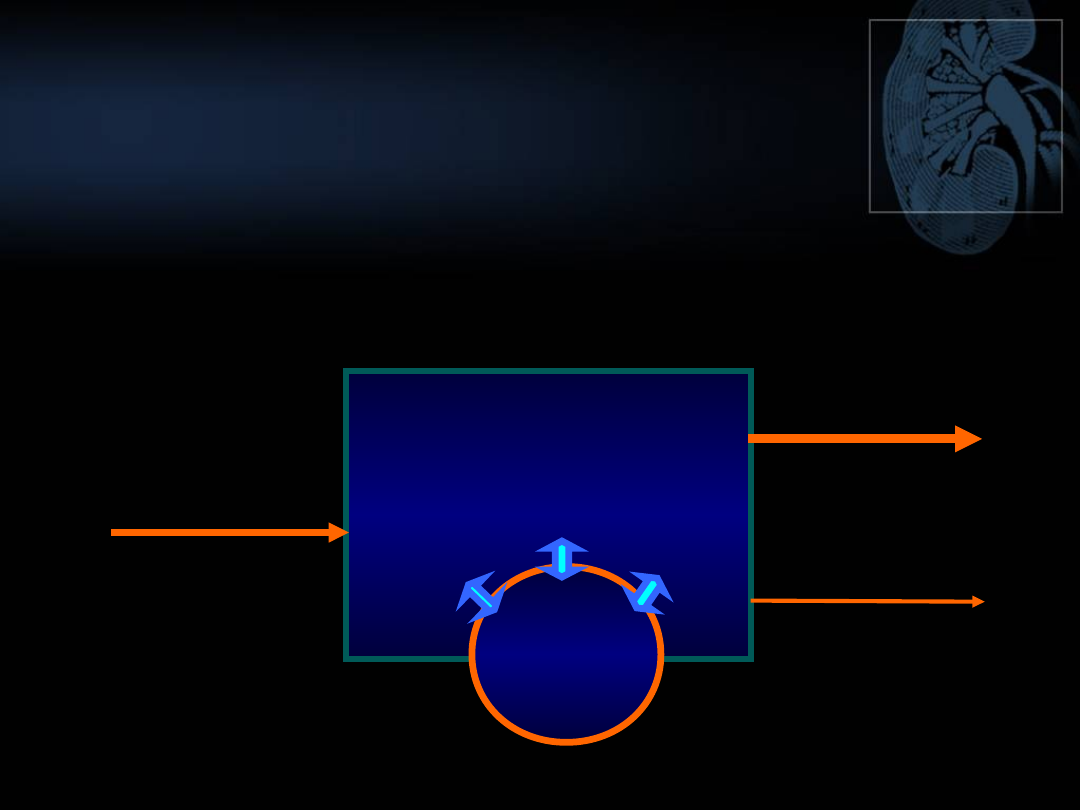
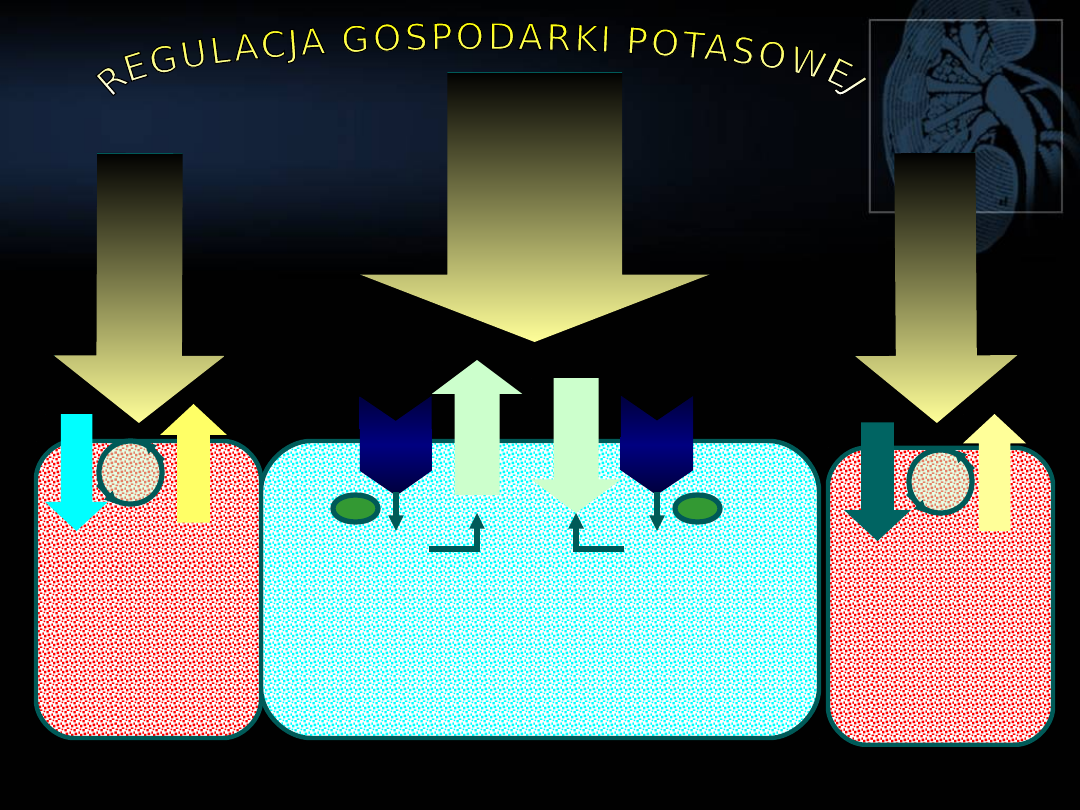
FIZJOLOGICZNA REGULACJA
GOSPODARKI POTASOWEJ
Pożywieni
e
(100%)
Inne drogi –
pot, kał
(10%)
Wydalanie z
moczem (90%)
ORGANIZM
INSULIN
A
H
+
UKŁAD
WSPÓŁCZULNY
KOMÓRKA
RÓWNOWAGA ZEWNĘTRZNA I WEWNĘTRZNA
KOMÓRKA MIĘŚNIA
KOMÓRKA MIĘŚNIA
SZKIELETOWEGO
SZKIELETOWEGO
IN
S
U
L
IN
A
IN
S
U
L
IN
A
H
H
+
+
U
K
Ł
A
D
U
K
Ł
A
D
W
S
P
Ó
Ł
C
Z
U
L
N
W
S
P
Ó
Ł
C
Z
U
L
N
Y
Y
K
K
+
+
α
1
2
cAMP
cAMP
PLC
PLC
Gs
Gs
Gq
Gq
K
K
+
+
K
K
+
+
Na
Na
+
+
K
K
+
+
H
H
+
+
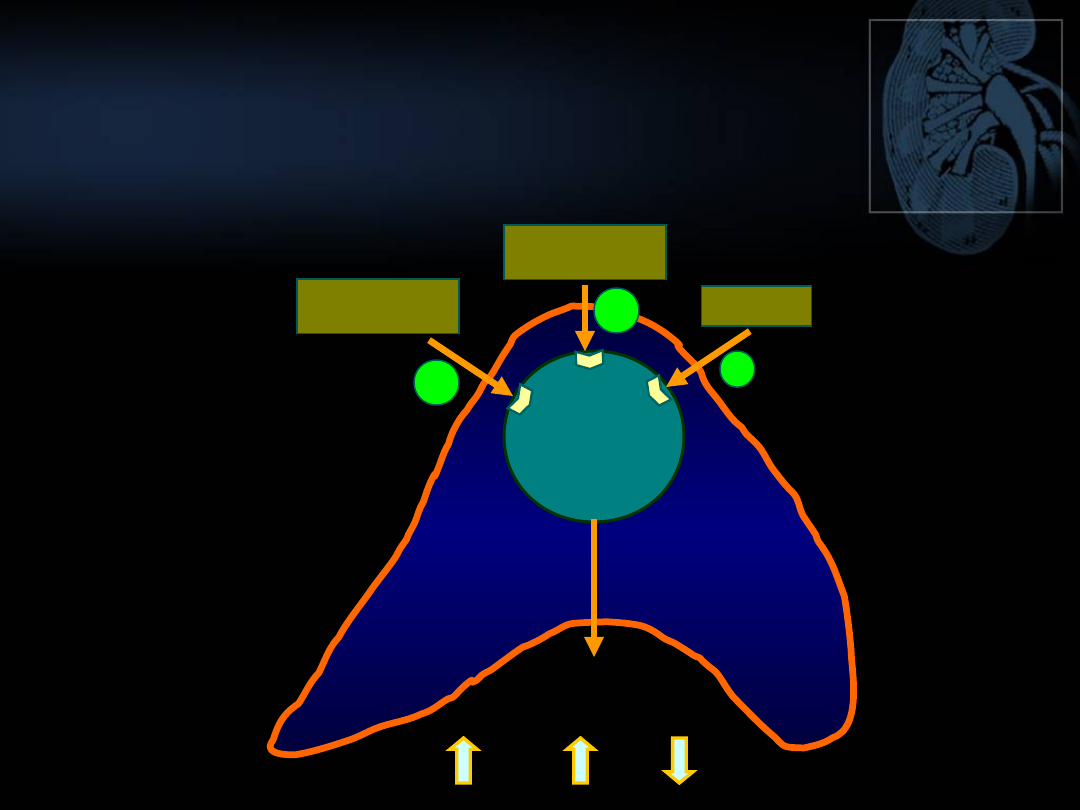
WPŁYW UKŁADU RENINA-
ANGIOTENSYNA-ALDOSTERON NA
GOSPODARKĘ POTASOWĄ
NADNERCZE
(warstwa kłębkowata)
ANG II
ANG II
K
K
+
+
ACTH
ACTH
+
+
+
+
+
+
ALDOSTERON
ALDOSTERON
NERKI
NERKI
wydalanie z
wydalanie z
moczem
moczem
K
K
+
+
H
H
+
+
Na
Na
+
+

WAŻNE CECHY NERKOWEGO
METABOLIZMU JONÓW
POTASOWYCH
• Nerki bardzo sprawnie wydalają nawet
znaczne ilości jonów potasowych
ale tylko
wtedy gdy ich czynność nie jest upośledzona
• Nerki mają niewielką zdolność do
utrzymywania jonów potasowych w
organizmie (niedobory są rekompensowane
uwalnianiem potasu z rozpadających się
komórek)
• Regulacja wydalania potasu przez nerki jest
zależna od aktywności układu renina-
angiotensyna-aldosteron

HIPERKALEMIA – PRZYCZYNY
• Hiperkaliemia jest
przyczyną zgonów
około 1,9-5% chorych
hospitalizowanych
• Najczęstsze
przyczyny
:
– Niewydolność
nerek
– Hiperglikemia
– Kwasica
– HIPERKALIEMIA
JATROGENNA
LEKI MOGĄCE BYC
PRZYCZYNĄ
HIPERKALIEMII
Betaadrenolityki
inhibitory konwertazy
Heparyna
Spironolakton
NLPZ
Preparaty potasu
Trimetoprym
Przetoczenia krwi
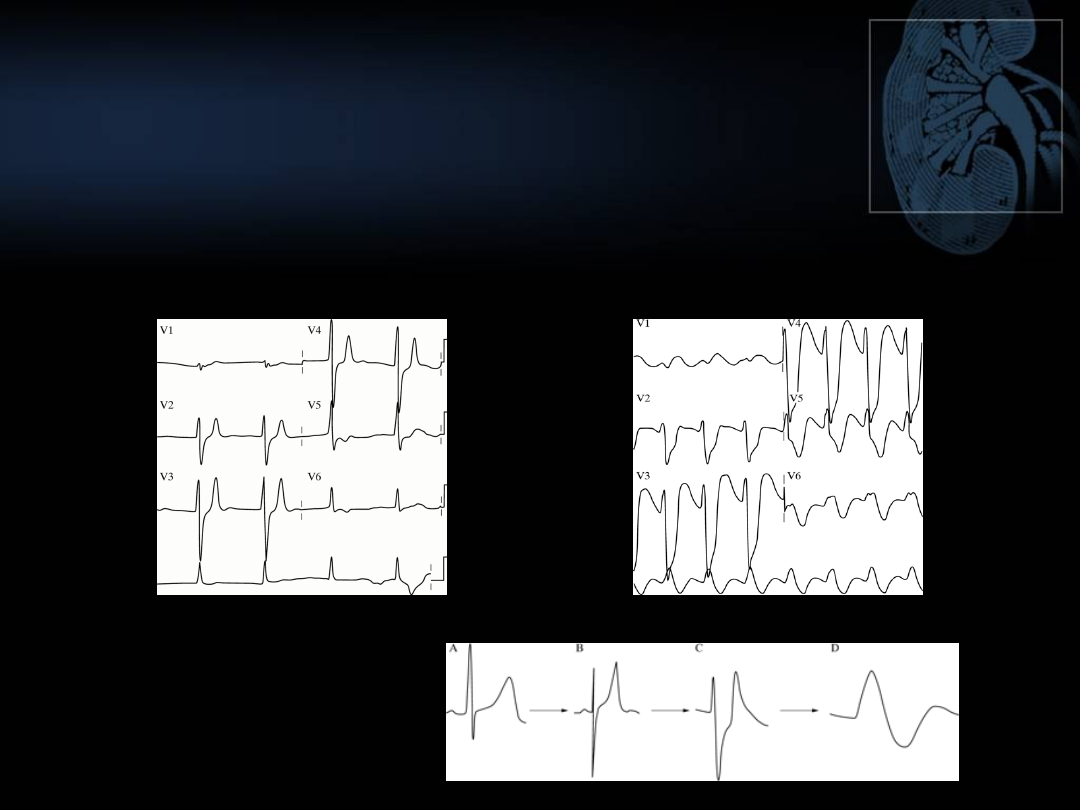
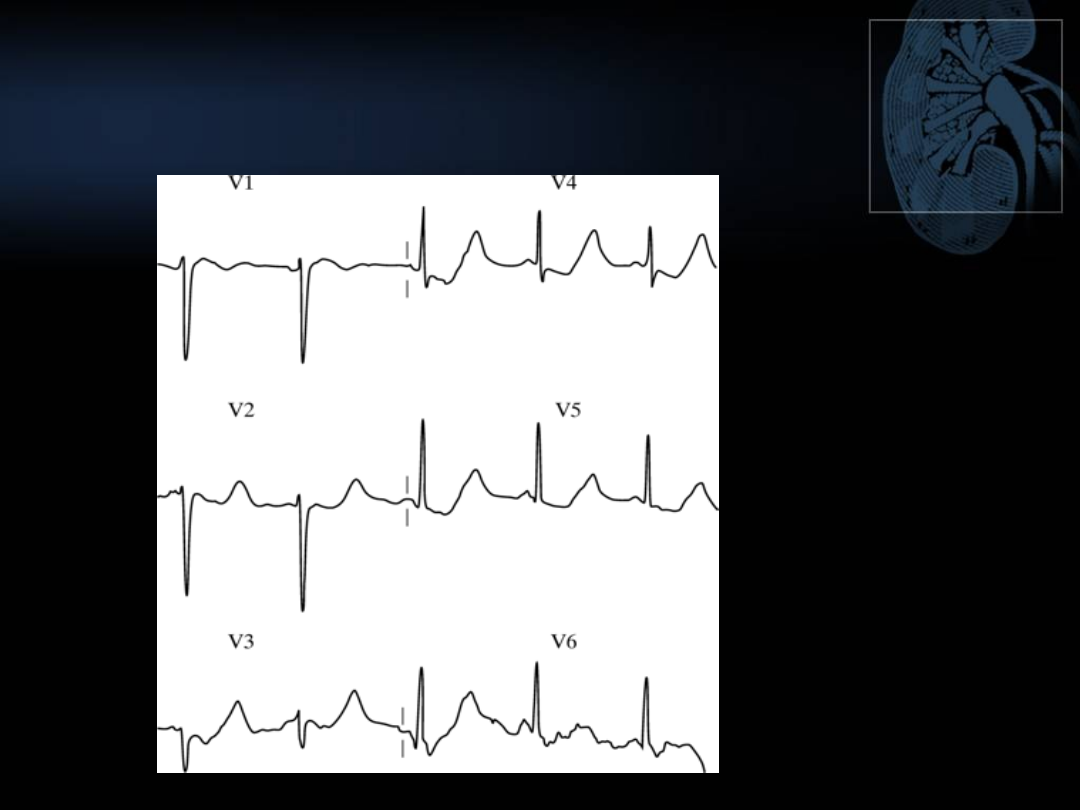
ZMIANY W ZAPISIE EKG W
HIPERKALIEMII
Niewielka
hiperkaliem
ia
Typowa ewolucja
zmian
Ciężka
hiperkaliemi
a

PRAWIDŁOWE ZASADY POSTĘPOWANIA
W „OSTREJ” HIPERKALIEMII
• KROK 1
jeśli K
+
> 6,5 mmol/l lub zmiany w EKG to stałe
monitorowanie EKG
• KROK 2
–
10 ml 10% chlorku lub glukonianu wapnia dożylnie
• KROK 3
–
glukoza 20-40% z insuliną iv (3g/1j.)
–
wziewnie betamimetyk
–
20-40 mmol wodorowęglanu sodowego (?)
• KROK 4
–
żywica jonowymienna (Resonium)
• KROK 5
–
hemodializa
ZAWSZE NAJPIERW
ZAWSZE NAJPIERW
ODSTAWIĆ LEKI BĘDĄCE
ODSTAWIĆ LEKI BĘDĄCE
PRZYCZYNĄ HIPERKALIEMII !
PRZYCZYNĄ HIPERKALIEMII !

3 PODSTAWOWE MECHANIZMY
DZIAŁANIA LEKÓW STOSOWANYCH
W „OSTREJ” HIPERKALIEMII
1.
1.
PRZECIWDZIAŁANIE TOKSYCZNEMU WPŁYWOWI
PRZECIWDZIAŁANIE TOKSYCZNEMU WPŁYWOWI
POTASU NA MIĘSIEŃ SERCOWY
POTASU NA MIĘSIEŃ SERCOWY
(JONY WAPNIA)
2.
2.
ZWIĘKSZENIE WYDALANIA POTASU Z ORGANIZMU
ZWIĘKSZENIE WYDALANIA POTASU Z ORGANIZMU
(DIURETYKI, ŻYWICE)
3.
3.
WYMUSZANIE PRZECHODZENIA POTASU DO
WYMUSZANIE PRZECHODZENIA POTASU DO
WNĘTRZA KOMÓRKI
WNĘTRZA KOMÓRKI
(GLUKOZA Z INSULINĄ,
WODOROWĘGLAN SODU, BETAMIMETYKI)

PRZEWLEKŁA HIPERKALIEMIA
- LECZENIE
• Przewlekła hiperkaliemia występuje rzadko
• Należy wykluczyć przyczyny jatrogenne
(IKA, BB)
• Najczęstsza przyczyna to niedoczynność
kory nadnerczy lub hipoaldosteronizm ->
DIAGNOSTYKA ENDOKRYNOLOGICZNA
•
Leczenie
Leczenie
– Podawanie syntetycznych mineralokortykoidów
(mała dawka fludrokortyzonu
– Betamimetyki – wziewne lub doustne
(bambuterol)
– Żywice jonowymienne (Resonium)

HIPOKALIEMIA
•
Występuje u 20% hospitalizowanych pacjentów
Występuje u 20% hospitalizowanych pacjentów
• Hipokaliemię obserwuje się u 10-40% leczonych
diuretykami tiazydowymi
•
Hipokaliemia na ogół przebiega bezobjawowo
Hipokaliemia na ogół przebiega bezobjawowo
ale nawet umiarkowana hipokaliemia zwiększa
ryzyko nagłego zgonu z przyczyn krążeniowych
(zaburzenia rytmu)
• O rozpoznaniu decyduje najczęściej przypadkowo
wykonane badanie stężenia potasu w surowicy

NAJCZĘSTSZE PRZYCZYNY
HIPOKALIEMII
1. LEKI
!!!
– diuretyki tiazydowe, tiazydopodobne i pętlowe
– betamimetyki (standardowa dawka wziewna
obniża stężenie K
+
o 0,2-0,4 mmol/l przez 1-4
godzin)
– teofilina
– insulina
– leki przeczyszczające
– mineralo- i glukokortykoidy
2. Mała podaż w diecie (rzadko)
3. Przemieszczenie do wnętrza komórek
– zasadowica metaboliczna

HIPOKALIEMIA - OBJAWY
• zaburzenia rytmu serca, niewydolności
serca.
• znacznego osłabienie mięśni i odruchów
ścięgnistych
• nudności, wymioty, brak łaknienia,
niedrożność porażenna jelit,
• osłabienie mięśni oddechowych,
prowadzące do utrudnienia oddychania
• zaburzenia psychiczne
• upośledzenie zagęszczania moczu
prowadzące do wielomoczu

Leczenie hipokaliemii
• Uzupełnianie doustne jest bezpieczne
(jeśli nerki są
wydolne)
– dieta bogata w owoce, warzywa
– doustne preparaty potasu:
Kalipoz, Kalium effervescens, Kaldyum
- duże dawki soli potasu drażnią przewód pokarmowy
(wymioty, owrzodzenia)
• Podawanie dożylne – bardzo bolesne
, w sytuacjach nagłych
cewnik do żyły centralnej
• Diuretyki oszczędzające potas
(Spironolakton, Eplerenon)
– objawy niepożądane (np. ginekomastia po
spironolaktonie)
– duże ryzyko hiperkaliemii

HIPOKALIEMIA -
PODSUMOWANIE
• Hipokaliemia
przebiega podstępnie
i może
prowadzić do groźnych zaburzeń rytmu serca
• W różnicowaniu przyczyn hipokaliemii należy
uwzględnić
przyczyny jatrogenne
• Leczenie hipokaliemii jest oczywiste i opiera
się na:
– Uzupełnianiu niedoborów potasu
– Zapobieganie jego utracie
(zwłaszcza z
moczem)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
Wyszukiwarka
Podobne podstrony:
Zaburzenia gospodarki sodowo potasowej
gospodarka sodowa i potasowa prelekcja
GOSPODARKA POTASOWA
ZABURZENIA GOSPODARKI POTASOWEJ
gospodarka potasowa
EUROPEJSKA WSPÓLNOTA GOSPODARCZA
Demograficzne uwarunkowania rynku pracy i gospodarki publicznej
GOSPODARKA KWAS ZAS
od Elwiry, prawo gospodarcze 03
prawo gospodarcze wspólny znak towarowy
T 5 MSE Konkurencyjnoś ć gospodarki ś wiata
więcej podobnych podstron