
Charakterystyka
najważniejszych chorób układu
oddechowego

• Zapalenie oskrzeli
• Rozedma
• POChP
• Rozstrzenie oskrzeli
• Astma oskrzelowa
• Mukowiscydoza
• Zapalenie płuc
• Gruźlica

• Choroby śródmiąższowe
• Zatorowość płucna
• Rak płuca
• Choroby opłucnej
- odma
- niedodma
- wysięk/przesięk w opłucnej

Choroby oskrzeli
• Zapalenie oskrzeli
– Ostre
– Przewlekłe
• Rozstrzenie oskrzeli
• Zapalenie oskrzelików
• Zarostowe zapalenie oskrzelików
• Włóknienie torbielowate
(mukowiscydoza)

Zapalenie oskrzeli ostre
• Etiologia:
wirusy, (grypy, adenowirusy, Rhinowirusy,)
Mycoplasma pneumoniae
bakterie Streptococcus pneumoniae, Haemophilus
infuenzae, Staphylococcua aureus
• Obraz kliniczny: suchy kaszle, wykrztuszanie
plwociny śluzowej ew. ropnej (zakażenie
bakteryjne)
• Nadreaktywność oskrzeli na czynniki drażniące:
zimne powietrze, zanieczyszczenie powietrza
• Leczenie: antybiotyk, leki wyksztuśne,

Zapalenie oskrzeli
przewlekłe
• Charakteryzuje przewlekły kaszel z
odksztuszaniem plwociny przez co najmniej 3
miesiące w roku w ciągu kolejnych 2 lat.
• Etiopatogeneza: związek z paleniem
papierosów, zanieczyszczeniem powietrza
atmosferycznego (SO2, NO), zakażeniami
wirusowymi, bakteryjnymi, nadreaktywność
oskrzeli (SO2, zimne powietrze)
• Przebieg postępujący: częste zaostrzenia w
przebiegu zakażeń: wirusowych i bakteryjnych
np.: Haemophilus inflenzae, Streptococcus
pneumonnie, Gram(-) Staph. aureus
• Obraz kliniczny: pink puffer, blue bloater
• Rozpoznanie: objawy kliniczne + cechy
obturacji FEV1/VC<75

Zapalenie oskrzeli
przewlekłe
• Rozpoznanie różnicowe: rozstrzenie oskrzeli,
astma oskrzelowa
• Leczenie:
zaniechanie palenia papierosów
Beta-mimetyki długodziałające
pochodne atropiny – ipratropium
metyloksantyny
kortykosteroidy wziewne
kortykosteroidy systemowe w zaostrzeniu
antybiotyki
leki wykrztuśne
rehabilitacja oddechowa
tlenoterapia

Rozedma płuc
• Powiększenie przestrzeni powietrznych
dystalnie od oskrzelików końcowych z
destrukcją ścian pęcherzyków
• Podział:
rozedma środka zrazika
rozedma całego zrazika
rozedma zlokalizowana
(pęcherzowa, zrazików obwodowych,
okołoprzegrodowa)
rozedma okołoognioskowa (okołobliznowa,
nieregularna)
• Etiopatogeneza: niestosunek proteaz do
antyproteaz (elastaza/alfa1-antytrypsyna)
oksydantów/antyoksydantów

POChP
• Przewlekła Obturacyjna Choroba Płuc
charakteryzuje się postępującym,
częściowo odwracalnym
ograniczeniem drożności oskrzeli
spowodowanym przewlekłym
zapaleniem oskrzeli i/lub rozedma
płuc, któremu może towarzyszyć
nieswoista nadreaktywność oskrzeli

POChP –rozpoznanie,
klasyfikacja
• Postać łagodna
FEV1/VC < 85 w. naleZnej
Nawet jeśli FEV1 > 70%
• Postać umiarkowana
FEV1 < 70% i > 50%
• Postać ciężka
FEV1< 50% w. należnej
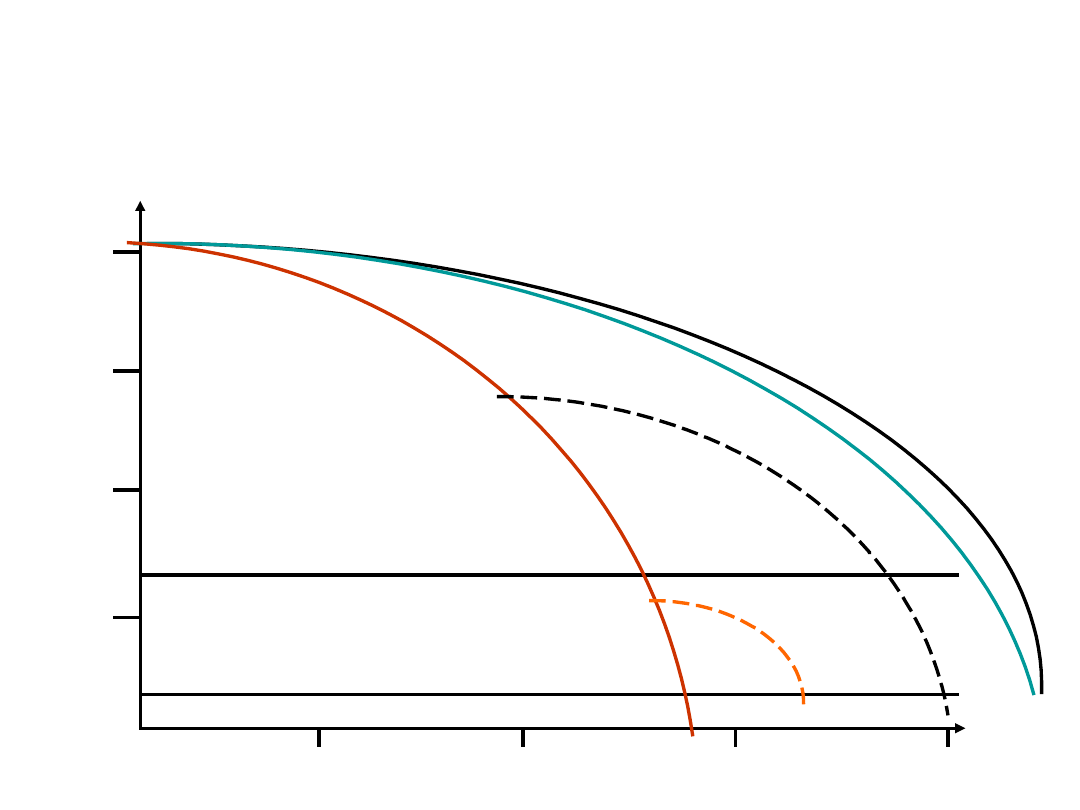
POChP- wpływ palenie
papierosów
FEV1 % w. należnej
100
75
50
25
25
50
75 lat
Inwalidztwo
śmierć
Niepalący i niewrażliwi
Palacze
wrażliwi
Przestali palić w 45 r.ż
Przestali palić w 65 r.z.

Astma oskrzelowa – Definicja
(GINA)
Astma jest przewlekłą chorobą zapalną
dróg
oddechowych, w której uczestniczy wiele komórek
i substancji przez nie uwalnianych.
Przewlekłe zapalenie jest przyczyną
nadreaktywności oskrzeli
, prowadzącej do
nawracających epizodów świszczącego oddechu,
duszności, ściskania w klatce piersiowej i kaszlu,
występujących szczególnie w nocy lub nad ranem.
Epizodom tym zwykle towarzyszy rozlana
obturacja
oskrzeli
o zmiennym nasileniu, często ustępująca
samoistnie lub pod wpływem leczenia.

Astma oskrzelowa –
Rozpoznanie
Wywiad:
atopia w rodzinie (astma atopowa),
początek w dzieciństwie i młodości,
po infekcjach dróg oddechowych
Objawy:
napadowe duszności
świszczący oddech
ciężar w klatce piersiowej,
napadowy kaszel,
duszność po wysiłku
Badanie fizykalne:
cechy obturacji,
świsty i furczenia
lub bez objawów

Rozpoznanie
• Objawy choroby
• W ocenie obturacji przydatny jest
stosunek FEV1/FVC. (> 80% norma).
• Test odwracalności (lek rozkurczowy,
kortykosteroid):
wzrost FEV1 o 12 - 15%
lub wzrost PEF o 15%
• Dobowa zmienność PEF > 20 %

Astma – diagnostyka różnicowa
• POChP
• Ostra niewydolność lewokomorowa
• Zator tętnicy płucnej
• Guz nowotworowy lub ciało obce w
tchawicy lub dużych oskrzelach
• Zaburzenia czynności strun głosowych

Klasyfikacja astmy
• Klasyfikacja etiologiczna:
astma atopowa
astma nieatopowa
• Klasyfikacja a zależności od stopnia
ciężkości:
astma sporadyczna
astma przewlekła lekka
astma przewlekła umiarkowana
astma przewlekła ciężka
Astma atopowa Astma nieatopowa
(zewnątrzpochodna)
(wewnątrzpochodna)
Początek
<30 r.ż., zwykle w >30 r.ż zwykle po
dzieciństwa
przebytej infekcji
Inne ch. atopowe np. AZS, pyłkowica
nie
Wyst. rodzinne
tak
rzadziej
Przyczyny
kontakt ze swoistymi
zwykle inf.
wirusowe
zaostrzeń
alergenami
lub bateryjne
spIgE występują
nie występują
Przebieg
częściej epizodycznie
częściej postępujący
napady duszności
przewlekły
z okresami remisji

Leki stosowane w astmie
Leki kontrolujące chorobę:
glikokortykosteroidy wziewne
glikokortykosteroidy stosowane
ogólnoustrojowo
kromony
metyloksantyny
2-mimetyki wziewne długo działające
2-mimetyki doustne długo działające
leki przeciwleukotrienowe

Leki stosowane w astmie
Leki objawowe:
2-mimetyki wziewne szybko działające
glikokortykosteroidy stosowane
ogólnoustrojowo
leki przeciwcholinergiczne
metyloksantyny
2-mimetyki doustne szybko działające

Rozstrzenie oskrzeli
• Trwałe rozszerzenia oskrzeli, które
powstały w następstwie uszkodzenia ściany
oskrzeli przez zmiany zapalne.
• Etiologia: zapalenia wirusowe i bakteryjne
(Klebsiella pneumoniae, Staph. Aureus, po
przebytych w dzieciństwie zakażeń:
krztusiec, gruźlica, w przewlekłym
zapaleniu zatok przynosowych, w refluksie
żołądkowo-przełykowym, u chorych z
agammaglobulionemią, w mukowiscydozie,
w zespole nieruchomych rzęsek

Rozstrzenie oskrzeli
• Obraz kliniczny: kaszel, krwioplucie
odksztuszanie dużej ilości ropnej wydzieliny od
kilku do kilkuset ml.
• Przebieg postępujący: sprzyjają nawracającym
zapaleniom płuc i oskrzeli, prowadzi do
niewydolności oddechowej, palce pałeczkowate
• Radiologiczne: objawy niedodmy, nacieków z
poziomem płynu
• Leczenie: drenaż oskrzeli (ułożeniowy)
chemioterapia
nebulizacje, leki mukoliotyczne
leczenie chirurgiczne

Włóknienie torbielowate
-mukowiscydoza
• Choroba wielonarządowa dziedziczna
(autosomalna, recesywna)
• Charakteryzuje się obecnością gęstej, lepkiej
wydzieliny
• Klinicznie: cechy choroby obturacyjnej, częste
infekcje drzewa oskrzelowego, obecne
rozstrzenie oskrzeli, zaburzenia wchłaniania
spowodowane niewydolnością trzustki
• Choroba głównie wieku dziecięcego częstość
1:2000
• Obecnie czas życia chorych wydłużony
• Powikłania, kamica żólciowa, marskość wątroby,
• Rozpoznanie: zwiększone stężenie NaCl w pocie.
• Leczenie: fizjoterapia, antybiotykoterapia

Zakażenia układu
oddechowego
• Zapalenia płuc – przyczyny zakażeń
pozaszpitalne:
- Streptococcus pneumoniae
- Mycoplasma pneumoniae
- Hemophillus influenzae
szpitalne:
- pałeczki gram (-)
- Staphylococcus aureus
- Pseudomonas spp.
chorzy z niedoborami odporności
- Pneumocystis carinii
] - wirus cytomegalii
- mycobacterium tuberculosis

Zapalenie płuc -
paciorkowcowe
• Początek nagły, wysoka tempewratura,
osłabienie, kaszel, ból opłucnowy,
tachycardia. tachypnoe, nacieki w płucach
w rtg, tarcie opłucnowe, leukocytoza
• Po 7 – 10 dniach poprawa, po 12 tygodniach
ustąpienie zmian radiologicznych
• Leczenie: antybiotykoterapia jak
najwcześniej
• Leczenie empiryczne

Gruźlica płuc
• Mycobacterium tuberculosis
Diagnostyka:
• Badania mikrobiologiczne plwociny, popłuczyn
oskrzelowych, popłuczyn żołądkowych, płyn
opłucnowy, biopsja węzłów chłonnych, wycinki
płuca
• Preparat bezpośredni barwiony Ziehla-Neelsena
• Hodowla podłoże Lowensteina-Jensena – 6 tyg.
posiew
• BACTEC metoda radiometryczna – kilka dni,
podłoże z kwasem palmitynowym
14
C ,
wzrost prątków wzrost
14
CO
2
• Metoda PCR identyfikacja DNA (martwe) probe i
RNA (żywe)
• Test śródskórny RT23- dodatni > 10mm dodatni

Gruźlica płuc
• Diagnostyka :
• Badanie radiologiczne:
- proces czynny:
zmiany naciekowe z rozpadem,
zmiany rozsiane
- Lokalizacja - górne płaty
- Powiększone węzły chłonne
- Zwężenia oskrzeli -niedodma
- Zwłóknienia
- Jama gruźlicza
- Odma i wysięk w opłucnej.

Gruźlica płuc
• W ciągu kilku miesięcy powikłania płucne
– niedodma jednego płata, rozstrzenia
oskrzeli, , gruźlica prosówkowa, , wysięk w
jamie opłucnej,
• Objawy kliniczne: gorączka, zmęczenie,
osłabienie, utrata masy ciała, kaszel,
• Rtg: plamiste lub guzkowe zagęszczenia w
górnych płatach. Jamy, zwapnienia,
powiększone węzły chłonne, wysięk i
zwapnienia opłucnej.

Gruźlica płuc
• Leczenie:
długotrwałe 6-12 miesięcy
skojarzone tzn jednocześnie 3-4 leki
regularne
• Fazy leczenia
:
początkowa faza intensywnej terapii
odprątkowanie 1-3 miesiące 4 leki
leczeni podtrzymujące:
utrwalenie wyników i zapobieganie nawrotom
4 miesiące 2-leki

Śródmiąższowe włóknienie płuc
• Postępujący proces zapalny miąższu płucnego
(pęcherzyka i otaczających tkanek – naczyń
włosowatych, podścieliska) zaczynający się zwykle
podstępnie i prowadzący w większości przypadków
do nieodwracalnego włóknienia płuc
• Diagnostyka:
objawy kliniczne: stany podgorączkowe,
zmęczenie, bóle stawów, duszność wysiłkowa-
spoczynkowa, kaszel,
badania czynnościowe – zmiany restrykcyjne,
obniżone FVC, podatność, pojemność dyfuzyjna
badania gazometryczne: hipoksemia po wysiłku
radiologiczne (HRCT) – obraz plastra miodu
biopsja płuca - videotorakoskopia

Śródmiąższowe włóknienie płuc
Klasyfikacja
• Choroby o nieznanej etiologii
idiopatyczne włóknienie płuc
sarkoidoza
proteinoza pęcherzyków płucnych
samoistna hemosyderoza
włóknienie płuc w przebiegu kolagenoz
• Choroby płuc o znanej etiologii prowadzące
do włóknienia
pylice płuc
Alergicze zewnątrzpochodne zapalenie
pęcherzyków płucnych
leki
promieniowanie
infekcje, choroby naczyń

Zatorowość płucna
• Zator tętnicy płucnej wywołany skrzepliną z
zakrzepicy naczyń żylnych kończyn dolnych, miednicy
i żyły próżnej dolnej
• Czynniki sprzyjające powstaniu zakrzepicy:
uszkodzenie śródbłonka, wzmożona krzepliwość krwi,
zwolnieni przepływu krwi.
• Obraz kliniczny zależy od wielkości zajętego zatorem
naczynia: dusznośc, kaszel, ból w klatce piersiowej,
krwioplucie, ostra niewydolność oddechowa, NZK,
ostre serce płucne, wstrząs , zawał płuca,
• Rozpoznanie: objawy kliniczne, badanie
przedmiotowe, USG n. żylnych, bad. krwi– D-dimer
(produkty rozpadu fibryny) Badanie radiologiczne: CT-
spiralne, scyntygrafia perfuzyjna, wentylacyjna,
arteriografia tętnicy płucnej

Niewydolność oddechowa
• Zaburzenia wymiany gazów
oddechowych
(O2, CO2) w płucach
• Niewydolność częściowa:
hipoksemia pO2 < 60 mmHg
pCO2 n lub ↓
• Niewydolność całkowita
hipoksemia pO2 < 60 mmHg
hiperkapnia pCO2 > 45 mmHg
• Niewydolność utlenowania
• Niewydolność wentylacyjna

Niewydolność oddechowa
• Wentylacyjna:
depresja CSN
upośledzenie ruchów oddechowych
(poliomyelitis)
• Utlenowania:
zapalenie płuc
obrzęk płuc
zatorowość płucna
• Mieszana:
przewlekły zespół oburacyjny
ciężki atak astmy

Niewydolność oddechowa -
leczenie
• Cel:
wyrównanie hipoksemii i hiperkapnii
leczenie objawowe – duszności i
tchykardii
• Sposób realizacji:
Tlenoterapia
Poprawa drożności dróg oddechowych
Zwiększenie wentylacji

Niewydolność oddechowa -
leczenie
• Fizjoterapia oddechowa
- poprawia ewakuację wydzieliny z
drzewa
oskrzelowego
- oklepywanie
- nawilżanie
- usuwanie wydzieliny
bronchofiberoskopem

Niewydolność oddechowa -
leczenie
• Tlenoterapia
- monitorowanie
gazometria
saturacja – pulsoksymetria
- metody podawania tlenu
butle z tlenem
koncentratory (przewlekła tlenoterapia w
warunkach domowych)
maski Venturiego, wąsy

Niewydolność oddechowa -
leczenie
• Sztuczna wentylacja
- wentylacja przerywanym ciśnieniem
dodatnim (IPPV)
- respirator
- wentylacja z dodatnim ciśnieniem w
końcowej fazie wydechu (PEEP)
• Powikłania sztucznej wentylacji:
- uraz ciśnieniowy płuc (odma)
- przewodnienie chorego
- infekcje

Nowotwory płuc
• Objawy:
kaszel, krwioplucie, duszność,
nawracające infekcje ukł. oddechowego
ból w klatce piersiowej (neuralgia ramienna,
zespół
Hornera – Guz Pancoasta,
Zajęcia śródpiersia - chrypka,zespól żyły próżnej
górnej
Zajęcie osierdzia (zab. rytmu serca)
Zajęcie opłucnej (ból, wysięk)
Przerzuty w narządach odległych: wątroba, ukł.
kostny, mózg,)
Objawy paranowotworowe: przerostowa
asteoartropathia płucna, neuropatia,
nadkrzepliwość krwi (zatory).

Nowotwory płuc
• Nowotwory łagodne: 2% wszystkich
nowotworów płuc
Brodawczak, chrzęstniak, hamartoma
(odpryskowiak), gruczolak
• Nowotwory złośliwe
Rak oskrzela: z kom nabłonka drzewa
oskrzelowego
najczęstszy nowotwór złośliwy na świecie
i najczęstsza przyczyna zgonów z powodu
chorób nowotworowych w Polsce:
zapadalność w Polsce: M-50/100tys K-
8/100tys

Nowotwory płuc
• Rodzaje histopatologiczne:
rak niedrobnokomórkowe:
- Rak płaskonabłonkowy 40-60%
- Gruczolakorak 10-40% (brodawczakowaty,
oskrzelikowo-pęcherzykowy, lity–
wytwarzający śluz)
- Wielkokomórkowy (olbrzymiokomórkowy,
jasnokomórkowy)
- Gruczołowo-płaskonabłonkowy
rak drodnokomórkowy:
rakowiak – najczeszczy po raka guz złośliwy płuc
mięsak płuc
międzybłoniak opłucnej

Nowotwory płuc
• System TNM klinicznej oceny zaawansowania
• T- guz, N-węzeł chłonny, M- przerzut
• Rak utajony,
• Stopień O rak „in situ”
• Stopień I: T1 guz <3cm, No, Mo
• Stopień II: T1,N1 węzły okołoosk., wnękowe po tej
samej stronie
• Stopień IIIA: T1, N2 węzły śródpiersia po tej samej
stronie, węzły rozwidlenia tchawicy
• Stopień IIIB: T,N3 węzły po stronie przeciwnej
• Stopień IV T,N, M1 –przerzuty odległe

Nowotwory płuc
• Rak drobnokomórkowy leczenie
chirurgiczne
w I, II stadium zaawansowania,
w IIIA – przedopercyjna
chemioterapia
• Rak drobnokomórkowy – dużej
chemio- i promieniowrażliwości

Choroby opłucnej
• Płyn opłucnowy 1-20ml , widoczny w rtg > 100ml
• Płyn przesiękowy - przyczyna:
niewydolność krążenia, obrzęk śluzowaty, dializa
otrzewnowa
marskość wątroby, zespół nerczycowy, Z. Meigsa
• Płyn wysiękowy – przyczyna:
zapalenie
choroby nowotworowe
• Różnicowanie:
wysięk: Stężenie białka > 30g/l
Stężenie białka w płynie/surowica > 0.5
Aktywność LDH > 200u/ml
stężenie LDH w płynie/surowica >0.6
Liczba krwinek białych > 2500/mm3

Choroby opłucnej przyczyny
wysięku
• Zakażenie: gruźlica, bakteryjne i wirusowe
zapalenie płuc
• Nowotwory: rak płuca ziarnica złośliwa,
chłoniaki, białaczki, mesothelioma, przerzuty z
innych narządów – rak sutka, jelita grubego, rak
jajnika
• Zawał płuca
• Zapalenie trzustki
• Choroby immunologiczne: toczeń trzewny,
RZS, polyarteritis nodosa
• Inne: urazy klatki piersiowej, mocznicowe
zapalenie opłucnej, popromienne zapalenie
opłucnej

Wysięk - leczenie
• Wysięk infekcyjny
parapneumoniczny drenaż, leczenie
fibrynolityczne
ropniak – l. fibryniolityczne, drenaż,
dekortykacja
• Wysięk nowotworowy:
Pleurodeza chemiczna - talk
Mechaniczna - skaryfikacja

Inne postacie wysięku
Chylothorax
Obecność chłonki w jamie opłucnej z powodu:
• urazu (zabieg oper., uraz zewn.)
• nowotworu
Krwiak opłucnej (hemothorax)
• uraz ściany kl. piersiowej lub narządów
wewnątrz
np.: złamanie żeber, kaniulacja żył centralnych,
biopsja płuca i opłucnej,
• nieurazowy: krwiak samoistny
Ropniak (Empyema)
Powikłanie zakażenia jamy opłucnej
Leczenie: drenaż z antybiotykoterapią,
leczenie fibrynolityczne, VTS, dekortykacja

Powikłania wysięku w jamie
opłucnej
Fibrothorax - zarośnięcie kl.
piersiowej i upośledzenie jej
ruchomości
jako powikłanie: wysięku, ropniaka
jamy opłucnej
Przeciwdziałania
Jak najwcześniejsza
rehabilitacja !!!!!!

Odma opłucnowa - Etiologia
Samoistna
• pierwotna (brak zmian w płucach)
• wtórna (zmiany w płucach: POChP, gruźlica,
astma, ch. infekcyjne, śródmiąższowe,
nowotwór)
Urazowa
• niejatrogenna (uraz otwarty, zamknięty)
• jatrogenna (po biopsji płuca, śródpiersia,
cewnikowanie żył centralnych)
Wielkość odmy
• Całkowita
• Częściowa

Odma opłucnowa
Miejsce dostania się powietrza:
• wewnętrzna (przez oskrzela)
• zewnętrzna (przez ścianę kl.piersiowej)
Łączność z atmosferą
• Otwarta
• Zamknięta
• Zastawkowa (prężna)

Odma opłucnowa
Leczenie zachowawcze gdy:
• Odma samoistna pierwotna
• Wielkość do 15 % objętości jamy, tzn,
odległość opłucna płucna i ścienna 1 cm
(2cm – 23%, 4cm – 40%)
• Niepowiększająca się
• Bez objawów klinicznych
• U ludzi młodych
Szybkość wchłaniania powietrza:
1,25% całkowitej objętości odmy/dobę
Pozostawienie płuca nierozprężonego:
nie dłużej niż 10 – 14 dni

Odma opłucnowa
Wskazania do drenażu opłucnej:
• Odma samoistna pierwotna
nieskuteczność leczenia zachowawczego
burzliwe objawy kliniczne
odma wentylowa
nawrót odmy
• Odma samoistna wtórna
• Odma urazowa
• Odma śródpiersiowa i odma
podskórna

Drenaż jamy opłucnej
• Drenaż otwarty – łączność z powietrzem
atmosferycznym
• Drenaż zamknięty – opłucna odgrodzona od
powietrza zestawem drenażowym
bierny – bez ssania (rzadko stosowany,
np. do leczenia ropniaków
czynny – obecne podciśnienie w układzie
drenażowym

Drenaż jamy opłucnej
Wskazania:
• Odma opłucnej
• Płyn w opłucnej (wysięk, ropniak, krwiak,
chłonka)
• Pooperacyjny drenaż opłucnej
• Przetoka oskrzelowa-opłucnowa
Przeciwwskazania:
• Bezwzględnych p-wskazań nie ma
• Względne: zaburzenia krzepnięcia

Pooperacyjny drenaż
opłucnej
Każde otwarcie klatki piersiowej prowadzi do
powstania odmy.
Po zabiegach torakochirurgicznych pozostawia
się w jamie opłucnej dwa dreny:
Jeden – odciągnięcie płynu, krwi 2 cm nad
przeponą (zachyłek przeponowo-żebrowy),
w linii pachowej tylnej
Drugi – odciągnięcie powietrza, w linii
pachowej przedniej lub środkowej (sięga do
szczytu płuca)

Opieka nad chorym z drenażem
opłucnowym
• Pozycja chorego i zestawu drenażowego:
zestaw 1m poniżej poziomu kl. piersiowej,
• Monitorowanie:
przecieku powietrza:
przetoka oskrzelikowo-opłucnowa,
nieszczelność układu drenującego.
ilości drenowanego płynu/dobę
wahań ciśnienia :
duże – jama (niedodma, niecałkowite rozprężenie)
• Warunki usunięcie drenu:
rozprężone płuco
brak przecieku powietrza
drenaż płynu <100ml/dobę

Leczenie wspomagające chorego
z drenażem opłucnej
W czasie drenażu opłucnej należy podać:
następujące leki:
• leki przeciwbólowe
• leki mukolityczne
• leki rozszerzające oskrzela
• leki wyksztuśne
oraz wykonywać ew. następujące procedury:
• oklepywać chorego, stosować drenaż położeniowy
• stosować inhalacje, nawilżanie
• stosować ćwiczenia oddechowe
• nawodnić chorego

Rehabilitacja w wysięku w jamie
opłucnej
Cel:
Przeciwdziałanie powstawaniu zrostów
Ułatwienie drenażu
Pozycje ułożeniowe:
leżenie na zdrowym boku
leżenie na zdrowym boku z rotacją tułowia
do przodu
leżenie na zdrowym boku z rotacją tułowia
do tyłu
Ćwiczenia oddechowe (po wchłonięciu płynu):
ćwiczenia przepony
ćwiczenia oddychania żebrowego
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
Wyszukiwarka
Podobne podstrony:
Praktyczny konie, weterynaria, Interna choroby koni
interna chorobaniedokrwiennaserca
interna praktyczny(1), weterynaria, Interna choroby bydła
Dna moczanowa, Uczelnia, interna, choroby metaboliczne
Postepowanie dietetyczne w chorobach przewodu pokarmowego koni, Weterynaria Lublin, Weterynaria 1, C
interna choroba zakrzepowo zatorowa
interna choroba wrzodowa
Diagnostyka roznicowa schorzen nerwowo [2] od Lutnickiego, weterynaria, Interna choroby koni
Choroby PP Koni, Weterynaria Lublin, Weterynaria 1, Choroby koni, Choroby Koni - Interna, choroby KO
Interna choroby nerek, INTERNA ( zxc )
Zaburzenia gospodarki wodno, Weterynaria Lublin, Weterynaria 1, Choroby koni, Choroby Koni - Interna
Zapalenie jamy ustnej, Weterynaria Lublin, Weterynaria 1, Choroby koni, Choroby Koni - Interna, chor
interna choroby krwinek bialych
Interna ChorobaNiedokrwiennaSerca 2
Praktyczny konie, weterynaria, Interna choroby koni
więcej podobnych podstron