
Serce – badanie
radiologiczne

Badanie radiologiczne serca
Badanie radiologiczne serca - powszechnie
dostępny i ważny element klinicznego rozpoznania
Często decyduje o rozpoznaniu
Podstawowy sposób – zdjęcie przeglądowe tylno-
przednie i boczne
Ocena sylwetki serca w obu ustawieniach –
nieodzowna
Wykonanie z odległości 180 — 200 cm - wiązka
promieniowania prawie równoległa - powiększenie
niewielkie
Uwidocznienie wpukleń serca i aorty do przełyku -
jednoczesne wypełnienie przełyku siarczanem
barowym
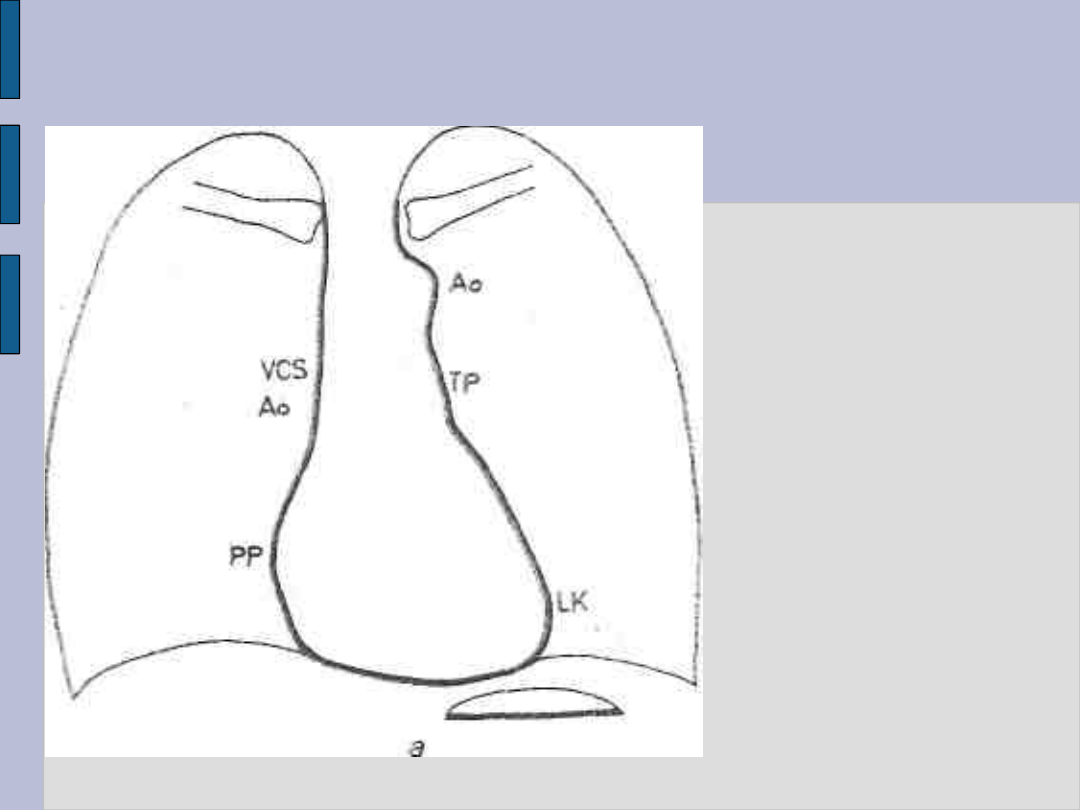
Badanie radiologiczne serca – c.d.
Serce na
zdjęciu
przeglądowym
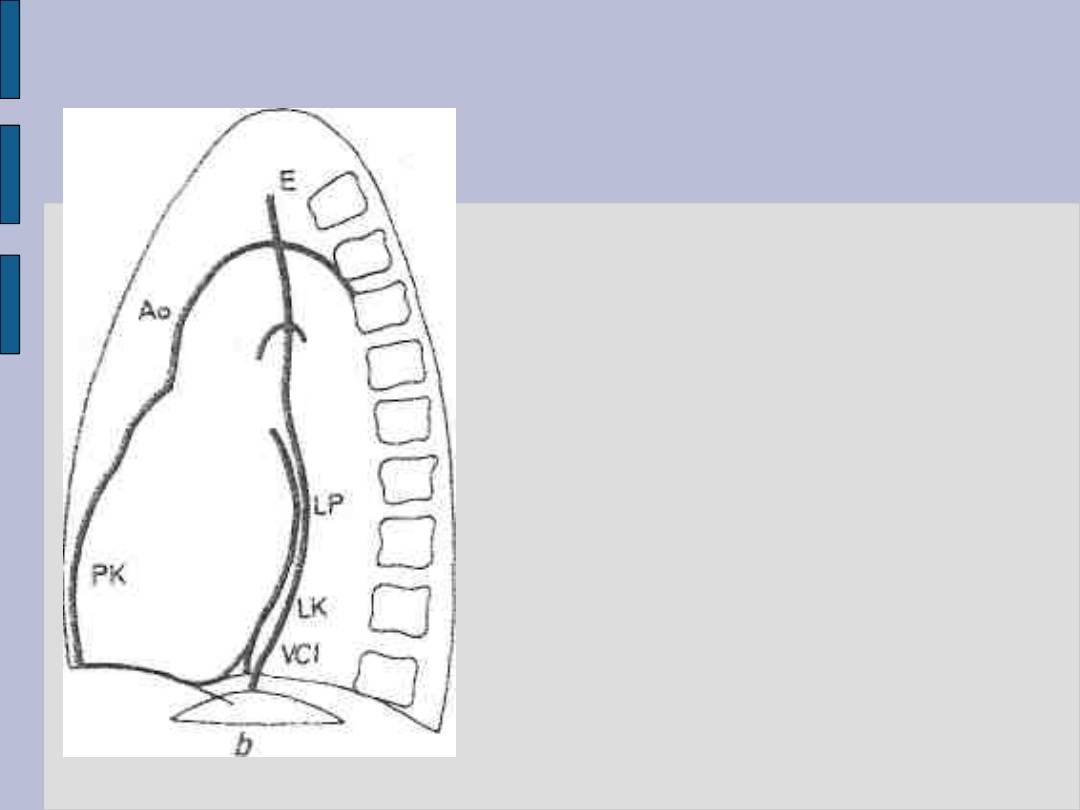
Badanie radiologiczne serca – c.d.
Serce na zdjęciu
przeglądowym
Pozycja boczna lewa
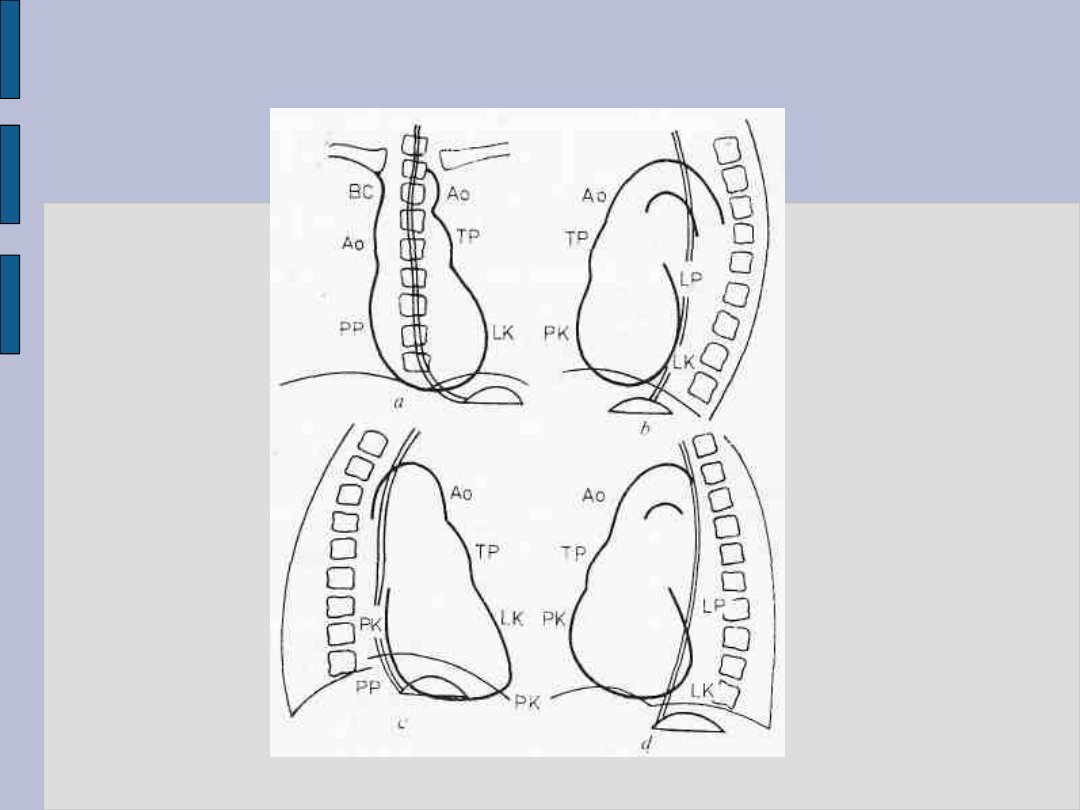
Badanie radiologiczne serca – c.d.

Badanie radiologiczne serca – c.d.
Ultrasonografia – echokardiografia:
Najważniejsza metoda badania serca
Rejestracja odbić fal ultradźwiękowych
z położonych prostopadle do czujnika
powierzchni granicznych ośrodków o różnej
oporności akustycznej
Wzmocnienie echa - przedstawienie na
ekranie oscyloskopu w wersji:
Pozwalającej na badanie ruchu (TM)
Rozkładu przestrzennego struktur (2D)
Dopplerowskiej (3D, Doppler)

Badanie radiologiczne serca – c.d.
Metodą badania ruchu (TM - time motion) -
ocena ruchomości zastawek, ścian
i przegród serca oraz ich czynność
Echokardiografia dwuwymiarowa (2D — 2
dimensional) - bada przede wszystkim
kształt, wielkość oraz ruchomość ścian
serca i dużych naczyń, jamy serca i ich
zawartość, a także stan osierdzia
Echokardiografia dopplerowska – bada
ilościowo przepływ krwi przez serce,
obecność ewentualnych fal zwrotnych, itd.
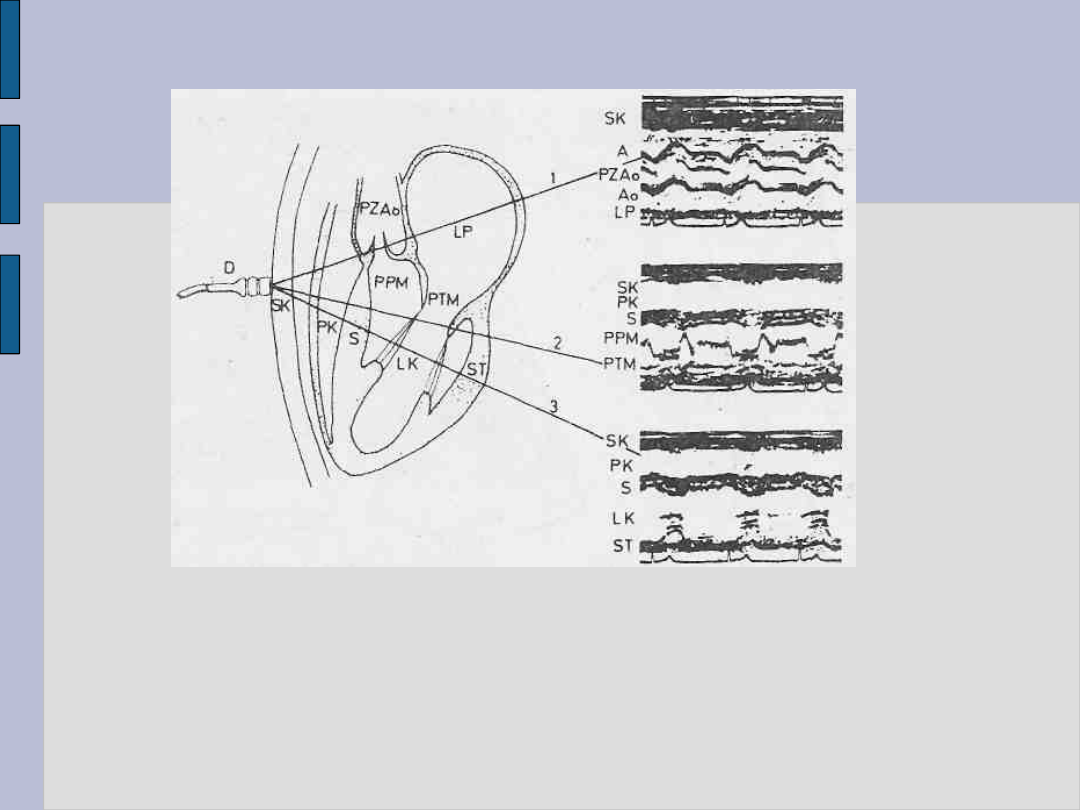
Ultrasonografia TM
Ultrasonografia. Badanie aorty i l. przedsionka - 1, zastawki dwudzielnej
- 2, l. komory – 3
PPM - płatek przedni zastawki dwudzielnej, PPT - płatek tylny zastawki
dwudzielnej, PZAo - płatki zastawki aorty,
SK - ściana przednia klatki piersiowej, S – przegroda
międzykomorowa, ST - ściana tylna klatki piersiowej, D – głowica
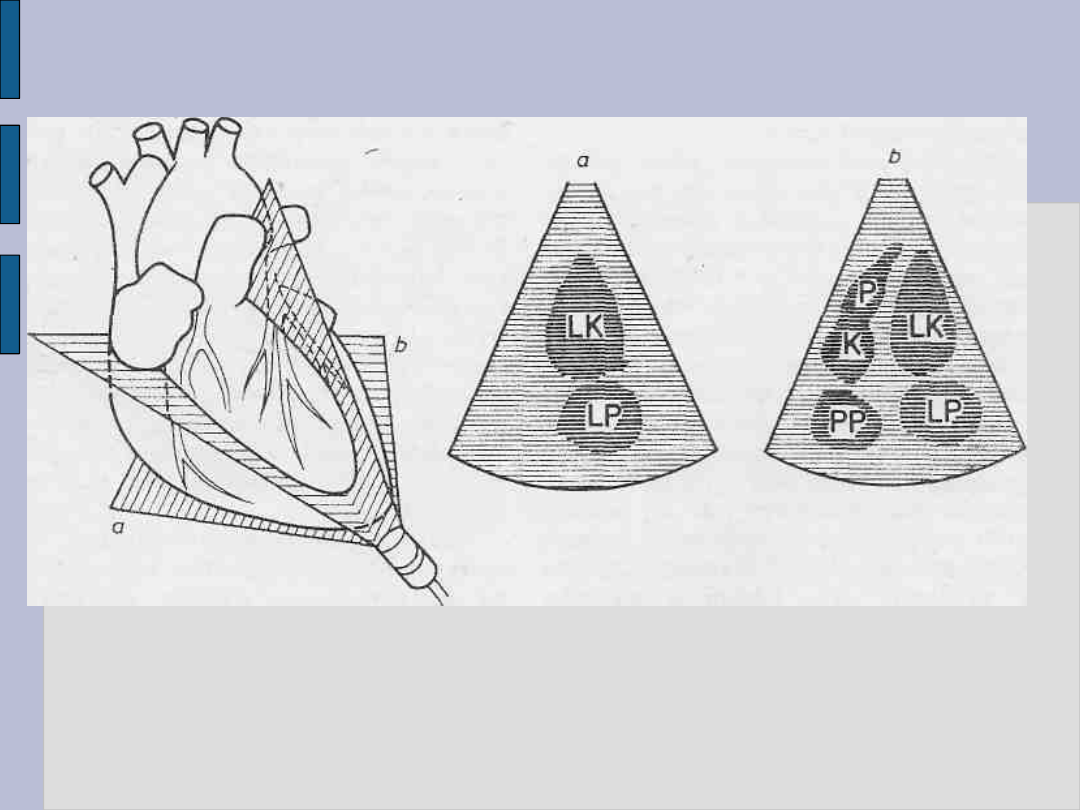
Ultrasonografia 2D
Ustawienie głowicy wzdłuż osi długiej serca
a - rzut dwujamowy, b - rzut czterojamowy oraz odpowiednie
obrazy
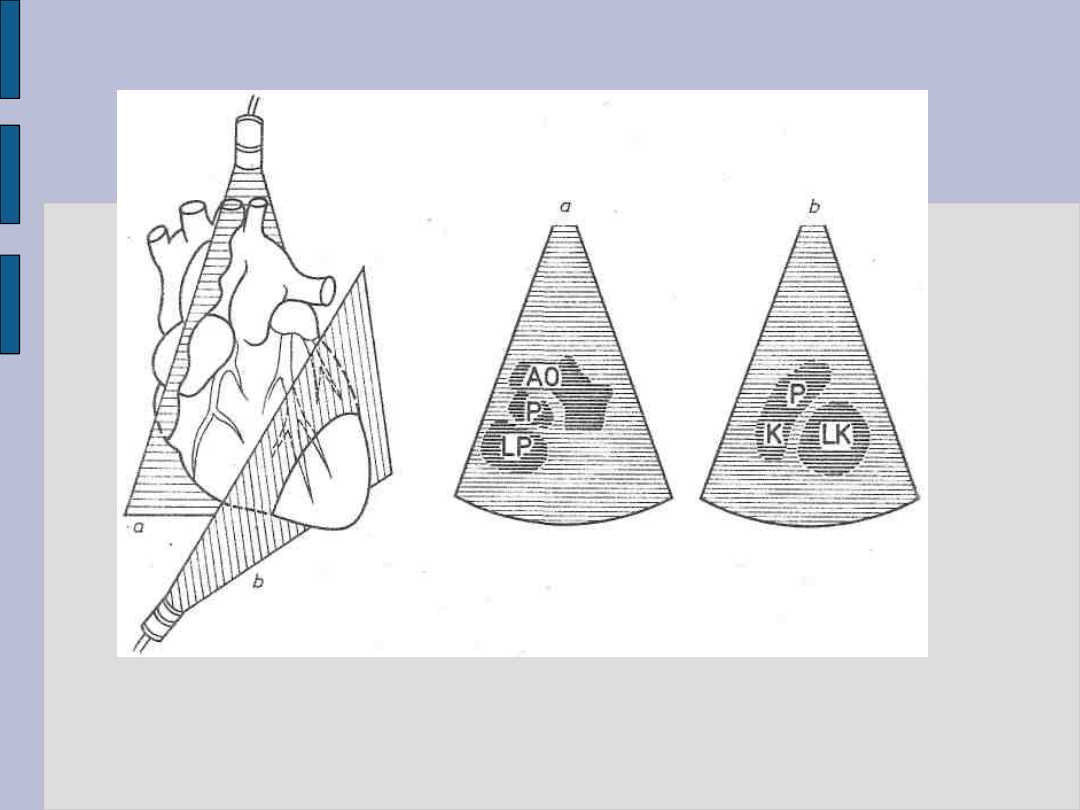
Ultrasonografia 2D – c.d.
Ustawienie głowicy nad mostkiem a, i wzdłuż osi krótkiej serca -
b oraz odpowiednie obrazy

Badanie radiologiczne serca – c.d.
Tomografia komputerowa (TK):
Po dożylnym podaniu środka cieniującego -
poprzeczne przekroje uwidoczniające wszystkie
ściany, jamy serca i naczyń
Stosowana w badaniu stanu mięśnia sercowego,
osierdzia i aorty piersiowej
Tomografia metodą rezonansu jądrowego (MRI, NMR):
Uwidocznienie na zdjęciu warstwowym rozkładu
gęstości protonów w sercu oraz parametrów ich
ruchu (czasy relaksacji T1 i T2)
Dowolna płaszczyzna przekroju – nie wymaga
kontrastu – ocena niedokrwienia

Badanie radiologiczne serca – c.d.
Badanie radioizotopowe:
Wypełnienie jam serca albo gromadzenie
w mięśniu znacznika promieniotwórczego
emitującego promieniowanie gamma, np.
izotopów
99
Tc,
209
Tl
Zmiany rozkładu znacznika - rejestracja za
pomocą gammakamery
Ocenie niektórych wad wrodzonych serca
i chorób nabytych, chorób osierdzia
i krążenia płucnego

Badanie radiologiczne serca – c.d.
Cewnikowanie serca:
Pomiary ciśnień w jamach serca, oznaczenie
wysycenia krwi tlenem oraz wyliczenie
parametrów hemodynamicznych za pomocą
prób znacznikowych (wskaźniki barwnikowe
lub termiczne)
Pozwala na wyliczenie pojemności,
przepływu krwi w krążeniu płucnym
i systemowym, wielkości przecieku, oporu
płucnego, powierzchni ujść i wskaźników
pracy serca
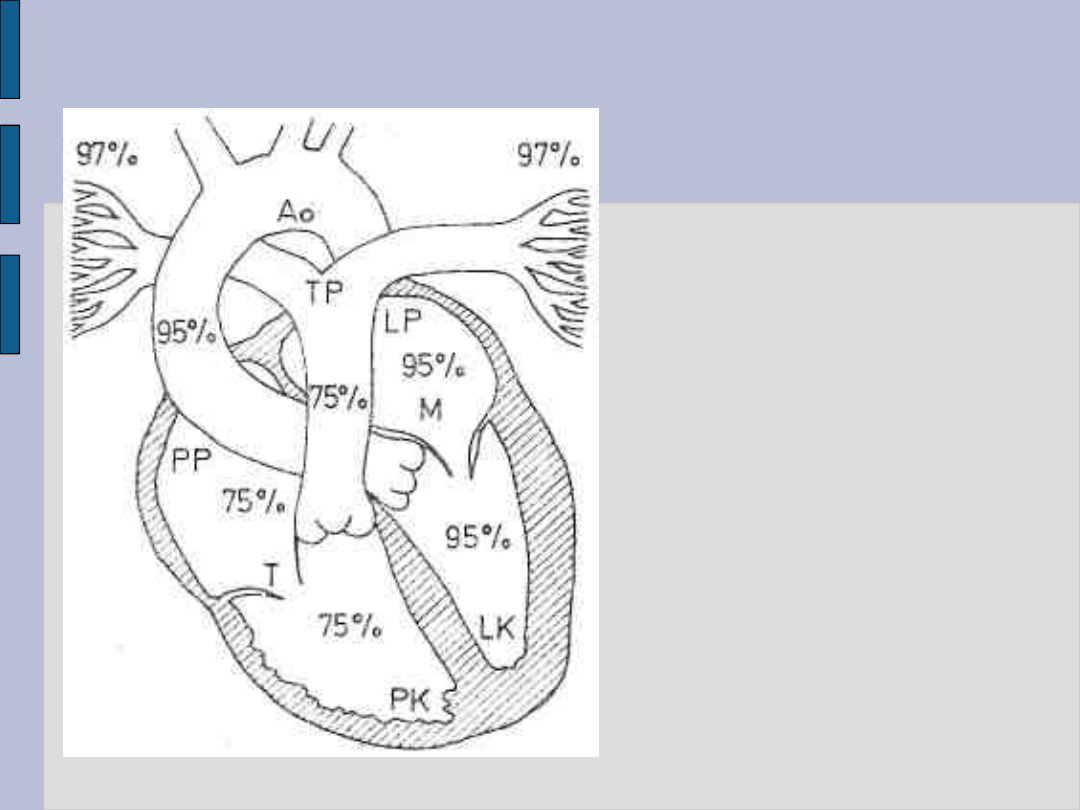
Badanie radiologiczne serca – c.d.
Wysycenie
krwi tlenem
w warunkach
prawidłowych
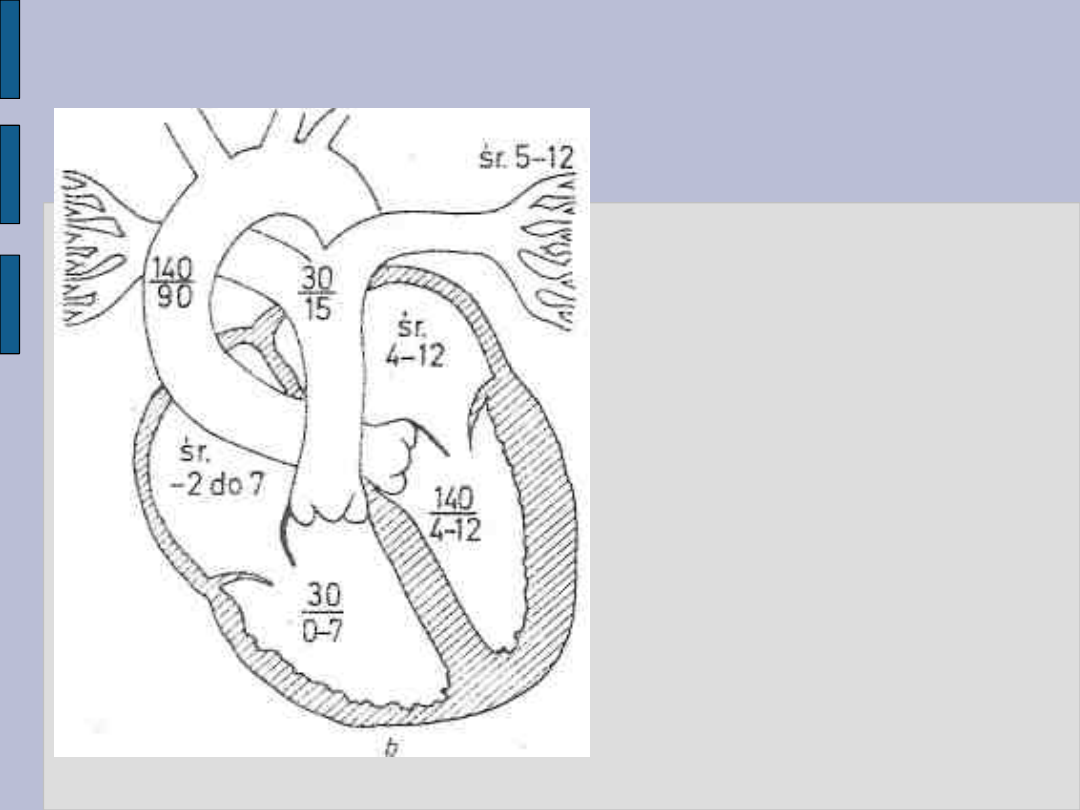
Badanie radiologiczne serca – c.d.
Ciśnienie krwi
w warunkach
prawidłowych

Badanie radiologiczne serca – c.d.
Angiokardiografia:
Wypełnienie serca i naczyń roztworem
wodnym trijodowego środka cieniującego,
najlepiej z grupy niojonowych środków
cieniujących, np. Iopamidol (Bracco)
Badanie morfologii jam i ścian serca,
czynności zastawek, badanie dużych naczyń
- szczegółowe rozpoznawanie wad
wrodzonych i chorób nabytych

Badanie radiologiczne serca – c.d.
Prawa połowa serca - cewnikowanie przez żyłę
udową lub żyłę zgięcia łokciowego
Lewe serce - najczęściej przez tętnicę udową ze
względu na łatwość dostępu
Lewy przedsionek - poprzez prawy przedsionek po
przejściu przez otwór owalny lub po przekłuciu
przegrody międzyprzedsionkowej – metoda
transseptalna
Badanie wybiórcze:
Atriografia - przedsionki
Wentrykulografia - komory
Kawografia – żyła główna
Aortografia - aorta
Koronarografia – naczynia wieńcowe
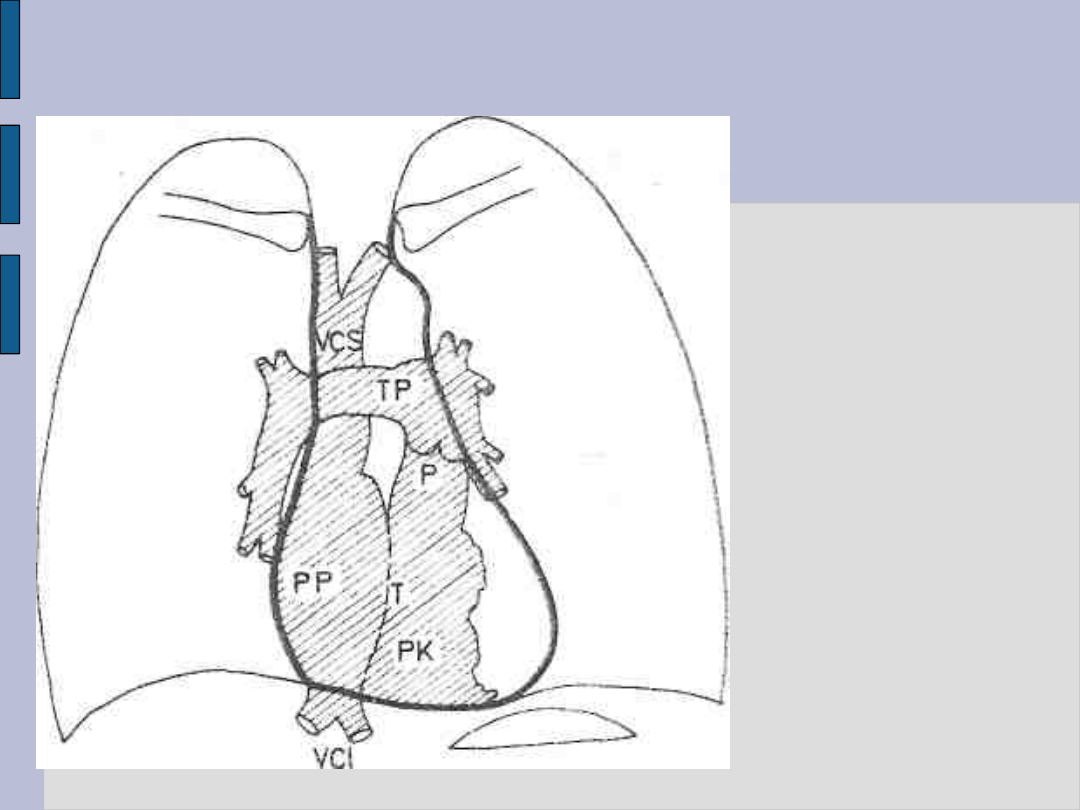
Badanie radiologiczne serca – c.d.
Angiokardiografia
prawej połowy
serca
P - zastawka t.
płucnej
T - zastawka
trójdzielna
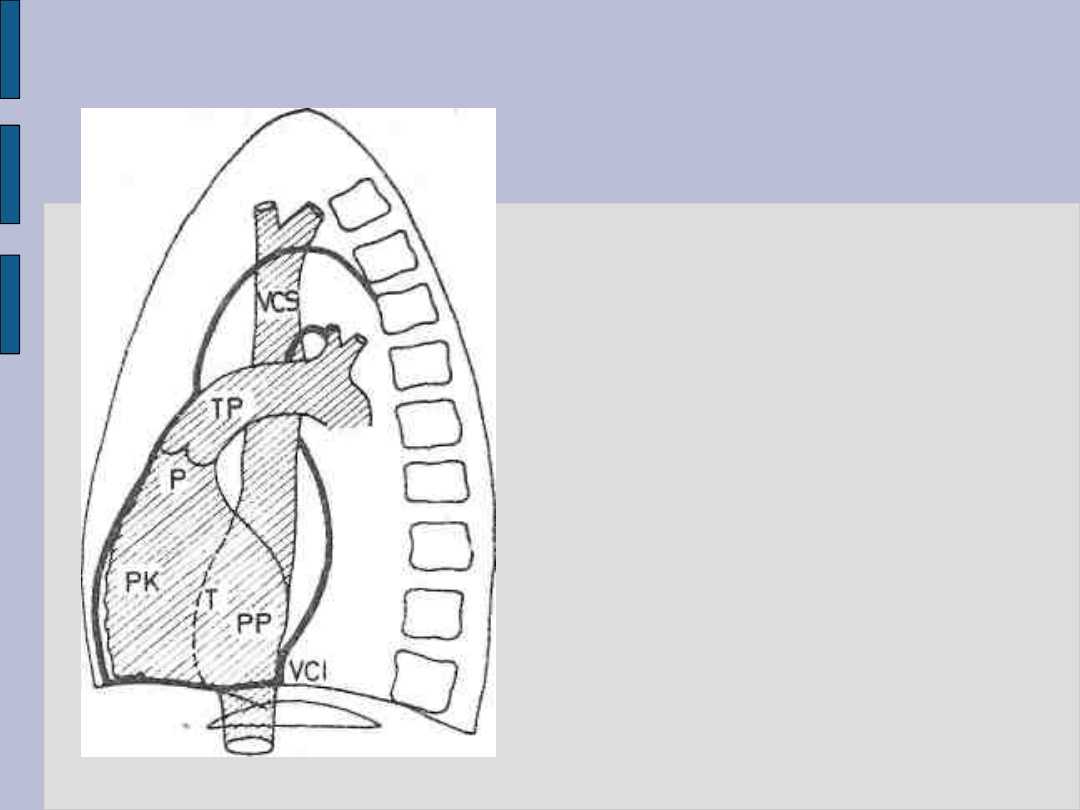
Badanie radiologiczne serca – c.d.
Angiokardiografia
prawej połowy serca
P - zastawka t. płucnej
T - zastawka trójdzielna
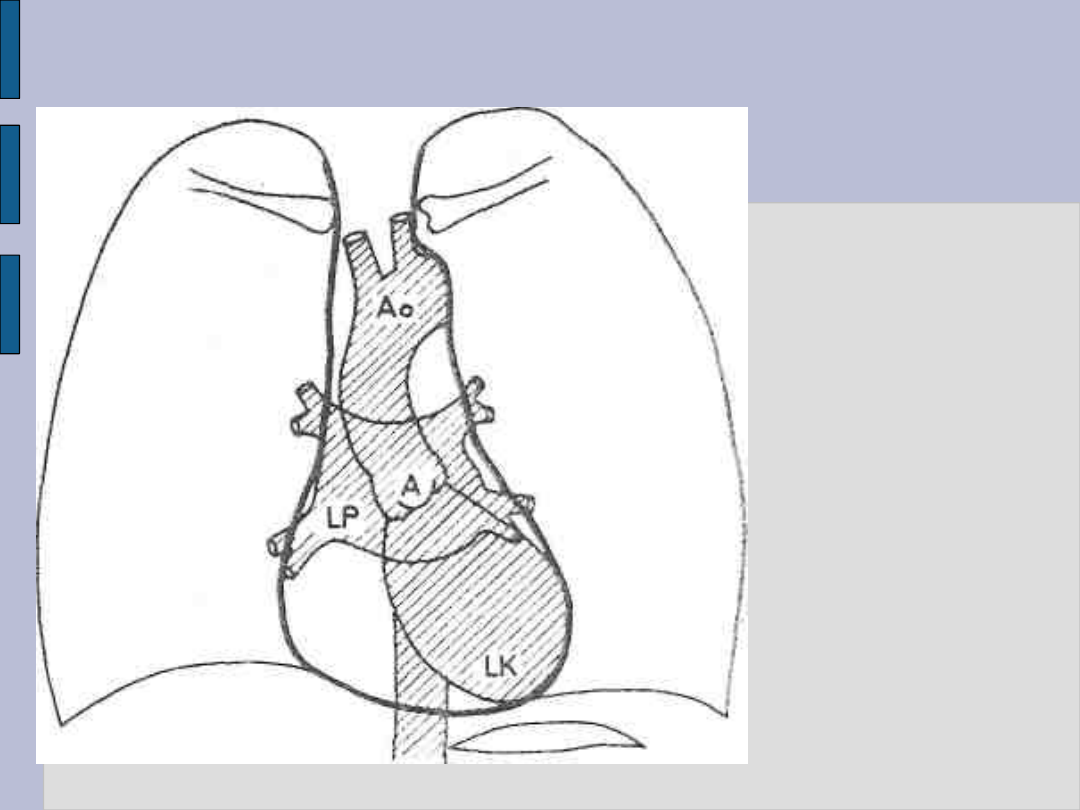
Badanie radiologiczne serca – c.d.
Angiokardiografia
lewej połowy
serca
M- zastawka
dwudzielna
A – zastawka
aorty
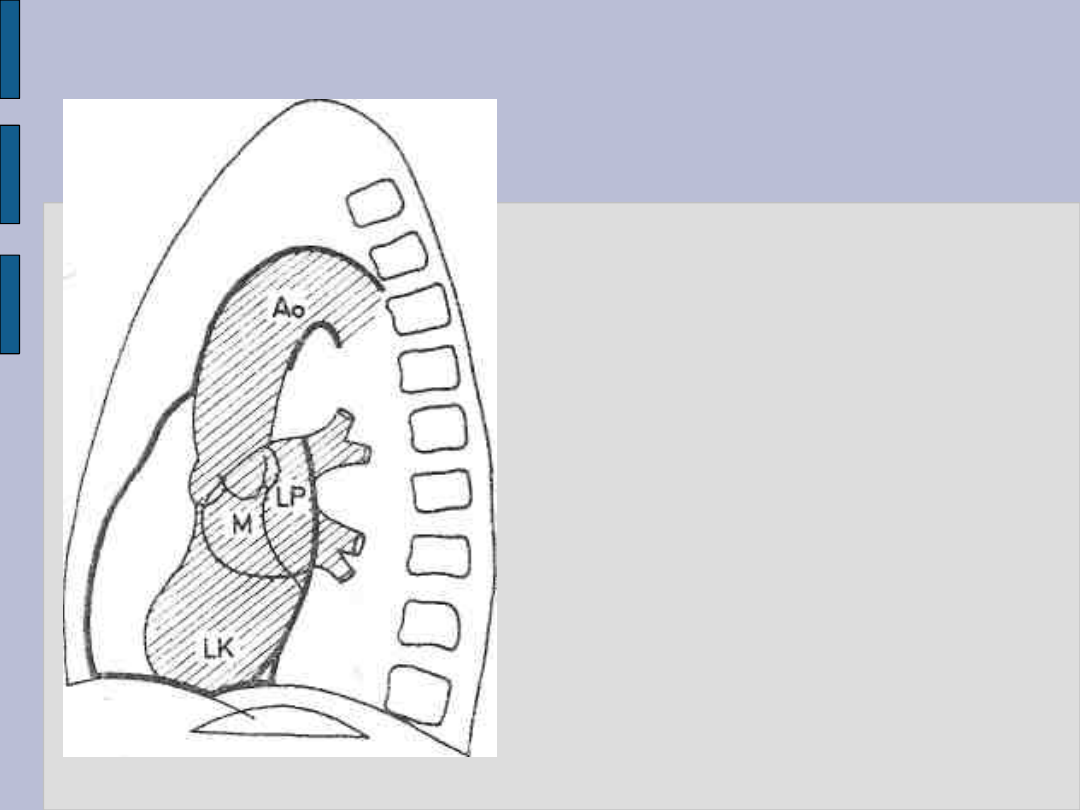
Badanie radiologiczne serca – c.d.
Angiokardiografia lewej
połowy serca
M- zastawka
dwudzielna
A – zastawka aorty
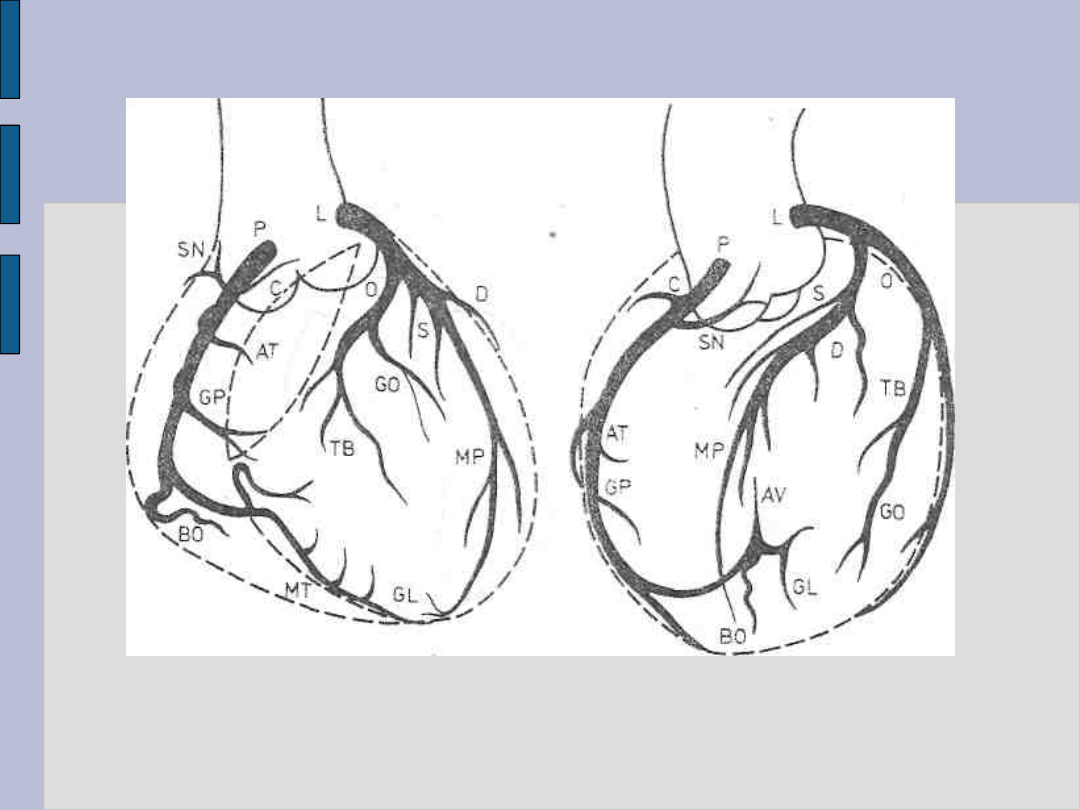
Badanie radiologiczne serca – c.d.
Tętnice wieńcowe serca w rzucie skośnym przednim prawym
(lewo) i rzucie skośnym przednim lewym (prawo)

Cewnikowanie serca – wskazania
Wady wrodzone - rozpoznanie i określenie
zmian towarzyszących
Nabyte wady zastawkowe - ocena
operacyjności, zwłaszcza w skojarzonych
wadach zastawki dwudzielnej i aortalnej
Podejrzenie oraz rozpoznana chorobą
niedokrwienna serca - rozpoznanie
i określenia operacyjności zwężenia tętnic
wieńcowych

Cewnikowanie serca – wskazania –
c.d.
Choroba mięśnia sercowego - wyłączenie
zmian, które można leczyć operacyjnie
(zaciskające zapalenie osierdzia,
niedomykalność zastawki dwudzielnej itd.)
Nadciśnienie płucne - wykrycie zwężenia
lewego ujścia żylnego, przecieku L -> P,
które można leczyć operacyjnie

Powiększenie serca
Sprawność serca jako pompy:
Długość mięśnia na początku skurczu, czyli tzw.
obciążenie wstępne
Stan inotropowy mięśnia (siła skurczu)
Napięcie rozwijane w czasie skurczu -
obciążenie następcze
Częstość skurczów serca
Zwiększenie oporu obwodowego- utrzymanie
pojemności wyrzutowej komory dzięki przerostowi
ściany – przerost ciśnieniowy – dośrodkowy –
zwiększenie liczby, długości i grubości włókien –
bez istotnej zmiany objętości komory

Powiększenie serca – c.d.
Przeciążenie objętościowe komory - zwiększenie
ilości krwi:
Przeciek
Fala zwrotna w niedomykalności
Krew zalegająca w komorze w uszkodzeniu mięśnia
sercowego
Wczesne rozszerzenie komory we wszystkich
kierunkach (przerost odśrodkowy)
Również w pierwotnym upośledzeniu kurczliwości
komory i komorze już przerośniętej ciśnieniowo
Przedsionki – na obydwa rodzaje przeciążenia
reagują rozszerzeniem (zwiększeniem objętości)

Powiększenie serca – c.d.
Brak prostej zależności między stopniem
radiologicznie stwierdzonego powiększenia
komory lub przedsionka a sprawnością
Znacznie rozszerzone jamy - mniej sprawne
Czasem duża komora jeszcze wydolna
a małe serce nie jest już sprawne
Niewydolność krążenia lub niewydolność serca
Ilość krwi pompowana przez komory nie
zaspokaja potrzeb metabolicznych
organizmu

Niewydolność serca – c.d.
Najczęściej skutek anatomicznych
uszkodzeń serca, zastawek lub osierdzia -
upośledzenie opróżniania lub napełniania
serca
Podobny skutek - zaburzenia częstości
rytmu
Niewydolność serca - przynajmniej jedna
komora serca przestaje działać prawidłowo
- ustanie mechanizmów kompensacyjnych
Wzrost ciśnienia końcoworozkurczowego,
ciśnienia i pojemności przedsionka oraz
ciśnienia w żyłach położonych przed
przedsionkiem

Niewydolność serca – c.d.
Wzrost ciśnienia w żyłach i naczyniach
włosowatych:
Zatrzymanie jonów sodowych i wody
Przesiąkanie płynu z naczyń do przestrzeni
pozanaczyniowej
Wystąpienie podstawowego objawu
niewydolności serca - gromadzenia się
płynu przed jedną lub obu komorami
Objawy kliniczne:
Obrzęk płuc – niewydolność lewokomorowa
Obrzęki kończyn, itp. – niewydolność
prawokomorowa

Powiększenie serca – c.d.
Ocena wielkości serca na zdjęciu przeglądowym
Wymaga zdjęć porównywalnych wykonanych
w warunkach standardowych
Wielkość serca zależy od:
Powierzchni ciała
Całkowitej ilości krwi krążącej
Masy mięśniowej
Płci itd.
Kształt i wielkość - zmienność w ciągu życia
osobniczego oraz w zależności od:
Fazy oddechowej
Czynności serca
Pozycji ciała i innych

Niewydolność serca – c.d.
Serce astenika oraz serce człowieka
w pozycji stojącej - położenie bardziej
pionowe
Serce pyknika, serce osoby leżącej –
bardziej poziome
U dziecka oraz na zdjęciu wykonanym
w wydechu:
Serce ułożone bardziej poprzecznie
Powiększenie
Poszerzenie cienia dużych naczyń

Niewydolność serca – c.d.
Objętość serca - określenie z wymiarów liniowych -
założenie, że serce jest podobne do elipsoidy
Pomiar wymiaru podłużnego (L), poprzecznego (B)
na zdjęciu tylno-przednim oraz wymiaru
strzałkowego (D) na zdjęciu bocznym
Objętość serca (cm
3
/m
2
pow.ciała) - oblicza się ze
wzoru:
V = 0,42 x Lx B x D
gdzie:
0,42 - współczynnik dla elipsoidy oraz warunków
zdjęcia
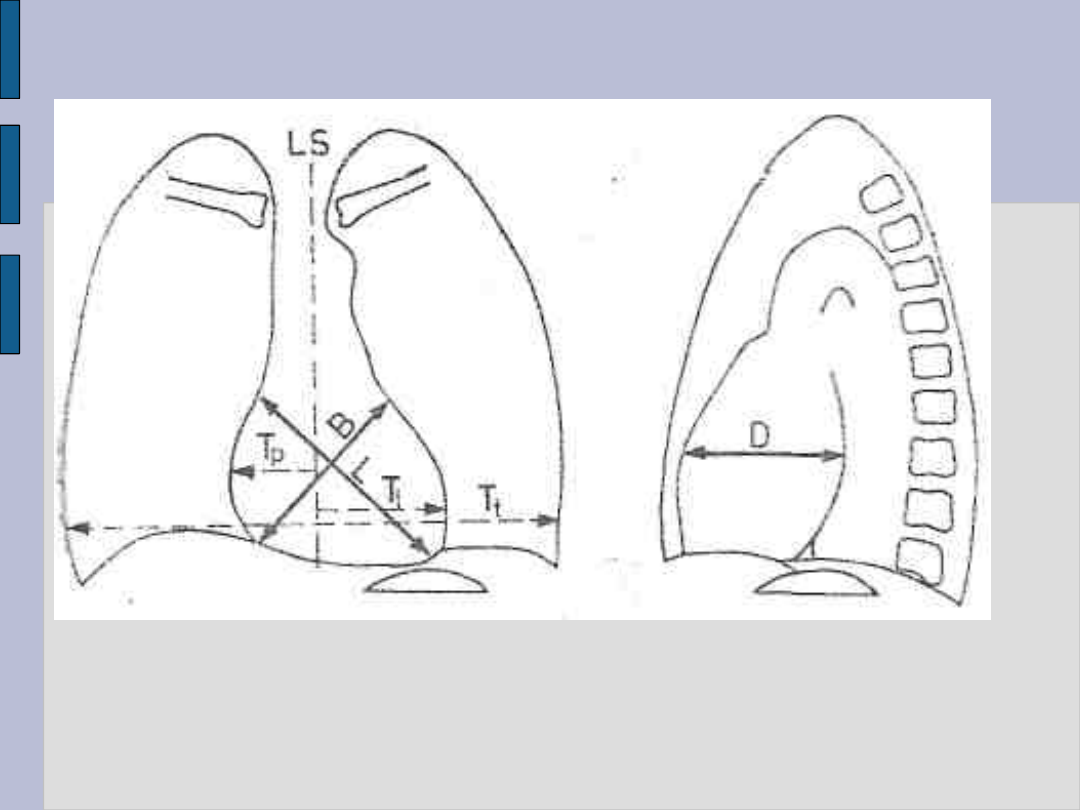
Niewydolność serca – c.d.
Objętość serca
Wymiary: poprzeczny serca - B, podłużny serca - L, głębokość
serca - D,

Niewydolność serca – c.d.
Powierzchnia ciała - nomogramu zależności
masy ciała i wzrostu
Górna granica normy objętości serca:
U mężczyzn - 500—540 cm
3
/m
2
U kobiet - 450—490 cm
3
/m
2
Różnica 90 cm
3
/m
2
w objętości serca
między dwoma badaniami u tego samego
osobnika - różnica istotna
Najprostszy, lecz mało dokładny miernik
ilościowy - wskaźnik sercowo-piersiowy

Powiększenie serca – c.d.
Wskaźnik sercowo-piersiowy:
Iloraz największego wymiaru poprzecznego
serca i największego wymiaru poprzecznego
klatki piersiowej
Prawidłowe serce - zazwyczaj mniejsze od
połowy poprzecznego wymiaru klatki
piersiowej
Powiększenie serca w całości:
Wielozastawkowe wady serca
Choroby mięśnia sercowego
Choroba niedokrwienna serca

Powiększenie serca – c.d.
Serce małe:
Choroby wyniszczające
Niedożywienie
Odwodnienie
Ostra niewydolność nadnerczy
Rozedma płuc
Objawy odosobnionego powiększenia
poszczególnych jam serca – możliwe do
rozpoznania na zdjęciu przeglądowym –
porównanie ze zdjęciami wcześniejszymi –
badanie dość niedokładne

Powiększenie serca – c.d.
Powiększenie lewej komory:
Zaokrąglenie lewego dolnego łuku zarysu
serca
Wydłużenie osi długiej serca
Uwypuklenie dolnej części tylnego zarysu
serca ku kręgosłupowi poza zarys żyły
głównej dolnej
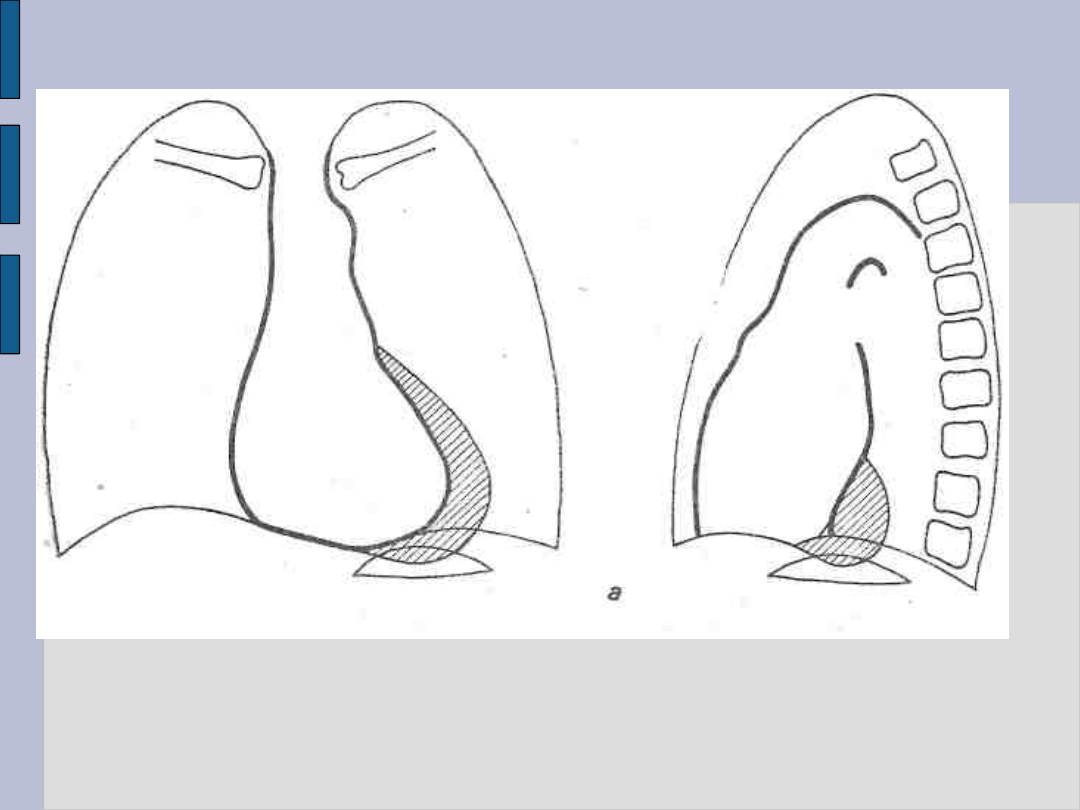
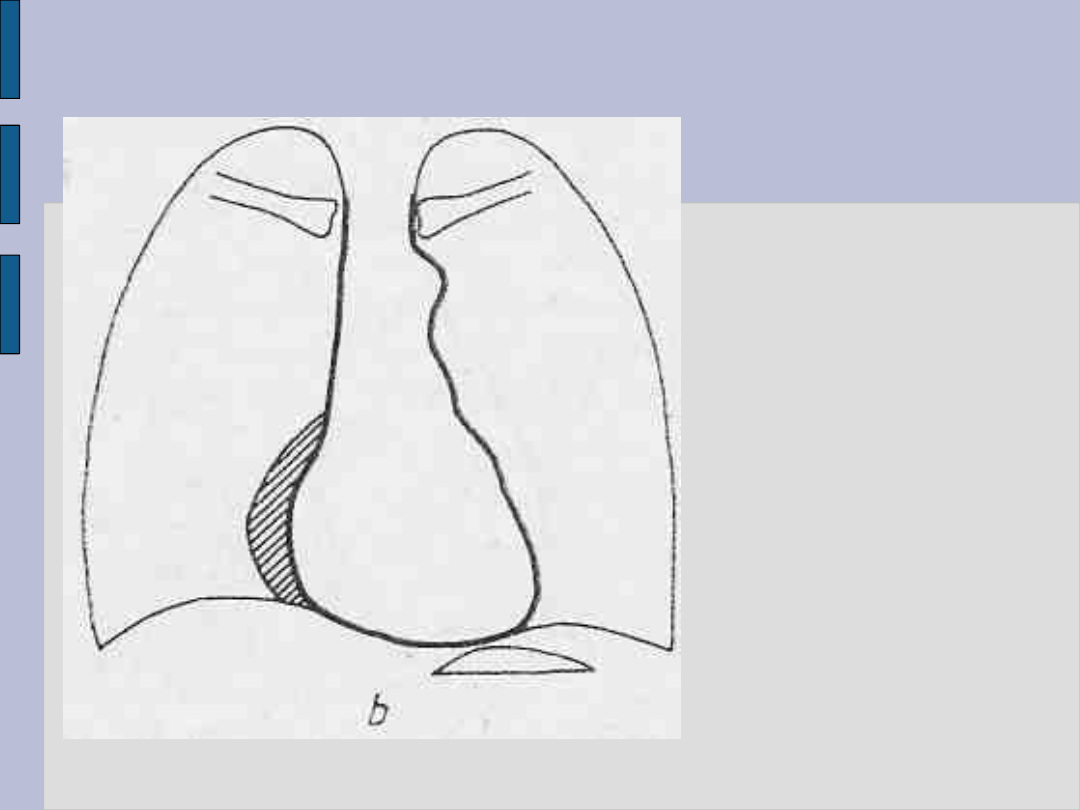
Powiększenie serca – c.d.
Powiększenie lewej komory

Powiększenie serca – c.d.
Powiększenie lewego przedsionka:
Uwypuklenie luku pośredniego lewego
zarysu serca
Pogłębienie wycisku w przełyku przez
uwypuklenie górnej części tylnego zarysu
serca
Wytworzenie podwójnego łuku na prawym
zarysie serca
Uniesienie lewego oskrzela
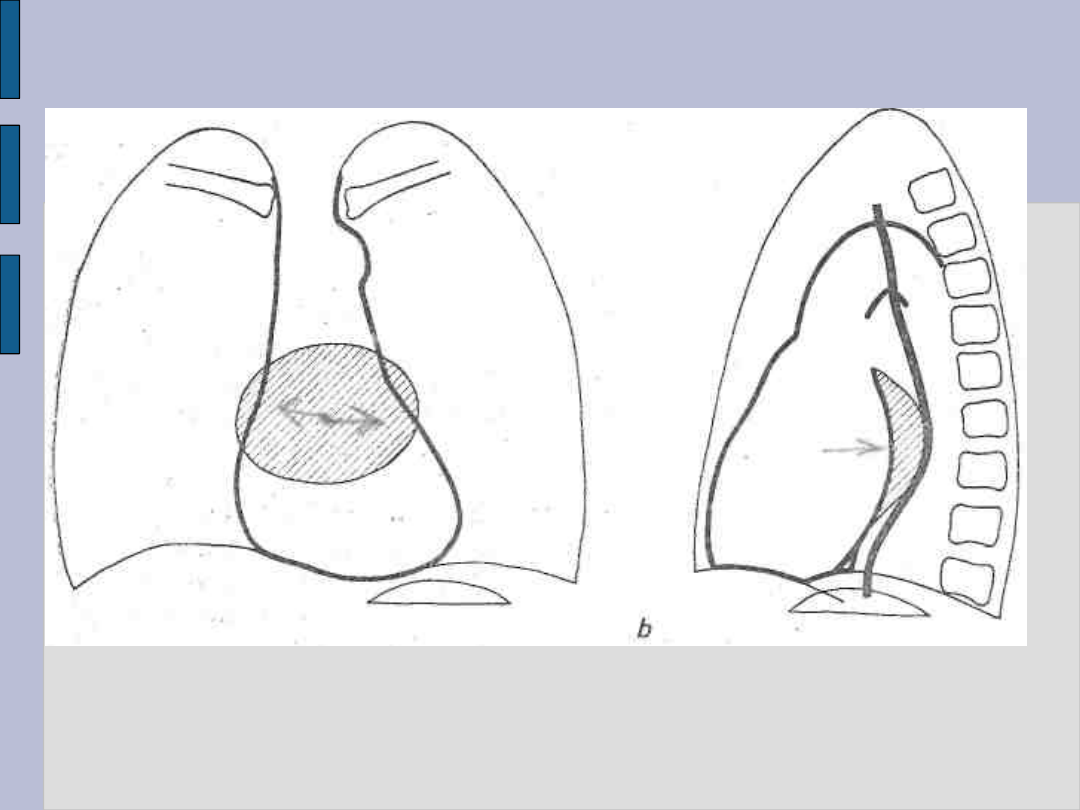
Powiększenie serca – c.d.
Powiększenie lewego przedsionka

Powiększenie serca – c.d.
Powiększenie prawej komory:
Uwypuklenie łuku pośredniego lewego
zarysu serca w lewo z uniesieniem
koniuszka serca
Zwiększone przyleganie serca do mostka
Powiększenie prawego przedsionka:
Uwypuklenie prawego dolnego zarysu serca
w prawo
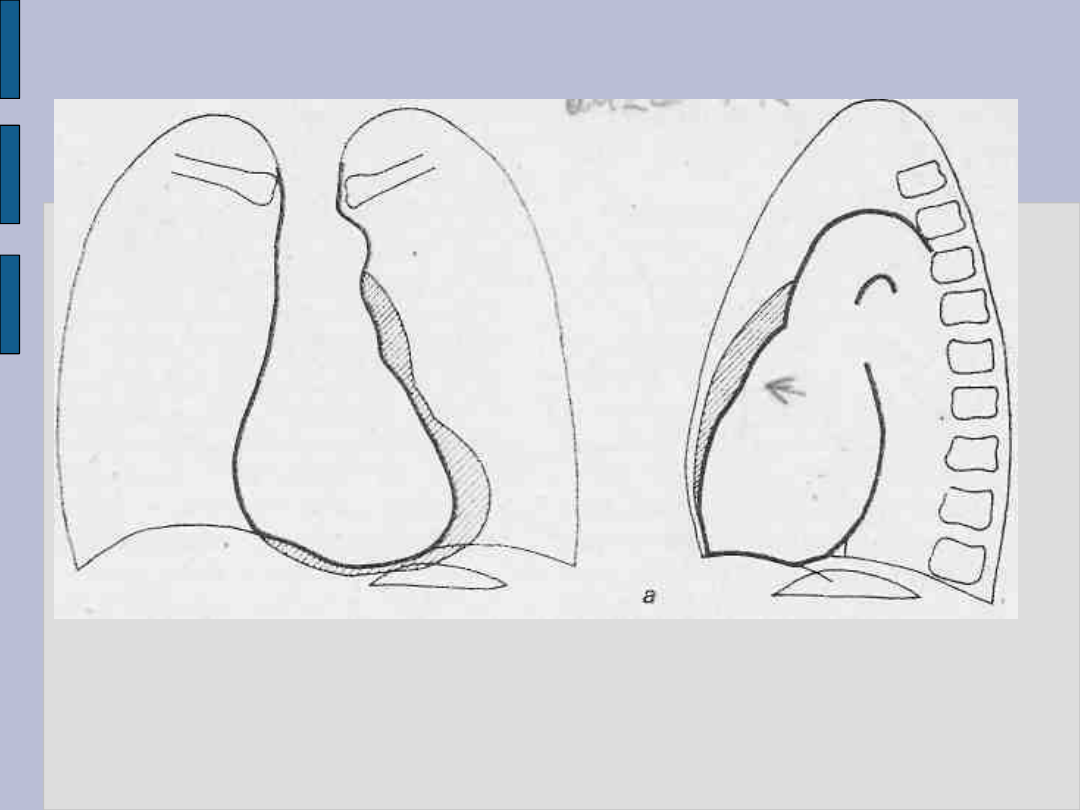
Powiększenie serca – c.d.
Powiększenie prawej komory
Powiększenie serca – c.d.
Powiększenie
prawego
przedsionka

Przeciążenie serca
Przewlekłe przeciążenie serca (później jego
niewydolność) - najczęściej przeciążenie lub
niewydolność serca jako całości
Ze względu na charakterystyczne zespoły objawów
można rozróżnić przeciążenie prawego serca
i przeciążenie lewego serca
Przeciążenie prawego serca:
Zwiększenie obciążenia serca prawego - skutek
wzrostu oporu w krążeniu płucnym lub skutek
przeciążenia objętościowego
końcoworozkurczowego prawej komory
Początkowy okres – pokonanie oporu przez
silniejsze skurcze

Przeciążenie prawego serca – c.d.
Potem przerost – najpierw niedostrzegalny
radiologicznie
Znaczny wzrost oporu - wydłużenie komory
i rozszerzenie części końcowej drogi odpływu
prawej komory
Poszerzenie komory - obejmuje okolicę koniuszka
i drogę napływu
Bardzo znaczne rozszerzenie – uwypuklenie
komory również w lewo
Przeciążenie objętościowe - dość wczesne
rozszerzenie komory we wszystkich wymiarach

Przeciążenie prawego serca – c.d.
Początkowy wyrównany okres - obraz radiologiczny
bywa prawidłowy
Później – uwypuklenie końcowej części drogi
odpływu i wypełnienie talii serca
Wypełnienie talii – również:
Poszerzenie pnia płucnego
Często współistniejące poszerzenie uszka
lewego przedsionka
Następnie - uwypuklenie lewego dolnego zarysu
serca w lewo
Uniesienie koniuszka ku górze wskutek
rozszerzenia drogi napływu

Przeciążenie prawego serca – c.d.
Lekkie i średnie przeciążenie - na zdjęciu
bocznym bez odchyleń od stanu
prawidłowego
Znaczne przeciążenie - wydłużenie
przedniego zarysu serca i zwiększenie
przylegania do mostka
Zaokrąglenie i wydłużenie prawego
dolnego łuku - cecha powiększenia
prawego przedsionka
Możliwe poszerzenie żyły głównej górnej
wskutek zastoju
Obraz krążenia płucnego - zależy w dużej
mierze od przyczyny wywołującej
przeciążenie prawej komory

Przeciążenie lewego serca
Wzrost oporu w krążeniu systemowym -
przeciążenie oporowe lewej komory
Zwiększone wypełnienie komory pod koniec
rozkurczu - przeciążenie objętościowe
Przeciążenie oporowe – przyczyny:
Zwężenie lewego ujścia tętniczego (niezależnie
od typu zwężenia)
Zwężenie cieśni aorty
Nadciśnienie tętnicze
Miażdzyca i inne

Przeciążenie lewego serca – c.d.
Przeciążenie objętościowe:
Niedomykalność zastawki aorty
Niedomykalność zastawki dwudzielnej (zastawki
przedsionkowo-komorowej lewej)
Ubytek przegrody międzykomorowej
Przetrwały przewód tętniczy (PDA)
Choroba niedokrwienna serca i inne stany
Przerost wskutek przeciążenia oporowego -
widoczny wtedy, gdy osiągnie znaczne nasilenie
Wydłużenie drogi odpływu lewej komory
-uwypuklenia lewego dolnego łuku serca
i przesunięcie koniuszka ku dołowi
Powiększenie wymiaru strzałkowego komory

Przeciążenie lewego serca – c.d.
Rozszerzenie lewej komory w przeciążeniu
objętościowym - pojawia się wcześnie
i szybko osiąga znaczne nasilenie
Uwypuklenie lewego zarysu serca w lewo
i tylnego zarysu serca ku tyłowi
Znaczne rozszerzenie aorty - nasilenie
rozszerzenia i jego umiejscowienie zależne
od przyczyny przeciążenia
Wklęsła talia serca
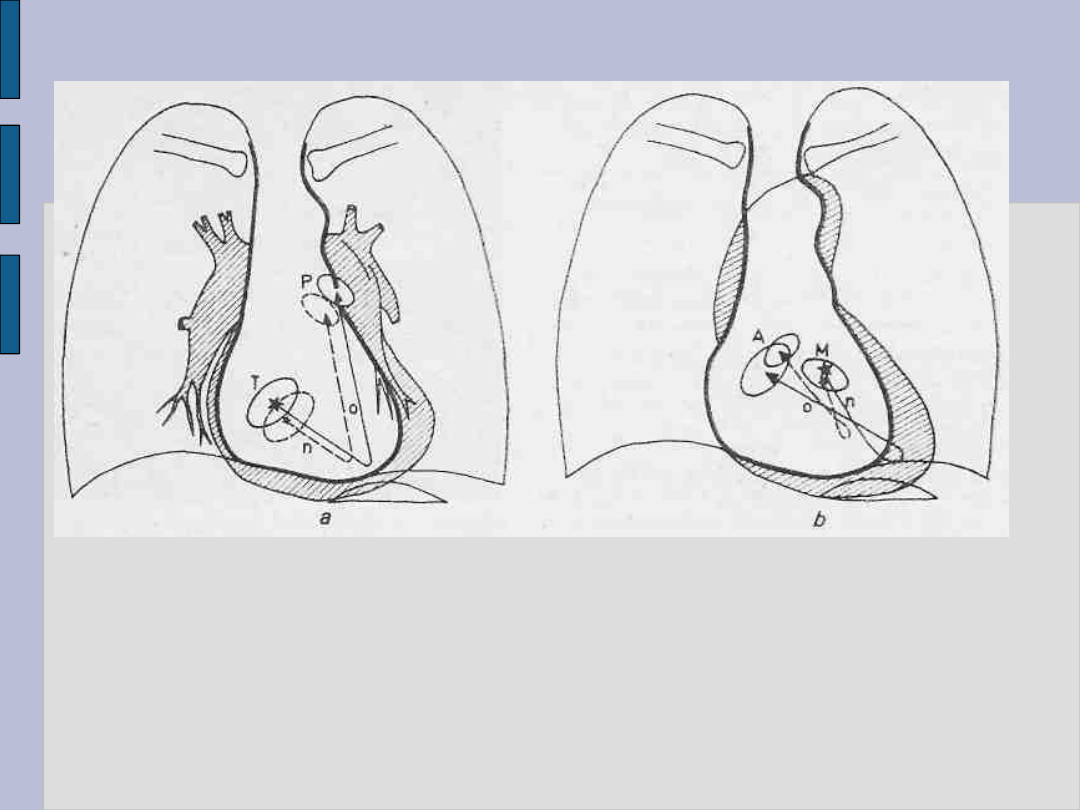
Przeciążenie serca – c.d.
Przeciążenie prawego serca - a i lewego serca – b
Ujścia przedsionkowo-komorowe — gwiazdki, droga napływu
— n, droga odpływu — o. Linia ciągła oznacza drogi napływu
i odpływu w warunkach prawidłowych, linia przerywana -
w przeciążeniu

Przeciążenie obustronne serca
Przeciążenie obu komór i przedsionków:
Złożona wada zastawki dwudzielnej
Ubytek przegrody międzykomorowej
Ubytek przegrody międzyprzedsionkowej typu
ostium primum
Skojarzona wada zastawki dwudzielnej
i aortalnej
Inne stany
Zdjęcie przeglądowe - wnioskowanie o
stanie poszczególnych jam i ścian serca na
podstawie kształtu i wielkości ich zarysów
zewnętrznych

Przeciążenie obustronne serca –
c.d.
W dużej mierze objawy pośrednie i mało
specyficzne
Metody uwidoczniające bezpośrednio wnętrze
serca (echokardiografia, tomografia komputerowa,
tomografia metodą rezonansu magnetycznego) -
pozwalają na:
Rozróżnienie rozszerzenia od przerostu ścian
komory
Badanie kształtu, wielkości i zawartości jam
serca i osierdzia
Zdjęcie przeglądowe najpowszechniej dostępne
Pierwszeństwo dla metody najprostszej,
pozwalającej na bezpośrednie badanie wnętrza
serca

Zwężenie zastawki dwudzielnej
Powierzchnia lewego ujścia żylnego
u dorosłych - 4—6 cm
2
Zwężenie - wywołane zlepieniem spoideł,
zniekształceniem i usztywnieniem płatków
zastawki - stożkowaty kanał z małym
centralnym otworem
Jeśli powierzchnia ujścia zmniejszy się
o połowę - krew może płynąć z lewego
przedsionka do lewej komory tylko wtedy,
gdy odpowiednio wzrośnie rozkurczowy
gradient ciśnienia między przedsionkiem
a komorą

Stenoza mitralna – c.d.
Ujście zwężone do 1 cm
2
- w celu utrzymania
prawidłowej czynności minutowej lewej komory -
ciśnienie w lewym przedsionku musi wzrosnąć do
około 3,3 kPa (25 mm Hg)
Wartość zbliżona do wartości ciśnienia
osmotycznego białek osocza, osiąga również
ciśnienie w żyłach i naczyniach włosowatych
Dalsze utrzymywanie prawidłowej pojemności
minutowej lewej komory poprzez wzrost ciśnienia
w lewym przedsionku – niemożliwe bez rozwoju
obrzęku płuc

Stenoza mitralna – c.d.
Zastój i nadciśnienie w żyłach płucnych
Rozszerzenie a później obrzęku zrębu płuc
i obrzęk pęcherzykowy płuc
Wzrost ciśnienia w żyłach - najpierw kurcz
tętniczek a potem ich zarastanie
Zwiększenie oporu w krążeniu płucnym
i nadciśnienie płucne
Jeśli ciśnienie w tętnicy płucnej przekracza
wartość 6,6 kPa (50 mm Hg) - wzrost
ciśnienia końcoworozkurczowego w prawej
komorze i ciśnienia w prawym przedsionku

Stenoza mitralna – c.d.
Przerost a potem rozszerzenie prawej komory
Znaczne rozszerzenie prawej komory -
rozciągnięcie pierścienia zastawki trójdzielnej
(zastawki przedsionkowo-komorowej prawej) -
względna niedomykalność
Objawy radiologiczne
Postacie lekkie i wczesny okres choroby - obraz
płuc i serca – prawidłowy
Objawy kliniczne wyprzedzają wystąpienie
objawów radiologicznych
Reguła - powiększenie lewego przedsionka
wskutek rozszerzenia

Stenoza mitralna – c.d.
Stopień rozszerzenia - różny i nie zależy od
nasilenia zwężenia
Najwcześniej - powiększenie przedsionka ku tyłowi,
widoczne na zdjęciu bocznym
Później - uwypuklenie uszka lewego przedsionka
(wyrównanie talii serca) i uwypuklenie zarysu
lewego przedsionka obok prawego (prawy zarys
serca)
Wzrost oporu płucnego - przeciążenie oporowe
prawej komory
Wyrównanie talii serca - uwypuklenie
podzastawkowej części prawej komory i pnia
płucnego

Stenoza mitralna – c.d.
Zwiększenie przylegania komory do mostka
Zwężenie przestrzeni przedsercowej
Powiększenie sylwetki serca również w lewo.
Aorta - wąska, lewa komora - mała
Każde średnie i duże zwężenie ujścia - zmiany
w krążeniu płucnym
Rozszerzenie żył - wynik zastoju i wzrostu ciśnienia
w tej części krążenia płucnego, która leży przed
przeszkodą hemodynamiczną
Rozszerzenie żył płatów górnych – jeden
z najwcześniejszych objawów

Stenoza mitralna – c.d.
Pień płucny:
Rozszerzenie ku górze i w lewo - wypełnienie talii
serca
Rozszerzenie tętnic płucnych we wnęce
Ciśnienie skurczowe w pniu płucnym – wzrost
ponad 10,6 kPa (80 mm Hg) - prawie zawsze
rozszerzenie tętnic płucnych
Przenikanie płynu z przestrzeni naczyniowej do
zrębu płuc i pęcherzyków – gdy ciśnienie
w naczyniach włosowatych osiąga wartości
ciśnienia osmotycznego białek osocza
Wolny rozwój – rozrost tkanki łącznej zrębu płuc –
obrzęk śródmiąższowy płuc
- długotrwały

Stenoza mitralna – c.d.
Ciśnienie w naczyniach włosowatych szybko
osiąga poziom krytyczny 3,3—4 kPa (25—30 mm
Hg) - oprócz gwałtownego gromadzenia płynu w
zrębie - masywny przesięk do pęcherzyków
płucnych
Ostry obrzęk płuc –
obrzęk pęcherzykowy
:
Czasami we wczesnym okresie zwężenia
Zwykle w ostrej niewydolności lewej komory
Obrzęk śródmiąższowy na zdjęciu rtg - wywołany
płynem w przegrodach międzyzrazikowych,
w przestrzeniach okołonaczyniowych
i okołoskrzelowych oraz podopłucnych

Stenoza mitralna – c.d.
Linie przegrodowe (tzw.
linie Kerleya B
)
Najczęstsze w części nadprzeponowej
płatów dolnych
Cienie linijne grubości 2—3 mm i długości 1
—2 cm, układające się poziomo
Odpowiadają one obrzękniętym przegrodom
międzyzrazikowym, a także rozszerzonym
naczyniom chłonnym
Czasami również widoczne w innych
częściach płuc

Stenoza mitralna – c.d.
Płyn w przestrzeniach okołonaczyniowych -
zatarcie zarysu tętnic płucnych we wnękach
Pogrubienie zarysów ścian oskrzela - płyn
w przestrzeni okołooskrzelowej i ścianie
oskrzela
Obrzęk opłucnej - pogrubieniem zarysów
szczelin międzypłatowych
Przesięki w jamie opłucnej
Rozpoznanie jakościowe i ilościowe wady –
echokardiografia i cewnikowanie
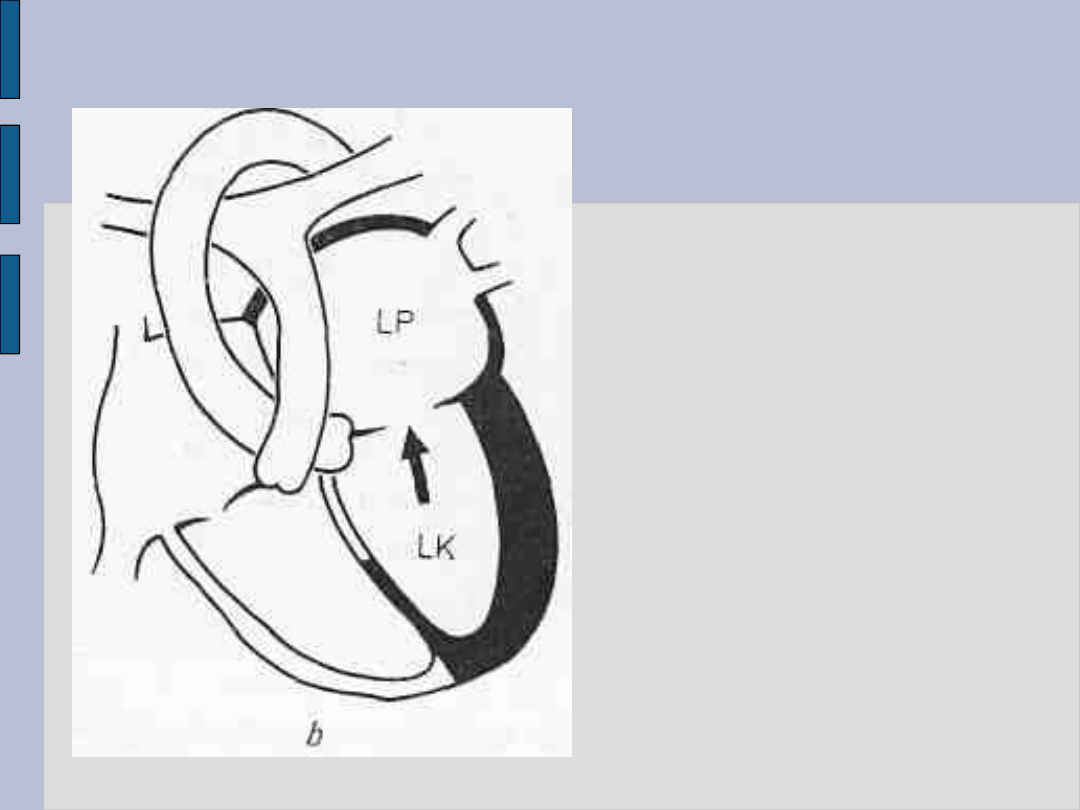
Badanie radiologiczne serca – c.d.
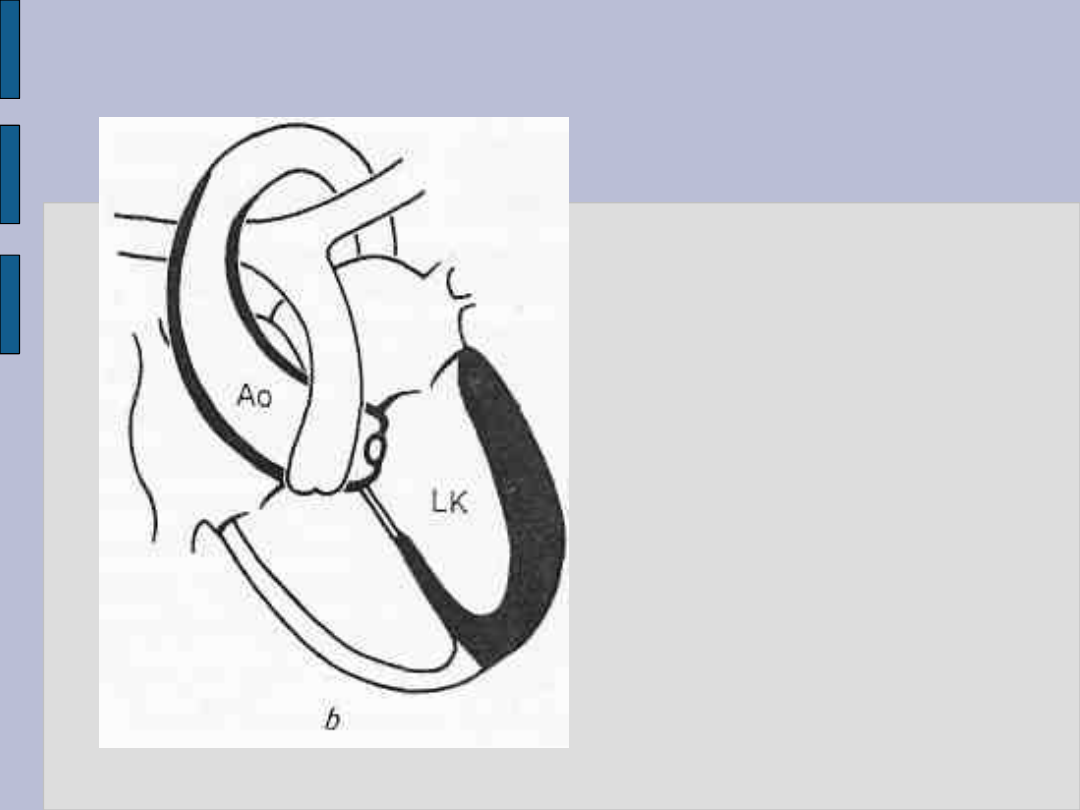
Niedomykalność
mitralna
Objawy powiększenia
lewego przedsionka
i lewej komory
LP — przedsionek
lewy
LK — komora lewa
Badanie radiologiczne serca – c.d.
Zwężenie zastawki
aorty
Typowe poszerzenie
aorty wstępującej
i powiększenie lewej
komory
Schemat
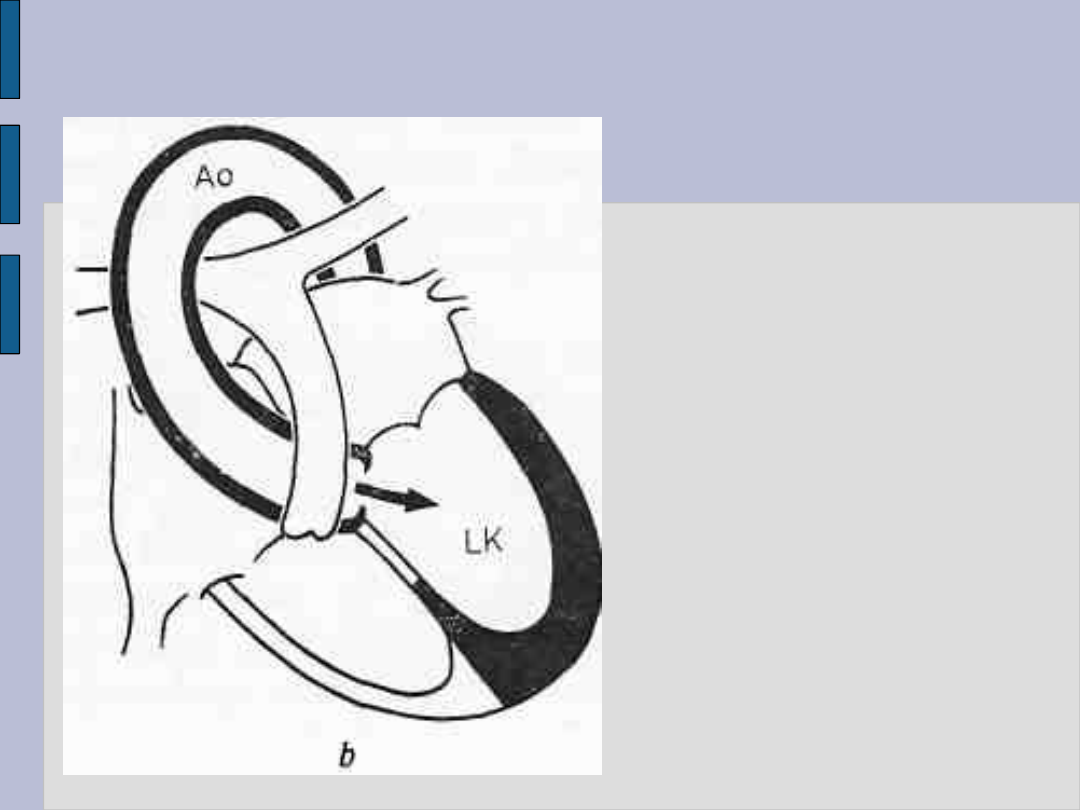
Badanie radiologiczne serca – c.d.
Niedomykalność
zastawki aorty
Cechy powiększenia
lewej komory
w rzucie tylno-
przednim
Schemat

Choroby aorty piersiowej
Wstępna metoda badania zewnętrznych
zarysów aorty - zdjęcie w różnych
ustawieniach ciała z jednoczesnym
wypełnieniem przełyku siarczanem baru
TK, MRI USG - bezpośrednie badanie
światła ściany i otoczenia aorty
Wraz z aortografią - nieodzowne
w różnicowaniu i ocenie operacyjności
chorób serca

Choroby aorty piersiowej – c.d.
Rozszerzenie i wydłużenie aorty
Wymiary aorty zależą od:
Stanu jej ściany
Ciśnienia i przepływu krwi w krążeniu
systemowym
Stan aorty - odbicie ogólnych warunków
hemodynamicznych w organizmie
i miejscowych oraz ogólnych procesów
zwyrodnienia naczyń
Uogólnione, a nawet nasilone rozszerzenie
aorty w starszym wieku – fizjologia – nie
zaburza przepływu

Choroby aorty piersiowej – c.d.
Rozlane rozszerzenie aorty:
Z zachowaniem równoległości ścian
Prowadzi do symetrycznego uwypuklenia jej
we wszystkich kierunkach
Zwiększenie uwypuklenia aorty wstępującej
ku przodowi i w prawo
Pogłębienie wycisku łuku w przełyku
Uwypuklenie zarysu aorty zstępującej,
towarzyszącej piersiowemu odcinkowi
kręgosłupa

Choroby aorty piersiowej – c.d.
Wydłużenie aorty:
Przesunięcie łuku aorty ku górze
Zwiększone uwypuklenie łuku z cienia
śródpiersia
Aorta zstępująca – czasem przebieg kręty -
przemieszczenie nadprzeponowego odcinka
przełyku
Rozlane rozszerzenie aorty kojarzy się
często z wydłużeniem aorty
Objaw miażdżycy – silnie wysycone płaskie
złogi wapniowe, równoległe do światła,
zwłaszcza w obrębie łuku

Choroby aorty piersiowej – c.d.
Najczęstsza przyczyna umiarkowanego
rozszerzenia i wydłużenia aorty -
nadciśnienie tętnicze
Utrata sprężystości tętnic - zwiększenie
oporu obwodowego - wzrost ciśnienia -
długotrwałe działanie na ścianę -
rozszerzenie aorty
Łączy się z różnie nasilonymi objawami
przeciążenia lewokomorowego

Tętniaki aorty
Tętniak – miejscowe rozszerzenie światła
naczynia
Tętniak prawdziwy:
Uwypuklenie wszystkich trzech warstw
ściany tętnicy
Najczęstsze przyczyny- miażdżyca oraz
choroby błony środkowej tętnic
Tętniaki prawdziwe - aorta wstępująca, łuk,
rzadziej - aorta zstępująca
Podział ze względu na kształt -
wrzecionowate i workowate

Tętniaki aorty – c.d.
Tętniak workowaty:
Może powodować poprzez ucisk nadżerki
mostka, żeber i kręgów
Ściana tętniaka prawdziwego (bez skrzeplin)
tętni tętnieniem własnym - ruchy
skurczowo-rozkurczowe wobec środka
geometrycznego
Guz śródpiersia położony obok aorty -
tętnienie udzielone - przemieszczanie się
w całości w czasie skurczu

Tętniaki aorty – c.d.
Rozstrzygające znaczenie – MRI, TK lub
aortografia - stosunek guzowatego tworu
do światła aorty
Badanie samego tętniaka - określenie stanu
ściany aorty oraz istnienia skrzeplin
w świetle naczynia
Tętniak rzekomy:
Powstaje wskutek pęknięcia ściany
i krwotoku do otoczenia - jama łącząca się
ze światłem aorty
Następstwo urazu lub zabiegu
operacyjnego
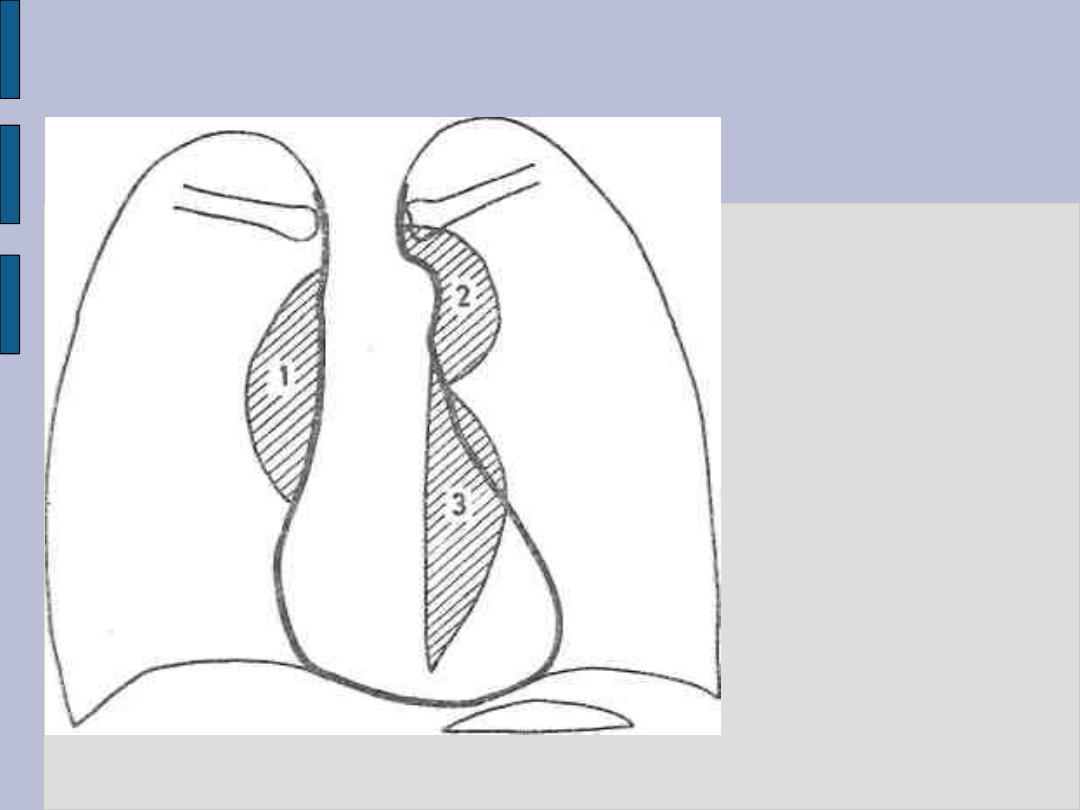
Tętniaki aorty – c.d.
Tętniak aorty
piersiowej
części
wstępującej
— 1
łuku — 2
części
zstępującej —
3
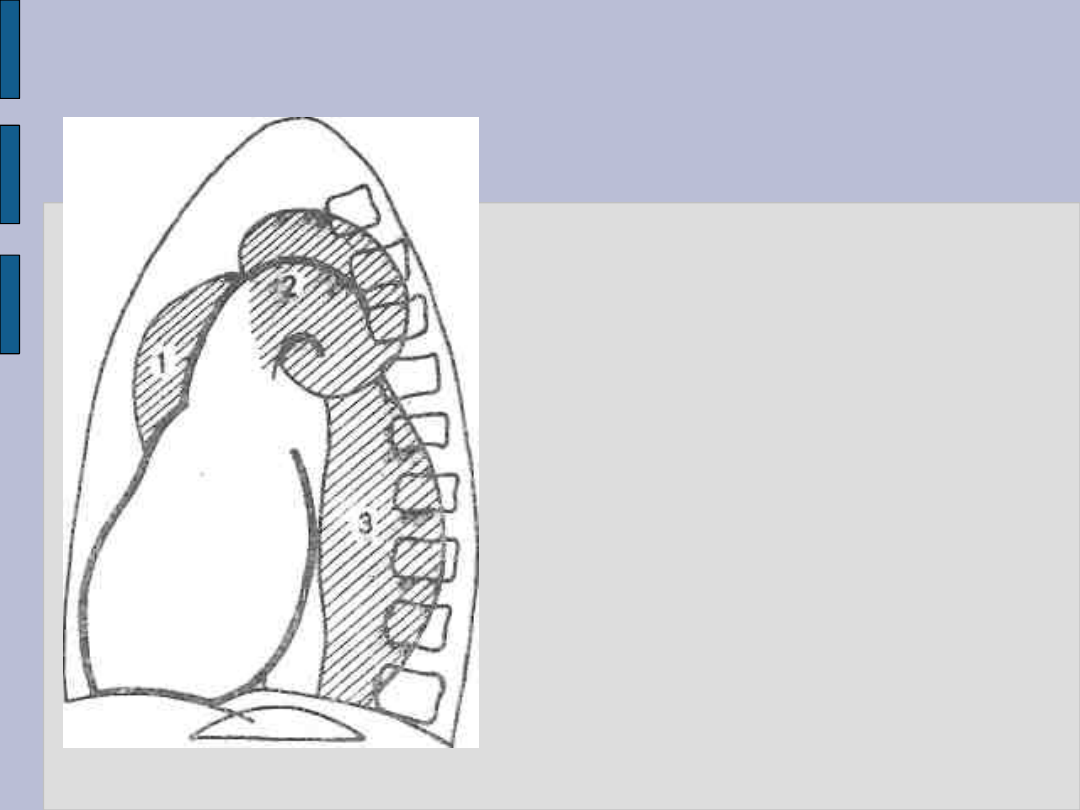
Tętniaki aorty – c.d.
Tętniak aorty piersiowej
części wstępującej — 1
łuku — 2
części zstępującej — 3

Tętniaki aorty – c.d.
Tętniak rozwarstwiający:
Wskutek pęknięcia błony wewnętrznej
i środkowej - krew wciska się do błony
środkowej, torując w niej kanał
Światło rzekome tętniaka drąży czasami
z powrotem do światła właściwej aorty
Przyczyny rozwarstwienia:
Miażdżyca
Nadciśnienie tętnicze
Martwica błony środkowej

Tętniaki aorty – c.d.
Cecha szczególna - szybkie, postępujące
w ciągu godzin poszerzenie śródpiersia
górnego
Wykrywanie na zdjęciach przeglądowych
wykonanych w tych samych warunkach
Poszerzenie śródpiersia - gromadzenie się
krwi w ścianie łuku i aorty zstępującej
Inne objawy:
Podwójny zarys łuku jako objaw
nierównomiernego poszerzenia aorty
Płyn w lewej jamie opłucnej jako objaw
krwawienia do opłucnej
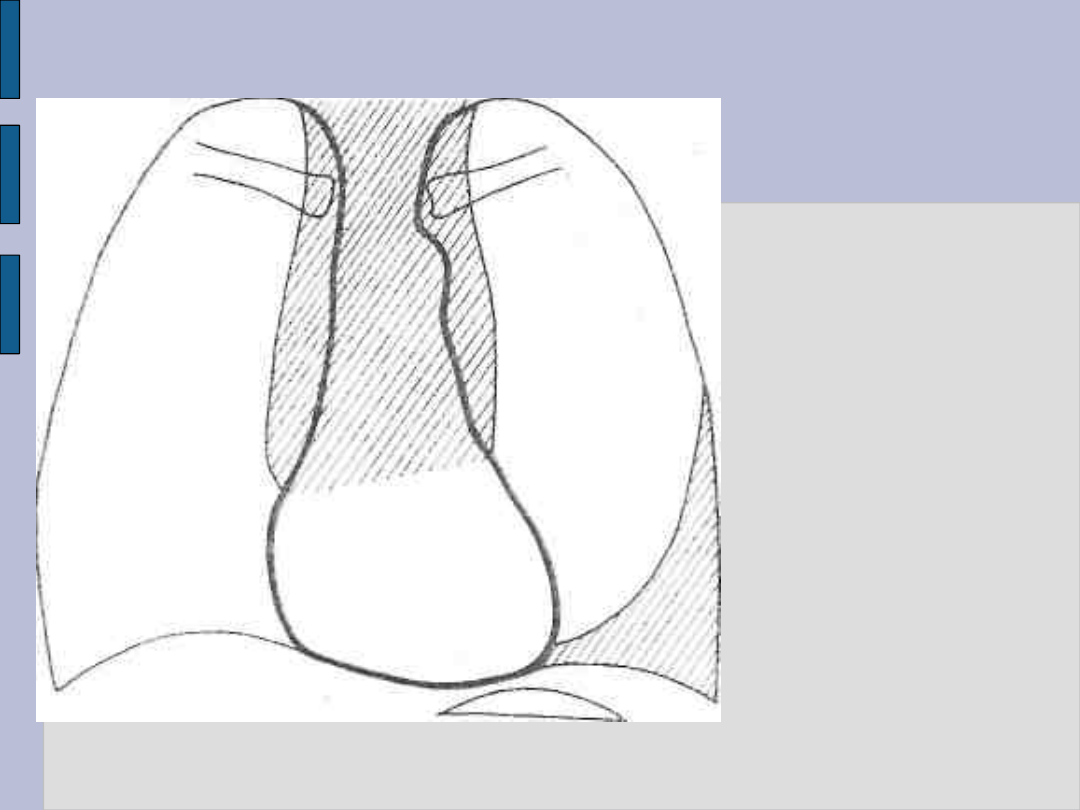
Tętniaki aorty – c.d.
Tętniak
rozwarstwiający
aorty piersiowej
Narastające
poszerzenie
cienia górnego
śródpiersia
i płynu w lewej
jamie opłucnej

Osierdzie
Na zdjęciu przeglądowym nie można
odróżnić osierdzia od mięśnia sercowego
Rozpoznanie radiologiczne - badanie zmian
kształtu, wielkości i tętnienia serca
Zawartość worka osierdziowego oraz stan
osierdzia - echokardiografia i tomografia
komputerowa
W worku osierdziowym człowieka zdrowego
- 5—20 ml płynu surowiczego

Wysiękowe zapalenie osierdzia
Wykrywalność płynu niezależnie od rodzaju
- zależy od ilości
Dopiero obecność około 300 ml płynu
w worku osierdziowym - uchwytne
radiologicznie powiększenie sylwetki serca
i zmniejszenie tętnienia
Stopień upośledzenia napełniania serca
krwią w czasie rozkurczu zależy od:
Ilości płynu
Szybkości, z jaką płyn narasta

Wysiękowe zapalenie osierdzia –
c.d.
Ostre zapalenie osierdzia lub krwawienie do
worka osierdziowego - objawy ostrej
niewydolności krążenia wskutek tamponady
- już przy obecności 100—200 ml płynu
Choroba przewlekła - worek osierdziowy
rozciąga się kilkakrotnie, aby pomieścić
nawet 3000ml płynu
Na zdjęciu przeglądowym nie można
odróżnić powiększenia sylwetki serca
wskutek uszkodzenia mięśnia od
powiększenia wywołanego płynem
w worku osierdziowym

Wysiękowe zapalenie osierdzia –
c.d.
Wiele chorób (choroba reumatyczna,
zapalenie wirusowe, itd.) - uszkodzeniu
mięśnia towarzyszy wysięk w osierdziu
Powiększenie sylwetki serca jest na ogół
znaczne
Znaczna ilość płynu w osierdziu - typowy
kulisty kształt serca - nie jest to reguła
Rozpoznanie – TK, MRI, USG
Ostateczne rozpoznanie – nakłucie worka
osierdziowego i ewakuacja płynu

Zaciskające zapalenie osierdzia
Niektóre zapalenia przewlekłe, zwłaszcza
zapalenie gruźlicze - masy włóknikowe
i tkanka ziarninowa pokrywają grubą
warstwą blaszki osierdzia
Rozwój choroby - kurczenie tkanki łącznej -
powstanie litej blizny, otaczającej serce
twardym pancerzem
Zmniejszenie napełniania komór
w rozkurczu
Cewnikowanie - gwałtowny wzrost ciśnienia
rozkurczowego w prawej komorze
w początkowym okresie rozkurczu

Zaciskające zapalenie osierdzia–
c.d.
Ciśnienie w prawym przedsionku - zawsze
podwyższone
W odróżnieniu od chorób mięśnia
sercowego - ciśnienie końcoworozkurczowe
w lewej komorze - dość długo prawidłowe
Rozwinięta postać choroby:
Znaczne zmniejszenie pojemności wyrzutowej
Wzrost ciśnienie końcoworozkurczowego
w komorach
Wzrost ciśnienia w przedsionkach, żyłach
układowych i żyłach płucnych

Zaciskające zapalenie osierdzia–
c.d.
Zdjęcie przeglądowe - serce prawidłowe lub
nieco większe
Niektóre przypadki - tkanka łączna ulega
martwicy i zwapnieniu
Zwapnienia wykrywane łatwo na zdjęciu
przeglądowym - masywne złogi wapniowe
lub też delikatne cienie linijne
Zwapnienia zawsze obwodowo w stosunku
do głównej masy serca
Występują najczęściej w przeponowej
i przedniej części osierdzia
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
Wyszukiwarka
Podobne podstrony:
sem01 Radiologia Serce i duże naczynia
sem01 Radiologia Serce i duże naczynia
SERCE
Serce małe krążenie
serce
Serce 2
Doskonae serce
4.odp jesień 2008, radiologia egzaminy, z drugiego maila
Serce ma swoje racje których rozum nie zna, SZKOŁA, język polski, ogólno tematyczne
SERCE WILKA, Psychologia, Bajki terapeutyczne
Egzamin praktyczny 2003 Jesień opisy(1), RADIOLOGIA, RADIOLOGIA EGZAMIN
Oczyść serce me
Podstawy radiologii stomatologicznej
Radiologia
ROZUM CZY SERCE CO W DZISIEJSZYM ŚWIECIED POWINNO KIEROWAĆ POSTĘPOWANIEM CZŁWOWIEKA
więcej podobnych podstron