
ERC
Zaawansowane czynności
resuscytacyjne
Advanced Life Support -
ALS

ERC
CELE
• Leczenie pacjentów z :
– Migotaniem komór (VF) i
częstoskurczem komorowym bez
obecności tętna (VT)
– Asystolią lub czynnością
elektryczną bez tętna (PEA),
dawniej-rozkojarzeniem
elektromechanicznym
ERC
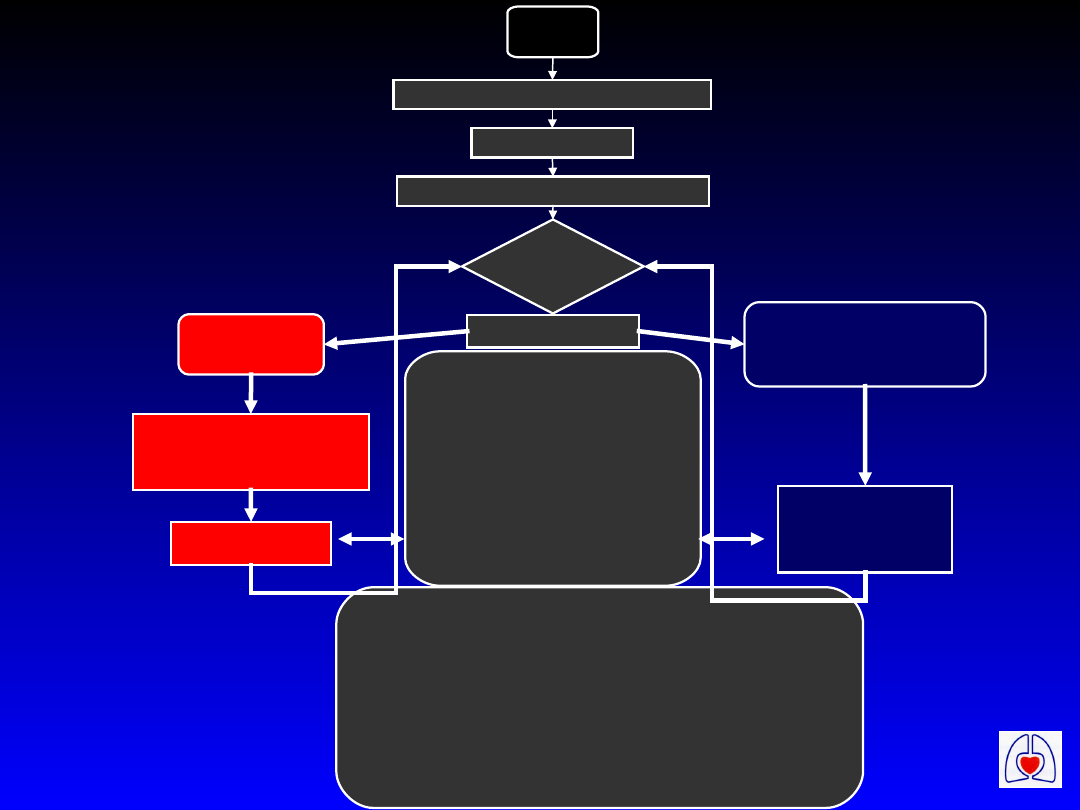
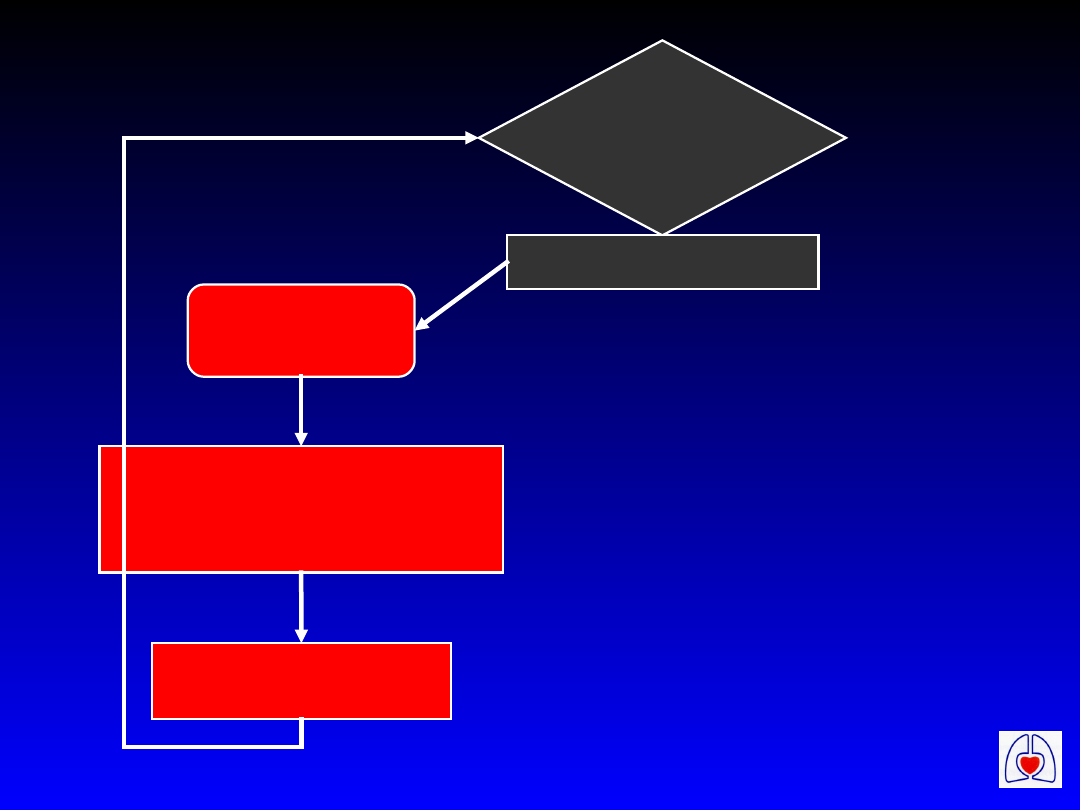
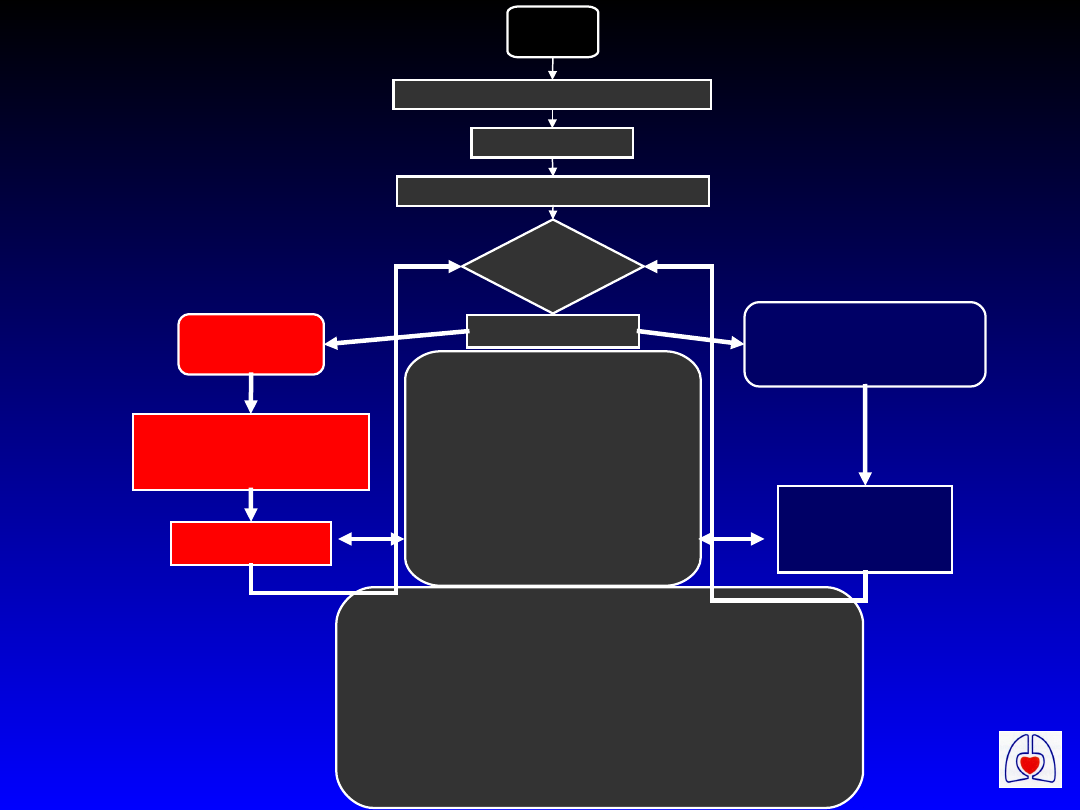
NZK
Uderzenie przedsercowe jeśli wskazane
BLS jeśli wskazane
Podłączyć monitorowanie i defibrylator
Ocenić
rytm
Sprawdzić tętno
VF/VT
NIE VF/VT
Asystolia, PEA
Defibrylacja X 3
Jeśli wskazana
CPR 1 min
CPR 3 min*
* 1 min jeśli po
defibrylacji
W czasie CPR
Usunąć odwracalne przyczyny
•Sprawdzić elektrody, łyżki
•Zabezpieczyć drogi oddechowe
•Podać tlen
•Dostęp dożylny
•Podawać adrenalinę co 3 min
Rozważyć:
amiodaron, atropinę, stymulację,
wodorowęglan sodu
Przyczyny potencjalnie odwracalne:
•Hipoksja
•Hipowolemia
•Hipo/hiperkaliemia, hipokalcemia, kwasica
i inne zaburzenia metaboliczne
•Hipotermia
•Tamponada serca
•Toksyny, leki
•Zatorowość płucna
•Odma prężna
Algorytm ALS
ERC
ERC
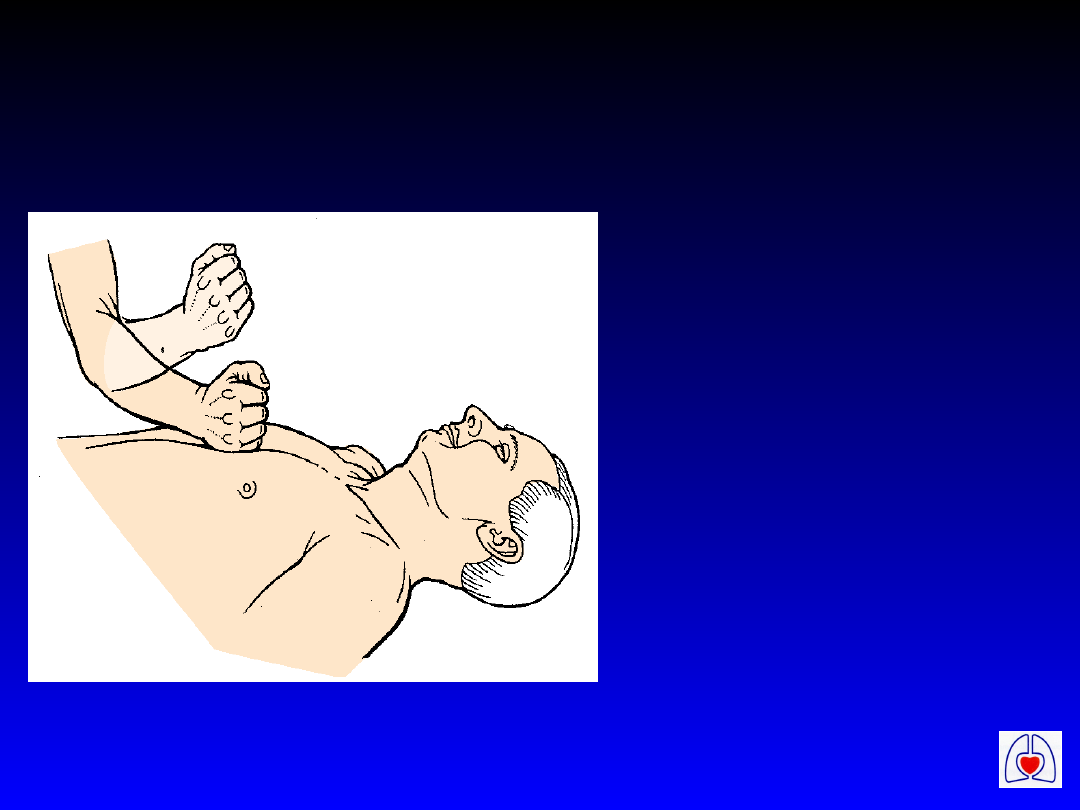
Uderzenie przedsercowe
• Wskazania:
– Zauważone
lub
monitorowa
ne nagłe
zatrzymanie
krążenia
ERC
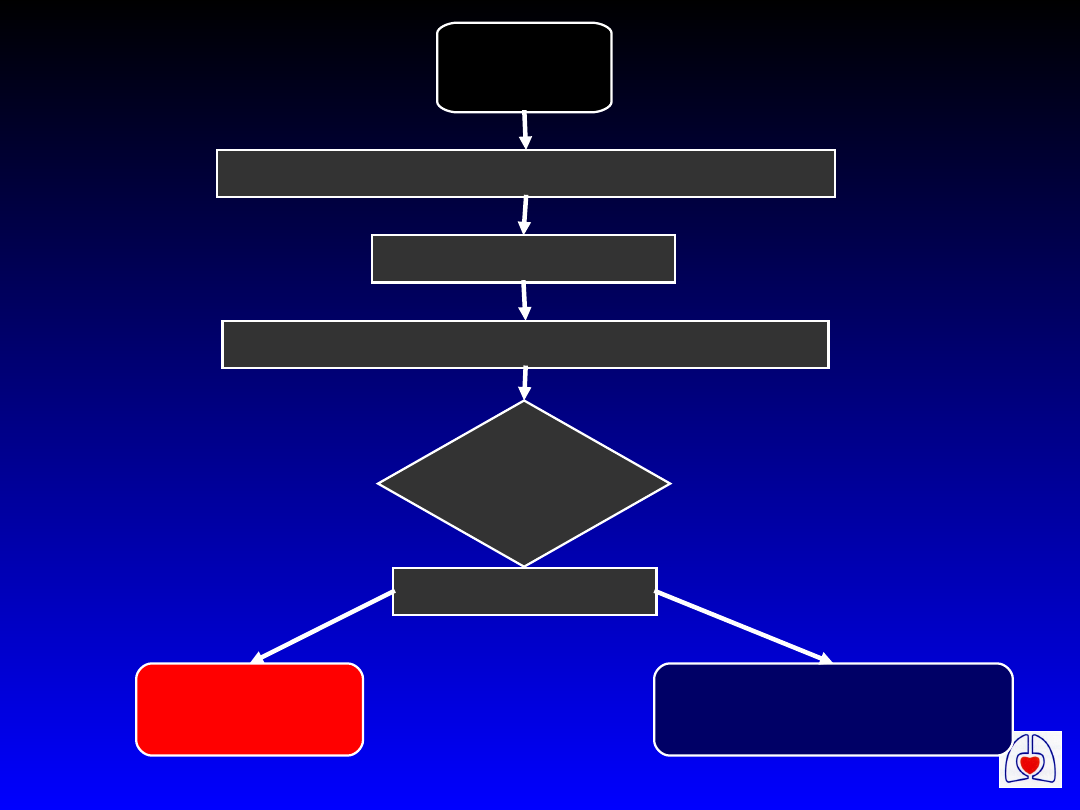
NZK
Uderzenie przedsercowe jeśli wskazane
BLS jeśli wskazane
Podłączyć monitorowanie i defibrylator
Ocenić
rytm
Sprawdzić tętno
VF/VT
Nie-VF/VT
ERC
Ocenić
rytm
Sprawdzić tętno
VF/VT
Defibrylacja X 3
Jeśli wskazana
CPR 1 min
Postępowanie
w migotaniu komór
i częstoskurczu
komorowym

ERC
VF/VT
200 J*
200 J*
360 J*
*lub odpowiednik przy defibrylacji dwufazowej
• Wykonać 3 defibrylacje,
jeśli wskazane,
w czasie < 1 minuty
• Nie przerywać cyklu
defibrylacji na BLS
• Po wyładowaniu,
sprawdzać tętno tylko
jeśli wystąpi rytm czynny
hemodynamicznie

ERC
W czasie CPR
Usunąć odwracalne przyczyny
•Sprawdzić elektrody, łyżki
•Zabezpieczyć drogi oddechowe
•Podać tlen
•Dostęp dożylny
•Podawać adrenalinę co 3 min
Rozważyć zastosowanie:
amiodaronu, atropiny, stymulacji,
wodorowęglanu sodu

ERC
Zabezpieczenie dróg
oddechowych,
wentylacja
• Zabezpieczyć drogi oddechowe:
– Intubacja dotchawicza
– Maska krtaniowa - LMA
– Combitube
• Po zabezpieczeniu dróg oddechowych
nie przerywać pośredniego masażu
serca dla wentylacji
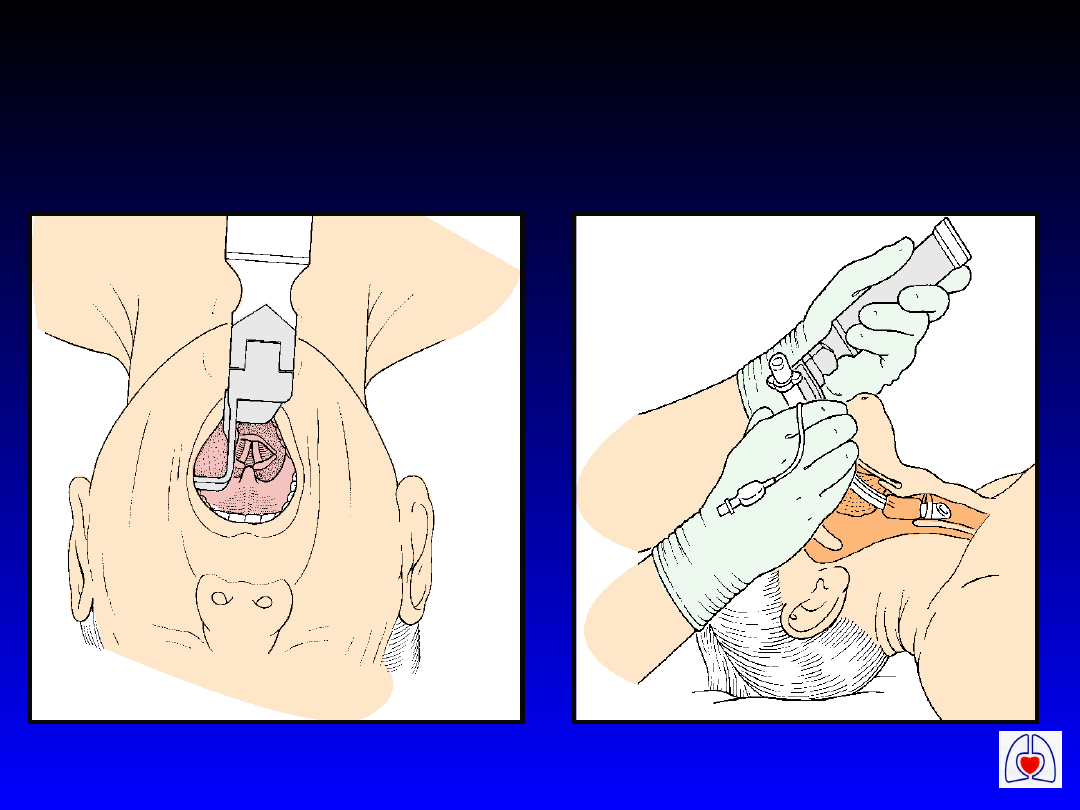
ERC
Intubacja
dotchawicza
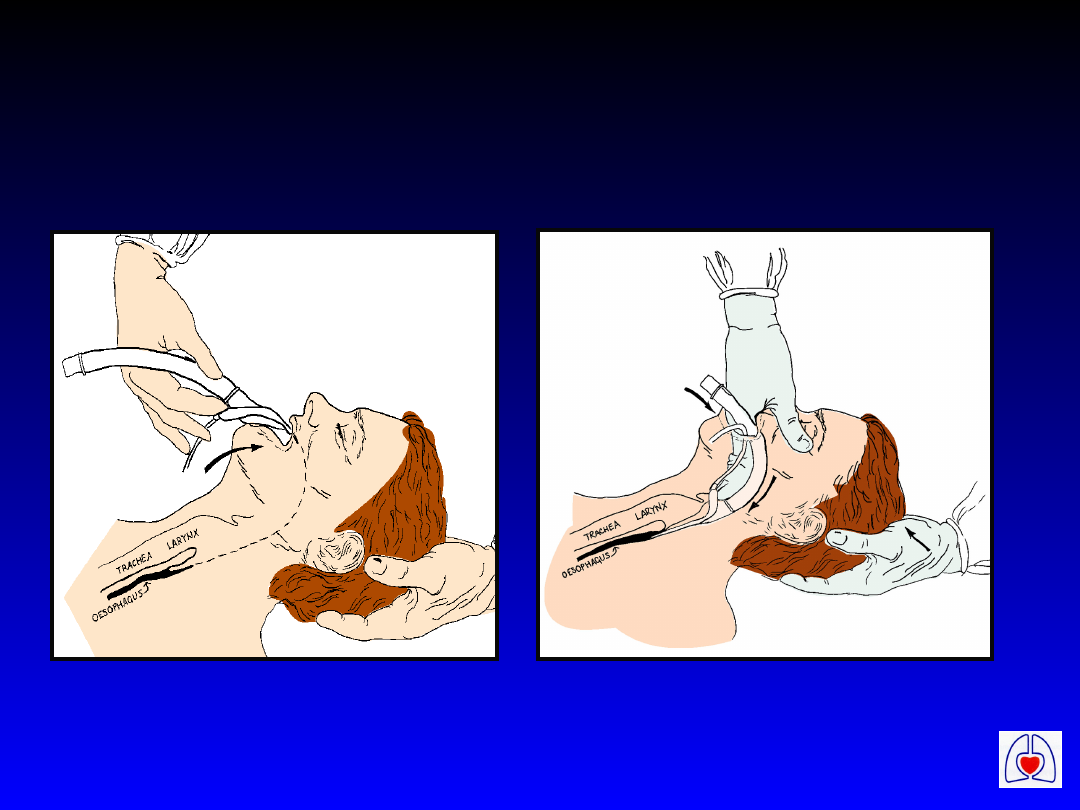
ERC
Zakładanie maski
krtaniowej
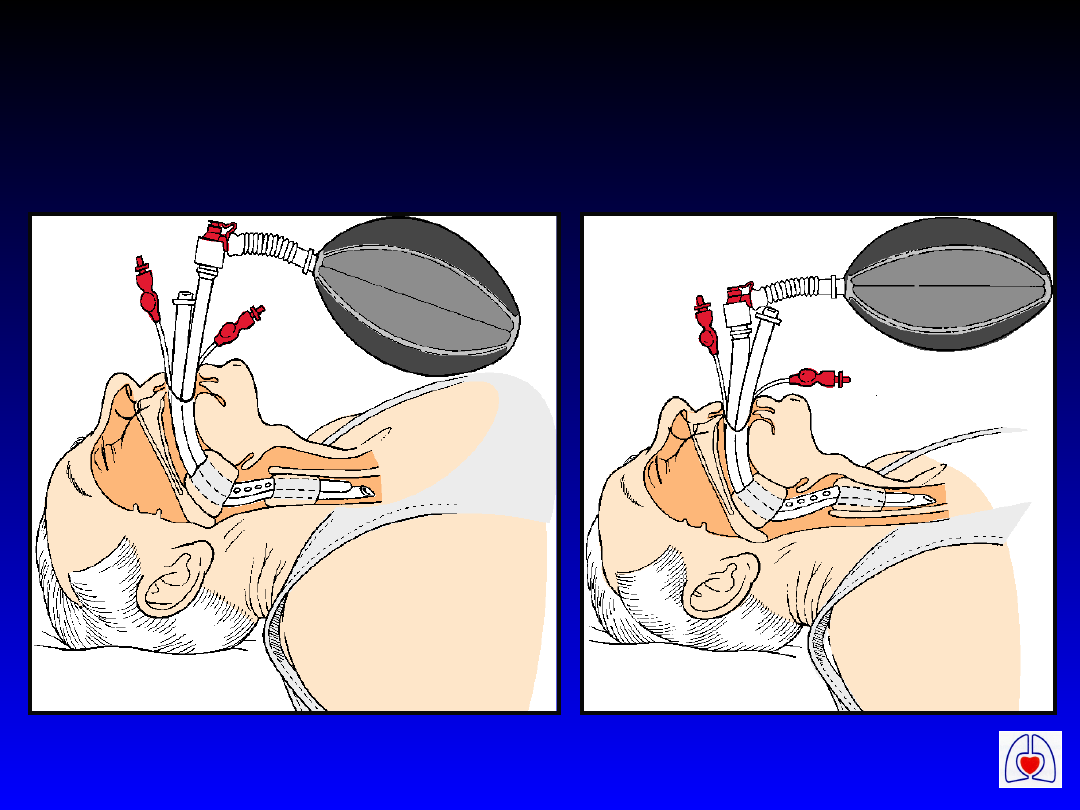
ERC
Wentylacja przy użyciu
Combitube

ERC
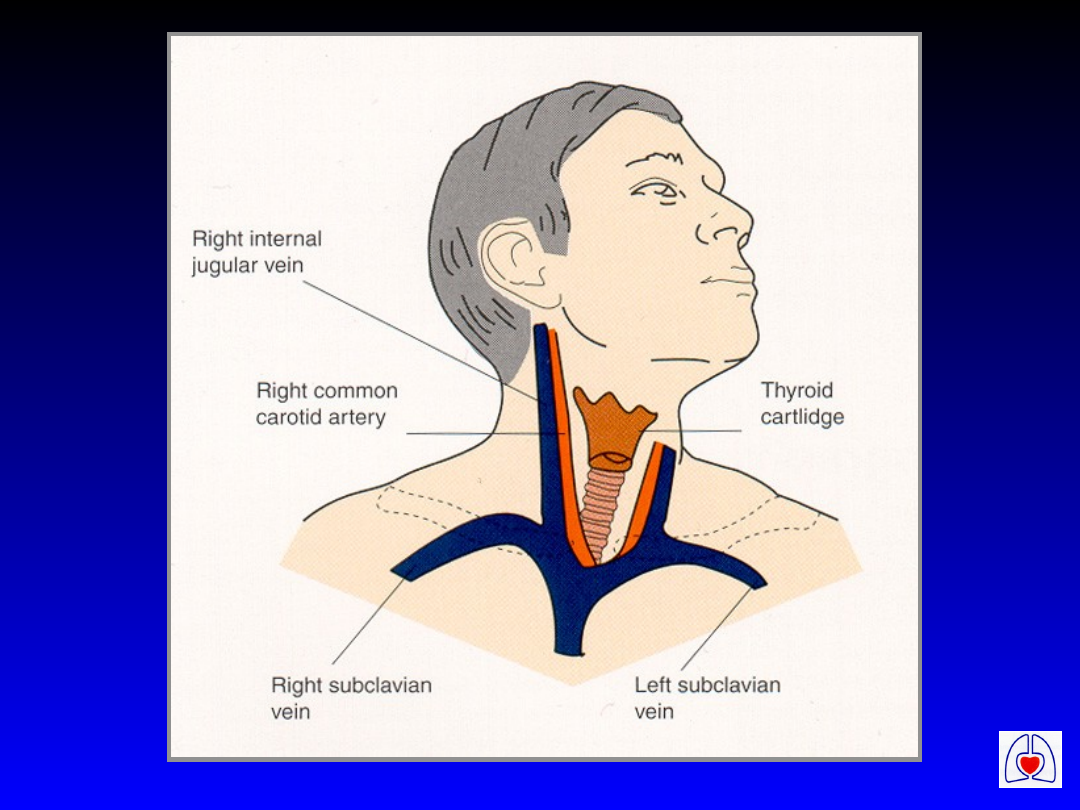
Dostęp dożylny i leki w
VF/VT
• Preferowany dostęp centralny
• Adrenalina 1 mg i.v. lub 2-3 mg
dotchawiczo
• Rozważyć podanie amiodaronu 300 mg
jeśli VF/VT utrzymuje się po 3
wyładowaniach
• Alternatywnie - lidokaina 100 mg i.v.
• Rozważyć podanie 8 mmol magnezu (ok.
1 g MgSO
4
)
ERC

ERC
Adrenalina
Dawki:
• 1 mg dożylnie w 10 ml 1:10,000 (1 ml
1:1,000) co 2-3 minuty w czasie
resuscytacji
• 2-3 mg w 10-20 ml dotchawiczo
• 2–10 mcg/min przy bradykardii opornej
na atropinę
• 0.5ml 1:1,000 i.m., 3-5 ml 1:10,000 i.v.
w anafilaksji, w zależności od stanu

ERC
Atropina
Dawki:
• Asystolia / PEA (częstość < 60/min)
– 3 mg i.v., jednorazowo
– 6 mg dotchawiczo
• Bradykardia
– 0.5 mg i.v., powtarzane do
maksimum 3 mg

ERC
Amiodaron
Wskazania:
• Nawracające VF/VT
• Hemodynamicznie stabilny VT
• Inne tachyarytmie

ERC
Amiodaron
Dawki:
• Nawracające VF/VT
– 300 mg w 20 ml 5% glukozy, bolus i.v.
• Stabilne tachyarytmie
– 150 mg w 20 ml 5% glukozy przez 10 min
– powtórnie 150 mg jeśli konieczne
– 300 mg w 100 ml 5% glukozy przez 1 godzinę

ERC
Amiodaron
Działanie:
• Wydłużenie czasu potencjału
czynnościowego
• Wydłużenie odstępu Q-T
• Słabe działanie inotropowo ujemne
– może wywołać spadek ciśnienia

ERC
Magnez
Wskazania:
• VF oporne na defibrylację
(przy możliwej hipomagnezemii)
• Tachyarytmie komorowe
(przy możliwej hipomagnezemii)
• Torsades de pointes

ERC
Magnez
Dawki:
VF oporne na defibrylację
• 2–4 ml 50% (4–8 mmol) i.v. 1-2 min.
• Można powtórzyć po 10-15 minutach
Inne zaburzenia rytmu
• 5 ml of 50% (10 mmol) i.v. Przez 30 min.

ERC
Magnez
Działanie:
• kardiodepresyjne
• fizjologiczny bloker kanału
wapniowego

ERC
Lidokaina
Dawki:
• Nawracające VF/VT
– 100 mg i.v.
– kolejne bolusy po 50 mg, do max. 200 mg
• Hemodynamicznie stabilne VT
– 50 mg i.v.
– kolejne bolusy po 50 mg, do max. 200 mg
• Zredukować dawkę u starszych i z uszkodzoną
wątrobą

ERC
Wodorowęglan sodu
Dawka:
• 50 mmol (50 ml of 8.4%
roztworu) i.v.

ERC
Wapń
Wskazania:
• PEA spowodowana przez:
– hiperkaliemię
– hipokalcemię
– Przedawkowanie blokerów kanału
wapniowego
Dawki:
• 10 ml 10% chlorku wapnia (6.8 mmol)
Nie podawać tuż przed lub po
wodorowęglanie sodu

ERC
360 J*
360 J*
360 J*
* lub odpowiednik przy defibrylacji dwufazowej
VF/VT (kontynuacja)
• Adrenalina co 3
minuty
• Rozważyć 50 mmol
wodorowęglanu
sodu jeśli pH < 7.1
• Sprawdzić pozycję
łyżek
ERC
Nie-VF/VT
CPR 3 min*
* 1 min jeśli po defibrylacji
Ocenić
rytm
Sprawdzić tętno
Asystolia
PEA

ERC
Nie-VF/VT natychmiast
po defibrylacji
• Wstrzymać podawanie adrenaliny/atropiny
– sprawdzić rytm i tętno po 1 minucie CPR
• Przyczyny:
– Opóźnienie monitora
– Ogłuszenie elektryczne - kilka sekund
asystolii po defibrylacji
– Ogłuszenie miokardium – czasowe
upośledzenie kurczliwości

ERC
Przyczyny potencjalnie odwracalne:
•Hipoksja
•Hipowolemia
•Hipo/hiperkaliemia, hipokalcemia,
kwasica
i inne zaburzenia metaboliczne
•Hipotermia
•Tamponada serca
•Toksyny, leki
•Zatorowość płucna
•Odma prężna

ERC
Asystolia
• Potwierdzić:
– Sprawdzić elektrody - odprowadzenie
I i II
– Powtórnie sprawdzić
• Adrenalina 1 mg co 3 minuty
• Atropina 3 mg i.v. lub 6 mg dotchawiczo

ERC
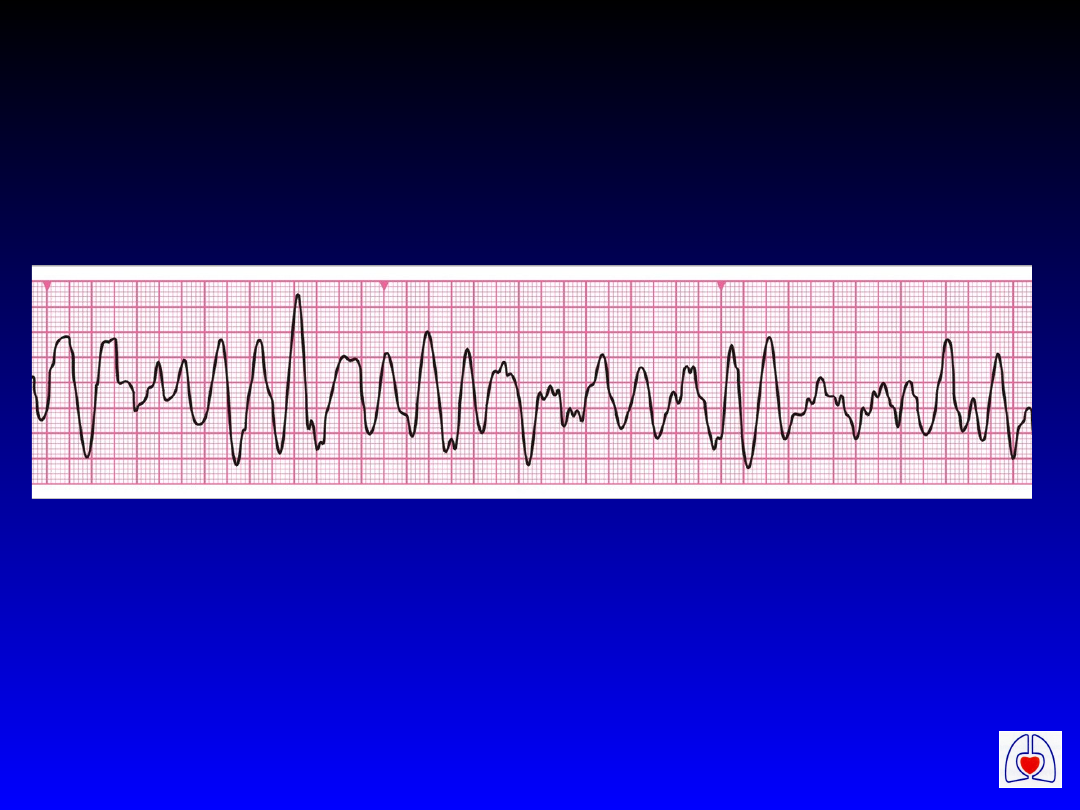
Fałszywa asystolia
• Zwłaszcza podczas monitorowania
przez łyżki defibrylatora
• Bardziej prawdopodobna po
wielokrotnych defibrylacjach i przy
wysokiej oporności klatki piersiowej
• Pozorna asystolia na monitorze
• Potwierdzić rytm w innych
odprowadzeniach

ERC
Rozkojarzenie
elektromechaniczne –
czynność elektryczna
bez tętna
• Wykluczyć/leczyć odwracalne
przyczyny NZK
• Adrenalina 1 mg co 3 minuty
• Atropina 3 mg jeśli PEA z częstością
serca < 60/min

ERC
Podsumowanie
• U pacjentów z VF/VT jak
najszybciej wykonać defibrylację
• U pacjentów z nawracającym
VF/VT lub z rytmem nie będącym
-VF/VT, wykluczyć i leczyć
odwracalne przyczyny NZK
ERC
NZK
Uderzenie przedsercowe jeśli wskazane
BLS jeśli wskazane
Podłączyć monitorowanie i defibrylator
Ocenić
rytm
Sprawdzić tętno
VF/VT
NIE VF/VT
Asystolia, PEA
Defibrylacja X 3
Jeśli wskazana
CPR 1 min
CPR 3 min*
* 1 min jeśli po
defibrylacji
W czasie CPR
Usunąć odwracalne przyczyny
•Sprawdzić elektrody, łyżki
•Zabezpieczyć drogi oddechowe
•Podać tlen
•Dostęp dożylny
•Podawać adrenalinę co 3 min
Rozważyć:
amiodaron, atropinę, stymulację,
wodorowęglan sodu
Przyczyny potencjalnie odwracalne:
•Hipoksja
•Hipowolemia
•Hipo/hiperkaliemia, hipokalcemia, kwasica
i inne zaburzenia metaboliczne
•Hipotermia
•Tamponada serca
•Toksyny, leki
•Zatorowość płucna
•Odma prężna
Algorytm ALS

ERC
ALS w świetle zaleceń ERC 2000
1.
Uderzenie przedsercowe – zauważone lub
monitorowane zatrzymanie krążenia, jeśli brak
natychmiastowego dostępu do defibrylatora.
2.
Jeśli VF/VT powraca po okresie spontanicznego
krążenia, cykl rozpoczyna się od początku –
energia defibrylacji 200, 200,360 J.
3.
W przypadku użycia defibrylatorów z falą
dwufazową dostarcza się energię
odpowiadającą 200J, 200J i 360 J fali
jednofazowej.
4.
Defibrylacje w jednym cyklu wykonuje się bez
przerwy na CPR.
5.
Przerwa pomiędzy trzecią i czwartą defibrylacją
nie powinna być dłuższa od 1 min.

ERC
ALS w świetle zaleceń ERC 2000
6.
Po trzech defibrylacjach 1 min CPR, ze
stosunkiem wdechów do ucisków 2 : 15,
niezależnie od ilości ratujących. W tym czasie
należy rozważyć usunięcie potencjalnie
odwracalnych przyczyn NZK, oraz:
- sprawdzić elektrody, łyżki;
- zabezpieczyć drogi oddechowe –
intubacja, maska krtaniowa, Combitube
- wentylować tlenem
- założyć dostęp dożylny, preferowany dostęp
centralny,
jeśli posiada się umiejętności

ERC
ALS w świetle zaleceń ERC 2000
7.
Leki:
•
Adrenalina – 1 mg i.v. lub 2-3 mg w 10 ml 0,9%
NaCl e.t. – po podaniu dotchawiczym należy
wykonać 5 wdechów dla rozprowadzenia
adrenaliny w drzewie oskrzelowym. Podawać i.v
i e.t. co 3 min.
•
Amiodaron – 300 mg w 20 ml glukozy,
następna dawka 150 mg, następnie wlew 1
mg/min przez 6 godzin, następnie 0.5 mg/min
do dobowej dawki 2 g. Zastosowanie –
nawracające VF/VT.
•
Jeśli istnieje prawdopodobieństwo
hipomagnezemi, podać 8 mmol – 4 ml 50%
siarczanu magnezu (2g).

ERC
ALS w świetle zaleceń ERC 2000
• Lignokainy nie należy stosować razem z
amiodaronem. Może być stosowana jeśli
amiodaron jest niedostępny.
• Prokainamid –alternatywa dla amiodaronu i
lignokainy. 30 mg/min do dawki sumarycznej
17 mg/kg.
• Wodorowęglan sodu – 50 mmol. Kolejne dawki
po oznaczeniu gazometrii lub jeśli nie ma
takiej możliwości co 20-25 min.

ERC
ALS w świetle zaleceń ERC 2000
8. W opornym VF można zmienić położenie łyżek
na
przednio tylne lub spróbować skorzystać z
innego defibrylatora.
9. Resuscytacja nie może być przerwana dopóki
występuje VF/VT.
10. Jeśli asystolia lub PEA (DEM) wystąpi po
defibrylacji, należy powtórnie sprawdzić rytm i
tętno po minucie CPR, bez dalszego podawania
leków.
11. Jeśli rozpoznano asystolię, należy wykluczyć
drobnofaliste VF. Jeśli są jakiekolwiek wątpliwości
należy prowadzić postępowanie jak dla VF.

ERC
ALS w świetle zaleceń ERC 2000
12. W asystolii CPR przez 3 min. Atropina 3 mg
i.v. lub 6 mg e.t. w 10-20 ml soli
fizjologicznej. Obecność załamków P lub
pobudzeń komorowych zwiększa szanse
odpowiedzi na stymulację. Do czasu
włączenia stymulacji przezskórnej można
stosować stymulację uderzeniami
(percussion pacing) w okolicy przedsercowej
z siłą mniejszą niż przy uderzeniu
przedsercowym, z częstością 70/min. Jeśli
brak efektu, CPR i adrenalina 1mg co 3 min.

ERC
ALS w świetle zaleceń ERC 2000
11. W przypadku PEA (DEM) CPR i adrenalina co
3 min. Rozważyć potencjalnie odwracalne
przyczyny NZK:
•
Hipoksja
•
Hipowolemia
•
Hipotermia
•
Hiperkaliemia, hipokalcemia, kwasica i inne
zaburzenia metaboliczne
•
Tamponada
•
Toksyny, leki
•
Zatorowość płucna
•
Odma prężna
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
Wyszukiwarka
Podobne podstrony:
ALS u dzieci
ALS leki
farmakoterapia w als, konspekt+RKO2011 farmakoterapia+[CPR+EU]
ALS 4
ALS dzieci
als manual RZ5IUSXZX237ENPGWFIN Nieznany
Fatty Coon 03 Fatty Discovers Mrs Turtle's Secret
Ausgewählte polnische Germanismen (darunter auch Pseudogermanismen und Regionalismen) Deutsch als F
Als oder wenn, Deutsch, Gramatyka
Deutsch als Fremdsprache Em Uebungsgrammatik
mrs
więcej podobnych podstron