
CZYNNOŚĆ WYDZIELNICZA
JĄDER
JĄDRA jako:
• gonady w układzie rozrodczym – produkują plemniki
(spermę)
• gruczoły dokrewne w układzie endokrynnym – produkują
męskie hormony płciowe
Obie te funkcje znajdują się pod kontrolą hormonów
produkowanych przez przedni płat przysadki mózgowej:
• Lutropina (LH) – glikoproteinowy hormon gonadotropowy
wydzielany przez gonadotropy przedniego płata przysadki,
co jest stymulowane przez podwzgórzową luliberynę
(LHRH). Odpowiada za funkcjonowanie komórek
śródmiąższowych produkujących testosteron, jak i inne
androgeny.
• Folikulotropina (FSH) – hormon peptydowy, którego
wydzielanie jest kontrolowane przez podwzgórzowy
czynnik uwalniający – folikuloliberynę (FSHRH). Odpowiada
za powstawanie plemników (spermatogenezę).

ANDROGENY
Są to hormony płciowe o budowie sterydowej o
działaniu maskulinizującym, fizjologicznie występujące
u mężczyzn, jak i w małych stężeniach u kobiet.
Pierwotnym materiałem do syntezy androgenów jest
cholesterol. Jest on wstępnie syntetyzowany z glukozy i
kwasów tłuszczowych lub pobierany z dostarczanych
drogą krwi cząsteczek lipoprotein LDL.
• U mężczyzn androgeny produkowane są przez
komórki Leydiga (śródmiąższowe) znajdujące się w
jądrach oraz część siatkowatą kory nadnerczy.
• U kobiet androgeny wytwarzane są przez jajniki oraz
część siatkowatą kory nadnerczy.
Nadmiar androgenów u kobiet powoduje szereg zaburzeń, m. in.
wykształcanie się męskiej budowy ciała (maskulinizacja), męskiego
typu owłosienia, a także zaburzenia płodności, trądzik, łojotok, łysienie
typu męskiego.

PODZIAŁ
ANDROGENÓW
Wytwarzane w jądrach :
• testosteron
• 5-α-dihydroksytestosteron (5-α-DHT)
• androstendion
Wytwarzane w jajnikach :
• dihydrotestosteron
• androstendion
Wytwarzane w korze nadnerczy :
• testosteron
• dehydroepiandrosteron (DHEA)
Fizjologiczne działanie androgenów:
• kształtowanie się męskich narządów płciowych w życiu płodowym
• wykształcanie się wtórnych cech płciowych (budowa ciała, głos,
owłosienie)
• wpływ na spermatogenezę
• wpływ anaboliczny (zwiększenie masy mięśniowej itp.)

• Produkcja androgenów pozostaje pod kontrolą hormonu
tropowego wytwarzanego przez przedni płat przysadki
mózgowej lutropiny (LH - hormon luteinizujący).
Między wydzielaniem lutropiny a androgenów zachodzi
ujemne sprzężenie zwrotne. Z kolei wydzielanie
lutropiny zależy od wydzielanego przez podwzgórze
hormonu uwalniającego GnRH czyli gonadoliberyny.
• Regulacja stężenia testosteronu krążącego we krwi
odbywa się na zasadzie zewnętrznego ujemnego
sprzężenia zwrotnego. Zwiększenie zawartości
testosteronu we krwi powoduje pobudzenie detektorów
w podwzgórzu, zmniejszenie ilości wydzielanego GnRH
do przysadkowych naczyń wrotnych oraz hamowanie
wydzielania hormonu luteinizującego (LH) przez
przysadkę.
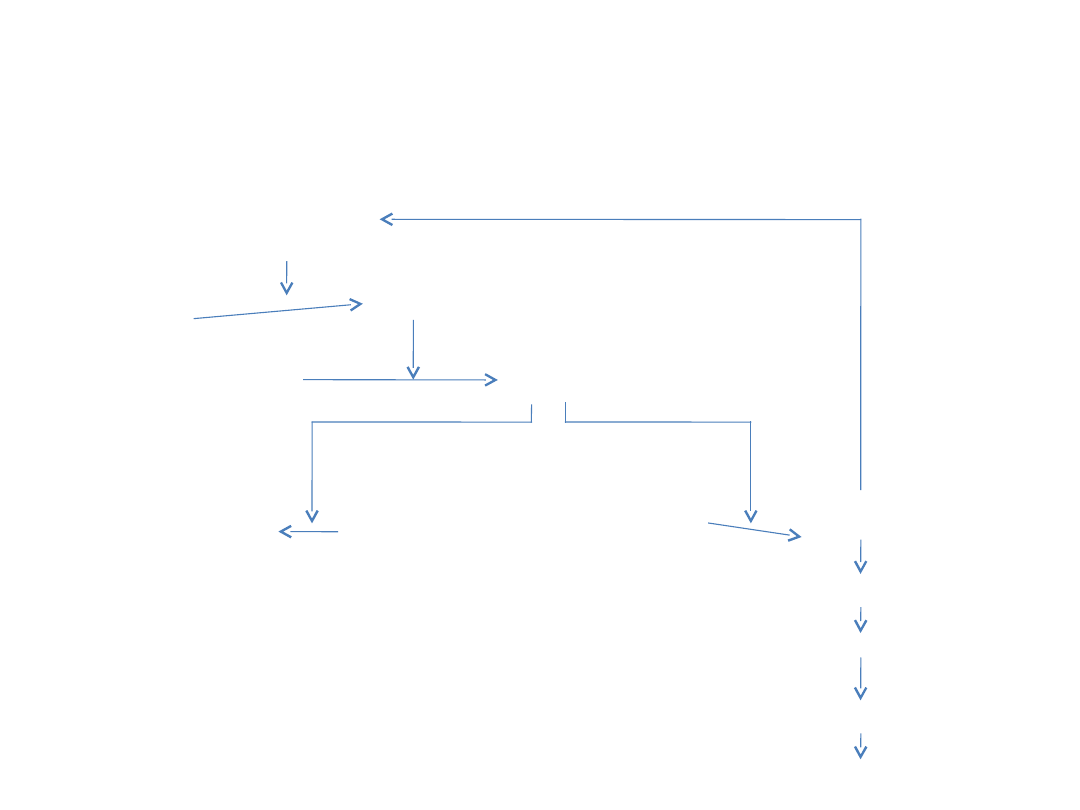
Regulacja stężenia androgenów
we krwi na przykładzie
testosteronu
Komórki
podwzgórz
a
Detektory
w
podwzgórz
u
GnR
H
Część
gruczołow
a
przysadki
FSH +
LH
Jądra
Spermatocy
ty
Cewki
nasienne
Komór
ki
Leydig
a
TESTOSTER
ON
Wątroba
17-
ketosteroidy
Nerk
i
17-ketosteroidy wydalane z
moczem

Testosteron
Jest to podstawowy męski hormon płciowy, należący
do androgenów. Ma budowę steroidową, zawiera 19
atomów węgla w cząsteczce, grupę OH przy 17. węglu.
Jest pochodną cholesterolu.
Produkowany jest przez komórki śródmiąższowe Leydiga
w jądrach, a także w niewielkich ilościach przez korę
nadnerczy, jajniki i łożysko.
Poziom testosteronu jest kontrolowany przez GnRH z
ośrodków podwzgórza i przez hormon luteinizujący (LH) z
części gruczołowej przysadki -> po związaniu się LH z
receptorem błonowym komórek śródmiąższowych jądra
dochodzi do aktywacji cyklazy adenylanowej, zwiększenia
stężenia cAMP w tych komórkach i zwiększonego
wydzielania testosteronu. W ciągu doby jądra dorosłych
mężczyzn wydzielają 14-31 µmol testosteronu.

We krwi tylko niewielka część tego hormonu występuje
w postaci wolnej (ok.2%), a reszta jest związana z beta-
globuliną wiążącą steroidy płciowe (w 65%) i z albuminą
osocza ( w 33%). Występuje również we krwi dorosłych
kobiet jednak w bardzo niewielkich ilościach (kilkanaście
razy mniej niż u mężczyzn).
Krążący we krwi testosteron dostaje się do wątroby,
gdzie jest zamieniany na 17-ketosteroidy wydalane z
organizmu przez nerki wraz z moczem. 2/3 17-
ketosteroidów wydalanych z moczem są to
pochodne androgenów z kory nadnerczy, a tylko 1/3 17-
ketosteroidów stanowią metabolity testosteronu
powstającego w jądrach.

Rola
testosteronu
• Kształtowanie płci i cech płciowych w życiu płodowym
• Kształtowanie cech płciowych u mężczyzn
(wykształcenie
zewnętrznych narządów płciowych, wzrost gruczołu krokowego,
pęcherzyków nasiennych, budowa ciała, typ owłosienia, głos)
• Hamowanie wydzielania hormonu luteinizującego i GnRH
na zasadzie ujemnego sprzężenia zwrotnego
• Przyspieszenie syntezy białek, zatrzymanie wody i
elektrolitów w organizmie – u obu płci
• Działanie anaboliczne – zwiększenie masy mięśniowej
• Zwiększenie libido
• Wpływ na spermatogenezę, oddziaływanie lokalne
wewnątrz gonady męskiej na wszystkie komórki jądra
• Zwiększenie poziomu cholesterolu we krwi
(estrogeny
zmniejszają)
• Przyczynia się do retencji wapnia
• Zwiększa resorpcję sodu w kanalikach zbiorczych nerek

Inne
androgeny
• 5-α-dihydrotestosteron
- jest to aktywna forma testosteronu,
odpowiedzialna za większość efektów jego działania, która powstaje w
wyniku obwodowego działania enzymu 5-α-reduktazy. Testosteron przed tą
przemianą jest praktycznie nieczynny biologicznie.
Od jego poziomu zależny jest rozwój embrionalny narządów płciowych
zewnętrznych. U mężczyzn jest on niezbędny do transformacji guzka
płciowego w prącie i w tworzeniu moszny.
Może powodować łysienie typu męskiego, szczególnie gdy jego prekursor
(testosteron) jest dostarczany z zewnątrz (np. stosowanie dopingu). Blokuje
również oś podwzgórze-przysadka-gonady, co jest elementem fizjologicznej
kontroli wydzielana androgenów. Jest też niezbędny do wystąpienia
przerostu gruczołu krokowego, oraz stymuluje rozwój raka prostaty.
• Dehydroepiandrosteron (DHEA)
- jest naturalnym hormonem
sterydowym produkowanym z cholesterolu przez nadnercza, a konkretnie
przez warstwę siateczkowatą kory nadnerczy. Jest chemicznie podobny do
testosteronu i estradiolu, może łatwo być w nie przekształcony. Produkcja
tego hormonu osiąga szczyt we wczesnym wieku dorosłym i później
zaczyna spadać.
Document Outline
Wyszukiwarka
Podobne podstrony:
SPERMATOGENEZA-i-oogenezaaa-tekst, ZPTAOS, Biologia rozwoju człowieka
SPERMATOGENEZA
SPERMATOGENEZA i OOGENEZA
Spermatogeneza
Spermatogeneza, Urologia
Spermatogeneza
Charakterystyka dojrzewania chlopcow. Spermatogeneza, promocja zdrowia dr Rębiałkowska UKW
Aleshkovskij, Juz Nikolaj Nikolaevich, il donatore di Sperma
Spermatogeneza, Biologia SGGW
SPERMATOGENEZA-i-oogeneza, ZPTAOS, Biologia rozwoju człowieka
podział mejo.spermat.oogen. i dziedziczenie war.1 parą alleli, dietetyka II rok, genetyka
spermatogeneza2
pn 25 10 10 spermatogeneza, plemniki budowa
Chromosomy, spermatogeneza, oogeneza
Spermatogeneza, oogeneza Ola Ditrich
SPERMATOGENEZA i OOGENEZA
super herma i sperma
SPERMATOGENEZA I OOGENEZA PRZEBIEG I ZNACZENIE
więcej podobnych podstron