1
EFEKTYWNE
WYKORZYSTANIE
KRWI
PODCZAS
PRZETACZANIA.
2
OPTYMALNE
WYKORZYSTANIE KRWI
I
SKUTECZNOŚĆ
TRANSFUZJI
ISABEL BRANCO
AUG/SEPT 2009
3
« … podstawową zasadą współczesnego krwiolecznictwa jest stosowanie
wybranego
składnika krwi zgodnie ze wskazaniami klinicznymi
. »
« Chorzy powinni otrzymywać tylko składniki krwi niezbędne dla uzupełnienia
występujących u nich niedoborów. Pozwoli to uniknąć przetaczania
niepotrzebnych, a niekiedy potencjalnie niebezpiecznych dodatkowych
składników krwi. »
« Stosowanie wybranych składników krwi przynosi także korzyści z zakresu
logistyki, etyki i ekonomii. »
Przewodnik dotyczący przygotowania, stosowania i oceny jakości komponentów krwi – Rada Europy(14 sta
edycja)
« Wspólny cel centrów krwiodawstwa i służby krwi w zakresie produkcji
składników krwi: zaopatrzenie w
bezpieczne i skuteczne składniki z
korzyścią dla biorcy»
« Stosowanie składników krwi z uzasadnionych wskazań klinicznych powinno
przynosić korzyści lecznicze.»
Podręcznik techniczny– Amerykański związek banków krwi (13 edycja)
Ogólne zasady
4
ZASTOSOWANIE
OSOCZA
5
•
Zmniejszenie nasilenia lub zapobieganie koagulopatii w
przypadku poważnych krwawień
•
Zaburzenia krzepnięcia przed planowanymi zabiegami
inwazyjnymi
Założenia:
1.
Nieprawidłowe wartości czasu protrombinowego (PT) /
międzynarodowego współczynnika znormalizowanego (INR)
są powiązane z ryzykiem krwawienia
2.
Przetaczanie osocza może przynieść poprawę w przypadku
nieprawidłowych wartości PT / INR i zredukować lub
wyeliminować ryzyko krwawienia
3.
Korzyści przetaczania FFP wiążą się z określonymi
zagrożeniami.
ZASTOSOWANIE OSOCZA
6
Nieprawidłowe wyniki badań układu
krzepnięcia
•
Klasyczne badania umożliwiające ocenę zewnątrzpochodnego
(APTT) i wewnątrzpochodnego (PT lub INR) szlaku krzepnięcia
wprowadzono w celu wykrywania izolowanych niedoborów
czynników krzepnięcia u chorych z wrodzonymi zaburzeniami.
•
Dyskusyjne jest stosowanie ich jako zastępczych wskaźników
zagrożenia krwawieniem
–
Zależność od czułości reagentów
–
Zależność od kontroli jakości
–
Zależność od stosowanych analizatorów
……… nieprawidłowe wyniki badań układu krzepnięcia przed inwazyjnym
zabiegiem diagnostycznym
nie muszą oznaczać zwiększonego
ryzyka
krwawienia w następstwie tego zabiegu…
STOSOWANIE OSOCZA
7
Odnosząc się do danych naukowych dotyczących stosowania FFP
w różnych nabytych zaburzeniach krzepnięcia należy uwzględnić
następujące zakresy tematyczne:
1. Dane dotyczące wskazań klinicznych
2. Dane dotyczące
skuteczności
klinicznej
3.
Dane dotyczące
bezpieczeństwa
STOSOWANIE OSOCZA
8
W jakich przypadkach przetaczamy
FFP (świeżo mrożone osocze)?
Choroby wątroby
Operacje kardiologiczne
Zahamowanie działania przeciwzakrzepowego warfaryny
DIC
Masywna transfuzja
TTP
Do 40% - brak wskazań
Am Soc Hem Educ Programe. 2007;
STOSOWANIE OSOCZA
9
Wskazania (I)
Uznane zastosowania i wykazana skuteczność (SETS 2006)
TTP (stopień zalecenia A, poziom wiarygodności Ib)
Transfuzje wymienne u noworodków
Plamica piorunująca noworodków, spowodowana niedoborem
białka C lub białka S, o ile nie jest dostępny bezpieczny pod
względem zakażenia wirusowego produkt uzyskany metodą
frakcjonowania.
STOSOWANIE OSOCZA
Haematologica, vol 93, ext 1, Oct 2008c
10
Wskazania (II)
Przy poważnych krwawieniach i nieprawidłowych
wynikach badań układu krzepnięcia (SETS 2006)
Masywna transfuzja
Przeszczep wątroby
Zahamowanie działania przeciwzakrzepowego DIC
Zabieg kardiochirurgiczny w krążeniu pozaustrojowym
STOSOWANIE OSOCZA
Haematologica, vol 93, ext 1, Oct 2008c
11
Wskazania (III)
Nieprawidłowe wyniki badań układu krzepnięcia bez poważnych
incydentów krwotocznych (SETS 2006)
Pojedyncze, wrodzone niedobory czynników krzepnięcia, o ile
przed inwazyjnymi zabiegami nie jest dostępny bezpieczny pod
względem zakażenia wirusowego produkt uzyskany metodą
frakcjonowania.
Zahamowanie działania przeciwzakrzepowego (brak opóźnienia
przed zabiegiem chirurgicznym w trybie pilnym)
Noworodki ze znaczną koagulopatią oraz ryzykiem krwawienia,
w razie planowanego zabiegu inwazyjnego, powinny otrzymać
15 ml/kg FFP oraz dawkę witaminy K
(Wytyczne BCSH)
STOSOWANIE OSOCZA
Haematologica, vol 93, ext 1, Oct 2008c
12
Wskazania (IV)
Nieprawidłowe wyniki badań układu krzepnięcia oraz zabiegi
inwazyjne lub operacje (SETS 2006)
Audyty i analizy statystyczne potwierdzają szerokie
stosowanie osocza według tego wskazania
STOSOWANIE OSOCZA
Haematologica, vol 93, ext 1, Oct 2008c
13
Dowody skuteczności klinicznej (1)
Stanworth SJ, Br J Haematol 2004; 126:139-52
STOSOWANIE OSOCZA
•
Przegląd 57 badań randomizowanych oceniajacych kliniczną
skuteczność podawania FFP profilaktycznie przed zabiegami
lub w razie krwawień.
•
Tylko w 17 badaniach porównywano grupy dorosłych
otrzymujących
FFP
i grupy bez FFP lub roztworu koloidów
–
Chirurgia sercowo-naczyniowa(10): Brak znaczących różnic w
ilości przetaczanych RBC
–
Choroby wątroby (1): 20 chorych po przedawkowaniu
paracetamolu – stosowanie osocza nie wpłynęło na krwawienia
lub śmiertelność
–
Różne rozpoznania (6): zapalenie trzustki (2), histerektomia,
przeszczep nerki, wymiana stawu biodrowego i choroba płuc.z
•
W żadnym z tych badań nie wykazano znaczących różnic
wyników badań laboratoryjnych lub stanu klinicznego po
zastosowaniu FFP
14
Dowody klinicznej skuteczności (2)
Segal and Dzik, Transfusion 2005;45:1413-25
STOSOWANIE OSOCZA
•
Według Medline sierpień 2004 > 5 pacjentów, przechodzących inwazyjne zabiegi z
udokumentowanymi zaburzeniami układu krzepnięcia i z klinicznymi objawami krwawienia
•
Tylko 1 próba kliniczna (biopsja wątroby) i 24 badania o charakterze obserwacyjnym
•
Tylko w 14 przypadkach grupa kontrolna
•
W 12/14 badań, u chorych z nieprawidłowymi wynikami stwierdzono
takie samo ryzyko
incydentów krwotocznych jak w przypadku prawidłowych wyników badań układu
krzepnięcia.
•
W 1 przypadku:
niższe ryzyko
krwawienia u pacjentów z ↑ INR (większość po aspirynie)
•
1 badanie dotyczące 25 pacjentów :
zwiększone ryzyko
krwawienia u chorych z
koagulopatią
•
1 RCT(100 chorych): biopsja wątroby– u 2% wystąpłlo krwawienie, co wskazywało na niski
stopień ryzyka.
•
Serie przypadków (retrospektywne): nie określono stopnia PT ,
rzadkie występowanie
krwawień
•
Dane nie potwierdzają przydatności PT / INR do prognozowania krwawienia

15
16
•
> 50% chorych chirurgicznych; 25% inne specjalności
•
Wskazania (nie określono dla > 50%): krwawienia(25%) i
profilaktyka przed zabiegiem (15%)
•
<1%
normalizacja PT / INR
•
15%
korekcja co najmniej
50% normy
•
Brak znaczącej korelacji pomiędzy wartościami PT / INR
przed transfuzją a spodziewanym nasileniem krwawienia
•
Średnia dawka FFP = 2 U (jedn.), brak korelacji pomiędzy
dawką FFP/ zmianą wartości INR
•
Dane nie potwierdzają skuteczności stosowania osocza w
leczeniu krwawień lub profilaktyce przed zabiegami
inwazyjnymi u chorych z łagodną koagulopatią (INR< 2)
Dowody klinicznej skuteczności (3)
Abdel-Wahab, Transfusion 2006;46:1279-85
STOSOWANIE OSOCZA
17
Niska jakość badań:
• Niewielka liczba pacjentów
• Brak grupy kontrolnej,analizy retrospektywnej, metody
ślepej próby przy ocenie.
• Niejednorodne definicje koagulopatii i krwawienia
• Zróżnicowanie lub brak punktów docelowych badań
klinicznych
• Mała dawka osocza(6-15 ml/kg)
Dowody klinicznej skuteczności(4)
STOSOWANIE OSOCZA
18
BRAK WSKAZAŃ w następujących
przypadkach
STOSOWANIE OSOCZA
Jeśli dostępny jest produkt frakcjonowania, bezpieczny z punktu
widzenia zakażeń wirusowych
Hipowolemia
Formuły stosowania terapii zastępczych
Zapobieganie krwotokom okołokomorowym (PVH) u wcześniaków
Profilaktyczne zastosowanie w przewlekłych chorobach wątroby z
nieprawidłowymi wynikami badań układu krzepnięcia przed małymi
zabiegami inwazyjnymi.
Zahamowanie działania przeciwzakrzepowego warfaryny, o ile nie
występują poważne krwawienia
DIC bez krwawienia
Wymiana osocza (z wyjątkiemTTP)
Policytemia u niemowląt
19
• Porównanie między dawką standardową
10-15 ml/kg
i
30 ml/kg
– W wielu przypadkach brak wskazań do podania FFP
– Badania przeglądowe miały niską wartość predykcyjną
– Dawka standardowa powoduje niewielki i niewystarczający przyrost
– Dawka 30 ml/kg wystarczająco korygowała wszystkie czynniki krzepnięcia
• Większe dawki osocza
są
bardziej skuteczne -
↑ czynników
krzepnięcia do 30%
• Optymalna dawka nie została do tej pory jednoznacznie określona
• Mniejsze dawki nie sprzyjają pozytywnym wynikom
Chowdhury P, Br J Haematol 2004; 125:69-73
STOSOWANIE OSOCZA
Optymalna dawka
20
Ekspozycja na osocze dawców
Przeciążenie ustroju krążenia
Reakcje alergiczne i anafilaktyczne
TRALI- ostra poprzetoczeniowa niewydolność oddechowa
Hemoliza (przetoczenie przeciwciał przeciw antygenom
krwinek czerwonych)
Nowo pojawiające się czynniki zakaźne
Dane na temat
bezpieczeństwa
STOSOWANIE OSOCZA
21
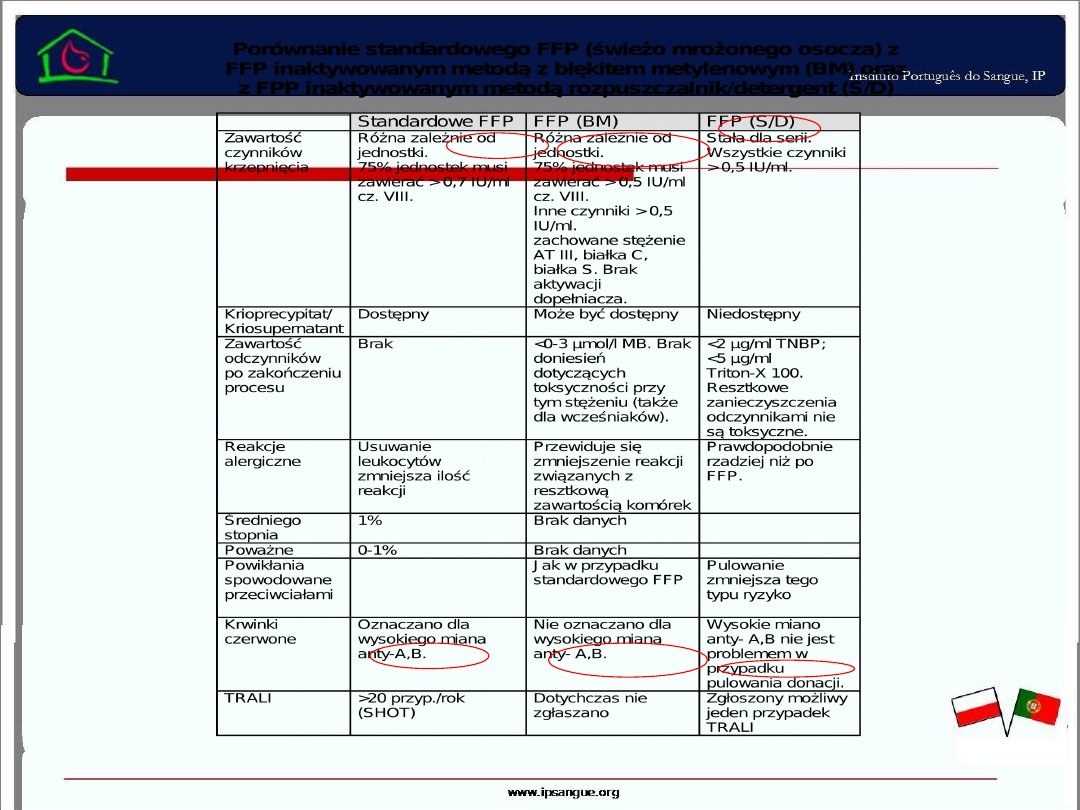
22
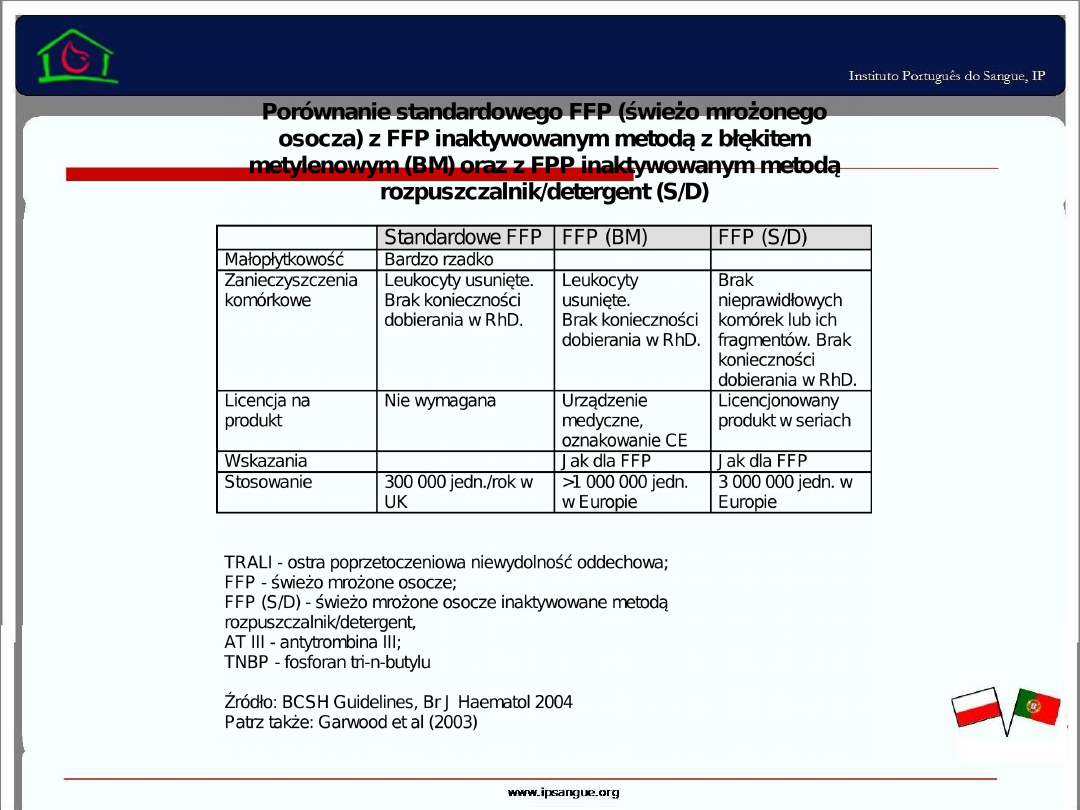
23
24
FFP w profilaktyce
• National Heart Lung and Blood Institute sponsoruje
sieć zajmującą się prowadzeniem prób klinicznych i
medycyną transfuzyjną [ Transfusion Medicine and
Hemostasis-Clinical Trials Network (TMN-CTN) ]
• Badania hemostazy i procedur inwazyjnych (SHIP
Trial)
– Duże, wieloośrodkowe, randomizowane badania
kontrolowane metodą podwójnej ślepej próby.
– Porównanie sklonności do krwawień u chorych z
łagodnym do umiarkowanego wzrostem INR z /
bez podania FFP przed zabiegiem inwazyjnym
dotyczącym dróg żółciowych
STOSOWANIE OSOCZA
25
• Podawać FFP, przy nieprawidłowych wynikach badań
układu krzepnięcia ORAZ w razie krwawienia
• Nie wiemy naprawdę, jakie wartości PT i PTT są
wystarczające dla zapewnienia hemostazy, a prawidłowe
wartości PT i PTT nie stanowią gwarancji, że krwawienie
nie wystąpi
Wnioski końcowe
26
Stosowanie RBC
27
Wymagania dotyczące transfuzji w
przebiegu
intensywnej opieki (TRICC)
Prospektywne randomizowane badanie potwierdzające
związek przyczynowo skutkowy pomiędzy transfuzją krwi a
niekorzystnym wynikiem leczenia u krytycznie chorych
pacjentów.
Hébert PC, et al. N Engl J Med. 1999;340:409-417.
STOSOWANIE RBC (czerwonych
krwinek)
28
TRICC, ciąg dalszy
• 838 przyporządkowanych losowo do następujących schematów
leczenia:
LIBERALNY
(próg Hb = 10 g/dL) lub
RESTRYKCYJNY
(Hb
= 7 g/dL)
• W grupie leczonej wg. schematu liberalnego, obserwowano
znaczący wzrost powikłań
kardiologicznych i pulmonologicznych
i zwiększoną śmiertelność
(23.3% vs 18.7% w grupie z
zastosowaniem strategii restrykcyjnej)
• Śmiertelność
wzrosła także znacząco w grupie młodszych (<55
lat) pacjentów w lepszym stanie klinicznym, w tej samej grupie.
Hébert PC, et al. N Engl J Med. 1999;340:409-417.
STOSOWANIE RBC
29
Jednakże .…
Analiza podgrupy pacjentów (N=257) z
chorobami
kardiologicznymi
wykazała tendencję (P=0.3)
zwiększonej
przeżywalności w grupie strategii liberalnej
, pomimo większej
częstości występowania powikłań natury pulmonologicznej
oraz niewydolności wielonarządowej.
Hébert PC, et al. Crit Care Med. 2001;29:227-234.
STOSOWANIE RBC
30
Krytycznie chore dzieci w stanie stabilnym : 3dni – 14lat
• Liberalny schemat transfuzji (próg Hb dla transfuzji : < 9.5 g/dl) vs
restrykcyjny schemat transfuzji (próg Hb dla transfuzji : < 7.0
g/dl)
• Brak korzyści w przypadku liberalnego schematu transfuzji
Wcześniaki (500-1300g)
– wykazano dobrą tolerancję restrykcyjnego
schematu transfuzji i przetoczono mniej allogenicznych RBC.
Ale…
• większą liczbę
krwotoków wewnątrzkomorowych
lub przypadków
leukomalacji okołokomorowej
• częstsze występowanie bezdechu
u wcześniaków w grupie
restrykcyjnego schematu transfuzji.
Lacroix J et al, N Engl J Med, 2007; 356 (16): 1609-19
Bell EF, Pediatrics, 2005; 115(6): 1685-91
TRICC, dzieci
STOSOWANIE RBC
31
Dalsze badania: Transfuzja jako czynnik ryzyka u
pacjentów z chorobami układu sercowo-
naczyniowego
•
Rao SV, et al. Relationship of blood transfusion and clinical
outcomes in patients with acute coronary syndromes.
JAMA.
2004;292:1555-1562
•
Yang X, et al. The implications of blood transfusions for
patients with non–ST-segment elevation acute coronary
syndromes. Results from the CRUSADE National Quality
Improvement Initiative.
J Am Coll Cardiol. 2005;46:1490-1495
Publikacje z roku
2008
•
Koch CG, et al. Duration of red-cell storage and
complications after cardiac surgery.
N Engl J Med.
2008;358:1229-1239
STOSOWANIE RBC
32
Pogorszenie stanu obserwowano także w przypadku
pacjentów poddawanym zabiegom
kardiochirurgicznym
Retrospektywne badania kohortowe z wykorzystaniem bazy
danych dorosłych pacjentów, u których przeprowadzano
zabiegi kardiochirurgiczne (N (liczba)=8598)
• Brak korzyści
w przypadku transfuzji dla HCT na poziomie
21% u pacjentów poddawanych zabiegom
kardiochirurgicznym
• Ryzyko zgonu
w ciągu 30 dni po operacji prawie
6 krotnie
większe u
pacjentów, którym przetoczono krew
• U pacjentów podanych transfuzji, obserwowano wiekszą
podatność na zakażenia
i częstsze epizody niedokrwienne
Murphy GJ. et al. Circulation. 2007;116:2544-2552.
STOSOWANIE RBC
33
Efekty są długotrwałe….
Badania kohortowe z udziałem 10,289 pacjentów, u których
przeprowadzono w latach 1995-2002 operację wszczepienia
pomostów naczyniowych (CABG)
•
Transfuzja zaledwie 1 jedn. RBC powiązana była ze spadkiem
10 letniej przeżywalności
po zabiegu CABG
Koch CG, et al. Ann Thorac Surg. 2006;81:1650-1657.
STOSOWANIE RBC
34
…jest mało dowodów na korzyści u pacjentów po
zabiegach
kardiochirurgicznych
• Przetaczanie krwi nie miało wpływu na spadek lczby
powikłań niedokrwiennych
(zawał serca,
uszkodzenia neurologiczne, uszkodzenia nerek),
niezależnie od najniższej wartości parametrów HCT
czy schorzeń współistniejacych.
Murphy GJ, et al. Circulation. 2007;116: 2544-2552.
STOSOWANIE RBC
Dlatego, przed przetoczeniem choremu składników krwi
należy upewnić się, że TRANSFUZJA JEST
BEZWZGLĘDNIE KONIECZNA

35
Zalecenia
• Rzadko istnieją wskazania
do transfuzji gdy
Hb
wynosi >10 g/dL
i
prawie zawsze istnieją wskazania
kiedy
Hb
wynosi <6 g/dL
, szczególnie w przypadku
ostrej niedokrwistości.
• 6-10 g/dL
: decyzja o transfuzji powinna
uwzględniać indywidualne ryzyko powikłań
niedokrwiennych u pacjenta.
Ferraris VA, et al. Ann Thorac Surg. 2007;83(suppl 1):S27-S86.
36
Zalecenia
Ferraris VA, et al. Ann Thorac Surg. 2007;83(suppl 1):S27-S86.
• Sugerowano próg
Hb 7 g/dL
dla pacjentów po zabiegach
kardiochirurgicznych
37
Zalecenia
Handbook of Transfusion Medicine, McClelland, 2007
Dla pacjentów w stanie krytycznym lub poddawanych zabiegom chirurgicznym
Pacjent jest stabilny, nie krwawi i
nie spodziewamy się krwawienia
Brak chorób układu
sercowo-naczyniowego
Młodsi pacjenci
Choroby układu sercowo-
naczyniowego (stwierdzone
lub domniemane)
Utrzymywać poziom Hb w
zakresie 70-90 g/l
Utrzymywać poziom Hb w
zakresie 90-100 g/l
38
Decyzja o przetoczeniu to ocena kliniczna, która
uwzględnia:
1.
Rezerwę sercowo-płucną pacjenta (choroby serca lub
płuc, wartości hemodynamiczne, wpływ stosowanych
leków i anestetyków)
2.
Szybkość i objętość utraty krwi (rzeczywiste i
spodziewane)
3.
Zużycie tlenu (na które wpływa temperatura ciała,
przyjmowane leki, posocznica, aktywność mięśniowa)
4.
Choroby miażdżycowe dotyczące naczyń mózgu, serca,
nerek i krążenia obwodowego.
39
Dlatego….
Wartość progowa Hb/Hct dla transfuzji, powinna być tak dobrana, by ryzyko związane
z transfuzją były mniejsze niż ryzyko wynikające ze zmniejszenia zdolności krwi do
przenoszenia tlenu.
.
40
Alternatywne rozwiązania
• Zwiększenie produkcji RBC
Suplementacja żelazem
Erytropoetyna
• Działania miejscowe
- Opaska uciskowa
- Embolizacja
- Klej fibrynowy/ miejscowe stosowanie trombiny
• Autotransfuzja
• Leki hemostatyczne
• Można także skorzystać z - Network for Advancement for Transfusion
Alternatives : http://www.nataonline.com/
Goodnough LT, et al. Transfusion. 2003;43:668-676.
41
Wnioski końcowe
• Transfuzja krwi może zaszkodzić choremu
• Transfuzje należy przeprowadzać wyłącznie w sytuacji
bezwzględnej konieczności
• Istnieją rozwiązania alternatywne, które należy rozważyć u
każdego pacjenta.
Maureane Hoffman, MD, PhD
Durham VA Medical Center, North Carolina
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
Wyszukiwarka
Podobne podstrony:
17 G11 H09 Składniki krwi wersja IHiT
15 G08 H06 Choroby zakaźne wersja IHiT
17 G11 H09 Składniki krwi wersja IHiT
22 Fale mechaniczne wersja 1 klasówka poprawkowa
4 EFSA zgodnie z Rozporzadzenie 178 wersja 22, specjalizacja mięso
Pielęgniarki kurs wersja 22 IV
w sprawie homologacji typu pojazdów samochodowych i przyczep oraz ich przedmiotów wyposażenia lub cz
w sprawie listy istotnych elementów pojazdu kompletnego Dz U 2006 58 407 wersja 22 04 2006
Free Download Euro Truck Simulator 2 [PC](Wersja v1 22 2 6s)
KORP TRANS POZYCJA GLOBALNA PREZENTACJA Wersja 22 XII 2009
w sprawie rejestracji i oznaczania pojazdów Dz U 2007 186 1322 wersja 22 07 2013 03 01 2016
w sprawie badań co do zgodności z warunkami technicznymi pojazdów zabytkowych Dz U 2013 337 wersja 2
04 22 PAROTITE EPIDEMICA
POKREWIEŃSTWO I INBRED 22 4 10
opieka nad dawcą pełna wersja
WYKŁAD PL wersja ostateczna
6 PKB 2 Pomiar aktywności gospodarczej rozwin wersja
Odzyskanie niepodległości przez Polskę wersja rozszerzona 2
więcej podobnych podstron