
Współczesne metody
leczenia nadciśnienia
wrotnego
Prof. dr hab. med. Zbigniew
Śledziński

Nadciśnienie wrotne
To stan, kiedy w pozycji
horyzontalnej ciśnienie w obrębie
żyły wrotnej przekracza 12 mm
Hg.

Przyczyny
• Blok odpływu
– dla całego dorzecza żyły wrotnej
– lokalnie (np. lewostronne
nadciśnienie wrotne)
• Zwiększony napływ
– przetoki tętniczo-żylne

Zwiększony napływ
• Diagnostyka
– badania naczyniowe
– Doppler-USG
– czasem widać w TK lub MRI
• Leczenie:
– zamknięcie przetoki (radiologia inwazyjna,
operacja)
– wycięcie zmienionego organu np.
splenektomia

Blok odpływu
• W ujęciu morfologicznym podział na
– przedwątrobowy (na poziomie ż.wrotnej)
– śródwątrobowy
– pozawątrobowy (na poziomie żył
wątrobowych)
• Podział uwzględnia głównie
umiejscowienie przeszkody, nie
patofizjologię zmian będących jej
następstwem.

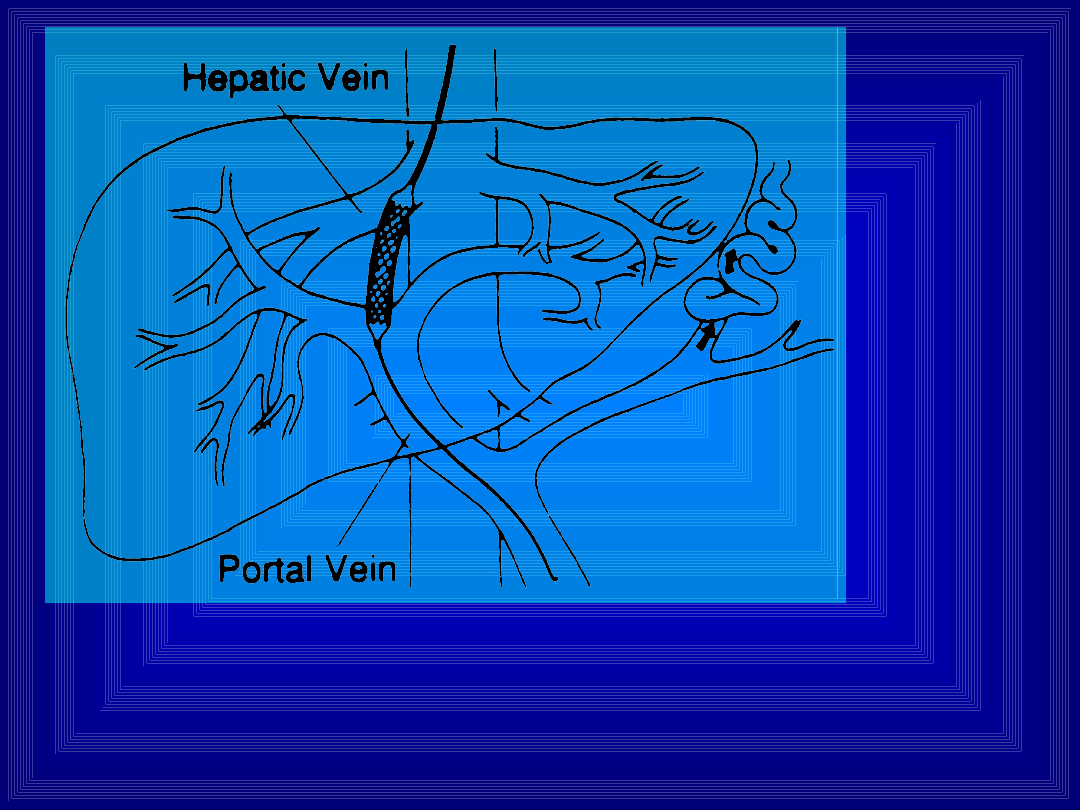
Zatoka wątrobowa
• Najważniejsza struktura funkcjonalna wątroby
• Pozbawiona śródbłonka i z “dziurawą” błoną
podstawną zapewnia łatwy kontakt krwi z
hepatocytami i prawidłowy metabolizm
• W jednym miejscu zbiegają się gałązki tętnicy i
żyły wątrobowej oraz żyły wrotnej - wyposażona
w skuteczne metody regulacji ciśnienia
• Przekroczenie tolerancji ciśnienia skutkuje
zmianą jej charakteru - staje się jak zwykłe
naczynie włosowate

Zatoka wątrobowa
cd.
Wyjaśnia to fakt lepszej tolerancji
nadciśnienia wrotnego u chorych z
blokiem leżącym PRZED zatoką
np. przy zakrzepicy żyły wrotnej i
bardzo złe rokowanie w
zaburzeniach odpływu z wątroby
(zakrzepica żył wątrobowych)

Lepszy podział:
• Blok
– przedzatokowy (przed- lub
śródwątrobowy)
– śródzatokowy
– pozazatokowy (śród- lub
pozawątrobowy)

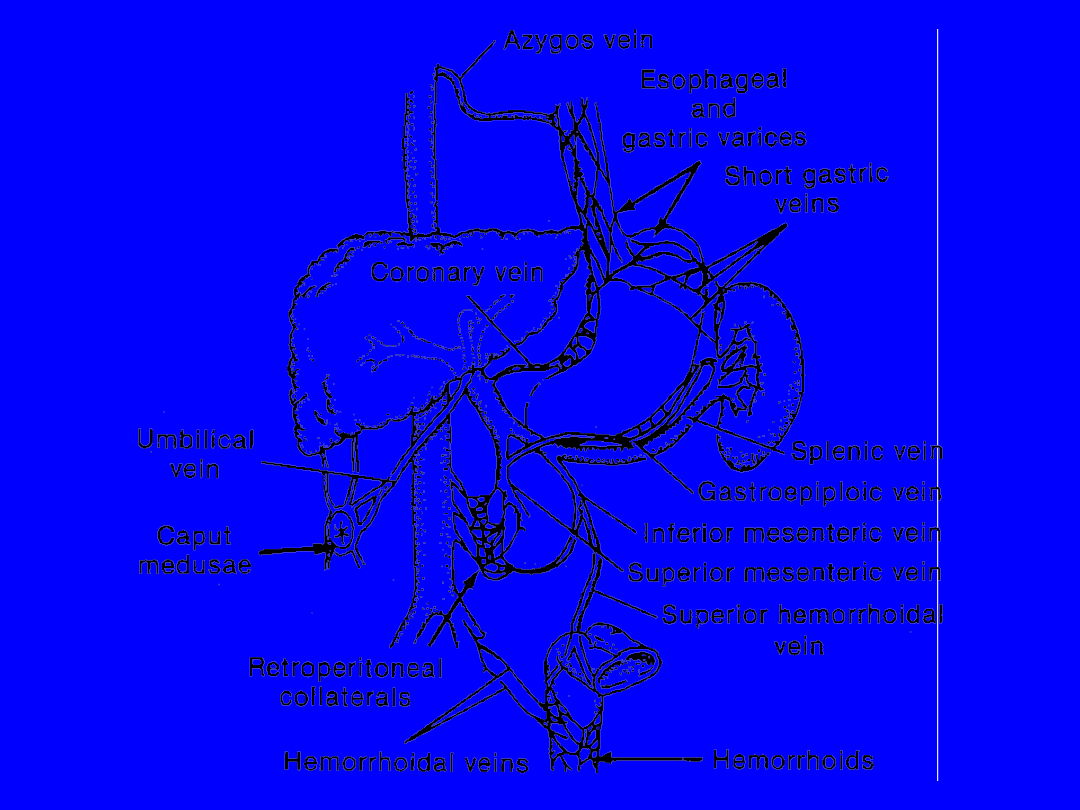
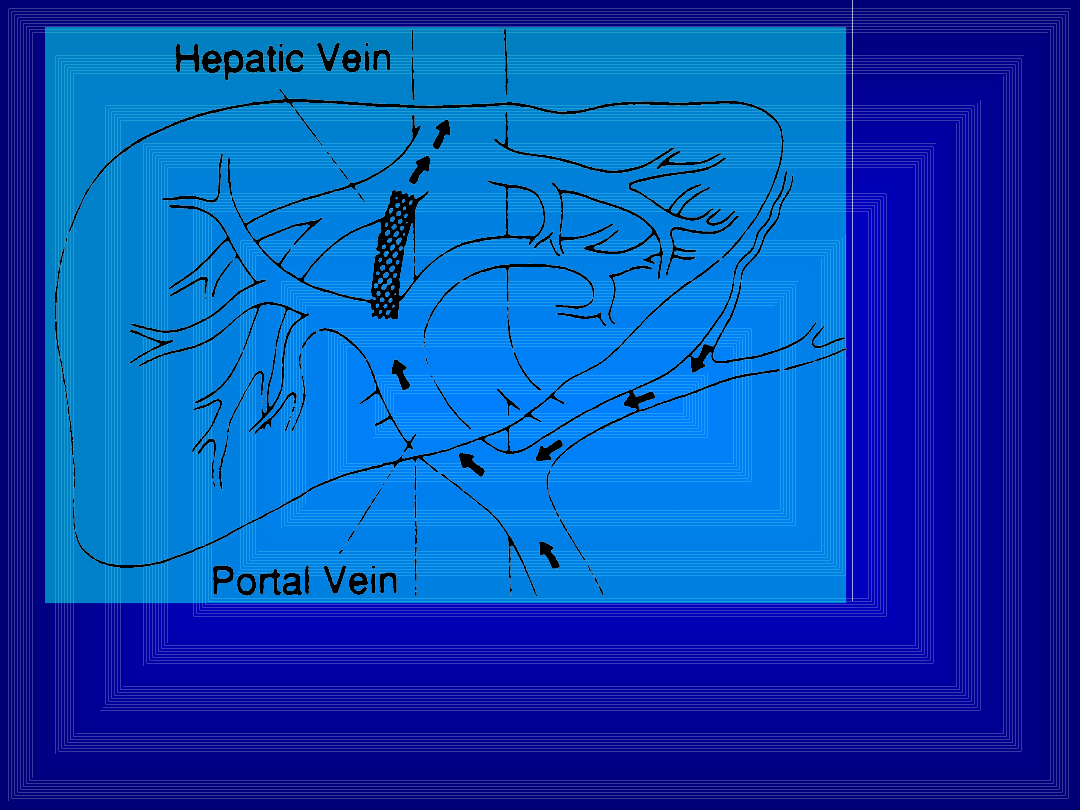
Konsekwencje
(w ujęciu
morfologicznym) wszystkich typów
bloków są takie same - powstają
drogi krążenia obocznego
(początkowo wewnątrz wątroby,
później wszędzie tam, gdzie istnieje
połączenie między układem żyły
wrotnej a krążeniem systemowym)
Wyniki leczenia
są różne w zależności
od wydolności zatoki wątrobowej, nie
tylko od zastosowanej metody

Czy nadciśnienie wrotne jest
chorobą ?
• TAK, bo:
– powoduje szereg
dalszych następstw
m.in. gastropatię
wrotną i wodobrzusze
• więc:
– obniżenie ciśnienia
leczy nadciśnienie
wrotne
• NIE, bo:
– nie nadciśnienie zagraża
choremu a jego
powikłania (głównie
krwotoki) a zwięk-szone
ciśnienie ułatwia
metabolizm wątroby
• więc:
– nie należy obniżać
ciśnienia a raczej
zapobiegać powikła-niom

Konsekwencją tak postawionego
pytania jest wybór metody leczenia
chirurgicznego w przypadku NW
wywołanego blokiem
• Zespolenia
naczyniowe
(shunty)
• Metody „non-
shunt”

Najczęstsze przyczyny
• W skali świata - bilharcjoza
(schistosomiaza) choroba wywołana
przez pierwotniaki zatykające drobne
odgałęzienia wrotne PRZED ZATOKĄ
• W krajach cywilizowanych (i Polsce) -
marskość wątroby (głównie pozapalna
-WZW B, C oraz poalkoholowa) - blok
pozazatokowy

Marskość wątroby
• Choroba postępująca, polegająca na
stopniowej przebudowie miąższu,
praktycznie bez możliwości wyleczenia.
• Jej konsekwencją jest nadciśnienie
wrotne - blisko 90 % wszystkich
przypadków NW w Polsce jest wynikiem
marskości
• Dalsza część wykładu będzie poświęcona głównie NW w przebiegu
marskości wątroby

Konsekwencje marskości
• Krwotoki z przewodu pokarmowego
– żylaki przełyku
– zmiany śluzówkowe
• Wodobrzusze
• Niewydolność wątroby
• Zmiany w krążeniu
ogólnoustrojowym (krążenie
hiperdynamiczne)

Skąd to się bierze?
• Zwiększony wysiew substancji wazoaktywnych z
łożyska trzewnego na obwód (z ominięciem
wątroby) powoduje rozszerzenie naczyń
obwodowych
– obraz marskości: rubor palmorum, naczyniaczki, dobrze
ucieplona skóra
– poszerzenie łożyska obwodowego powoduje efekt jak
utrata objętości krwi krążącej - napięcie układu
współczulnego (katecholeminemia -
poziom noradrenaliny
nawet 2x powyżej normy
)
– zwiększony rzut serca powoduje zwiększony napływ do
łożyska trzewnego -> wzrost ciśnienia i przecieku
wrotno-systemowego
– koło się zamyka

I co z tego wynika ?
•Propranolol
- nieselektywny betabloker jest
podstawowym lekiem stosowanym w leczeniu
nadciśnienia wrotnego. Jest on z powodzeniem
stosowany nawet w profilaktyce pierwotnej krwotoku
z żylaków przełyku (zapobiega pierwszemu
krwotokowi)
• działanie leku ujawnia się dopiero, gdy spadek rzutu
serca wynosi ok. 30 % - dawkowanie musi być
indywidualne tak, aby uzyskać spadek tętna o 10/min
• Niebezpieczeństwo - krwotok nie wywołuje
przyspieszenia akcji serca u tych chorych - warto o
tym pamiętać!

Propranolol i co dalej ?
• Ryzyko wystąpienia krwotoku z rozpoznanych
przypadko-wo żylaków przełyku wynosi 30% w ciągu
2 lat. 50% z tych chorych zginie.
• Profilaktyka pierwotna krwotoków polega wyłącznie
na leczeniu β-blokerami i próbach poprawienia
funkcji wątro-by. Nie ma wskazań do leczenia
skleroterapią - ryzyko powikłań jest duże a nie
wpływa na czas przeżycia. Pojawiły się ostatnio prace
mówiące o korzystnym wpływie EVL (zakładaniu
gumowych podwiązek) na ryzyko pierwszego
krwotoku w wybranych grupach chorych (starsi).
• Czekamy na krwotok ! (u niektórych nigdy nie
wystąpi)

Krwotok z g.o.p.p.
• Czy na pewno z żylaków przełyku ??
– może zmiany śluzówkowe (bo wysokie
ciśnienie w układzie wrotnym powoduje
zmiany o charakterze gastropatii wrotnej)
– może nadżerki albo owrzodzenie
• Ważne pytanie, ponieważ jeśli nie z
żylaków -
nie ma wskazań do
profilaktyki wtórnej (skleroterapia,
EVL, TIPS etc.)
• Wczesna gastroskopia !!

Krwotok z żylaków przełyku -
postępowanie doraźne
•
Resuscytacja
•
Jeśli możliwe - doraźna obliteracja żylaków
przełyku
– etoksysklerol (wywołuje zakrzep w obrębie
żylaków)
– kleje akrylowe (twardnieją w zetknięciu z wodą
zamykając przepływ w żylakach - bardziej
skuteczne)
•
Jeśli niemożliwe lub nieskuteczne - sonda
Sengstakena-Blakemore’a
•
Farmakoterapia

Krwotok z żylaków przełyku -
farmakoterapia
• Wazopresyna
wybiórczo obniża ciśnienie w układzie
wrotnym. Ze względu na obkurczanie naczyń wieńcowych w
chorobie niedokrwiennej serca musi być podawana razem z
nitrogliceryną. Droga podania - ciągły wlew dożylny,
najlepiej ze strzykawki automatycznej. Próby podawania do
układu trzewnego tak samo skuteczne a bardziej
skomplikowane.
• Terlipresyna (REMESTYP)
- syntetyczny analog wazopresyny
jest łatwiejsza do podawania i wywołuje mniej objawów
ubocznych. W skrajnych przypadkach można podać
domięśniowo uzyskując 8-godzinne działanie. Jest to obecnie
najpowszechniej stosowany lek w czasie krwotoku.
• Somatostatyna
i jej analogi (
Sandostatyna
) powodują
również zmniejszenie przepływu trzewnego
• Wszystkie ww. leki są drogie !

Konsekwencje krwotoku i
farmakoterapii
• Z jednej strony zmniejszając dopływ trzewny leki
powodują łatwiejsze zatrzymanie krwotoku, z drugiej
jednak powodują zmniejszenie ukrwienia wątroby i
mogą nasilać objawy jej niewydolności.
• Dodatkowo spadek RR na skutek krwotoku również
daje niedokrwienie wątroby.
• Wynaczyniona krew stanowi dla wątroby duże
obciążenie białkowe - jeszcze bardziej nasilając objawy
• WNIOSEK: należy w miarę możliwości wspomóc
opróżnianie przewodu pokarmowego (
sonda,
LAKTULOZA
)

Inne
•
Obowiązuje leczenie lekami zmniejszającymi
kwasowość treści żołądkowej. W miarę możliwości
należy używać leków nie wpływających na czynność
cytochromu P-450 (z H2-blokerów -
famotydyna
,
blokery pompy protonowej
)
•
Leczenie
krwią
- rozsądnie. Przy hematokrycie 30%
zdolność przenoszenia tlenu jest zwykle
wystarczająca, a właściwości reologiczne krwi (m.in.
zdolność do przeciskania się przez włośniczki) lepsze .
•
Osocze
uzupełnia niedobory czynników krzepnięcia i
białek. Po latach mniejszej akceptacji w leczeniu
krwotoku z żylaków przełyku wraca do standardu.
•
Jeżeli antybiotyk to
PENICYLINA
(działa
hepatotropowo)

Krwotok opanowany, co dalej ?
• Leczenie niewydolności wątroby (Laktuloza,
aminokwasy + stężona glukoza + insulina)
• Zapobieganie niewydolności nerek
• Stabilizacja stanu ogólnego chorego
– jeśli niemożliwa doraźne postępowanie zabiegowe
(chirurgiczne, a jeśli możliwe radiologiczne)
• Wtórna profilaktyka krwotoku
– czyli zapobieganie jego nawrotom. Jeśli pozostawi
się chorego bez tego elementu leczenia ma on około
40% szansę przeżycia roku, a około 10% - trzech lat
– jeśli nieskuteczna - leczenie operacyjne lub TIPS
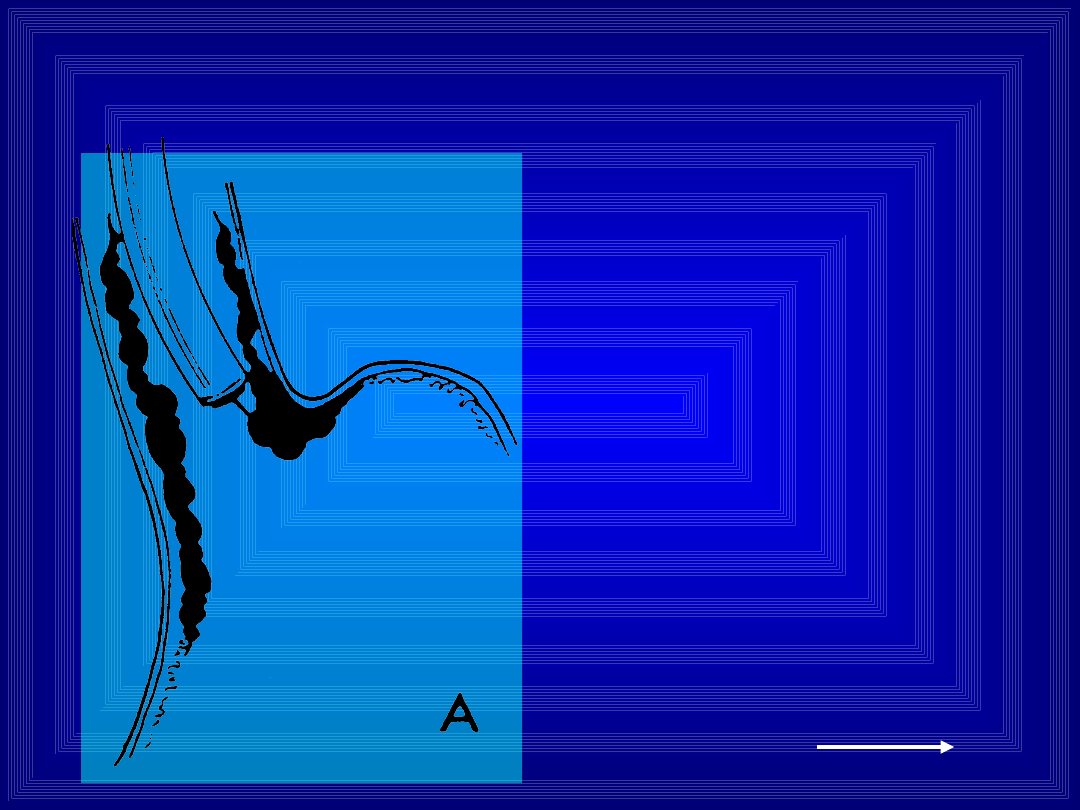
Wtórna profilaktyka -
skleroterapia
Podanie leku
do światła
żylaka techniką „free
hand” . Rozpoczyna się „od
dołu” kolumny żylakowej
Można również podawać
między
kolumny żylakowe
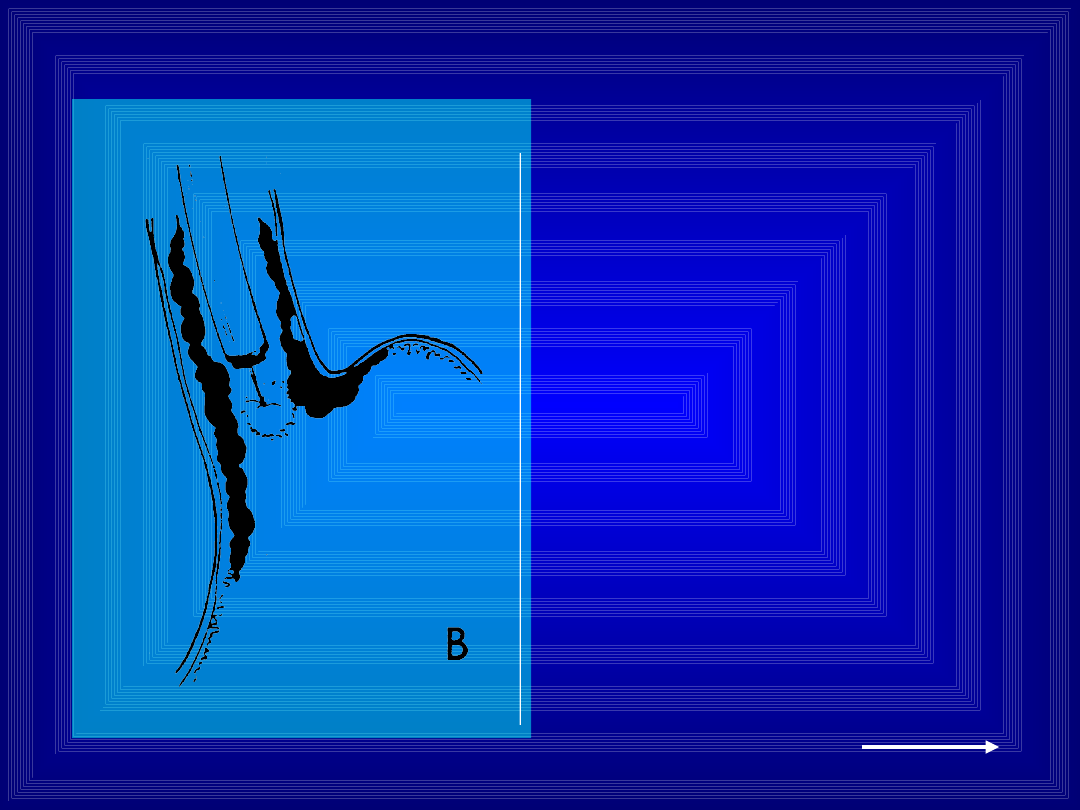
Można łączyć obie
metody ...
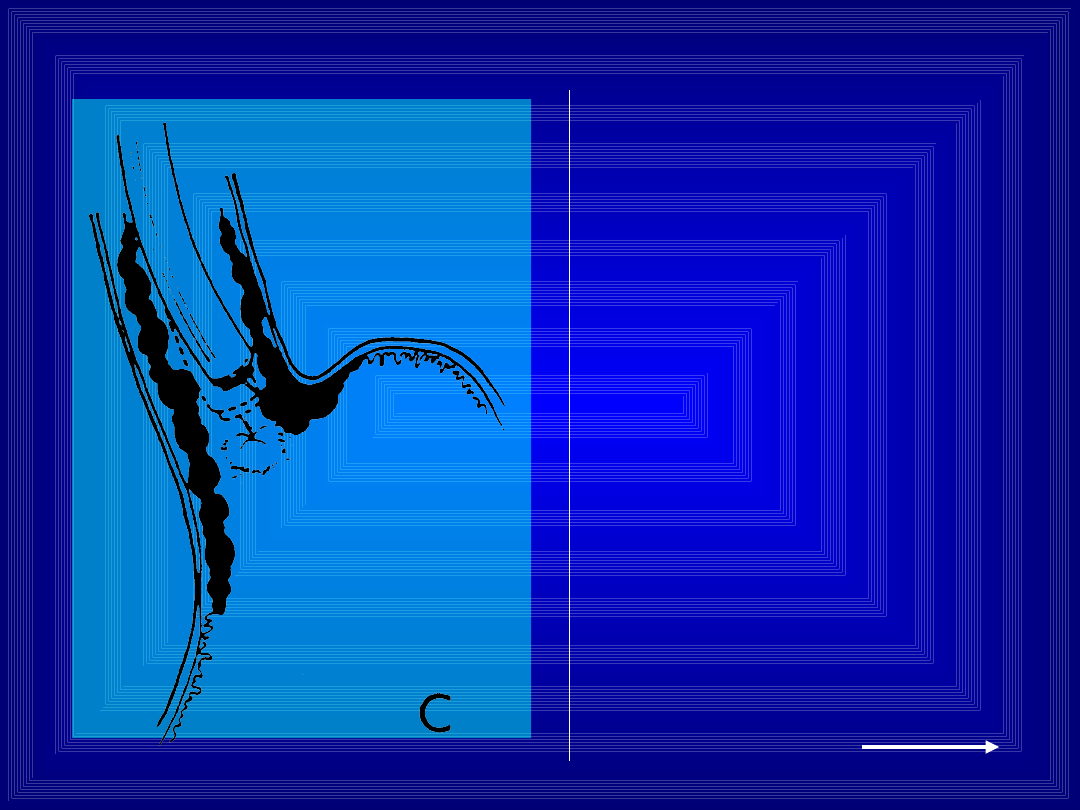
lub stosować sztywne
esofagoskopy
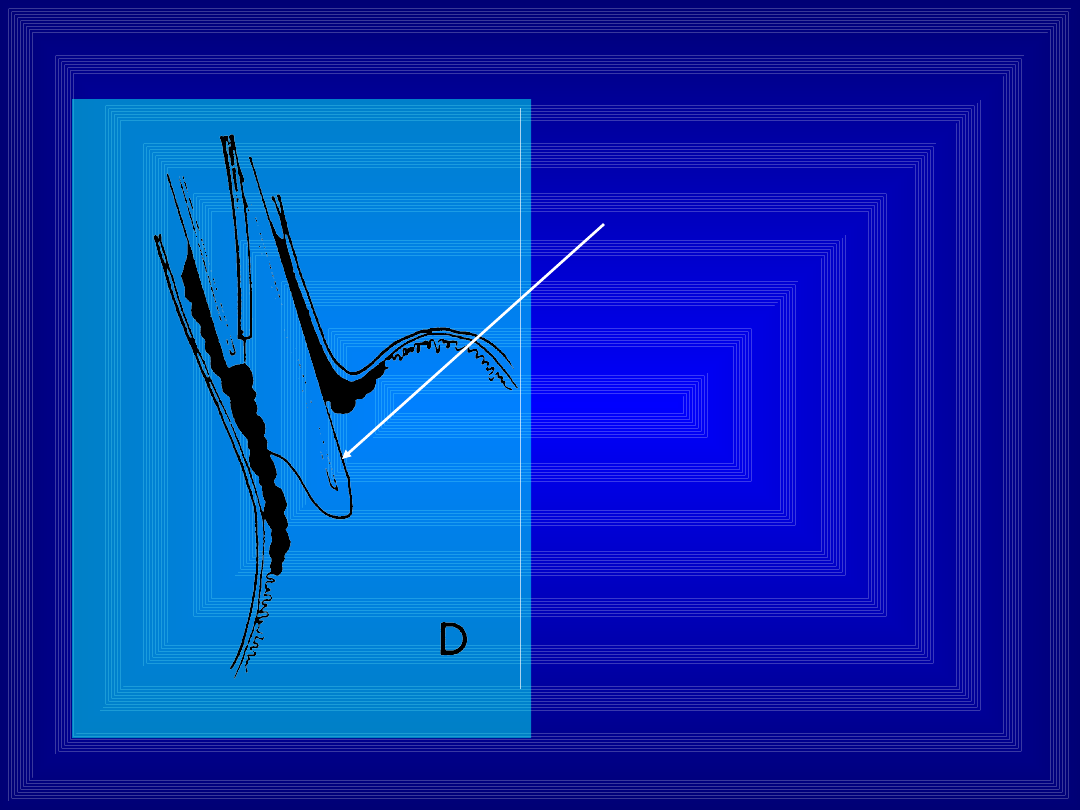
Sztywny esofagoskop -
wymaga znieczulenia
ogólnego
Technika skleroterapii
jest inna niż przy
fiberoskopach - zaczyna
się proksymalnie,
ponieważ przesuwający
się esofagoskop uciska
sklerotyzowane żylaki.

EVL (esophageal variceal
ligation)
Etap 1.
Wprowadzenie (zassanie)
żylaka do światła
specjalnej nasadki na
fiberoskop. Na nasadce
rozpięta jest mocna gumka
o bardzo wąskim świetle

EVL (esophageal variceal
ligation)
Etap 2.
Zwolnienie gumki
powoduje zadzierzgnięcie
żylaka u podstawy. Po kilku
dniach ulegnie martwicy
pozostawiając gładką
śluzówkę.
Metoda ma mniej działań
ubocznych niż
skleroterapia

Podsumowanie
• Wtórna profilaktyka krwotoków z
żylaków przełyku opiera się przede
wszystkim na metodach „non-
shunt” - działaniach na żylakach
oraz farmakoterapii
• niestety jest nieskuteczna w ok.
40 % przypadków - wtedy
konieczna jest interwencja
bardziej inwazyjna

TIPS
Transjugular Intrahepatic Portosystemic Stent
Shunt
• Po polsku: przezszyjne, śródwątrobowe
zespolenie wrotno-czcze
• Metoda mało inwazyjna, nie wymaga operacji a
jedynie doświadczonego radiologa, pracowni i
stentu.
• Szybko prowadzi do ustania krwotoku ale:
– u około 50% chorych dochodzi do pojawienia się
encefalopatii wrotnej
– u ponad połowy dochodzi do jego zakrzepnięcia w ciągu
roku
• Zatem: metoda nie jest przeznaczona do
ostatecznego leczenia, zwykle jej następstwem
powinna być transplantacja wątroby
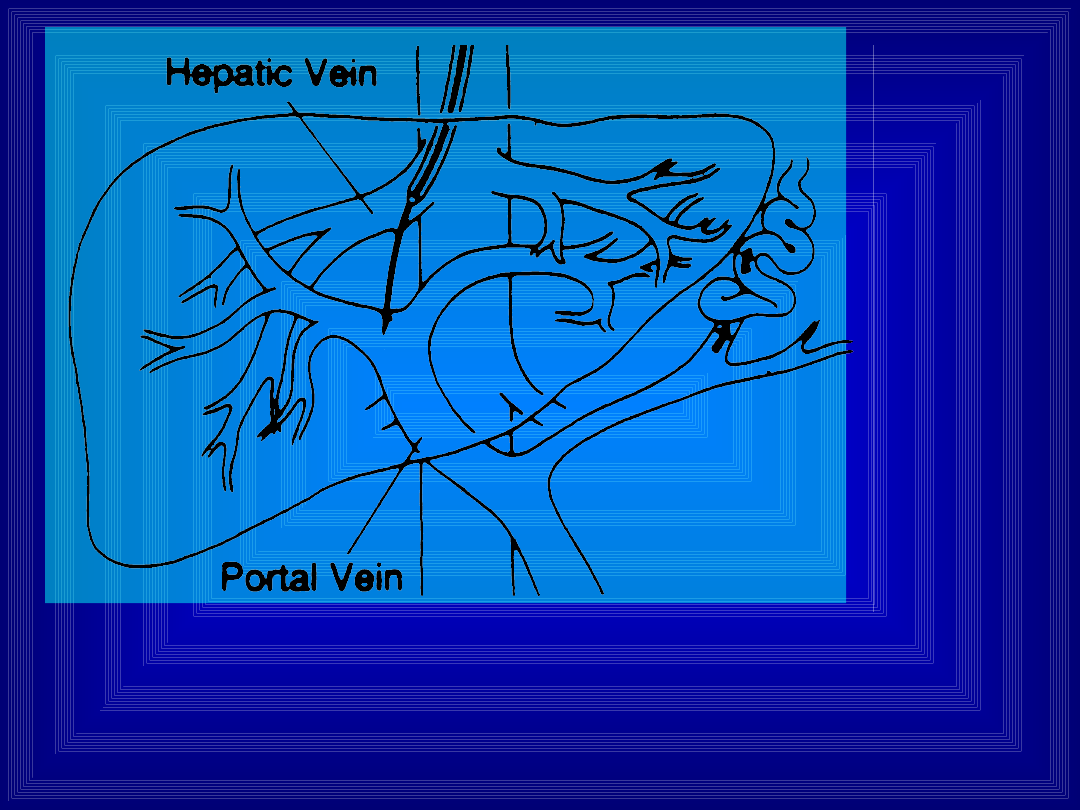
TIPS
Pierwszy etap zakładania - poprzez żyłę szyjną dochodzi się
do żyły wątrobowej i przebijając się „na ślepo” trafia do
odgałęzienia żyły wrotnej
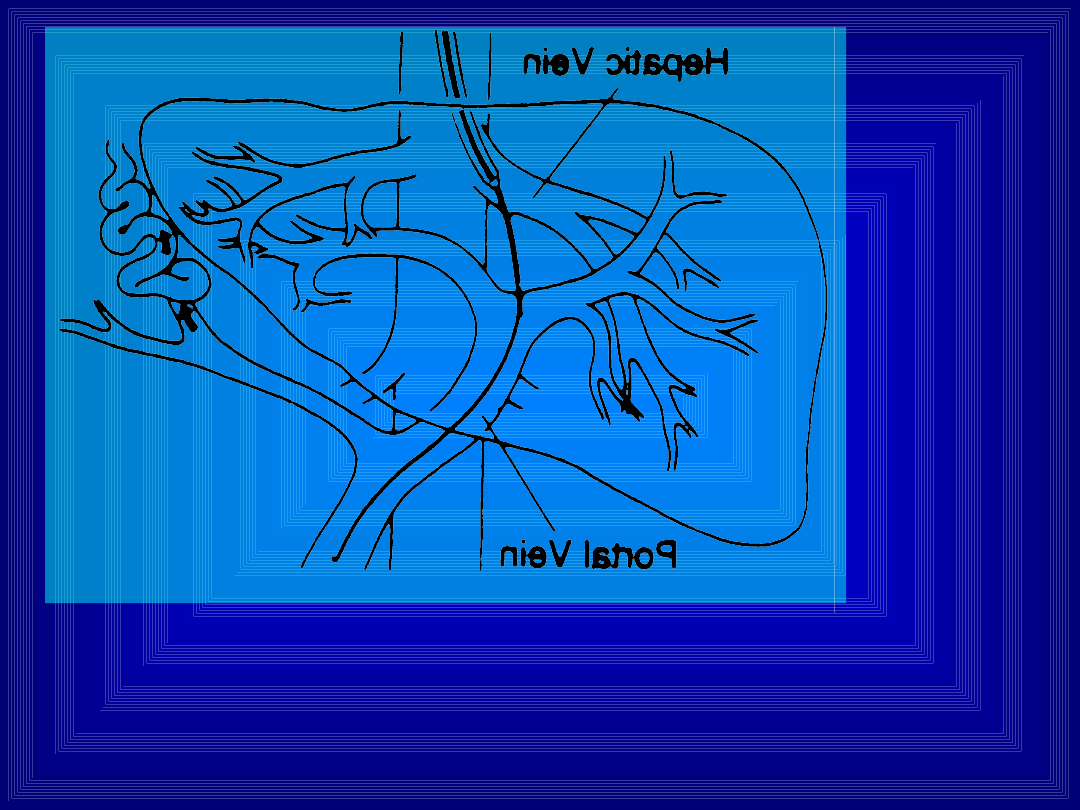
TIPS
Drugi etap - wprowadzenie prowadnika do żyły wrotnej, po
nim rozszerzadła
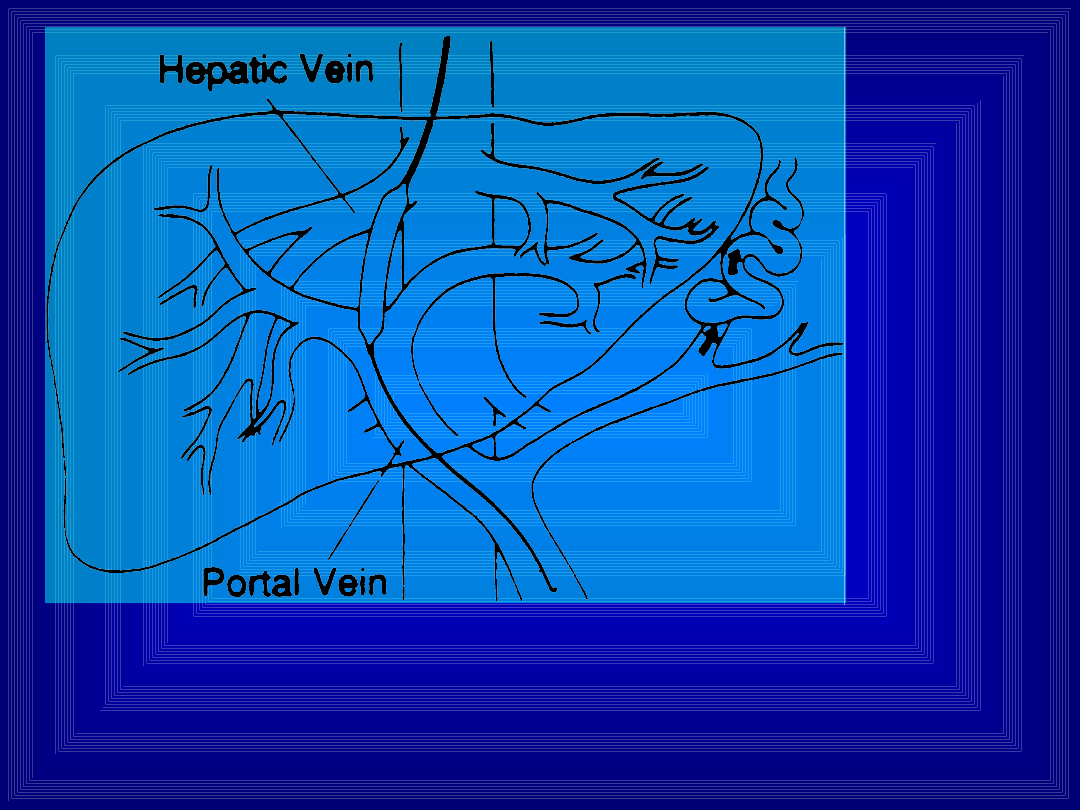
TIPS
Wytworzenie kanału za pomocą balonu
TIPS
Wprowadzenie metalowego samorozprężnego stentu i jego
kalibracja (8-10 mm)
TIPS
Warunki hemodynamiczne po zabiegu - zbliżone do
występujących po zespoleniach wrotno-czczych bok-do boku

Zespolenia naczyniowe (shunty)
• Stosowane w leczeniu nadciśnienia wrotnego
(początkowo w celu usunięcia wodobrzusza!) od
początku wieku, na nowo odkryte zaraz po II Wojnie
Światowej, okres swej świetności mają za sobą.
• Idea: odprowadzenie krwi poza układ wrotny
poprzez bezpośrednie zespolenie z układem
systemowym
• Wykonanie: połączenie pomiędzy dużymi żyłami
układu trzewnego i systemowego - bezpośrednie lub
za pomocą wstawki
• Używane żyły: próżna dolna, nerkowa oraz krezkowa
górna, wrotna, śledzionowa i wieńcowa żołądka

Zespolenia wrotno-czcze
(portokawalne)
• Bliskość żyły wrotnej i próżnej dolnej
pozwala na łatwe uzyskiwanie
szerokich połączeń (wąskie mają
tendencję do wykrzepiania)
• Dwa główne rodzaje - koniec-do-boku
oraz bok-do-boku

Zespolenie wrotno-czcze koniec-do-
boku
• Bezpośrednie przeniesienie eksperymentów
Ecka, najwcześniej stosowany u ludzi
• Cała objętość krwi przepływa poza wątrobą do
układu systemowego
• Zalety: zespolenie dużych naczyń, duży
przepływ więc mała tendencja do zamykania
się zespolenia
• Wady: duży odsetek encefalopatii, utrudniona
transplantacja wątroby
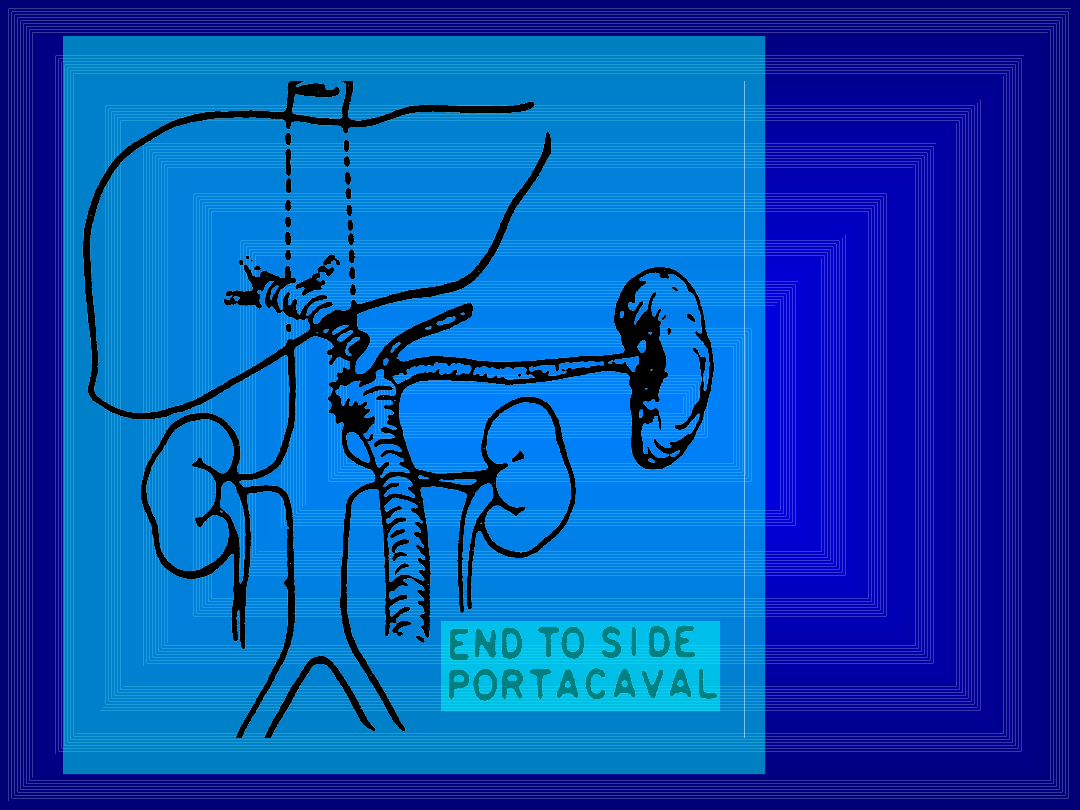
Koniec-do-boku

Zespolenie bok-do-boku
• Wprowadzone w celu zachowania przepływu
wrotnego do wątroby (i zapobiegania
encefalopatii) nieoczekiwanie okazało się
przynosić gorsze efekty.
• Przyczyną okazało się być odwracanie przepływu
krwi w zatoce wątrobowej na skutek niskiego
ciśnienia w żyle wrotnej
• Dla zapobiegania niekorzystnym efektom dużego
zespolenia wprowadzono tzw. zespolenia
kalibrowane - posiadające od 8 do 10 mm
średnicy. Mają one większą tendencję do
zakrzepiania ale odsetek encefalopatii jest
zwykle mniejszy
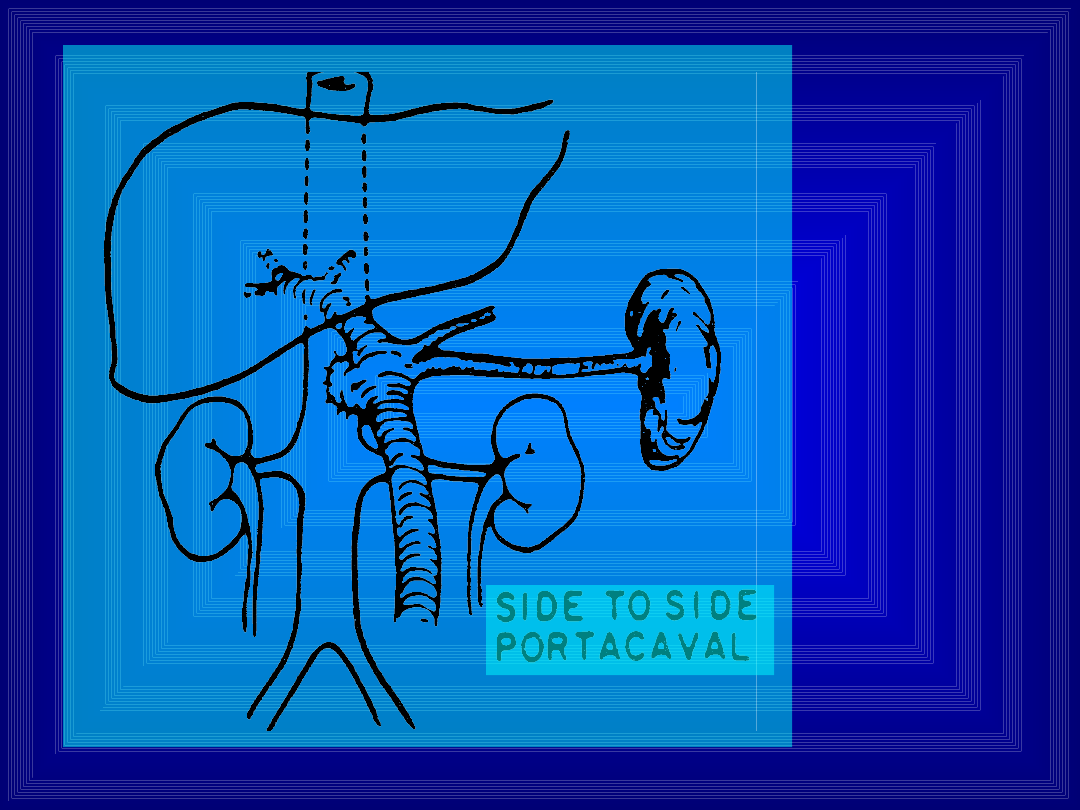
Bok-do-boku

Zespolenia typu H
(H-graft)
• Pomiędzy żyłami wszywa się wstawkę zwykle z
protezy naczyniowej o średnicy 8-10 mm
• Często nazywane zespoleniem Drapanasa, od
nazwiska popularyzatora metody
• Zespolenia mogą dotyczyć żył wrotnej lub
krezkowej górnej (z układu trzewnego) oraz
próżnej lub nerkowej (ze strony układu
systemowego).
• Z patofizjologicznego punktu widzenia TIPS należy
do tej grupy shuntów
• Nie muszą ingerować we wnękę wątroby, nie
utrudniają następowej transplantacji
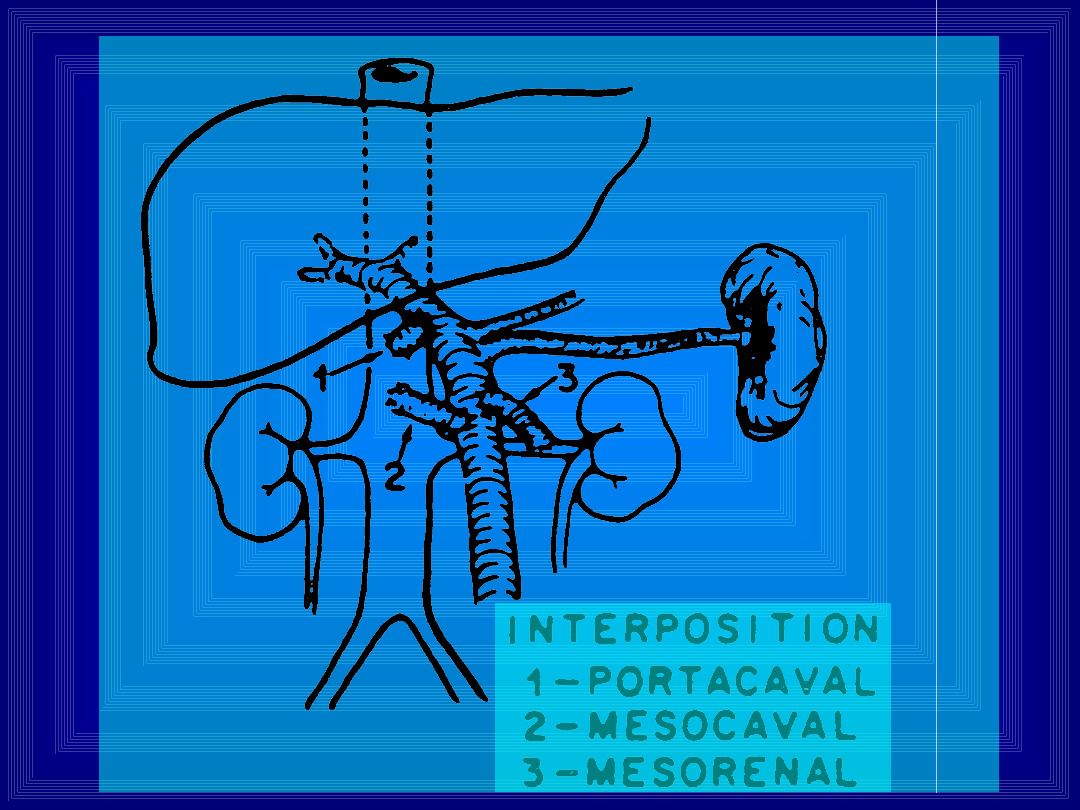
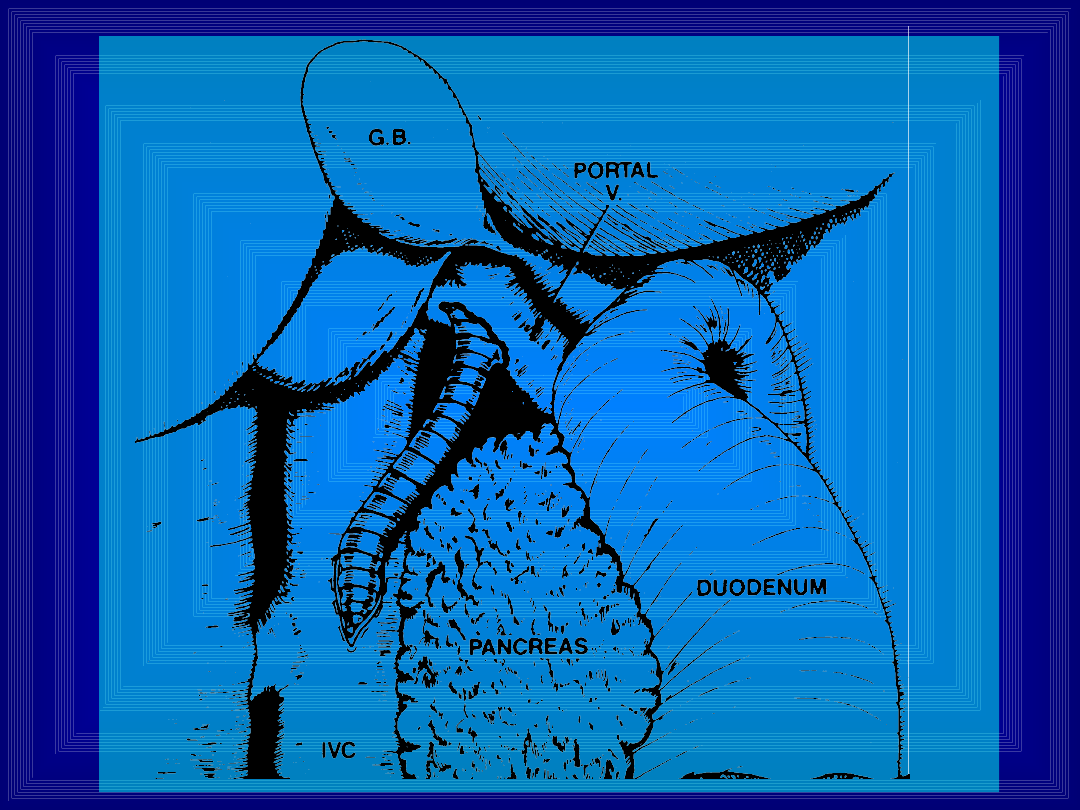

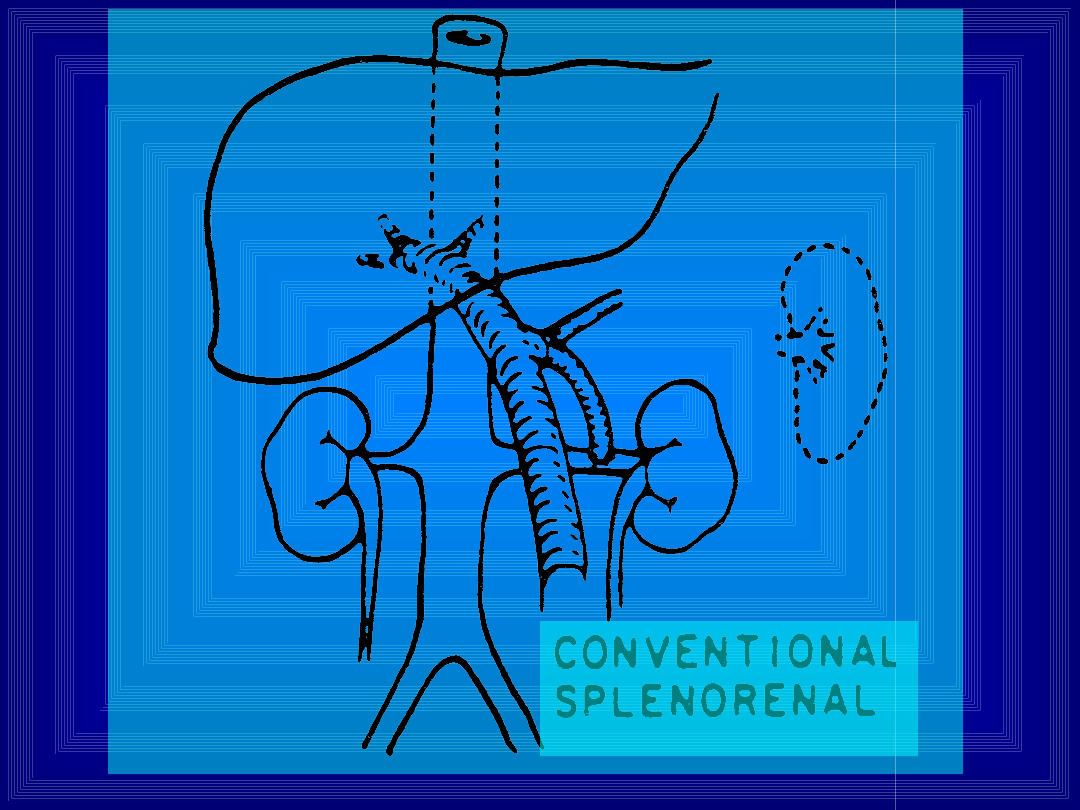
Zespolenia śledzionowo-nerkowe
• Wprowadzone również w celu zachowania
przepływu krwi przez wątrobę
• Nazywane są często zespoleniami śledzionowo-
nerkowymi centralnymi lub klasycznymi dla
odróżnienia od metody Warrena
• Z hemodynamicznego punktu widzenia
identyczne jak zespolenia portokawalne bok-do-
boku
• Istnieje kilka odmian w tym nie wymagająca
wycięcia śledziony

Zespolenia wybiórcze
• Wszystkie dotychczas omawiane zespolenia należą
do całkowitych - to znaczy iż całkowicie odwracają
przepływ krwi wrotnej od wątroby
• W celu zachowania perfuzji wrotnej w roku 1967
Dean Warren opracował nową koncepcję zespolenia z
wykorzystaniem śledziony - zespolenie śledzionowo-
nerkowe obwodowe (DSRS=distal splenorenal shunt)
• Założenie zachowania dopływu krwi do wątroby
spełnia też zespolenie żyły wieńcowej z próżną dolną
(Inokuchiego)
• oba te typy zespoleń należą do wybiórczych
(selektywnych)
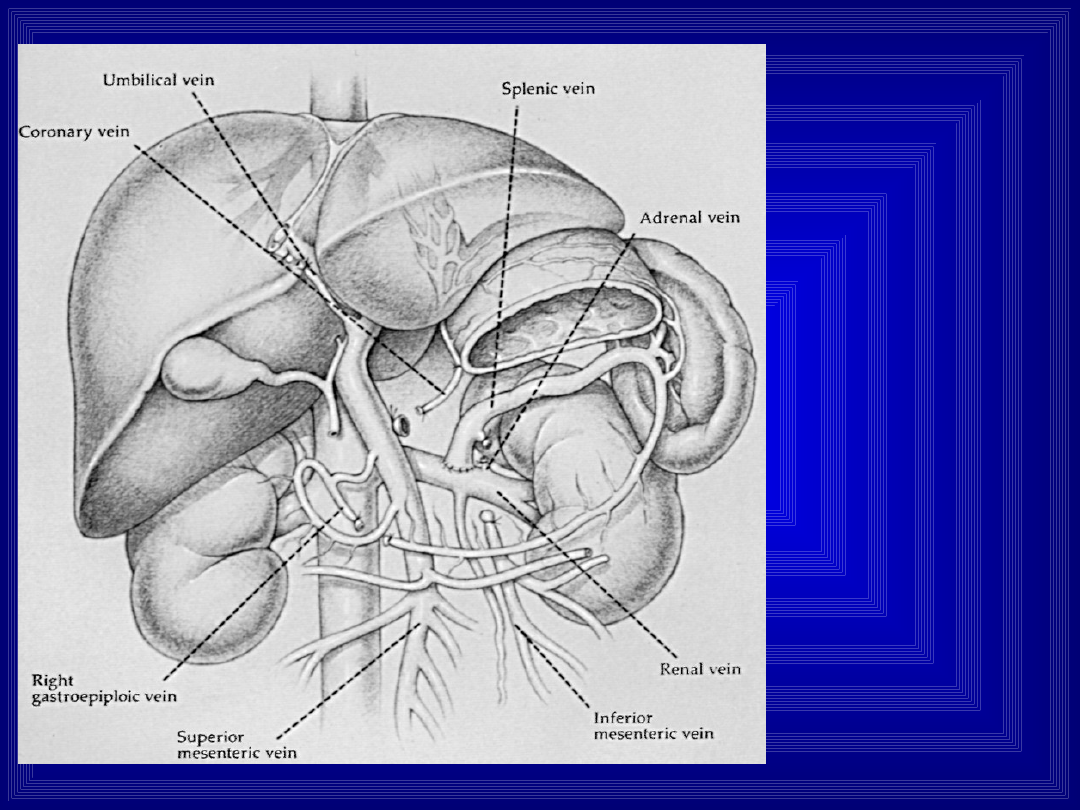
DSRS
Krew z
żylaków
odpływa przez
naczynia
krótkie,
śledzionę oraz
żyłę
śledzionową
do żyły
nerkowej.
DSRS może
korygować
wodo-brzusze i
hipersplenizm

Operacje non-shunt
• Duży odsetek encefalopatii po zespoleniach
naczyniowych oraz spostrzeżenie, iż wysokie
ciśnienie w układzie wrotnym zapobiega jej
powstawaniu spowodowały poszukiwanie
metod pozwalających na zmniejszenie groźby
krwotoku bez zmniejszania ciśnienia.
• Innym bodźcem do tych poszukiwań była
konieczność znalezienia rozwiązania u chorych,
u których nie było możliwości wykonania
zespolenia (np. w zakrzepicy ż. wrotnej)
• Obecnie operacje tego typu stanowią
dominującą grupę zabiegów w Japonii

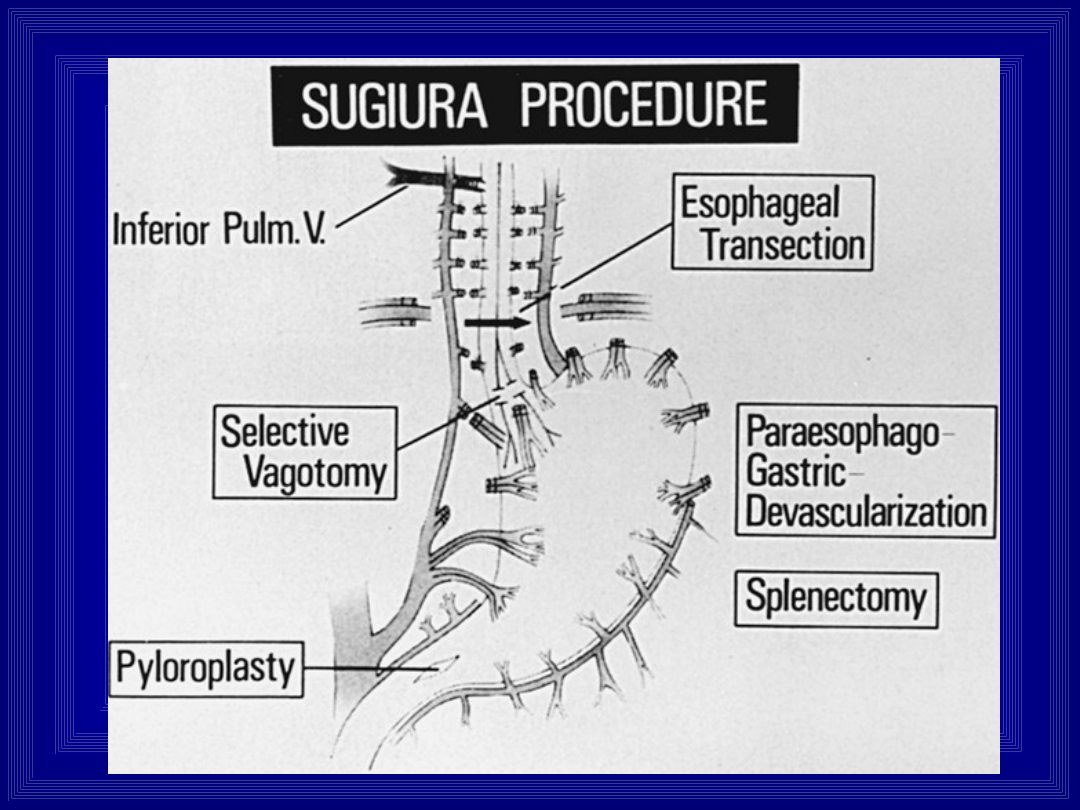
Operacja Sugiury
• Od 1957 roku Hassab rozpoczął z dobrym skutkiem
leczenie nadciś-nienia wrotnego na tle bilharcjozy za
pomocą wycięcia śledziony (dostarcza około 1/3 całej
ilości krwi wrotnej) oraz odnaczynienia
(dewaskularyzacji) górnej 1/3 żołądka i części przełyku
• Dodanie przez Sugiurę transekcji (poprzecznego
przecięcia i zespolenia) przełyku uczyniło z tej operacji
dobre narzędzie do leczenia krwotoków z żylaków
przełyku
• Wyniki odległe są w Japonii porównywalne z osiąganymi
za pomocą shuntów, ale nie występuje encefalopatia
• W świecie zachodnim nikt nie potrafi powtórzyć tych
osiągnięć, tym niemniej w naszej obserwacji
encefalopatia po operacji Sugiury nie występuje.

Transplantacja wątroby
• Leczy marskość !
– Ale :
• Niedostępna dla wszystkich!
• Nawroty zapaleń wirusowych
• Powrót do nałogu
• Immunosupresja
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
Wyszukiwarka
Podobne podstrony:
Niefarmakologiczne metody leczenia nadciśnienia tętniczego, Pomoce naukowe, studia, medycyna
Niefarmakologiczne metody leczenia nadciśnienia tętniczego
Tętniaki mózgu współczesne metody leczenia wewnątrznaczyniowego
Współczesne metody leczenia ropnych chorób skóry
Badanie USG wpływa na wybór metody leczenia i poprawia rokowanie we współczesnej chirurgii ręki(1)
E learning Współczesne metody nauczania
WSPOLCZESNE WYTYCZNE LECZENIA ZABURZEN LIPIDOWYCH
15 Psychoterapia i inne niefarmakologiczne metody leczenia w psychiatrii
Depresja zimowa epidemiologia, etiopatogeneza, objawy i metody leczenia
nieinwazyjne i inwazyjjne metody leczenia zmian potrądzikowych
Miejsce?ta adrenolityków w leczeniu nadciśnienia tętniczego
Marskosc i Nadcisnienie wrotne
Nowoczesne metody leczenia skolioz przy wykorzystaniu ćwiczeń w wodzie, Fizjoterapia
Metody leczenia otyłości. Rodzaje liposukcji i lipolizy, Studium kosmetyczne, Pracownia kosmetyczna
czy zmienila sie rola diuretykow tiazydowych w leczeniu nadcisnienia tetniczego
więcej podobnych podstron