
OMDLENIA
Standardy postępowania
(rozpoznanie i leczenie)
Aktualne wytyczne European
Society of Cardiology

Zakres dokumentu
• 1.Klasyfikacja,epidemiologia i
rokowanie
• 2.Rozpoznanie
• 3.Leczenie
• 4.Szczególne problemy dotyczące
chorycz z omdleniami

1.Jakie są kryteria rozpoznawania
przyczyn omdlenia?
2.Jaki jest zalecany sposób postępowania
diagnostycznego w poszczególnych
grupach chorych z omdleniami?
3.Jak należy szacować zagrożenie u
chorych z omdleniami?
4.Kiedy należy hospitalizować chorych z
omdleniami?
5.Jakie leczenie może być skuteczne w
zapobieganiu nawrotom omdleń?

• OMDLENIE JEST OBJAWEM
PRZEMIJAJĄCYM, A NIE CHOROBĄ!!!
Podczas badania chorzy nie maja zwykle
objawów, a możliwość zarejestrowania
spontanicznego omdlenia w tym czasie
jest zwykle niewielka.W związku z tym
badania diagnostyczne koncentrują się
na stanach fizjologicznych,które mogą
powodować utratę przytomności.

O CZYM PAMIĘTAĆ!!!
*Związek przyczynowy między
stwierdzoną u danego chorego
nieprawidłowością a omdleniem jest
często domniemany
*Diagnostyka omdleń jest niezwykle
trudna
*Omdlenie jest objawem
przemijającym,tak więc punktem
odniesienia powinna być
nieprawidłowość obserwowana
podczas spontanicznego wystąpienia
objawów

• OMDLENIE - SYNCOPE
pochodzący od słów greckich „syn”
oznaczającego „z” i czasownika
„koptein” oznaczającego
„przeciąć” lub ,co bardziej
prawdopodobne w tym przypadku
„przerwać”{greckie słowo synkope
oznacza „obcięcie”}

• Omdlenie jest objawem określanym
jako przejściowa, ustępująca
samoistnie utrata przytomności,zwykle
prowadząca do upadku.Początek
omdlenia jest zwykle gwałtowny,a jego
ustąpienie– spontaniczne, całkowite i
zwykle szybkie.
• Mechanizmem leżącym u podłoża
omdlenia jest przejściowe uogólnione
zmniejszenie perfuzji mózgu.
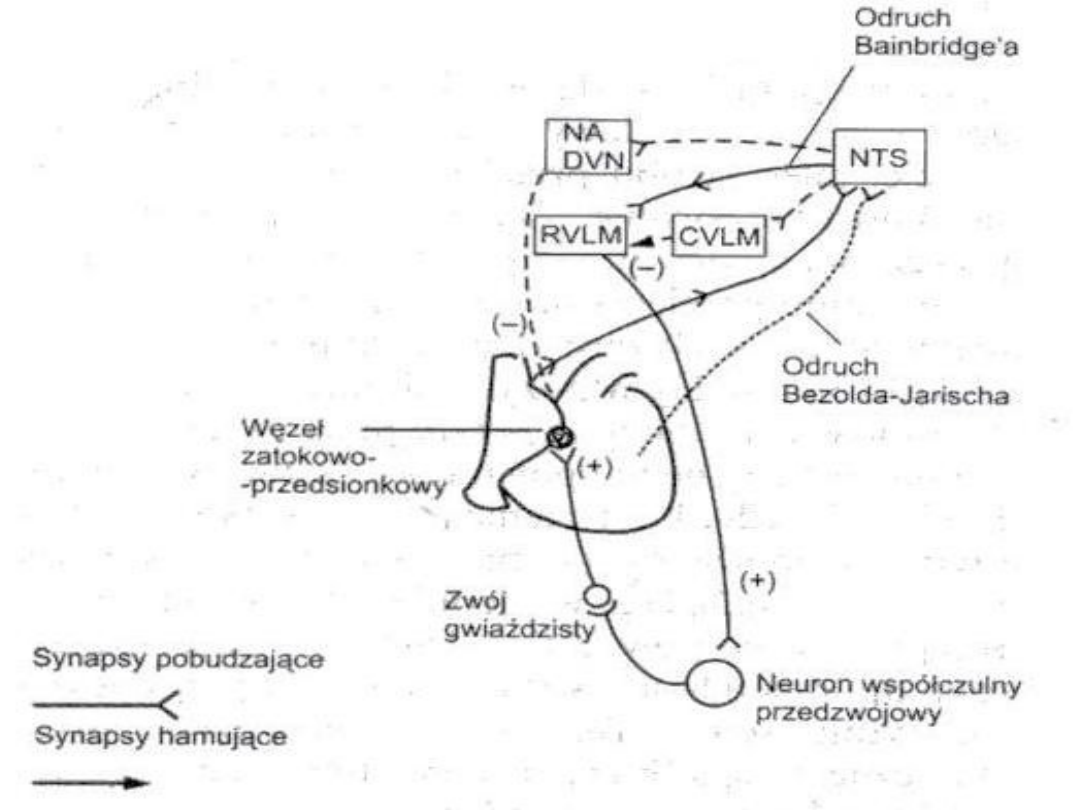
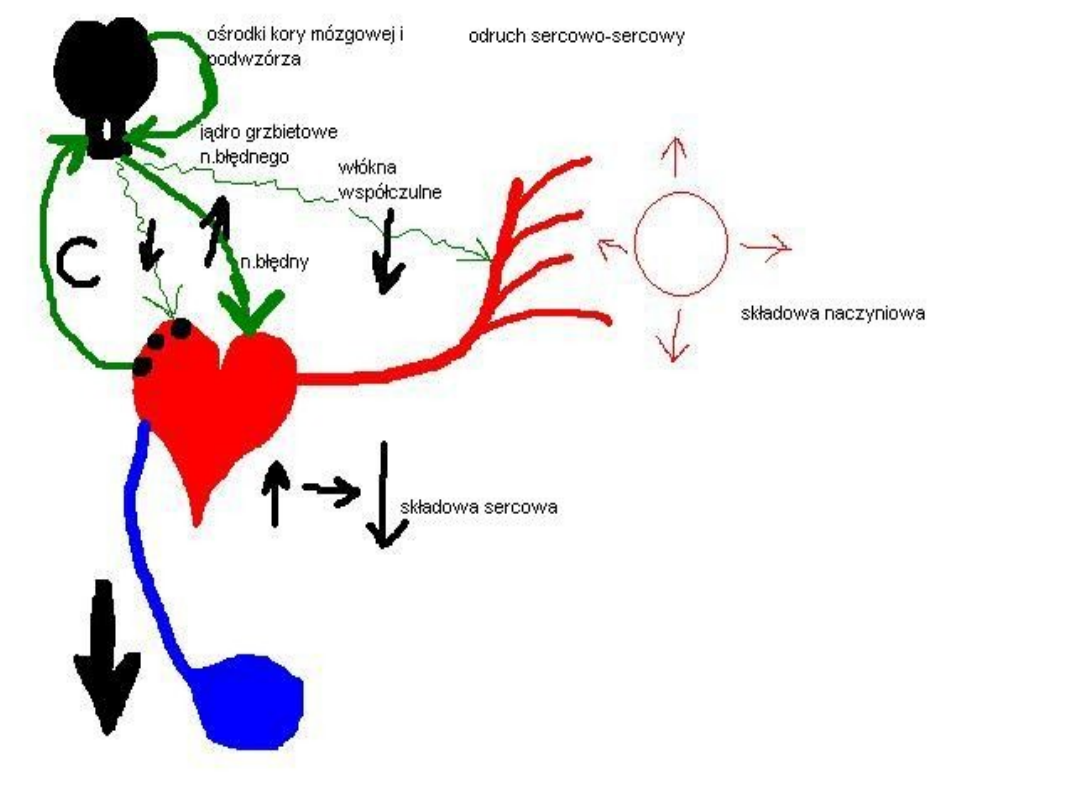
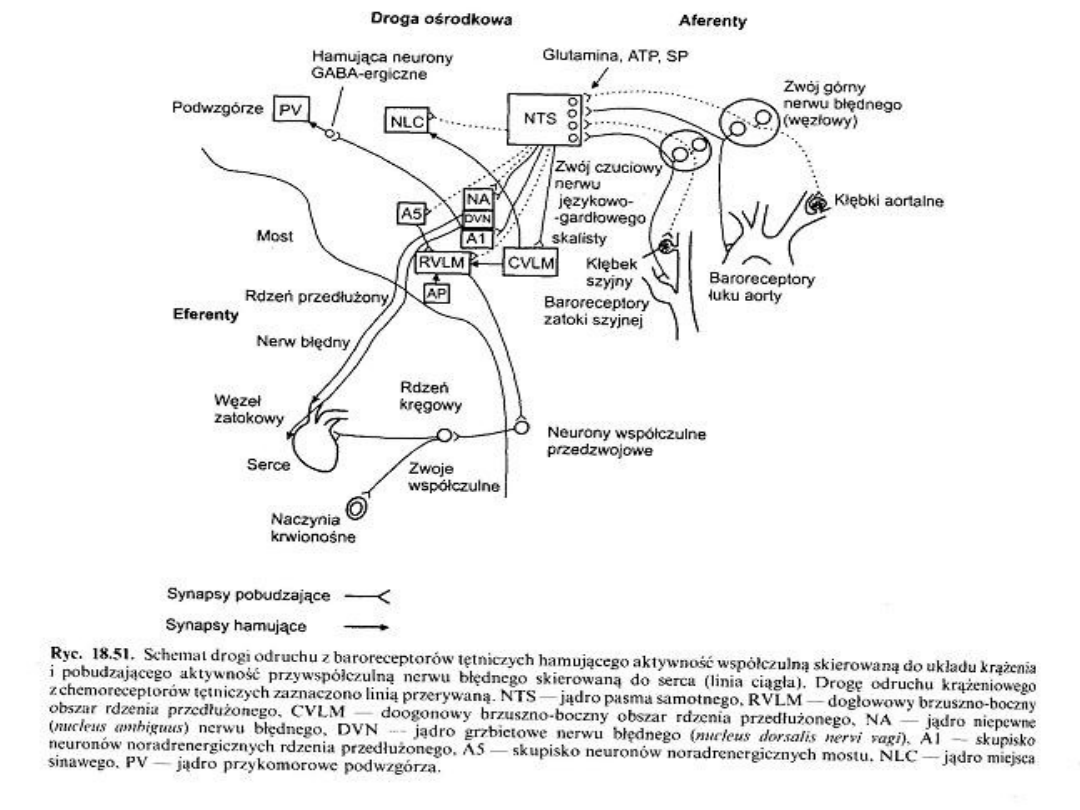
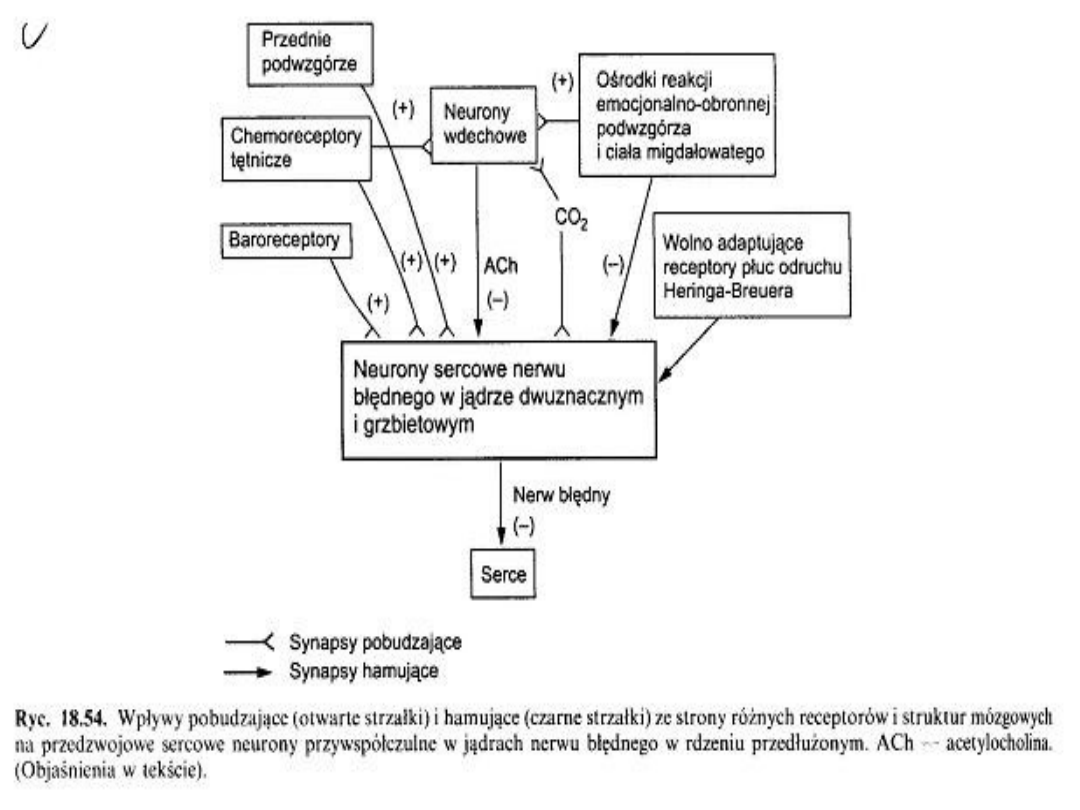

• Objawy zwiastunowe
• Niepamięć wsteczna
• Czas trwania
• Stan przedomdleniowy „prawie
omdlenie”

• 50-60ml/100g tkanki
mózgowej/min-12-15%
spoczynkowego rzutu serca
• Min zapotrzebowanie 3.0-3.5ml
O2/100g tkanki/min
• Węższy margines bezpieczeństwa
u ludzi starszych

• Wielkość powrotu żylnego
wielkość rzutu serca
systemowe ciśnienie tętnicze
ciśnienie perfuzyjne w
mózgu
• Opór naczyniowy obwodowy
• Opór naczyń mózgowych

• Wykazano,że nagłe przerwanie
mózgowego przepływu krwi przez
6-8 sekund wystarcza,by
spowodować całkowita utratę
przytomności
• Obniżeniu skurczowego ciśnienia
krwi do 60mm Hg towarzyszy
omdlenie
• Wystarczy spadek dopływu tlenu do
mózgu zaledwie o 20%,by wystąpiła
utrata przytomności

Mechanizmy kontrolne
A .zdolność autoregulacyjna mózgowego łożyska naczyniowego,która
zapewnia zachowanie mózgowego przepływu krwi mimo
stosunkowo dużych wahań ciśnienia perfuzyjnego.
B .miejscowe metaboliczne i chemiczne mechanizmy kontrolne , które
pozwalają na rozszerzenie naczyń mózgowych zarówno w stanach
zmniejszonego ciśnienia parcjalnego tlenu,jak i podwyższonego
ciśnienia parcjalnego CO2.
C .adaptacja częstotliwości rytmu serca,kurczliwości serca i
obwodowego oporu naczyniowego pod wpływem baroreceptorów
tętniczych,która modyfikuje dynamikę ogólnoustrojową krążenia w
celu ochrony przepływu mózgowego.
D .regulacja objętości wewnątrznaczyniowej polegająca na
utrzymaniu objętości w dużych naczyniach pod wpływem nerek i
hormonów.

Prawdziwa lub pozorna utrata
przytomności
• Omdlenie
• Odruchowe zespoły
omdleniowe(pochodzenia
nerwowego)
• Ortostatyczne
• Arytmie serca jako
przyczyna pierwotna
• Choroba organiczna
serca lub serce płucne
• Choroby naczyniowe
mózgu
• Nie będąca
omdleniem
• Choroby przypominające
omdlenie z ograniczeniem
lub utratą przytomności,
np.padaczka
• Choroby przypominające
omdlenie bez utraty
przytomności,np.
„omdlenie” psychogenne
(zaburzenia
somatyzacyjne)

Klasyfikacja
• Neurogenny odruchowy zespół
omdleniowy-
rozszerzenie naczyń i bradykardia
• Omdlenie ortostatyczne –
upośledzona
czynność autonomicznego układu
nerwowego/zmniejszenie objętości
wewnątrznaczyniowej
• Zaburzenia rytmu serca
• Choroba organiczna serca
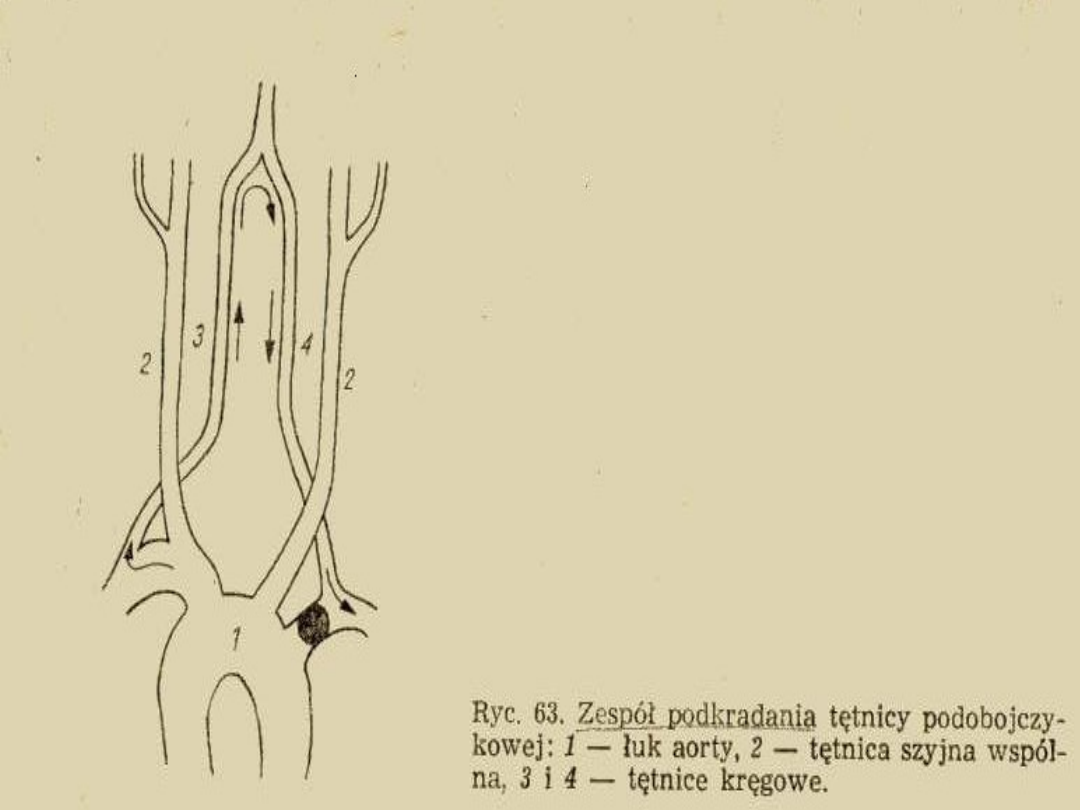
• Zespoły podkradania

Przyczyny omdleń
• Odruchowe zespoły omdleniowe
• Omdlenie wazowagalne(pospolite)
• Zespół zatoki tętnicy szyjnej
• Omdlenie sytuacyjne
• Ostry krwotok
• Kaszel kichanie
• Stymulacja żołądkowo jelitowa(połykanie
wypróżnianie,ból trzewny)
• Mikcja (pomikcyjne)
• Powysiłkowe
• Inne(np.granie na instrumentach dętych,podnoszenie
ciężarów,poposiłkowe)
• Neuralgia nerwu językowo gardłowego lub trójdzielnego

Przyczyny omdleń cd.
• Omdlenia ortostatyczne
• Niewydolność autonomiczna
• Pierwotne zespoły niewydolności autonomicznej
• Wtórne zespoły niewydolności
autonomicznej(neuropatia cukrzycowa,neuropatia
skrobiawicza, leki,alkohol)
• Odwodnienie
• Krwotok,biegunka,choroba Addisona

Przyczyny omdleń cd.
• Zaburzenia rytmu serca jako przyczyna
pierwotna
-Dysfunkcja węzła zatokowego(w tym zespół bradykardia
tachykardia)
-Choroba układu przewodzącego przedsionkowo komorowego
-Napadowe częstoskurcze nadkomorowe i komorowe
-Choroby dziedziczne(np.zespół długiego QT, zespół Brugadów)
-Zaburzenia pracy stymulatora lub kardiowertera-defibrylatora,
proarytmie polekowe

Przyczyny omdleń cd.
• Choroba organiczna serca lub serce
płucne
• Wady zastawkowe serca
• Świeży zawał serca lub ostre niedokrwienie mięśnia
sercowego
• Kardiomiopatia zwężająca
• Śluzak przedsionka
• Ostre rozwarstwienie aorty
• Choroba osierdzia/ tamponada
• Zator tętnicy płucnej/nadciśnienie płucne

Przyczyny omdleń cd.
• Choroby naczyniowe mózgu
• Zespoły podkradania

Przyczyny napadów nie będących
omdleniami często mylnie
rozpoznawanych jako omdlenia
• Zaburzenia przebiegające z
ograniczeniem świadomości lub utratą
świadomości
• Zaburzenia metaboliczne,w tym hipoglikemia,hipoksja
oraz hiperwentylacja z hipokapnią
• Padaczka
• Zatrucie
• Przemijający napad niedokrwienia mózgu w obszarze
unaczynionym przez tętnice kręgowo-podstawne

Przyczyny napadów nie będących
omdleniami często mylnie
rozpoznawanych jako omdlenia
• Zaburzenia przypominające omdlenie ,ale
przebiegające bez utraty przytomności
• Katapleksja
• Napady padania
• „omdlenie” psychogenne(zespoły somatyzacyjne)
-nerwica histeryczna
-reakcja konwersyjna
+Przemijające napady niedokrwienia mózgu
spowodowane zwężeniem tętnic szyjnych

• DO UTRATY PRZYTOMNOŚCI
PROWADZI CZĘSTO WIĘCEJ NIŻ
JEDEN MECHANIZM
PATOFIZJOLOGICZNY!!!

Aspekty epidemiologiczne
• 15% dzieci do 18 rż
• 25% populacji wojskowych w wieku 17-26 lat
• 20% personelu lotnictwa wojskowego w wieku 17-46 lat
• 16% w czasie 10-letniej obserwacji mężczyzn w wieku 40-
59 lat
• 19% w czasie 10-letniej obserwacji kobiet w wieku 40-49
lat
• 23% w czasie 10-letniej obserwacji osób
starszych(wiek>70 lat)
PROBLEM CZĘSTO SPOTYKANY

Śmiertelność
• Roczna śmiertelność u osób z omdleniami
kardiogennymi jest większa(18-33%) niż u
osób z omdleniami niekardiogennymi
(0-12%) lub omdleniami o nieustalonej
etiologii(6%)
• „organiczna choroba serca jest głównym
czynnikiem ryzyka nagłego zgonu i ogólnej
śmiertelności u chorych z omdleniami”

Stratyfikacja ryzyka
• 4 zmienne
-
Wiek>/=45 lat
-Zastoinowa niewydolność serca w wywiadach
-Komorowe zaburzenia rytmu w wywiadach
-Nieprawidłowy EKG(poza nieswoistymi zmianami
ST)
Arytmie lub zgon w ciągu roku wystąpiły u 4-7%
chorych bez żadnego z tych czynników i narastały
do 58-80% z co najmniej 3 czynnikami ryzyka

• Jakość życia
• Uraz fizyczny
• Implikacje ekonomiczne

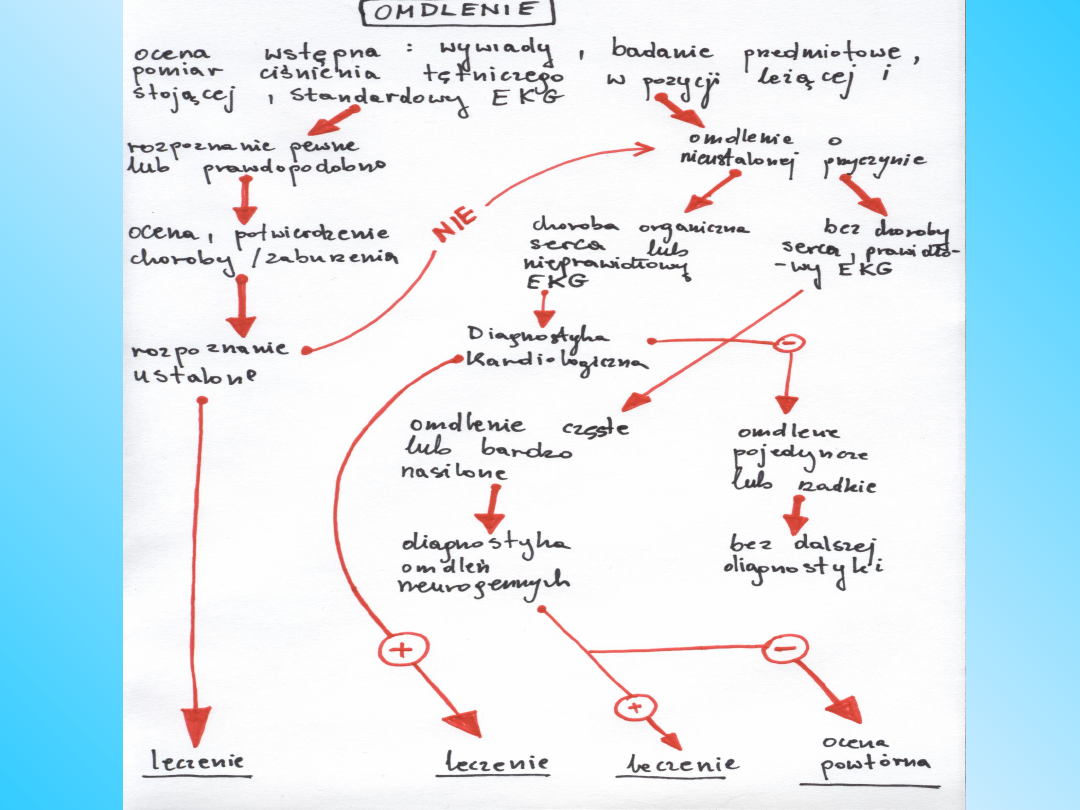
ROZPOZNANIE
• Pierwszym etapem oceny chorego z
omdleniami jest uważne zebranie
wywiadów i badanie przedmiotowe z
pomiarami ciśnienia tętniczego w
pozycji leżącej i stojącej włącznie.U
większości młodych osób bez choroby
serca ostateczne rozpoznanie
neurogennego omdlenia można ustalić
bez dalszych badań

Rozpoznanie
Podczas oceny wstępnej należy
odpowiedzieć na 3 podstawowe
pytania.
• Czy utratę przytomności można
przypisać omdleniu,czy nie?
• Czy jest choroba serca?
• Czy wywiady dostarczają ważnych
wskazówek klinicznych sugerujących
rozpoznanie?

Dane z wywiadu są
Dane z wywiadu są kluczowymi elementami procesu
Diagnostycznego u chorych z omdleniami

Ważne dane z wywiadów
• Pytania dotyczące okoliczności bezpośrednio
przed incydentem
• Pozycja ciała (leżąca,siedząca,stojąca)
• Aktywność (spoczynek,zmiana pozycji ciała,podczas lub
po wysiłku,podczas lub zaraz po oddaniu
moczu,defekacji,kaszlu,lub połknięciu)
• Czynniki sprzyjające(np.zatłoczone lub gorące
miejsca,długotrwałe stanie , po posiłku) lub
wywołujące(np.strach,silny ból,ruchy szyją)

Ważne dane z wywiadów
• Pytania dotyczące początku
incydentu
• Nudności, wymioty,dyskomfort w jamie
brzusznej,uczucie zimna,pocenie się,aura,ból szyi lub
barków, niewyraźne widzenie

Ważne dane z wywiadów
• Pytania dotyczące samego
incydentu(informacje od świadków
zdarzenia)
• Sposób upadania(nagłe lub osunięcie się na
kolana),kolor skóry(bladość,sinica,gwałtowne
zaczerwienienie),czas trwania utraty
przytomności,sposób
oddychania(chrapanie),ruchy(toniczne,kloniczne,tonicz
no kloniczne,lub minimalne miokloniczne,automatyzm) i
czas ich trwania,reakcja czasowa między wystąpieniem
ruchów a upadkiem,przygryzienie języka

Ważne dane z wywiadów
• Pytania dotyczące końca incydentu.
• Nudności,wymioty,pocenie się,uczucie
zimna,splątanie,ból mięśniowy,kolor skóry, uszkodzenia
ciała, ból w klatce piersiowej, kołatanie serca,
nietrzymanie moczu lub stolca.

Ważne dane z wywiadów
• Pytania dotyczące podłoża choroby
• W wywiadach rodzinnych nagły zgon,wrodzona arytmogenna
choroba serca lub zasłabnięcie
• Przebyte choroby serca
• Wywiady neurologiczne(parkinsonizm,padaczka,narkolepsja)
• Zaburzenia metaboliczne(cukrzyca itp.)
• Przyjmowane leki(hipotensyjne, przeciwdławicowe,
przeciwdepresyjne, antyarytmiczne,moczopędne oraz leki
wydłużające odstęp QT)
• (w przypadku nawrotowych omdleń) informacje dotyczące
nawrotów,takie jak czas od pierwszego omdlenia i liczba
incydentów
po nagłym, nieoczekiwanym i
nieprzyjemnym widoku,
dzwięku lub zapachu
Długie stanie lub tłok i
gorąco
Nudności,wymioty związane z
omdleniem
W ciągu godziny od posiłku
Po wysiłku
Omdlenie z bólem gardła lub
twarzy
Z rotacją głowy,uciskiem na
zatokę tętnicy szyjnej(guzy,
golenie,ciasny kołnierzyk)
Wciągu sekund lub minut po
szybkim wstaniu
Czasowy związek z
rozpoczęciem stosowania
leku lub zmianą dawki
Wazowagalna
Wazowagalna lub
niewydolność
autonomiczna
Wazowagalna
Poposiłkowa (niewydolność
autonomiczna)
Wazowagalna lub
niewydolność
autonomiczna
Neuralgia( trójdzielny,język
owo-gardłowy )
Samoistnyzespół zatoki
tętnicy szyjnej
Hipotonia ortostatyczna
Polekowa
• Podczas wysiłku lub w pozycji
leżącej
• Poprzedzone kołataniem
serca
• Nagły zgon w wywiadach
rodzinnych
• Zawroty głowy,zaburzenia
mowy,podwójne widzenie
• Podczas pracy kończyną
górną
• Różnica ciśnień lub tętna na
kończynach górnych
• Zaburzenia orientacji po
napadzie trwające>5 minut
• Drgawki toniczno
kloniczne,automatyzm,przygr
yzienie języka,sina
twarz,aura
• Częste napady ze skargami
somatycznymi,bez choroby
organicznej serca
Kardiogenna
Tachyarytmia
Zespół długiego QT,zespół
Brugadów, dysplazja prawej
komory,kardiomiopatia
przerostowa
Przemijający napad
niedokrwienia pnia mózgu
Zespół podkradania tętnicy
podobojczykowej
Z.podkradania lub
rozwarstwienie aorty
Padaczka
Padaczka
Choroby psychiczne

• Wyniki wstępnej oceny (wywiady,badanie
przedmiotowe,pomiary ciśnienia krwi w pozycji leżącej
i stojącej oraz EKG) przynoszą rozpoznanie przyczyn
omdlenia w następujących sytuacjach:
• Omdlenie wazowagalne rozpoznaje się wtedy, gdy czynniki
wyzwalające, takie jak strach, silny ból, stres emocjonalny,
zabiegi lub zbyt długie przebywanie w pozycji stojącej
wywołują typowe objawy zapowiadające omdlenie.
• Omdlenie sytuacyjne rozpoznaje się, jeśli występuje podczas
lub bezpośrednio po oddaniu moczu, defekacji, kaszlu lub
połykaniu.
• Omdlenie ortostatyczne rozpoznaje się, gdy istnieje
dokumentacja hipotonii ortostatycznej towarzyszącej
omdleniu lub stanowi przedomdleniowemu.
• Omdlenie kardiogenne wywołane niedokrwieniem
rozpoznaje się, kiedy objawom podmiotowym towarzyszą
cechy EKG ostrego niedokrwienia, z obecnością lub
nieobecnością zawału serca, niezależnie od mechanizmu
omdlenia.

• Ortostatyczne pomiary ciśnienia tętniczego należy
wykonać po pięciominutowym odpoczynku w pozycji
leżącej. Pomiary powtarza się wówczas po pierwszej i
trzeciej minucie stania i kontynuuje, jeśli po tym czasie
ciśnienie nadal się obniża. Jeśli chory nie toleruje pozycji
stojącej przez ten okres, odnotowuje się najniższe
ciśnienie skurczowe zmierzone w pozycji stojącej.
Obniżenie ciśnienia skurczowego o >/= 20 mm Hg lub do
wartości < 90 mm Hg określa się jako hipotonia
ortostatyczna, niezależnie od tego czy występują przy
tym objawy podmiotowe.

Dalsza diagnostyka.
• Podstawowe badania laboratoryjne są zalecane tylko wtedy,
jeśli omdlenie może być wynikiem zmniejszenia objętości
krwi krążącej lub w razie podejrzenia metabolicznej
przyczyny stanu przypominającego omdlenie.
• U chorych z podejrzeniem choroby serca jako pierwsze kroki
diagnostyczne zaleca się wykonanie echokardiogramu,
długotrwałego monitorowania EKG a jeśli nadal nie ma
rozpoznania badanie elektrofizjologiczne.
• U chorych z kołataniami serca towarzyszącemu omdleniu –
monitorowanie EKG i echo.
• U chorych z bólem w klatce piersiowej wskazującym na
niedokrwienie i poprzedzającym lub występującym po
utracie przytomności – próba wysiłkowa, echokardiografia i
monitorowanie EKG.
• U młodych osób z nawracającymi omdleniami, bez
podejrzenia choroby serca lub układu nerwowego pierwszym
badaniem powinien być test pochyleniowy, a u osób
starszych masaż zatoki tętnicy szyjnej.

Dalsza diagnostyka cd.
• U chorych z omdleniami występującymi podczas
skrętów szyi pierwszym zalecanym badaniem jest
masaż zatoki tętnicy szyjnej.
• U chorych z omdleniami występującymi podczas lub po
wysiłku jako pierwsze kroki diagnostyczne zaleca się
echokardiografię i próbę wysiłkową.
• U chorych z cechami niewydolności układu
autonomicznego lub chorobą układu nerwowego należy
ustalić odpowiednie rozpoznanie.

Dalsza diagnostyka cd.
• Omdlenie spowodowane arytmią
rozpoznaje się na podstawie EKG,gdy
występuje:
• Bradykardia zatokowa<40/min lub nawracające bloki
zatokowo-przedsionkowe lub zahamowanie zatokowe
trwające> 3sekundy.
• Blok przedsionkowo komorowy II st. Typu Mobitz II lub
blok III st.
• Naprzemienny blok lewej i prawe odnogi pęczka Hisa.
• Szybki częstoskurcz nadkomorowy lub częstoskurcz
komorowy.
• Zaburzenie pracy rozrusznika z pauzami.

Dalsza diagnostyka cd.
• Nieprawidłowości EKG wskazujące na arytmię
jako przyczynę omdlenia
• Blok dwuwiązkowy
• Inne zaburzenia przewodzenia śródkomorowego (QRS
>/=0,12s)
• Blok przedsionkowo-komorowy II st. typu Mobitz I
• Bezobjawowa bradykardia zatokowa (<50/min) lub blok
zatokowo przedsionkowy
• Preekscytacja
• Wydłużony odstęp QT
• Blok prawej odnogi pęczka Hisa z uniesieniem ST w
odprowadzeniach V1-V3 (zespół Brugadów)
• Ujemne załamki T w odprowadzeniach przedsercowych
prawostronnych,fala epsilon lub póżne potencjały komorowe
mogące wskazywać na arytmogenną dysplazję prawej komory
• Załamki Q wskazujące na przebyty zawał serca

Diagnostyka cd.
• ECHOKARDIOGRAM
• Wartość diagnostyczna echokardiografii jest
niewielka,jeśli nie ma klinicznych, podmiotowych,
przedmiotowych lub elektrokardiograficznych zmian
wskazujących na patologię serca
• 4.6-18.5% wypadanie płatka zastawki dwudzielnej
• Echokardiografia wskazuje na przyczynę omdleń tylko
w przypadku stenozy aortalnej i śluzaka przedsionka

Diagnostyka cd.
• Masaż zatoki tętnicy szyjnej.
• Wykonujemy w celu ujawnienia zespołu tętnicy szyjnej.
• Masaż zaleca się u chorych po 40rż. Z omdleniami o
nieustalonej przyczynie po przeprowadzeniu oceny
wstępnej.Masażu tego nie należy wykonywać w przypadku
ryzyka udaru spowodowanego chorobą tętnicy szyjnej.
• Ciągłe monitorowanie elektrokardiograficzne i ciągłe
pomiary ciśnienia tętniczego podczas masażu tętnicy
szyjnej są obowiązkowe.
• Czas masażu powinien wynosić co najmniej 5 i co najwyżej
10 sekund.badanie należy przeprowadzić u chorego
zarówno w pozycji leżącej , jak i stojącej.

Diagnostyka cd.
• Rozpoznanie:
• Wynik badania jest dodatni,jeśli objawy są odtworzone
podczas lub zaraz po masażu ze stwierdzoną asystolią
>3sekundyi(lub) spadkiem skurczowego ciśnienia
tętniczego o >/= 50 mm Hg . Odpowiedz dodatnia
wskazuje na przyczynę omdlenia jeśli nie
udokumentowano innej przyczyny.

Diagnostyka cd.
• Test pochyleniowy

Diagnostyka cd.
• Monitorowanie elektrokardiologiczne
• Monitorowanie Holterowskie
• Zewnętrzne monitorowanie EKG w
czasie incydentów
• Wszczepialne rejestratory EKG w
monitorowaniu incydentów w
diagnostyce omdleń(wszczepialny
rejestrator pętlowy)

Diagnostyka cd.
• Badania elektrofizjologiczne
• Badanie elektrofizjologiczne
przezprzełykowe
• Inwazyjne badanie
elektrofizjologiczne

Diagnostyka cd.
• Test z ATP/
pobudzenie receptorów
purynergicznych/silny dromotropowy wpływ na węzeł
przedsionkowo-komorowy//wydłużone pauzy komorowe
wskutek bloku przedsionkowo komorowego,które mogą
być odpowiedzialne za spontaniczne napady
omdleń/przeciwwskazany u chorych z astmą i
zaawansowana chorobą wieńcową
• Próba wysiłkowa/
monitorowanie ciśnienia i
EKG podczas próby, jak i w fazie odpoczynku
• Cewnikowanie serca i angiografia
• Wentrykulografia / koronarografia

Diagnostyka cd.
• Ocena neurologiczna i psychiatryczna.
• Niewydolność autonomiczna – w tej jednostce chorobowej
autonomiczny układ nerwowy nie jest w stanie zaspokajać
potrzeb związanych z przyjęciem pozycji pionowej, co
prowadzi do hipotonii ortostatycznej i omdlenia.
• Często występują impotencja u mężczyzn oraz zaburzenia
oddawania moczu./wywiad!!!
- pierwotna niewydolność autonomiczna.
- wtórna niewydolność autonomiczna (cukrzyca, niewydolność
nerek lub wątroby oraz nadużywanie alkoholu).
- polekowa niewydolność autonomiczna (trójpierścieniowe leki
przeciwdepresyjne, fenotiazyny, leki przeciwhistaminowe,
lewodopa [w chorobie Parkinsona ]oraz inhibitory MAO).

Diagnostyka cd.
• Choroby naczyń mózgowych
• Zespoły podkradania/czy omdlenia są związane z
ruchami jednej z kończyn górnych?
• Napady przemijającego niedokrwienia mózgu TIA
(transient ischaemic attacks)
• migrena

Diagnostyka cd.
• Napady przebiegające bez omdlenia
• Padaczka
• Katapleksja/częściowa lub całkowita utrata kontroli
mięśniowej/ występuje pod wpływem emocji, zwykle podczas
śmiechu
• Narkolepsja
• Napad padania (maladie des genoux bleus)

Różnicowanie padaczki i
omdlenia____
Bardziej prawdopodobna padaczka:
Objawy podczas utraty przytomności(obserwowane przez
świadków)
-Drgawki toniczno kloniczne trwają zwykle długo ,a ich
początek pokrywa się z momentem utraty przytomności
-Drgawki kloniczne dotyczące połowy ciała
-Wyraźne automatyzmy,jak żucie,mlaskanie,pojawienie się
piany na ustach(napady częściowe)
-Przygryzienie języka, sina twarz
Objawy występujące przed incydentem
-Aura np.niezwykły nieprzyjemny zapach/uczucie ucisku w
jamie brzusznej (występuje rzadko)
Objawy występujące po incydencie
-Długotrwałe splątanie
-Ból mięsniowy

Różnicowanie padaczki i
omdlenia____
Bardziej prawdopodobne omdlenie:
Objawy podczas utraty przytomności(obserwowane przez
świadków)
-Drgawki toniczno-kloniczne zawsze trwają krótko(<15 s) i
pojawiają się po utracie przytomności{spowodowane
niedokrwieniem mózgu}/ruchy asynchroniczne o ograniczonym
zakresie/mioklonie
Objawy występujące przed incydentem
-Nudności,wymioty,dolegliwości brzuszne,uczucie zimna,pocenie
się
Objawy występujące po incydencie
-Zwykle krótki czas trwania
-Nudności wymioty,bladość

• Inne objawy kliniczne o mniejszym
znaczeniu dla rozpoznania padaczki (mała
swoistość)
• Wywiady rodzinne
• Pora wystąpienia incydentu(noc)
• Uczucie pustki w głowie przed incydentem
• „szpilki i igły” przed incydentem
• Nietrzymanie moczu i stolca po incydencie
• Uraz po incydencie
• Ból głowy po incydencie
• Senność po incydencie
• Nietrzymanie moczu nie jest objawem różnicującym
napad padaczkowy od omdlenia!!!

LECZENIE

Omdlenie wazowagalne
• Poinformować chorego co do prawdopodobieństwa
powtórnego wystąpienia omdlenia
• Nauczyć rozpoznawać zbliżające się omdlenie
(zapobieganie urazom)
• Unikać nakłuwania żyły
• Unikanie odwodnienia, długotrwałego stania, przebywania
w gorącym pomieszczeniu
• Zmniejszenie lub odstawienie leków rozszerzających
naczynia
• Zwiększenie zawartości soli i elektrolitów w diecie
• Trening pionizacyjny
• Leki: beta-blokery, dizopiramid, skopolamina, klonidyna,
teofilina, fludrokortyzon, efedryna, etylefryna, midodryna,
inhibitory wychwytu serotoniny i inne. (efekt placebo!!)

Zespół zatoki tętnicy
szyjnej
• Leki naczyniozwężające
• Sól
Obawa przed wywołaniem nadciśnienia w pozycji leżącej !!!
• Zmniejszenie dawek leków naczyniorozszerzających

Omdlenia sytuacyjne
• Unikanie lub osłabienie wpływu czynnika wywołującego
• - granie na instrumencie dętym
• Kaszel - astma
• Kaszel - POChP

Hipotonia ortostatyczna
• Odstawienie szkodliwego leku (bezwzględnie konieczne)
- leki moczopędne
- leki naczyniorozszerzające
• Unikanie alkoholu
• Unikanie gwałtownej pionizacji
• Zwiększone przyjmowanie soli
• 2 – 2,5 litra płynów dziennie
• Fludrokortyzon (steroid zatrzymujący sól)
• Uniesienie wezgłowia łóżka w celu zapewnienia
odpowiednich warunków grawitacyjnych
• Zmniejszenie pojemności naczyń, w których gromadzi
się krew na skutek grawitacji, poprzez stosowanie
opasek na brzuch i (lub) sięgających pasa rajstop

• Używanie przenośnych krzeseł
• Częste niewielkie posiłki ze zmniejszoną zawartością
węglowodanow
• Przyjmowanie pozycji ciała przeciwdziałających
hiopotonii jak krzyżowanie nóg i kucanie
• Rozważne ćwiczenie mięśni kończyn dolnych i brzucha,
szczególnie zalecane jest pływanie
• Jeśli połączenie fludrokortyzonu i
sympatykomimetycznych leków naczyniozwężających
nie przynosi pożądanego efektu, należy rozważyć
przekazanie chorego do ośrodka specjalizującego się w
leczeniu zaburzeń autonomicznych
- Desmopresyna – u chorych z nocnym wielomoczem
- Okteotyd – u osób z hipotonią poposiłkową
- Erytropoetyna – u chorych z niedokrwistością

• Zaburzenia rytmu serca jako
pierwotna przyczyna omdlenia

Society of Cardiology
Table 3.1 Drugs that can prolong the QT interval and cause torsades
de pointes
(modified from[340])
Antiarrhythmic agent
Class I
Ajmaline*
Disopyramide*
Quinidine*
Procainamide*
Propafenone*
Class III
Amiodarone*
Azimilide*
Dofetilide*
Ibutilide*
N-acetylprocainamide (NAPA)*
Sematilide*
Sotalol*

Vasodilators/Antianginal Agents
Bepridil*
Lipoflazine*
Prenylamine*
Psychoactive Agents
Amitryptiline*
Clomipramine
Cloral hydrate*
Chlorpromazine*
Citalopram*
Desipramine*
Doxepin*

Droperidol*
Fluphenazine
Haloperidol*
Imipramine*
Lithium*
Maprotiline
Mesoridazine
Nortryptiline
*Torsades de pointes reported.
These data derive from what is e.ectively a non-controlled review of the
literature. Hence, some of
these drugs have profound e.ects on QT prolongation and on induction of
torsades de pointes, and
others have minor e.ects whose documentation is questionable.
Psychoactive Agents Continued

Pericycline*
Pimozide
Prochlorperazine*
Sertindole*
Sultopride*
Thioridazine*
Timiperone
Trifluoperazine*
Zimeldine
Antimicrobial
Amantadine*
Clarythromycin*
Chloroquine*
Cotrimoxazole*
Erythromycin*
Fluconazole

Grepafloxacin*
Halofantrine*
Ketoconazole*
Pentamidine*
Quinine*
Spiramycine*
Sparfloxacine
Non-sedating antihistamines
Astemizole*
Diphenhydramine*
Ebastine
Hydroxyzine
Terfenadine*
Others
Cisapride*
Probucol*
Terodiline*
Vasopressin

Naczyniowe zespoły
podkradania
• Korekcja za pomocą angioplastyki
lub leczenie operacyjne

Zaburzenia metaboliczne
• Hiperwentylacja
hipokapnia
przejściowa zasadowica
zwężenie naczyń mózgowych
spadek przepływu mózgowego
omdlenie
• Nie jest do końca wyjaśnione, czy hiperwentylacja może
wywołać utratę przytomności
• Częste współistnienie ze stanami lękowymi i napadami
panicznego lęku
• Konsultacja psychiatryczna

KONIEC
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
Wyszukiwarka
Podobne podstrony:
Zap miesnia sercowego, CMP, omdlenia
Omdlenie id 335318 Nieznany
OMDLENIA
Omdlenie
omdlenia
Omdlenie, padaczka, anafilaksja, ukąszenia, użądlenia, utonięcie, porażenie
Omdlenie, padaczka, anafilaksja, ukąszenia, użądlenia, utonięcie, porażenie
omdlenie padaczka
Omdlenia u dzieci IV ppt
OMDLENIA MR
07-02-01 Pomoc przy omdleniu, pierwsza pomoc
omdlenia
Omdlenia 4
więcej podobnych podstron