
Leki
przeciwinfekcyjne

Mechanizm
Uszkadzają mikroorganizmy
chorobotwórcze bez szkodzenia
gospodarzowi
Mechanizm działania polega na wpływie na
procesy krytyczne dla komórek bakterii bez
zaburzania funkcji komórek gospodarza

Klasyfikacja
Spektrum: wąskie, szerokie
Rodzaj mikroorganizmów:
–
Antybakteryjne
–
Przeciwwirusowe
–
Przeciwgrzybicze

Klasyfikacja
•
Ze względu na mechanizm:
•
Hamowanie syntezy kwasów nukleinowych
•
Uszkadzanie DNA bakterii
•
Hamowanie syntezy ściany komórkowej
•
Blokowanie biosyntezy białek
W zależności od efektu:
–
bakteriobójcze
–
bakteriostatyczne

Klasyfikacja leków
Bakteriostatyczn
e
•
Sulfonamidy
•
Chloramfenikol
•
Tetracykliny
•
Makrolidy
•
Bakteriobójcze
•
Chinolony
•
Penicylliny
•
Cefalosporyny
•
Aminoglikozydy
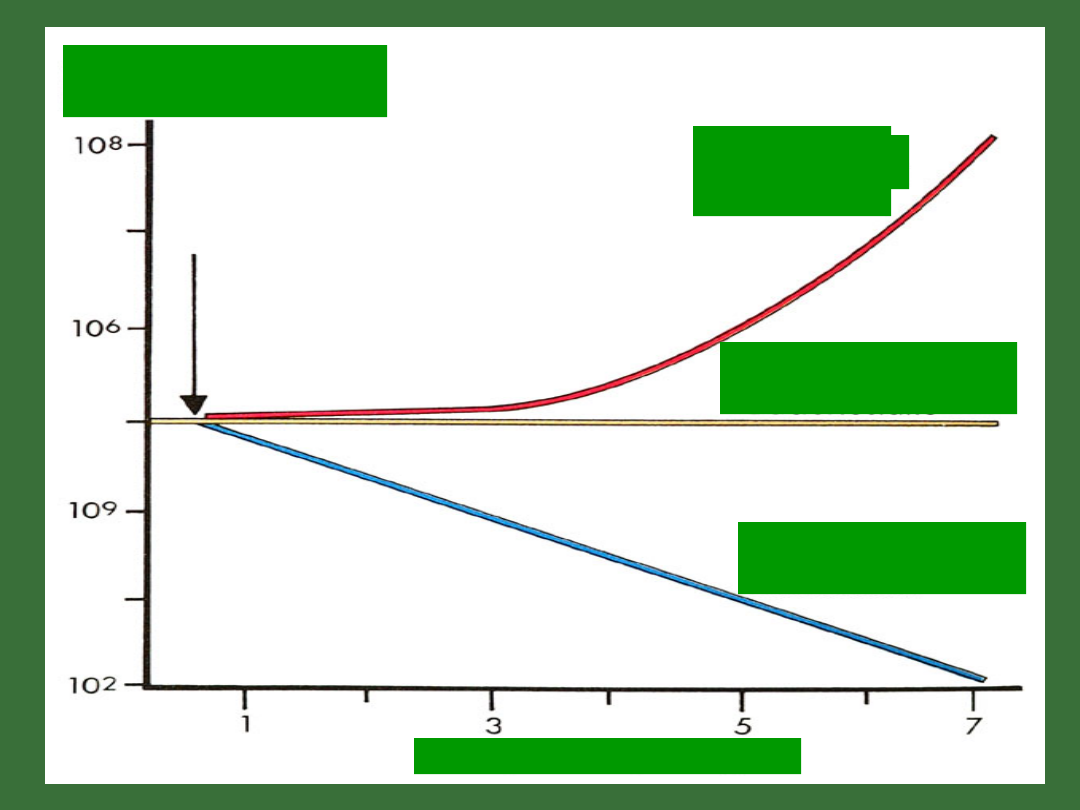
Bez leku
Bakteriobójczy
Bakteriostatyczny
Czas
Liczba bakterii

Oporność
Stosowanie antybiotyków,
szczególnie o szerokim spektrum
wiąże się z selekcją
wieloopornych drobnoustrojów
Większa częstość stosowania
leków – większa szansa na
oporność

Oporność na leczenie
Mikroorganizmy szczególnie
często prezentujące
wielooporność
–
staphylococcus aureus,
–
enterococcus faecalis,
–
enterococcus faecium,
–
pseudomonas aeruginosa
–
mycobacterium tuberculosi

Mechanizmy oporności
Produkcja enzymów
rozkładających beta laktamy
(penicyliny)
Blokowanie aktywnego transportu
dokomórkowego (tetracykliny)
Osłabienie wiązania ze
specyficznymi receptorami (PBP)

Metody zapobiegania
oporności
Należy stosować jedynie kiedy
istnieje konieczność
Używanie leków o wąskim
spektrum
Leczenie celowane
Ograniczone stosowanie
najnowszych leków

Jak wybrać odpowiedni
lek?
Identyfikacja drobnoustroju
zakażającego
Ocena lekowrażliwości
–
Materiał powinny być pobrany przed
rozpoczęciem leczenia
Lekowrażliwość nie musi być
wykonywana zawsze
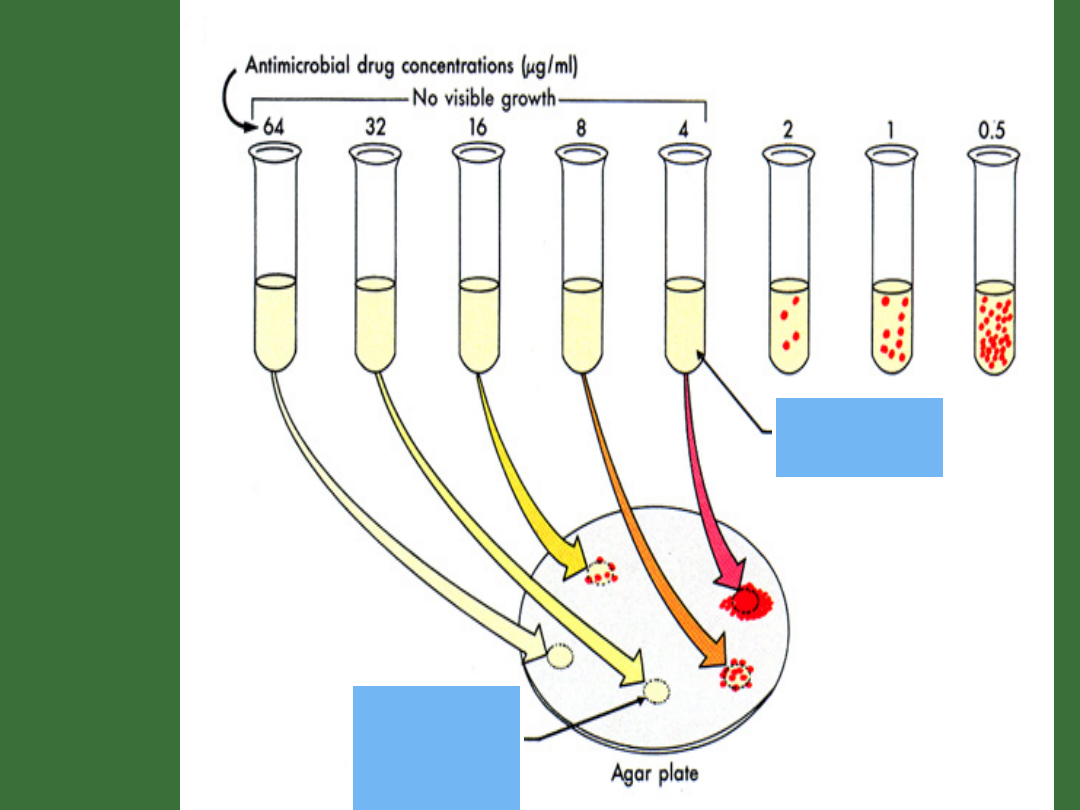
MIC
MB
C

Jak wybrać odpowiedni
lek?
Czynniki związane z pacjentem:
–
Miejsce infekcji
–
Odpowiednia immunokompetentność
–
Alergie na środki infekcyjne
–
Schorzenia dodatkowe i wydolność
narządów
Możliwość penetracji leku do
miejsca infekcji

Politerapia
Poważne infekcje
Infekcje mieszane
Zapobieganie oporności
Możliwość redukcji dawki i
zmniejszenie toksyczność
Nasilenie skuteczność
przeciwbakteryjnej
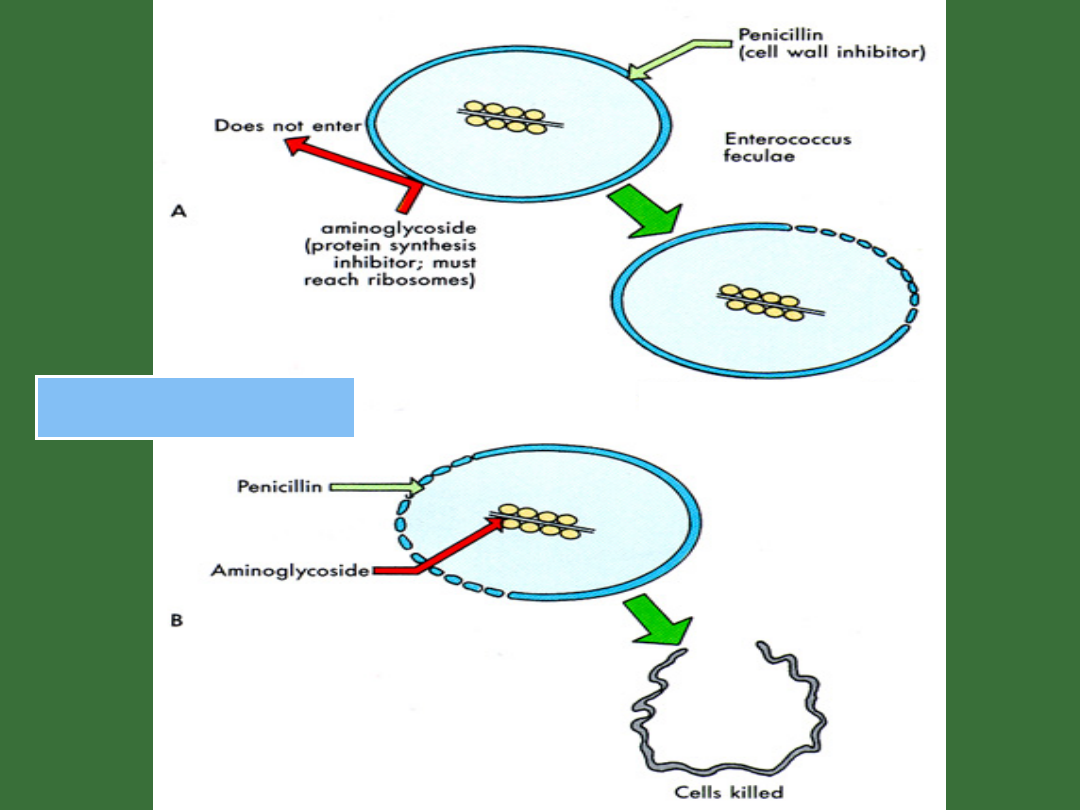
SYNERGIZM
Sometimes no killing at a given
concentration

Zastosowanie
profilaktyczne
Np..
–
Zabiegi chirurgiczne
–
Zapalenie wsierdzia
–
Neutropenia

Klasyczne nieprawidłowe
zastosowania
Infekcje wirusowe
Niewłaściwe dawkowanie (zbyt
niskie, zbyt krótko)
Rezygnacja z leczenia
chirurgicznego (drenażu)

A/ Związki hamujące syntezę
ściany komórkowej

Związki hamujące syntezę
ściany komórkowej
Beta laktamy
–
Penicyliny
–
Cefalosporyny
–
Karbapenemy
–
Monobaktamy
Wankomycyna

Beta Laktamy
B-laktamy hamują działanie
transpeptydazy – blokują sieciowanie
glikopeptydów
Skuteczne jedynie w przypadku szybko
rosnących bakterii syntetyzujących
peptydoglikany (nieefektywne wobec
prątków)
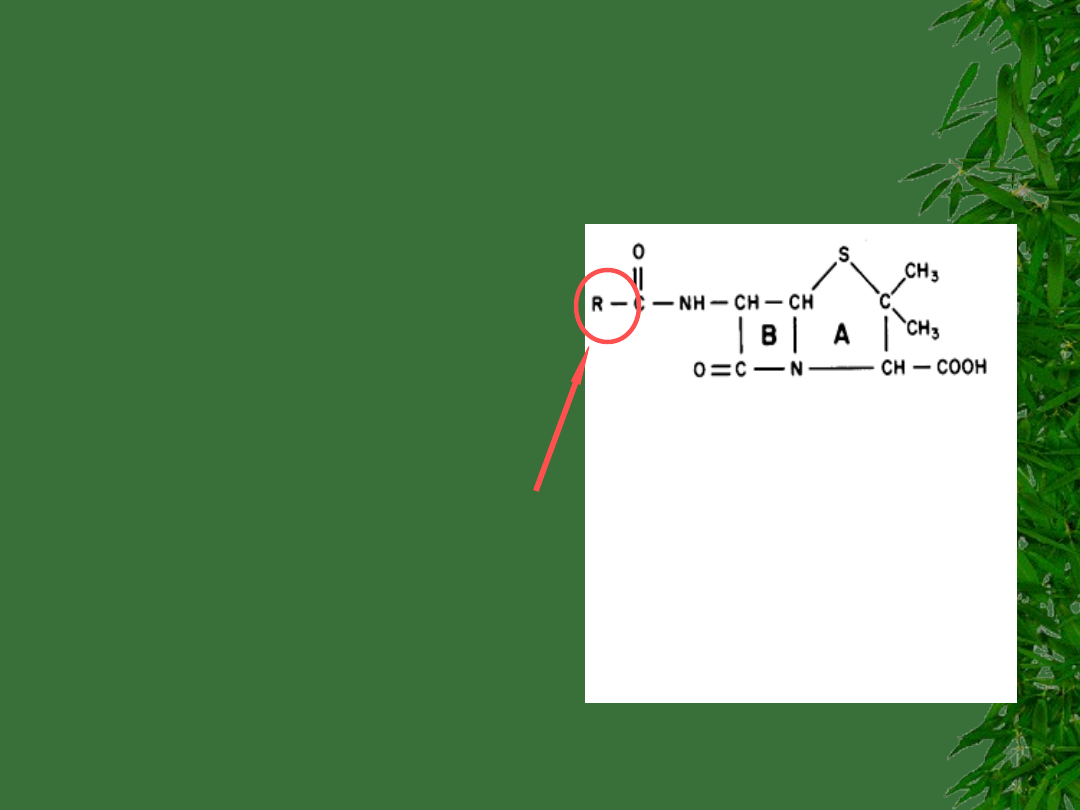
Penicyliny (PCN)
Penicillium
chrysogenum.
PCN G i PCN V to
niemodyfikowane
produkty Penicillium
Półsyntetyczne
penicyliny tworzy się
łącząc różne podstawniki
do kwasu 6-
aminopenicylanowego
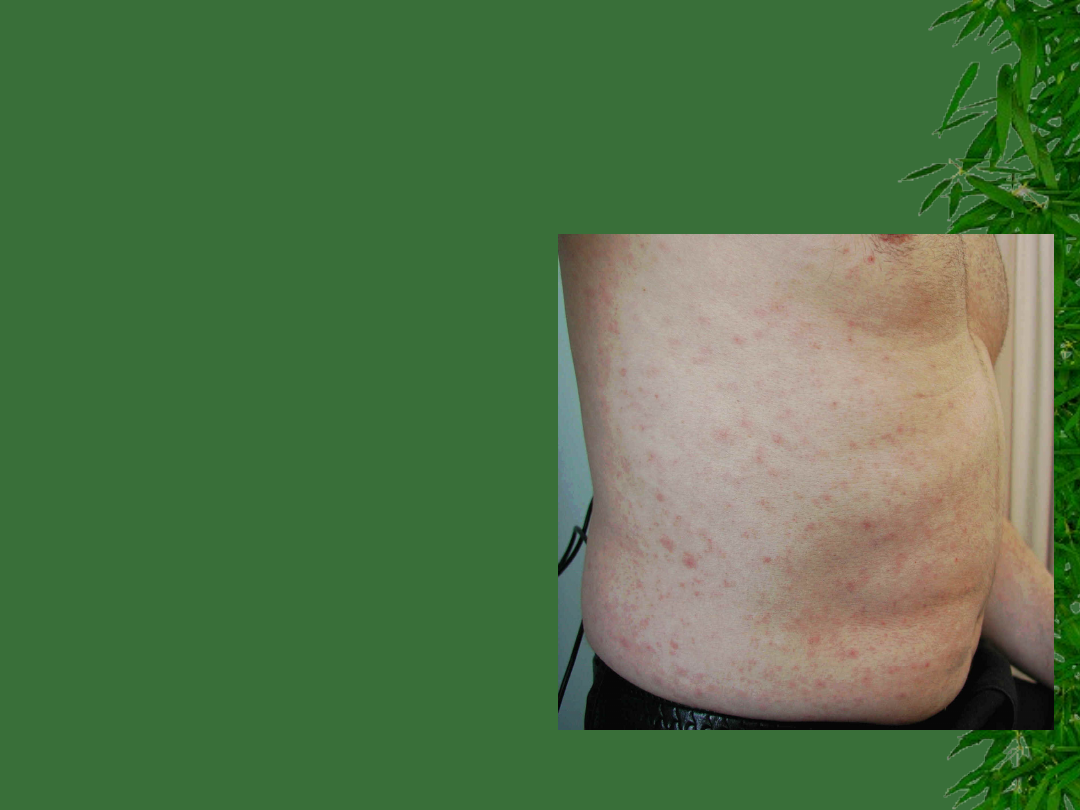
Działania niepożądane
5% pacjentów
prezentuje reakcje
nadwrażliwości
Wysypka – najczęściej
spotykana reakcja, w
50% nawrotowa
Ampicylina – wysypka
pojawia się u 50-100%
of patients z
mononukleozą
Działania niepożądane
Anafilaksja – 1/10000
–
Obrzęk naczynioruchowy,
duszności, anafilaksja
–
10% śmiertelności
–
Występuje nawet po
negatywnych testach
skórnych
–
W przypadku reakcji
nadwrażliwości
przeciwwskazane są
wszystkie B-laktamy.

Naturalne Penicyliny
PCN G (iv/im)
PCN V (po)
Działają na
–
Strep., peptostreptococcus, B anthracis, Actinomycosis,
Corynebacterium, Listeria, Neisseria & Treponema.
Stosowane w leczeniu powszechnych infekcji

Penicyliny
izoksazolilowe
Oporne na działanie beta laktamaz
Stosowane w leczeniu infekcji S. aureus.
Metycylina jest stosowana rzadko z
powodu toksyczności
Dikloksacylina – najwyższe stężenia po
podaniu doustnym
Nafcylina – lek podawany paraenteralnie

Aminopenicyliny
Ampicylina
Ampiccylina/sulbaktam (Unasyn)
Amokscylina
Amokscylina/kwas klawulanowy (Augmentin)
Sulbaktam i kwas klawulanowy zwiększają
aktywność przeciw bakteriom produkującym B-
laktamazy
Spektrum jest rozszerzone
–
Gram ujemne: E. coli, Proteus, Salmonella, Haemophilus,
M. catarrhalis, Klebsiella, Neisseria, Enterobacter,
Bactoroides.
Leki stosowane jako pierwszego rzutu w leczeniu
zapaleń ucha oraz zatok

Penicyliny przeciw Ps.
aeruginosa
Karboksypenicyliny
–
Ticarcillin
–
Ticarcillin/kwas klawulanowy (Timentin)
Ureidopenicyliny
–
Piperacillin, Mezlocillin.
–
Piperacillin/tazobaktam (Tazocin)
Tazobactam (inhibitor B-laktamaz)
Aktywne wobec Pseudomonas, E. coli, klebsiella,
enterobacter, serratia and B. fragilis.
Niższa aktywność wobec Gram (+)
W leczeniu poważnych infekcji łączone z
aminoglikozydami

Cefalosporyny
Półsyntetyczne B-laktamy
pochodne kwasu 7-
aminocefalosporanowego
Generalnie bardziej oporne
niż penicyliny na B-
laktamazy.
Cefalosporyny
Działania niepożądane
–
W 5-10% krzyżowe reakcje
nadwrażliwości z
penicylinami
–
Szersze spektrum
powoduje, że łatwiej
dochodzi do infekcji
oportunistycznych
(candidiasis, C. difficile
colitis).

Pierwsza generacja
Cefazolina (Ancef), Cefaleksyna
(Keflex)
Spektrum: Ziarniaki Gram (+), (Strep,
S. aureus), E. coli, Proteus, Klebsiella.
Zastosowanie: infekcje S. aureus,
profilaktyka chirurgiczna

Druga generacja
Cefuroksym (Zinnat, Zinacef)
Zwiększona skuteczność wobec H. influ,
enterobacter, Neisseria, proteus, E. coli,
klebsiella, M. catarrhalis, beztlenowce i B.
fragilis.
Względem S. aureus nieco mniej
skuteczne niż I generacja
Trzecia generacja
Spektrum: gram (-) > gram
(+)
Ceftriakson (Rocephin),
Cefotaksym
–
Leczenie zapalenia opon
m/r
–
Ceftriakson używany jest w
leczeniu wieloopornych Str.
pneu w połączeniu z
wankomycyną
Ceftazydym jest aktywny
wobec Pseudomonas

Czwarta generacja
Cefepim (IV)
Działa wobec Strep, Staph, tlenowe
gram (-)(enterobacter, e. coli,
klebsiella, proteus and
pseudomonas).

Karbapenemy
Imipenem-Cilastyna ( Primaxin; IV)
Cilastyna – inhibitor dehydropeptydazy,
hamuje rozkładanie w nerkach
Najszersze spektrum z B-laktamów
–
Staph (bez MRSA), Strep (także oporne), Neisseria,
Haemophilus, Proteus, Pseudomonas, Klebsiella,
Bacteroides, anaerobes (excluding C. dif)
.
Toksyczność:
–
Krzyżowe reakcje alergiczne z innymi
penicylinami.
–
W wyniku podawania imipenemu obserwowano
drgawki
.
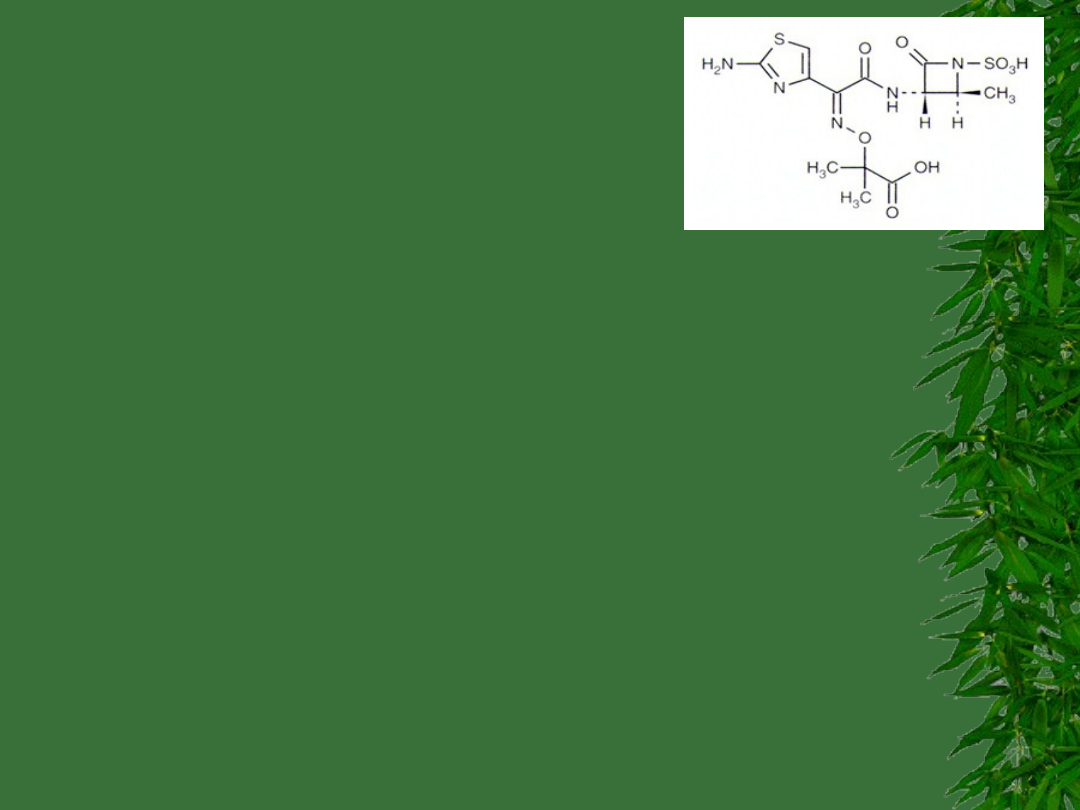
Monobaktamy
Aztreonam (Azactam; IM/IV)
Oporne na B-laktamazy
Wąskie spektrum
–
Tlenowe pałki Gram (-) (H. flu, N. gonorrhea
(penicillinase producers), E. coli, Klebsiella, Proteus,
Pseudomonas).
–
Nie działają na Gram (+) i beztlenowce

Wankomycyna
Streptomyces orientalis.
Hamuje biosyntezę ściany – blokuje wiązanie
transpeptydazy z fosfolipidami co hamuje
sieciowanie peptydoglikanów w ścianie komórki
bakterii
Działa na bakterie gram (+), wysokooporne Strep.
pneumo, Clostridia, Enterococcus, Staph. epi i
MRSA.
Wykazuje synergię z aminoglikozydami

Wankomycyna
Działania niepożądane
–
Gorączka, dreszcze, zapalenie żył,
zaczerwienienia skóry
Należy podawać wolno oraz stosować
profilaktycznie antyhistaminiki
–
Ototoksyczność
Wydalane przez nerki (90-100% filtracja
kłębkowa)
–
T1/2 - 6-10 godzin

B/ związki blokujące
biosyntezę białek

Związki blokujące
biosyntezę białek
Punktem uchwytu są
bakteryjne rybosomy
Bakterie – 70S (50S/30S)
Ssaki – 80S (60S/40S)
–
W wysokich stężeniach
mogą działać na rybosomy
człowieka
Przyłączające się do
50S
–
Makrolidy,
–
Klindamycyna,
–
Chloramfenikol,
–
Streptograminy.
Przyłączające się do
30S
–
Aminoglikozydy,
–
Tetracykliny
Mupirocyna

Makrolidy
Erytromycyna
Klaritromycyna
Azitromycyna
Produkowane przez -
Streptomyces erythreus.
Blokują jednostkę 50S
rybosomów
–
Miejsce wiązania jest zbliżone
do miejsca wiązania
linkozamidów i
chloramfenikolu

Makrolidy
Spektrum przeciwbakteryjne:
–
Erytromycyna:
Gram (+): Staph, Strep., Bordetella, Treponema,
Corynebacteria.
Atypowe: Mycoplasma, Ureaplasma, Chlamydia
–
Klarytromycyna:
Podobne do erytromycyny.
Wyższa aktywność przeciw gram (-) (H. flu, Moraxella) i
atypowych
–
Azitromycyna:
Obniżona aktywność przeciw ziarniakom Gram (+)
Dobra aktywność przeciw H. flu and M. cat.

Makrolidy
Działania niepożądane
–
10-15% przedwcześnie przerywa leczenie z
powodu nasilonych nudności i wymiotów
–
Żółtaczka
–
Ototoksyczność (wysokie dawki)
Interakcje
–
Mogą hamować metabolizm innych związków
przekształcanych przez enzymy p450 i
powodować wzrost ich stężenia we krwi
Teofilina, pochodne kumaryny, astemizol,
karbamazepina, cyclosporyna, digoksyna, terfenadyna

Linkozamidy
Klindamycyna (Dalacin)
Linkomycyna
Nieodwracalnie blokuje
podjednostkę 50S rybosomów
Spektrum:
–
Strep species, Staph, B. fragilis,
beztlenowce
–
Nie działa na Clostridium difficile.
Klindamycyna
Stosowana w leczeniu infekcji
tkanek miękkich szyi,
przewlekłych zakażeń gardła i
migdałków, ropni
okołozębowych, w profilaktyce
chirurgicznej zakażonych ran
Nie należy łączyć z lekami o
tym samym punkcie uchwytu
(np. chloramfenikol)

Działania niepożądane
linkozamidów
Rzekomobłoniaste zapalenia
jelita grubego – klindamycyna >
cefalosporyny (Ceftin) >
aminopenicyliny
–
Bóle brzucha, gorączka, leukocytoza,
krew w stolcu…
–
Biegunka pojawia się zwykle w 4-9
dniu leczenia
–
Wyleczenie następuje zwykle po 14
dniach od odstawienia antybiotyków
–
Metronidazol (PO or IV).
–
Infekcje o ciężkim przebiegu
powinny być leczone Wankomycyną

Aminoglikozydy
Neomycyna
,
Gentamicyna
,
Tobramycyna
,
Amikacin
Wiążą podjednostkę 30S.
Działają jedynie na bakterie tlenowe ponieważ
transport dokomórkowy aminoglikozydów jest
zależny od obecności tlenu
Obserwuje się synergię z lekami hamującymi
syntezę ściany komórkowej (łatwiejsza
przenikalność)
Podania pozajelitowe

Aminoglikozydy
Spektrum
–
Gram (-): Pseudomonas, Proteus, Serratia,
E. coli, Klebsiella
–
Neomycin
S. aureus and Proteus
Pseudomonas and Strep są oporne
Oporność – zmniejszony wychwyt,
obniżenie wiązania, enzymy

Aminoglikozydy
Działania niepożądane:
–
Ototoksyczność – związana z
wysokim stężeniem wynikającym z
przewlekłej terapii, szczególnie w
połączeniu z diuretykami
pętlowymi, wankomycyną i
cisplatyną
–
Nefrotoksyczność
Uszkodzenie kanalika proksymalnego

Antagoniści kwasu
foliowego
Kwas foliowy jest niezbędny bakteriom
do prawidłowego funkcjonowania oraz
podziałów
Analogi kwasu PABA (p-
aminobenzoespwego)
–
Substrates for dihydropteroate synthetase.
–
Sulfonamidy
Sulfametoksazol
Inhibitor reduktazy dihydrofolianów
–
Hamuje tworzenie tetrahydrofolianów
–
Trimetoprim

Zastosowanie kliniczne
Spektrum
–
H. flu, Strep. pneumo, Neisseria species, S.
aureus, i Pneumocystis carinii
ko-trimoksazol (trimetoprim +
sulfametoksazol
)
–
MRSA, infekcje dróg moczowych

Działania niepożądane
Skórne: od wysypki poprzez
fotodermatozy do zespołu
Stevensa-Johnsona
Hematologiczne: anemia
hemolityczna, (pacjenci z
niedoborem G6PDH),
neutropenia i trombocytopenia
(do 80% pacjentów zakażonych
HIV)
Interakcje: warfaryna, fenytoin,
NLPZ

Chemioterapeutyki
Fluorochinolony
Metronidazol

Fluorochinolony
Ciprofloksacyna (Ciprobay),
Ofloksacyna; Lewofloksacyna
(Levaquin)
Syntetyczne pochodne kwasu
nalidyksowego
Hamują topoizomerazę II (gyraza) oraz
topoizomerazę IV
Szeroka dystrybucja w organizmie –
płyn m/r, ślina, koości, chrząstki

Fluorochinolony – DZ.N.
Bóle głowy, zawroty głowy, mdłości, uczucie „pustki
w głowie”
Ograniczone zastosowanie w ciąży, karmiących
matek, i dzieci
Interakcje: mogą zwiększać poziom teofiliny,
warfaryny, cykolsporyny
Wchłanianie obniża się przy stosowaniu łącznym z
jonami dwuwartościowymi
Bóle stawów - 1%.

Fluorochinolony u dzieci
Badanie na zwierzętach
wykazały uszkodzenia
stawów i chrząstki
stawowej

Metronidazol
Po wchłonięciu do komórki ulega redukcji
do toksycznych związków uszkadzających
komórkę bakterii
Dystrybucja: wszystkich płynów
ustrojowych
Spektrum: beztlenowce i niektóre
pierwotniaki, C. difficile
Powoduje reakcję disulfiramową
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
Wyszukiwarka
Podobne podstrony:
RK mgr W1sn
Seminaria mgr II
Tekst i dyskurs mgr
Przymus bezpośredni mgr
mgr cw 2 symulacja zmian stanu zasobów 2010
B Prezentacja na obrone mgr
bioderko mgr id 86802 Nieznany
Powszechna Deklaracja Praw Czlowieka ma 59 lat, Dokumenty praca mgr
psych.mgr.1, WAT, semestr VI, Psychologia
opis streszczenie mgr, licencjat, do licencjatu
ZASADY DYDAKTYCZNE, Dokumenty-do mgr
PSYCHOLOGIA EGZAMIN[1], MGR, psychologia
sciaga farma cd, fizjo mgr I rok osw, farmakologia wyklady zasadowski
Zmiany w podstawie programowej w zakresie edukcji matematycznej, Wczesna edukacja, Materiały do prac
pyt mgr zim zj, Systemy Zarządzania Jakością
więcej podobnych podstron