
Rodzaje włókien mięśniowych
• Miocyty czerwone (Typ I) w mięśniach
powolnych – kurczą się wolno, nie męczą się,
bogato unaczynione, związane z silnymi, długo
trwającymi ruchami (czas trwania skurczu
ok.100ms)
• Miocyty białe (Typ II B) w mięśniach szybkich –
szybko się kurczą i łatwo się męczą, słabo
unaczynione, związane z dokładnymi i
precyzyjnymi ruchami (czas trwania skurczu
ok.7,5ms)
• Typ II A posiadają cechy charakterystyczne
miocytów białych i czerwonych

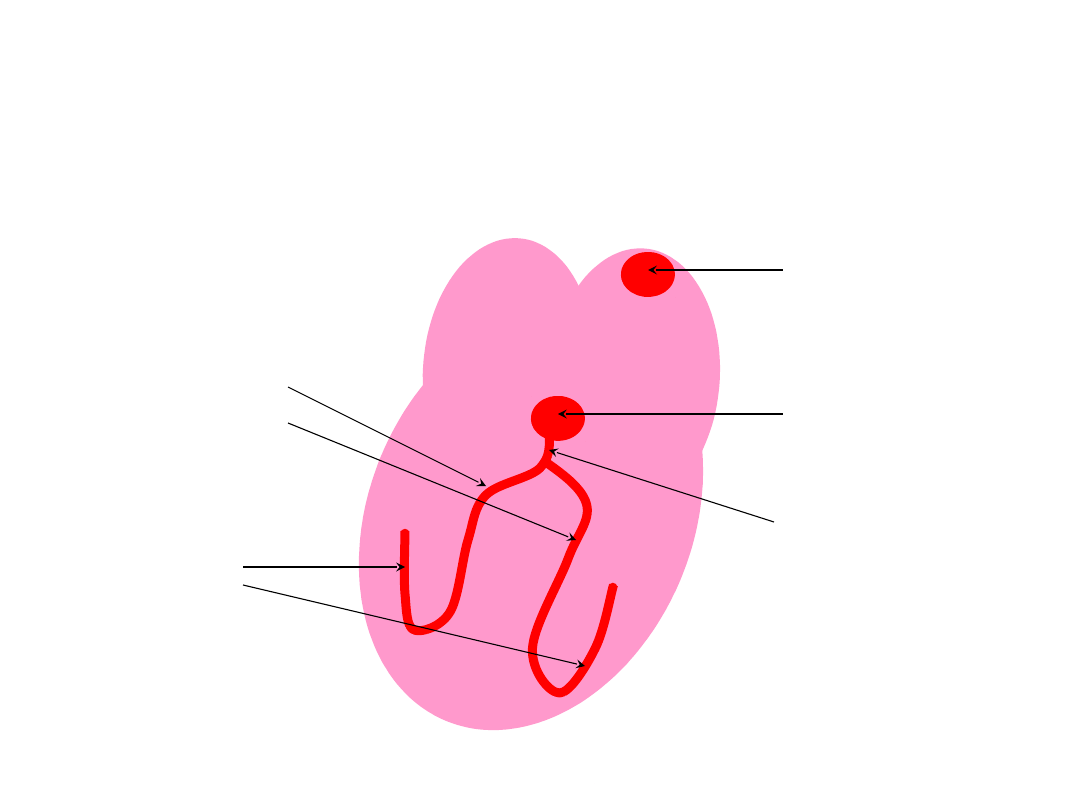
Sarkomer – najmniejsza czynnościowa
jednostka miofibryli zawarta między dwoma
liniami Z
(wyst. w połowie długości odcinków jasnych)
Białko
miozyna
(grube wł.) leżą w centrum
sarkomeru i tworzą ciemny odcinek
anizotropowy
Białko
aktyna
(cienkie wł.) przyczepione
jednym końcem do linii Z ograniczających
sarkomer. Aktyna na pow.
Białko
tropomiozyna i troponina
– zapobiegają
łączeniu się aktyny z poprzecznymi mostkami
miozyny w stanie spoczynku

Mięsień sercowy
• Zbudowany z miocytów, natomiast
komórki są cieńsze niż w m. szk.
• Jądra komórek umieszczone centralne
podobnie jak w m. gł.
• Więcej mitochondriów a miocyty posiadają
wstawki
• Bodźce wywołujące skurcz nie pochodzą z
ukł nerwowego lecz z komórek
mięśniowych serca (bodźcotwórcze czyli
rozrusznikowe)

Cykl pracy serca
skurcz izowolumetryczny
(napinanie)
0,05 s
skurcz izotoniczny (wyrzut)
0,25 s
rozkurcz izowolumetryczny (rozluźnienie)
0,10 s
rozkurcz izotoniczny (wypełnianie) 0,40 s
faza rozkurczu
(0,5 s)
faza skurczu (0,3
s)
czas trwania 0,8 s (72 skurcze na minutę)
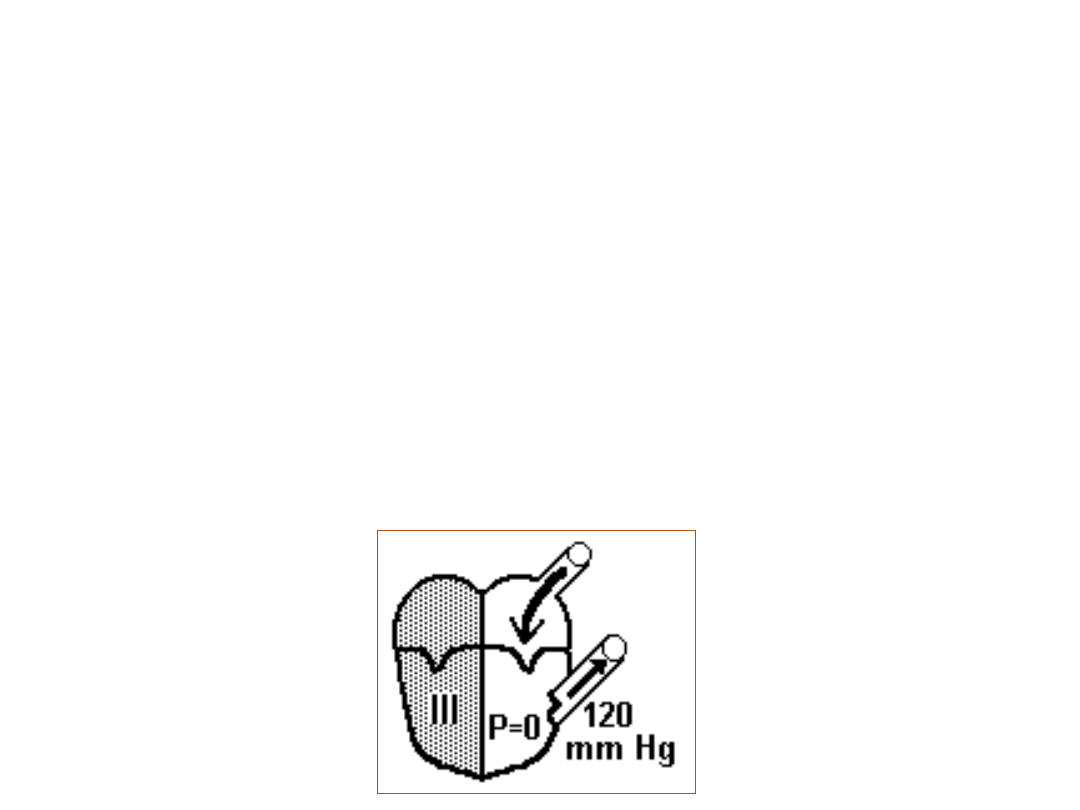
ROZKURCZ IZOWOLUMETRYCZNY (ROZLUŹNIENIE)
• stan bezpośrednio po skurczu
• następuje rozprężenie mięśnia sercowego
• komory są opróżnione z krwi (P = 0 mm Hg)
• zastawki przedsionkowo-komorowe i półksiężycowate są
zamknięte
• w aorcie panuje ciśnienie skurczowe (P = 120 mm Hg)
• do przedsionków biernie wlewa się krew z powrotu żylnego
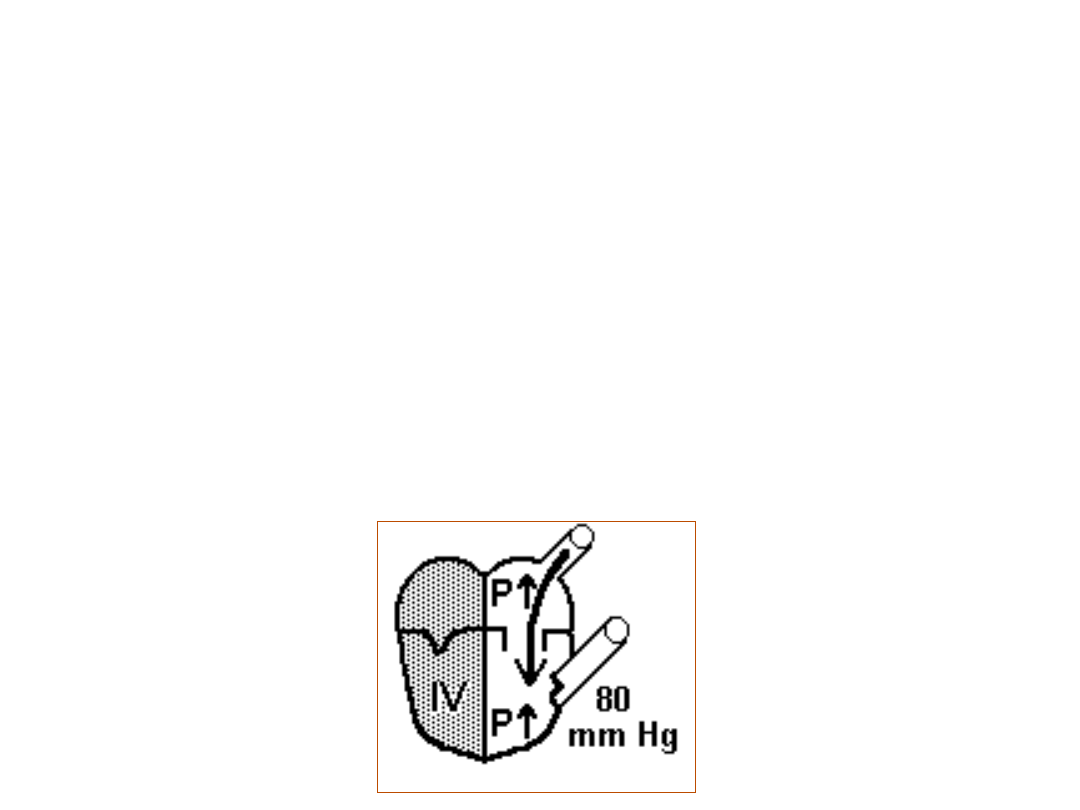
ROZKURCZ IZOTONICZNY (WYPEŁNIANIE)
• następuje otwarcie zastawki przedsionkowo-komorowej i
wypełnianie jam serca krwią
• w przedsionkach i komorach rośnie ciśnienie
• w aorcie ciśnienie zmniejsza się do wartości rozkurczowej (P = 80
mm Hg)
• pod koniec fazy następuje skurcz przedsionków dopełniający
komory
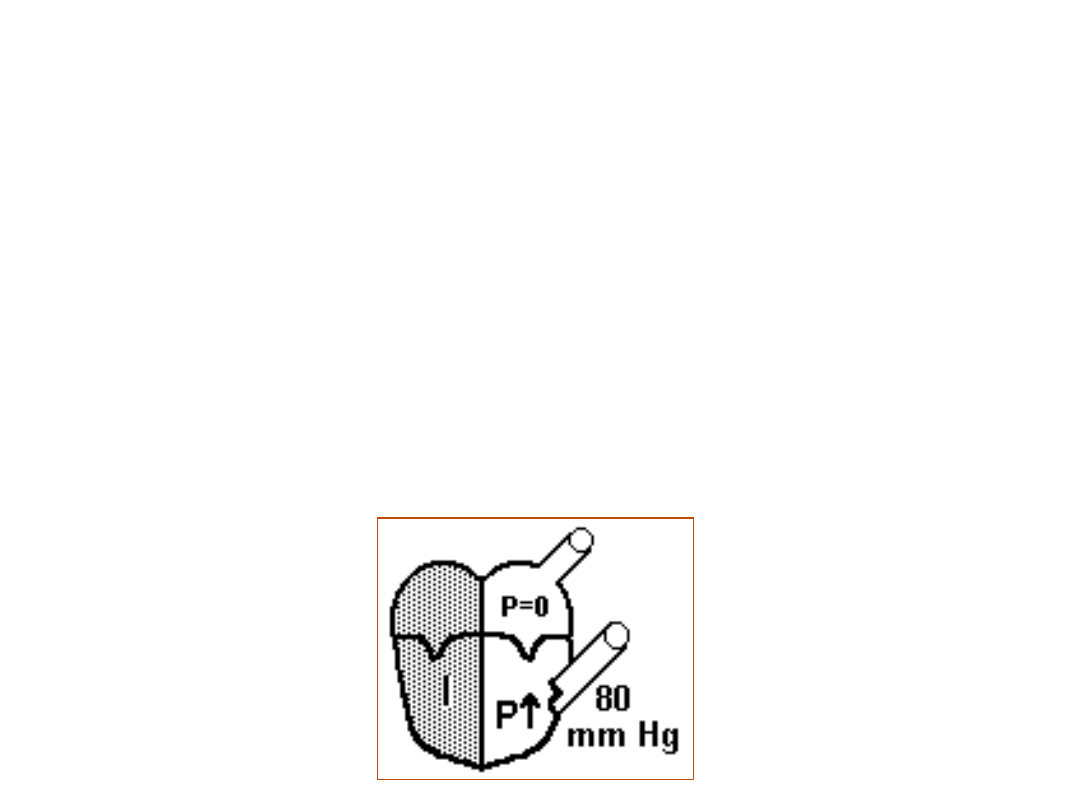
SKURCZ IZOWOLUMETRYCZNY (NAPINANIE)
• zastawki przedsionkowo-komorowe i półksiężycowate są
zamknięte
• w przedsionkach P = 0 mm Hg
• w aorcie panuje ciśnienie rozkurczowe (P = 80 mm Hg)
• następuje skurcz włókien mięśnia sercowego (napinanie serca,
skurcz izometryczny), co
prowadzi do wzrostu ciśnienia krwi wypełniającej komory
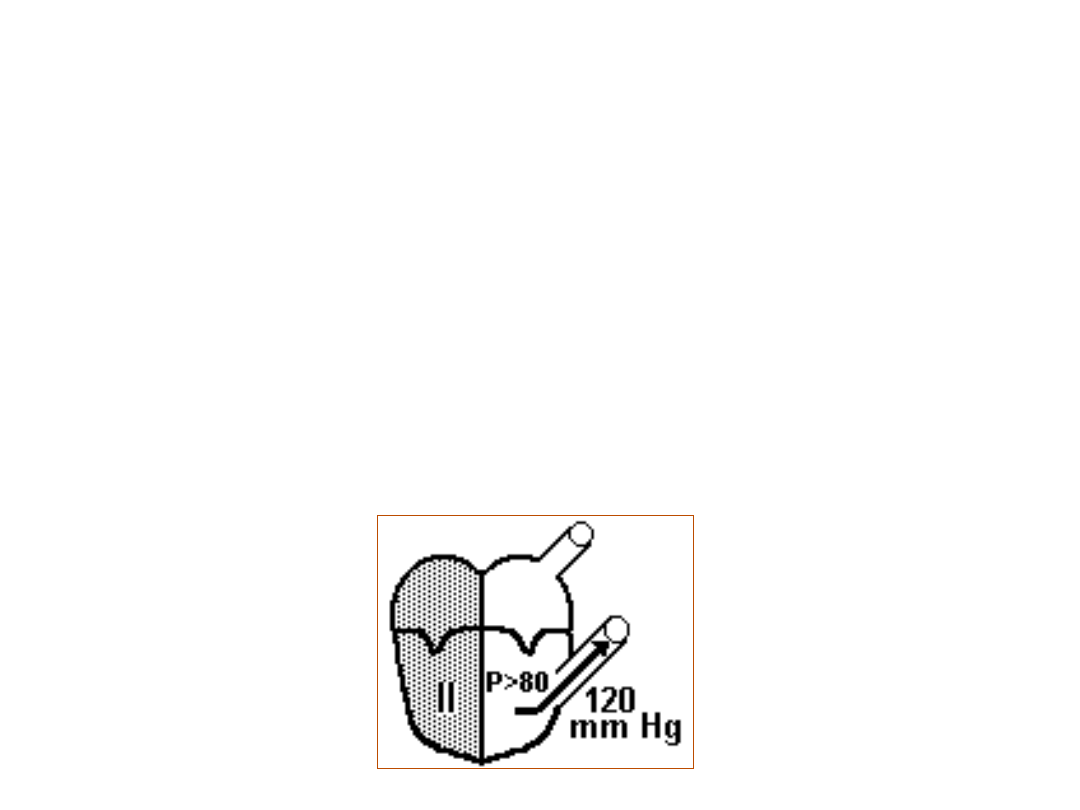
SKURCZ IZOTONICZNY (WYRZUT)
• ciśnienie krwi w komorze zaczyna przekraczać ciśnienie
rozkurczowe na obwodzie (80 mm Hg)
• ta nieznaczna przewaga ciśnienia w komorze prowadzi do otwarcia
zastawek półksiężycowatych i wyrzutu krwi do aorty
• ponieważ serce kurczy się nadal (po otwarciu zastawek), a wąska
aorta stawia opór wyrzucanej fali krwi, to ciśnienie również nadal
wzrasta, dochodząc do 120 mmHg

Działanie histaminy na naczynia
krwionośne skóry
Histamina powstaje w skórze i błonie śluzowej
przewodu pokarmowego magazynowana jest
głównie w
ziarnistościach komórek tucznych
tkanki łącznej
oraz w
płytkach krwi
i
granulocytach zasadochłonnych
. Uwolniona z
komórek zwłaszcza podczas reakcji przeciwciał
z antygenami, a także podczas pracy mięśni
szkieletowych i gruczołów przewodu
pokarmowego, silnie
rozszerza
naczynia
mikrokrążenia i zwiększa przepuszczalność
ścian w naczyniach włosowatych. Wymaga to
połączenia się z receptorem histaminy H1 a w
niektórych narządach również z H2.

W małych stężeniach histamina poprawia
ukrwienie czynnych narządów .W
większych stężeniach , głównie w stanach
patologicznych, jak np. alergia, anafilaksja,
oparzenia, niektóre postacie wstrząsu,
histamina osłabia mięsień sercowy, a
zwłaszcza rozszerza naczynia
mikrokrążenia, że gromadzi się w nich zbyt
duża ilość krwi. Wskutek tego ciśnienie
tętnicze mocno się obniża i nie wystarcza
już do należytego ukrwienia ważnych
narządów, a zwłaszcza mózgu.
Podobnie do histaminy działają kininy.

Układ Przewodzący Serca
1. Węzeł zatokowo-przedsionkowy
–
rozrusznik serca (u człowieka znajduje się
u ujścia żyły głównej górnej do przedsionka
prawego, generuje impulsy z częstością
90-120 impulsów/min, szybkość
przewodzenia 0,05 m/s)
2. Droga międzyprzedsionkowa (pęczek
Bachmanna)
– wyspecjalizowane włókna
mięśniowe biegnące od rozrusznika serca
do lewego przedsionka – warunkuje prawie
jednoczesne pobudzenie i skurcz
przedsionków, szyb. przewodzenia 0,3-
0,5m/s
3. Droga międzywęzłowa
(pęczki: przedni,
tylny, środkowy), szybkość przewodzenia
1,0 m/s

4.
Węzeł przedsionkowo-komorowy
–
znajduje się w prawej części przegrody
międzyprzedsionkowej w pobliżu zastawki
trójdzielnej , szybkość przewodzenia 0,02-
0,05 m/s
5.
Pęczek Hisa
–
przedłużenie węzła
przedsionkowo- komorowego,
umiejscowiony po prawej stronie przegrody
międzykomorowej, dzieli się na 2 odnogi :
prawa i lewa, szybkość przewodzenia
potencjału czynnościowego 2,0-4,0 m/s
6.
Włókna przewodzące Purkiniego
odchodzą od odnóg pęczka Hisa
dochodząc do mięśni brodawkowatych i
mięśniówki komór serca, szybkość
przewodzenia <1,0 m/s
AUTOMATYZM SERCA
LEWA
PRAWA
Węzeł zatokowo-
przedsionkowy
Węzeł
przedsionkowo-
komorowy
Pęczek
przedsionkowo-
komorowy
Odnogi
pęczka
Włókna
Purkinjego

Regulacja pracy serca
Regulacja nerwowa
• ośrodki zwiększające pracę serca (współczulne) – rogi boczne
rdzenia kręgowego w segmentach rdzeniowych C8 –Th2 (tzw.
drugorzędowy ośrodek sercowy) - pobudzają serce przy:
- emocjach i wysiłku fizycznym
- spadku ciśnienia tętniczego sygnalizowanego przez barorecetory
- spadku pO
2
i pH, wzroście pCO
2
- pobudzenie chemoreceptorów
• ośrodki zmniejszające pracę serca (przywspółczulne) – jądro
dwuznaczne nerwu błędnego w rdzeniu przedłużonym (zwolnienie
rytmu - bradykardia), jądro grzbietowe nerwu błędnego
(zmniejszenie kurczliwości i szybkości przewodzenia w sercu).
Nerw błędny tonicznie zmniejsza pracę serca działając poprzez ujemny wpływ:
- chronotropowy - zmniejszenie akcji serca
- inotropowy - zmniejszenie siły skurczu (objętości wyrzutowej)
- batmotropowy - zmniejszenie pobudliwości mięśnia sercowego
- dromotropowy - zmniejszenie szybkości przewodzenia w układzie bodźco-
przewodzącym
wagotomia (przecięcie nerwu błędnego) przyspiesza akcję serca
(tachykardia)

Regulacja pracy serca
Regulacja humoralna
- mediatory - ACh (-), NA (+)
- jony K
+
(-) właściwie postępująca depolaryzacja powodująca zaburzenia aż do
zatrzymania serca w rozkurczu
- jony Ca+2 (+) - przy wzroście stężenia zewnątrzkomórkowego
- jony Ni+2, Co+2, Mn+2, La+3 (-) - blokery kanałów wapniowych
- hormony - adrenalina (+), glukagon (+), tyroksyna (+), insulina (-)
- metyloksantyny (kofeina, eufilina, aminofilina) (+)
- adenozyna (-)
- niedokrwienie (brak glukozy i tlenu) jest czynnikiem
kardiodepresyjnym (powoduje
wytwarzanie polipeptydów przez niedotlenioną trzustkę -
polipeptydy te wydzielane podczas wstrząsu pogłębiają jego
przebieg zmniejszając pracę serca)
temperatura: wzrost temperatury (+), obniżenie temperatury (-)

Serce unerwione jest przez:
- pozazwojowe włókna współczulne -
pochodzące ze zwojów gwiaździstych i
zwojów szyjnych (mediator -
noradrenalina),
- przedzwojowe włókna
przywspółczulne - pochodzące z obu
pni nerwów błędnych (mediator -
acetylocholina).

Wpływ układu współczulnego na
czynność serca:
1. Zwiększenie częstości rytmu zatokowego
(dodatni efekt chronotropowy),
2. Zwiększenie szybkości przewodzenia, a w
przypadku istnienia bloku - usprawnienie
przewodzenia przedsionkowo-komorowego
(dodatni efekt dromotropowy),
3. Zwiększenie kurczliwości mięśnia sercowego
(dodatni efekt inotropowy),
4. W stanach patologicznych oraz w przypadku
bardzo silnego pobudzenia włókien
współczulnych -występowanie dodatkowych
pobudzeń przedsionkowych i komorowych aż
do arytmii komorowej i migotania komór
włącznie (działanie arytmogenne).

Wpływ układu przywspółczulnego na
czynność serca:
1. Zwolnienie lub całkowite zahamowanie
rytmu zatokowego a także rytmu węzła
przedsionkowo-komorowego (ujemne
działanie chronotropowe),
2. Zmniejszenie szybkości przewodzenia aż do
całkowitego bloku w strefie przedsionkowo-
węzłowej (ujemne działanie
dromotropowe),
3. Zmniejszenie kurczliwości aż do całkowitego
zniesienia skurczów w mięśniu przedsionków
bez wpływu na kurczliwość komór (ujemny
efekt inotropowy),
4. Nie ma wpływu na automatyzm komorowych
komórek przewodzących (Purkiniego).

Nerw X
jest nerwem mieszanym
(włókna czuciowe i ruchowe).
Podrażnienie jego receptorów w różnych
narządach organizmu powoduje
odruchowe oddziaływanie na czynność
serca.
1. Odruch Goltza
2. Odruch oczno - sercowy (Ashnera)
3. Odruch nurkowania

Adrenalina, Noradrenalina
- hormony rdzenia nadnerczy, chemiczne
mediatory pobudzeń współczulnych działają za
pośrednictwem receptorów α i β
1. Adrenalina (epinefryna) - wytwarzana
wyłącznie w rdzeniu , niewielkie ilości syntet.
są w mózgu,
2. Noradrenalina (norepinefryna) – występuje w
tkance nerwowej w rdzeniu nadnerczy we
włóknach współczulnych pozazwojowych i
ośrodk. ukł. nerwowego,
Wpływ adrenaliny i noradrenaliny
- zwiększenie siły i częstości skurczów
- zwiększenie pobudliwości m. sercowego,
wywołując skurcze dodatkowe a czasem
groźne arytmie sercowe .

Acetylocholina
- mediator w większości przywspółczulnych
zakończeń zazwojowych
Wpływ na czynność serca:
- polega głównie na hamowaniu rozrusznika w
węźle zatokowo- przedsionkowym, co
prowadzi do zwolnienia akcji serca oraz
hamowaniu przewodzenia potencjałów
czynnościowych z przedsionków do komór w
obrębie węzła przedsionkowo-komorowego

Mechanizmy regulacyjne w
układzie krążenia
• Regulacja objętości krwi krążącej
1. Nerwowa - baroreceptory tętnicze –
wolne zakończenia nerwowe w
zatokach szyjnych i łuku aorty –
wykrywają wzrost ciśn. tętniczego
2. Hormonalna – układ renina-
angiotensyna- aldosteron – główny
mechanizm regulujący stężenie
elektrolitów w organizmie

Tony serca
- zjawiska akustyczne związane z czynnością
serca, wysłuchiwane za pomocą
stetoskopów
Ton I (systoliczny)
- ton skurczowy „bum”
jest niski, nieco wydłużony i pojawia się na
początku skurczu komór. Częstotliwość I tonu - 25
do 45 Hz, czas trwania 0,15 s
Powstaje:
- w momencie zamknięcia zastawek
przedsionkowo-komorowych podczas
izowolumetrycznego skurczu komór i jest
wynikiem drgań ich płatków
- podczas drgań napinających się strun
ścięgnistych
- podczas drgania napinającego się m. sercowego
(komponenta mięśniowa I tonu)

Ton II (diastoliczny) -
ton rozkurczowy „tup”
jest krótki, wysoki, ostrzejszy i pojawia się po
zakończeniu skurczu komór.
Wywołany jest drganiem zamykających się
zastawek półksiężycowatych aorty i tętnicy
płucnej, natychmiast po rozluźnieniu się
mięśnia komór.
Częstotliwość tonu II 50 - 70 Hz, czas trwania 0,12
s
Odstęp pomiędzy zamknięciem zastawki aortalnej
i płucnej w czasie wdechu jest często na tyle
duży, że ton II może być rozdwojony
(rozdwojenie II tonu serca
fizjologiczne).
Ton III (często słyszalny u młodych ludzi) - jest
miękki i niski, pojawia się po upływie około
jednej trzeciej części czasu trwania rozkurczu
Spowodowany prawdopodobnie drganiem
ścian komór szybko wypełniających się krwią
na początku rozkurczu. Czas trwania 0,1 s
Ton IV (rzadko słyszalny) - pojawia się
bezpośrednio przed tonem pierwszym, wtedy
gdy ciśnienie w przedsionkach jest wysokie
lub ściany komory są sztywne z powodu ich
przerostu.
Wywołany wypełnieniem się komór podczas
skurczu przedsionków.


Mechanika oddychania
1. Wdech – jest aktem czynnym
- skurcz mięśni wdechowych zwiększa
objętość klatki piersiowej
- ciśnienie w jamie opłucnej obniża się
do ok.- 0,8kPa (-6 mm Hg)
- ciśnienie w drogach oddech jest
nieznacznie ujemne
- powietrze zassane jest do płuc
2. Wydech – jest aktem biernym
- ciśnienie w drogach oddechowych
staje się nieznacznie dodatnie
- powietrze wypływa z płuc

Całkowita pojemność płuc (TLC) – obj.
powietrza w płucach na szczycie max
wdechu. TCL jest sumą czterech objętości
Pojemność życiowa (VC) – max objętość
wydychanego powietrza po max wdechu
Pojemność wdechowa (IC) – suma obj.
oddechowej (VT)i wdechowej objętości
zapasowej (IRV); największa ilość
powietrza, która może być zaaspirowana do
płuc z pozycji spokojnego wydechu
Czynnościowa pojemność zalegająca
(FRC) – obj. powietrza znajdującego się w
płucach po zakończeniu spokojnego
wydechu; FRC pełni funkcję buforu
gazowego zapobiegając gwałtownym
zmianom składu powietrza
pęcherzykowego

Objętość oddechowa (VT) – jest równa
objętości powietrza wdychanego lub
wydychanego podczas pojedynczego cyklu
oddechowego (0,5l u czł)
Wdechowa objętość zapasowa (IRV) – max
objętość, o którą zwiększyć się może
pojemność płuc z pozycji spokojnego wdechu
(0,3l u czł)
Wydechowa objętość zapasowa (ERV) –
objętość , o którą może zmniejszyć się
pojemność płuc po wykonaniu natężonego
wydechu z pozycji spokojnego wydechu (1,3
l u czł)
Objętość zalegająca (RV) – obj., która
pozostaje w płucach po wykonaniu
maksymalnie głębokiego wydechu (1,2l u
czł)

REGULACJA
ODDYCHANIA
REGULACJA
ODDYCHANIA
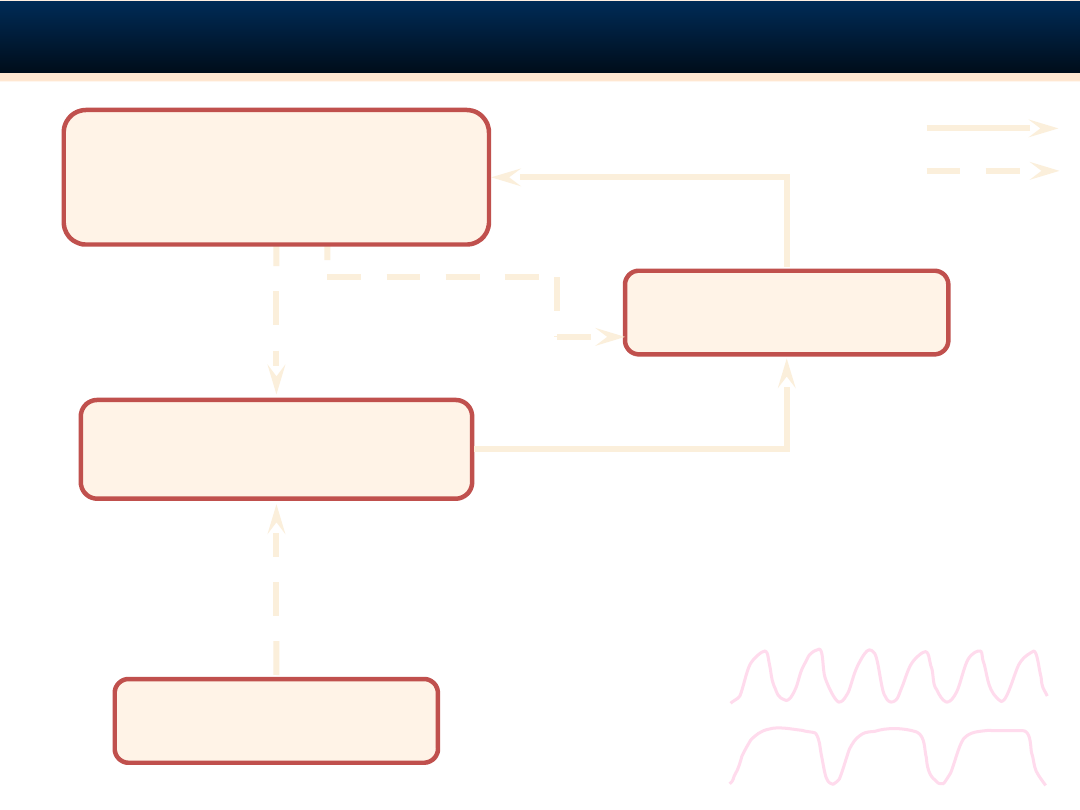
REGULACJA ODDYCHANIA. CYKL ODDECHOWY
REGULACJA ODDYCHANIA. CYKL ODDECHOWY
Rytmiczne ruchy oddechowe zależą od struktur w obrębie
rdzenia przedłużonego i mostu. Przerwanie łączności
miedzy rdzeniem przedłużonym a rdzeniem kręgowym w
jego górnych segmentach szyjnych
znosi czynność
oddechową
W rdzeniu przedłużonym położony jest tak zwany
ośrodek oddechowy, gdzie znajdują się neurony
wdechowe (neurony I) i wydechowe (neurony E). Neurony
te są pobudzane naprzemiennie, dzięki czemu kolejno
następuje wdech i wydech
Ośrodek oddechowy rdzenia przedłużonego znajduje się
pod wpływem wyżej położonych struktur mózgowych
kora, układ limbiczny), modyfikujących w pewnych
sytuacjach (np. ból, strach) wzorzec oddechowy

• Grupa grzbietowa (DRG) – neurony
wdechowe (I):
- I
α
– nie otrzymują informacji z SAR i
innych neuronów oddechowych
- I
β
– otrzymują informację z SAR i innych
neuronów oddechowych
- P – otrzymują informację tylko z SAR
• Grupa brzuszna (VRG) – wdechowe (I) i
wydechowe (E) o różnych właściwościach
• Ośrodek apneustyczny (APC) (dolna
część mostu
• Ośrodek pneumotaksyczny (PNC) –
hamuje wdech
REGULACJA ODDYCHANIA. CYKL ODDECHOWY
REGULACJA ODDYCHANIA. CYKL ODDECHOWY
PNC
APC
VRG
DRG
Ośrodek oddechowy
rdzenia
przedłużonego
NEURONY ODDECHOWE MOSTU
NEURONY ODDECHOWE MOSTU
normalny wzorzec
oddechowy
oddychanie
apneustyczne
Ośrodek apneutyczny
(część kaudalna mostu)
Neurony
oddechowe opuszki
n
.
X
Mechanoreceptory
tkanki płucnej
Ośrodek
pneumotaksyczny
(część rostralna mostu)
pobudzeni
e
hamowani
e

• Pomijając okres bezpośrednio po urodzeniu, o
rytmogenezie
oddychania
decyduje
sieć
neuronalna
zlokalizowana
w
obrębie
kompleksu Boetzingera i pre-Boetzingera –
ośrodkowy generator wzorca oddechowego
• Pozostaje
on
pod
wpływem
napędu
zewnętrznego pochodzącego z:
1. Chemoreceptorów
2. Tworu siatkowatego pobudzającego
(RAS)
RYTMOGENEZA
RYTMOGENEZA

RYTMOGENEZA
RYTMOGENEZA
W sieci przeważają synapsy hamujące
GABA-ergiczne
i
glicynergiczne.
Synapsy po-budzające mają charakter
glutaminergiczny.
Czynniki modulujące transmisję w
sieci:
HAMUJĄCE:
- opioidy (r. mi)
- adenozyna (r.
A
1
)
- NA (receptor
α
2
)
POBUDZAJĄCE:
- SP
(r. NK
1
)
- tyreoliberyna
- serotonina
(r. 5HT
2
)

REGULACJA CZYNNOŚCI OŚRODKA ODDECHOWEGO
REGULACJA CZYNNOŚCI OŚRODKA ODDECHOWEGO
Wzrost P
CO
2
, zwiększenie stężenia jonów
H
+
,
spadek P
O
2
we krwi tętniczej podwyższa
poziom aktywności ośrodka oddechowego.
Wpływ zmian w składzie chemicznym krwi na
wentylację odbywa się za pośrednictwem
:
-
chemoreceptorów
obwodowych
w
kłębkach
szyjnych
i
aortalnych
.
Chemoreceptory
obwodowe
są
najwyższej
wrażliwości
czujnikami prężności tlenu rozpuszczonego we krwi, a nie jego
objętości zależnej od hemoglobiny
-
neuronów w rdzeniu przedłużonym,
wraż-liwych na zmiany składu krwi
.
Najsilniejszym bodźcem dla tej grupy chemoreceptorów jest
wzrost prężności dwutlenku węgla oraz spadek pH krwi

Bezdech hipokapniczny
-
zatrzymanie aktywności neuro-
nów
wdechowych
przy
niezahamo-wanej
aktywności
neuronów
wy-dechowych.
Występuje
w
warun-kach
hipokapni i zahamowania RAS,
nie
występuje
u
ludzi
czuwających.
CHEMORECEPTORY OŚRODKOWE
CHEMORECEPTORY OŚRODKOWE
WZROST CO
2
DYFUZJA PRZEZ
BBB
WZROST STĘŻENIA
H
+
CHEMORECEPTORY OŚRODKOWE
(chemowrażliwe neurony
kompleksu Boetzingera - receptor P2x
)
POBUDZENIE NEURONÓW WDECHOWYCH
KOMPLEKSU BOETZINGERA I PRE-
BOETZINGERA
ADENOZYNA
(receptor A
1
)
pobudzeni
e
hamowani
e

Czynniki wywołujące hemolizę
1. chemiczne – uszkadzają otoczkę i
strukturę krwinki przez rozpuszczenie ciał
tłuszczowych lub uszkodzenie białka (eter,
chloroform, kwasy zasady, mydła,
saponiny, lecytyna)
2. biologiczne – powodują hemolizę przez
uszkodzenie struktury krwinki (ciała
odpornościowe, toksyny bakteryjne, jady
niektórych gadów)
3. fizyczne – mechaniczne niszczenie otoczki
i struktury krwinki (energia elektr., UV,
zamrażanie i rozmrażanie, podgrzewanie)

Niedokrwistość hemolityczna
•W stanach skróconego przeżycia krwinek czerwonych dochodzi do
zmniejszenia ich liczby we krwi krążenia ogólnego, czyli do
niedokrwistości, która prowadzi do niedotlenienia tkanek.
HIPOKSJA – powoduje w nerkach zwiększoną syntezę erytropoetyny
EPA – pobudza w szpiku erytropoezę i w następstwie wyrównuje
ubytek masy erytrocytarnej, jeżeli zatem czas przeżycia krwinek nie
jest nadmiernie skrócony, zwiększona erytropoeza wyrównuje w
krótkim czasie ubytek erytrocytów. Jest to stan wyrównanej hemolizy.
•Jeżeli dystrybucja krwinek jest nadmierna i czas ich przeżycia nie
przekracza 15 dni, wówczas, nawet prawidłowy szpik kostny nie
potrafi wyrównać ubytku i powstaje niedokrwistość hemolityczna.
- jeżeli szpik kostny jest nieprawidłowy
- jeżeli nie otrzymuje w odpowiednim czasie żelaza i innych
substancji niezbędnych do erytropoezy
Mechanizm kompensacyjny
Zwiększony w niedokrwistości hemolitycznej poziom erytropoetyny
stymuluje erytropoezę. Zwiększa się liczba prekursorów krwinek
czerwonych i ilości szpiku czerwonego w kościach.
Oprócz zwiększonej proliferacj, skraca się także czas dojrzewania
poszczególnych form, powstają mikrocyty i zwiększona liczba
retikulocytów, które pojawiają się w zwiększonej liczbie na obwodzie.
Nasilona erytropoeza zwiększa zapotrzebowanie na żelazo i kwas foliowy.
Podczas przewlekłej hemolizy żelazo z rozpadających się erytrocytów
gromadzi się w tkankach.
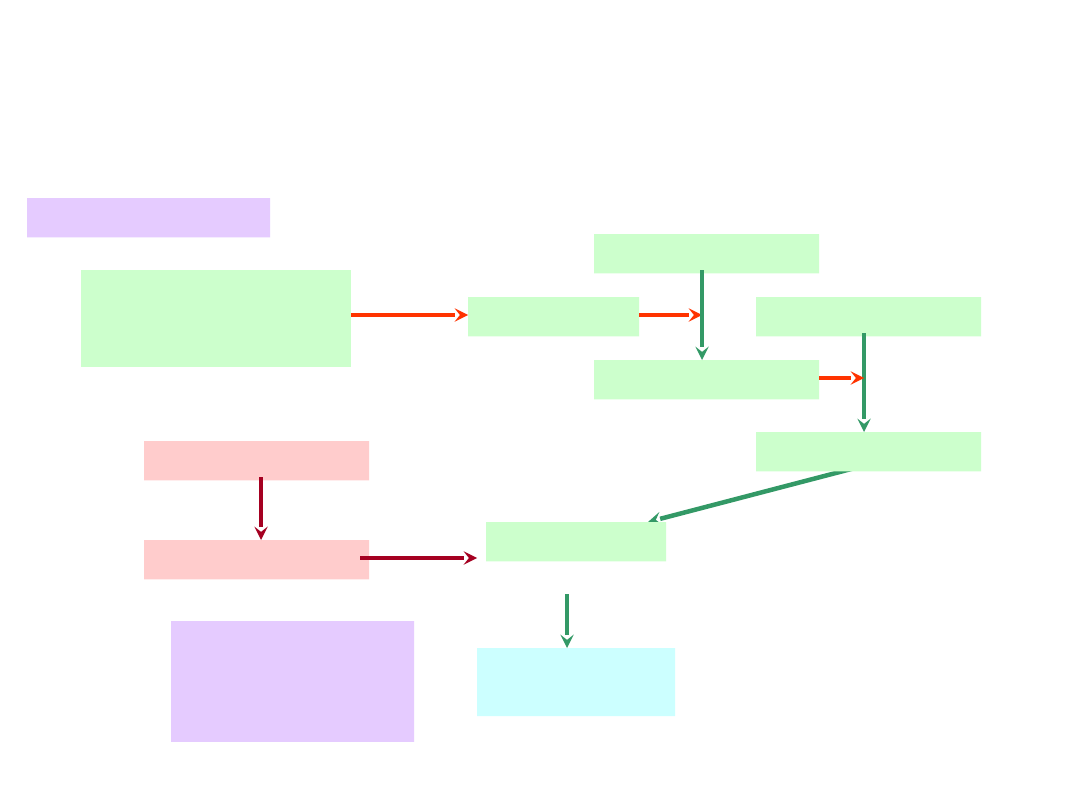
PROCES KRZEPNIĘCIA
KRWI
KOMPLEKS:
TROMBOPLASTYN
A + Ca
2+
+ VII
aktywacja
IX i X
PROTROMBINA
TROMBINA
SKRZEP
polim
eryza
cja
PLAZMINOGEN
PLAZMINA
liza
PRODUKTY
DEGRADACJI
FIBRYNOGEN
FIBRYNA
Ca
2+
, wit.
K
GOJENIE RANY
ZRANIENIE

Wrodzone zaburzenia krzepnięcia
Najczęstsze wrodzone zaburzenia krzepnięcia:
Hemofilia
Choroba von Willebranda
Hemofilia B
W Polsce występowanie hemofilii A i B łącznie oceniono na 1:16 000
ludności. Hemofilia A pojawia się 5-7 razy częściej niż hemofilia B.
Zarejestrowano 1712 chorych na hemofilię A i 276 chorych na hemofilię
B. Choroba von Willebranda występuje prawdopodobnie u ok. 400 000
Polaków.
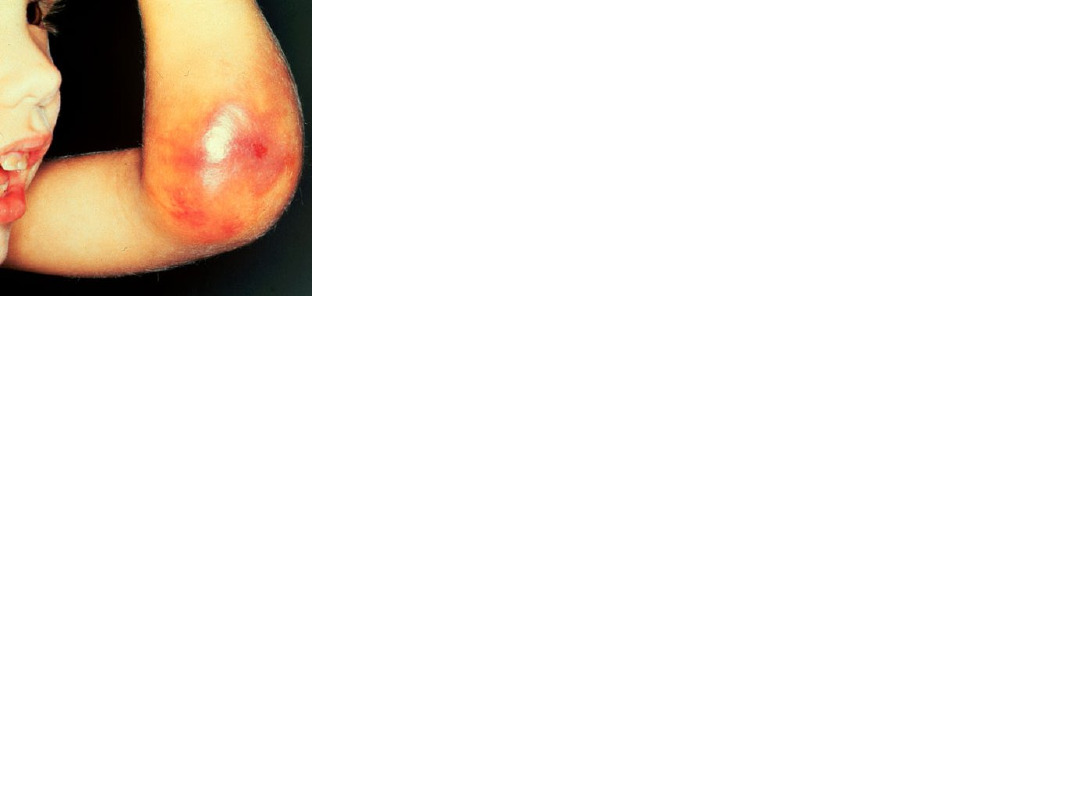
Hemofilia to wydłużony czas
krzepnięcia krwi
A- brak czynnika VIII
B- brak czynnika IX
C- brak czynnika XI
Choroba von Willebranda

Czynniki regulujące erytropoezę
1. Erytropoetyna – glikoproteina o
znacznej zawartości kwasu
sialowego, wytwarzana w
nerkach; łączy się z receptorem
komórek pnia CFU-E.
2. Osoczowy inhibitor erytropoezy
3. Nerkowy inhibitor erytropoetyny
4. Chalon erytrocytarny
Erytropoeza
- proces powstawania erytrocytów
- erytropoetyna stymuluje wytwarzanie RBC w szpiku
- wytwarzana jest głównie w nerce (ok. 85 - 90 %) i wątrobie (ok.
15 %)
- wytwarzanie erytrocytów regulowane jest głównie hormonalnie
poprzez erytropoetynę (EPO)
- mechanizmem indukującym uwalnianie EPO jest hipoksja
(niedotlenienie tkanki)
ERYTROCYTY
ERYTROCYTY

Leukocyty – krwinki białe
Granulocyty
Zawierają ziarnistości w cytoplazmie, wykazują
zdolność chemotaksji i fagocytozy
-
zasadochłonne (bazofile)
Zawierają heparynę, histaminę, kwas
hialuronowy; ważne w reakcjach
przeciwzapalnych, średnia zaw. 35 w 1μl
krwi (0-100)
-
kwasochłonne (eozynofile)
Udział w proc. immunologicznych i odczynach
uczuleniowych, hamowanie działania
serotoniny i bradykininy, unieczynnianie
histaminy, fagocytoza niektórych grzybów i
bakterii, średnia zaw.275 w 1μl krwi (150-
300)

- Obojętnochłonne (neutrofile)
Stanowią pierwszą linię obrony organizmu
przeciw infekcjom bakteryjnym, wykazują
właściwości chemotaksji, fagocytozy i
diapedezy; średnia zaw. 5400 w 1μl krwi
(3000-6000)
Diapedeza – przeciskanie się neutrofili między
komórkami śródbłonka przez ściany naczyń
włosowatych.

Monocyty (jądro w kształcie nerki,
dużo bezziarnistej cytoplazmy)
- tkankowe makrofagi, ulegają aktywacji pod
wpływem limfokin i migrują do ognisk
zapalnych
- wydzielają lizozym, interferon, transferyny
- biorą udział w procesach reperacyjnych
- Mają zdolność przekształcania się w różne
kom. tkankowe, jak kom. Kupfera w
wątrobie, makrofagi pęcherzyków płucnych,
osteoklasty i komórki mikrogleju w
mózgowiu
- Okres życia 3 miesiące, ilość 540 w 1μl krwi
(300-600)

Limfocyty (duże okrągłe jądro, mało
cytoplazmy)
- najważniejsze elementy morfotyczne układu
immunologicznego
- powstają w węzłach chłonnych, grasicy
śledzionie; po urodzeniu część limfocytów
wytwarzana jest w szpiku kostnym
czerwonym
- ilość 2750 w 1μl krwi (1500-4000)
- odpowiedzialne za odporność humoralną i
komórkową
Odporność humoralna – odpowiedzialne są
krążące we krwi przeciwciała frakcji gamma-
globulin białek osocza (limf B); główna linia
obrony przed infekcjami bakteryjnymi

Odporność komórkowa – główna linia obrony
przeciw infekcjom wirusowym, grzybiczym i
niektórym bakteriom; zabezpiecza również
przed nowotworami; odpowiedzialna za
opóźnione reakcje alergiczne i odrzucanie
przeszczepionej tkanki (limf.T)
Limfocyty B
- u ptaków powstają w torebce Fabrycjusza, u
ssaków w płodowej wątrobie i śledzionie,
wędrują do węzłów chłonnych i szpiku
kostnego
- wyróżniamy: limf. plazmatyczne i limf.B
pamięci

Limfocyty T- powstają w grasicy
Th
– limfocyty wspomagające
Ts- supresorowe – hamujące
Uczestniczą w regulacji wytwarzania przeciwciał
przez komórki pochodne limf.B
Tc – cytotoksyczne –niszczą komórki
nowotworowe i inne obce komórki posiadające
na swojej powierzchni obcy antygen
Td – nadwrażliwości typu późnego – pamięci biorą
udział dopiero w czasie ponownego zetknięcia z
tym samym antygenem i ulegają
przekształceniu w Tc
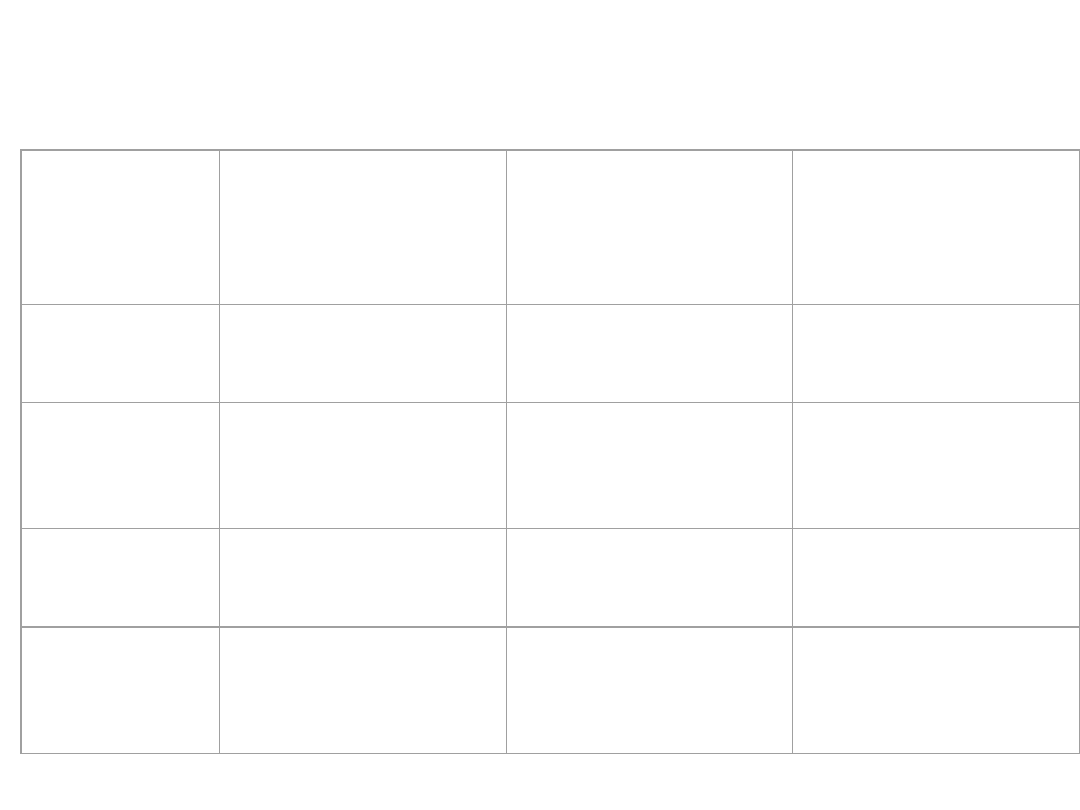
Układ grup krwi A B 0
Grupa
krwi
Aglutynoge
ny w bł.
kom
erytrocytów
Aglutyniny
w osoczu
Osocze
aglutynuje
krw. cz.
grupy
0
Nie ma
Anty-A,
anty-B
A
1
, A
1
B, B,
A
2
B
A
1
A
2
A
Anty-B
B, A
1
B, A
2
B
B
B
Anty-A
A
1
, A
1
B, A
2
,
A
2
B
A
1
B
A
2
B
A,B
Nie ma
Nie ma

Uniwersalny biorca – osoby z grupą
krwi AB, ponieważ nie mają we krwi
żadnych aglutynin i mogą otrzymać
krew innej grupy bez wystąpienia
odczynów poprzetoczeniowych
Uniwersalny dawca – osoby z grupą
krwi O, ponieważ nie mają żadnych
aglutynogenów i nie wywołuje reakcji
poprzetoczeniowych

ETAPY KRZEPNIĘCIA
1. Reakcje naczyniowe
skurcz naczynia w odpowiedzi na
substancje wydzielane z płytek
(tromboksan,serotonina) - 2-5 s
2. Reakcje płytkowe
adhezja płytek do uszkodzonego naczynia,
agregacja i degranulacja - 3-10 s
3. Czynników osoczowych
aktywacja kaskadowego procesu
krzepnięcia – wytworzenie fibryny - 1-3
min

Czas krzepnięcia
Czas od wydostania się krwi z naczynia do momentu jej
skrzepnięcia
Człowiek
3 - 5 min
Czas krwawienia
Czas od momentu niewielkiego skaleczenia do ustania krwawienia
jest krótszy od czasu krzepnięcia
Hemofilia to wydłużony czas krzepnięcia krwi
A- brak czynnika VIII
B- brak czynnika IX
C- brak czynnika XI
Document Outline
- Rodzaje włókien mięśniowych
- Slide 2
- Mięsień sercowy
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Mechanizmy regulacyjne w układzie krążenia
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Układ grup krwi A B 0
- Slide 52
- ETAPY KRZEPNIĘCIA
- Slide 54
Wyszukiwarka
Podobne podstrony:
Ciśnienie tętnicze krwi zależy od, MATERIAŁY STUDIA - Pielęgniarstwo, I ROK - materiały, FIZJOLOGIA
20072008, MATERIAŁY STUDIA - Pielęgniarstwo, I ROK - materiały, FIZJOLOGIA CZŁOWIEKA
Receptory, Materiały naukowe z różnych dziedzin, Fizjologia człowieka
Mięśnie kurczą się powodując ruch, Materiały naukowe z różnych dziedzin, Fizjologia człowieka
SPOSOBY PRZEKAZYWANIA INFORMACJI POMIEDZY KOMORKAMI, Materiały naukowe z różnych dziedzin, Fizjologi
krew, Materiały naukowe z różnych dziedzin, Fizjologia człowieka
PODSTAWY ANATOMII I FIZJOLOGII CZLOWIEKA
Fizjologia człowieka I
Fizjologia człowieka II odpowiedzi
Fizjo pyt, studia, wnożcik, fizjologia człowieka
Wyklad 3 pobudliwosc, Dietetyka, Anatomia i fizjologia człowieka, Fizjologia wykłady
Wydalanie i regulacja do nauki, WSKFIT 2007-2012, V semestr, fizjologia człowieka
FIZJOLOGIA człowieka (VI wykład,1 03 2011)
FIZJOLOGIA CZŁOWIEKA (X WYKŁAD 5 05 2011 r )
Współczesne problemy żywienia do nauki, WSKFIT 2007-2012, V semestr, fizjologia człowieka
więcej podobnych podstron