
Badanie pacjenta
pediatrycznego
Oddział Kliniczny Medycyny Ratunkowej dla Dzieci
II Katedry Pediatrii i Kardiologii Dziecięcej UM w
Łodzi

Aby prawidłowo udzielić dziecku
adekwatnej do jego stanu pomocy
przedszpitalnej jak również w
warunkach szpitalnych niezmiernie
ważne przeprowadzenie dokładnego
badania dziecka.

Badanie dziecka
• Badanie podmiotowe - wywiad
• Badanie przedmiotowe pacjenta
• Badanie dodatkowe

Wywiad
• Rozmowa z pacjentem, ukierunkowana na
przyczynę wezwania lub zgłoszenia się do SOR
• Wywiad zbierany jest od rodziców i od dziecka
• Obserwując dziecko podczas rozmowy z
rodzicami można ocenić jego stan ogólny,
rozwój i stan dziecka
- dzieci starsze, młodzież uzupełni informacje w
zakresie okoliczności i rodzaju występujących
dolegliwości

Wywiad
Odmienność postępowania między
dzieckiem a dorosłym
1. Nawiązanie kontaktu z dzieckiem oraz
wzbudzenie zaufania
2. Zbieranie informacji o wieku dziecka,
dolegliwościach dziecka, okolicznościach
zachorowania, przebytych chorobach,
otrzymywanych lekach, alergiach
Jakie pytania zadajemy podczas
przeprowadzenia wywiadu?
1. Co się stało, co jest przyczyną
wezwania pogotowia lub zgłoszenia
się do szpitala
2. Jakie występują w chwili obecnej
dolegliwości u dziecka?
W zależności od uzyskanej
odpowiedzi dalej zadajemy
pytania w kierunku:
W zależności od uzyskanej
odpowiedzi dalej zadajemy
pytania w kierunku:
Procesu
chorobowego
Procesu
chorobowego
Urazu
Urazu
Zatrucia
Zatrucia

Zbieranie wywiadu w kierunku
procesu chorobowego
• Od jak dawna występują dolegliwości?
• Jaka jest dokładna charakterystyka przebiegu choroby,
co dziecko w tej chwili boli?
• Czy towarzyszą im inne dolegliwości bólowe, gorączka,
drgawki, wymioty, biegunka, kaszel, duszność,
niepokój, zaburzenie w oddawaniu moczu lub inne
zauważone przez rodzica niepokojące go objawy?
• Jakie jest natężenie tych dolegliwości i jaki jest ich
przebieg w czasie?
• Czy dziecko dostawało leki z tego powodu, jeżeli tak to
jakie i jaki był efekt?
• AMPLE

Zbieranie wywiadu w przypadku
wystąpienia urazu
• Jakie są następstwa urazu – obrażenia i ich
charakter?
• Jakie były przyczyny, okoliczności oraz
mechanizm urazu?
• Czy oprócz wskazywanej okolicy ciała przez
dziecko istnieją jeszcze inne obrażenia?
W zależności od uzyskanej odpowiedzi kolejne
pytania zadajemy opierając się już na określonej
okolicy ciała

Uraz wielonarządowy
• Jaka była przyczyna, okoliczności oraz mechanizm urazu?
• Wypadek komunikacyjny – liczba uczestników, liczba ofiar
śmiertelnych
• Wypadek samochodowy – sposób przewożenia dziecka
• Wypadek rowerowy, narciarski – czy jechał w kasku
• Bezpośredni uczestnik wypadku , który zarejestrował co
stało się z dzieckiem podczas wypadku
• Jednocześnie ze zbieraniem wywiadu dokonuje się oceny
stanu klinicznego pacjenta ( ABC)
• Sprawdzamy stan świadomości pacjenta
• Pacjentów przytomnych wypytujemy o obecność ,
lokalizację, rodzaj i charakter dolegliwości bólowych oraz
innych dolegliwości związanych z urazem głowy, szyi, klatki
piersiowej, brzucha , miednicy ,kończyn
• Pacjenci nieprzytomni przystępujemy do badania
fizykalnego

Uraz głowy
- Jaka była przyczyna, okoliczności oraz mechanizm urazu?
- Czy byli świadkowie zdarzenia,
jeśli nie, w przypadku dziecka małego(do 2-3 roku życia)
traktujemy jako potencjalne wstrząśnienie mózgu
jeśli tak, to dokładny wywiad dotyczący zachowania się dziecka
po urazie
- Czy dziecko od razu po urazie płakało, straciło przytomność
- Czy pamięta okoliczności zdarzenia
- Czy jest senne, apatyczne lub pojawiły się inne różnice w
dotychczasowym zachowaniu dziecka
- Czy ma nudności, zawroty głowy lub wystąpiły wymioty
- Czy wystąpiło bezpośrednio po urazie krwawienie z nosa lub uszu
- Jak zachowuje się obecnie?
- Czy w ostatnim czasie dziecko doznało jakiegoś urazu, chorowało
lub było hospitalizowane

Uraz szyi
- Jaka była przyczyna, okoliczności oraz
mechanizm urazu?
- Czy pamięta okoliczności wypadku?
- Jakie występują objawy: ból przy ruchach
głową, duszność, kaszel, krwioplucie,
zaburzenia połykania, parestezje, zaburzenia
czucia w obrębie kończyn, krwawienie?
- Jaki jest charakter i przebieg tych objawów
w okresie od urazu do chwili zgłoszenia się
do SOR lub przyjazdu pogotowia

Uraz klatki piersiowej
• Jaka była przyczyna, okoliczności oraz mechanizm
urazu?
• Czy dziecko odczuwa ból w klatce piersiowej podczas
oddechu?
• Czy są obecne trudności w oddychaniu , duszność,
kaszel, krwioplucie, trudności w poruszaniu się ?
• Jak zachowywało się od razu po zdarzeniu?
• Jakie jest natężenie objawów w czasie między
zdarzeniem a dotarciem do pomocy?
• Czy przed zdarzeniem zażywało jakieś leki, jeśli tak to
jakie?

Urazy brzucha i miednicy
• Jaka była przyczyna, okoliczności oraz mechanizm urazu
• Dokładna lokalizacja urazu?
• Czy po urazie występuje ból brzucha, jaki ma charakter, jaką ma
lokalizacje, jakie jest promieniowanie?
• Czy po urazie występuje ból w okolicy krocza, u chłopców ból jądra
jaki ma charakter, jaką ma lokalizacje, jakie jest promieniowanie?
• Czy wystąpiła czkawka?
• Czy po urazie wystąpiły wymioty, jeżeli tak to jaką treścią?
• Czy była widoczna krew w stolcu?
• Czy widoczna była krew w okolicach sromu?
• Czy są trudności w oddawaniu moczu, stolca czy odchodzą gazy?
• Czy stwierdzano krwiomocz?
• Czy występują dolegliwości bólowe w obrębie kręgosłupa
piersiowego, lędźwiowego, krzyżowego lub kości guzicznej,
promieniowanie wyżej wymienionego bólu, zaburzenia czucia ,
parestezje w obrębie kończyn dolnych?

Urazy brzucha i miednicy
• U dzieci, u których istnieje
podejrzenie molestowania
seksualnego wywiad należy zbierać
w warunkach intymnych – na
osobności

Uraz kończyn
• Jaka była przyczyna, okoliczności oraz
mechanizm urazu?
• Wcześniejsze złamania kończyny
• Dokładna lokalizacja i charakter bólu
• Możliwość poruszania kończyną ( ograniczona
bólem czy zablokowaniem stawu )
• Odczuwalne inne dolegliwości np.: mrowienie,
drętwienie, zaburzenie czucia, zaburzenia
ruchomości ( ruchy palców) lub zmiany w
uciepleniu w obwodowej części kończyny

Zbieranie wywiadu u dzieci
oparzonych
• Kiedy, czym i w jakim mechanizmie oparzony?
• Jaki był rodzaj oparzenia: termiczny , chemiczny
elektryczny?
• Sposób postępowania rodziców lub opiekunów w
pierwszym okresie po oparzeniu
• Czy dziecku podano leki przeciw bólowe jeśli tak to
jakie i w jakiej dawce?
• Sposób zaopatrzenia powierzchni oparzonej
bezpośrednio po urazie
• Na poziomie SOR uzupełnienie wywiadu o rodzaj
przetoczonych płynów i podanych lekach
• Wywiad dotyczący przewlekłych i przebytych chorób
• Szczepienia AT

Zbieranie wywiadu u dzieci z
ranami powłok skóry
• Przyczyna, okoliczności, mechanizm zranienia
• Ból i jego promieniowanie
• Zaburzenia czucia drętwienie i parestezje w
częściach obwodowych od zranienia
• Zasinienia i obrzęk części obwodowych od zranienia
• Możliwość obecności ciał obcych w ranie
• Obecność i charakter krwawienia
• Sposób zaopatrzenia rany
• Szczepienia przeciw tężcowi
• W przypadku ugryzienia przez zwierzę szczepienia
zwierzęcia przeciw wściekliźnie

Zbieranie wywiadu w przypadku
zatrucia u dzieci
• Co dziecko spożyło w jakiej ilości i kiedy to było?
• Ile czasu upłynęło po spożyciu lub ekspozycji
na szkodliwą substancję?
• Czy rodzice posiadają opakowanie po substancji
toksycznej, którą dziecko spożyło?
• Jaki jest kontakt z dzieckiem?
• Czy dziecko jest senne, apatyczne, ma zawroty
głowy, drgawki ?
• Czy dziecko wymiotowało , jeżeli tak to jaką
treścią?

Badanie przedmiotowe
Pomimo iż wywiad często może
sugerować rozpoznanie to dla jego
ustalenia niezbędne są informacje
uzyskane z
badania przedmiotowego
dziecka.

Badanie przedmiotowe
W badaniu przedmiotowym (badanie
fizykalne) posługujemy się następującymi
metodami przeprowadzonymi w
odpowiedniej kolejności :
1. Oglądanie
2. Badanie dotykiem (palpacja)
3. Opukiwanie
4. Osłuchiwanie

Badanie przedmiotowe -
oglądanie
•
Na całość badania przedmiotowego dziecka
składają się:
-
ocena podstawowych czynności życiowych oraz
ocena stanu ogólnego dziecka
-
wynik badania poszczególnych narządów lub
układów
•
Obserwowanie dziecka w czasie zbierania
wywiadu , jego zachowania i jego zachowania w
stosunku do matki i innych osób z otoczenia
wiele wnosi do oceny stanu ogólnego dziecka

Badanie przedmiotowe dotykiem
• Przed badaniem należy zadbać o bezpieczeństwo
pacjenta oraz własne – umyć, zdezynfekować ręce
• Wykonywane jest obydwiema rękami:
• Pozwala określić:
- czynnościowy stan narządów (bolesność uciskową,
ucieplenie powłok badanej okolicy, obrzęk tkanek
miękkich)
- jego wymiar, konsystencję (prawidłowy,
powiększony)
• Ruchy powinny być delikatne a „siła ucisku”
adekwatna do masy ciała i wielkości pacjenta

Badanie przedmiotowe – opukiwanie
• Opiera się na zasadzie uderzenia palcem ręki
lub całą ręką w określoną część ciała
badanego dziecka w celu sprawdzenia
występowania bolesności lub wywołania
dźwięku nad daną okolicą ciała
• W badaniu opukowym rozróżnia się odgłosy:
- dźwięczny (np. znad płuc)
- bębenkowy ( znad żołądka i jelit – fazy
gazowa i płynna)
- tępy ( nad wątrobą), stłumiony nad kością

Badanie przedmiotowe -
osłuchiwanie
• Osłuchujemy pacjenta w sposób bezpośredni
/ narządy zmysłu / lub za pomocą sprzętu
/stetoskopu/
• Dźwięki oceniamy pod względem:
- częstość – liczba cykli na minutę
- obecności innych niż fizjologiczne szmery
- intensywność – głośność
- długość trwania – czas utrzymywania się
dźwięku
Badanie pacjenta
urazowego
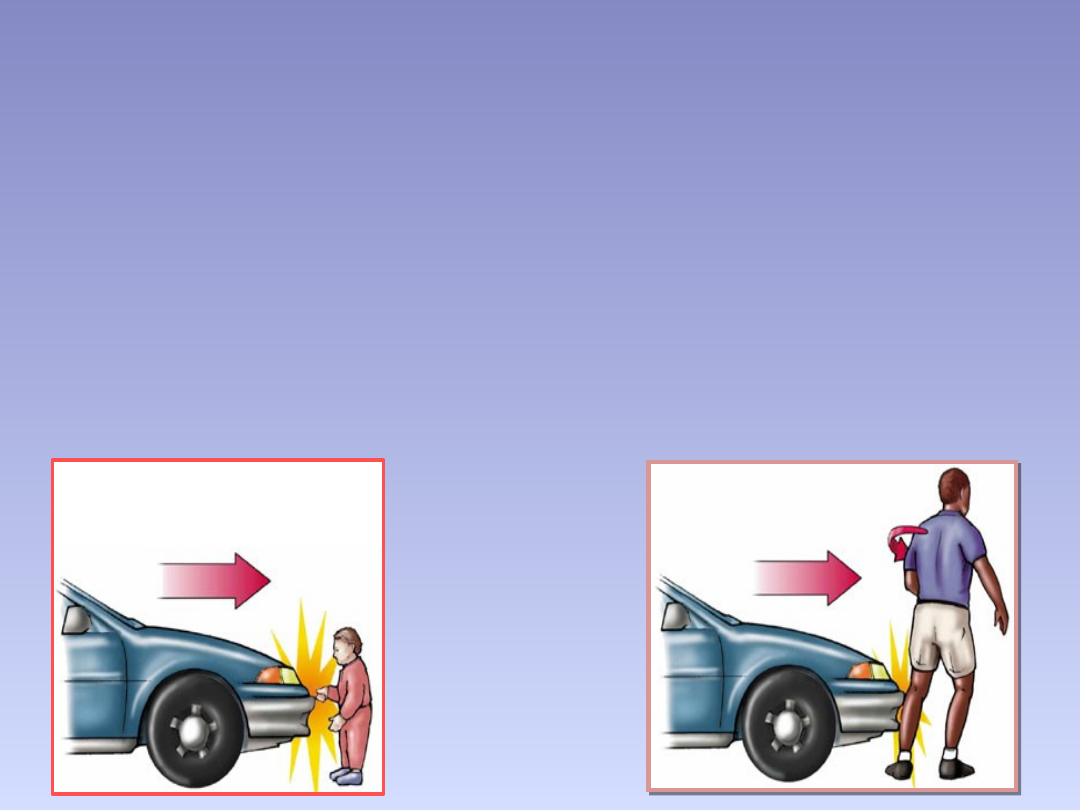
Dzieci nie są małymi dorosłymi
• Ze względu na różnice w wielkości ciała
oraz odrębności w anatomii i fizjologii
podczas urazu może dojść do cięższych
obrażeń niż u dorosłych

Badanie pacjenta
urazowego
• Ocena ABCDE i resuscytacja
A – drożność dróg oddechowych i stabilizacja
kręgosłupa szyjnego
B – oddychanie: natlenowanie , wentylacja
zaopatrzenie odmy prężnej
C- krążenie i zabezpieczenie zewnętrznych
krwawień
D – ocena neurologiczna
E – ekspozycja i otoczenie
• Badanie dalsze

Ac – (Airway/ C-spine)
• Udrażnianie dróg oddechowych tylko przez
manewr uniesienia brody lub wysunięcia żuchwy
stabilizując kręgosłup szyjny
• Jama ustna oczyszczona z odpadków, krwi,
wymiocin i innych wydzielin
• Użycie rurki ustno-gardłowej w celu utrzymania
drożności dróg oddechowych
• Założenie kołnierza szyjnego prawidłowo
dopasowanego do rozmiarów dziecka, wcześniej
badanie szyi poszukując nadmiernie
wypełnionych żył szyjnych, przemieszczenia
tchawicy, ran lub rozedmy podskórnej
Drożność dróg oddechowych i stabilizacja
kręgosłupa

Oddychanie i wentylacja
B - ( Breathing)
• Skuteczność oddychania i wentylacji musi być
oceniona po udrożnieniu dróg oddechowych i
podaniu tlenu
• Oddech nieefektywny - wentylacja workiem
samorozprężalnym podłączonym do źródła 100%
tlenu
• Bez rezerwuaru-50-60% tlenu
• Z rezerwuarem-85-98% tlenu
Unikać hiperwentylacji u dzieci z urazami głowy -
hipokapnia powoduje obkurczenie naczyń
zaopatrujących mózg w krew i nasilenie
niedokrwiennego uszkodzenia OUN
Odma prężna jest stanem zagrożenia życia, musi
być rozpoznana podczas oceny oddychania i
leczona przed rozpoczęciem badania układu
krążenia

Krążenie i zabezpieczenie
zewnętrznych krwawień
C – (Circulation)
•Ocena obwodowego tętna, ocena częstości pracy serca, ciśnienia
tętniczego , nawrotu włośniczkowego
•Zabezpieczenie dostępów naczyniowych: dostęp dożylny , dostęp
doszpikowy
•W warunkach SOR zabezpieczenie próbki krwi na badanie próby
zgodności krzyżowej , inne badania laboratoryjne
•Przywrócenie prawidłowego wypełnienia łożyska naczyniowego
•Zabezpieczenie widocznych krwawień zewnętrznych
Wstrząs u dziecka
•przyspieszona akcja serca
•obkurczenie naczyń obwodowych
•przyspieszony oddech
•spadek ciśnienia tętniczego jest objawem późnym, często
występującym po utracie około 40% objętości krwi /duże rezerwy
fizjologiczne/.

Ocena neurologiczna
dziecka
D – (Disability)
• Skala
A - (Alert) – przytomny
V- (Voice) – reagujące na głos
P- (Pain) – reakcja na bodźce bólowe
U – (Unresponsive) – brak reakcji na
jakąkolwiek stymulację
• Badanie reakcji źrenic na światło -
brak reakcji źrenic na światło, obecność
anizokorii, oczopląsu, zeza
• Ocena ułożenia ciała dziecka

Ocena neurologiczna
dziecka cd
• Obecność objawów oponowych
- sztywność karku- opór i ból przy biernym pochylaniu głowy do
przodu
- objaw Kerniga – odruchowe zginanie kończyn dolnych w
stawach biodrowych i kolanowych przy biernym pochylaniu
tułowia do przodu
• Badanie czucia powierzchownego – twarzy , kończyn górnych i
dolnych
• Badanie czucia głębokiego
• Badanie siły napięcia mięśni
• Ocena koordynacji ruchów np. próba „palec – nos” , „prawa
pięta – lewe kolano”
• Objaw Babińskiego – podczas drażnienia zewnętrznego brzegu
podeszwowej powierzchni stopy dochodzi do grzbietowego
zgięcia palucha oraz rozszerzeniu pozostałych palców
Do 2 r.ż objaw ten może występować fizjologicznie

Do oceny stanu neurologicznego
dziecka po
urazie mózgowo – czaszkowym służy
skala
śpiączki Glasgow
, a dla dzieci poniżej
trzeciego
roku życia –
skala śpiączki dla dzieci
(Children’s
Scale of Coma) – modyfikacja skali
Glasgow dla
małych dzieci i niemowląt
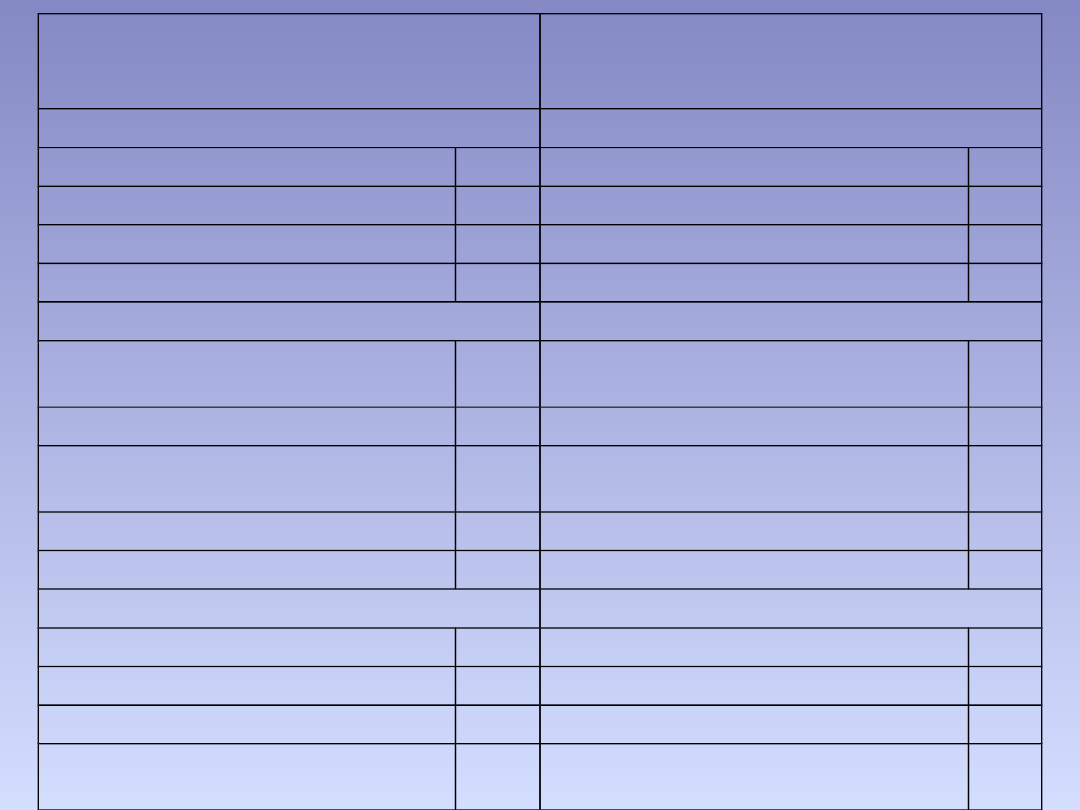
GCS
(dla dzieci powyżej trzeciego roku
życia)
CCS
(dla dzieci poniżej trzeciego roku
życia)
Otwieranie oczu
Odpowiedź oczna
Spontanicznie otwiera oczy
4
Pełna ruchomość gałek ocznych
4
Otwiera oczy na głos
3
Pełna reakcja źrenic
3
Otwiera oczy na ból
2
Niezborne ruchy gałek ocznych
2
Nie otwiera oczu
1
Gałki oczne położone centralnie
1
Skala słowna
Odpowiedź słowna
Zorientowany,
z
logicznym
kontaktem
5
Pobudzony
4
Nieprawidłowe,
pojedyncze
słowa
3
Gaworzenie
3
Niezrozumiałe dźwięki
2
Oddech własny
2
Brak odpowiedzi słownej
1
Bezdech
1
Odpowiedź ruchowa
Odpowiedź ruchowa
Spełnia polecenia
6
Lokalizuje ból
5
Odsunięcie kończyny na ból
4
Aktywnie zgina i prostuje
4
Skurcz toniczny – zgięciowy na
ból
3
Lokalizuje ból
3
Skurcz toniczny – wyprostny na
ból
2
Nadmierne napięcie mięśni
2
Wiotkość; brak odpowiedzi na
ból
1
Wiotkość
1

Ekspozycja i otoczenie
E (Exposure)
• Zdjąć odzież z dziecka i ocenić całą
powierzchnię ciała przetaczając
pacjenta na bok ( wykonuje to cały
zespól ) cały pamiętając
unieruchomieniu pacjenta
• Badanie poszczególnej okolicy ciała
dziecka

Badanie przedmiotowe
głowy
1. Oglądanie
• Wielkość głowy uwzględniając wiek dziecka, proporcje w stosunku
do pozostałych części ciała
• Wielkość i kształt głowy
• Twarz- symetria mimika, skurcze mięśni / porażenie nerwu
błędnego/
• Oczy – szerokość symetria szpar powiekowych, powieki,
ruchomość gałek ocznych – występowanie zeza, oczopląsu ,
zabarwienia białkówek , wielkość źrenic i reakcje na światło
• Jama ustana, nosowa, przewody uszne – obecność śladu
krwawienia lub płynu; obecność ciał obcych, sinicy czerwieni
wargowej, zmian opryszczkowych, nalotów, owrzodzeń, uzębienia
• Gardło – zabarwienie, przekrwienie, wielkość migdałków

Badanie przedmiotowe
głowy
2. Badanie dotykiem
• Oceniamy twardość kości czaszki,
obecność zgrubień, przerwania
ciągłości lub bolesność uciskową
kości czaszki lub wyrostków
sutkowych
• Ocena wielkości ciemiączka
przedniego oraz jego uwypuklenia
lub zapadnięcia
• Obecność objawów złamania kości
czaszki

Objawy złamania podstawy
czaszki
Krwawien
ie z ucha
(lub
płynotok
z
przewodu
słuchowe
go)
Krwiak
okularowy
Krwawienie z
nosa
(lub płynotok z
przewodu
nosowego)
Wybroczy
ny za
uchem

Złamanie przedniego dołu
czaszki
Obustronny krwiak okularowy

Objaw Battla
(pęknięcie piramidy kości
skroniowej z uszkodzeniem
zatoki esowatej)
Wybroczyny za uchem

Badanie przedmiotowe
głowy
3. Opukiwanie
• W pozycji siedzącej lub stojącej uderzając
krótko opuszkami palców jednej ręki w
symetryczne okolice czaszki
• Odgłos bębenkowy – fizjologiczny u dzieci < 3
roku lub występuje w wodogłowiu
• Odgłos nadmiernie dźwięczny – nadciśnienie
śródczaszkowe z rozstępem szwów
• Odgłos tępy – guzy położone blisko pokrywy
czaszki, krwiaki podtwardówkowe

Badanie przedmiotowe szyi
1. Oglądanie
- określamy długość ruchomość szyi / ruchy obrotowe, do
boku, przygięcie do mostka, odgięcie ku tyłowi/
- ocena tarczycy
2. Badanie dotykiem
- zniekształcenia, ruchomość , asymetria/ powiększone
węzły, guzy/
- nieprawidłowości w obrębie mięśnia sutkowo- mostkowo-
obojczykowego /kręcz szyi/
- zmiany na skórze, uwypuklenia
- Wypełnienie żył szyjnych / tamponada serca , zator tętnicy
płucnej, odma/
3.Osłuchiwanie
- zwiększony przepływ krwi przez gruczoł – nadczynność
tarczycy

Badanie przedmiotowe klatki
piersiowej
1. Oglądanie
• Kształt / kl. piersiowa szewska zagłębienia w okolicy trzonu
mostka, kl. piersiowa kurza – uwypuklenie i zniekształcenie
mostka/
• Tor oddechowy / u niemowląt i małych dzieci ma charakter
mieszany- piersiowo-brzuszny, z przewagą brzusznego u
niemowląt /
• Częstość oddechów
Wiek dziecka
Ilość oddechów na min
noworodek
40 – 60 /min
niemowlę
37 / min
1 – 2 lata
30 / min
3 – 10 lat
24/min
11-15 lat
20/min
16 -20 lat
18 – 20 /min

Badanie przedmiotowe klatki
piersiowej
• Zaburzenia oddychania
- duszność wdechowa – udział mięśni
pomocniczych wdechowych tj. rozszerzenie
skrzydełek nosa, praca mięśni międzyżebrowych,
obecność świstu wdechowego (stridor)
- duszność wydechowa – polega na utrudnieniu
oddechu z jednoczesnym przedłużeniem fazy
wydechowej / mięsień pomocniczy przepona,
obecność świstów/
- duszność napadowa – ma ostry przebieg np.
napad astmy

Badanie przedmiotowe klatki
piersiowej
• Obecność objawów niewydolności
krążenia: duszność , obrzęki, sinica
- Sinica – zmienione zabarwienie
skóry lub błon śluzowych
(zredukowana hemoglobina >5 g/dl)
- Obrzęki – gromadzenie się płynu
przesiękowego w tkance
śródmiąższowej

Badanie przedmiotowe klatki
piersiowej
2. Badanie dotykiem
- Obecność drżenia głosowego- przykładanie dłoni do klatki
piersiowej pacjenta w trakcie wypowiadania dźwięcznych
wyrazów np. 44
wzmożone – zmiana struktury miąższu płucnego, ale
drożnym oskrzelu (płatowe zapalenie płuc, nowotwór)
osłabienie – upośledzenie drożności oskrzela i niedodmie,
powiększenie odległości pomiędzy płucem a ścianą kl
piersiowej
- Ocena stanu naczyń obwodowych tętniczych i żylnych
określa się tętno na tętnicach symetrycznych: szyjna ,
promieniowa, udowa - oceniamy miarowość i częstość akcji
serca, symetryczność i napięcia ściany naczyń

Badanie przedmiotowe klatki
piersiowej
3. Opukiwanie
- odgłos opukowy jawny – fizjologiczny nad
powietrzna tkanka płuca
- dogłos opukowy stłumiony – nacieczenie tkanki
płucnej, niedodmy, wysięk w jamie opłucnowej
- odgłos opukowy dwufazowy - / środowisko
dwufazowe/ nadpowietrzność rozedma odma

Badanie przedmiotowe klatki
piersiowej
4. Osłuchiwanie –układu oddechowego
- Podczas badania pokazujemy dziecku
jak ma wykonywać prawidłowe
wdechy
- Szmer oddechowy podstawowy –
szmer pęcherzykowy i szmer
oskrzelowy nad polami płucnymi
występuje w stanach patologicznych
- Szmer oddechowy dodatkowy -
rzężenia wilgotne lub suche

Badanie przedmiotowe klatki
piersiowej
4. Osłuchiwanie – serca
- Właściwości tonów serca oraz
odstępy między nimi
- Obecność szmerów nad sercem

Badanie przedmiotowe
brzucha
1.
Oglądanie
- Oceniamy kształt brzucha, skórę, pępek, stanu
odwodnienia
2. Badanie dotykiem
- powierzchowne - delikatne przesuwanie rąk od lewego
dołu biodrowego w górę do śródbrzusza i nadbrzusza i
schodzenie w dół przez okolicę okołopępkową i
nadłonową do dołu biodrowego prawego
- oceniamy: napięcie powłok, objawy otrzewnowe
(napięcie mięśniowe z towarzyszącą bolesnością) ,
ucieplenie, zmiany patologiczne dotyczące skóry,
objaw Blumberga

Badanie przedmiotowe
brzucha
2. Badanie dotykiem
- głębokie – badanie dotykiem głębiej położonych
narządów wątroby , śledziony, trzustki, jelit, nerek,
pęcherza moczowego
Należy rozpocząć od okolic niebolesnych, głębokie
oddychanie przez otwarte usta oraz ugięcie kończyn
dolnych obniżają napięcie powłok brzusznych
Wątroba - wyczuwalna palpacyjnie u prawie wszystkich
zdrowych niemowląt , małych dzieci do 3 lat
• Badanie per rectum

Badanie przedmiotowe
brzucha
3. Opukiwanie
- fizjologiczne występuję odgłos
bębenkowy, odgłos stłumiony
świadczy o obecności tkanki
bezpowietrznej / guzy, płyn, inne
twory patologiczne/

Badanie przedmiotowe
brzucha
4. Osłuchiwanie
Bada się ruchy perystaltyczne i inne
dźwięki jelitowe
- Wzmożenie dźwięków występuje
częściowej niedrożności na skutek
wzmożonych ruchów perystaltycznych
- Bark dźwięków cisza nad jamą brzuszną
oznacza brak perystaltyki – niedrożność
całkowita

Badanie układu moczowo-płciowego
1. Oglądanie
Narządów moczowo-płciowych zewnętrznych u:
Dziewczynek - ocena wydzieliny z pochwy,
obecność stanu zapalnego, kryza płciowa
Chłopców – ocena wielkości, kształtu prącia ,
miejsca ujścia cewki moczowej, obecność
stulejki, wystąpienie stanu zapalnego tej okolicy,
powiększenie jąder.
2. Badanie palpacyjnie - przeprowadzamy
oburącz, ręka lewa pod okolice lędźwiową
dziecka a prawą ręką uciskamy podbrzusze

Badanie układu moczowo-płciowego
3. Opukiwanie
Objaw Goldflama – występuje
bolesność podczas lekkiego
uderzenia brzegiem ręki okolicy
lędźwiowej dziecka / proces
zapalnym układu moczowego lub
kamica nerkowej /

Zasady układania pacjenta
Po wstępnej ocenie pacjenta oraz
zabezpieczeniu podstawowych
funkcji życiowych w celu dalszego
transportu pacjenta przez ZRM lub na
ternie szpitalna istotne jest
adekwatne ułożenie pacjenta
uwzględniając stan ogólny pacjenta i
doznane urazy.

Pacjent urazowy
• Unieruchomienie kręgosłupa
- Każdy pacjent z urazem głowy powinien mieć
unieruchomiony kręgosłup szyjny za pomocą
kołnierza ortopedycznego
- Prawidłowo dobrany i założony kołnierz powinien
eliminować możliwości ruchów
- 5 punktów podparcia: guzy potyliczne, gałęzie
żuchwy, podbródek i barki
- Ułożenia pacjenta na desce ortopedycznej,
zabezpieczenie pasami oraz przymocowanie deski do
noszy na których dziecko jest transportowane
- Zabezpieczenie przed utratą ciepła

Pacjent po utracie
przytomności
• Pacjenta nieprzytomnego po
wykluczeniu urazu z zachowanym
oddechem i akcją serca układamy w
pozycji bezpiecznej,
prowadząc stała kontrolę parametrów
życiowych oraz stanu ogólnego
pacjenta

Pacjent we wstrząsie
• Pozycja przeciwwstrząsowa – nogi
uniesione pod kątem 30 stopni,
zabezpieczenia centralizacji krążenia
i zapewnienia przepływu krwi przez
mózg, serce i płuca
• Zabezpieczenie pacjenta przed
wychłodzeniem - koce
termoizolacyjnie, pościel

Stan po omdleniu
• Położenie pacjenta na twardym
podłożu oraz unoszenie kończyn
powyżej poziomu klatki piersiowej

Document Outline
- Slide 1
- Slide 2
- Badanie dziecka
- Wywiad
- Wywiad
- Jakie pytania zadajemy podczas przeprowadzenia wywiadu?
- Zbieranie wywiadu w kierunku procesu chorobowego
- Zbieranie wywiadu w przypadku wystąpienia urazu
- Uraz wielonarządowy
- Uraz głowy
- Uraz szyi
- Uraz klatki piersiowej
- Urazy brzucha i miednicy
- Urazy brzucha i miednicy
- Uraz kończyn
- Zbieranie wywiadu u dzieci oparzonych
- Zbieranie wywiadu u dzieci z ranami powłok skóry
- Zbieranie wywiadu w przypadku zatrucia u dzieci
- Badanie przedmiotowe
- Badanie przedmiotowe
- Badanie przedmiotowe - oglądanie
- Badanie przedmiotowe dotykiem
- Badanie przedmiotowe – opukiwanie
- Badanie przedmiotowe - osłuchiwanie
- Badanie pacjenta urazowego
- Badanie pacjenta urazowego
- Drożność dróg oddechowych i stabilizacja kręgosłupa
- Oddychanie i wentylacja
- Krążenie i zabezpieczenie zewnętrznych krwawień
- Ocena neurologiczna dziecka
- Ocena neurologiczna dziecka cd
- Slide 32
- Slide 33
- Ekspozycja i otoczenie
- Badanie przedmiotowe głowy
- Badanie przedmiotowe głowy
- Objawy złamania podstawy czaszki
- Złamanie przedniego dołu czaszki
- Objaw Battla
- Badanie przedmiotowe głowy
- Badanie przedmiotowe szyi
- Badanie przedmiotowe klatki piersiowej
- Badanie przedmiotowe klatki piersiowej
- Badanie przedmiotowe klatki piersiowej
- Badanie przedmiotowe klatki piersiowej
- Badanie przedmiotowe klatki piersiowej
- Badanie przedmiotowe klatki piersiowej
- Badanie przedmiotowe klatki piersiowej
- Badanie przedmiotowe brzucha
- Badanie przedmiotowe brzucha
- Badanie przedmiotowe brzucha
- Badanie przedmiotowe brzucha
- Badanie układu moczowo-płciowego
- Badanie układu moczowo-płciowego
- Zasady układania pacjenta
- Pacjent urazowy
- Pacjent po utracie przytomności
- Pacjent we wstrząsie
- Stan po omdleniu
- Slide 60
Wyszukiwarka
Podobne podstrony:
Badanie podmiotowe i przedmiotowe w pediatri
Badanie podmiotowe i przedmiotowe dzieci
Badanie podmiotowe i przedmiotowe dzieci
badanie podmiotowe i przedmiotowe
BADANIE PODMIOTOWE I PRZEDMIOTOWE UKŁADU ODDECHOWEGO, Pielęgniarstwo internistyczne, Pulmonologia
Badanie podmiotowe i przedmiotowe wstep
Badanie podmiotowe i przedmiotowe zarys WYKŁAD
Badanie podmiotowe i przedmioto Nieznany (2)
Badanie podmiotowe i przedmiotowe w pediatri
Badania podmiotowe i przedmiotowe wykonywane przez pielęgniarkę internistyczn1
Zasady badania podmiotowego i przedmiotowego, podstawowe objawy
Badanie podmiotowe i przedmiotowe fizjoterapia ogólna
Podmiotowe i przedmiotowe badanie lekarskie w wykrywaniu nowotworów
Dziecko jako podmiot i przedmiot działań pedagogicznych(1), teologia skrypty, NAUKI HUMANISTYCZNE, P
badanie przedmiotowe różnice w badaniu między niemowlęciem a dzieckiem starszym
Badanie podmiotowe oraz przedmiotowe pacjenta w chirurgii
więcej podobnych podstron