Nadwrażliwość typu I

Nadwrażliwość
Stan spaczonej odpowiedzi
immunologicznej prowadzący do
uszkodzenia tkanek i
zapoczątkowujący proces chorobowy
Reakcje nadwrażliwości są związane
z rozpoznawaniem czynników
nieszkodliwych lub własnych
tkanek jako czynniki szkodliwe

Typy reakcji nadwrażliwości
Typ I – reakcja natychmiastowa
(alergie)
Typ II – reakcja cytotoksyczna
zależna od przeciwciał
Typ III – kompleksy immunologiczne
odkładające się w tkankach
Typ IV – reakcje opóźnionej
nadwrażliwości (DTH)
Typ V – nadwrażliwość
„stymulacyjna”
Alergia
Nieprawidłowość odpowiedzi
immunologicznej wynikająca z
narażenia na czynniki zewnętrzne
Zachodzą w niej szczególnie silne
reakcje – mała dawka antygenu
może
wywołać
gwałtowne objawy

Atopia
Dziedziczna skłonność do
nadmiernego wytwarzania
przeciwciał IgE rozpoznających
niektóre antygeny występujące w
środowisku
lub
Synonim choroby u której podłoża
leżą mechanizmy nadwrażliwości
typu I

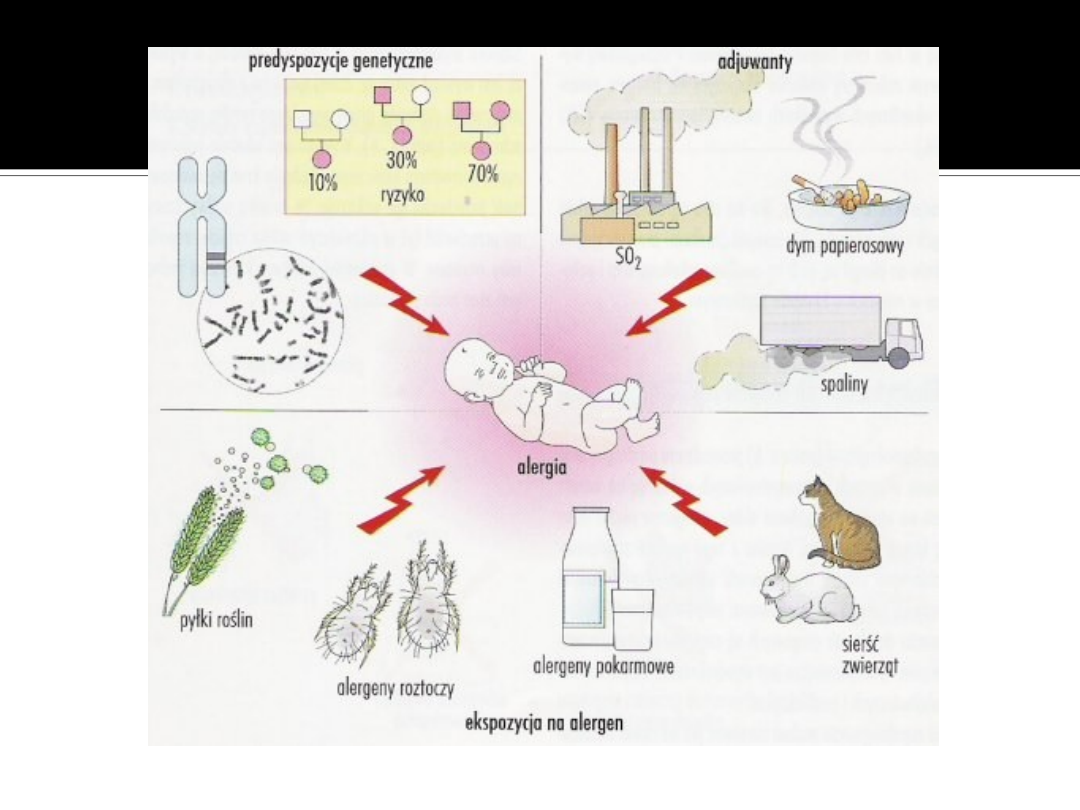
Czynniki warunkujące
wystąpienie alergii
Czynniki genetyczne - ryzyko większe
u osób z obciążeniem rodzinnym,
alergia wynika z interakcji wielu genów.
Czynniki środowiskowe :
czynniki infekcyjne (wirusy, bakterie, pasożyty)
czynniki toksyczne (zanieczyszczenia
środowiskowe i inne)
ekspozycja na alergen
znaczenie pokarmu naturalnego w diecie
niemowlęcia (za mało IgG)

Alergeny
Antygeny zdolne do wywołania
reakcji alergicznej czyli uruchomieniu
odpowiedzi humoralnej z udziałem
IgE


Struktura alergenów
Alergeny białkowe – białka globularne o
masie 10-40 kDa, dobrze rozpuszczalne w
wodzie (alergeny roztoczy kurzu domowego)
Alergeny małocząsteczkowe o
charakterze haptenów – alergizują po
sprzęgnięciu z nośnikiem np. białkiem
surowicy . Są lekami (głównie penicyliny,
środki zwiotczające, narkotyczne leki
przeciwbólowe)
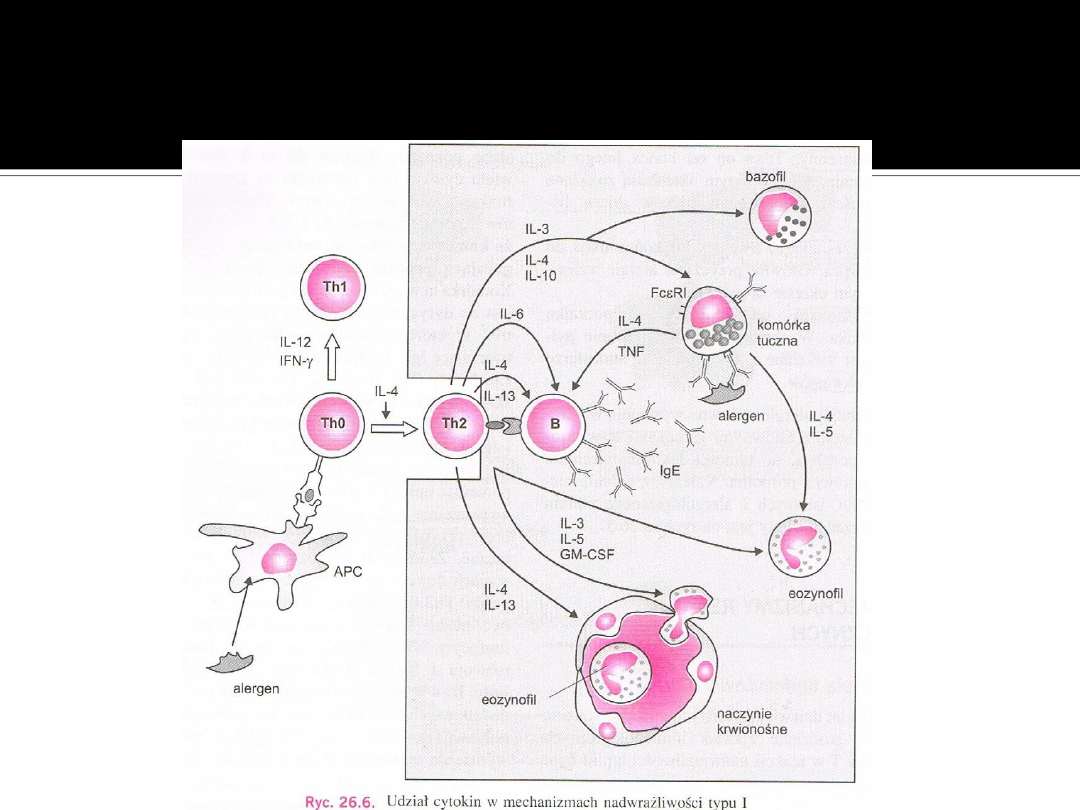
Mechanizmy reakcji
alergicznej

Udział IgE w reakcjach
alergicznych
Receptory wiążące IgE to:
FcεRI – duże powinowactwo,
wiązanie bardzo trwałe, bezpośrednie
uczestnictwo w reakcjach
alergicznych, występuje głównie na
komórkach tucznych i bazofilach
FcεRII – udział w regulacji syntezy
IgE oraz uczestnictwo w niszczeniu
pasożytów przez bazofile

Regulacja wytwarzania
IgE
Regulacja pozytywna (etapy)
1.
Aktywacja limfocytów B
•
czasowe wytwarzanie IgM
•
Limfocyt B wiąże odpowiedni antygen przez rec. BCR
•
IL-4 lub IL-13 prowadzą do powstania w limfocycie czynnika
transkrypcyjnego STAT6
•
Niezbędna interakcja cząsteczki CD40 (limf B) z ligandem
CD40L (limf T CD4+)
•
Prowadzi to do wytwarzania swoistych przeciwciał IgE
2.
Proliferacja nasilana przez sFCεRII (forma
rozpuszczona) i przekształcanie się limfocytów B
IgE+ w komórki plazmatyczne (regulowane przez IL-5
i IL-6)

Regulacja wytwarzanie
IgE
Regulacja negatywna
•
Działanie supresyjne na rozwój
limfocytów B oraz wytwarzanie IgE
wykazują IFN-γ, a także IFN-α, TGF-β
i IL-12
•
Hamująco działają też duże stężenia
IgE oraz kompleksy IgE+antygen.

Udział komórek tucznych
Uczestniczą w procesach: odpowiedź
przeciwzakaźna przeciw pasożytom, angiogeneza,
przebudowa tkanek
Na powierzchni znajduje się receptor typu Toll,
przez który zostaje aktywowana pod wpływem
prod. Bakteryjnych i wirusowych
Liczne ziarna w cytoplazmie z mediatorami
procesów zapalnych
Występują w 2 postaciach: MC
T
(tryptazododatnie),
MC
TC
(tryptazo- i chymazododatnie)
MC
T
– wrażliwe na kromoglikan dwusodowy
stosowany w leczeniu alergii

Udział bazofilów
Krążą we krwi, w tkankach w małej
ilości.
Na ich powierzchni znajduje się
receptor FcεRI i określone mediatory
w cytoplazmie
W porównaniu z kom tucznymi,
reagują wolniej na bodźce
prowadzące do degranulacji, ale są
bardziej wrażliwe i uwalniają
mediatory przy niższych stężeniach
czynników prowadzących do
degranulacji

Aktywacja komórek tucznych
i bazofilów
Naturalnym mechanizmem jest
związanie alergenu przez przeciwciała
IgE połączone z błoną komórkową za
pośrednictwem FcεRI . Dochodzi do
agregacji receptorów, co prowadzi do
degranulacji i uwolnienia mediatorów
procesu zapalnego
Aktywacja może zajść niezależnie od
udziału alergenu np. pod wpływem
anafilotoksyn lub chemokin

Mediatory i czynniki
Dzielą się na 3 grupy:
Mediatory magazynowane w
ziarnach (preformowane)
Mediatory powstające w wyniku
działania bodźca
Cytokiny

Mediatory
preformowane
1. Aminy biogenne -
serotonina i histamina
•
bierze udział w odpowiedzi natychmiastowej,
•
zwiększa przepuszczalność naczyń,
•
kurczy mięśnie gładkie oskrzeli,
•
podrażnia zakończenia nerwów czuciowych,
•
nasila wydzielanie innych mediatorów,
•
aktywuje inne komórki do procesów zapalnych.
Istotne tu są receptory H1 (działanie miejscowe,
prozapalne), H2

Mediatory
preformowane
2. Proteoglikany –
zawierają heparynę (typ CMC)
lub siarczan chondroityny (typ MMC). Tworzą
rusztowanie dla innych mediatorów oraz regulują
prędkość ich uwalniania
.
3. Neutralne proteazy serynowe i kwaśne
hydrolazy
– aktywują mediatory reakcji
zapalnych, a także trawią elementy zrębu tkanki
łącznej (fibrynogen i kolagen typu IV)
4. Czynniki chemotaktyczne
5. Białko kryształów Charcota – Leydena
(bazofile)
6. TNF i IL-4 –
indukcja miejscowego stanu
zapalnego

Mediatory generowane
1.
Metabolity kwasu
arachidonowego
Prostaglandyny
•
najistotniejszą jest PGD
2
(zwiększa
przepuszczalność i rozszerza naczynia
oraz kurczy oskrzela)
Leukotrieny
•
LTC
4
,
LTE
4
,
LTD
4
,
- wzmagają kurczliwość
mięśni gładkich (obrzęk)

Mediatory generowane
2.
Czynnik aktywujący płytki (PAF)
•
Kurczy oskrzela,
•
Powoduje wzrost przepuszczalności
naczyń
•
Zwiększa wrażliwość oskrzeli
•
Działa chemotaktycznie i aktywująco na
neutrofile, monocyty i eozynofile

Cytokiny
Wytwarzają TNF i IL-4, które
magazynowane są w ziarnach, pod
wpływem aktywacji komórki tucznej
za pośrednictwem receptora FCεRI

Udział eozynofilów
W ich aktywacji i proliferacji biorą
udział cytokiny, tj. GM-CSF, IL-3, IL-5
Ich liczba zwiększa się w chorobach
alergicznych
Cytokiną szczególnie ważną dla
proliferacji eozynofilów jest IL-5
Dwupłatowe jądro, w cytoplazmie
ziarna pierwotne i wtórne

Mediatory wydzielane przez
eozynofile
Mediatory ziaren:
1.
Główne białko zasadowe (MBP) – silne właściwości
cytotoksyczne, toksyczne dla larw przywr i innych pasożytów.
Powoduje skurcz oskrzeli (blokowanie rec. M2 we włóknach
przywspółczulnych dróg oddechowych).
2.
Peroksydaza eozynofilowa (EPO) – w macierzy ziaren
eozynofilów, inicjuje powstanie reaktywnych form tlenu,
współuczestniczy w zabijaniu wirusów, bakterii i komórek
nowotworowych, w pewnych warunkach może indukować
degranulację kom. tucznych.
3.
Białko kationowe eozynofilów (ECP) – aktywność
cytotoksyczna, właściwości prokoagulacyjne, hamowanie
proliferacji limfocytów T, działają przeciwwirusowo, stymulują
wytwarzanie śluzu i GAG, indukują uwalnianie histaminy z
bazofilów.
4.
Neurotoksyna (EDN, białko X) – toksyczny wpływ na tkankę
nerwową.
5.
Inne mediatory – aktywowane eozynofile wytwarzają LTC4 i PAF

Rola eozynofilów
W zakażeniach pasożytniczych –
współdziałają z komórkami tucznymi i
IgE, zapewniają obronę lokalną.
W procesach alergicznych – ECF-A,
GM-CSF, IL-5 i inne, TNF są
odpowiedzialne za wzrost liczby
eozynofilów w reakcjach alergicznych,
mogą współuczestniczyć w destrukcji i
przebudowie tkanek w trakcie procesów
zapalnych

Przebieg odpowiedzi
immunologicznej na alergen
Reakcja natychmiastowa (anafilaktyczna) –
•
Zachodzi po kilku minutach od kontaktu z alergenem i
ustępuje w ciągu godziny
•
Przyczyną są mediatory uwalniane z komórek tucznych i
bazofilów
•
Jej nasilenie zależne jest od narządu i układu, którego
dotyka
•
Może wystąpić w charakterze miejscowym lub
doprowadzić do niewydolności krążenia i oddychania
•
Degranulacja może być efektem związania się alergenu z
IgE na błonie komórkowej, związana z nieswoistą
aktywacją komórek tucznych i bazofilów przez składniki
dopełniacza o charakterze anafilotoksyn lub wynikać z
mostkowania receptorów dla IgE przez związki
wielkocząsteczkowe

Przebieg odpowiedzi
immunologicznej na alergen
Reakcja późna (late-phase reaction
LPR)
•
Występuje przy częstym lub ciągłym
narażeniu na alergen, co prowadzi do
przewlekłego stanu zapalnego i
nieodwracalnego uszkodzenia tkanek.
•
Odpowiedzialne za to są: leukotrieny
(LTC4), PAF, cytokiny (TNF, IL-1, IL-4) i
chemokiny (eotaksyna).
•
Szczyt reakcji późnej ujawnia się po 6-8h
po ekspozycji na alergen, a ustępuje po
12-24h.
•
Objawia się nasiloną dusznością.

Odczulanie (ITA)
Polega na powtarzanych iniekcjach początkowo
małych, potem coraz większych dawek alergenów.
Prowadzi to do tworzenia swoistych przeciwciał IgA
i IgG (blokujące), które uniemożliwiają wiązanie
alergenu z IgE
Po immunoterapii alergenem zaobserwowano
osłabienie mechanizmów efektorowych
ITA podjęzykowa – ograniczenie działań ubocznych,
słabsza efektywność
Wskazaniem do stosowania są:
uczulenia na jad owadów,
zdefiniowany alergen wziewny.

Profilaktyka i leczenie
alergii
Immunoterapia swoista
(blok reakcji na
konkretny antygen)
Odczulanie alergoidami (zmodyfikowanymi
alergenami),
Podawanie alergenów sprzężonych z czynnikami
powodującymi rozwój limfocytów Th1,
Podawanie plazmidów DNA kodujących alergen
(prowadzone są badania na zwierzętach)
Immunoterapia nieswoista
(niewybiórcze
hamowanie r. alergicznych)
Blokowanie cytokin i funkcji Th2
Blokowanie IgE
Blokowanie eozynofilów

Dziękujemy za uwagę!
Bibliografia
Immunologia, J.Gołąb, M.Jakóbisiak,
W.Lasek, wyd.PWN, 2002
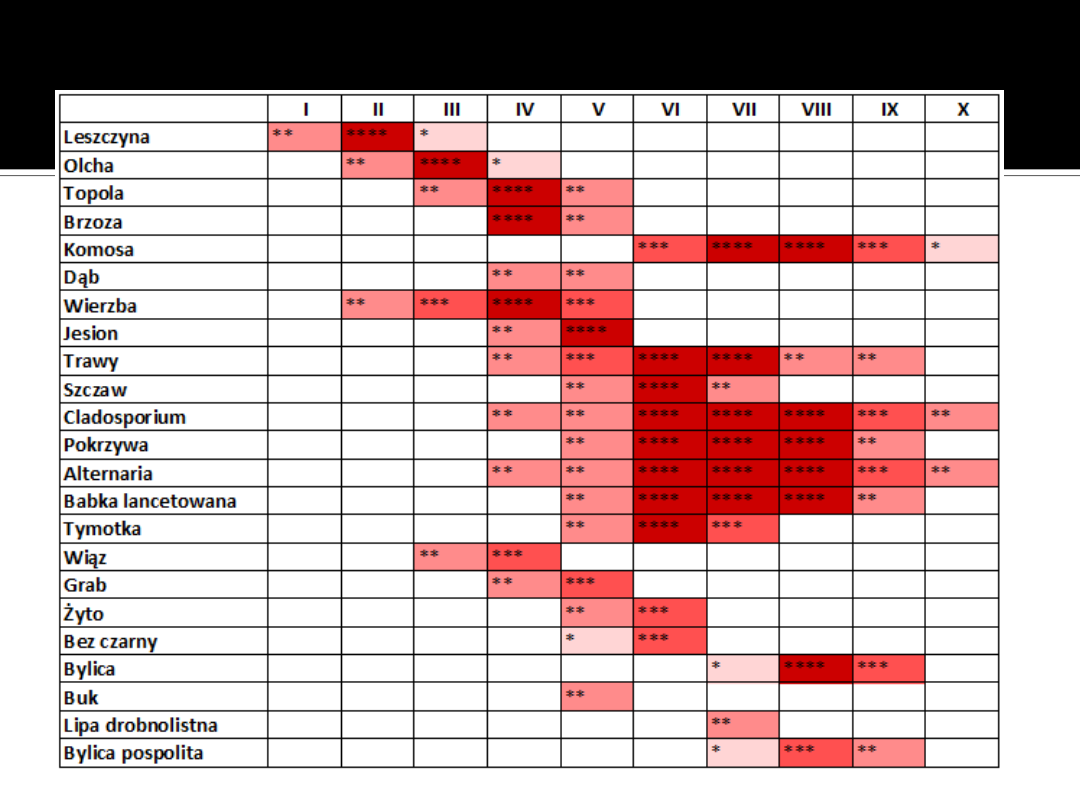
http://alergomed.itc.biz.pl/poradnik/k
alendarz-pylenia-roslin/
Document Outline
- Slide 1
- Nadwrażliwość
- Typy reakcji nadwrażliwości
- Alergia
- Atopia
- Czynniki warunkujące wystąpienie alergii
- Slide 7
- Alergeny
- Slide 9
- Struktura alergenów
- Slide 11
- Mechanizmy reakcji alergicznej
- Udział IgE w reakcjach alergicznych
- Regulacja wytwarzania IgE
- Regulacja wytwarzanie IgE
- Udział komórek tucznych
- Udział bazofilów
- Aktywacja komórek tucznych i bazofilów
- Mediatory i czynniki
- Mediatory preformowane
- Mediatory preformowane
- Mediatory generowane
- Mediatory generowane
- Cytokiny
- Udział eozynofilów
- Mediatory wydzielane przez eozynofile
- Rola eozynofilów
- Przebieg odpowiedzi immunologicznej na alergen
- Przebieg odpowiedzi immunologicznej na alergen
- Odczulanie (ITA)
- Profilaktyka i leczenie alergii
- Dziękujemy za uwagę!
- Bibliografia
Wyszukiwarka
Podobne podstrony:
NADWRAŻLIWOŚĆ TYPU I, studia-biologia, Licencjat, sem 3-4, immunologia
nadwrażliwość typu III u psów
Nadwrażliwość typu III
NADWRAŻLIWOSC TYPU I, biotechnologia Sem 5 Olsztyn, III rok, III rok BARDZO DOBRE !!!!
Nadwrażliwość typu I
NADWRAŻLIWOŚĆ TYPU I, II, III,
nadwrazliwosc typu 2 i 3
Cukrzyca typu 1
3 Cukrzyca typu LADA i MODY
Mechanizmy nadwrażliwości
Charakterystyka odpowiedzi immunologicznej typu GALT faza indukcji
AKCJA Z UŻYCIEM PASA RATOWNICZEGO TYPU WĘGORZ
Stale typu TWIP
809 karty haribo typu EPE 3
BŁOTNIKI PRZEDNIE DO CIĄGNIKÓW Z MOSTEM NAPĘDOWYM 822 23000020 (TYPU (2)
więcej podobnych podstron