
PRAKTYKA KLINICZNA
Medycyna ratunkowa
177
na śniadanie bułkę z żółtym serem i wypił her-
batę. Od wczoraj odczuwa ból w stawach i jest
trochę słabszy, ale bardzo mu zależało na udziale
w turnieju, bo jest w tym dobry, więc spróbował.
W pewnej chwili zrobiło mu się „ciemno przed
oczami” i nie wie, co się stało. Próbuje wstawać,
ale nie ma siły. Koledzy przystępują do zdejmowa-
nia jego zbroi.
Tymczasem żona lekarza przynosi z samocho-
du stojącego na parkingu pod zamkiem apteczkę,
więc można zmierzyć ciśnienie tętnicze. Wynosi
ono 70/50 mm Hg. Tętno jest nadal wolne.
Poza przejściową utratą świadomości występu-
ją więc 2 niepokojące objawy – zwolnienie tętna
poniżej 40/min i spadek ciśnienia tętniczego. Sy-
tuacja wymaga zatem wezwania zespołu ratowni-
ctwa medycznego mogącego prowadzić zaawan-
sowane zabiegi resuscytacyjne. Po telefonicznym
zawiadomieniu dyspozytora pogotowia ratun
kowego się okazuje, że pomocy można oczekiwać
w czasie 15–20 minut. Lekarz decyduje się w takiej
sytuacji rozpocząć doraźne leczenie bradykardii.
Wstrzykuje dożylnie 0,5 mg atropiny, a ponieważ
nie stwierdza przyśpieszenia tętna, po 5 minutach
wstrzykuje następną, taką samą dawkę. Również
bez efektu. Lekarz wie, że maksymalnie może po-
Pogodny, letni dzień. Na dziedzińcu, w ruinach
starego zamku, opodal miasta odbywa się turniej
rycerski. Młodzi ludzie w zbrojach toczą między
sobą pojedynki. Wokół dziewczęta w strojach
z epoki i przygodni widzowie zwabieni urokiem
malowniczego widowiska. Wśród nich lekarz
z żoną i dwoma synkami. Nagle jeden z walczą-
cych pada na ziemię. Drugi klęka przy nim, a po
chwili woła: „Ojej, co ja mu zrobiłem? On jest chy-
ba nieprzytomny. Przecież nie uderzyłem go moc-
no”. Wszyscy przerywają walkę.
Stan poważnego zaburzenia świadomości, jeśli
jest połączony ze zwiotczeniem mięśni, może po-
wodować pełną niedrożność dróg oddechowych na
skutek zapadania się języka. Stanowi więc poważ-
ne zagrożenie życia. Dlatego lekarz podchodzący
do leżącego patrzy, jak on oddycha. Widzi, że męż-
czyzna oddycha ciężko, co 5–6 sekund (a więc 10–
12/min), bez charczenia i świstów. Oznacza to, że
drogi oddechowe (A) są drożne, a oddech (B) wy-
dolny. Po zdjęciu rękawicy można ocenić stan krą-
żenia (C), badając tętno na tętnicy promieniowej.
Jest ono słabo wyczuwalne, około 40/min. Badany
teraz otwiera oczy, początkowo jest splątany (D),
ale po chwili zaczyna odpowiadać na stawiane
przez lekarza pytania (wg schematu AMPLE –
ramka).
Zaprzecza, że jest na coś uczulony. Na stałe nie
przyjmuje żadnych leków, ale dzisiaj zażył aspiry-
nę, bo rano czuł się „rozbity”. Na nic poważnego
nie chorował, jedynie przed miesiącem, kiedy był
na obozie żeglarskim na Mazurach, coś go ugryzło
w nogę i przez kilka dni miał duże zaczerwienie-
nie, a wieczorem dreszcze. Koleżanka dawała mu
paracetamol, i jakoś przeszło. Dzisiaj rano zjadł
Medycyna ratunkowa
Bradykardia jako przyczyna nagłego zasłabnięcia
dr med. Jan Ciećkiewicz
Instytut Ratownictwa Medycznego w Krakowie
AMPLE – schemat zbierania wywiadu
w sytuacjach naglących
A – (allergies) uczulenia
M – (medication) stosowane leki
P – (past and present illnesses of significance)
uprzednie i obecne choroby
L – (last food and drink) ostatnio spożywane
posiłki i napoje
E – (events leading up to the patient’s presenta-
tion) jak doszło do obecnego zdarzenia
PRAKTYKA KLINICZNA
178
MEDYCYNA PRAKTYCZNA 5/2007
dać do 3 mg atropiny. Pamięta również, że czasem
można próbować uzyskać przyśpieszenie czynno-
ści serca szybkimi, miarowymi uderzeniami w jego
okolicę, ale czeka na efekt działania leku.
Przyjeżdża karetka pogotowia. Kierujący ze-
społem ratowników zleca szybko podanie pacjen-
towi tlenu przez maskę, wprowadzenie kaniuli
do żyły i założenie pulsoksymetru. Po uzyskaniu
od będącego na miejscu lekarza zebranych przez
niego informacji, mając do dyspozycji defibryla-
tor, przystępuje do oceny rytmu serca. Elektro-
kardiogram, widoczny na ekranie defibrylatora,
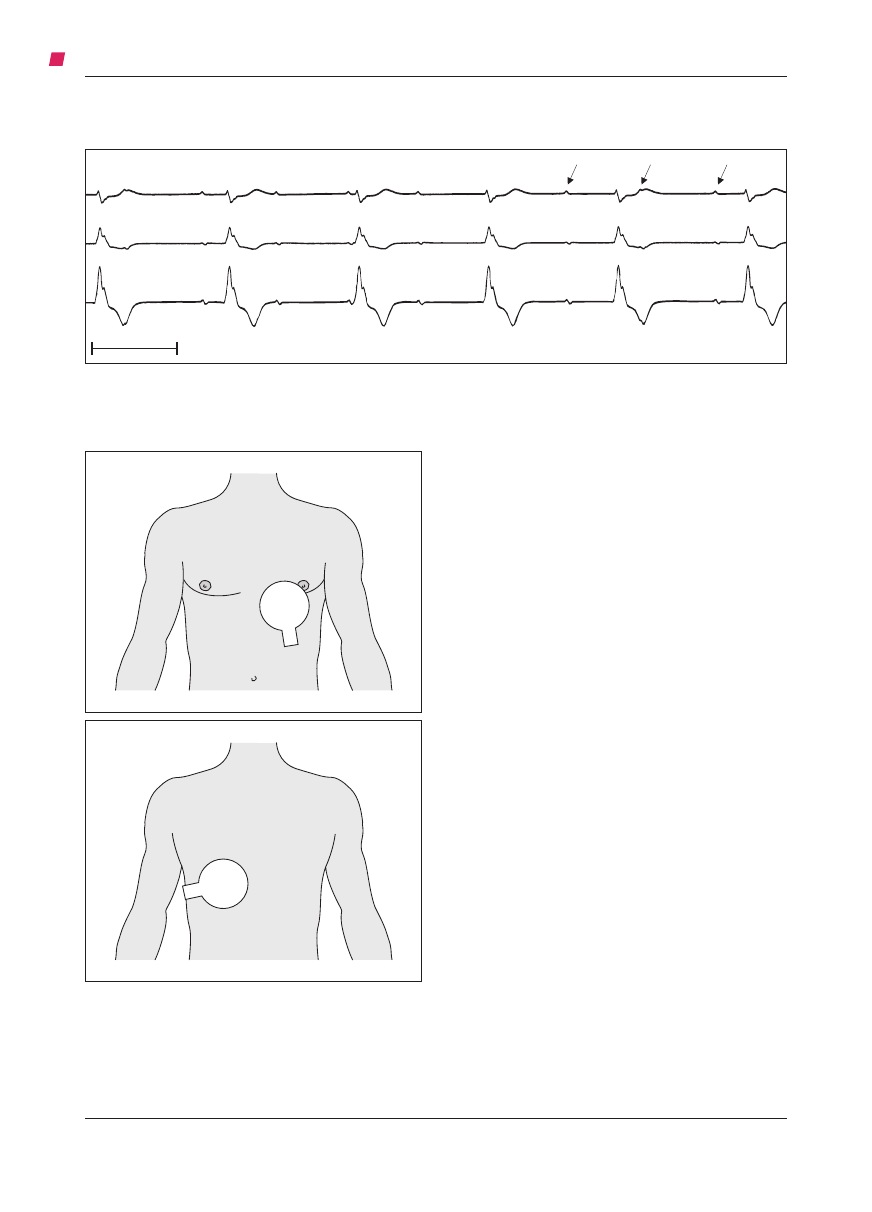
wykazuje dość szybko pojawiające się załamki
P i nieskoordynowane z nimi szerokie zespoły
QRS o częstotliwości 36/min. Świadczy to o dy-
stalnym bloku przedsionkowokomorowym (AV)
III stopnia (ryc. 1), a więc w zestawieniu z obra-
zem klinicznym – o niebezpieczeństwie asystolii.
W świetle tego przebyte gwałtowne zasłabnięcie
z utratą świadomości należy traktować jako trwa-
jący 10–15 sekund napad MAS (Morgagniego,
Adamsa i Stokesa).
Najpewniejszym sposobem zabezpieczenia
pacjenta przed asystolią jest narzucenie rytmu
serca rozrusznikiem elektrycznym; w warunkach
pozaszpitalnych elektrostymulacją przezskórną
(film, www.ratownictwo.pl). Ponieważ dostępny
na miejscu defibrylator ma taką funkcję, zrezy-
gnowano z podawania alternatywnych leków i na-
klejono na skórę elektrody do stymulacji – jedną
w okolicy przedsercowej, a drugą pod lewą łopat-
ką (ryc. 2). Rozpoczęcie elektrostymulacji prze-
zskórnej może być dla pacjenta bolesne i powinno
A
B
Ryc. 2. Umiejscowienie elektrod do elektrostymulacji
przezskórnej serca
Ryc. 1. EKG u chorego z dystalnym blokiem AV III° – strzałkami zaznaczono załamki P. (przedruk z: Trusz-Gluza M.:
Zaburzenia rytmu serca i przewodzenia. W: Szczeklik A., red.: Choroby wewnętrzne. T. 1. Kraków, Medycyna Praktycz-
na, 2006: 219)
I
II
1 s
P = 62/min
QRS = 36/min
V
1
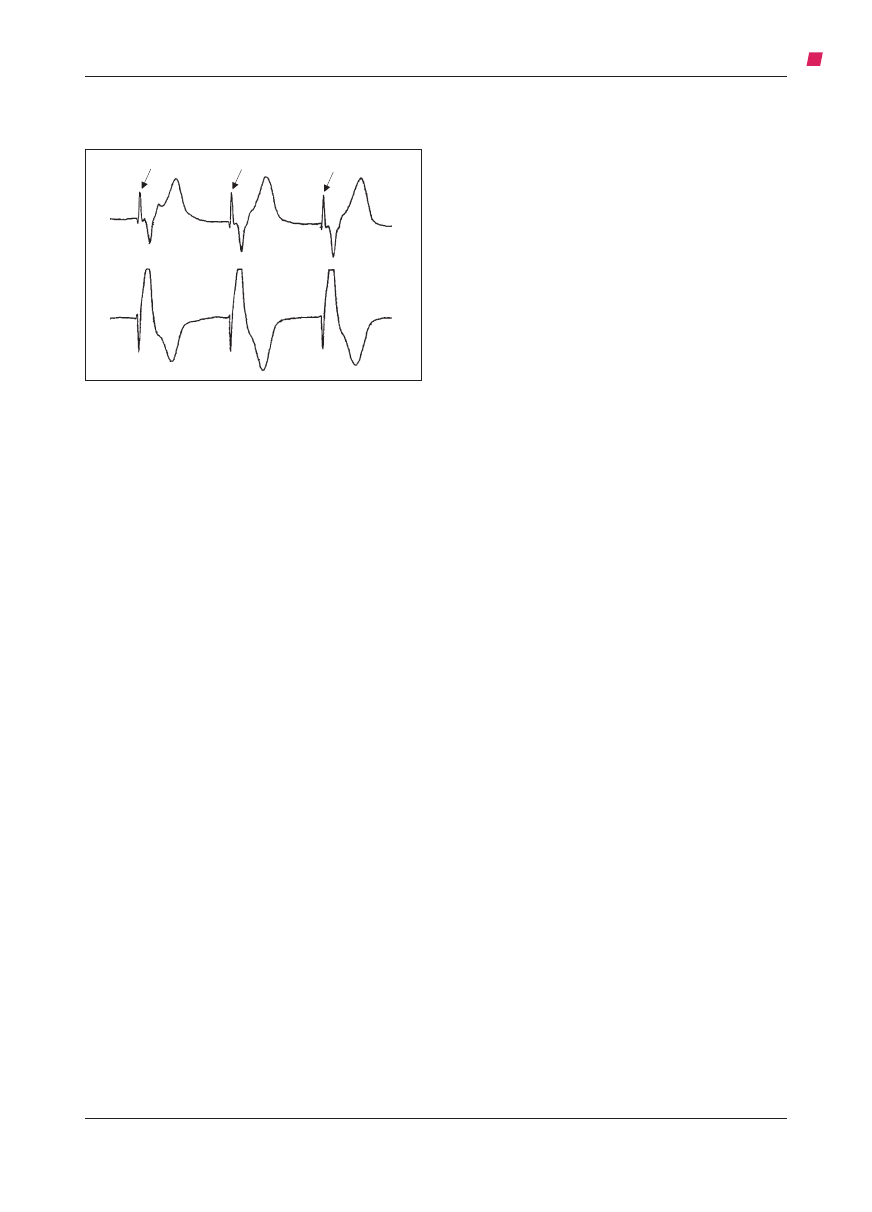
PRAKTYKA KLINICZNA
Medycyna ratunkowa
179
być poprzedzone analgosedacją. W tym celu chory
otrzymuje dożylnie 0,1 mg fentanylu i 2,5 mg mi-
dazolamu. Po sprawdzeniu, jak pacjent oddycha,
i ostrzeżeniu innych ratowników, aby się odsu-
nęli od chorego, można teraz rozpocząć elektro-
stymulację z częstotliwością 80/min i stopniowo
zwiększać natężenie prądu stymulacji. O skutecz-
ności elektrostymulacji („przechwyceniu” rytmu)
świadczy pojawianie się zespołów QRS po impul-
sach stymulatora, tzw. iglicach (strzałki na ryc.
3). Ustawia się natężenie prądu stymulacji o 10%
większe niż konieczne do przechwycenia rytmu.
Tak zabezpieczony pacjent może być już trans-
portowany do szpitala, który należy wcześniej za-
wiadomić, że konieczna będzie pilna konsultacja
kardiologiczna i ewentualnie wprowadzenie elek-
trody endokawitarnej. Ponieważ najbliższy szpi-
tal dysponuje intensywną opieką kardiologiczną
w stosownym zakresie, pacjent oddycha sprawnie,
a odległość jest niewielka, nie ma bezwzględnej
konieczności zapewnienia drożności dróg odde-
chowych intubacją dotchawiczą. W innym wypad-
ku należy uzyskać zgodę na transport do ośrodka
specjalistycznego.
Można rozważać przyczyny nagłego wystąpie-
nia bloku AV III° u zdrowego uprzednio, młodego
człowieka. Z wywiadu wynika, że jedną z możli-
wości jest wystąpienie wczesnych, rozsianych (na-
rządowych) objawów przenoszonej przez kleszcze
boreliozy z Lyme, co będzie wymagało przeprowa-
dzenia w szpitalu badań serologicznych. Jest to
zbyt rzadko rozpoznawana, choć dość powszech-
na choroba, która zwykle się ogranicza do różno-
rodnych objawów ze strony mięśni, stawów i ukła-
du nerwowego, ale może przebiegać z zapaleniem
mięśnia serca i nagłym wystąpieniem bloku serca.
Jeśli przypuszczenie to się potwierdzi, można bę-
dzie liczyć na cofnięcie się zaburzeń przewodnic-
twa po odpowiednim leczeniu. Inną możliwością
jest ujawnienie się kardiomiopatii przerostowej
u intensywnie trenującego młodego człowieka, co
oczywiście pogarsza rokowanie, a da się potwier-
dzić lub wykluczyć za pomocą badania echokar-
diograficznego.
Piśmiennictwo
1. Trusz-Gluza M.: Zaburzenia rytmu serca i przewodzenia. W: Szczeklik A., red.:
Choroby wewnętrzne: podręcznik multimedialny oparty na zasadach EBM. T. 1.
Kraków, Medycyna Praktyczna, 2005: 181–227
2. Flisiak R., Szechiński J.: Choroby odkleszczowe: borelioza z Lyme. W: Szczeklik A.,
red.: Choroby wewnętrzne: podręcznik multimedialny oparty na zasadach EBM. T. 2.
Kraków, Medycyna Praktyczna, 2006: 2142–2147
3. Wytyczne 2005 resuscytacji krążeniowo-oddechowej ERC. Europejska Rada
Resuscytacji, Polska Rada Resuscytacji. Kraków, 2005. www.prc.krakow.pl
4. Moulton C., Yates D.: Lecture notes on emergency medicine. Oxford, Blackwell
Science, 1999
Ryc. 3. EKG po zastosowaniu skutecznej elektrostymu-
lacji przezskórnej – strzałki wskazują impulsy stymula-
tora.
Wyszukiwarka
Podobne podstrony:
Nakłucie prenatalne jako przyczyna krwotoku do jamy otrzewnej
Pomylki sadowe jako przyczyna b Nieznany
03 BRYT NITARSKA I Błędy projektowe i wykonawcze jako przyczyny stanu awaryjnego budynku mieszkalneg
Zawód miłosny jako przyczyna depresji
Rosjanie wykluczyli zamach jako przyczynę katastrofy
Nadpłodność i dodatkowe zajście w ciążę jako przyczyna dwuojcowskich bliźniąt, Forensic science, Med
Nakłucie prenatalne jako przyczyna krwotoku do jamy otrzewnej
Pomylki sadowe jako przyczyna b Nieznany
drobnoustroje srodowiskowe jako przyczyna mastitis
Symulacja zgody małżeńskiej jako przyczyna nieważności małżeństwa w prawie kościoła łacińskiego x Wo
Kazuistyka Narkotyki jako przyczyna odmy śródpiersiowej
Zachłyśnięcie się treścią żołądkową jako przyczyna śmierci ofiary wypadku drogowego czy można było
M Bruszewska Głombiowska DZIAŁALNOŚĆ KSIĘŻNEJ KRAKOWSKO SANDOMIERSKIEJ KINGI (1234–1292) JAKO PRZYC
M Petrus Nieprawidłowe zwijanie, rolowanie i składanie jako przyczyna zniszczeń obrazów na podłożach
Drobnoustroje środowiskowe jako przyczyna mastitis u krów
siła jako przyczyna zmian ruchu
więcej podobnych podstron