
GENETYCZNE PODŁOŻE
GENETYCZNE PODŁOŻE
NOWOTWORÓW ŻEŃSKICH
NOWOTWORÓW ŻEŃSKICH
NARZĄDÓW PŁCIOWYCH
NARZĄDÓW PŁCIOWYCH
Zebranie szkoleniowe Katedry i Kliniki
Zebranie szkoleniowe Katedry i Kliniki
Położnictwa i Chorób Kobiecych AMB
Położnictwa i Chorób Kobiecych AMB
Magdalena Pasińska
Magdalena Pasińska

PRZYCZYNY POWSTAWANIA
PRZYCZYNY POWSTAWANIA
NOWOTWORÓW:
NOWOTWORÓW:
1 na 4 zgony wywołany jest chorobą
1 na 4 zgony wywołany jest chorobą
nowotworową
nowotworową
wzrastający odsetek osób starszych w
wzrastający odsetek osób starszych w
populacji
populacji

PRZYCZYNY POWSTAWANIA
PRZYCZYNY POWSTAWANIA
NOWOTWORÓW:
NOWOTWORÓW:
połączenie elementów środowiskowych
połączenie elementów środowiskowych
zmiany genetyczne w tkankach
zmiany genetyczne w tkankach
ludzkich
ludzkich
predyspozycje dziedziczne
predyspozycje dziedziczne

PRZYCZYNY POWSTAWANIA
PRZYCZYNY POWSTAWANIA
NOWOTWORÓW:
NOWOTWORÓW:
znaczące postępy w dziedzinie biologii
znaczące postępy w dziedzinie biologii
molekularnej i genetyki wyjaśniły
molekularnej i genetyki wyjaśniły
podstawowe elementy procesu
podstawowe elementy procesu
nowotworowego i dały schematyczny
nowotworowego i dały schematyczny
obraz zdarzeń zachodzących w komórce i
obraz zdarzeń zachodzących w komórce i
prowadzących do zapoczątkowania
prowadzących do zapoczątkowania
procesu nowotworowego.
procesu nowotworowego.
opracowanie lepszych sposobów leczenia
opracowanie lepszych sposobów leczenia
zapobieganie powstawania nowotworów
zapobieganie powstawania nowotworów

PRZYCZYNY POWSTAWANIA
PRZYCZYNY POWSTAWANIA
NOWOTWORÓW:
NOWOTWORÓW:
Nowotwór z gr. „nowy twór”-
Nowotwór z gr. „nowy twór”-
zespół zaburzeń, posiadających jedną
zespół zaburzeń, posiadających jedną
wspólną cechę:
wspólną cechę:
NIEKONTROLOWANY WZROST
NIEKONTROLOWANY WZROST
KOMÓREK
KOMÓREK

PRZYCZYNY POWSTAWANIA
PRZYCZYNY POWSTAWANIA
NOWOTWORÓW:
NOWOTWORÓW:
Komórki tworzące nowotwór
Komórki tworzące nowotwór
pochodzą od pojedynczej komórki
pochodzą od pojedynczej komórki
przodka, komórki monoklonalne.
przodka, komórki monoklonalne.
Większość komórek rośnie i
Większość komórek rośnie i
różnicuje się . Mało zróżnicowane
różnicuje się . Mało zróżnicowane
komórki macierzyste wytwarzają
komórki macierzyste wytwarzają
dużą liczbę komórek potomnych w
dużą liczbę komórek potomnych w
celu uzupełnienia i odnowienia
celu uzupełnienia i odnowienia
naruszanych systemów ochronnych.
naruszanych systemów ochronnych.

PRZYCZYNY POWSTAWANIA
PRZYCZYNY POWSTAWANIA
NOWOTWORÓW:
NOWOTWORÓW:
Komórki w organizmie są
Komórki w organizmie są
zaprogramowane do rozwoju, wzrostu,
zaprogramowane do rozwoju, wzrostu,
różnicowania oraz śmierci w odpowiedzi
różnicowania oraz śmierci w odpowiedzi
na złożony system sygnałów
na złożony system sygnałów
biochemicznych.
biochemicznych.
Nowotwór jest wynikiem pojawienia się
Nowotwór jest wynikiem pojawienia się
klonu komórek nie ulegających tym tym
klonu komórek nie ulegających tym tym
zaprogramowanym ograniczeniom i
zaprogramowanym ograniczeniom i
zdolnych do nieprawidłowego rozrastania.
zdolnych do nieprawidłowego rozrastania.
PRZYCZYNY POWSTAWANIA
PRZYCZYNY POWSTAWANIA
NOWOTWORÓW:
NOWOTWORÓW:

CZYNNIKI GENETYCZNE
CZYNNIKI GENETYCZNE
w komórkach somatycznych w trakcie życia
w komórkach somatycznych w trakcie życia
jednostki - mutacje w genach akumulują się
jednostki - mutacje w genach akumulują się
przez lata, aż do momentu utraty przez
przez lata, aż do momentu utraty przez
komórkę krytycznej liczby mechanizmów
komórkę krytycznej liczby mechanizmów
kontrolujących wzrost i rozpoczęcia procesu
kontrolujących wzrost i rozpoczęcia procesu
nowotworowego
nowotworowego
częstość tych zdarzeń może ulegać zmianom w
częstość tych zdarzeń może ulegać zmianom w
wyniku np. działania mutagenów i ustanowienia
wyniku np. działania mutagenów i ustanowienia
związku z karcynogenami środowiskowymi.
związku z karcynogenami środowiskowymi.
Mutacje nie są przekazywane kolejnym
Mutacje nie są przekazywane kolejnym
pokoleniom (zjawiska genetyczne, nie są
pokoleniom (zjawiska genetyczne, nie są
dziedziczne).
dziedziczne).

CZYNNIKI GENETYCZNE
CZYNNIKI GENETYCZNE
Gdy mutacje predysponujące do pojawienia się
Gdy mutacje predysponujące do pojawienia się
nowotworu wystąpią w komórkach
nowotworu wystąpią w komórkach
rozrodczych, prowadzą wówczas do
rozrodczych, prowadzą wówczas do
przekazywania genów wywołujących nowotwór
przekazywania genów wywołujących nowotwór
kolejnym pokoleniom, co prowadzi do
kolejnym pokoleniom, co prowadzi do
pojawienia się rodziny o wysokiej częstości
pojawienia się rodziny o wysokiej częstości
występowania określonych typów nowotworu.
występowania określonych typów nowotworu.
Odziedziczenie nawet jednego zmutowanego
Odziedziczenie nawet jednego zmutowanego
allela wystarczy do wywołania specyficznego
allela wystarczy do wywołania specyficznego
typu nowotworu: prawie wszystkie osoby (ok..
typu nowotworu: prawie wszystkie osoby (ok..
90%), które odziedziczą zmutowany allel,
90%), które odziedziczą zmutowany allel,
zachorują na raka.
zachorują na raka.

CZYNNIKI ŚRODOWISKOWE
CZYNNIKI ŚRODOWISKOWE
Odgrywają istotną rolę w karcynogenezie.
Odgrywają istotną rolę w karcynogenezie.
Jednak ogólne ryzyko wystąpienia określonego
Jednak ogólne ryzyko wystąpienia określonego
typu nowotworu u człowieka zależy od
typu nowotworu u człowieka zależy od
kombiancji czynników dziedzicznych i
kombiancji czynników dziedzicznych i
środowiskowych.
środowiskowych.
Geny odgrywające rolę w powstawaniu
Geny odgrywające rolę w powstawaniu
nowotworów
nowotworów
Nowotwory powstają, gdy pojawia się klon
Nowotwory powstają, gdy pojawia się klon
komórek, które utraciły prawidłową kontrolę nad
komórek, które utraciły prawidłową kontrolę nad
swoim wzrostem i różnicowaniem.
swoim wzrostem i różnicowaniem.
Znanych jest ok. 100 genów zaangażowanych w
Znanych jest ok. 100 genów zaangażowanych w
proces nowotworowy, które kodują białka biorące
proces nowotworowy, które kodują białka biorące
udział w regulacji tych procesów w komórkach.
udział w regulacji tych procesów w komórkach.

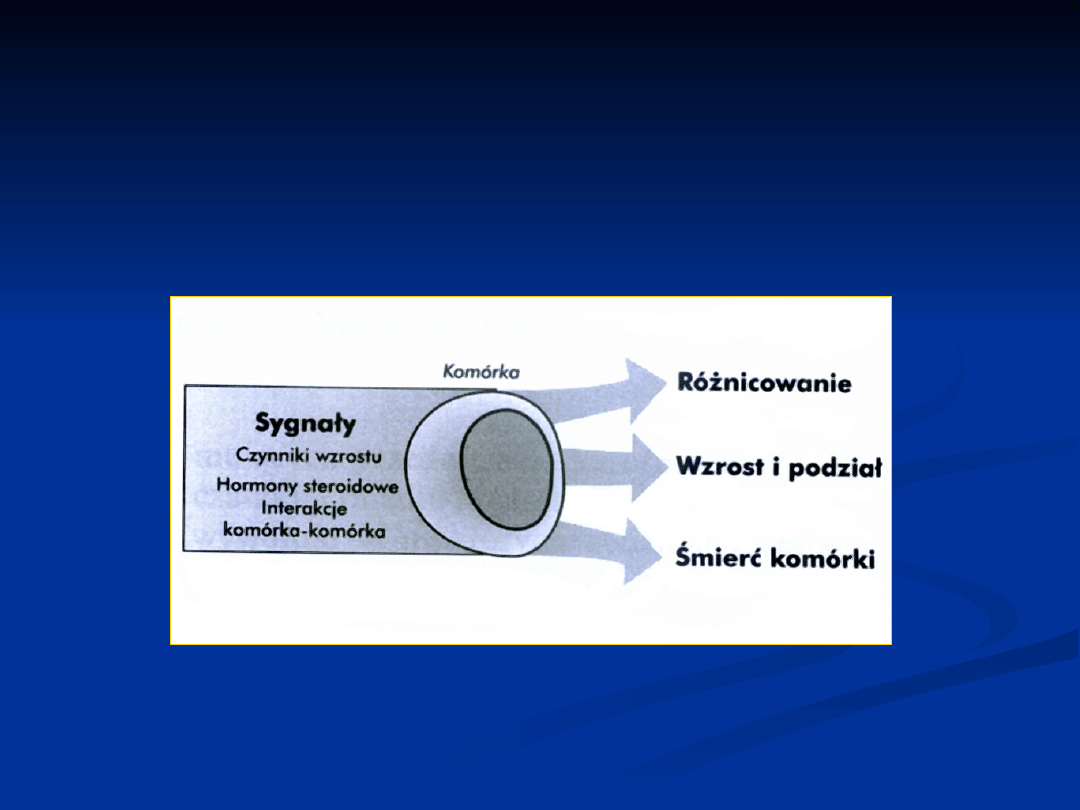
REGULACJA WZROSTU
REGULACJA WZROSTU
KOMÓRKI
KOMÓRKI
Regulacja wzrostu komórki odbywa się przez:
Regulacja wzrostu komórki odbywa się przez:
Czynniki wzrostu, które przekazują sygnału z
Czynniki wzrostu, które przekazują sygnału z
jednej komórki do drugiej
jednej komórki do drugiej
Receptory specyficzne dla tych czynników wzrostu
Receptory specyficzne dla tych czynników wzrostu
Cząsteczki transdukcji sygnału, które aktywują
Cząsteczki transdukcji sygnału, które aktywują
kaskadę reakcji fosforylujących wewnątrz komórki
kaskadę reakcji fosforylujących wewnątrz komórki
Jądrowe czynniki transkrypcyjne
Jądrowe czynniki transkrypcyjne

REGULACJA WZROSTU
REGULACJA WZROSTU
KOMÓRKI
KOMÓRKI
Komórka integruje i interpretuje pochodzenie
Komórka integruje i interpretuje pochodzenie
sygnałów otrzymywanych z otoczenia.
sygnałów otrzymywanych z otoczenia.
Komórka nowotworowa może pojawić się w
Komórka nowotworowa może pojawić się w
populacji rosnących komórek w wyniku akumulacji
populacji rosnących komórek w wyniku akumulacji
mutacji w tych genach regulatorowych.
mutacji w tych genach regulatorowych.
Ponadto nowotwory pojawiają się w wyniku
Ponadto nowotwory pojawiają się w wyniku
progresywnej serii zdarzeń, która w postępujący
progresywnej serii zdarzeń, która w postępujący
sposób wzmaga błędną regulację w ramach linii
sposób wzmaga błędną regulację w ramach linii
komórkowej.
komórkowej.
Ostatecznie powstaje komórka, której komórki
Ostatecznie powstaje komórka, której komórki
potomne dzielą się w sposób niewłaściwy.
potomne dzielą się w sposób niewłaściwy.
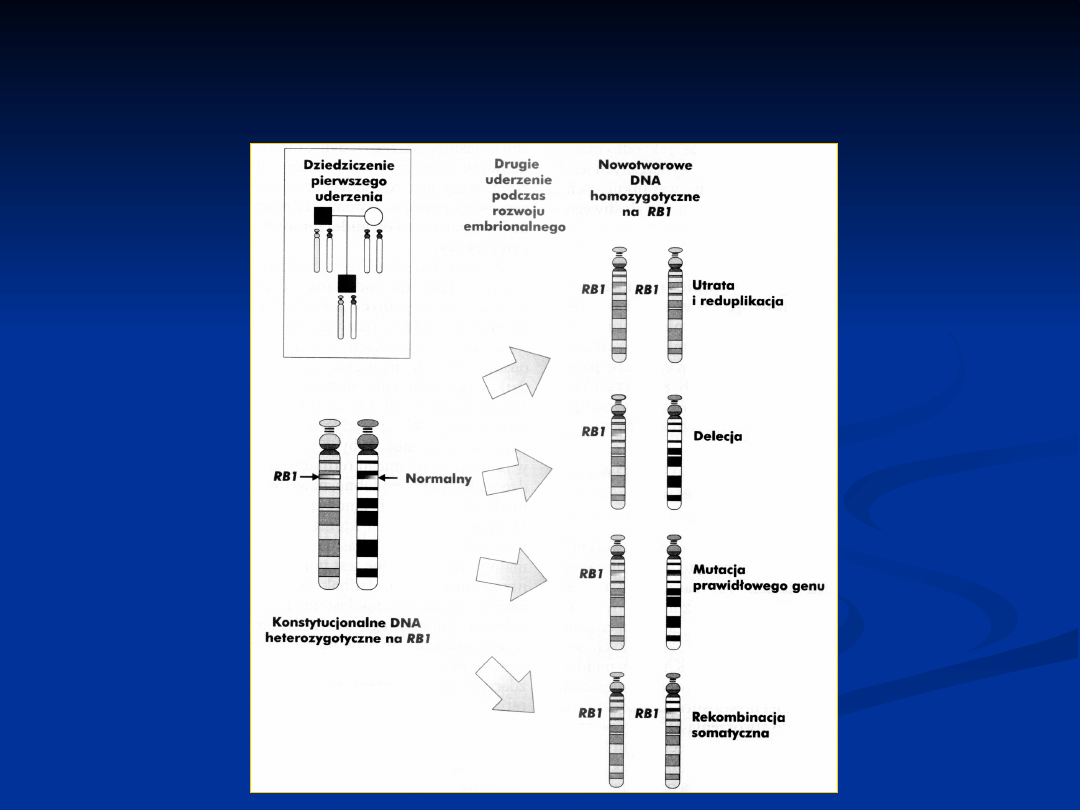
WIELOUDERZENIOWA KONCEPCJA
WIELOUDERZENIOWA KONCEPCJA
KARCYNOGENEZY
KARCYNOGENEZY

DZIEDZICZNY GEN
DZIEDZICZNY GEN
NOWOTWOROWY
NOWOTWOROWY
1971 r. A.G. Knudson (glejak siatkówki)
1971 r. A.G. Knudson (glejak siatkówki)
DWUUDERZENIOWY MODEL
DWUUDERZENIOWY MODEL
KARCYNOGENEZY
KARCYNOGENEZY
W genetycznej formie nowotworu
W genetycznej formie nowotworu
dziedzicznego mutacja pochodzi
dziedzicznego mutacja pochodzi
prawdopodobnie od jednego z rodziców i
prawdopodobnie od jednego z rodziców i
istnieje 50% prawdopodobieństwo
istnieje 50% prawdopodobieństwo
przekazania choroby każdemu dziecku.
przekazania choroby każdemu dziecku.
Retinoblastoma dziedziczna jest zwykle
Retinoblastoma dziedziczna jest zwykle
dwustronna. W formie sporadycznej (nie
dwustronna. W formie sporadycznej (nie
dziedzicznej) choroba nie występuje u
dziedzicznej) choroba nie występuje u
żadnego z rodziców, a potomstwo nie jest
żadnego z rodziców, a potomstwo nie jest
dodatkowo zagrożone.
dodatkowo zagrożone.
DWUUDERZENIOWY MODEL
DWUUDERZENIOWY MODEL
KARCYNOGENEZY
KARCYNOGENEZY

GENY ODGRYWAJĄCE ROLĘ W
GENY ODGRYWAJĄCE ROLĘ W
POWSTAWANIU
POWSTAWANIU
NOWOTWORÓW
NOWOTWORÓW
Geny supresorowe
Geny supresorowe
- hamują rozrastanie się komórek
- hamują rozrastanie się komórek
Onkogeny (aktywują rozrost)
Onkogeny (aktywują rozrost)
Geny biorące udział w procesach
Geny biorące udział w procesach
naprawy DNA
naprawy DNA

GENY SUPRESOROWE
GENY SUPRESOROWE
blokują niekontrolowany rozrost komórek,
blokują niekontrolowany rozrost komórek,
mogący prowadzić do procesu
mogący prowadzić do procesu
nowotworowego. Często wiąże się to z ich
nowotworowego. Często wiąże się to z ich
uczestniczeniem w szlakach regulujących cykl
uczestniczeniem w szlakach regulujących cykl
komórkowy. Zwykle są unieczynniane przez
komórkowy. Zwykle są unieczynniane przez
mutacje,
mutacje,
mutacje często dotyczą linii komórek w liniach
mutacje często dotyczą linii komórek w liniach
zarodkowych powodujących nowotwory
zarodkowych powodujących nowotwory
dziedziczne,
dziedziczne,
allele dominujące na poziomie jednostki ( tzn.
allele dominujące na poziomie jednostki ( tzn.
choroba występuje u heterozygot) ale są
choroba występuje u heterozygot) ale są
allelami recesywnymi na poziomie komórki
allelami recesywnymi na poziomie komórki
(komórki heterozygotyczne nie zmieniają się w
(komórki heterozygotyczne nie zmieniają się w
nowotworowe).
nowotworowe).

ONKOGENY
ONKOGENY
wywodzą się z protoonkogenów kodują:
wywodzą się z protoonkogenów kodują:
czynnik wzrostu, receptory czynników
czynnik wzrostu, receptory czynników
wzrostu, cząsteczki transdukcji sygnału
wzrostu, cząsteczki transdukcji sygnału
i transkrypcji jądrowej,
i transkrypcji jądrowej,
onkogeny są zwykle dominujące na
onkogeny są zwykle dominujące na
poziomie komórki,
poziomie komórki,
mutacje powodują nabycie funkcji,
mutacje powodują nabycie funkcji,
często są spotykane w nowotworach
często są spotykane w nowotworach
sporadycznych
sporadycznych

GENY BIORĄCE UDZIAŁ W
GENY BIORĄCE UDZIAŁ W
NAPRAWIE DNA
NAPRAWIE DNA
dziedziczne uszkodzenia procesów
dziedziczne uszkodzenia procesów
naprawy DNA prowadzi do
naprawy DNA prowadzi do
niestabilności genomowej (rozległe
niestabilności genomowej (rozległe
mutacje, pęknięcia chromosomów,
mutacje, pęknięcia chromosomów,
aneuploidia)
aneuploidia)

NIEŚMIERTELNOŚĆ
NIEŚMIERTELNOŚĆ
KOMÓREK NOWOTOROWYCH
KOMÓREK NOWOTOROWYCH
SENESCENCJA - stan, w którym komórka nie
SENESCENCJA - stan, w którym komórka nie
może dalej się dzielić
może dalej się dzielić
podczas każdego podziału komórkowego
podczas każdego podziału komórkowego
dochodzi do skrócenia telomeru podczas
dochodzi do skrócenia telomeru podczas
replikacji w fazie S.
replikacji w fazie S.
Komórki nowotworowe aktywują telomerazę,
Komórki nowotworowe aktywują telomerazę,
enzym odbudowujący segmenty telomerowe,
enzym odbudowujący segmenty telomerowe,
które normalnie ulegają utracie podczas
które normalnie ulegają utracie podczas
podziałów komórkowych. na niepohamowany
podziałów komórkowych. na niepohamowany
podział komórkowy pozwala nowotworowi
podział komórkowy pozwala nowotworowi
osiągnąć znaczne rozmiary oraz akumulować
osiągnąć znaczne rozmiary oraz akumulować
dodatkowe mutacje, mogące przyczynić się
dodatkowe mutacje, mogące przyczynić się
do złośliwości komórki.
do złośliwości komórki.

GENY DZIEDZICZNEGO
GENY DZIEDZICZNEGO
NIEPOLIPOWATEGO RAKA
NIEPOLIPOWATEGO RAKA
OKRĘŻNICY
OKRĘŻNICY
Hereditary nonpolyposis colon
Hereditary nonpolyposis colon
cancer
cancer
- HNPCC II typ raka okrężnicy 1-5%
- HNPCC II typ raka okrężnicy 1-5%
wszystkich przypadków raka odbytu i okrężnicy
wszystkich przypadków raka odbytu i okrężnicy
u nosicieli pojawiają się często dobrze
u nosicieli pojawiają się często dobrze
zróżnicowane polipy,
zróżnicowane polipy,
w 20% przypadków również rak endometrium,
w 20% przypadków również rak endometrium,
powodowana przez mutacje w którymkolwiek z
powodowana przez mutacje w którymkolwiek z
kilku genów zaangażowanych w naprawę źle
kilku genów zaangażowanych w naprawę źle
sparowanych zasad,
sparowanych zasad,
nowotwór wywołany niestabilnością genomową.
nowotwór wywołany niestabilnością genomową.

GENY, KTÓRYCH MUTACJE
GENY, KTÓRYCH MUTACJE
MOGĄ WYWOŁAĆ HNPCC:
MOGĄ WYWOŁAĆ HNPCC:
MSH2
MSH2
ok.. 40 % przypadków
ok.. 40 % przypadków
MLH1
MLH1
25 % przypadków
25 % przypadków
MSH6
MSH6
PMS1 i PMS2
PMS1 i PMS2
niewielka ilość
niewielka ilość
pozostałych przypadków
pozostałych przypadków

DIAGNOSTYKA
DIAGNOSTYKA
MOLEKULARNA
MOLEKULARNA
HNPCC
HNPCC
umożliwia wykluczenie ok. 50%
umożliwia wykluczenie ok. 50%
członków rodziny z grupy
członków rodziny z grupy
wysokiego ryzyka
wysokiego ryzyka
ułatwia podjęcie decyzji o
ułatwia podjęcie decyzji o
radykalności zabiegów
radykalności zabiegów
chirurgicznych (kolektomii zamiast
chirurgicznych (kolektomii zamiast
klasycznej resekcji miejscowej,
klasycznej resekcji miejscowej,
histerectomii i owarectomii)
histerectomii i owarectomii)

KRYTERIA DIAGNOSTYCZNE
HNPCC
Znalezienie mutacji konstytucyjnej
hMLH1, hMSH2 lub hMSH6 u osoby
z rodziny z rakiem jelita grubego lub
Spełnienie poniższych kryteriów
rodowodowo-klinicznych

KRYTERIA DIAGNOSTYCZNE
HNPCC
A.
KRYTERIA AMSTERDAMSKIE
(wszystkie poniższe kryteria muszą być spełnione)
Zachorowanie na raka jelita grubego* co
najmniej 3 członków danej rodziny; jeden z
nich jest krewnym 1° dla dwóch
pozostałych, raki jelita grubego
zweryfikowane histopatologicznie
Zachorowania na raka jelita grubego*
wystąpiły w co najmniej 2 pokoleniach
Jeden lub więcej raków jelita grubego*
zdiagnozowano przed 50 r.z.

KRYTERIA DIAGNOSTYCZNE
HNPCC
B.
KRYTERIA ROZPOZNAWANIA
RODZIN PODEJRZANYCH O HNPCC
(co najmniej jeden z poniższych warunków musi być
spełniony)
Zachorowanie na raka jelita grubego -
przynajmniej 2 krewnych 1°; co najmniej jedno
zachorowanie przed 50 r.ż.
Wykluczono polipowatość rodzinną
Rak jelita grubego lub inny związany z HNPCC :
rak - trzonu macicy, dróg moczowych, jelita
cienkiego, żołądka, jajnika, dróg żółciowych.

S c h e m a t b a d a
ń kontrolnych w kierunku HNPCC
N a r z
ąd
B a d a n i e
P o c z
ątek
C z
ęstość
J e lito g r u b e
K o l o n o s k o p i a
2 0 - 2 5 r.
ż.
c o 2 - 3 l a ta
T r z o n m a c i c y
( + ja jn i k i )
U s g
d o p o c h w o w e
C A 1 2 5
3 0 - 3 5 r.
ż.
c o 1 - 2 l a ta
Żołądek*
G a s tr o s k o p ia
3 0 - 3 5 r.
ż.
c o 1 - 2 l a ta
D r o g i m o c z o w e *
Usg
3 0 - 3 5 r.
ż.
c o 1 - 2 l a ta
* tylko jeśli rak tego narządu występuje w
rodzinie.
SCHEMAT BADAŃ KONTROLNYCH W
KIERUNKU HNPCC

POSTĘPOWANIE
POSTĘPOWANIE
PROFILAKTYCZNO -
PROFILAKTYCZNO -
DIAGNOSTYCZNE
DIAGNOSTYCZNE
Coroczne badanie ginekologiczne z
Coroczne badanie ginekologiczne z
dopochwowym USG i histopatologicznym
dopochwowym USG i histopatologicznym
pobraniem wyskrobin z jamy macicy
pobraniem wyskrobin z jamy macicy
( kontrola: żołądek, układ moczowy, pierś)
( kontrola: żołądek, układ moczowy, pierś)
Chirurgia (protokolektomia z ileostomią,
Chirurgia (protokolektomia z ileostomią,
kolektomia z zespoleniem ileorektalnym, u
kolektomia z zespoleniem ileorektalnym, u
kobiet histerektomia z przydatkami)
kobiet histerektomia z przydatkami)
Wszystkie zabiegi są bardziej radykalne
Wszystkie zabiegi są bardziej radykalne
od zabiegów klasycznych ze względu na
od zabiegów klasycznych ze względu na
wysokie ryzyko rozwoju drugiego
wysokie ryzyko rozwoju drugiego
pierwotnego ogniska RJG
pierwotnego ogniska RJG

POSTĘPOWANIE
POSTĘPOWANIE
PROFILAKTYCZNO -
PROFILAKTYCZNO -
DIAGNOSTYCZNE
DIAGNOSTYCZNE
Dieta ubogotłuszczowa,
Dieta ubogotłuszczowa,
wysokobłonnikowa z
wysokobłonnikowa z
ograniczeniem mięsa czerwonego
ograniczeniem mięsa czerwonego
Prewencja farmakologiczna
Prewencja farmakologiczna
(aspiryna, sulinac, piroxicam,
(aspiryna, sulinac, piroxicam,
wapń, wit,C
wapń, wit,C
Kolonoskopia co 1-2 lata od 20 rż
Kolonoskopia co 1-2 lata od 20 rż
lub wlew kontrastowy
lub wlew kontrastowy

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA
PIERSI I JAJNIKA
5% raka piersi jest spowodowanych
5% raka piersi jest spowodowanych
przez mutacje dziedziczne
przez mutacje dziedziczne
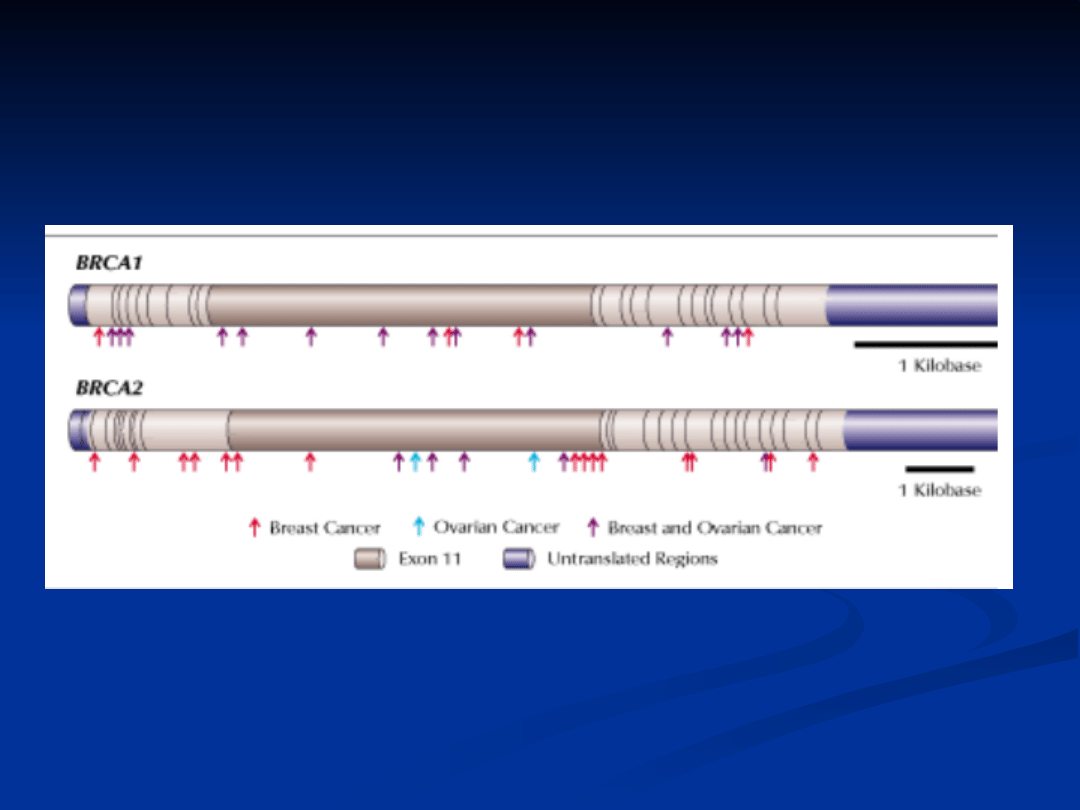
BRCA1
BRCA1
ok. 100 kb, koduje białko
ok. 100 kb, koduje białko
zawierające 1863 aminokwasy
zawierające 1863 aminokwasy
BRCA2
BRCA2
ok. 70 kb, koduje białko
ok. 70 kb, koduje białko
zawierające 3418
zawierające 3418
zidentyfikowano 200 mutacji BRCA1
zidentyfikowano 200 mutacji BRCA1
i ponad 100 BRCA2
i ponad 100 BRCA2

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA
PIERSI I JAJNIKA

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA
PIERSI I JAJNIKA
W Polsce co roku zachorowuje ok. 1800
W Polsce co roku zachorowuje ok. 1800
kobiet w wieku ok. 40 lat na dziedziczne
kobiet w wieku ok. 40 lat na dziedziczne
raki piersi, w tym ok. 300 na raki
raki piersi, w tym ok. 300 na raki
BRCA1 zależne oraz 750 kobiet, średnio
BRCA1 zależne oraz 750 kobiet, średnio
w wieku 50 lat na dziedziczne raki
w wieku 50 lat na dziedziczne raki
jajnika w tym ok. 450 na raki BRCA1
jajnika w tym ok. 450 na raki BRCA1
zależne.
zależne.
najstarsze doniesienie o rodzinnym raku
najstarsze doniesienie o rodzinnym raku
piersi datuje się na 100 rok naszej ery
piersi datuje się na 100 rok naszej ery
(literatura starożytnego Rzymu)
(literatura starożytnego Rzymu)

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA
PIERSI I JAJNIKA
1886 r. Brock opisał 10
1886 r. Brock opisał 10
przypadków raka piersi w 4
przypadków raka piersi w 4
pokoleniach rodziny swojej żony
pokoleniach rodziny swojej żony
30% raków piersi i jajnika jest
30% raków piersi i jajnika jest
spowodowanych przez mutacje
spowodowanych przez mutacje
dziedziczne
dziedziczne

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA
PIERSI I JAJNIKA
Dziedziczny rak piersi narządowo
Dziedziczny rak piersi narządowo
specyficzny HBC-ss
specyficzny HBC-ss
(
(
hereditary breast cancer -site
hereditary breast cancer -site
specific
specific
)
)
Dziedziczny rak piersi/jajnika HBOC
Dziedziczny rak piersi/jajnika HBOC
(
(
hereditaty breast-ovarian cancer)
hereditaty breast-ovarian cancer)
Dziedziczny rak jajnika specyficzny
Dziedziczny rak jajnika specyficzny
narządowo HOC
narządowo HOC
(
(
hereditary ovarian cancer
hereditary ovarian cancer
)
)

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA-
PIERSI I JAJNIKA-
BRCA1
BRCA1
BRCA1
BRCA1
ok. 100 kb, koduje białko
ok. 100 kb, koduje białko
zawierające 1863 aminokwasy
zawierające 1863 aminokwasy
u nosicielek mutacji tego genu - 50-80 %
u nosicielek mutacji tego genu - 50-80 %
(Pol. 75%) ryzyko rozwoju raka piersi i
(Pol. 75%) ryzyko rozwoju raka piersi i
ok. 40 % (Pol. 47 %) ryzyko rozwoju raka
ok. 40 % (Pol. 47 %) ryzyko rozwoju raka
jajnika)
jajnika)
ryzyko uzależnione od rodzaju mutacji i
ryzyko uzależnione od rodzaju mutacji i
lokalizacji w genie (2x wyższe u
lokalizacji w genie (2x wyższe u
nosicielek 5382 insC w porównaniu z
nosicielek 5382 insC w porównaniu z
ryzykiem u nosicielek 4152 delA)
ryzykiem u nosicielek 4152 delA)
GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA
PIERSI I JAJNIKA

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA -
PIERSI I JAJNIKA -
BRCA1
BRCA1
zwiększone ryzyko rozwoju raka
zwiększone ryzyko rozwoju raka
jajowodu i otrzewnej , szacowane na
jajowodu i otrzewnej , szacowane na
ok. 10 %
ok. 10 %
średni wiek diagnozowania raka piersi
średni wiek diagnozowania raka piersi
42-45 lat
42-45 lat
raka jajnika 54 lat
raka jajnika 54 lat

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA -
PIERSI I JAJNIKA -
BRCA1
BRCA1
obustronność raków piersi 32 %
obustronność raków piersi 32 %
szybkie tempo rozrastania się guzów
szybkie tempo rozrastania się guzów
raki piersi: rdzeniaste, atypowe
raki piersi: rdzeniaste, atypowe
rdzeniaste lub przewodowe bez
rdzeniaste lub przewodowe bez
obecności receptorów estrogenowych
obecności receptorów estrogenowych

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA -
PIERSI I JAJNIKA -
BRCA2
BRCA2
BRCA2
BRCA2
ok. 70 kb, koduje białko
ok. 70 kb, koduje białko
zawierające 3418
zawierające 3418
zidentyfikowano 200 mutacji BRCA1 i
zidentyfikowano 200 mutacji BRCA1 i
ponad 100 BRCA2
ponad 100 BRCA2
ryzyko rozwoju raka piersi 31-56 %
ryzyko rozwoju raka piersi 31-56 %
ryzyko rozwoju raka jajnika 11-27 %
ryzyko rozwoju raka jajnika 11-27 %
ryzyko rozwoju raków przewodu
ryzyko rozwoju raków przewodu
pokarmowego, jelita grubego, raka
pokarmowego, jelita grubego, raka
trzustki u kobiet i mężczyzn
trzustki u kobiet i mężczyzn

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA -
PIERSI I JAJNIKA -
BRCA2
BRCA2
częstość zwiększona u mężczyzn z
częstość zwiększona u mężczyzn z
rakiem piersi 15 %
rakiem piersi 15 %
średni wiek zachorowania dla raków
średni wiek zachorowania dla raków
piersi 52 lata u kobiet u mężczyzn 53
piersi 52 lata u kobiet u mężczyzn 53
lata
lata
raków jajnika 62 lata
raków jajnika 62 lata

GENY DZIEDZICZNEGO RAKA
GENY DZIEDZICZNEGO RAKA
PIERSI I JAJNIKA -
PIERSI I JAJNIKA -
BRCA2
BRCA2
Diagnostykę należy wykonywać w
Diagnostykę należy wykonywać w
rodzinach z:
rodzinach z:
- rakiem piersi u mężczyzny
- rakiem piersi u mężczyzny
- co najmniej jednym rakiem jajnika
- co najmniej jednym rakiem jajnika
i jednym rakiem żołądka, jelita
i jednym rakiem żołądka, jelita
grubego lub trzustki wśród
grubego lub trzustki wśród
krewnych I i II rzędu niezależnie
krewnych I i II rzędu niezależnie
od płci osób chorych
od płci osób chorych

PRZYPADKI DZIEDZICZNE
PRZYPADKI DZIEDZICZNE

PRZYPADKI SPORADYCZNE
PRZYPADKI SPORADYCZNE

PROFILAKTYKA
PROFILAKTYKA
Doustna antykoncepcja hormonalna
Doustna antykoncepcja hormonalna
p/wsk. u nosicielek BRCA1 w wieku do
p/wsk. u nosicielek BRCA1 w wieku do
25 lat (wzrost ryzyka raka piersi o 35 %)
25 lat (wzrost ryzyka raka piersi o 35 %)
Środki antykoncepcyjne zmniejszają o
Środki antykoncepcyjne zmniejszają o
ok.. 50 % ryzyko rozwoju raka jajnika
ok.. 50 % ryzyko rozwoju raka jajnika
-stąd uzasadnienie stosowania w
-stąd uzasadnienie stosowania w
późniejszym wieku DAH
późniejszym wieku DAH
HTZ - wzrost ryzyka raka endometrium i
HTZ - wzrost ryzyka raka endometrium i
piersi
piersi

PROFILAKTYKA
PROFILAKTYKA
Karmienie piersią ok. 18 mc.
Karmienie piersią ok. 18 mc.
(redukuje ryzyko raka piersi o 50 %)
(redukuje ryzyko raka piersi o 50 %)
wczesne urodzenie dziecka (przed
wczesne urodzenie dziecka (przed
20 r.ż) o połowę niższe ryzyko
20 r.ż) o połowę niższe ryzyko
zachorowania na raka piersi
zachorowania na raka piersi
chemoprewencja - Tamoxifen przez
chemoprewencja - Tamoxifen przez
5 lat zmniejsza o ok. 50% ryzyko
5 lat zmniejsza o ok. 50% ryzyko
rozwoju raka ER+
rozwoju raka ER+

PROFILAKTYKA
PROFILAKTYKA
profilaktyczna adnexectomia (po
profilaktyczna adnexectomia (po
40 roku życia) zmniejsza ryzyko
40 roku życia) zmniejsza ryzyko
rozwoju raka jajnika/otrzewnej o 5
rozwoju raka jajnika/otrzewnej o 5
% i raka piersi o 30-40 %
% i raka piersi o 30-40 %
profilaktyczna mastectomia (?)
profilaktyczna mastectomia (?)

KRYTERIA RODOWODOWO -
KLINICZNE ROZPOZNAWANIA
DZIEDZICZNEGO RAKA
PIERSI/JAJNIKA
Standardy postępowania dotyczące
dziedzicznego rozwoju raka piersi/jajnika wg.
projektu UE 2000 r. nad rozwojem rejestru
nowotworów dziedzicznych

Liczba przypadków raka piersi lub jajnika w rodzinie
A. jeden- co najmniej jedno
z poniższych kryteriów
musi być spełnione
B. dwa – co najmniej jedno
z poniższych kryteriów
musi być spełnione
C. trzy
1. rak piersi w wieku
poniżej 35 lat
2. rak piersi rdzeniasty lub
atypowy rdzeniasty
3. rak piersi u mężczyzny
4. rak piersi i jajnika u tej
samej osoby niezależnie
od wieku
5. rak piersi obustronny;
jeden z nich rozpoznany
przed 50 rokiem życia
1. dwa raki piersi lub
jajnika wśród krewnych
I
o
lub (II
o
przez
mężczyznę );co
najmniej jeden rak piersi
rozpoznany przez 50
rokiem życia; raki
jajnika rozpoznane w
jakimkolwiek wieku
2. jeden rak piersi
rozpoznany w wieku
poniżej 50 lat i jeden rak
jajnika rozpoznany w
dowolnym wieku wśród
krewnych I
o
lub II
o
przez mężczyznę
1. co najmniej 3 chorych z
rakiem piersi lub jajnika
rozpoznanych w
dowolnym wieku; jeden
z tych chorych jest
krewnym I
o
(lub II
o
przez mężczyznę) dla
dwóch pozostałych

WSKAZANIA DO TESTÓW DNA
WYKRYWAJĄCYCH MUTACJĘ
KONSTYTUCYJNE BRCA1 LUB BRCA2
Pełnoletność
Testowanie na występowanie mutacji typu
“ founder” u :
- osób chorych lub krewnych I z rodzin
spełniających którykolwiek z kryteriów
wymienionych w punktach A lub B
- każda kobieta z rakiem jajnika lub jajowodu
zdiagnozowanym w dowolnym wieku lub z
rakiem sutka zdiagnozowanym poniżej 50
roku

WSKAZANIA DO TESTÓW DNA
WYKRYWAJĄCYCH MUTACJĘ
KONSTYTUCYJNE BRCA1 LUB BRCA2
Pełne sekwencjonowanie genów BRCA1,
BRCA2 u pacjentów z rakiem sutka lub
jajnika/jajowodu i z negatywnym
wynikiem testu na obecność mutacji
typu “founder” oraz co najmniej 25%
prawdopodobieństwem znalezienia
mutacji
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
Wyszukiwarka
Podobne podstrony:
Zapalenia i zakażenia żeńskich narządów płciowych
Badanie żeńskich narządów płciowych
Budowa i fizjologia żeńskich narządów płciowych wykład
Anatomia żeńskich narzadów płciowych
Wady wrodzone żeńskich narządów płciowych
Genetyczne podłoże różnicowania komórek i narządów
XI Patologia żeńskiego narządu płciowego
Badanie zenskich narzadow plciowych
Zapalenia i zakażenia żeńskich narządów płciowych
Wykład 10 Zapalenia żeńskich narządów płciowych
Nowotwory narządów płciowych żeńskich wer 2002 ppt
Klasyfikacja nowotworów narządów płciowych żeńskich
więcej podobnych podstron