WYKŁAD 03- DIAGNOSTYKA PRENATALNA PRZEDURODZENIOWA, DOTYCZĄCA ZARODKA 06.03.06.
l.p. |
WSKAZANIA DO BADANIA |
BADANIE DIAGNOSTYCZNE |
1. |
Ryzyko abberacji chromosomowej u płodu Grupy ryzyka: a)kobiety powyżej 35 r.ż (nondysjunkcja chromosomu jajnika-abberacje chromosomowe związane z liczbą- zesp.Downa, Edwardsa, Pataua) nondysjunkcja tylko w kom .jajowej, w plemniku nie!
b)rodzina ze zrównoważoną transkokacją (np.14,21) nosicieke K i M,zdrowe dzieci, dzieci nosicieli, dzieci z aberracją c) poronienia nawykowe |
Analiza chromosomów- oznaczenie kariotypu płodu |
2. |
Ryzyko choroby sprzężonej z chromosomem X -hemofilia -ch.Duschenna |
Oznaczanie płci płodu Aktywności enzymów w hodowli komórek płynu owodniowego Analiza DNA- czy dziewczynka zdrowa ,nosicielka, chłopiec-chory |
3. |
Ryzyko wady OUN |
Oznaczenie poziomy alfa-proteiny (AFP) i acetylocholinesterazy w płynie owodniowym |
4. |
Ryzyko wady monogenowej (wrodzonego błędu metabolicznego) 25% AR 50% AD nie wykonywane są badania w kierunku fenyloketonurii i mukowuscydozy |
Oznaczenie poziomu metabolitów i aktywności enzymów w hodowlach kom. płodu lub w wodach płodowych, analiza DNA kom. płodu |
5. |
Ryzyko innych chorób, w których produkt genu nie jest znany |
Analiza DNA kom. płodu |
WSKAZANIE DO PRENATALNEJ ANALIZY CHROMOSOMÓW :
L.P. |
WSKAZANIA |
ORIENTACYJNE |
1. |
Wiek matki .35 r.ż |
|
2. |
Aneuploidia w poprzedniej ciąży |
|
3. |
Z przyczyn psychologicznych ( matka boi się że urodzi znów chore dziecko ) |
|
4. |
Ryzyko choroby sprzężonej z chromosomem X, np. populacyjne |
|
5. |
Matka jest pewną nosicielką (X) |
25 % |
METODY DIAGNOSTYKI PRENATALNEJ
nieinwazyjne
USG
nie wykazano szkodliwości promieniowania ultrasonograficznego
najlepiej je wykonać:
1 badanie - przy podejrzeniu ciąży
2 badanie- przed 13 tyg. ciąży - bo są nieswoiste zmiany, które mogą wskazywać na wady rozwojowe , np. przezierność karku NT (fałd w okolicy karku .3 mm); >3 mm jest objawem, który może, ale nie musi wskazywać na abberację chromosomową -fizjologicznie może się pojawiać i znikać przed 12 tyg.
3 badanie - około 21 tyg. - widoczne wszystkie narządy, można wykryć defekty: wodogłowie, brak czaszki, wady serca, nerek, przepony, jelita, wodobrzusze, guzy nowotworowe, brak/deformacje kończyn
inwazyjne
1.amniopunkcja= amniocenteza
nakłucie pod kontrolą USG jamy macicy i pobranie płynu owodniowego , gdzie są komórki zarodka: złuszczona skóra, kom z odbytu, z dróg moczowych. Żywych kom jest niewiele - 10/ 1.000 . Aspiruje się 15-18 ml ( można pobierać zgodnie z tyg. Ciąży np.: 14 ml- 14 tyg. ) , bez znieczulenia
badanie pomiędzy 14-16 tyg. ciąży, po 20 tyg. komórki znikają z płynu owodniowego
ryzyko poronienia z powodu pobrania- 1:200 (0,5%)
od 11 tyg. Prawidłowe wykonanie badania wynosi prawie 100%
Płyn owodniowy
Odwirowanie
Oznaczenie markerów hodowla kom. Owodniowych
( bad. Biochemiczne płynu ) ( rozmnażanie ok. 20 dni )
zbadanie chromosomów - kariotyp
izolacja DNA ( bad. Molekularne )
2. kordocenteza
pobranie krwi z żyły pępowinowej ( krwinek płodu )
badanie po 20 tyg. ciąży, bo w płynie owodniowym nie ma już komórek płodu
3. nakłucie trofoblastu
- pobranie igłą trofoblastu przez powłoki brzuszne pod kontrolą USG
- wykonywane w 11-12 tyg. ciąży (wykonywane przed 11 tyg. ciąży grozi wadami kończyn u zarodków)
gdy podejrzenie defektu jednogenowego, to potrzebna większa ilość DNA (dlatego pobieramy z trofoblastu, w amniocytach też jest DNA, ale jest go mniej)
4. fetoskopia
rzadko wykonywane badanie , bo ryzyko poronienia
jest to oglądanie płodu za pomocą fetoskopu ( endodkopu )
5. biopsja cytotrofoblastu :
dawna metoda pobierania trofoblastu poprzez pochwę i szyjkę macicy
obecnie nie stosowana metoda
RYZYKO ZWIĄZANE Z POSZCZEGÓLNYMI METODAMI DIAGNOSTYKI:
METODA |
CZAS BADANIA |
RYZYKO PORONIENIA |
USG |
Cały czas ciąży |
Nieznane |
Biopsja kosmówki |
< 9 tydz |
Możliwe wady kończyn |
Biopsja kosmówki |
>9 tydz |
Ryzyko poronienia 1% |
amniocenteza |
13- 14 tydz |
0,5 % |
amniocenteza |
15-17 tydz |
0,5% |
Kordocenteza |
>17 tydz |
2% |
USG dopplerowskie |
Cały czas ciąży |
Nieznane |
W badaniach cytogenetycznych w 97% karipotyp jest prawidłowy
W 3% wykrywa się anomalie rozwojowe- najczęstsze wady OUN- bezczaszkowce, bezmózgowce, wady kręgosłupa ( rozszczep ) i inne.
Puste jajo płodowe - zarodek ginie w I stadium rozwojowym i ulega lizie .
Obrzęk całego ciała- charakterystyczny dla zespołu Turnera
Wartości median stężeń AFP w poszczególnych tyg. Ciąży :
Mediana stężeń AFP
1.test Papp-a :
a) białko ciążowe
b) w 10-13 tyg.
c) czułość 65%
2. test Papp-a krwi + USG ( pomiar NT przezierności karku )
a) między 10-13 tyg. ciąży
b) czułość 85%
c) zespół Pataua, zespół Edwardsa, Downa
3.test potrójny :
między 14-20 tyg.
czułość 69%
określamy :
alfa fetoproteina
beta-HCG
wolny estriol
4. test zintegrowany
a)test Pappa-a + przezierność NT 10-13 tyg. , po 14 tyg.- test potrójny
b) czułość 92%
c) test zalecany, najbardziej nowoczesny
AFP w przebiegu ciąży:
*AFP w przebiegu ciąży rośnie, w zespole Downa-obniża się
Wartość mediany stężeń całkowitego βHCG
*bHCG w zespole Downa wzrasta
Wartość wolnego estriolu
*od 14 tyg wzrasta estroiol, dlatego wcześniej nie ma sensu go badać
w Zespole Downa wartość estriolu wzrasta
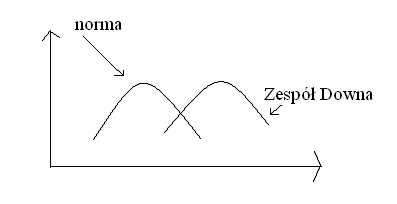
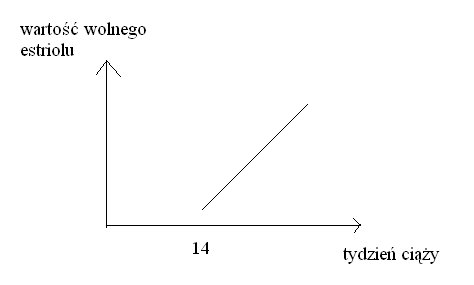
Wartości MoM AFP w przypadku otwartych wad OUN :
przepuklina rdzeniowa 17- 21 tyg.
encephalocele- 17 tyg.
bezmózgowie - 16tyg. , 20 tyg.
β- HCG, wolny estriol- w pobliżu mediany
WADY TESTÓW- wyniki fałszywie dodatnie i ujemne (bo niska czułość)
WSKAZANIA DO TESTÓW
1.kobieta z grupy ryzyka
2.wady w rodzinie
Przykłady anomalii, gdy występują w chorobach uwarunkowanych genetycznie:
Płód z uogólnionym obrzękiem 18 tyg.
a) Wiek matki : 40 lat
b) wiek ciąży 16 tyg. USG, 17 tyg. wg miesiączki
C) kariotyp : 47,XX + 21
d) AFP, β- HCG, estriol; ryzyko > 1: 50 %
osteogenesis imperfecta - wrodzona łamliwość kości
a) w bad. Sekcyjnym wykazano: wodobrzusze, powiększenie wątroby, skrócenie kości kończyn - górnej i dolnej;
b) USG: płyn w jamie otrzewnowej, opłucnej, obrzęk, poszerzenie komór bocznych; ponadto - skrócenie kończyn długich , dzwonowata klatka piersiowa, ugięcie kości ciemieniowej
c) kariotyp: 46, XY
d) AFP, β- HCG, estriol; ryzyko > 1: 50 %
ważna różnica między wiekiem ciążowym podawanym przez ciężarne a wiekiem z USG
Uogólniony obrzęk :
a) USG : obrzęk w j. Otrzewnej, opłucnej, układzie komorowym mózgu
Zespół Pataua - 47,XX + 13
a) Wraz ze wzrostem wieku matki, wzrasta uszkodzenie płodu
b) Wady kości, serca, polidaktylia, microcephalia
c) Większość umiera około 1 roku życia
Zespół Edwardsa
a) Uogólniony obrzęk
b) NT - przezierność tkankowa
c) Przestrzenie, wakuole w trofoblaście
d) Nieprawidłowa przestrzeń płynowa
e) 85% nie przeżyje 1 roku życia
Triploidia - 69, XXX
a) Letalne
b) wiek matki 23 lata
c) skolioza kręgosłupa
d) hipoplazja płuc
e) nisko osadzone uszy
Bezmózgowie
a) Brak kości pokrywy czaszki
b) Zarodki mogą przeżyć poród i żyć do kilku miesięcy
c) Letalne
d) Choroba Wieloczynnikowa
e) ryzyko otwartej wady OUN > 1: 50
Rozszczep kręgosłupa
a) Brak kości pokrywy czaszki
b) Letalne
c) Lekarskie wskazanie do aborcji
d) Wodogłowie, poszerzenie komór bocznych
Przepuklina rdzeniowa
a) Na całej długości lub odcinkowo w kręgosłupie
b) Potwierdzenie testem biochemicznym
c) Są próby leczenia wewnątrzmacicznego
d) Zabieg wykonuje się szybko po urodzeniu, chyba, że jest to wada nie operacyjna
e) ryzyko otwartej wady OUN > 1: 50
Fokomelia (fokomikromelia)
a) Skrócenie 4 kończyn
b) Prawidłowy kariotyp - 46, XX
c) choroba jednogenowa
d) testy bez zmian
Płód syreni
a) Zrośnięcie kończyn
b) 1 na kilkanaście tysięcy przypadków
Diagnostyka prenatalna - zasady:
metoda informowania kobiety - rzetelna informacja - po co, dlaczego, jaka czułość testu
wynik musi być wręczany przez lekarza osobiście w poradni genetycznej (wynik wraz z interpretacją)
problem: wysyłanie wyników pocztą bez interpretacji
kobiety z grupy wysokiego ryzyka - badania tylko w ośrodkach wysokospecjalistycznych
problem aborcji
97% wyników jest prawidłowych
w Polsce prawo dopuszcza aborcję ciężko uszkodzonych zarodków , ciąż zagrażających życiu matki lub płodu ( do 23 tyg. ciąży z przyczyn lekarskich )
diagnostyka prenatalna działa prokreacyjnie dla rodzin z ryzyka
decyzję o aborcji podejmują rodzice! Nie wolno nikogo zmuszać!
zespół Turnera, Klinefeltera nie są wskazaniem do aborcji
jak wykonuje się aborcję ? - podanie prostaglandyn (w kroplówce) wywołujących poród; zarodek, przechodząc przez drogi rodne, ginie
ANETKA, GATKA, OLA
Wyszukiwarka
Podobne podstrony:
wyklad 2 c.d.- 05.03.2012, ALMAMER Fizjoterapia, Masaż
Biologia medyczna (03.11.2010), FIZJOTERAPIA UM, ~ Wykłady
wyklad 4- 19.03.2012, ALMAMER Fizjoterapia, Masaż
wyklad 3- 12.03.2012, ALMAMER Fizjoterapia, Masaż
wyklad 5- 26.03.2012, ALMAMER Fizjoterapia, Masaż
FARMAKOLOGIA wykład 06, FARMAKOLOGIA wykład 6 (12 XI 01) LECZENIE CUKRZYCY cz
wyklad 2 c.d.- 05.03.2012, ALMAMER Fizjoterapia, Masaż
LEKI WPŁYWAJĄCE NA KRZEPNIĘCIE 31.03.2011, farmakologia n
RATOWNICTWO TEST 06, farmakologia, PYTANIA
GENETYKA 03. Dziedz. autoso. reces., GENETYKA ćwiczenie 3
WODY SIARCZANOWE 04.03.08, Artukuły fizjoterapia
Fizjoterapia- genetyka 2, genetyka
farmako, Fizjoterapia, Farmakologia
Dziedziczenie mendlowskie prawidlowych i patologicznych cech czlowieka, Fizjoterapia, Genetyka
Teorie starzenia sie komorek, Fizjoterapia, Genetyka
FARMAKOLOGIA, fizjoterapia osw, farmakologia
więcej podobnych podstron