Próbując opisać dolegliwości związane z bólem stawów, mięśni czy kości często używamy słowa „reumatyzm”. Tymczasem niewiele osób wie, że reumatyzm nie istnieje. Poprawne określenie jakim powinniśmy się posługiwać to „choroby reumatyczne”, które obejmują około 200 jednostek chorobowych.
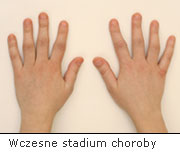
Jedną z najczęstszych i najbardziej agresywnych chorób reumatycznych jest reumatoidalne zapalenie stawów (łac. polyarthritis reumatoidea), określane również skrótem RZS, wywodzącym się od pierwszych liter nazwy choroby. RZS to przewlekła, ogólnoustrojowa choroba zapalna atakująca stawy, która w konsekwencji może prowadzić do trwałego inwalidztwa.
Nie wiadomo co wywołuje chorobę. Wśród specjalistów zdania na ten temat są podzielone. Jedni twierdzą, że podobnie jak w przypadku wielu innych schorzeń, ryzyko zachorowania na RZS zwiększa się wraz genetycznymi skłonnościami oraz wystąpieniem choroby we wcześniejszych pokoleniach. Inni podejrzewają drobnoustroje, które po wniknięciu do organizmu wywołują nieprawidłowe reakcje odpornościowe, wynikiem których jest atak na własne komórki znajdujące się wewnątrz torebki stawowej /reakcje autoimmunologiczne - układ odpornościowy atakuje własne tkanki/. Jeszcze inni uważają, że RZS wywołują oba te czynniki.
Bezpośrednim powodem rozwoju choroby mogą być także silne przeżycia i emocje. RZS może zaostrzyć długotrwały stres, znaczny wysiłek fizyczny, a nawet poród. Istotny wpływ na pojawienie się reumatoidalnego zapalenia stawów ma również styl życia, jaki prowadzimy.
Reumatoidalnego zapalenia stawów nie można wyleczyć; można natomiast hamować i zapobiegać rozwojowi choroby.
Poranna sztywność stawów
Obrzęki stawów
Bóle stawów
Zanik mięśni
Wilgotna skóra
Zaburzenia ukrwienia palców
Ich nadwrażliwość na zimno
Mrowienie i drętwienie rąk
Krzywe i młoteczkowe palce u stóp
Powolny rozwój RZS rozpoczyna się od uczucia rozbicia, zmęczenia, pocenia się, stanów podgorączko- wych, spadku łaknienia i ubytku wagi ciała. W późniejszym czasie pojawia się poranna sztywność palców dłoni - pierwszy i charakterystyczny symptom choroby. Stan ten powoduje uczucie silnej bolesności przy próbie ściśnięcia dłoni i właściwie brak możliwości ruchu. Długość trwania sztywności zależy od nasilenia procesu zapalnego. Może trwać od kilku minut do kilkunastu godzin. Oprócz porannej sztywności, we wczesnym etapie choroby, mogą również wystąpić
zaburzenia ukrwienia palców, ich nadwrażliwość na zimno, uczucie „obumierania”, mrowienia i drętwienia rąk. Zmiany chorobowe zauważane są również w obrębie drobnych stawów stóp. RZS może powodować poważne ich deformacje. Ważnym objawem reumatoidalnego zapalenia stawów są guzki reumatoidalne, czyli twarde, niebolesne zgrubienia, występujące najczęściej w tkance podskórnej. Guzki te mogą się również pojawić w narządach wewnętrznych, takich jak płuca, serce czy nerki.
W diagnostyce reumatoidalnego zapalenia stawów wykorzystuje się następujące metody:
Badanie radiologiczne
Badanie ultrasonograficzne i/lub rezonans magnetyczny i/lub tomografia komputerowa struktury stawów, mięśni i ścięgien
- Wykrywanie zapalenia błony maziowej
i pochewek ścięgnistych
- Wykrywanie nadżerek kostnych
- Oznaczenie stopnia zwężenia szpary stawowej
Badanie gęstości kości dłoni
W większości przypadków, bo ok. 80%, choroba rozwija się powoli, wręcz podstępnie. Jedynym symptomem choroby są niewielkie bóle stawów, które mogą doskwierać całymi latami.
RZS występuje w odmiennych postaciach pod względem przebiegu klinicznego, postępu zmian radiologicznych oraz czasu, w jakim dochodzi do kalectwa.
Podgrupy kliniczne RZS:
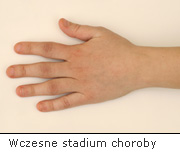
I: Samoograniczający, o łagodnym przebiegu.
Dotyczy niewielkiego odsetka chorych, bo zaledwie 5-10%. Czynnik reumatoidalny w tej grupie chorych występuje w niskim mianie u mniej niż 5%. Po zastosowaniu leków modyfikujących przebieg choroby, objawy w większości przypadków cofają się. Rozpoznanie choroby należy traktować jako prawdopodobne.
II. Niewielka progresja choroby.
Czynnik reumatoidalne obecny jest u 60-90% chorych. Chorzy mimo progresji choroby, odpowiadają na leczenie lekami modyfikującymi jej przebieg.|
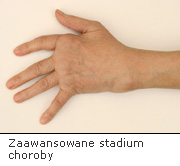
III. Duża progresja choroby.
Od początku choroby stwierdza się wysokie miano czynnika reumatoidalnego. Chorzy źle odpowiadają na leczenie tradycyjnymi lekami modyfikującymi przebieg choroby. Dochodzi do jej stałego postępu; stawy są coraz bardziej zajęte i zdeformowane. Ta postać choroby bardzo szybko prowadzi do kalectwa.
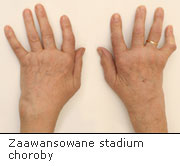
RZS może przebiegać w sposób ciągły lub też tzw. rzutami. Przerwy w zaostrzeniu choroby mogą trwać kilka tygodni, miesięcy, a nawet lat. Wraz z rozwojem reumatoidalnego zapalenia stawów zajmowane są kolejne stawy. Charakterystyczne dla RZS są również zaniki mięśniowe. Dlatego też od początku choroby należy regularnie ćwiczyć. W zaawansowanej chorobie dochodzi między innymi do deformacji stawów międzypaliczkowych, wysięków w stawach łokciowych, uszkodzenia stawów biodrowych, rdzenia kręgowego i korzeni nerwowych.
Rokowanie RZS jest bardzo poważne. Szybko postawiona diagnoza i dobranie odpowiedniej terapii może na wiele lat zahamować rozwój choroby, zapobiec kalectwu i umożliwić cierpiącej osobie samodzielne i aktywne życie.
Leki stosowane w RZS można podzielić na leki o działaniu objawowym, do których zalicza się niesteroidowe leki przeciwzapalne i glikokortykosteroidy, oraz na leki modyfikujące przebieg choroby (LMPCh).
Niesteroidowe leki przeciwzapalne (NLPZ) .
Leki te redukują objawy rzs, wykazują działanie przeciwbólowe i przeciwzapalne, jednak nie hamują postępu choroby ani nie zapobiegają zniszczeniu stawów. Powodują liczne i częste działania niepożądane, a zwłaszcza krwawienia z przewodu pokarmowego.
Glikokortykosteroidy (GKS).
hamują procesy zapalne, a więc pomagają zwalczać objawy (ból, obrzęk, ograniczenie ruchomości stawów). Stosowane są doustnie w małych dawkach oraz w miejscowych wstrzyknięciach. Dostawowe i okołostawowe wstrzyknięcia GKS są skuteczne i bezpieczne, jeśli wykonuje je doświadczony lekarz. Poprawa bywa znacząca, ale tylko przejściowa. Wstrzyknięć do tego samego stawu nie powinno się wykonywać częściej niż raz na 3 miesiące. Do powikłań długotrwałej terapii należą: osteoporoza, (na którą i tak chorzy na RZS narażeni są bardziej niż osoby zdrowe), nadciśnienie tętnicze, przyrost masy ciała, zatrzymanie wody w ustroju, zaćma, zaniki skóry, przedwczesny rozwój miażdżycy.
Leki modyfikujące przebieg choroby (LMPCh)
Wszyscy chorzy na reumatoidalne zapalenie stawów powinni otrzymywać leki modyfikujące przebieg choroby (LMPCh). Leki te mogą odwlekać w czasie lub ograniczać uszkodzenie stawów LMPCh, jeśli są włączone odpowiednio wcześnie. Ponadto opóźniają rozwój choroby, więc ich stosowanie opóźnia postęp niesprawności. Dlatego w niektórych przypadkach, kiedy rzs przebiega szybko i aktywnie, leki te powinny być wdrożone już nawet 3 miesiące od ustalenia rozpoznania.
Do LMPCh stosowanych w RZS należą m.in.: metotreksat (MTX), leflunomid, hydroksychlorochina, sulfasalazyna, D-penicylamina, i cyklosporyna oraz tzw. leki biologiczne - adalimumab, etanercept i infliksimab.
Metotreksat (MTX)
Metotreksat stosowany jest w leczeniu RZS szczególnie w przypadkach większej aktywności choroby, hamuje powstawanie uszkodzeń stawów widocznych na zdjęciach rentgenowskich rąk i stóp. Częstszą przyczyną odstawienia MTX jest wystąpienie objawów niepożądanych, niż brak skuteczności. Działania niepożądane mogące się pojawić podczas leczenia MTX to: zapalenie jamy ustnej, nudności, biegunka, wypadanie włosów, wzrost aktywności enzymów wątrobowych, zapalenie płuc, choroba śródmiąższowa płuc, choroby rozrostowe układu limfatycznego. Zaleca się podczas jego stosowania skuteczną antykoncepcję. Względnymi przeciwwskazaniami do stosowania metotreksatu są choroby wątroby, uszkodzenie nerek, choroby płuc, nadużywanie alkoholu.
Leflunomid (LEF)
Leflunomid ma podobną skuteczność do metotreksatu. Wskazany jest w leczeniu pacjentów z aktywną postacią reumatoidalnego zapalenia stawów .
LEF hamuje nieprawidłowe reakcje układu odpornościowego, które są jedną z przyczyn rzs, czyli ma właściwości immunomodulujące. Działa również przeciwzapalnie. LEF hamuje powstawanie uszkodzeń stawów widocznych na zdjęciach rentgenowskich rąk i stóp, zmniejsza ból i obrzęk, poprawia ruchomość stawów.
LEF stosuje się w tabletkach po 20 mg lub 10 mg dziennie, zależnie od aktywności choroby.
Poprawa stanu pacjenta widoczne jest stosunkowo szybko, zwykle po 4 do 6 tygodniach.
Leflunomid jest przeciwwskazany u pacjentów z zaburzeniami czynności wątroby, ciężkimi niedoborami odporności (np. AIDS), ciężkim zaburzeniem czynności szpiku, ciężkimi zakażeniami.
Zalecana jest antykoncepcja u kobiet w wieku rozrodczym.
Hydroksychlorochina/chlorochina
Nie powoduje spowolnienia rozwoju nadżerek stawowych, długi okres odpowiedzi na leczenie (6 mies.). Stosowana obecnie u chorych z małą aktywnością choroby lub w okresie remisji w celu zapobiegania nawrotom. Główny objaw niepożądany to retinopatia, która jest odwracalna po zaprzestaniu leczenia.
Sulfasalazyna
Stosowana jest głównie u chorych z wczesną postacią choroby oraz małą lub umiarkowaną aktywnością. Opóźnia postęp zmian radiologicznych. Kliniczna odpowiedź na leczenie po ok. 3 miesiącach. Tolerancja leku jest dobra. Ciężkie objawy niepożądane, jak supresja szpiku, obserwowane są niezwykle rzadko.
D-penicylamina
D-penicylamina jest skuteczna w leczeniu RZS, jednak jej stosowanie jest ograniczone z powodu dużej częstości objawów niepożądanych.
Cyklosporyna (CsA)
Skuteczność jest podobna jak D-penicylaminy. CsA spowalnia rozwój nadżerek stawowych. Zastosowanie w RZS jest jednak ograniczone przez objawy niepożądane, szczególnie nadciśnienie tętnicze oraz upośledzenie czynności nerek. Dlatego zwykle stosowana jest u chorych ze źle rokującym RZS oraz w przypadkach RZS opornego na leczenie.
Blokery TNFα
Obecnie dostępne są w Polsce trzy biologiczne leki modyfikujące przebieg choroby z grupy antagonistów TNFα: adalimumab, etanercept, infliksimab
TNFα - czynnik odgrywający istotną rolę w powstawaniu i rozwoju RZS. Głównym mechanizmem działania blokerów TNFα jest jego neutralizacja, a dodatkowym - rozpad komórek produkujących TNFα.
Leczenie operacyjne.
W RZS wykonuje się zabiegi operacyjne, których celem jest poprawa ruchomości stawów. Stopień niesprawności przedoperacyjnej jest ważnym czynnikiem determinującym poprawę po zabiegu. Postępowanie zwiększające sprawność przed operacją i wczesne jej wykonanie zapewniają lepsze wyniki zabiegu.
U pacjentów z RZS oprócz stosowania leków, ogromną rolę pełni też prawidłowa i systematyczna rehabilitacja.
Wyszukiwarka
Podobne podstrony:
Wpływ terapii z zastosowaniem okładów borowinowych na dolegliwości związane z chorobą zwyrdnieniową
Niepokojący związek między szczepionkami i bólem stawów u dzieci
DOLEGLIWOSCI BÓLOWE STAWÓW KONCZYN DOLNYCH W ASPEKCIE AKTYWNOSCI RUCHOWEJ
wpływ pogody na dolegliwości stawowe chorych na RZS, reumatologia
Telomery związane z chorobą zwyrodnieniową stawów, ortop, Ortopedia
72 Terapia manualna Omów pojęcia związane z metodą ślizg stawowy, mobilizacja,
Wplyw pogody na dolegliwosci stawowe chorych na RZS
Replikacja DNA i choroby związane
Ubezpieczenia związane z transportem drogowym
Zagrozenia zwiazane z przemieszczaniem sie ludzi
choroba zwyrodnieniowa stawĂłw
Swoiste i nieswoiste zapalenie kości i stawów
Badania fizykalne kostno stawowo mięśniowy
POSTEPOWANIE FIZJOTERAPEUTYCZNE W CHOROBIE ZWYRODNIENIOWEJ STAWOW BIODROWYCH
Badanie układu kostno stawowego i mięśniowego (1)
Badanie fizykalne kości, mięśni i stawów
więcej podobnych podstron