Przebarwienia skóry (hiperpigmentacje) to plamki lub plamy o intensywnym brązowym kolorze, które mogą być nabyte lub towarzyszyć człowiekowi od urodzenia. Czynnikiem, który decyduje o kolorze skóry, jest naturalny barwnik ? melanina. Bardzo często w praktyce kosmetologicznej spotykamy się z zaburzeniami syntezy melaniny. Ich skutkiem są właśnie zmiany barwnikowe.
Jak powstają przebarwienia i jakie są ich przyczyny?
Melanina (barwnik skóry) powstaje w wyspecjalizowanych komórkach ? melanocytach. Komórki te znajdują się w naskórku. Melanocytów jest mniej więcej tyle samo u wszystkich ras ludzi, a różne kolory skóry to wynik aktywności tych komórek, nie ich ilości.
Tworzenie melaniny jest uzależnione od wielu różnych czynników. Należą do nich np.:
promienie ultrafioletowe (jedna z głównych przyczyn powstawania przebarwień)
hormony (estrogeny, hormony tarczycy)
metale (miedź, żelazo, złoto, srebro)
ciąża.
Proces tworzenia barwnika przebiega w dwóch etapach:
01Pod wpływem enzymu tyrozynazy z aminokwasu tyrozyny powstaje DOPA (3,4-dihydroksyfenyloalanina), następnie DOPA-chinon, z którego po licznych reakcjach chemicznych powstaje właściwy barwnik ? melanina.
02Melanina magazynowana jest w melanosomach. Melanosomy to wyspecjalizowane organelle komórkowe, które transportowane są przez wypustki melanocytów w otoczeniu komórek naskórka ? keratynocytów. Typowy melanocyt ma kilka wypustek, w których znajduje się zmienna liczba melanosomów.
Wystąpienie niejednorodnego zabarwienia skóry to wynik:
nadmiernej liczby melanocytów w naskórku
nadprodukcji melaniny przy prawidłowej liczbie komórek barwnikowych
Podział przebarwień
Przebarwienia dzielimy na:
naskórkowe (kumulacja melaniny w naskórku)
skórne (kumulacja melaniny w skórze właściwej)
mieszane (skórno-naskórkowe).
Ustalenie głębokości przebarwień umożliwia badanie skóry za pomocą lampy Wooda (naskórkowe zarysowują się z większym kontrastem niż skórne).
Najczęściej spotykane przebarwienia:
Piegi (ephelides) ? plamki o średnicy mniejszej niż 0,5 cm. Powstają w okolicach skóry najbardziej narażonej na działanie promieni UV. Często występują u rudowłosych osób z jasną karnacją, co wskazuje na ich genetyczne podłoże. Część piegów jest widoczna nawet bez ekspozycji na promienie słoneczne, część ciemnieje pod wpływem promieni UV. W przypadku piegów melanocyty w warstwie podstawnej naskórka nadmiernie się rozrastają, ale ich liczba nie zmienia się.
Plamy soczewicowate (lentigines)? plamy o średnicy 0,5?1 cm. Są one wynikiem nie tylko zwiększania się liczby melanocytów w warstwie podstawnej naskórka, ale także występowania w skórze właściwej chromatoforów wypełnionych barwnikiem. Pojawiają się głównie na twarzy, szyi i przedramionach. Wyróżniamy dwa rodzaje plam soczewicowatych: posłoneczne (zwane również starczymi) i potrądzikowe.
Ostuda (chloasma, melasma)? to nabyte, przewlekłe przebarwienia na twarzy. Najczęściej występują u kobiet. Lokalizują się one w obrębie czoła, policzków, nosa, górnej wargi, niekiedy w okolicy żuchwy. Najprawdopodobniej główną przyczyną powstawania plam są żeńskie hormony, czasem leki antykoncepcyjne lub ciąża.
Melanoza Riehla (melanosis Riehli) ? do jej objawów należą plamy barwnikowe siateczkowe o kolorze jasnoczerwonym lub niebieskofioletowym. Występują one na czole, skroniach, policzkach, szyi często u kobiet w średnim lub starszym wieku. Najczęściej kolor plam zmienia się na ciemnoszary lub brunatny. Przyczyną ich powstawania są zazwyczaj kosmetyki zawierające substancje światłoczułe.
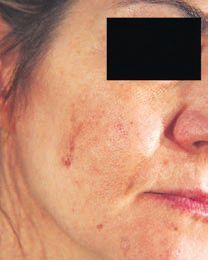
Przed zabiegiem usuwania przebarwienia
Leczenie przebarwień
Leczenie przebarwień jest bardzo trudne i długotrwałe. Istnieje wiele metod ich usuwania. Jedną z nich jest terapia laserowa.
Służą do niej:
laser rubinowy typu Q-switch
laser Nd:Yag typu Q-swich
laser aleksandrytowy typu Q-swich oraz IPL.
Laser rubinowy typu Q-swich ? laser ten wytwarza światło czerwone o długości fali 694 nm, które przenika w głąb skóry na około 1 mm. Światło to jest wyjątkowo dobrze absorbowane przez melaninę, a tylko w niewielkim stopniu przez hemoglobinę. Przy pomocy tego lasera można usunąć naskórkowe zmiany barwnikowe, np. plamy soczewicowate, natomiast zmiany melanocytowe, jak chloasma i przebarwienia pozapalne, słabo reagują na zabiegi odbarwiające laserem rubinowym.
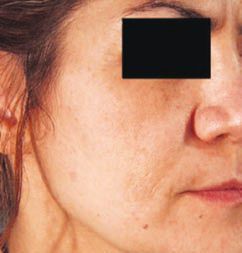
Po zabiegu usuwania przebarwienia
Laser Nd: Yag Q-swich ? emituje promieniowanie podczerwone o długości fali 1064 nm. W trybie pracy Q-swich wytwarza krótkie impulsy (10--20 ns) o wysokiej gęstości energii. Poprzez ustawienie na drodze promieniowania laserowego kryształu podwajającego częstotliwość długość fali zmniejsza się o połowę, a światło zmienia barwę na zieloną (fali długości 532 nm). Fala w zakresie podczerwieni przenika głęboko (4-6 mm) do skóry. Taka penetracja korzystna jest przy leczeniu skórnych zmian barwnikowych, jak znamię Oty, natomiast światło barwy zielonej o długości fali 532 nm jest dobrze absorbowane przez melaninę i hemoglobinę. Krótkie impulsy uzyskane w trybie Q-swich sprawiają, że laser ten jest przydatny do wybiórczej fototermolizy melanosomów w naskórku. Posłoneczne plamy soczewicowate dobrze reagują na leczenie tym laserem.
Laser aleksandrytowy Q-swich ? emituje światło o długości 755 nm, a zatem wyższe i nieco głębiej penetrującej niż laser rubinowy. Jego skuteczność w leczeniu zmian barwnikowych jest podobna do lasera rubinowego typu Q-Swich. Istnieją doniesienia o dobrych efektach kosmetycznych uzyskiwanych po leczeniu tym laserem plam soczewicowatych, jak i plam ?café au lait?.
IPL (Intense Pulsed Light) to niekoherentne źródło światła (światło rozproszone). Emituje szerokie widmo promieniowania widzialnego 400-1200 nm z jednoznaczną granicą krótkofalową. Światło IPL wybiórczo pochłaniane jest przez melaninę, podgrzewa komórki zawierające barwnik, powodując ich zniszczenie.
Najlepsze efekty uzyskuje się, stosując IPL w leczeniu płytkich przebarwień:
piegów
plam soczewicowatych
przebarwionych brodawek łojotokowych
przebarwień polekowych
ostudy
tatuaży
Znacznie gorsze rezultaty uzyskujemy w terapii przebarwień powstałych na skutek długo utrzymującego się stanu zapalnego, otarcia naskórka lub skóry.
Należy wiedzieć:
Przebarwienia ciemnieją w ciągu kilku godzin po zabiegu. Należy być przygotowanym, że mogą nabrać koloru gorzkiej czekolady.
Od następnego dnia rozpoczyna się proces łagodnego złuszczania i trwa około 2 tygodni.
Od razu po zabiegu laserowym można nakładać makijaż i maskować przebarwione miejsca.
W przypadku bardzo głębokich przebarwień zalecane jest powtarzanie zabiegu co 3?4 tygodnie.
Ilość zabiegów ustalana jest indywidualnie; średnio potrzeba 3?5 zabiegów.
Zabieg można poprzedzić mikrodermabrazją, co zwiększa skuteczność terapii.
Nie należy narażać skóry na promienie słoneczne ani opalać się w solarium!
Uwaga! Oprócz zabiegów laserowych pacjent powinien stosować kremy rozjaśniające, blokujące proces tyrozynazy, oraz kremy z wysokimi filtrami.
Wakacje mamy już za sobą. Nasi klienci oprócz wspaniałych wspomnień często poprzywozili z dalekich podróży zniszczoną słońcem, pełną przebarwień skórę. Jak wybrać najskuteczniejszą metodę likwidacji tego problemu?
O kolorze skóry człowieka decyduje melanina, rasa, czynniki wrodzone i hormonalne, ekspozycja na słońce, grubość skóry, naczynia krwionośne, zawartość tlenu we krwi. Zabarwienie skóry jest uwarunkowane genetycznie i zależy od przewagi poszczególnych barwników eumelaniny (ciemny, brązowoczarny), feomelaniny (jasny, czerwonożółty) lub melaniny trójchromowe (intensywnie czerwone, zbliżone do feomelanin. Jest głównym elementem ochrony przed promieniowaniem ultrafioletowym).
Hiperpigmentacje (przebarwienia skóry) to zmiany ciemniejsze od koloru skóry danej osoby, wyróżniamy dwa ich rodzaje:
ograniczone- ostuda, piegi, plamy soczewicowate
uogólnione- w przebiegu chorób endokrynologicznych, układowych, dermatologicznych, jak i przebarwienia polekowe
Mechanizm powstawania przebarwień
Komórkami odpowiedzialnymi za wytwarzanie barwnika są melanocyty. Melanogeneza to złożony proces enzymatycznych przemian oksydacji i polimeryzacji tyrozyny. Szczególnie ważnym enzymem jest tyrozynaza. Melanocyty stanowią ok. 1-2% populacji komórek naskórka. Każdy melanocyt warstwy podstawnej powiązany jest z 36 keratynocytami naskórka poprzez sieć wypustek dendrytycznych tworzących tzw. naskórkową jednostkę melaninową. Melanina magazynowana jest w melanosomach, czyli w ziarnistościach zawartych w wypustkach melanocytów.
RODZAJE PRZEBARWIEŃ
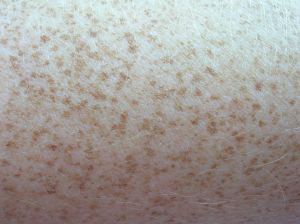
Piegi (ephelides, freckle) - niewielkie złociste lub ciemnobrązowe plamki występujące w miejscach ekspozycji na promieniowanie UV. Piegi ciemnieją pod wpływem słońca, głównie u osób z jasną karnacją. Cechują się nadmiarem melaniny, przy prawidłowej ilości melanocytów. W obszarze piegów przyspieszone jest tworzenie melaniny i zachodzi ono w większych ilościach niż w otaczającej skórze.
Plamy soczewicowate (lentigines) i plamy soczewicowate starcze (lentigo senilis) - często występujące przebarwienia, których istotą jest zwiększona liczba melanocytów. Przebarwienia soczewicowate nie są związane z nasłonecznieniem, natomiast plamy soczewicowate starcze występują na odsłoniętych częściach ciała poddawanych permanentnej ekspozycji na promieniowanie UV, nie mają tendencji do samoistnego ustępowania i nie podlegają wpływom nasłonecznienia.
Ostuda (maska ciążowa, chloasma) - pojawiające się po ekspozycji na promieniowanie UV, o wszelakiej lokalizacji. Występuje głównie u kobiet, zwłaszcza tych z zaburzeniami hormonalnymi (ciąża, nieregularne miesiączki, guzy jajnika, niedoczynność/nadczynność tarczycy, choroby nadnerczy). Kolejnymi czynnikami aktywującymi są: choroby wątroby, leki stosowane w hormonalnej terapii zastępczej i antykoncepcyjne, leki fototoksyczne, kosmetyki fotoalergiczne. Te powstałe podczas ciąży mogą samoistnie ustępować. W ich przypadku dochodzi do nagromadzenia barwnika w warstwie podstawnej, co stanowi efekt zwiększenia liczby i efektywności melanocytów. W postępowaniu terapeutycznym należy wziąć pod uwagę przyczyny powstawania, jeśli potraktujemy to tylko objawowo nie uzyskamy zamierzonych efektów.
Przebarwienia pozapalne (postinflammatory hiperpigmentation - PIH)- rozwijają się w następstwie przebytych chorób skórnych, np. atopowego zapalenia skóry, trądziku pospolitego, łuszczycy, kontaktowego zapalenia skóry, liszaja płaskiego, zapalenia mieszków włosowych jak i przeprowadzonych peelingów chemicznych, zabiegów laserowych. Głównie u osób z ciemną karnacją. Najważniejsze w terapii jest przerwanie stosowania produktu wywołującego zmiany.
Przebarwienia polekowe (postmedicamentosum hiperpigmentation) - lista leków powodujących ciemnienie skóry jest długa. Często istnieje kompleksowa interakcja pomiędzy lekiem, jego metabolitami, melaniną, żelazem i makrofagami skórnymi. Szczególne zainteresowania wzbudzają zaburzenia związane z tetracyklinami. Powodują niebieskawe przebarwienia kostniaków skórnych. Mechanizm polega na bezpośrednim odkładaniu się leku. Z drugiej strony, minocyklina powoduje przebarwienie blizn przez tworzenie kompleksów z hemosyderyną w makrofagach skórnych oraz rozlane sinoszare przebarwienia w miejscach odsłoniętych.
Przebarwienia są wywoływane przez liczne leki cytostatyczne. Busulfan powoduje rozlane ściemnienie skóry, przypominające chorobę Addisona. Inne leki są przyczyną ciemnienia dystalnych części kończyn, np. adriamycyna, bleomycyna i cyklofosfamid, jeszcze inne wzmagają wrażliwość na światło i powodują ciemnienie miejsc odsłoniętych. Fenytoina zabarwia miejsca odsłonięte na brązowo. Wiele preparatów hormonalnych wywołuje ostudę i hiperpigmentację takich okolic jak brodawki sutkowe i śluzówki narządów płciowych. Również kortykosteroidymogą powodować hiperpigmentację. Zagadkową hiperpigmentację mogą wywoływać leki przeciwzimnicze, zwykle na przednich powierzchniach podudzi, które przybierają osobliwe sinoszare zabarwienie. Mechanizmy tych zjawisk są niejasne. Mepakryna może powodować przebarwienia na żółto. Metale ciężkie mogą ściemniać skórę, zwykle drogą bezpośredniego odkładania się.
Wszystkie wyżej wymienione są jedynie defektem kosmetycznym i nie stanowią punktu wyjścia czerniaka złośliwego. Przed leczeniem i po leczeniu obowiązkowa jest protekcja przed promieniowaniem słonecznym preparatami o wysokim faktorze.
POSTĘPOWANIE ZABIEGOWE PODCZAS LECZENIA SKÓRY Z PRZEBARWIENIAMI
Terapia skojarzona jest trudna ze względu na brak szczegółowo poznanej etiologii przebarwień. Leczenie przebarwień stanowi wyzwanie terapeutyczne, którego podstawą są preparaty miejscowe. By efekty utrzymać potrzebne są starania i długoterminowe zmiany w życiu pacjentów. Zawsze warto upewnić się co do niezłośliwego charakteru przebarwień. Zaleca się również przeprowadzenie badań w kierunku ewentualnych zaburzeń układowych.
Skuteczność terapii uzależniona jest od głębokości położenia barwnika.
W przypadku przebarwień naskórkowych, skórnych i mieszanych wybrane zasady postępowania obejmują:
miejscowe preparaty rozjaśniające
peelingi chemiczne
mikrodermabrazja i dermabrazja
zabiegi laserowe
krioterapia
profilaktyka
Wybrane miejscowe preparaty rozjaśniające (farmakologiczne i naturalne)
HYDROCHINON hamuje melanogenezę poprzez blokowanie tyrozynazy. Uznawany za "złoty standard" w terapii przebarwień, jako że korzyści z jego stosowania przynoszą efekty większej ilości pacjentów. Stosowanie w stężeniach od 2-5% jest nietoksyczne, niekancerogenne, nieteratogenne. Stężenia 2% i mniejsze traktowane jest jako kosmeceutyk. Czasami pojawiają się stany zapalne skóry, alergie, przebarwienia pozapalne, egzogenna ochronoza, całkowite odbarwienie, zmiany typu leukoderma (odbarwienia typu "confetti"), prosaki koloidowe. Hydrochinon słabo penetruje skórę, nie działa ogólnoustrojowo. Zaleca się podczas stosowania obowiązkową ochronę przed promieniowaniem UV.
RETINOIDY MIEJSCOWE to m.in. adapalen, tazaroten, tretynoina, izotretynoina. Działanie depigmentacyjne zbliżone do hydrochinonu, tyle że w przypadku retinoidów nie zdarza się tak jak podczas stosowania hydrochinonu całkowite odbarwienie okolicy poddawanej leczeniu. Bardzo dobre efekty uzyskuje się po 10 miesiącach stosowania.
Mechanizm działania retinoidów:
zmniejszenie proliferacji komórek zapalnych
zmniejszenie przylegania i nasilenie złuszczania korneocytów
zmniejszenie aktywności tyrozynazy, a w następstwie zahamowanie melanogenezy i transferu melaniny z melanocytów
normalizację procesu dojrzewania i różnicowania się keratynocytów
pobudzenie syntezy kolagenu i angiogenezy
Retinoidy mają wpływ na przyśpieszenie komórkowego "turnover" skóry - keratynocyty przemieszczają się szybciej z warstwy podstawnej w kierunku warstwy rogowej, przyśpieszają utratę pigmentu z naskórka. Zwiększają również skuteczność środków odbarwiających - modyfikują warstwę rogową naskórka i w ten sposób ułatwiają penetrację cząsteczek do naskórka.
Objawy niepożądane szczególnie nasilone są w pierwszych trzech miesiącach stosowania. Polegają na suchości, złuszczaniu skóry, występowaniu świądu i zaczerwienienia. Występują w 1/3 przypadków.
KWAS AZELAINOWY działa wybiórczo na nadmiernie aktywne i nieprawidłowe melanocyty, a zatem w odróżnieniu od hydrochinonu jego stosowanie nie wiąże się z występowaniem odbarwień skóry lub egzogennej ochronozy, jako że depigmentacja dotyczy tylko zmienionej chorobowo skóry, bez oddziaływania na prawidłową skórę.
KWAS GLIKOLOWY stosowane w dużych stężeniach zmniejszają wzajemne przyleganie keratynocytów górnych warstw naskórka, w efekcie działając epidermolitycznie, przyśpieszając usuwanie nadmiernej ilości barwnika.
RETINOL hamuje tyrozynazę i transport pigmentu do keratynocytów, przyspiesza rewitalizację skóry, powoduje usuwanie barwnika.
WITAMINA C witamina C wpływa na wytwarzanie pigmentu na wszelakich etapach syntezy melaniny przez współdziałanie z jonami miedzi w miejscu aktywnym tyrozynazy. Trwała pochodna sól magnezowa fosforanu askorbinowego zmniejsza przebarwienia skóry.
ALOESYNA naturalna hydroksychromonowa pochodna, izolowana z aloesu, która hamuje tyrozynazę w stężeniach niecytotoksycznych. Połączenie aloesyny u arbutyny synergistycznie hamuje melanogenezę wywołaną przez promieniowanie ultrafioletowe.
AMID KWASU NIKOTYNOWEGO amidowa postać witaminy B3, hamuje transport melanosomów z melanocytów do keratynocytów, obniża aktywność tyrozynazy w melanocytach, w celu poprawy wyglądu zaleca się stosowanie o stężeniu 3,5% wraz z palimtynianem retinylu.
KWAS KOIKOWY inhibitor tyrozynazy, stosowany w stężeniach od 1-4%, skuteczny w połączeniu z innymi składnikami, często wywołuje działania alergizujące i może powodować występowanie kontaktowego zapalenia skóry z podrażnienia. Wskazany u osób nietolerujących hydrochinonu.
GLABRYDYNA (składnik ekstraktu z kłączy lukrecji) - hamuje aktywność tyrozynazy, jedna ze skuteczniejszych składników posiadających działanie rozjaśniające,
MĄCZNICA jest głównym składnikiem mącznicy lekarskiej są krystaliczne glikozydy znane jako arbutyna i metyloarbutyna. Działanie rozjaśniające obydwóch substancji polega na hamowaniu aktywności tyrozynazy melanosomów.
MORWAdziałanie przeciwzapalne, hamuje aktywność tyrozynazy, niezbyt często stosowana w produktach rozjaśniających skórę.
Peelingi chemiczne
Najczęściej stosowanymi peelingami chemicznymi w terapii zaburzeń barwnikowych są: kwas glikolowy (GA), kwas migdałowy (MA), kwas trójchlorooctowy (TCA), roztwór Jessnera. Zabiegi powierzchownej eksfoliacji przy użyciu substancji chemicznych polegają na ułatwieniu usuwania keratynocytów wypełnionych melaniną, prowadzących do usuwania barwnika oraz przyśpieszeniu odnowy naskórka.
Eksfoliacja kwasem glikolowym daje zadowalające efekty w przypadku zachowania 7 dniowych odstępstw pomiędzy zabiegami oraz stosowania optymalnego stężenia 50%. Wyższe stężenia mogą zmniejszać kliniczny efekt, ponieważ zwiększają ryzyko przebarwień pozapalnych (PIH).
GA może być stosowany wraz z TCA. Kwas GA nałożony przed TCA oddziela górne warstwy naskórka, po użyciu TCA dochodzi do złuszczenia w obrębie górnej warstwy siateczkowatej. Niestety kwas TCA niesie za sobą możliwość powstawania przebarwień pozapalnych.
Peeling kwasem migdałowym to łagodny zabieg złuszczający, najlepsze efekty uzyskuje się w przypadku stosowania 50 lub 70%. Nie zwiększa on wrażliwości skóry na działanie słońca i przez to bardzo rzadko występują przebarwienia pozapalne.
Roztwór Jessnera to połączenie kwasu mlekowego, salicylowego i rezorcynolu. Natężenie tego peelingu zależy od techniki przeprowadzania, w zależności od sposobu nakładania, siły nacisku, liczby nakładanych warstw, czas aplikacji. Jest to również dobry środek do usuwania przebarwień powstałych po peelingu TCA. Może wywoływać kontaktowe zapalenie skóry, w takim przypadku zaleca się stosowanie kortykosterydów. Podobnie jak GA, roztwór ten można stosować do złożonego peelingu średniogłębokiego wraz z 35% TCA.
W gabinetach stosowane w terapii przebarwień są również peelingi kwasami: pirogronowym, mlekowym, salicylowym, azelainowym, cytrynowym.
Mikrodermabrazja i dermabrazja
Mikrodermabrazja - to rodzaj mechanicznego złuszczania powierzchownych warstw skóry przy pomocy materiałów ściernych o dużej twardości, takich jak korund czy diament. Zabieg polega na ścieraniu naskórka warstwa po warstwie, aż do pożądanego poziomu, bez dochodzenia do splotów naczyniowych warstwy brodawkowatej skóry właściwej, a więc bez wywoływania krwawienia. Zabieg jest bezbolesny.
Dermabrazja - kontrolowane usuwanie powierzchownych warstw skóry przy użyciu specjalnego urządzenia z szybkoobrotową tarczą ścierną. Nie powinno przekraczać się granicy skórno - naskórkowej, ponieważ głębsza ingerencja prowadzi do bliznowacenia. Zabieg jest bolesny.
Objawy niepożądane obydwóch zabiegów to m.in. reinfekcja wirusa opryszczki, bliznowce, prosaki, rumień, teleangiektazje, a nawet przebarwienia pozapalne.
Zabiegi laserowe
Chromoforem docelowym zmian barwnikowych jest melanina zawarta w melanosomach, która absorbuje światło w zakresie 250-1200 nm, co pokrywa się częściowo również z absorpcją światła przez hemoglobinę i wodę w tkankach. Istotna jest gęstość energii lasera i długość trwania impulsu.
Lasery wykorzystywane w leczeniu zmian barwnikowych to laser neodymowo - itrowo - glinowo - granatowy (Nd-YAG), laser kryptonowy, laser dwutlenkowo - węglowy, laser erbowy, laser diodowy, ipl, laser rubinowy, aleksandrytowy, jak i pulsacyjny laser barwnikowy (PDL). Mogą pojawiać się skutki uboczne takie jak bolesność, podrażnienie, przebarwienia pozapalne.
Krioterapia
Najczęściej stosuje się natryskowe lub punktowe zamrażanie miejsc zmienionych. Zabieg polega na niszczeniu komórek przez tworzenie kryształków lodu wewnątrz i na zewnątrz komórek w wyniku oddziaływania na skórę czynnika mrożącego. Do czynników tych należą CO2, ciekły azot, podtlenek azotu. Melanocyty są wrażliwe na mrożenie, znacznie bardziej niż niebarwnikowe komórki skóry. Jest skuteczna i niebolesna, może pozostawiać blizny.
Profilaktyka
Skóra jest największym narządem naszego ustroju, mającym bezpośredni kontakt ze środowiskiem zewnętrznym. To gdzie żyjemy stanowi źródło różnorodnych bodźców, których działaniu nieustannie poddawana jest nasza skóra.
Uświadomienie sobie mechanizmów działania czynników predysponujących pozwoli nam na jej właściwą pielęgnację i zabezpieczenie jej przed ich niekorzystnym wpływem, którego konsekwencje ujawniają się często po latach, kiedy na ich odwrócenie jest już za późno.
Najlepsze efekty uzyskuje się poprzez kojarzenie poszczególnych metod, zarówno farmakologicznych, zabiegowych i fotoprotekcyjnych.
Ekspozycja komórek układu odpornościowego, w tym skóry, na promieniowanie ultrafioletowe, szczególnie UVB, inicjuje i aktywuje szereg przemian metabolicznych, dlatego tak ważna jest ochrona przed promieniowaniem. Składa się na nią stosowanie kremów z wysokimi filtrami przez cały, noszenie kapeluszy, przebywanie w cieniu w miesiącach mocnego nasłonecznienia.
Usuwamy przebarwienia skóry
Każdy z nas ma na ciele jakieś przebarwienia. Czasami przybierają postać uroczych piegów, zazwyczaj jednak są niechcianymi brązowymi i postarzającymi plamkami. Według statystyk firmy Olay 48 proc. Polek cierpi z powodu przebarwień.
Główną przyczyną ich powstawania są promienie UV. Wystawiamy ciało na słońce, zapominając o jakiejkolwiek ochronie albo smarujemy się kremami z niskimi filtrami UV. Po powrocie z urlopu, kiedy opalenizna znika, na skórze zauważamy szpecące przebarwienia czyli widoczne gołym okiem, plamki lub plamy, ciemniejsze od otaczającej je zdrowej skóry.
Zmiany mogą pojawić się na czole, policzkach, nosie, dłoniach i dekolcie, rzadko na żuchwie. W skrajnej postaci, może dochodzić do przebarwień w formie pasów w środkowej części twarzy. Dotyczą 30% kobiet po trzydziestym roku życia i 90% po pięćdziesiątym.
Pigmentacja skóry
Za kolor naszej skóry odpowiedzialna jest melanina wytwarzana przez melanocyty, znajdujące się w najgłębszej warstwie naskórka. Powstaje ona pod wpływem enzymu tyrozynazy i gromadzi się w melanosomach. Istnieją dwa typy melaniny: feomelanina, jaśniejsza, która nie potrafi skutecznie chronić skóry przed promieniami UV, oraz eumelanina, ciemniejsza i lepiej broniąca przed słońcem. Kolor naszej skóry zależy od rodzaju melaniny, ale również od wielkości melanosomów. Im są większe, tym karnacja jest ciemniejsza. Melanina ma przede wszystkim funkcje ochronne. Powstaje pod wpływem promieni UV, czynników hormonalnych i uwarunkowań genetycznych i ma zabezpieczać naszą skórę. Nie znaczy to jednak, że im jesteśmy bardziej opaleni, tym lepiej chronieni. W naszych melanocytach powstaje głównie feomelanina, zdolna przyjąć niewielką dawkę słońca. Bez odpowiedniej ochrony większa jego ilość powoduje poparzenia, rozwój wolnych rodników, uszkodzenie DNA i zaburzenia w procesie powstawania barwnika skóry, kończące się przebarwieniami.
Najczęstsze przyczyny powstawania przebarwień:
1) pod wpływem promieniowania słonecznego dochodzi do samoistnego pojawiania się przebarwień o podłożu hormonalnym:
- ciąża,
- stosowanie doustnej antykoncepcji,
- stosowanie zastępczej terapii hormonalnej,
- okres menopauzy,
- inne kuracje hormonalne,
2) choroby wątroby,
3) niedoczynność nadnerczy,
4) nadczynność tarczycy,
5) działanie substancji fitotoksycznych lub fotoalergizujących, znajdujących się w lekach, kosmetykach, mydłach;
Rodzaje przebarwień
Piegi (ephelides) to liczne drobne (wielkości 1-5 mm), nieregularne, jasno - lub ciemnobrązowe plamki powstające pod wpływem światła słonecznego, dlatego najczęściej występują na skórze twarzy i kończyn górnych. Piegi pojawiają się we wczesnym dzieciństwie, ok. 2 roku życia, potem stopniowo ich przybywa, a w starszym wieku ilość piegów zwykle maleje. Piegi są gładkie, nie wystają ponad poziom skóry. Przyczyną brązowego zabarwienia jest nadmiar melaniny, przy prawidłowej ilości melanocytów. Powstawanie piegów jest uwarunkowane genetycznie i dziedziczy się jako cecha autosomalna, dominująca. Piegi występują z jednakową częstością u kobiet i u mężczyzn, szczególnie często pojawiają się u osób o jasnej skórze i o jasnych lub rudych włosach. Pod wpływem światła słonecznego piegi stają się ciemniejsze i bardziej widoczne.
Melasma (ostuda, chloasma) jest jednym z najczęstszych przebarwień występujących głównie u kobiet. Pojawiają się najczęściej po 30 roku życia. Rola czynników powodujących schorzenie jest nie do końca wyjaśniona. Są to przebarwienia nieregularne, ostro ograniczone brązowe plamy bez oznak zapalenia, umiejscowione na twarzy (czoło, policzki, wargi górne). Symetria ognisk sprawia, że przybiera ona wygląd maskowaty. Najczęstsza jest forma objawowa, występująca w czasie ciąży, podczas stosowania hormonalnych środków antykoncepcyjnych.
Plamy soczewicowate starcze (letingines seniles) zostały nazwane tak z powodu swojego wyglądu zbliżonego do ziaren soczewicy. Są to okrągłe lub owalne, wyraźnie oddzielone od zdrowej skóry, niewielkie plamki w kolorze od jasnego brązu do prawie czarnego. Tworzą się w miejscach nieosłoniętych przed działaniem promieniowania ultrafioletowego (również tego z solarium), głównie na twarzy, grzbietach dłoni i szyi, a także przedramionach i podudziach. Najczęściej pojawiają się między 30 a 50 rokiem życia. W miarę upływu czasu plamy te mogą się powiększać i przybierać coraz ciemniejsze zabarwienie.
Przebarwienia pozapalne mogą wystąpić w miejscach, gdzie wcześniej występowały zmiany trądzikowe, niektóre wysypki skórne (np. ospa wietrzna), oparzenia słoneczne, uczulenia oraz urazy.
Melanoza Riehla to siateczkowate przebarwienie na skroniach, policzkach i bocznych powierzchniach szyi z niezmienionym obszarem skóry pod brodą. Powodem, oprócz słońca, mogą być kosmetyki, substancje fotouczulające i niektóre pokarmy.
Odczyny fitotoksyczne - przyczyną ich powstania jest kontakt z substancją fotouczulającą, a następnie wystawienie skóry na słońce. Powodują je rośliny (np. koper, seler, dziurawiec, arcydzięgiel), olejek bergamotowy, leki (np. uspokajające, hormonalne, moczopędne, antybiotyki) oraz zioła.
Bardzo istotną grupą zaburzeń barwnikowych skóry są przebarwienia polekowe. Stanowią około 10-20% wszystkich przypadków nabytych przebarwień skóry. Mogą być spowodowane przez leki o różnej budowie chemicznej i różnym działaniu farmakologicznym, np. tetracykliny (minocyklina, doksycyklina) czy niesteroidowe leki przeciwzapalne (paracetamol, salicylany). Zmiany barwnikowe skóry mogą występować również w związku ze stosowaniem leków przeciwmalarycznych, leków cytotoksycznych (np. hydroksymocznik, fluorouracyl), leków psychotropowych (fenotiazyny, trójcykliczne leki przeciwdepresyjne), leków kardiologicznych (amiodaron) i innych. Pacjenci niejednokrotnie stosują kilka leków równocześnie i wówczas ustalenie przyczyny zmiany zabarwienia skóry nie jest łatwe.
Profilaktyka przebarwień
Podstawą leczenia przebarwień jest skuteczna ochrona przeciwsłoneczna. Obejmuje ona ograniczenie ekspozycji na promieniowanie słoneczne w godzinach południowych, stosowaniu zewnętrznych preparatów chroniących przed UVB i UVA, noszeniem odzieży osłaniającej ciało.
Preparaty przeciwsłoneczne powinny zawierać filtry fizyczne bądź mieszaninę filtrów chemicznych i fizycznych. Skuteczna ochrona przeciwsłoneczna powinna być stosowana w Polsce od kwietnia do końca września. Osoby pracujące przy oświetleniu jarzeniowym powinny stosować kremy z filtrami przez cały rok, niezależnie od pory roku.
Leczenie przebarwień
Wymienione schorzenia generalnie nie wymagają leczenia farmakologicznego, lecz z uwagi na defekt kosmetyczny są poddawane terapii odbarwiającej przy zastosowaniu różnych metod - profesjonalnych zabiegów kosmetycznych lub z zakresu kosmetologii, dermatologii estetycznej.
Leczenie powierzchniowe polega na stosowaniu środków wybielających. Najbardziej znany i używany już od 40 lat jest hydrochinon, w stężeniu od 1,5 do 8 procent. Wybiela przede wszystkim świeżo powstałe przebarwienia. Widocznych rezultatów można oczekiwać dopiero po kilku tygodniach. Efektem ubocznym bywa odbarwienie skóry wokół przebarwienia.
Skutecznie działają również retinoidy, np. kwas witaminy A, które nie powodują odbarwień skóry. Mechanizm działania polega na zaburzeniu wytwarzania melaniny. Leczenie retinoidami trwa do 3 miesięcy.
Od początku lat 80. wykorzystuje się także kwas azelainowy. Najczęściej w usuwaniu przebarwień pozapalnych i potrądzikowych. Jego stosowanie może powodować zaczerwienienie i pieczenie skóry.
Leczenie głębokie pomaga przy dużych zmianach barwnikowych. Popularne są peelingi chemiczne (tzw. chemabrazja). Wykwalifikowana kosmetyczka albo lekarz dermatolog złuszcza naskórek za pomocą kwasu glikolowego, trójchlorooctowego (TCA) albo kojowego. Kwas glikolowy w wysokich stężeniach (50-70 proc.) zmniejsza nadmierną pigmentację naskórka i pobudza rozwój normalnych, nieuszkodzonych komórek. Coraz popularniejsze są peelingi wykonywane jednocześnie kilkoma preparatami: kwasem glikolowym, TCA i kojowym. Zmniejsza to ryzyko podrażnienia skóry i poprawia skuteczność zabiegu. Dzięki temu nie trzeba potem zostawać w domu przez kilka dni. Najlepsze rezultaty osiąga się, smarując się rano i wieczorem kremem wybielającym i poddając się coraz silniejszym zabiegom chemabrazji w gabinecie.
Mikrodermabrazja to mechaniczne usuwanie warstwy rogowej naskórka za pomocą tarcz ściernych. Zabieg wykonasz u dermatologa.
Przy plamach soczewicowatych pomaga krioterapia. Zmiany na skórze niszczone są przez punktowe zamrażanie lub natrysk ciekłym azotem, a następnie wycinane. Jest to skuteczne, ale następstwem bywają blizny. Zabieg wykonuje lekarz.
Zabiegi laserowe - światło lasera wybiórczo pochłaniane jest przez melaninę, podgrzewa komórki zawierające barwnik powodując ich zniszczenie.
Peeling kawitacyjny- wykonywany jest przy pomocy ultradzwieków, które w połączeniu z płynną warstwą na zwilżonej skórze wywołują zjawisko kawitacji, w wyniku której nastąpuje rozbicie komórek warstwy rogowej. Zabieg likwiduje płytkie przebarwienia i należy wykonać w 6-8 seriach co okolo 10 dni. Zabieg jest bezbolesny i można wykonać go o każdej porze roku.
Peeling azjatycki- znany także jako green peeling. Zabieg polega na średnio-głębokim złuszczaniu skóry, przy pomocy preparatu mineralno- ziołowego, przy jednoczesnym wykonywaniu odpowiedniego ucisku. W czasie zabiegu można odczuwać dyskomfort, zabieg może być nieprzyjemny.
Zespół znamion dysplastycznych
Od opisanych powyżej zaburzeń barwnikowych należy odróżnić znamiona dysplatyczne (zespół znamion dysplastycznych) ze względu na odmienne postępowanie profilaktyczne i lecznicze. W przeciwieństwie do znamion zwykłych, są one liczne i większe (5-15 mm), mają nieregularne obrysy i niejednolite zabarwienie, mogą być płaskie lub nierównomiernie wyniosłe. Są zlokalizowane głównie na skórze owłosionej głowy. Ze znamienia dysplastycznego może rozwinąć się czerniak złośliwy. Osoby z tym rodzajem znamion muszą być objęte regularną kontrolą dermatologiczną i poinformowane o konieczności zgłoszenia się do lekarza w przypadku zauważenia jakichkolwiek zmian w obrębie znamienia lub wokół niego. Opalanie się jest bezwzględnie przeciwwskazane.
Czerniak może się wywodzić z plamy soczewicowatej złośliwej tj. o nieregularnym kształcie i nierównomiernym rozmieszczeniu barwnika (Lentigo maligna melanoma). Objawem zezłośliwienia są wyczuwalne guzki w obrębie plamy. Ten typ czerniaka częściej występuje u osób w starszym wieku i lokalizuje się głównie w obrębie skóry odsłoniętej. Z plam soczewicowatych wywodzi się również czerniak umiejscowiony na kończynach dolnych (Melanoma acro-lentiginosum).
Inny typ czerniaka - czerniak szerzący się powierzchownie (Superficial spreading melanoma) rozwija się zazwyczaj ze znamion barwnikowych i występuje w 60-70% przypadków. Również czerniak guzkowy (Nodular melanoma) może się rozwijać ze znamion barwnikowych.
Laserowe usuwanie przebarwień
Wśród szerokiej gamy laserów dostępnych na rynku wysokie rekomendacje uzyskuje laser Fraxel®. Jest to przełomowa, bezinwazyjna metoda stosowana w medycynie estetycznej. Wyklucza użycie jakichkolwiek narzędzi chirurgicznych. Po zabiegu czujemy się jak po intensywnym opalaniu i bez większych problemów możemy powrócić do życia codziennego.
STOSOWANIE LASERU FRAXEL®:
- blizny potrądzikowe,
- przebarwienia skóry
- zniszczenia posłoneczne,
- blizny,
- melanoderma, czyli zwiększona produkcja barwnika (melaniny) przez komórki (melanocysty),
- zmarszczki okolicy oczu.
Kto może się poddać zabiegowi?
Laser Fraxel® rozwiązuje problemy skóry zarówno młodej jak i mocno dojrzałej. Niweluje problemy przebarwień (plamki starcze, posłoneczne), trądziku, drobnych zmarszczek.
Sugerowana liczba zabiegów:
Podczas jednego zabiegu naświetla się 20% do 25% leczonej skóry. W celu uzyskania oczekiwanych efektów należy wykonać od 3 - 5 zabiegów, w zależności od złożoności problemu pacjenta. Zabiegi wykonuje się w odstępach 2 - 4 tygodniowych. Lekarz po konsultacji z tobą może ustalić terminy kolejnych zabiegów, może również zdecydować o skróceniu lub wydłużeniu przerw między zabiegami.
Odmiana jest odczuwalna już po pierwszym zabiegu, skóra staje się miękka, gładka, napięta i świeża. Jednak na końcowy efekt trzeba poczekać od 2 - 3 miesięcy, gdyż Fraxel® pobudza głębsze warstwy skóry do produkcji kolagenu.
Jak działa laser Fraxel®?
Unikalne rozwiązania technologiczne rozwiązują problem kompleksowo. Miliony mikroskopijnych impulsów laserowych działając na malutkie fragmenty skóry przetwarza ją i poprawia ogólny wygląd
. Podczas zabiegu laser wykonuje w skórze tysiące malutkich, lecz głębokich stożkowatych otworków. W te dziurki trafia światło lasera, które precyzyjnie penetruje zarówno komórki tkanki podskórnej jak i skóry właściwej. Zabieg eliminuje stare tkanki ze zmianami pigmentowymi, nie narusza jednak pozostałego naskórka. Takie wybiórcze działanie światła laserowego umożliwia szybszą regenerację, poza tym może być stosowny nawet na bardzo delikatnej i wrażliwej skórze klatki piersiowej, czy rąk.
Cechy różniące użycie lasera od tradycyjnych metod usuwania naskórka:
- nie stosuje się żadnych tradycyjnych narzędzi chirurgicznych;
- po zabiegu nie jest wymagana hospitalizacja;
- nie jesteśmy narażeni na efekty uboczne i długi okres rekonwalescencji.
Jak zaplanować zabieg przy użyciu lasera Fraxel®?
Umów się na pierwszą wizytę z lekarzem, to on ustali, które obszary skóry nadają się do naświetlania. Omów z nim cel, jaki chcesz osiągnąć, a lekarz wyjaśni Tobie istotę zabiegu. Dobry specjalista określi również czas, w jakim skóra powróci do normalnego wyglądu, tak abyś mógł/a wybrać odpowiedni termin zabiegu.
Przygotowanie do zabiegu:
- zabieg zostanie przeprowadzony w gabinecie lekarskim lub innym pomieszczeniu medycznym;
- przed działaniem światła lasera Twoje oczy będą chronione specjalnymi okularami;
- skóra zostanie dokładnie oczyszczona;
- następnie nakłada się krem znieczulający, który usuwany jest zwykle po godzinie;
- znieczulona powierzchnia zostaje pokryta specjalnym niebieskim barwnikiem (OptiGuide Blue), który zaznacza obszar działania lasera - barwnik zmywa się po zabiegu wodą.
Po zabiegu:
- odczuwalne jest pieczenie, skóra będzie naprężona i zaczerwieniona - jak po intensywnym opalaniu;
- obrzęk ustępuje po 2 - 3 dniach;
- zaczerwienie utrzymuje się od 5 do 7 dni;
- już następnego dnia po zabiegu można się golić i nakładać makijaż;
- odnowa naskórka następuje natychmiast po zabiegu i trwa około 24 godzin;
- procesowi gojenia towarzyszy brązowienie skóry. Skóra będzie ciemniejsza przez okres 3 - 14 dni;
- skóra w naturalny i intensywny sposób będzie się łuszczyć usuwając w ten sposób martwe komórki. Łuszczenie przypomina schodzenie skóry po opalaniu i nie towarzyszy mu ból;
- skórę należy nawilżać kosmetykami pielęgnacyjnymi, które zamaskują ślady łuszczenia;
- po zabiegu należy stosować kremy z wysokiem filtrem UV, (co najmniej SPF 30).
1
Wyszukiwarka
Podobne podstrony:
Hydradermabrazja - program niwelujący przebarwienia, Studium kosmetyczne, Pracownia kosmetyczna
Czujka w każdym domu Przeczytaj jak skutecznie uniknąć pożaru i czadu
JAK SKUTECZNIE POMAGAĆ OSOBOM NIEPEŁNOSPRAWNYM W ICH EDUKACJI
Jak skutecznie planowac swoje finanse
Jak skutecznie napisać projekt socjalny
Jak skutecznie szukać pracy
Efektywne motywowanie pracowników Jak skutecznie zbudować i motywować zespół fragment
Jak skutecznie negocjować chomik reflex
Cukrowy Detoks czyli jak skutecznie odzwyczaić się od słodyczy
Jak skutecznie szkolić umiejętności interpersonalne
Jak skutecznie zwalczać warrozę w rodzinach pszczelich
09 jak skutecznie skorzystac z ulgi na zle dlugi instrukcja dla wierzyciela
jak skutecznie negocjowac
jak skutecznie chronic komputer przed zagrozeniami 3087 nf6ri3
E marketing w akcji czyli jak skutecznie wzbudzac pozadanie klientow i zazdrosc konkurencji emarke
Przewodnik Klucze do umysłu, czyli jak skutecznie uczyć się języka obcego
więcej podobnych podstron