Krew i preparaty krwiopochodne
Rola krwi
Transport tlenu i dwutlenku węgla substancji odżywczych, hormonów, produktów przemiany materii
Regulacja temperatury ciała ciśnienia we wszystkich narządach
Homeostaza wewnątrzustrojowa (gospodarka białkami, elektrolitami, lipidami)
Regulacja pH.
Udział w procesach obronnych organizmu
Hemostaza (białka osocza + płytki )
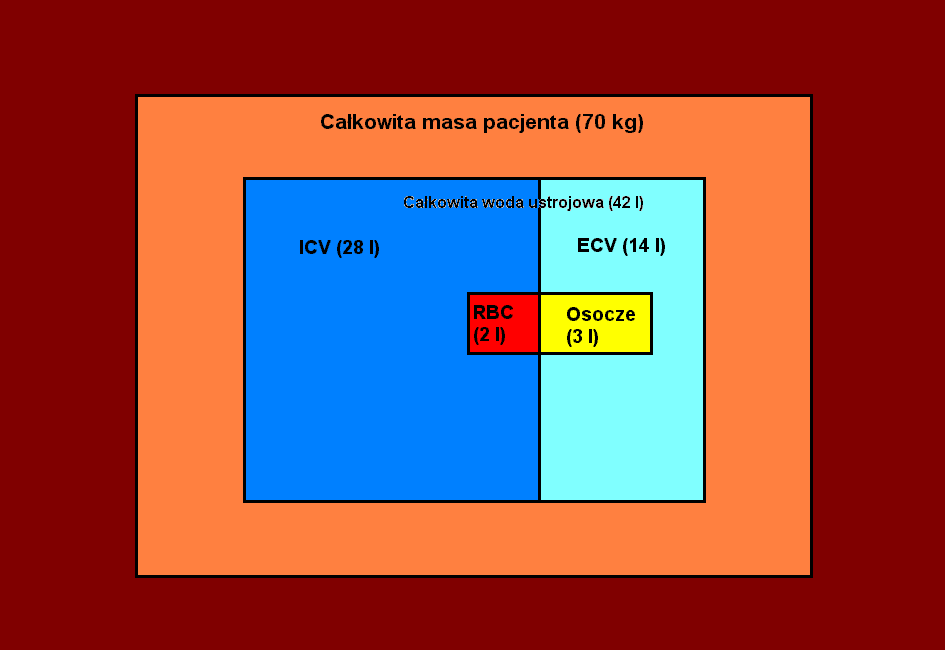
TBW - 60% masy ciała (600 ml/kg)
Objętość krwi: 60 ml/kg m.c.
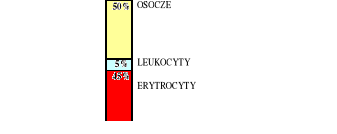
osocze (40 ml/kg) - 60%
elementy morfotyczne (20 ml/kg) - 40%
Osocze
90% woda
Białka: albuminy, globuliny, fibrynogen
Substancje odżywcze: glukoza, aminokwasy, lipidy
Produkty przemiany materii: kwas mlekowy, mocznik, kreatynina, kwas moczowy
Gazy oddechowe: tlen i dwutlenek węgla
Elektrolity: K, Na, Ca, Mg, Fe, Cl, J, itd..
Osocze krwi pozbawione fibrynogenu nazywa się surowicą krwi.
Wskaźniki: układ czerwonokrwinkowy
RBC -liczba krwinek czerwonych
HCT (Ht, PCV) -hematokryt
HGB -stężenie hemoglobiny we krwi
MCV -średnia objętość krwinki czerwonej
MCH -średnia masa hemoglobiny w krwince czerwonej
MCHC -średnie stężenie hemoglobiny w krwince czerwonej
RDW - miara zróżnicowania wielkości erytrocytów
R -retykulocyty
Wskaźniki: układ białokrwinkowy
WBC - leukocyty
LY, LYM, LYMP, LYMPH -limfocyty
NE, NEU, NEUT, GRAN -neutrocyty
Mo, MONO -monocyty
Eo, Eos - eozynocyty
Ba, BASO - bazocyty
MXD, MID -średnie i duże krwinki białe : eozynocyty, bazocyty, monocyty, blasty, itd.
LUC - duże komórki nie zawierające peroksydazy: erytroblasty, pobudzone limfocyty, plazmocyty, limfoblasty, mieloblasty peroksydazoujemne
Wskaźniki: płytki
PLT -liczba płytek krwi
MPV -średnia objętość płytki krwi
UKŁAD CZERWONOKRWINKOWY
W warunkach prawidłowych w organizmie człowieka powstaje około 2,5 x 1011 erytrocytów na dobę
Czas życia erytrocytów wynosi około 120 dni
Erytrocyt jest bezjądrową komórką, kształtu dwuwklęsłej soczewki (dyskocyt)
Głównym składnikiem erytrocytów jest hemoglobina
HCT
Hematokryt stanowi frakcję objętościową
erytrocytów w pełnej krwi i zależy od ich
ilości i objętości
NORMA
♀ 37- 47%
♂ 40- 54%
UKŁAD BIAŁOKRWINKOWY
Krwinki białe są bezbarwnymi, jądrzastymi komórkami
Krwinki białe produkowane są w szpiku kostnym i tkance limfatycznej
Podstawową funkcją krwinek białych jest obrona ustroju przed mikroorganizmami
W warunkach prawidłowych rozróżniamy 5 rodzajów krwinek białych ( leukocytów)
Ich liczba waha się 4-10 tys./mm3 (zależy to od czynników fizjologicznych jak i chorobowych)
Zwiększenie ilości białych krwinek nazywa się hiperleukocytozą (często, ale nie zawsze powoduje białaczkę), a niedobór leukopenią.
RODZAJE KRWINEK BIAŁYCH
Granulocyty obojętnochłonne- neutrofile
Granulocyty kwasochłonne- eozynofile
Granulocyty zasadochłonne- bazofile
Monocyty
Limfocyty
UKŁAD HEMOSTAZY
Płytki krwi są bezjądrzastymi komórkami o średnicy 2- 4 mm, zbudowane są z lipidów i białek w 1 ml krwi znajduje się 250 tys. płytek. Ich czas „przeżycia” wynosi 8- 10 dni
Niedobór płytek krwi to trombocytopenia, a ich nadmiar to trombocytowa
AUTOTRANSFUZJA
Transfuzja autologiczna to przetoczenie każdego preparatu krwiopochodnego, którego biorcą jest dawca tego preparatu.
Podział:
Przedoperacyjne pobieranie krwi własnej chorego
Hemodilucja śródoperacyjna
Przetoczenie krwi wynaczynionej śródoperacyjnie(z pola operacyjnego) lub pooperacyjnie (z drenażu)
Wskazania
Zabezpieczenie krwi dla chorych z tzw. rzadkimi grupami krwi
Zapobieganie chorobom przenoszonym drogą transfuzji krwi homologicznej (AIDS, wzw, kiła, CMV)
Zmniejszenie objętości krwi homologicznej przetaczanej podczas zabiegu operacyjnego
Przeciwskazania
osoby z dodatnimi wynikami badań w kierunku kiły lub chorób wirusowych (HBs Ag,anty-HCV, anty-HIV).
aktywne zakażenia bakteryjne.
osoby z chorobami układu krążenia :
ciężkie zwężenie aorty,
niestabilna choroba wieńcowa,
ostatnio przebyty zawał serca,
wady serca przebiegające z sinicą,
ciężkie postacie nadciśnienia tętniczego,
niewydolność krążenia mózgowego.
osoby z chorobami układu nerwowego:padaczka,guzy mózgu.
Powikłania
Niedokrwistość (należy pamiętać o stosowaniu preparatów żelaza w okresie pobierania krwi autologicznej ),
Hipowolemia,
Możliwość błędów w: dokumentacji, identyfikacji „dawcy”, oznakowaniu preparatu.
KRYTERIA KWAIFIKACJI CHORYCH DO PRZEDOPERACYJNEGO DEPOZYTU KRWI
WYDOLNY UKŁAD KRĄŻENIA
BRAK CZYNNEJ INFEKCJI
HEMATOKRYT POWINIEN WYNOSIĆ 30%, A STĘŻENIE HEMOGLOBINY > 11g/dL PRZED KAŻDYM POBOREM
NIE MA LIMITU WIEKU
WAŻNA JEST ŁATWOŚĆ DOSTĘPU DO ŻYŁY
Jednorazowo pobiera się maksymalnie 2 jednostki krwi, co stanowi ~ 10% całkowitej objętości krwi krążącej. Zazwyczaj pobiera się 1 jednostkę/tydzień, na 2-4 tygodni przed operacją. Minimalny czas od ostatniego pobrania do zabiegu powinien wynosić 72 godziny.
SPOSÓB POBIERANIA KRWI
•Pobieranie krwi własnej może odbywać się co 3-7 dni (jeżeli stężenie hemoglobiny i hematokrytu nie spada poniżej dopuszczalnych wartości),
•Ostatnie pobranie należy przeprowadzić co najmniej 72 godziny przed planowanym zabiegiem,
•Należy pamiętać, że pobrana krew ważna jest 35 dni.
Przetaczanie krwi autologicznej
Stosując krew autologiczną należy przestrzegać wszystkich zasad obowiązujących dla krwi allogenicznej,
Przed przetoczeniem należy dokonać wszystkich czynności identyfikacyjnych (sprawdzenie tożsamości i porównanie jego danych z informacjami umieszczonymi na każdym pojemniku przetaczanego składnika),
Należy wykonać pełną próbę zgodności.
Niewykorzystany składnik autologiczny nie może być użyty do przetoczenia innemu biorcy ani do fabrycznego frakcjonowania; należy go zniszczyć w sposób obowiązujący dla krwi allogenicznej
WADY PRZEDOPERACYJNEGO DEPOZYTU KRWI WŁASNEJ
NIE ELIMINUJE RYZYKA KONTAMINACJI BAKTERIAMI ANI PRZECIĄŻENIA KRĄŻENIA
NIE ELIMINUJE RYZYKA BŁĘDU NATURY ADMINISTRACYJNEJ ZWIĄZANEGO Z NIEZGODNOŚCIĄ GRUP ABO
KOSZT WIĘKSZY NIŻ DEPOZYTU ALLOGENICZNEGO
POBRANA KREW NIE ZAWSZE JEST PRZETACZANA
POWODUJE PRZEDOPERACYJNĄ NIEDOKRWISTOŚĆ I STWARZA PRAWDOPODOBIEŃSTWO PRZETOCZENIA KRWI ALLOGENICZNEJ
HEMODILUCJA ŚRÓDOPERACYJNA
Krew chorego pobierana tuż przed rozpoczęciem zabiegu operacyjnego, a przetaczana w czasie jego trwania lub po jego zakończeniu,
Zazwyczaj dokonuje się krwioupustu 2-3 j. krwi, jednocześnie przetacza się odpowiednią objętość krystaloidów lub koloidów:
ilość krystaloidów = 3ml krystaloidów na 1ml krwi pobranej
OSTRA, NORMOWOLEMICZNA HEMODILUCJA
POSTAĆ UMIARKOWANA -( Ht 26-30% )
POSTAĆ SKRAJNA-( Ht 15-20% )
Pobór krwi odbywa się na sali operacyjnej, a ilość pobranej krwi wyliczana jest według obowiązujących reguł.
MECHANIZMY KOMPENSUJĄCE UTRZYMANIE DOWOZU TLENU DO TKANEK
● Ⴍ RZUTU SERCA
● Ⴍ OBJĘTOŚCI WYRZUTOWEJ
● Ⴍ PRELOAD (ZMNIEJSZENIE LEPKOŚCI KRWI)
● Ⴏ AFTERLOAD
● KONIECZNE UTRZYMANIE NORMOWOLEMII
HEMODILUCJA ŚRÓDOPERACYJNA
Zalety
1.Poprawa przepływu krwi przez
mikrokrążenie (↓opór obwodowy)
2. Utrata krwi o mniejszym hematokrycie
3. Mniejsza częstość powikłań zakrzepowo-zatorowych w okresie pooperacyjnym
4. Spadek erytrocytów zwiększa rzut serca, co zapobiega powikłaniom dilucji
KORZYŚCI OSTREJ NORMOWOLEMICZNEJ HEMODILUCJI (ONH)
NIE WYMAGA TESTÓW LABORATORYJNYCH
ZMINIMALIZOWANIE RYZYKA BŁĘDÓW LUDZKICH (krew pozostaje na sali operacyjnej)
BEZPIECZEŃSTWO ONH (rozpoczyna się po wprowadzeniu do znieczulenia, utrzymywane jest więc ciągłe monitorowanie)
NIE WYMAGA OD CHOREGO DODATKOWEGO CZASU
Wskazania i przeciwwskazania (niedokrwistość, ch. serca) ustala lekarz prowadzący w porozumieniu z lekarzem anestezjologiem.
Lekarz szpitalnego banku krwi powinien sprawować merytoryczny nadzór nad przeprowadzeniem całego zabiegu.
HEMODILUCJA ŚRÓDOPERACYJNA
1.Krew pobiera się o standardowych pojemników do krwi,
2.Oznakowanie pojemnika:
Dane personalne chorego (imię, nazwisko, data urodzenia),
Data i godzina pobrania krwi,
Podpis lekarza przeprowadzającego zabieg.
Adnotacja: tylko do celów autotransfuzji.
3. Przechowywanie:
pobraną krew można przechowywać w temp.
pokojowej maksymalnie do 6 h.
4.Reinfuzja
zwrotne przetoczenie krwi własnej chorego
następuje po zakończeniu zabiegu operacyjnego,
przetaczać najpierw krew ostatnio pobraną (więcej cz. krzepnięcia, więcej płytek krwi, wyższy Ht)
w przypadku nadmiernego przeciążenia układu krążenia i konieczności zmniejszenia objętości krwi krążącej należy podać diuretyki,
przed przetoczeniem krwi obowiązuje dokładna
identyfikacja każdego przetaczanego pojemnika,
Zabieg hemodilucji powinien być udokumentowany w formie protokołu.
Przetoczenie krwi wynaczynionej śródoperacyjnie
Krew z antykoagulantem odzyskiwana podczas operacji jest filtrowana i zbierana w specjalnym pojemniku i jest poddana procesowi separacji, koncentracji (zagęszczanie) i płukania (oczyszczanie) wykonany przez urządzenie, a w następstwie krew jest oddana temu samemu pacjentowi.
Redukcja zapotrzebowania na krew i odpowiednich komponentów krwi podczas krwawienia śródoperacyjnego oraz redukuje:
Przenoszenie infekcji drogą krwi
Przeciążenie cyrkulacji
Obrzęk płuc
Hemoliza lub wstrząs anafilaktyczny podczas transfuzji
Wystąpienie zmian immunologicznych
Próbę krzyżową krwi
ZAGROŻENIA
•posocznica,
•hemoliza,
•małopłytkowość,
•DIC,
•rozsiew komórek nowotworowych.
PRZECIWWSKAZANIA
•zakażenia bakteryjne rany operacyjnej,
•choroby nowotworowe,
•urazy wielonarządowe.
POWIKŁANIA
ZABURZENIA METABOLICZNE
KWASICA METABOLICZNA
OBNIŻENIE STĘŻENIA WAPNIA, MAGNEZU
WZROST STĘŻENIA CHLORKÓW
KOAGULOPATIA Z ROZCIEŃCZENIA
HEMOLIZA
ZATOR POWIETRZNY
Wskazania do przetoczenia krwi i preparatów krwiopochodnych
Ilość i częstość przetaczania
Ilość przetaczanego składnika krwi zależy od natężenia jego niedoboru u chorego oraz od szybkości narastania niedoboru.
Częstość przetaczania zależy od czasu przeżycia lub czasu półtrwania danego składnika. Krwinki czerwone można przetaczać nawet raz na miesiąc i rzadziej, krwinki płytkowe 2 razy w tygodniu lub częściej. Granulocyty codziennie.
Niedobór objętości krwi
Stany niedoboru osocza i jego składników białkowych
Niedobór erytrocytów i hemoglobiny
Stany niedoboru płytek krwi i leukocytów
Stany wymagające transfuzji wymiennej krwi
Stany prowadzące do przewlekłych niedokrwistości
Zastosowanie cpb
Płyny konserwujące
63-70 ml. płynu konserwującego w pojemniku do pobierania krwi
Zapobieganie szybkiej utracie wartości biologicznej - co najmniej 70% krwinek konserwowanych musi przeżyć u biorcy 24 godziny!
Sposoby przedłużenia:
Ochłodzenie do temperatury +2 - +6 stopni
Dodanie stabilizatorów
ACD - kwas cytrynowy, cytrynian sodu, dekstroza - czas przechowywania 21 dni, nadmiar cytrynianu!
CPD - dodatkowo z dwuwodorofosforanem sodowym, który podtrzymuje glikolizę, wydłuża do 28 dni przeżycie, ale dopuszcza się przechowanie do 21 dni
CPD-1-adeninowy - wydłużenie do 35 dni
ZAWSZE dodaje się także glukozę!
Stabilizatory służą jedynie krwinkom czerwonym - brak wpływu na płytki i leukocyty
Koncentrat krwinek czerwonych
Nieuszkodzone, żywotne erytrocyty, pozostałe składniki- osocze, leukocyty, płytki, płyn konserwujący
Wymaga próby zgodności
TERMINY PRZECHOWYWANIA
Roztwór CPDA krew pełna i KKCz 35 dni
Roztwór CPD krew pełna i KKCz 21 dni
Roztwór ACD krew pełna i KKCz 21dni (obecnie używany w preparatyce plazmaferezy manualnej i automatycznej)
Roztwory wzbogacające (uzupełniające): ADSOL, AS-2, SAGM (zawieraja chlorek sodowy, adeninę, glukozę, mannitol lub cytrynian trójsodowy mannitol, dwuwodorofosfonian sodowy lub guanozynę), objętość tych roztworów waha się od 80 do 110 ml.
Umożliwia to przechowywanie KKCz do 42 dni.
OZNAKOWANIE PREPARATU
(etykieta umieszczana na pojemniku)
Nazwa placówki, w której otrzymano preparat;
Nazwa preparatu np..” Koncentrat Krwinek Czerwonych lub skrót KKCz”
Grupa układu ABO i Rh (słownie ”Rh dodatni” lub „Rh ujemny”); w Polsce dodatkowo kod kolorowy - A - niebieski, B - czerwony, AB - żółty, 0 - biały w ramce.
Inne oznaczone antygeny krwinek czerwonych i innych;
Nr preparatu (odpowiadający numerowi donacji)
Ilość preparatu;
Rodzaj płynu konserwującego;
Data pobrania ;
Data ważności;
Informacje ,dotyczące wyników badań w kierunku nosicielstwa kiły i chorób wirusowych(umieszcza się dopiero po wykonaniu testów);
Wskazówki (np. toczyć natychmiast)
Preparaty krwiopochodne
Krew pełna konserwowana (KPK)
Koncentrat krwinek czerwonych (KKCz)
Koncentrat krwinek czerwonych z roztworem wzbogacającym (KKCz/RW)
Koncentrat krwinek czerwonych z roztworem wzbogacającym, pozbawiony kożuszka leukocytarno-płytkowego (KKCz/RW-bez. Koż. L. pł.)
Koncentrat krwinek czerwonych - otrzymany metodą aferezy (automatyczną) (KKCz-Af.)
Przemywany koncentrat krwinek czerwonych (PKKCz)
Ubogoleukocytarny koncentrat krwinek czerwonych (UKKCz)
Mrożony koncentrat krwinek czerwonych (MKKCz)
Napromieniony koncentrat krwinek czerwonych (NKKCz)
preparaty na zamówienie np. krew uniwersalna (krwinki O Rh( -) w osoczu AB)
Każda jednostka przetoczonego KKCz podnosi poziom hemoglobiny o 1 do 1,5g/dl, a hematokryt o 3 do 5 procent u pacjenta o przeciętnej wadze.
Najczęstszą przyczyną krwawień po masywnych przetoczeniach krwi konserwowanej jest niedobór płytek krwi
Wskazania
Leczenie niedokrwistości u chorych normowolemicznych, u których konieczne jest jedynie zwiększenie zdolności przenoszenia tlenu oraz zwiększenie liczby krwinek czerwonych
KKcz może być stosowany do transfuzji wymiennych u noworodków
Podczas przetaczania krwi konserwowanej może wystąpić zatrucie cytrynianem polegające na spadku poziomu wapnia zjonizowanego w surowicy krwi
Po przetoczeniu choremu każdych 5 jednostek krwi konserwowanej należy rutynowo:skontrolować stężenie potasu i wapnia; wykonać badanie gazometryczne;
skontrolować poziom hemoglobiny i hematokryt
KONCENTRAT GRANULOCYTARNY (KG)
Zadaniem granulocytów jest fagocytozaZawiera zawieszone w osoczu granulocyty otrzymane przy użyciu separatorów komórkowych od jednego dawcy (po stymulacji czynnikiem wzrostu) w ilości ≥3-7 x1010 zanieczyszczone leukocytami, krwinkami czerwonymi oraz 3-7 x 1011 krwinek płytkowych.
Obecnie stosowany jedynie wyjątkowo jednocześnie z antybiotykami w zakażeniach w przebiegu leukopenii. Może wywoływać szybką alloimmunizację.
Zawsze wymaga napromienienia i przetoczenia jak najszybciej
Preparat sporządza się na indywidualne zapotrzebowanie
Przetaczać po wykonaniu próby zgodności z krwinkami dawcy KG.
Przechowywać w temp. 20o-24o C, trwałość 24 h od chwili pobrania
KONCENTRATY KRWINEK PŁYTKOWYCH
Koncentrat krwinek płytkowych(KKP) - otrzymany metodą manualną,
Zlewany koncentrat krwinek płytkowych (Zl.KKP),
Koncentrat krwinek płytkowych- otrzymywany metodą aferezy (automatyczną) (KKP-Af.)
Ubogoleukocytarny koncentrat krwinek płytkowych (UKKCz)
Mrożony koncentrat krwinek płytkowych (MKKP),
Uniwersalny koncentrat krwinek płytkowych (Uniw.KKP),
Przemywany koncentrat krwinek płytkowych (PKKP),
Napromieniany koncentrat krwinek płytkowych (NKKP)
Metoda manualna- odwirowanie krwi dawcy z osocza bogato płytkowego
1j.KKP stanowią krwinki płytkowe uzyskane przez odwirowanie 1j. krwi pełnej, a następnie połączone w jeden preparat bezpośrednio przed wydaniem najczęściej złożony z 4-6 j.
KKP uzyskany tą metodą zawiera jednak znaczne zanieczyszczenia leukocytarne
Afereza- separator komórkowy automatyczne lub półautomatyczne zlanie wypreparowanych z krwi pełnej kożuszków leukocytarno-płytkowych + 1j. FFP →preparat 5-cio jednostkowy.
Preparat podlega równocześnie na etapie zlewania procesowi filtracji pozbawiony jest leukocytów < 1x106 -(preparat ubogolekocytarny )
KKP - Terminy ważności:
w temp 20-24°C w mieszadle
KKP w pojemnikach zwykłych - do 3 dni;
KKP w pojemnikach „oddychających”- do 5 dni;
Preparaty krwinek płytkowych zlewane przechowywane w temp 20 -24 °C otrzymywane:
- met. zamkniętą 5 dni (dzień pobrania najstarszej jednostki liczy się jako dzień 0);
- metodą otwartą 6 godzin od zakończenia preparatyki.
Metodą aferezy (automatyczną, z separatora)
- met. otwartą przez 24 godziny;
- zamkniętą, w pojemniku „oddychającym” - 5 dni.
Przemywany KKP - 2 godziny od zakończenia preparatyki
1 jednostka- ilość płytek z odwirowania 1 jednostki krwi pełnej 1 jednostka zawiera 45-95 x 10 9 zawieszonego w 50 ml osocza
Przetaczane płytki krwi powinny być zgodne w układzie ABO. Przetoczenia RhD dodatnich KKP pacjentom RhD ujemnym- w wyjątkowych sytuacjach, a pisemne polecenie dokonania takiej transfuzji musi wydać lekarz
Jednorazowo przetacza się 4-6 j. KKP
Przetoczenie 6-8 jednostek standardowego koncentratu krwinek płytkowych prowadzi do wzrostu liczby płytek we krwi biorcy o około 50 000/mikrolitr
Małopłytkowość poniżej 10 tyś spowodowana niedostatecznym wytwarzaniem płytek krwi
Małopłytkowość z rozcieńczenia
Nieprawidłowości płytek krwi
PREPARATY OSOCZOWE
Osocze świeżo mrożone (FFP),
Osocze mrożone,
Osocze pozbawione czynnika VIII (osocze bez cz.VIII),
Krioprecypitat,
Koncentraty czynnika VII
Koncentraty czynników zespołu protrombiny
Albuminy,
Fibrynogen
Immunoglobuliny
Antytrombina III
Trombina
Gastrotrombina
Fibryna zawiera w swoim składzie labilne i stabilne osoczowe czynniki układu krzepnięcia, w tym czynnik VIII, albumina, globuliny i inne białka osocza
Wskazania:
Zaburzenia układu krzepnięcia
DIC
niedobór antytrombiny III
zaburzenia krzepnięcia po masywnej transfuzji
zakrzepowa plamica małopłytkowa (TTP),
plazmafereza lecznicza
odwrócenie efektu działania pochodnych kumaryny, jeżeli konieczne jest szybkie uzyskanie hemostazy (krwawienie, zabieg operacyjny ze wskazań życiowych).
wrodzonym izolowanym niedoborze czynników krzepnięcia -gdy brak jest odpowiednich koncentratów.
Należy przetaczać FFP zgodne w zakresie grup układu AB0 z biorcą
Karencja: Jednostki przeznaczone do użytku klinicznego powinny być uprzednio poddane
co najmniej 16- tygodniowej karencji.Karencjonowanie polega na przechowywaniu składnika krwi przez co najmniej 16 tygodni i sprawdzeniu po tym czasie wyników oznaczeń markerów wirusów u dawcy, z którego krwi uzyskano dany składnik.
Za karencjonowany uznaje się składnik krwi pochodzący z krwi dawcy, dla którego, w co najmniej dwóch badaniach uzyskano ujemne wyniki oznaczeń markerów HIV, zapalenia wątroby typu B i C oraz kiły. Pierwsze badanie, jest to badanie wykonane w dniu karencjonowanej donacji, zaś ostatnie (drugie) badanie musi być przeprowadzone z próbek pobranych po upływie, co najmniej 16 tygodni. Karencja ma na celu eliminację „okienka serologicznego” u dawcy, czyli wczesnego okresu zakażenia.
Krioprecypitat
Frakcja globulin uzyskana z 1 jednostki osocza , metodą kontrolowango rozmrażania, zagęszczona do objętości 25 ml.
Zawiera większość czynnika VIII, IX, XIII z osocza
Przechowywany przez 1 rok zamrożony a w temp. < -25°C dwa lata.
Wskazania :
- hemofilia A i choroba von Willebranda, niedobór cz.XIII
- niedobór i zmiany jakościowe fibrynogenu, DIC.
Przetoczenie jednej jednostki krioprecypitatu na 7-10 kg mc prowadzi do zwiększenia stężenia fibrynogenu w osoczu u chorego bez masywnego krwawienia o około 70 mg%
Dawkowanie: - średnio 1-2 op. / 10 kg mc
Albuminy
Albumina jest głównym białkiem osocza krwi - stanowi 60% wszystkich zawartych w nim białek, produkowana jest przez wątrobę.
Prawidłowy poziom albuminy we krwi ludzkiej wynosi od 3,5 do 5,0g / dl.
Pełni ona kluczową rolę w utrzymaniu ciśnienia onkotycznego, niezbędnego do zachowania prawidłowej proporcji, między ilością wody zawartą we krwi a ilością wody w płynach tkankowych.
Transportuje niektóre hormony, leki i kwasy tłuszczowe i ma działanie buforujące pH
Przetoczenie 100 ml 25% roztworu albumin powoduje powiększenie objętości osocza u dorosłego o 500 ml
Albumina jest produkowana ze osocza ludzkiego metodą frakcjonowania.
Ciśnienie onkotyczne 20% roztworu albumin wynosi 80 mmHg
Roztwór wolny jest od drobnoustrojów i wirusów, nie zawiera substancji pyrogennych i toksycznych, nie powinien zawierać żadnych zanieczyszczeń ani wykazywać zmętnienia.
Wskazania:
stany hipowolemii i niedobiałczenia (wstrząs krwotoczny lub septyczny)
plazmafereza lecznicza
hipoalbuminemia (niewydolność wątroby), oparzenia.
leczenie obrzęków opornych na leczenie diuretykami w stanach niedobiałczenia .
Przeciwwskazania :
uczulenie na białka osocza
Koncentrat cz. VIII
Czynnik antyhemofilowy lub czynnik VIII otrzymuje się przez frakcjonowanie puli osocza ludzkiego (FFP).
Wskazania
- profilaktycznie lub leczniczo w celu zapobiegania lub
- zahamowania krwotoku u chorych na hemofilię A.
DAWKOWANIE:
Indywidualne
Gammaglobulina
Liofilizowana ludzka immunoglobulina poliwalentna, o szerokim zakresie przeciwciał przeciwko bakteriom, wirusom i innym czynnikom patogennym, wyprodukowana z puli osocza.
Preparat zawiera immunoglobuliny (96% białka całkowitego) głównie klasy IgG oraz IgA i IgM w ilościach śladowych i ok. 3% albuminy.
Podanie Sandoglobuliny powoduje uzupełnienie niedoboru przeciwciał IgG, zmniejszając ryzyko zakażenia
Wskazania:
- profilaktyka i leczenie zakażeń chorych z pierwotnymi i wtórnymi zespołami niedoboru odporności,
- leczenie samoistnej plamicy małopłytkowej i zespołu Kawasaki,
- leczenie ciężkich zakażeń bakteryjnych i wirusowych,
- profilaktyka zakażeń u wcześniaków,
- zapobieganie nawracającemu poronieniu
NovoSeven
REKOMBINOWANY CZYNNIK VIIa
W zatrzymywaniu krwawień i zapobieganiu nadmiernemu krwawieniu podczas operacji i innych inwazyjnych zabiegów u pacjentów: z hemofilią wrodzoną, z hemofilią nabytą, z niedoborem czynnika VIIPacjenci z obrażeniami ciała po urazach, niekontrolowany krwotok zagrażający życiu, gdy standardowe postępowanie chirurgiczne i uzupełniające w celu uzyskania hemostazy jest nieskuteczne.
Pacjenci w okresie okołooperacyjnym , kiedy kontynuacja, lub zakończenie zabiegu operacyjnego jest niemożliwe z powodu niekontrolowanego krwawienia z przyczyn niechirurgicznych.
Pacjenci w okresie przedoperacyjnym, kiedy rozpoczęcie zabiegu operacyjnego jest niemożliwe z powodu masywnych zaburzeń krzepnięcia. Istnieje ryzyko krwotoku śródoperacyjnego, a stan kliniczny nie pozwala na zapewnienie odpowiedniego czasu i/lub warunków do przygotowania chorego do operacji.
Zalecana dawka - 90-120μg/kg
Droga podania - iniekcja dożylna w ciągu 2-5 min.
Częstość stosowania - co 2-3 godz. do uzyskania poprawy, potem co 4-12 godz
Antytrombina III
Fizjologiczny inhibitor układu krzepnięcia, hamuje trombinę oraz aktywowane czynniki IX, X, XI, XII
Zapobieganie i leczenie zaburzeń zakrzepowych i zakrzepowo- zatorowych, przy wrodzonym lub nabytym braku antytrombiny III
Zasady przetaczania krwi i preparatów krwiopochodnych

Rozporządzenie określa sposób i organizację leczenia krwią w zakładach opieki zdrowotnej w tym: obowiązki pielęgniarek, położnych i ratowników.Określa odpowiedzialność personelu:
Lekarzy za:
Ustalenie wskazań do przetoczenia
Uzyskania ustnej zgody pacjenta na przetoczenie krwi lub jej składników
Uzyskanie pisemnego oświadczenia od pacjenta o odmowie przetoczenia krwi lub jej składników
Wypełnienie i złożenie zamówienia na krew lub jej składniki
Poinformowanie pacjenta o ryzyku i korzyściach wynikających z przetoczenia
identyfikację biorcy i kontrolę dokumentacji przed przetoczeniem
Makroskopową ocenę pojemnika z zawartym w nim składnikiem krwi pod kątem uszkodzeń pojemnika, obecności skrzepów, strątów, zmętnienia, hemolizy
Prawidłowe udokumentowanie zabiegu przetoczenia- w historii choroby, książce transfuzyjnej oraz karcie informacyjnej pacjenta
Sporządzenie raportów o wszelkich nieprzewidzianych zdarzeniach, a w szczególności o błędach i wypadkach związanych z przetoczeniem
Pielęgniarki za:
Czynności związane z pobraniem próbek krwi od pacjentów
Identyfikację biorcy i kontrolę dokumentacji przed przetoczeniem
Prawidłowe przygotowanie sprzętu do przetaczania krwi i jej składników
Prawidłowe przygotowanie pacjenta
Zapewnienie bezpieczeństwa pacjentowi i personelowi
Informowanie lekarza o objawach występujących w trakcie i po przetoczeniu, mogących świadczyć o powikłaniach poprzetoczeniowych
Prawidłowe udokumentowanie zabiegu przetaczania w książce raportów pielęgniarskich i historii pielęgnowania
Pielęgniarka oddziałowa jest odpowiedzialna za:
- prowadzenie ewidencji osób uprawnionych do przetaczania krwi i jej składników
- zapewnienie na każdym dyżurze co najmniej 1 osoby posiadającej uprawnienia do przetaczania krwi i jej składników
Próba zgodności serologicznej
Wykonywana przed transfuzją wybranych składników krwi, w celu wykazania zgodności serologicznej między krwią dawcy i biorcy. Próbę zgodności serologicznej ocenia się jako zgodną, jeżeli nie wystąpiła aglutynacja lub hemoliza krwinek w reakcji między krwinkami dawcy a surowicą/ osoczem biorcy
Wynik próby zgodności krwi jest ważny 48 godz. od momentu pobrania próbki krwi od pacjenta. Po upływie tego czasu, badanie należy wykonać powtórnie z nowej próbki krwi
Przygotowanie sprzętu
Do pobrania na oznaczenie grupy krwi i na próbę zgodności krwi
Skierowanie na badanie grupy krwi - badanie wykonuje się w przypadku braku wyniku określającego grupę krwi
Skierowanie na wykonanie próby zgodności
Zamówienie na krew i jej składniki
Zestaw do pobrania krwi
Probówka:
Na krew z antykoagulantem o pojemności 3-5 ml lub
- na skrzep- do pobrania krwi od noworodka
Do przetoczenia krwi lub jej składników
Krew lub składnik krwi
Zestaw do przetaczania krwi i jej składników
Preparat do dezynfekcji skóry
Zestaw do założenia kaniuli obwodowej
Strzykawka 5- 10 ml z 0.9% NaCl
Rękawice jednorazowego użytku
Przygotowanie pacjenta
Zapewnienie pacjentowi wygodnej pozycji w czasie pobierania krwi, zakładania kaniuli do żyły obwodowej i w czasie przetaczania krwi lub jej składników
Informuje pacjenta o:
celu i istocie wykonywanych zabiegów, w tym przetaczania krwi i jej składników
konieczności zgłaszania wszystkich niepokojących objawów, np. niepokój, dreszcze, świąd, wysypka, duszność, zaczerwienienie skóry wokół wkłucia, mdłości, wymioty, ból- brzucha, kończyn, ok. lędźwiowej, w klatce piersiowej.
Przed przetoczeniem krwi lub jej składnika, po 15 minutach, po zakończeniu, 2 godz. po przetoczeniu każdej jednostki- dokonuje pomiaru parametrów: RR, HR, temperatury ciała
Pobranie krwi na oznaczenie grupy krwi, czynnika Rh oraz na próbę zgodności
Dokument stwierdzający grupę krwi pacjenta, to wynik wpisany w karcie identyfikacyjnej grupy krwi, legitymacji honorowego dawcy lub wynik z pracowni serologii transfuzjologicznej; niewiarygodnym wynikiem jest zapis w karcie informacyjnej z pobytu w szpitalu
Gdy brak grupy krwi i „krzyżówki”
krew jest pobierana z zachowaniem odstępu czasowego, z dwóch niezależnych wkłuć, najpierw na grupę krwi, a następnie na próbę zgodności
aby wyeliminować błąd związany z nieprawidłową identyfikacją biorcy, wskazane jest aby krew pobierały dwie osoby (1 na grupę, druga na krzyżówkę)
w obecności pacjenta- na podstawie danych uzyskanych od pacjenta, a jeżeli to niemożliwe danych z karty gorączkowej lub historii choroby) wpisuje na etykiecie probówki: nazwisko, imię, datę urodzenia chorego lub jego pesel, datę i godz, pobrania krwi)
gdy brak danych- symbol NN, oraz numer księgi głównej i numer księgi oddziałowej
Po pobraniu krwi pielęgniarka:
- sprawdza zgodność danych na skierowaniach z danymi na etykietach probówek
- na skierowaniach odnotowuje datę i godzinę pobrania oraz składa czytelny podpis
- przekazuje niezwłocznie do Pracowni Transfuzjologii próbki z krwią i skierowania oraz pisemne zamówienie na krew i jej składniki
Przetaczanie krwi lub jej składników
Lekarz/ pielęgniarka:
Dokonuje kontroli każdej otrzymanej jednostki krwi lub jej składnika, polegającej na:
- identyfikacji pacjenta- porównanie jego imienia i nazwiska, daty urodzenia lun numeru pesel i grupy krwi z danymi określonymi na formularzu zawierającym wynik próby zgodności
- porównaniu wyników grupy krwi na formularzu zawierającym wynik próby zgodności krwi z grupą krwi na etykiecie pojemnika
porównaniu numeru donacji na etykiecie pojemnika krwi lub jej składnika z numerem donacji na formularzu zawierającym wynik próby zgodności krwi
Sprawdzeniu, czy jednostka krwi lub jej składnik został przygotowany zgodnie ze specjalnymi zaleceniami zawartymi w zapotrzebowaniu
Sprawdzeniu daty ważności krwi lub jej składnika
Lekarz dokonujący oceny składa czytelny podpis na formularzu wyniku próby zgodności krwi, kwalifikując krew do jej transfuzji
Pielęgniarka
Dezynfekuje ręce
Zakłada rękawice
Przygotowuje preparat do przetoczenia, ponownie sprawdza dane pacjenta- pyta o nazwisko, ewentualnie sprawdza kartę gorączkową
Dokonuje pomiaru parametrów, dokumentuje je( przed rozpoczęciem, po 15 minutach, po zakończeniu, po 2 godz.)
Przepłukuje kaniulę dożylną NaCl 0.9%- sprawdzenie drozności
Podłącza przygotowany preparat
Po zakończeniu, kaniulę należy przepłukać 1-2 ml NaCl 0.9%
Dokumentuje w książce raportów i w historii pielęgnowania
Uwaga!!!
Aby wykonać próbę zgodności krwi noworodka, należy do Pracowni Transfuzjologii dostarczyć próbkę krwi dziecka i próbkę krwi matki
Przez 1 zestaw można przetoczyć do 4 jednostek krwi pełnej lub KKcz pod warunkiem, że przetaczanie krwi nie będzie trwało dłużej niż 4 godziny
Nie wolno podawać żadnych leków do przetaczanej krwi lub jej składnika
Po przetoczeniu worki wkładamy do czerwonego worka i przechowywać przez 5 dni w temp. 2-6 C, w lodówce specjalnie do tego przeznaczonej Pojemniki są odpowiednio zabezpieczane przed zakażeniem wtórnym (szczelne zamknięcie drenu zestawu poprzez zacisk lub węzeł) i opisane (imię, nazwisko, data urodzenia pacjenta, data i godzina rozpoczęcia i zakończenia przetoczenia preparatu).
Lekarz odpowiedzialny za przetoczenie powinien być obecny podczas rozpoczęcia przetoczenia zawartości każdego pojemnika z krwią lub jej składnikiem
Pacjent, któremu przetoczono krew w warunkach ambulatoryjnych, może być zwolniony do domu po okresie krótszym niż 12 godzin na podstawie wpisu lekarza w książce transfuzyjnej.
Nie można przetaczać jednej jednostki krwi pełnej lub KKCz dłużej niż 4 godziny, a jednej jednostki KKP lub osocza - dłużej niż 30 minut.
Ogrzewanie krwi można przeprowadzać wyłącznie w specjalistycznym urządzeniu zaopatrzonym w termometr i system alarmowy.
Zaleca się ogrzewanie krwi w przypadku:
dorosłych - jeżeli szybkość przetoczenia przekracza 50 ml/min;
dzieci - jeżeli szybkość przetoczenia przekracza 15 ml/min;
noworodków - w przypadku przetoczenia wymiennego;
biorcy z klinicznie znaczącymi przeciwciałami typu zimnego.
Przetoczenie krwi lub jej składnika, z wyjątkiem KKP i osocza, pobranych z banku krwi lub centrum należy rozpocząć nie później niż w ciągu 30 minut od ich dostarczenia.
Z banku krwi należy sukcesywnie pobierać pojedyncze jednostki krwi.
W wyjątkowych przypadkach, jeżeli przewiduje się dłuższy czas do rozpoczęcia transfuzji, krew należy przechowywać w zwalidowanej przeznaczonej wyłącznie do tego celu lodówce, w temperaturze od 2 °C do 6°C. Temperaturę w lodówce należy sprawdzać i zapisywać co 8 godzin.
Przetoczenie KKP i rozmrożonego osocza należy rozpocząć niezwłocznie po ich otrzymaniu
Po zakończeniu przetaczania należy pacjenta obserwować przez 12 godzin
Ukończenie szkolenia w zakresie przetaczania krwi i jej składników daje uprawnienia pielęgniarce do wykonywania przetoczeń przez okres 4 lat. po tym okresie należy odbyć szkolenie uzupełniające
Zasady przetaczania krwi przed wykonaniem próby zgodności krwi
w przypadku bezpośredniego zagrożenia życia
wydanie KKCz grupy 0Rh (-) ujemny, z dołączonym formularzem skierowania na krew do pilnej transfuzji. Oryginał dokumentu zostaje w historii choroby a kopia trafia do Pracowni Transfuzjologii
Osoba odbierająca krew do pilnej transfuzji, jednocześnie dostarcza próbki krwi pacjenta do wykonania próby krzyżowej dla wydanych jednostek.wynik próby zgodności dołącza się do dokumentacji z adnotacją ” krew przetoczono przed wykonaniem próby zgodności krwi”
Powikłania poprzetoczeniowe
Następstwo błędów administracyjnych
źle opisana próbka krwi
źle zidentyfikowany pacjent
błędnie oznaczona grupa krwi
Wczesne powikłania poprzetoczeniowe
Reakcje hemolityczne
Zakażenia bakteryjne
Odczyn anafilaktyczny
Ostre poprzetoczeniowe uszkodzenie płuc- TRALI
Duszność poprzetoczeniową
Nie hemolityczne reakcje gorączkowe
Wysypkę - pokrzywka
Nie immunologiczne- zakażenie bakteryjne, zatory, zatrucie cytrynianem, zastoinową niewydolność krążenia
Reakcje anafilaktyczne przy przetaczaniu krwi może występować częściej u chorych, u których stwierdza się niedobór immunoglobulin klasy IgA
Opóźnione powikłania poprzetoczeniowe
Reakcje hemolityczne
Poprzetoczeniową skazę małopłytkową
Poprzetoczeniową chorobę przeszczep przeciw biorcy
Przeniesienie zakażeń
Przeładowanie Fe
Objawy kliniczne po 2-3 dniach lub tygodniach
Ostry poprzetoczeniowy odczyn hemolityczny
Najbardziej dramatyczne powikłanie poprzetoczeniowe
Wstrząs, DIC, ostra niewydolność nerek
Transfuzja krwi niezgodnej układowo AB0, w wyniku błędu identyfikacyjnego, lub u biorcy z wytworzonymi przeciwciałami wskutek wcześniejszych transfuzji lub ciąż
Gorączka z dreszczami, niepokój, bóle lędźwiowe, zaczerwieniony mocz, hipotensja, nudności, duszność, zaczerwienienie, wstrząs, DIC
U biorców nieprzytomnych- krwawienie w polu operacyjnym, hipotensja, hemoglobinuria
leczenie przeciwwstrząsowe- aktywne leczenie hipotensji, zapewnienie wystarczającego przepływu krwi przez nerki- ocena wydalanego moczu, leki moczopędne- furosemid, mannitol, dopamina.
Zapobieganie
hemoliza może wystąpić nawet przy zgodnej próbie krzyżowej
momentem krytycznym jest rozpoczęcie przetoczenia, osoba przetaczająca ma bowiem ostatnią szansę zapobieżenia pomyłce, a jest zarazem pierwszą, która może wykryć odczyn poprzetoczeniowy
Gorączkowy odczyn niehemolityczny
Przeciwciała biorcy reagują z antygenami obecnymi na błonach komórkowych przetoczonych limfocytów i granulocytów= obecnością przeciwciał przeciw leukocytom krwi dawcy
Wzrost temperatury ciała o 1 C lub więcej
Brak objawów hemolizy
Objawy ustępują samoistnie lub po podaniu leków przeciwgorączkowych
Może rozpocząc się wkażdym okresie- wczesnie a nawet 2 godz po, występuje u wielokrotnych biorców, należy pamiętać, że może być to 1 objawostrego odczynu hemolitycznego
Pokrzywka
u alergików,
Przeciwciała przeciw antygenom białek IgE
Rumień miejscowy, swędzenie, bąble pokrzywkowe
Przed przetoczeniem -1 godz. leki antyhistaminowe
Zapobieganie- preparaty komórkowe płukane
Odczyn anafilaktyczny
Reakcja alergiczna, - przeciwciała anty IgA z IgG
Występuje już po kilku mililitrach, brak gorączki, kaszel, skurcz oskrzeli, zaburzenia oddechowe, niestabilność układu krążenia, nudności, kurczowe bóle brzucha, wymioty, biegunka, wstrząs, utrata przytomności
Autotransfuzja, składniki od wyselekcjonowanych dawców IgA ujemnych, składniki komórkowe płukane
Związane z transfuzją ostre uszkodzenie płuc TRALI
Przeciwciała przeciw antygenom układu HLA, lub swoistym antygenom granulocytarnym zawartym w osoczu dawcy lub biorcy doprowadzające po przetoczeniu do zlepiania się leukocytów i osadzania się tych agregatów w płucach
Objawy przypominają ARDS - duszność, sinica, obrzęk płuc
Zazwyczaj 6 godzin po przetoczeniu, występuje gorączka
Zapobieganie - autotransfuzja, preparaty ubogoleukocytarne.
Poprzetoczeniowe przeciążenie krążenia TACO
Przeciążenie objętościowe ukł. krążenia, spowodowane zbyt szybkim przetaczaniem lub przetoczenie zbyt dużej objętości
Chorzy z niewydolnością krążeniowo- oddechową, noworodki
Zaburzenia oddychania, ciężki ból głowy, kaszel, sinica, wzrost ciśnienia skurczowego lub nagły wzrost RR o ponad 50%
Właściwa ocena stanu uk. krążenia, monitorowanie OCŻ, podawanie leków moczopędnych przed transfuzją, wolne przetaczanie- 1ml/kg m.c./h
Wstrząs septyczny
Bakterie lub endotoksyny w przetaczanym preparacie- pseudomonas, escherichia coli
Wysoka gorączka, dreszcze, ból w okolicy lędźwiowej i klatce piersiowej, wstrząs, hemoglobinuria, DIC
Czas transfuzji 1 jednostki KKCz maksymalnie do 4 godzin, nie zwlekanie z transfuzją po wydaniu preparatu na oddział, unikanie niepotrzebnego grzania preparatów przed transfuzją, właściwy transport preparatów
Zatrucie cytrynianem
Cytrynian wiąże wapń doprowadzając do spadku stężenia wapnia zjonizowanego w surowicy
Drętwienie, mrowienie, zaburzenia rytmu serca, zaburzenia neurologiczne, spadek RR, wzrost OCŻ, w EKG przedłużenie QT
pomiar stężenia Ca we krwi
leczenie - podawanie Ca (chlorek wapnia, glukonian wapnia)
Późna hemoliza
Po przetoczeniu krwinek z antygenem do którego biorca wytworzył w przeszłości przeciwciała, w ciągu 3-7 dni dochodzi do niszczenia przetoczonych krwinek
Gorączka, spadek Hb, żółtaczka, hemoglobinuria, ONN leczenie jak w ostrym odczynie hemolitycznym
Zapobieganie: autotransfuzja, preparaty od wyselekcjonowanych dawców
Małopłytkowość poprzetoczeniowa, plamica poprzetoczeniowa
pojawiająca się nagle, 5-15 dni po przetoczeniu krwi. Stanowi stan zagrożenia życia z powodu 10% ryzyka wystąpienia krwawień do OUN.
W przebiegu choroby może dojść do spadku poziomu trombocytów poniżej 5 tys./mm3, co stanowi poważne ryzyko krwawień (w tym krwawień śródczaszkowych oraz z przewodu pokarmowego, będących stanem zagrożenia życia), stanowiących przeciwwskazanie do przeprowadzania wielu zabiegów diagnostycznych i leczniczych. Nie wiadomo dokładnie, dlaczego powstają alloprzeciwciała przeciwko płytkom zarówno dawcy, jak i biorcy.
Leczenie wlewy dożylne IgG w dawce 1 g/kg m.c. przez 1-2 dn
Przeładowanie żelazem
U chorych z B talasemią, w zespołach aplastycznych, hemolitycznych, w niedokrwistości syderoblastycznej
1 j KKCz = 250 mg Fe związanego z hemoglobiną
Zapobieganie desferoksyamina
Przeniesienie drobnoustrojów
Teoretycznie istnieje ryzyko przeniesienia każdej infekcji
Zapobieganie: autotransfuzja, przetaczanie bezpieczniejszych preparatów- FFP po karencji, albumina zamiast osocza, czynniki krzepnięcia zamiast osocza lub płytek krwi
Potransfuzyjna choroba przeszczep przeciw gospodarzowi TA-GvHD
Niezdolność biorcy do odpowiedzi immunologicznej na przetoczone limfocyty T dawcy
Objawy: 8- 10 dni po przetoczeniu w ciągu 3- 4 tygodni prowadzą do zgonu chorego
objawy skórne początkowo pojawiają się na tułowiu a następnie na kończynach- rumień, plamisto- grudkowa osutka
Nudności, wymioty, wodnista biegunka, gorączka, pancytopenia, wzrost aminotransferaz i bilirubiny
Krwawienie i infekcja w wyniku pancytopenii są przyczyną zgonu chorego
Leczenie- mało skuteczne- sterydy, cyklosporyna, immunoglobuliny, istotną rolę odgrywa profilaktyka- napromieniowanie składników krwi
Poddanie składników krwi działaniu promieniowania jonizującego γ (gamma) powoduje zniszczenie limfocytów T dawcy, których proliferacja w organizmie biorcy jest odpowiedzialna za chorobę TA-GvHD. Zahamowanie rozrostu limfocytów T odbywa się na skutek uszkodzenia DNA jądra limfocytu bezpośrednio przez promieniowanie lub pośrednio poprzez produkty radiolizy, którymi są wolne rodniki o niszczącym działaniu biologicznym
skraca ich termin ważności KKCz do 28 dni od momentu pobrania.
Napromieniowaniu można poddać tylko te KKCz, które były przechowywane nie dłużej niż 14 dni.
Wskazania kliniczne do stosowania produktów napromieniowanych:
wrodzonej lub nabytej niewydolności układu immunologicznego
przetoczeń u płodów i noworodków
leczenia immunosupresyjnego
przetaczania koncentratu granulocytarnego
przetaczania składników dobranych w układzie HLA
przetoczeń składników od dawców rodzinnych (pokrewieństwo I i II stopnia). Należy pamiętać o konieczności napromieniowania składnika nawet wówczas, gdy układ immunologiczny biorcy jest w pełni sprawny.
Postępowanie po stwierdzonym odczynie potransfuzyjnym
Przerwać przetaczanie
Powiadomić lekarza odpowiedzialnego za przetoczenie
Odłączyć pojemnik ze składnikiem krwi wraz zestawem do przetaczania, podłączyć sól fizjologiczną
Sprawdzić dane na wszystkich pojemnikach i dokumentach
powiadomić placówkę, z której otrzymano krew,
pobrać od chorego ok. 10 ml krwi do suchej, jałowej probówki oraz 2-5 ml krwi do probówki z EDTA, pobrać krew na badania mikrobiologiczne
przekazać do RCKiK pobraną próbkę krwi chorego i wszystkie pojemniki z resztkami preparatów krwi, które były przetoczone; przekazać również wszystkie próbki krwi biorcy pobrane przed transfuzją oraz przechowywane w pracowni serologicznej próbki krwi dawców, z którymi była wykonywana próba zgodności,
wysłać do placówki służby krwi wypełniony formularz zgłoszenia odczynu poprzetoczeniowego.
Informacja o wystąpieniu odczynu umieszczana jest w karcie informacyjnej.
Probówki z EDTA są głównie stosowane do analizy hematologicznej krwi pełnej
Myślenie jest lepsze niż wiedza posiadana, lecz nie tak dobre jak umiejętność postrzegania
W. Goethe
29
Wyszukiwarka
Podobne podstrony:
U5. BF- noworodki, specjalizacja-TESTY, notatki
Krew i preparaty krwiopochodne zasadystosowania
IV. Etyka, specjalizacja-TESTY, notatki
ekg, specjalizacja-TESTY, notatki
X. Rozwoj zawodowy, specjalizacja-TESTY, notatki
VI. Polityka spoleczna i zdrowie publiczne, specjalizacja-TESTY, notatki
U4. BF, specjalizacja-TESTY, notatki
VIII. Teorie pielęgnowania, specjalizacja-TESTY, notatki
III. Socjologia zdrowia i choroby, specjalizacja-TESTY, notatki
pytania do bloku ogólnego, specjalizacja-TESTY, notatki
testy, specjalizacja-TESTY, notatki
tożsamość pacjenta, specjalizacja-TESTY, notatki
Teorie pielęgnowania, specjalizacja-TESTY, notatki
PRZYJĘCIE PACJENTA NA ODDZIAŁ KARDIOCHIRURGICZNY, specjalizacja-TESTY, notatki
IX. Badania naukowe w pielęgniarstwie, specjalizacja-TESTY, notatki
WYKAZ AKTOW PRAWNYCH DLA PIELEGNIAREK I POLOZNYCH, specjalizacja-TESTY, notatki
więcej podobnych podstron