
Farmakologia układów: oddechowego, pokarmowego i hormonalnego
1
Farmakologia układów: oddechowego, pokarmowego
i hormonalnego
1. Farmakologia układu oddechowego
1.1. Leki przeciwkaszlowe
1.2. Leki wykrztuśne i sekretolityczne
1.3. Leki przeciwastmatyczne
2. Leki stosowane w chorobach układu pokarmowego
2.1. Leki przeczyszczające
2.2. Leki zapierające
2.3. Leki stosowane w chorobie wrzodowej
2.4. Leki wpływające na odruch wymiotny
2.5. Leki wpływające na czynność zewnątrzwydzielniczą wątroby i trzustki
3. Hormony i leki działające przez układ hormonalny
Słownik

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
2
1. Farmakologia układu oddechowego
1.1. Leki przeciwkaszlowe
Kaszel jest odruchem obronnym organizmu, mającym na celu usunięcia obcych ciał lub
śluzu z dróg oddechowych. Powstaje on w skutek pobudzenia ośrodka kaszlu przez impulsy
płynące z zakończeń czuciowych błony śluzowej krtani, tchawicy, oskrzeli, opłucnej.
Leki przeciwkaszlowe hamują odruch kaszlu, ale nie likwidują przyczyny. Wskazaniami do
stosowania są:
— kaszel występujący po operacji w obrębie klatki piersiowej lub jamy brzusznej, po
zranieniu płuc i opłucnej,
— kaszel występujący w nowotworach płuc i gruźlicy,
— przed zabiegami chirurgicznymi,
— w celu złagodzenia nadmiernych, męczących odruchów kaszlu występującego
w zapaleniach górnych dróg oddechowych, często razem z lekami wykrztuśnymi.
Przeciwwskazania: kaszel z obfitą płynną wydzieliną, obecność ropnej wydzieliny
w plwocinie, stany spastyczne oskrzeli, dychawica oskrzelowa.
Pod względem mechanizmu działania, leki przeciwkaszlowe dzielimy na: leki działające
ośrodkowo i leki działające obwodowo.
Leki działające ośrodkowo
Leki tej grupy działają hamująco na ośrodek kaszlu, który znajduje się w rdzeniu
przedłużonym. Leki te w większym lub mniejszym stopniu (zależnym od dawki) działają
hamująco na ośrodek oddechowy, powodując spłycenie i zwolnienie oddechu. Do tej grupy
leków należą: opioidy oraz nieopioidowe leki przeciwkaszlowe.
1.
Opioidy najsilniej hamują odruch kaszlu, ale działają narkotycznie, mogą prowadzić do
uzależnienia, niektóre wywołują euforię.
KODEINA — występuje w opium, jest pochodną morfiny. Zmniejsza lub znosi odruch
kaszlowy słabiej od morfiny, ale trudno i rzadko powoduje zależność, dlatego jest
najczęściej stosowana jako lek przeciwkaszlowy, mimo że działa słabiej niż morfina.
Działa słabo uspokajająco i przeciwbólowo. Stosowana jest w uporczywym kaszlu.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
3
Działania niepożądane: zaparcia, nudności, wymioty, zmniejszenie częstości oddechu,
senność.
Kodeina została zaliczona do wykazu środków odurzających.
Preparaty: Codeinum phosphoricum, Codein, Codicaps Mono, Codicompren retard,
Tricodein, Codterpin, Codicaps, Sedaspir, Sirupus Pini compositum, Thiocodin.
DEKSTROMETORFAN — ma działanie przeciwkaszlowe podobne do kodeiny, nie
wykazuje jednak działania przeciwbólowego, nie wywołuje zależności i nie hamuje
ośrodka oddechowego. Wchodzi w skład leków złożonych. Może wywołać senność,
zaparcia lub biegunkę.
Preparaty: Akindex, Wick Formel, Wick Kinder Formel.
2. Nieopioidowe leki przeciwkaszlowe o działaniu ośrodkowym — działają znacznie słabiej
przeciwkaszlowo niż opioidy.
OXELADYNA — hamuje ośrodek kaszlu, bez depresyjnego wpływu na ośrodek
oddechowy, nie powoduje senności.
Preparaty: Oxeladin, Paxeladine.
PENTOKSYWERYNA — oprócz działania przeciwkaszlowego wykazuje działanie
przeciwcholinergiczne i miejscowo znieczulające. Działanie przeciwkaszlowe rozpoczyna
się po 30 minutach i trwa do 90 minut. Dawkowanie: 25–50 mg 1– 3 razy dziennie
dorośli, dzieci do 12 roku życia połowę dawki dorosłych.
Preparaty: Atussil, Toclase.
Leki przeciwkaszlowe o działaniu obwodowym
BENZONATAT — posiada działanie miejscowo znieczulające — zmniejsza wrażliwość
receptorów w drogach oddechowych. Zaczyna działać w ciągu 15–20 minut od podania.
Działanie utrzymuje się przez 3–8 godzin. Stosowany jest wyłącznie w anestezjologii,
w premedykacji (np. przed bronchoskopią).
ŚLUZY ROŚLINNE — działają osłaniająco, powlekają błony śluzowe. Łagodzą uczucie
drażnienia, pieczenia w obrębie gardła, działają również osłaniająco na błonę śluzową
żołądka. Śluzy w odróżnieniu od innych leków nie mają działań niepożądanych, działają
jednak słabo. Wstępują w następujących surowcach roślinnych: korzeniu prawoślazu
(Althaeae radix), liściach i kwiatach malwy (Malvae folium, Malvae flos), kwiatach dziewanny

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
4
(Verbasci flos). Surowce te wchodzą w skład mieszanek ziołowych o działaniu
przeciwkaszlowym i wykrztuśnym.
1.2. Leki wykrztuśne i sekretolityczne
Leki wykrztuśne, przez swój mechanizm drażniący, pobudzają oskrzela do wydzielania
płynnej wydzieliny, którą łatwo usunąć w odruchu kaszlowym. Pojęcia lek wykrztuśny nie
należy mylić z pojęciem leku przeciwkaszlowego. Podanie bowiem leku przeciwkaszlowego
ma na celu złagodzenie nadmiernego kaszlu — zastosowanie go może nawet zahamować
odkrztuszanie oraz spowodować zaleganie wydzieliny w oskrzelach.
Leki sekretolityczne (mukolityczne) upłynniają wydzielinę zapalną. Obecnie są częściej
stosowane, ponieważ są bardziej skuteczne i charakteryzują się mniejszą liczbą działań
niepożądanych.
Wydzielinę można upłynnić, stosując obfite nawodnienie dróg oddechowych, przez
zwiększenie ilości płynów podawanych doustnie (czasami jednak może to być
przeciwwskazane) lub drogą wziewna, w postaci inhalacji. Nawodnienie dróg oddechowych
jest szczególnie ważne w przebiegu stanów zapalnych u małych dzieci.
Leki wykrztuśne i sekretolityczne ułatwiają oczyszczanie drzewa oskrzelowego
z zalegającej wydzieliny.
Leki wykrztuśne, ze względu na mechanizm działania, dzielimy na:
1) leki o działaniu odruchowym,
2) leki działające bezpośrednio na gruczoły oskrzelowe,
3) leki zmieniające odczyn (pH) wydzieliny gruczołów oskrzelowych.
1.
Leki o działaniu odruchowym
Po podaniu doustnym leki te drażnią błonę śluzową żołądka i wywołują na drodze
odruchowej wzrost wydzielania płynnej wydzieliny. Przeciwwskazaniem do stosowania
tych leków jest choroba wrzodowa.
KORZEŃ WYMIOTNICY (Ipecacuanhae radix) — korzeń tej południowoamerykańskiej
rośliny stosowany jest w postaci odwarów, wyciągów i nalewek. Za działanie
odpowiedzialny jest alkaloid — emetyna, która w większych dawkach działa wymiotnie.
Preparaty: Ipecacuanhae radix, Ipecacuanhae extractum siccum, Ipecacuanhae tinctura.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
5
SAPONINY — grupa związków farmakologicznie czynnych, pochodzenia naturalnego.
Znajdują się w następujących surowcach: korzeniu pierwiosnka (Primulae radix),
korzeniu lukrecji (Glycyrrhizae radix), korzeniu mudlnicy (Saponariae radix), korzeniu
krzyżownicy (Senegae radix). Stosowane są w postaci mieszanek ziołowych, preparatów
złożonych, syropów.
Preparaty: Bronchicum, Pectobonisol, Pectosol.
BENZOESAN SODOWY — oprócz działania wykrztuśnego, posiada działanie
antyseptyczne i jest używany jako środek konserwujący w przemyśle spożywczym.
2.
Leki działające bezpośrednio na gruczoły oskrzelowe
Leki te po podaniu doustnym wydalają się przez gruczoły oskrzelowe, pobudzając je do
wydzielania śluzu. Często też drażniąc błonę śluzową żołądka odruchowo zwiększają
wydzielanie gruczołów.
Farmakologia układów: oddechowego, pokarmowego i hormonalnego
6
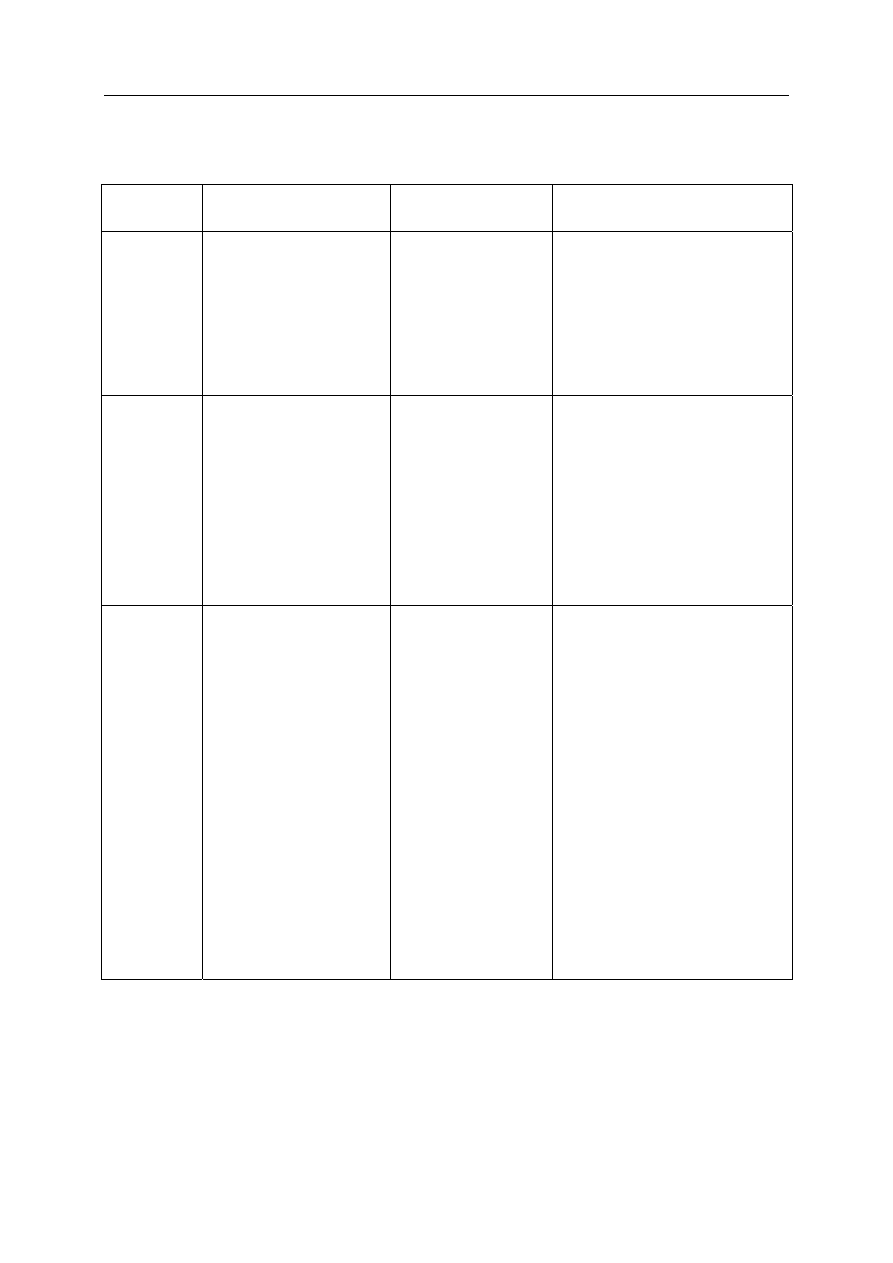
Tabela 1. Leki działające bezpośrednio na gruczoły oskrzelowe
Lek — nazwa
chemiczna
Działanie i zastosowanie
Działania uboczne
Preparaty i dawki
JODEK
POTASOWY
Bardzo silne działanie
wykrztuśne; oprócz
bezpośredniego działania
wykazuje działanie
odruchowe
Obrzęk i bóle ślinianek,
wyciek z nosa,
zaburzenia żołądkowo-
jelitowe, wypryski
skórne, odczyny
uczuleniowe, osłabienie
czynności tarczycy
Kalium iodatum
Doustnie w roztworach w dawce
5,0 g/dobę lub w postaci inhalacji
KREOZOT —
główny
składnik —
gwajakol
Podwójny mechanizm
działania: bezpośrednio na
gruczoły oddechowe oraz
działanie odruchowe.
Znaczna skuteczność
wykrztuśna, słabe działanie
odkażające.
Zastosowanie w ostrych
stanach zapalnych oskrzeli
Występują rzadko:
głównie jako dolegliwości
żołądkowo-jelitowe
Guajazyl — syrop
Apipulmol
OLEJKI
ETERYCZNE
Oprócz działania
wykrztuśnego posiadają
działanie odkażające.
Najskuteczniejsze
w postaci inhalacji
Występują rzadko
Do inhalacji:
— olejek sosnowy (Pini aetheroleum)
— olejek eukaliptusow (Eucalypti
aetheroleum)
— olejek tymiankowy (Thymi
aetheroleum)
5–10 kropli na szklankę wrzącej wody
do wdychania 10 min
Doustnie:
— Sir. Pini com. — syrop sosnowy
złożony (z kodeiną)
— Sirupus Thymi comp. — syrop
tymiankowy (zawiera bromki
i amoniak )
— Tussipect — syrop i draż., zawiera
ziele tymianku, saponiny, efedrynę
3.
Leki zmieniające odczyn wydzieliny
Zmiana odczynu wydzieliny gruczołów oskrzelowych powoduje jej upłynnienie. Do leków
działających w ten sposób należą: wodorowęglan sodowy oraz chlorek amonowy.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
7
WODOROWĘGLAN SODOWY — alkalizuje wydzielinę oskrzeli. Prowadzi to do jej
upłynnienia i łatwiejszej eliminacji. Jako lek wykrztuśny podawany jest z inni środkami.
Występuje w naturalnych i sztucznych wodach mineralnych: Józefina, Mieszko, Stefan.
Stosuje się go doustnie lub w inhalacjach w długotrwałych stanach zapalnych dróg
oddechowych.
Działania niepożądane: ponieważ silnie alkalizuje również sok żołądkowy i mocz, przy
dłuższym stosowaniu może ułatwiać powstawanie kamicy nerkowej oraz rozwój
zakażenia dróg moczowych.
Preparaty: Sal Ems artificiale (sól Ems sztuczna) — tabletki zawierające wodorowęglan
sodowy, bromek sodowy, chlorek sodowy, fosforan sodowy, siarczan sodowy i siarczan
potasowy.
CHLOREK AMONOWY — zakwasza wydzielinę z dróg oddechowych, wydala się
również przez gruczoły oskrzelowe, co zwiększa ich wydzielanie. Jako lek wykrztuśny
stosowany jest z innymi lekami. Dawka wykrztuśna: 300–500 mg 2–3 razy dziennie.
Działania niepożądane: drażni błonę śluzowa żołądka, może nasilać dolegliwości
bólowe u chorych z chorobą wrzodową.
Leki sekretolityczne
Leki te upłynniają wydzielinę, jednak nie przez zwiększenie ilości płynnej wydzieliny (jak leki
wykrztuśne), ale przez zmianę jej składu. Są często stosowane w postaci aerozoli do
inhalacji.
Do leków sekretolitycznych zaliczamy:
1) mukolityki,
2) detergenty.
1.
Mukolityki
Mukolityki zmniejszają zawartość mukoprotein w wydzielinie dróg oddechowych.
Najsilniej działają po podaniu miejscowym bezpośrednio do oskrzeli lub pozajelitowo.
Skuteczność tych leków po podaniu doustnym jest podobna do leków wykrztuśnych, ale
działania niepożądane są znacznie mniejsze. Stąd obecnie częstsze zastosowanie
kliniczne.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
8
POCHODNE CYSTEINY (ACETYLOCYSTEINA, KARBOCYSTEINA) — zmniejszają
lepkość wydzieliny dróg oddechowych przez rozrywanie mostków dwusiarczkowych
w polipeptydach śluzu.
Wskazania: drogą wziewną w stanach chorobowych przebiegających z obecnością
wydzieliny o dużej lepkości, mukowiscydoza, przedawkowanie paracetamolu (ze względu
na zdolność inaktywacji jego toksycznych metabolitów).
Uwagi: w astmie oskrzelowej może wywołać skurcz oskrzeli, zwłaszcza po pierwszym
podaniu. Ponieważ acetylocysteina jest substancją bardzo aktywną chemicznie (reaguje
z gumą, metalem, tlenem), dlatego należy stosować rurki tracheotomijne plastikowe,
a nie metalowe.
Leki podane doustnie są mniej skuteczne, ale są stosowana w ostrych stanach
zapalnych dróg oddechowych. Maksymalne stężenie we krwi występuje po
2–3 godzinach. Nie należy podawać wieczorem przed snem.
Działania niepożądane: nieprzyjemny smak w ustach, podrażnienie błon śluzowych
nosa i gardła, nudności, wymioty. Podany wziewnie może wywołać skurcz oskrzeli
i duszność.
Preparaty:
— ACETYLCYSTEINE: ACC, Acetylocysteina, Acetyst, Ecomucyl, Fluimucil.
— CARBOCYSTEINA: Mucodyne, Mucopront, Mukolina, Pulmoclase.
MESNA
Mechanizm działania podobny jest do acetylocysteiny.
Wskazania: schorzenia dróg oddechowych przebiegające z nadmiernym wydzielaniem
i zaleganiem wydzieliny, mukowiscydoza, w zapobieganiu pooperacyjnym, zaleganiu
wydzieliny w oskrzelach.
Interakcje: ze względu na możliwość działania antagonistycznego nie należy stosować
z roztworami antybiotyków podawanymi droga wziewną.
Działania niepożądane: uczucie pieczenia za mostkiem, kaszel, skurcz oskrzeli.
Preparaty: Mucofluid, Mistabron.
BROMHEKSYNA
Działa wykrztuśnie przez mechanizm odruchowy, a także bezpośrednio na gruczoły
oskrzelowe. Upłynnia gęstą i lepką wydzielinę gruczołów śluzowych oskrzeli. Z przewodu
pokarmowego wchłania się łatwo. Maksymalne stężenie we krwi osiąga po
0,5–1 godzinie. Stosuje się ją doustnie, śródskórnie, domięśniowo lub dożylnie.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
9
Wskazania: ostre i przewlekłe choroby oskrzeli i płuc przebiegające z nadmiernym
wydzielaniem śluzu.
Działania niepożądane: dolegliwości ze strony układu pokarmowego.
Preparaty: Bisolvon, Bromhexin, Flegamina.
AMBROKSOL
Czynny metabolit bromheksyny. Działa silniej od związku macierzystego. Pobudza ruch
rzęsek, pobudza syntezę i wydzielanie surfaktantu. Maksymalne stężenie we krwi osiąga
po 2 godzinach.
Wskazania: szczególnie przydatny w okresie zaostrzenia przewlekłego zapalenia
oskrzeli, w astmatycznym zapaleniu oskrzeli, astmie oskrzelowej, zapaleniu krtani.
Parenteralnie stosowany jest w celu zapobiegania powikłaniom płucnym w intensywnej
opiece medycznej.
Działania niepożądane: zaburzenia żołądkowo-jelitowe, reakcje alergiczne.
Preparaty: Ambrosol, Ambroxol, Bronchopront, Deflegmin.
2.
Detergenty
Detergenty zmniejszają napięcie powierzchniowe w pęcherzykach płucnych i ułatwiają
usunięcie śluzu z dróg oddechowych.
SURFAKTANT
Obniża napięcie powierzchniowe pęcherzyków płucnych, dzięki czemu ułatwia otwieranie
się pęcherzyków płucnych przy pierwszym wdechu, zapobiega zapadaniu się
pęcherzyków płucnych w końcowej fazie wydechu, ułatwia jednolite upowietrznienie płuc,
zwiększa podatność płuc.
Wskazania: u wcześniaków, u których stwierdza się duże prawdopodobieństwo rozwoju
zespołu zaburzeń oddychania (RDS).
Dawkowanie: preparat może być podany wyłącznie przez personel przeszkolony
w intensywnej terapii noworodków. Lek podaje się do rurki intubacyjnej, wyłącznie
dotchawiczo. Pierwsza dawka powinna być podana w czasie pierwszej godziny po
urodzeniu w dawce 1,2 ml/kg mc.
Preparaty: Alveofact, Curosurf, Survanta.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
10
1.3. Leki przeciwastmatyczne
Astma jest chorobą, w której dochodzi do nawracających napadów duszności,
spowodowanych skurczem mięśni gładkich oskrzeli, obrzękiem błony śluzowej oraz
nadmiernym wytwarzaniem wydzieliny. Rozpoznanie astmy jest rozpoznaniem klinicznym,
brak bowiem potwierdzających rozpoznanie badań krwi, badań radiologicznych lub
histologicznych. Pomocny może być jedynie wynik badania czynnościowego płuc. U chorych
na astmę mogą występować różne objawy, z których żaden nie jest swoisty: świsty,
duszność, której przyczyną jest skurcz mięśni gładkich oskrzeli, uczucie ściskania w klatce
piersiowej, kaszel. Objawy te są zmienne, występują napadowo, bardziej nasilają się nocą,
pojawiają się pod wpływem czynników wyzwalających (np. wysiłek fizyczny, alergeny
wziewne lub pokarmowe, zakażenia).
Leczenie astmy jest leczeniem wielospecjalistycznym, uwzględniającym oprócz leczenia
farmakologicznego, immunoterapię (odczulanie) i zmianę środowiska. Ważną rolę odgrywa
również edukacja chorego i jego rodziny. Celem leczenia farmakologicznego jest:
opanowanie objawów choroby (duszności), zapobieganie zaostrzeniom, osiągnięcie możliwie
najlepszej czynności płuc przy minimalnych skutkach ubocznych, utrzymanie pełnej
aktywności życiowej.
W leczeniu astmy stosuje się następujące leki:
1) leki rozkurczające mięśnie gładkie oskrzeli:
— leki pobudzające receptory
β-adrenergiczne,
— leki cholinolityczne,
— metyloksantyny,
2) leki zapobiegające reakcji alergicznej i hamujące alergiczne zapalenie:
— kromony,
— glikokortykosteroidy,
— leki przeciwleukotrienowe,
— leki przeciwhistaminowe
Leki pobudzające receptory
β-adrenergiczne (β-adrenomimetyki)
Leki pobudzające receptory β-adrenergiczne można podzielić na:
— nieselektywne: pobudzające
β1 i β2 receptory (izoprenalina, orcyprenalina),
— selektywne: pobudzające wyłącznie receptory
β2 (terbutalina, salbutamol).

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
11
Różnice między selektywnymi i nieselektywnymi
β-adrenomimetykami dotyczą głównie
działań niepożądanych (nieselektywne
β-adrenomimetyki mogą wywoływać zaburzenia
rytmu serca — efekt pobudzania receptora
β1).
Selektywne
β-adrenomimetyki różnią się czasem działania. Wyróżniamy:
— krótkodziałające: początek działania 2–5 minut, czas działania około 6 godzin
(salbutamol), 8 godzin (fenoterol). Leki te stosuje się najczęściej drogą wziewną do
przerwania napadu ostrej duszności. Długotrwałe stosowanie tych leków prowadzi do
rozwinięcia się tolerancji na nie oraz do wzrostu nadreaktywności oskrzeli,
— długodziałające
β2-adrenomimetyki: salmeterol, bambuterol, formoterol. Leki te
charakteryzują się dużą selektywnością w stosunku do receptorów
β2 oraz długim
okresem działania (do 30 godzin). Podaje się je w długotrwałym leczeniu
w zaawansowanej postaci astmy, zwłaszcza przy duszności nocnej. W połączeniu
z niskimi dawkami glikokortykosteroidów poprawiają parametry czynnościowe płuc.
Preparaty:
SALBUTAMOL: Salamol, Salbutamol, Ventodisk, Ventolin.
FENOTEROL: Berotec, Fenoterol.
SALMETEROL: Serevent.
FORMOTEROL: Foradil.
Leki cholinolityczne
Z tej grupy leków w leczeniu astmy oskrzelowej stosowany jest BROMEK IPRATROPIUM
(Ipratropium bromide). Nie działa on na OUN, zależnie od postaci (inhalacyjna, doustna,
dożylna) ma różne zastosowanie. W astmie oskrzelowej najczęściej jest stosowany
w inhalacjach. Działanie i tolerancja nie zmieniają się nawet po długotrwałym stosowaniu.
Działanie rozpoczyna się w ciągu 3–5 minut, trwa 3–4 godzin.
Wskazania: leczenie i zapobieganie duszności w przebiegu astmy oskrzelowej, w astmie
infekcyjnej.
Preparaty: Atrovent, Berodual — preparat złożony (+ fenoterol).
Metyloksantyny
Metyloksantyny należą do tzw. spazmolityków bezpośrednich: rozkurczają mięśnie gładkie
oskrzeli, naczyń krwionośnych, przewodu pokarmowego. Są alkaloidami występującymi
w kawie, herbacie i kakao. W astmie stosowana jest teofilina i jej pochodna aminofilina
(połączenie z etylenodwuaminą daje 20-krotnie lepszą rozpuszczalność w wodzie).

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
12
TEOFILINA — po podaniu doustnym wchłania się szybko, optymalne stężenie terapeutyczne
w surowicy wynosi 10–20 µg/ml, maksymalne stężenie po podaniu występuje po
1–2 godzinach. Działania niepożądane są ściśle zależne od jej stężenia w surowicy.
Działania niepożądane: nudności, wymioty, drżenia mięśniowe, hipoglikemia, spadek
ciśnienia krwi, zaburzenia rytmu serca, drgawki, niedotlenienie OUN. Ze względu na duże
różnice osobnicze i wąski przedział terapeutyczny, dawkowanie leku musi być indywidualne.
Interakcje: antybiotyki z grupy makrolidów, cymetydyna i doustne środki antykoncepcyjne
mogą zwiększyć stężenie teofiliny we krwi i nasilić uboczne działania. Leki nasenne z grupy
barbituranów i leki przeciwpadaczkowe zmniejszają stężenie teofiliny we krwi.
Preparaty: Euphyllin CR retard, Euphylong, Theophyllinum.
Kromony
Kromony hamują degranulację komórek tucznych, w wyniku czego nie dochodzi do
uwalniania mediatorów reakcji alergicznej.
KROMOGLIKAN DWUSODOWY — działa profilaktycznie, powinien być więc podawany
przed zetknięciem z czynnikami wywołującymi objawy choroby. Jest nieskuteczny w czasie
napadu duszności. Pełne działanie lecznicze osiągane jest zazwyczaj po 4 tygodniach od
rozpoczęcia kuracji.
Wskazania: profilaktyka chorób alergicznych. W astmie oskrzelowej jest podawany
bezpośrednio do oskrzeli. W alergicznym zapaleniu spojówek w postaci kropli, w katarze
siennym — kropli do nosa.
Działania niepożądane: są niewielkie: kaszel, czasami duszność. Może być stosowany
długo.
Preparaty: Cromogen Inhaler, Cropoz, Intal.
NEDOKROMIL — skuteczniejszy niż kromoglikan, zapobiega napadom astmy oskrzelowej,
zmniejsza ich częstotliwość i umożliwia zmniejszenie podawania innych leków. Lek należy
podawać wcześniej, przed spodziewanym kontaktem z alergenem.
Wskazania: astma oskrzelowa, astma powysiłkowa, spastyczny nieżyt oskrzeli.
Przeciwwskazaniem jest ostry napad astmy oskrzelowej.
Działania niepożądane: najczęściej związane są z nośnikiem leku w inhalatorze (podobnie
jak przy kromoglikanie).
Preparat: Tilade.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
13
Glikokortykosteroidy
Hamują rozwój alergicznego zapalenia oraz nadreaktywność oskrzeli. Oprócz silnego
działania przeciwzapalnego wykazują one znaczny wpływ na przebudowę dróg
oddechowych. Są to leki o dużej skuteczności, wykazują jednak szereg działań
niepożądanych (m.in. hamują prawdopodobnie wzrost kości u dzieci).
Aby ograniczyć wpływ glikokortykosteroidów na cały organizm, obecnie stosuje się te leki
miejscowo do oskrzeli (tzw. glikokorykosteroidy wziewne), w jak najmniejszych dawkach.
Stosowanie przystawki objętościowej do inhalatora oraz płukanie ust po inhalacji leku
zmniejsza prawdopodobieństwo wystąpienia działań niepożądanych.
Wskazania: wszystkie typy astmy oskrzelowej, z wyjątkiem astmy epizodycznej. Dąży się do
podawania jak najmniejszych dawek, pozwalających skutecznie kontrolować przebieg
choroby.
Działania niepożądane glikokortykosteroidów podawanych miejscowo: zakażenia grzybicze,
kaszel, chrypka, alergia kontaktowa. W porównaniu do glikokortykosteroidów stosowanych
ogólnie działania te są niewielkie.
BUDESONID — nie jest przeznaczony do przerywania napadu astmy oskrzelowej lecz do
stosowania regularnego. Pełne działanie farmakologiczne następuje w ciągu 10 dni.
Wskazania: astma oskrzelowa.
Preparaty: Budesonit Forte, Budesonit Mitte, Pulmicort, Pulmicort Turbuhaler.
BEKLOMETAZON — maksymalne stężenie we krwi osiąga po 2–5 godzinach od podania.
Wskazania: przewlekłe stany astmy oskrzelowej, niezakażone dermatozy, z dodatkiem
chlorotetrcykliny stosowany jest w dermatozach zakażonych.
Preparaty: Beclomet, Beconasol.
FLUTIKAZON — syntetyczny kortykosteroid, wykazujący dużą lipofilność i długo pozostający
w układzie oddechowym po podaniu inhalacji.
Preparaty: Flixotide, Flixotide Rotadisk.
W ciężkich postaciach astmy, w okresie zaostrzeń choroby można stosować doustne
glikokortykosteroidy, zawsze jednak z wziewnymi.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
14
Leki przeciwleukotrienowe
Jest to nowa grupa leków, niedawno wprowadzona do lecznictwa, dlatego ich skuteczność
oraz bezpieczeństwo stosowania nie są do końca znane. Leki te hamują syntezę
leukotrienów. Podawane są doustnie, dają korzystne efekty w połączeniu z innymi lekami.
MONTELUKAST — preparat: Singular.
ZAFIRLUKAST — musi być przyjmowany na czczo.
Preparat: Accolate.
Jako leki wspomagające w leczeniu astmy stosuje się również leki przeciwhistaminowe
blokujące receptory H1. Obecnie stosuje się głównie leki przeciwhistaminowe II generacji
(w celu poszerzenia wiedzy należy przeczytać poz. 1 literatury, s. 173–178).

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
15
2. Leki stosowane w chorobach układu pokarmowego
2.1. Leki przeczyszczające
Leki przeczyszczające ułatwiają wydalenie mas kałowych. Nasilają one czynność
motoryczną jelit.
Wskazania do stosowania:
— zaparcia u tych chorych, u których nadmierny wysiłek przy defekacji może być
niebezpieczny (np. u pacjentów po operacjach),
— przed niektórymi zabiegami chirurgicznymi i diagnostycznymi,
— w leczeniu zatruć.
Działania niepożądane: podrażnienie i stany zapalne jelit, bóle brzucha, zaburzenie
gospodarki wodno-elektrolitowej, upośledzenie wchłaniania pokarmów, witamin, leków.
Przeciwwskazania: niedrożność przewodu pokarmowego, porażenie perystaltyki jelit, stany
zapalne jamy brzusznej i miednicy mniejszej, bóle brzucha o nieustalonej przyczynie, ciąża,
okres karmienia piersią.
Leki te są obecnie nadużywane, a ich częste stosowanie prowadzić może do zaniku
naturalnych odruchów defekacyjnych. Zaparcia częściej występują w społeczeństwach
cywilizacyjnych, nie są one jednak wskazaniem do stosowania leków przeczyszczających.
O zaparciach mówimy, jeżeli defekacja występuje w odstępach kilkudniowych, a oddanie
stolca jest utrudnione z powodu jego odwodnienia i twardości. Leki przeczyszczające
dzielimy, uwzględniając mechanizm działania, na:
1) środki osmotyczne,
2) środki pęczniejące,
3) środki poślizgowe,
4) środki drażniące jelito grube.
Farmakologia układów: oddechowego, pokarmowego i hormonalnego
16
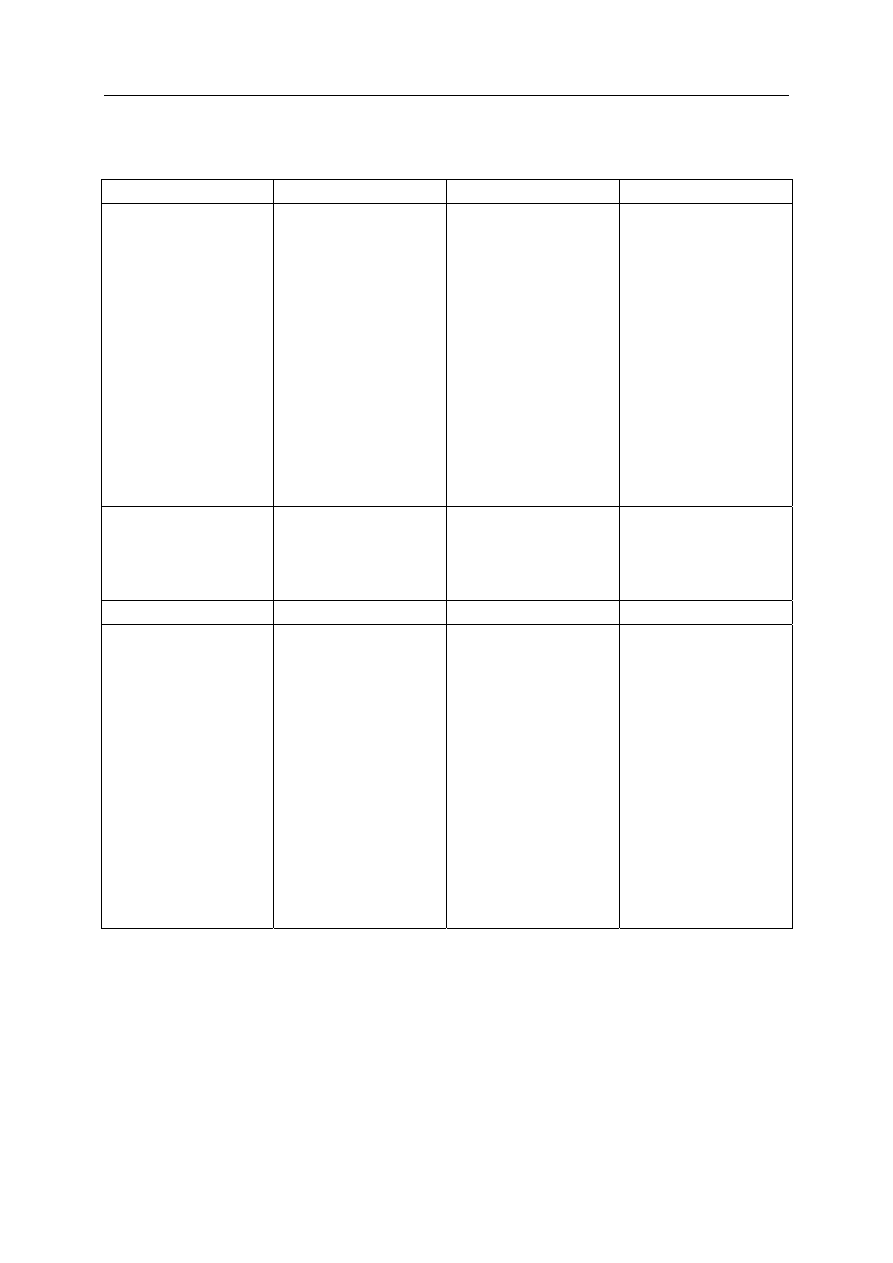
Tabela 2. Charakterystyka wybranych środków przeczyszczających
Mechanizm działania
Środki Dawkowanie
Preparaty
Osmotyczny Siarczan
magnezu
(sól gorzka)
Siarczan sodu
(sól glauberska)
Fosforan sodu
Laktuloza
5–10 g w 200 ml
działanie po 3–8 godz.
10–30 g w 200 ml
działanie po 3–8 godz.
8 g — doustnie na czczo
działanie po godzinie, we
wlewce — po 2 minutach
10–20 g jednorazowo
działanie po 24–48 godz.
Enema — wlewka
doodbtynicza
Lactulose — proszek,
syrop,
Normase — syrop
Pęczniejący Agar-agar
Metyloceluloza
Śluzy roślinne: nasiona
Plantago ovata
10 g
1 g
Sylax
Poślizgowy Parafina
ciekła 15
g
Mentho-Paraffinol
Drażniący jelito grube
Glikozydy antrachinowe
występują w:
— korze kruszyny
— kłączu rzewienia
— liściach senesu
— soku aloesu
Olej rycynowy
Bisakodyl
Tylko doustnie,
działanie po 8–12 godz.
15–60 ml
działanie po 3-4 godz.
5–10 mg
działanie po godz. po
podaniu per rectum
Regulax — pastylki
Xenna — tab.
Alax — draż.
Altra — draż.
Rhelax — syrop
Bisakodyl — tab., czopki
ŚRODKI OSMOTYCZNE nie wchłaniają się z przewodu pokarmowego, zwiększając
ciśnienie osmotyczne treści jelitowej, zatrzymują wodę w świetle jelita, co prowadzi do
upłynnienia mas kałowych i ułatwia wydalanie. Siła i szybkość działania zależy od dawki
i ilości wypitych płynów. Zastosowanie — leczenie zatruć pokarmowych.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
17
ŚRODKI PĘCZNIEJĄCE nie wchłaniają się z przewodu pokarmowego, wskutek pęcznienia
zwiększają objętość mas kałowych w jelicie grubym, co pobudza odruchy perystaltyczne
i wywołuje wypróżnienie. Zalecane jako leki I rzutu przy przewlekłych zaparciach. Mogą być
stosowane u kobiet w ciąży i w okresie karmienia.
ŚRODKI POŚLIZGOWE — olej parafinowy powoduje rozmiękczanie mas kałowych
i powleka błonę śluzową jelit, ze względu na liczne działania niepożądane jest on obecnie
rzadko stosowany.
ŚRODKI DRAŻNIĄCE JELITO — ponieważ działają one silnie i posiadają liczne działania
niepożądane, powinny być stosowane krótko. Glikozydy antrachinowe zwiększają wzrost
przepuszczalności nabłonka jelitowego dla wody, hamują wchłanianie zwrotne wody
i elektrolitów, co powoduje zwiększenie objętości mas kałowych. Pobudzają one splot
śródścienny Auerbacha, w wyniku czego dochodzi do nasilania skurczów podłużnych
okrężnicy i zahamowania skurczów segmentowych, zwalniających pasaż jelitowy. Podane
pozajelitowo są nieskuteczne.
2.2. Leki zapierające
W leczeniu biegunki w celu zmniejszenia zawartości wody w stolcu, utraty elektrolitów oraz
skrócenia czasu biegunki podaje się leki zapierające, do których należą:
1) środki ściągające,
2) środki adsorpcyjne,
3) środki zmniejszające perystaltykę jelit.
Leczenie biegunek może być objawowe oraz przyczynowe. Najistotniejsze w leczeniu jest
uzupełnienie zaburzeń wodnych i elektrolitowych (doustnie — np. Gastrolit lub we wlewach
dożylnych 0,9% chlorek sodu lub 5% glukoza). W ciężkich biegunkach bakteryjnych stosuje
się leczenie przyczynowe chemioterapeutykami.
ŚRODKI ŚCIĄGAJĄCE powodują nieznaczną denaturację białka na powierzchni błony
śluzowej, czego wynikiem jest wytworzenie warstwy ochronnej. Warstwa ta powoduje
utrudnienie i zwolnienie wymiany płynów. Prowadzi to do zmniejszenia wysięku zapalnego
oraz zmniejsza działanie substancji zawartych w treści pokarmowej.
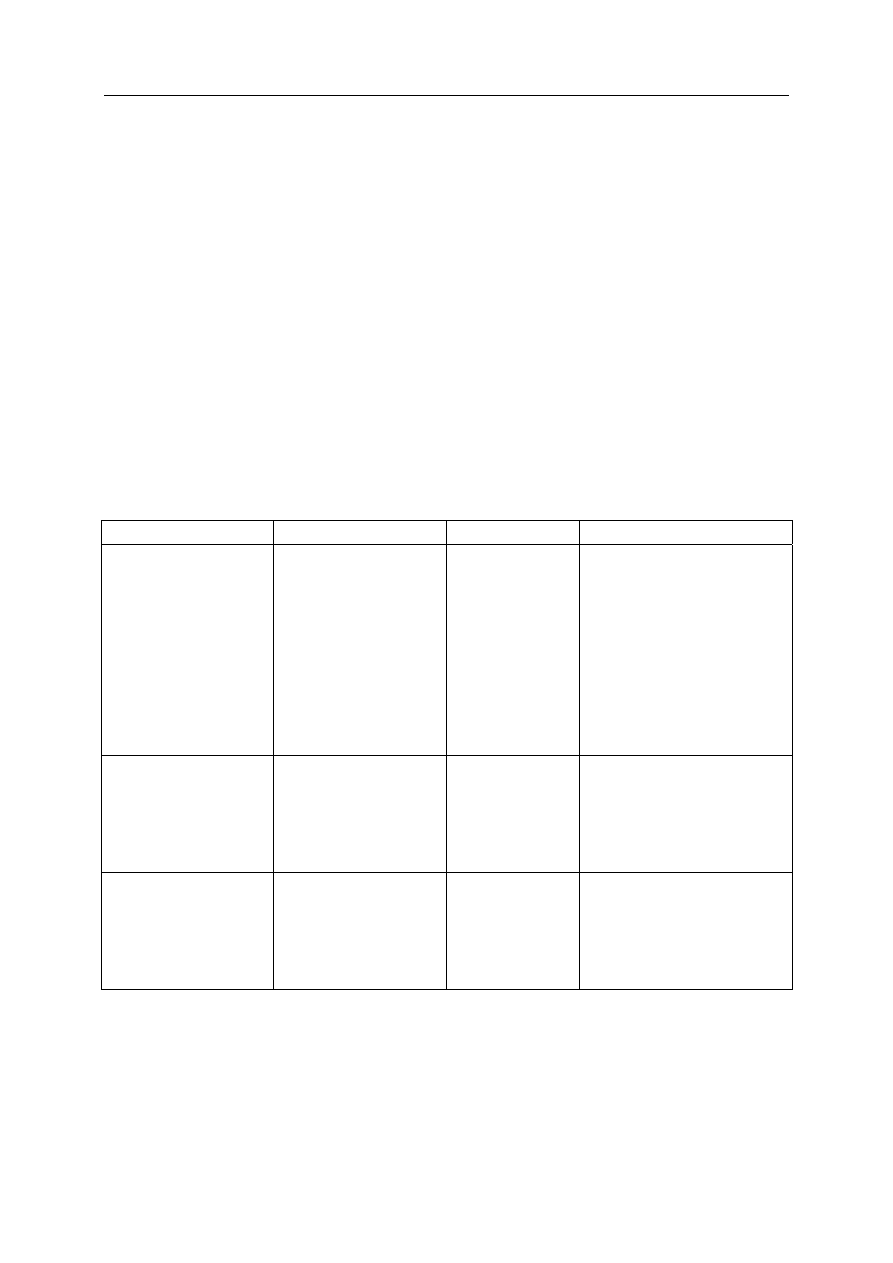
Farmakologia układów: oddechowego, pokarmowego i hormonalnego
18
ŚRODKI ADSORPCYJNE — substancje wykazujące zdolności adsorpcyjne, wiążą
i pochłaniają bakterie i toksyny bakteryjne, trucizny, zmniejszają zawartość wody w stolcu,
poprawiają jego konsystencję. Nie wchłaniają się z przewodu pokarmowego. Powlekają
śluzówkę warstwą ochronną. Zastosowanie: biegunki, nieżyty żołądkowo-jelitowe.
ŚRODKI ZMNIEJSZAJĄCE PERYSTALTYKĘ JELIT zwiększają napięcie mięśni gładkich
i powodują zaparcia. Do tej grupy środków należy morfina i inne związki pobudzające
receptor opioidowy. Ze względu na zagrożenia jako środki zapierające są stosowane
wyjątkowo. Jako leki zapierające są stosowane syntetyczne opioidy: Difenoksylat
i Loperamid, które trudno wchłaniają się z przewodu pokarmowego.
Tabela 3. Charakterystyka wybranych środków zapierających
Mechanizm działania
Środki Dawkowanie Preparaty
Ściągający Garbniki
roślinne:
— z kory dębu (Quercus
corex)
— dębianki (Gallae)
— owoców borówki
czernicy (Myrtilli fructus)
Sole bizmutawe
1–2 tab. 3–4 x dz.
Tanninum albuminatum — tab.
Bismuth subnitrate
B. subsalicylate
Adsorpcyjne Węgiel leczniczy
Smekta
10–20 tab. 3 x dz.
Dorośli: 9 g dz.
w 3 dawkach
Dzieci: 3–6 g dz.
Carbo medicinalis — tab.
Smecta — saszetki
Zmniejszające perystaltykę
jelit
Difenoksylat
Loperamid
2 tab. 3–4 x dz.
Maksymalnie
16 mg/dobę
Diarsed — tab.
Reasec — tab.
Lyspafen — tab., krop.
Loperamid — tab.
Imodium — kaps.
2.3. Leki stosowane w chorobie wrzodowej
Przyjmuje się, że powstawanie wrzodu jest następstwem działania czynników
uszkadzających błonę śluzową żołądka i dwunastnicy. Do czynników uszkadzających

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
19
(agresji) zalicza się m.in.: kwas solny, pepsynę, zakażenia bakterią Helicobacter pylori,
niesteroidowe leki przeciwzapalne. W leczeniu stosuje się środki ograniczające działanie
czynników agresji.
W chorobie wrzodowej stosuje się następujące grupy leków:
1) hamujące wydzielanie kwasu żołądkowego:
a) antagoniści receptora H2,
b) inhibitory pompy protonowej,
2) leki neutralizujące kwasowość soku żołądkowego,
3) leki osłaniające,
4) prostaglandyny,
5) środki przeciwbakteryjne.
Antagoniści receptora H2
Leki te hamują stymulowane przez histaminę wydzielanie kwasu solnego. Histamina należy
do podstawowych substancji endogennych, pobudzających wydzielanie kwasu solnego
(obok acetylocholiny i gastryny). Histamina działa przez receptor H2.
Antagoniści receptora H2 znoszą nasilane przez histaminę wydzielanie kwasu solnego, nie
hamują natomiast jej kurczącego wpływu na mięśnie gładkie, co jest zależne od pobudzenia
receptora H1. Mają charakter konkurencyjnych, odwracalnych antagonistów.
Wskazania do stosowania:
— choroba wrzodowa dwunastnicy — dolegliwości szybko ustępują, nadżerki goją się
u 80–90% chorych po 4 tygodniach leczenia,
— choroba wrzodowa żołądka — dolegliwości ustępują znacznie wolniej i wyniki leczenia są
gorsze,
— zespół Zollingera-Ellisona,
— nowotwór trzustki przebiegający z nadmiernym wydzielaniem kwasu solnego,
— zapalenie przełyku w przebiegu refluksu żołądkowo-przełykowego,
— przed zabiegami chirurgicznymi, w celu zapobieżenia zachłystowemu zapaleniu płuc.
Działania niepożądane:
— zaburzenia żołądkowe, zaparcia lub biegunki,
— bóle i zawroty głowy,

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
20
— nadmierne zahamowanie wydzielania kwasu solnego, co może być przyczyną zakażeń
przewodu pokarmowego (np. drożdżakami),
— w przypadku nagłego odstawienia leku istnieje ryzyko perforacji wrzodu,
— efekty ośrodkowe (cymetydyna): zaburzenia świadomości, omamy, halucynacje,
śpiączka,
— zaburzenia hormonalne (cymetydyna): ginekomastia, mlekotok, zahamowanie
spermatogenezy u mężczyzn.
Interakcje: ponieważ cymetydyna jest inhibitorem enzymów mikrosomalnych, może ona
modyfikować metabolizm wielu leków stosowanych jednocześnie (np. teofiliny, leków
przeciwpadaczkowych, przeciwarytmicznych, propranololu, fenobarbitalu
i wielu innych).
CYMETYDYNA — obecnie rzadko stosowana ze względu na działania niepożądane.
Preparat: Altramet.
RANITYDYNA — działa silniej niż cymetydyna, dobrze wchłania się z przewodu
pokarmowego, wydalana jest głównie z moczem w postaci niezmienionej (50%).
Preparaty: Ranigast, Ranisan, Zantac.
FAMOTYDYNA — jest lekiem III generacji, działa długo i silnie.
Preparaty: Famogast, Famotidine, Quamatel, Ulfamid.
Inhibitory pompy protonowej
Mechanizm działania: hamują ATP-azę zależną od jonu potasowego i wodorowego,
niezbędną do wyprodukowania protonu i wydzielenia go do światła żołądka. Zmniejszają
wydzielanie kwasu solnego — zarówno podstawowe, jak i po stymulacji — bez względu na
rodzaj stymulatora. Działanie utrzymuje się około 24 godzin.
Wskazania: choroba wrzodowa żołądka i dwunastnicy (szybciej niż inne leki powodują
wygojenie się wrzodu, wskaźnik wygojenia się wrzodów dwunastnicy — 100% po
4 tygodniach, żołądka — 97% po 8 tygodniach), choroba Zollingera-Ellisona, refluksowe
zapalenie przełyku.
Działania niepożądane: zaburzenia ze strony przewodu pokarmowego, bóle i zawroty
głowy, wysypka. Potencjalne zagrożenie może pojawić się podczas długotrwałego
stosowania tych leków (u zwierząt — po 2 latach stosowania omeprazolu — stwierdzono
rozwój rakowiaka).

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
21
Interakcje: zmniejszają wchłanianie ketokonazolu, witaminy B12, zwiększają stężenie
digoksyny i nifedypiny, hamują metabolizm astemizolu, cyklosporyny, diazepamu, fenytoiny
i innych.
Przeciwwskazania: owrzodzenia na tle nowotworowym, ciąża, okres karmienia.
OMEPRAZOL — po doustnym podaniu działanie pojawi się po godzinie, maksymalnie
w ciągu 2 godzin. Po czterotygodniowej kuracji następuje wyleczenie około 100%
przypadków wrzodów dwunastnicy i 70% przypadków wrzodów żołądka.
Preparaty: Gastroloc, Losec, Prazol, Polprazol.
PANTOPRAZOL — maksymalne stężenie we krwi osiąga po 2,5 godzinie (po podaniu
pojedynczej dawki 40 mg), skuteczność terapeutyczna jest podobna jak omeprazolu. Jest
metabolizowany niezależnie od cytochromu P450, dzięki czemu praktycznie nie wchodzi
w interakcje z innymi lekami.
Preparat: Controloc.
LANSOPRAZOL — jest dobrze tolerowany zarówno w terapii krótko-, jak i długotrwałej.
Podaje się go rano, przed śniadaniem.
Preparaty: Lanzul, Lanzor.
Leki neutralizujące kwas solny
Mechanizm działania: zobojętniają (neutralizują) wydzielony przez komórki okładzinowe
kwas solny. Są to słabo zasadowe sole, tlenki lub wodorotlenki, które wiążą kwas solny. Leki
neutralizujące przyspieszają gojenie się wrzodów dwunastnicy i żołądka. Pod względem
skuteczności ustępują lekom nowszej generacji i są obecnie rzadko stosowane. Pełnia rolę
leków wspomagających. Działają nie dłużej niż godzinę, wymagają więc częstego
podawania.
Działania niepożądane: zaburzenia w oddawaniu stolca: zaparcia lub biegunki (związki
magnezu), kamica dróg moczowych (węglan wapnia).
Interakcje: upośledzenie wchłaniania wielu leków (tetracykiny, fluorochinolonów, preparatów
żelaza), upośledzenie wchłaniania jonów fosforanowych (czego wynikiem jest zmniejszenie
łaknienia, osłabienie mięśni).
ZWIĄZKI GLINU — powstający w żołądku chlorek glinu działa również przeciwzapalnie.
Preparaty: Alugastrin, Alusal.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
22
ZWIĄZKI MAGNEZU — wykazują działanie silniejsze, są przeciwwskazane u osób
z niewydolnością nerek.
Preparat: Magnosil.
Najczęściej stosuje się preparaty złożone, zawierające związki glinu, magnezu i węglanu
wapnia oraz surowców roślinnych.
Preparaty: Alumag, Manti, Aflomag, Gastromal, Maalox, Gastro.
Leki osłaniające
Mechanizm działania: ochraniają błonę śluzową żołądka przed działaniem soku
żołądkowego; działają wyłącznie miejscowo. Wyróżniamy: nieselektywne leki osłaniające
(agar, kaolin, śluzy roślinne) i selektywne leki osłaniające (o dużym powinowactwie do
uszkodzonej lub zmienionej zapalnie błony śluzowej).
CYTRYNIAN TRIPOTASOWO-BIZMUTAWY — koloidalny związek bizmutu, który
w kwaśnym środowisku żołądka reaguje z produktami rozpadu tkanek w miejscu
owrzodzenia. W wyniku tej reakcji powstaje warstwa ochronna, która chroni przed
uszkadzającym działaniem kwasu solnego i pepsyny. Działa również bakteriobójczo na
H. pylori.
Preparat: Ventrisol.
SUKRALFAT — w przewodzie pokarmowym przekształca się w substancję o dużej lepkości
i dużym powinowactwie do dodatnio naładowanych białek w wysiękach zapalnych. Ma
zdolność wiązania pepsyny i kwasów żółciowych.
Wskazania: czynna choroba wrzodowa żołądka i dwunastnicy oraz zapobieganie nawrotom.
Działania niepożądane: zaparcia, biegunka, nudności, wymioty, suchość w jamie ustnej.
Nie powinien być podawany chorym z niewydolnością nerek i hipofosfatemią.
Preparaty: Ancrusal, Venter.
Prostaglandyny
Mechanizm działania: prostaglandyny cytoprotekcyjne chronią błonę śluzową żołądka
i dwunastnicy przed wpływem czynników uszkadzających. Zwiększają wydzielanie śluzu
i wodorowęglanów oraz nasilają przepływ krwi przez śluzówkę żołądka. Zmniejszają
wydzielanie soku żołądkowego i kwasu solnego (mizoprostol).
MIZOPROSTOL (poch. prostaglandyny E1) — preparat: Cytotec.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
23
Środki przeciwbakteryjne
Uważa się, że choroba wrzodowa żołądka i dwunastnicy spowodowana jest
w 90–95% zakażeniem Helicobacter pylori (inne czynniki ryzyka to zażywanie kwasu
acetylosalicylowego czy niesteroidowych leków przeciwzapalnych). Objawy kliniczne
choroby nie rozwijają się jednak u każdej zakażonej osoby. Zgodnie z wytycznymi Polskiej
Grupy Roboczej ds. Helicobacter pylori PTG nie zaleca się leczenia zakażenia H. pylori
u osób bez objawów klinicznych i czynników ryzyka raka żołądka. U osób, u których
występują objawy kliniczne choroby i potwierdzono obecność H. pylori proponuje się kurację
potrójną, 7-dniową:
— inhibitor pompy protonowej + amoksycylina 2 razy 1000 mg/24 godz. + klaritromycyna
2 razy 500 mg/24 godz.,
— inhibitor pompy protonowej + klaritromycyna 2 razy 500 mg/24 godz. + metronidazol
2 razy 500 mg/24 godz.,
— inhibitor pompy protonowej + amoksylylina 2 razy 1000 mg/24 godz. + metronidazol
2 razy 500 mg/24 godz.
Uwaga: narasta oporność na pochodne imidazolu (metronidazol) oraz na klarytromycynę —
nie zaleca się stosowania schematu zawierającego oba te leki jako leczenia I rzutu.
Leczenie przeciwbakteryjne może powodować reakcje niepożądane o większym nasileniu,
niż po zastosowaniu klasycznych leków przeciwwrzodowych.
2.4. Leki wpływające na odruch wymiotny
Ośrodek wymiotny znajduje się w tworze siatkowatym rdzenia przedłużonego. Otrzymuje on
sygnały ze strefy chemoreceptorowej, zlokalizowanej w dnie komory czwartej oraz z kory
mózgowej, błędnika i narządów trzewnych.
1. Leki wymiotne
Leki mogą działać przez bezpośrednie pobudzenie ośrodka wymiotnego lub przez
drażnienie błony śluzowej żołądka. Wskazaniem do ich stosowania jest usunięcie
substancji szkodliwych w przebiegu leczenie zatruć doustnych.
APOMORFINA — działa na ośrodek wymiotny. Dawka 5–10 mg podana podskórnie
powoduje wymioty po około 5 minutach. W dawkach większych może powodować

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
24
ośrodkowe działania niepożądane (depresje oddechowa). Działanie apomorfiny jest
znoszone przez podanie naloksonu.
EMETYNA — alkaloid korzenia wymiotnicy (Ipecacuanhae radix). W małych dawkach
działa wykrztuśnie, w większych (powyżej 6 mg) wymiotnie, drażniąc śluzówkę żołądka.
Wymioty następują po 15–40 minutach.
2. Leki hamujące wymioty
Leki hamujące odruch wymiotny należą do różnych grup farmakologicznych:
antagonistów receptorów dopaminergicznych, cholinergicznych, histaminowych.
METOKLOPRAMID — zwiększa siłę skurczów i napięcie dolnego zwieracza przełyku,
przyspiesza perystaltykę żołądka, dwunastnicy i jelita cienkiego.
Wskazania: zaburzenia motorycznej czynności przewodu pokarmowego, nudności,
wymioty.
Przeciwwskazania: krwawienia, niedrożność przewodu pokarmowego, padaczka.
Objawy niepożądane: senność, bóle i zawroty głowy, zaburzenia pozapiramidowe
(ruchy mimowolne, skurcze twarzy). Nie należy prowadzić pojazdów mechanicznych.
POCHODNE FENOTIAZYNY — antagonista receptora dopaminergicznego, skuteczne
w wymiotach polekowych oraz występujących w przebiegu różnych chorób (również
w chorobie lokomocyjnej).
Działania niepożądane: senność, zaburzenia pozapiramidowe.
THIETHYLPERAZINE — preparat: Torecan.
CHLORPROMAZINE — preparat: Fenactil.
LEKI CHOLINOLITYCZNE — najskuteczniej działa skopolamina.
a) ANTAGONIŚCI RECEPTORA H1 — są skuteczne przede wszystkim w nudnościach
i wymiotach pochodzenia błędnikowego.
DIMENHYDRINAT— preparat: Aviomarin.
PROMETAZYNA — preparat: Diphergan.
b) ANTAGONIŚCI RECEPTORA SEROTONINOWEGO 5-HT3 — są skuteczne
w wymiotach wywołanych radioterapią i leczeniem cytostatykami.
ONDANSETRONO — preparat: Zofran.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
25
2.5. Leki wpływające na czynność zewnątrzwydzielniczą wątroby i trzustki
Leki żółciopędne i żółciotwórcze
Leki żółciopędne (cholagoga) i żółciotwórcze (choleretica) stosuje się w zaburzeniach
trawienia i wchłaniania tłuszczów. Leki żółciotwórcze zwiększają wytwarzanie żółci przez
komórki wątroby. Leki żółciopędne powodują skurcz i opróżnienie pęcherzyka żółciowego.
KWAS DEHYDROCHOLOWY — kwas żółciowy otrzymywany półsyntetycznie, zwiększa
objętość i zawartość wody w żółci, nie wywiera znaczącego wpływu na zawartość kwasów
żółciowych.
Przeciwwskazania: ciężkie zaburzenia czynności wątroby, niedrożność jelit i dróg
żółciowych, ropniak pęcherzyka żółciowego.
Stosowany doustnie 250–750 mg 3 razy dziennie.
OSALMID — posiada działanie żółciotwórcze, żółciopędne i spazmolityczne. Działa
bezpośrednio na komórki wątroby, zwiększa wydzielanie żółci.
Wskazania: stany zapalne pęcherzyka żółciowego i dróg żółciowych oraz po operacjach na
drogach żółciowych.
Przeciwwskazania: choroba wrzodowa żołądka i dwunastnicy, ostra niewydolność nerek.
Preparat: Bilocol.
HYMECROMONE — działa spazmolityczne oraz pobudza wydzielanie żółci.
Zastosowanie: w leczeniu zaburzeń dyspeptycznych, stanów skurczowych dróg żółciowych.
Przeciwwskazania: niedrożność dróg żółciowych, niewydolność wątroby i nerek.
Preparat: Cholestil.
Działanie żółciopędne i żółciotwórcze posiadają również składniki farmakologicznie czynne
niektórych surowców roślinnych: ziela dziurawca, ziela karczochów, korzenia mniszka, liści
mięty pieprzowej, kłącza ostryżu długiego. Surowce te są składnikami licznych mieszanek
ziołowych.
Preparaty: Cholaflux, Cholagoga, Cholegran, Cholesol, Cholitol.
Leki stosowane w niewydolności zewnątrzwydzielniczej trzustki
Niewydolność zewnątrzwydzielniczą trzustki prowadzi do zaburzenia trawienia białek
i tłuszczów. Przyczyną niewydolności, a zarazem wskazaniem do podawania leku może być:
— mukowiscydoza,

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
26
— przewlekłe zapalenie trzustki,
— niewydolność trzustki na różnym tle.
W celu złagodzenia zaburzeń stosuje się preparaty (wyciągi z trzustki), zawierające enzymy:
lipazę, amylazę i trypsynę.
Preparaty: Pankreatyna, Kreon, Panzytrat, Lipancrea.
Farmakologia układów: oddechowego, pokarmowego i hormonalnego
27
3. Hormony i leki działające przez układ hormonalny
Hormony to substancje o budowie peptydowej (insulina, wazopresyna, parathormon),
steroidowej (aldosteron, estrogeny, testosteron) i pochodne aminokwasów (tyroksyna,
trójjodotyronina), wytwarzane przez wyspecjalizowane komórki zlokalizowane w gruczołach
dokrewnych (hormony dokrewne, klasyczne) lub poza nimi (hormony tkankowe —
np. adrenalina). Hormony dokrewne (klasyczne) wydzielane są do krwiobiegu, działają
z reguły ogólnoustrojowo.
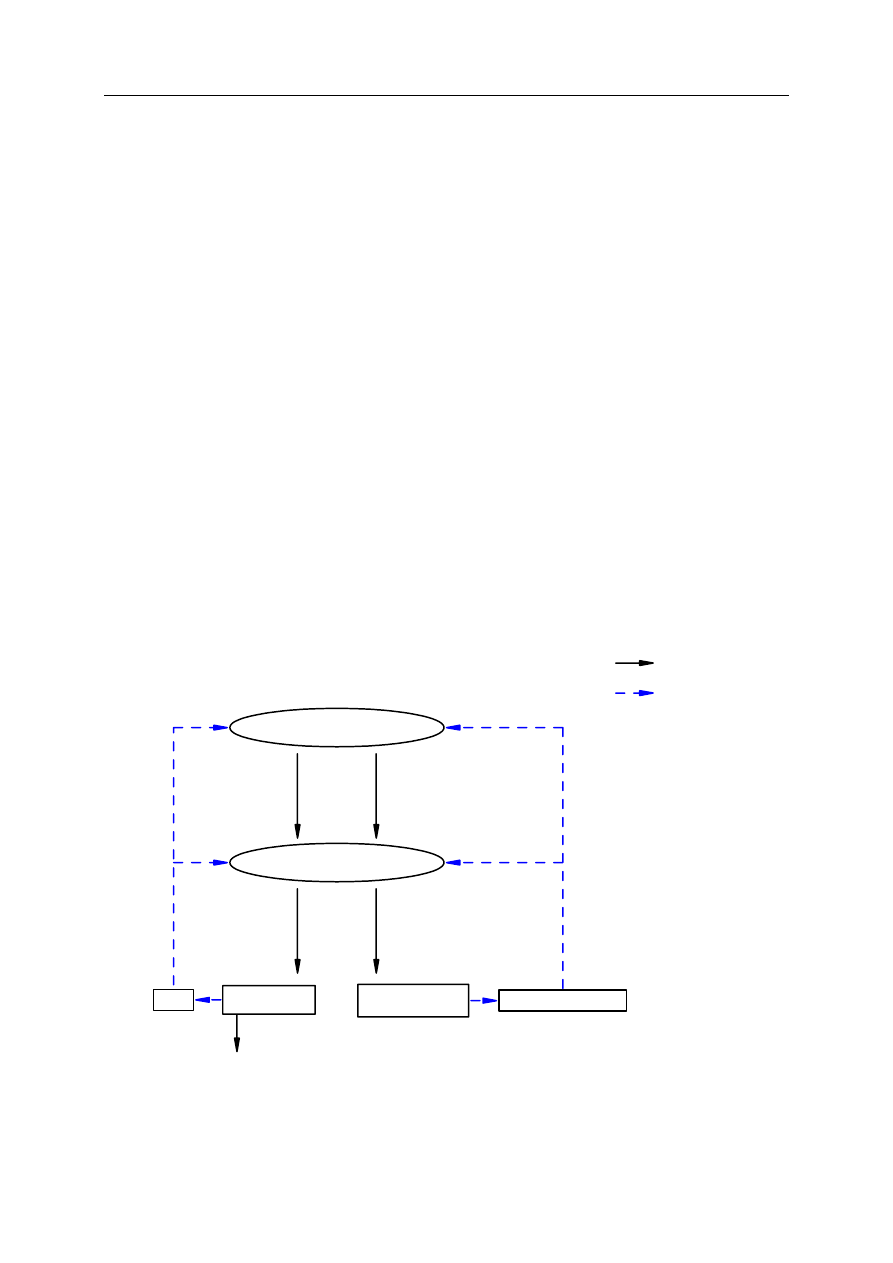
Wydzielanie poszczególnych hormonów jest kontrolowane przede wszystkim przez tzw.
ujemne sprzężenie zwrotne, polegające na wzajemnej zależności między na przykład
hormonami tropowymi przysadki a hormonami tarczycy, nadnerczy czy jajników i jąder.
Hormonami regulującymi czynność przysadki mózgowej są hormony podwzgórza ( w celu
poszerzenia wiedzy należy przeczytać odpowiedni fragment — s. 128–129 — z poz. 1
literatury).
pobudzanie
hamowanie
Przysadka
Podwzgórze
Kora nadnerczy
Tarczyca
TRH
CRF
TSH
ACTH
T
4
T
3
T
4
, T
3
Glikokortykosteroidy
Rysunek 1. Kontrola wydzielania hormonów tarczycy i kory nadnerczy (ujemne sprzężenie zwrotne)

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
28
Do zaburzeń hormonalnych dochodzi, gdy zawodzą mechanizmy autoregulacji. Mamy wtedy
do czynienia z nadczynnością lub niedoczynnością hormonalną.
Niedoczynność leczy się, podając dany hormon w dawce fizjologicznej — to znaczy w ilości
zbliżonej do ilości wytwarzanych fizjologiczne (mówimy wtedy o substytucyjnej terapii
hormonalnej).
W niektórych przypadkach wykorzystuje się inne działanie hormonów, na przykład silne
działanie przeciwzapalne i przeciwalergiczne glikokortykosteroidów. Dawki w tym przypadku
są nieco wyższe od dawek fizjologicznych.
1.
Hormony przedniego płata przysadki
a) Hormon wzrostu (somatotropina, STH, GH) — pobudza wzrost wszystkich tkanek,
zwiększa syntezę białek, wpływa na gospodarkę węglowodanową i tłuszczową.
Wskazania: karłowatość przysadkowa, zespół Turnera, złamaniach kości.
Preparaty: Genotropin, Humatrope — sub. sucha.
b) Hormon tyreotropowy (tyreotropina, TSH) — pobudza czynność tarczycy.
c) Hormon adrenokortykotropowy (kortykotropina, ACTH) — pobudza syntezę
kortykosteroidów w korze nadnerczy.
Wskazania: diagnostyka niewydolności kory nadnerczy.
d) Hormon laktacyjny (prolaktyna, LTH) — pobudza wydzielanie mleka przez gruczoł
sutkowy.
e) Gonadotropiny (A, FSH i B, LH) — FSH u mężczyzn wywołuje spermatogenezę,
u kobiet — dojrzewanie pęcherzyków Graafa, rozwój jajników. LH u mężczyzn:
pobudza wydzielanie testosteronu, u kobiet wydzielanie estrogenów, występowanie
owulacji i tworzenie ciałka żółtego oraz wydzielanie przez nie progestronu.
Wskazania: niewydolność jajników, niepłodność związana z brakiem owulacji lub
zaburzeniem dojrzewania pęcherzyków, u mężczyzn: opóźnione dojrzewanie,
niepłodność.
Preparaty: Gonadotropina kosmówkowa: Biogonadyl, Pregnyl, Profasi.
2.
Hormony tylnego płata przysadki
a) Wazopresyna — zwiększa wchłanianie zwrotne wody i wzmaga wydalania sodu
w części dalszej kanalików nerkowych, powodując zmniejszenie diurezy
i zagęszczenie moczu. Kurczy mięśnie gładkie naczyń krwionośnych. W lecznictwie
stosuje się syntetyczne pochodne wazopresyny.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
29
Wskazania: moczówka prosta, moczenie nocne, hemofilia A.
DESMOPRESYNA — preparaty: Adiuretin SD, Minirin.
b) Oksytocyna — pobudza syntezę prostaglandyn w mięśniu macicznym, czego
efektem są skurcze macicy. Ułatwia wytwarzanie i wydzielanie mleka.
Wskazania: wywołanie porodu, po porodzie i oddzieleniu się łożyska, przy
zaburzeniach laktacji.
Przeciwwskazania: przedwczesne odklejenie łożyska, zatrucia ciążowe, skurcze
toniczne macicy, stan po cięciu cesarskim.
Działania niepożądane: niewłaściwe zastosowanie lub przedawkowanie może
spowodować toniczny skurcz macicy, upośledzenie krążenia łożyskowego,
a w rezultacie niedotlenienie i śmierć płodu.
Preparaty: Oxytocin, Syntocinon.
3.
Hormony tarczycy
a) tyroksyna T
4
i trójjodotyronina T
3
— zawierają jod, pobudzają przemiany
metaboliczne wszystkich tkanek: przyspieszają procesy spalania, zwiększają zużycie
tlenu, podwyższają temperaturę ciała. Silnie działają na mięsień sercowy
(m.in. przyspieszają akcję serca) oraz na ośrodkowy układ nerwowy.
Wskazania: niedoczynność tarczycy, wole obojętne. T
3
podaje się, zaczynając od
małych dawek, zwiększając je powoli.
Przeciwwskazania: nadczynność tarczycy, choroba wieńcowa, nadciśnienie,
zaburzenia rytmu serca.
LEWOTYROKSTNA — preparaty: Eltroxin, Euthyrox, Levoroxin, Letrox.
Leki przeciwtarczycowe (tyreostatyki) — hamują tworzenie hormonów tarczycy.
Wskazania: nadczynność tarczycy.
Leki te dzielimy na: pochodne tiouracylu (Propylotiouracyl) i pochodne imidazolu
(Tiamazol, Karbimazol)
W celu poszerzenia wiedzy należy przeczytać temat: Leki przeciwmiażdżycowe — poz. 1
literatury, s. 136–137.
4.
Hormony kory nadnerczy
a) Glikokortykosteroidy — wpływają na metabolizm węglowodanów, białek i tłuszczów,
działają przeciwzapalnie (niezależnie od przyczyny) i immunosupresyjnie. Do
glikokortykosteroidów należą: kortyzol, kortyzon i kortykosteron. W lecznictwie, obok

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
30
naturalnych, stosowane są syntetyczne glikokortykosteroidy. Łatwo wchłaniają się
z przewodu pokarmowego.
Wskazania: niewydolność kory nadnerczy, kolagenozy (reumatoidalne zapalenie
stawów, choroba reumatyczna i inne), wstrząs anafilaktyczny, septyczny, obrzęk
głośni, mózgu, schorzenia alergiczne (astma), choroby hematologiczne (białaczka
limfatyczna, niedokrwistość aplastyczna), choroby układu chłonnego (ziarnica
złośliwa), choroby układu nerwowego (zapalenie opon, stwardnienie rozsiane),
w niektórych stanach zapalnych w okulistyce i dermatologii. Stosuje się je doustnie,
dożylnie, domięśniowo, w kroplach, maściach, w aerozolu. Nagłe przerwanie
podawania glikokortykosteroidów stosowanych w większych dawkach może
doprowadzić do niewydolności nadnerczy, która może być niebezpieczna dla życia.
Działania niepożądane: osteoporoza, nadciśnienie tętnicze, cukrzyca, otyłość,
choroba wrzodowa żołądka i dwunastnicy, wybroczyny, zaniki mięśni, zaburzenia
psychiczne. Podawane miejscowo, długotrwale powodują pojawienie się rozstępów
i zmian zanikowych skóry!!!
Glikokortykosteroidy powinny być stosowane ze szczególną ostrożnością.
Przeciwwskazania: zakażenia grzybicze, choroby psychiczne, przerost nadnerczy,
choroby zakaźne, choroba wrzodowa żołądka i dwunastnicy, nadciśnienie tętnicze,
cukrzyca, osteoporoza, ciąża.
HYDROKORTYZON — preparaty: Hydrocortisonum, Laticort, Oxycort, Atecortin.
PREDNIZOLON — preparat: Encortolon.
METYLOPREDNIZOLON — preparat: Solu-Medrol.
DEKSAMETAZON - preparaty: Dexamethason, Dexaven.
FLUDROKORTYZON — preparat: Cortineff.
FLUMETAZON — preparaty: Lorinden A, C, N, T (maści).
b) Mineralokortykosteroidy — należą do nich aldosteron i dezoksykortykosteron.
Regulują gospodarkę wodno-elektrolitową organizmu. Działają na kanaliki dalsze
nefronu, powodując zatrzymanie wody, sodu i chloru w organizmie.
Aldosteron to najsilniej działający hormon, nie jest używany w lecznictwie.
Dezoksykortykosteron — hormon biorący udział w syntezie aldosteronu, stosowany
w lecznictwie. Wskazania: niewydolność przysadkowo-nadnerczowa, choroba
Addisona. Najczęściej stosowany domięśniowo w roztworach olejowych.
Preparaty: Desoxycortonum, Syncortyl.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
31
5.
Hormony płciowe:
a) męskie hormony płciowe (androgeny) — są odpowiedzialne za rozwój cech płciowych
męskich, działają również anabolicznie, nasilając syntezę białka i wbudowywanie
wapnia i fosforu w tkankę kostną. Głównym androgenem wydzielanym przez jądra
jest testosteron.
Wskazania: niedorozwój płciowy i opóźnione zstępowanie jąder u chłopców, u kobiet
w nieoperacyjnym raku sutka i macicy, w zastępczej terapii hormonalnej po kastracji
u mężczyzn.
Przeciwwskazania: rak sutka u mężczyzn, rak gruczołu krokowego, zaburzenia
czynności wątroby, nerczyca, ciąża.
Działania niepożądane: przedwczesne dojrzewanie, zahamowanie
spermatogenezy, zanik jąder, niepłodność, obrzęki i podwyższenie ciśnienia krwi,
nadmierne owłosienie, trądzik, uszkodzenie wątroby.
Preparaty: Testosterone (Omnadren 250, Testosteron), Testosterone enanthate
(Testosteronum prolongatum), Testosteron undecanoate (Undestor).
Steroidy anaboliczne: syntetyczne pochodne testosteronu o silnym działaniu
anabolicznym i słabym działaniu androgennym. Często nadużywane przez
sportowców, ponieważ powodują przyrost masy mięśniowej.
Wskazania: choroby wyniszczające, w zaburzeniach syntezy białek, w czasie
leczenia kortykosteroidami i cytostatykami, po radioterapii, w odleżynach,
oparzeniach, odmrożeniach.
Przeciwwskazania i działania niepożądane: jak testosteron.
METANDIENON — preparat: Metanabol.
b) żeńskie hormony płciowe:
— estrogeny, które wydzielają się w czasie cyklu miesiączkowego są
odpowiedzialne za: rozwój narządów płciowych żeńskich, rozwój drugorzędnych
cech płciowych (wzrost macicy, pochwy, jajowodów), działania metaboliczne
(wzrost syntezy białek, zwiększenie stężenia trójglicerydów, zmniejszenie
wydalania bilirubiny), nasilają procesy kostnienia i przyspieszają regeneracje
tkanki kostnej.
Wskazania: hormonalna terapia zastępcza (HTZ): po operacyjnym usunięciu
jajników, w zaburzeniach miesiączkowania, w okresie przekwitania; hormonalna
antykoncepcja (HA), u mężczyzn w leczeniu raka gruczołu krokowego.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
32
Działania niepożądane: obrzęki, przyrost masy ciała, nudności i wymioty, bóle
głowy, stany depresyjne, upośledzenie czynności wątroby, ból i napięcie sutków,
cukrzyca.
Przeciwwskazania: ciąża, ostre i przewlekłe choroby wątroby, nowotwory sutka,
mięśniaki i włókniaki macicy, nowotwory macicy, stany zatorowo-zakrzepowe.
ESTRADIOL — preparaty: Estrader, Estrofem, Progynon Depot.
ESTRIOL — preparaty: Ortho-Gynest, Ortho-Gynest.
— gestageny (hormony ciążowe, progestyny) — naturalne i syntetyczne pochodne
progesteronu. Progesteron wydzielany jest w drugiej połowie cyklu przez ciałko
żółte, a w ciąży także przez łożysko. Odpowiada za utrzymanie ciąży.
Wskazania: zaburzenia cyklu miesiączkowego, poronienia zagrażające
i nawykowe, endometrioza, mięśniaki macicy.
Działania niepożądane: zaburzenia ze strony układu pokarmowego, bóle
i zawroty głowy, wysypka skórna, trądzik, zwiększenie masy ciała.
Przeciwwskazania: nowotwory sutka i narządów rodnych, stany przedrakowe,
upośledzenie czynności wątroby.
Preparaty: Luteina, Progestasert, Progesteronum.
W celu poszerzenia wiedzy należy przeczytać odpowiedni fragment (s. 148–160) z poz. 1
literatury.
6.
Hormony przytarczyc
a) Parathormon (PTH) — efektem działania jest wzrost stężenia wapnia (hiperkalcemia)
i spadek stężenia fosforu we krwi (hipofosfatemia). Nadmiar PTH wywołuje
hiperkalcurię (wzrost wydalania wapnia z moczem), która jest przyczyną kamicy
nerkowej. PTH nie ma zastosowania w lecznictwie. Na gospodarkę wapnia
w organizmie maja wpływ również inne czynniki, m.in. witamina D3, kalcytonina.
Witamina D3 nasila wchłanianie wapnia z przewodu pokarmowego, nasila
wchłanianie zwrotne w nerkach, zwiększa wchłanianie wapnia w kościach, reguluje
równowagę wapniowo-fosforanową na poziomie kości oraz na poziomie nerek.
Wskazania: krzywica u dzieci, niedoczynność przytarczyc, osteoporoza.
Dawkowanie: 600–800 j.m, 800–1200 j.m. na dobę u ludzi starszych. Witaminę D3
należy podawać łącznie z preparatami wapnia. Przedawkowanie witaminy D3 grozi
zespołem hiperkalcemicznym.
b) Kalcytonina — działa antagonistycznie do PTH. Efektem działania jest spadek
stężenia wapnia we krwi. Zmniejsza uwalnianie wapnia z kości. Posiada również
działanie przeciwbólowe.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
33
Wskazana: hiperkalcemia (przełom hiperkalcemiczny, zatrucie witaminą D),
osteoporoza pomenopauzalna, ostre zapalenie trzustki.
Działania niepożądane: pokrzywka, nudności, bóle brzucha.
Preparaty: Calcihexal, Miacalcic, Miacalcic Nasal.
7.
Hormony trzustki
a) Insulina — efektem działania insuliny jest spadek stężenia glukozy we krwi.
Wskazania: cukrzyca I typu (insulinozależna).
Insuliny dzielimy na:
— krótkodziałające (6–8 godz.), szybki początek działania (15–30 minut), po podaniu
podskórnym, jako jedyne nadają się do podania dożylnego.
Preparaty: Humalog, Humalog Mix25;
— o pośrednim czasie działania (do 24 godz.) — nieprzezroczyste zawiesiny.
Preparaty: Semilente CHO-S, Semilente WO-S, Lente CHO-S, Humulin N;
— długodziałające (powyżej 24 godz.), działanie rozpoczyna się po około
2 godzinach.
Preparaty: Ultrlente CHO-S, Ultratard HM, Humulin U.
Objawy niepożądane: hipoglikemia, uczulenia, insulinooporność, lipodystrofia
(reakcja immunologiczna objawiająca się zanikiem tkanki tłuszczowej w miejscu
wstrzyknięcia).
Doustne leki przeciwcukrzycowe:
— Pochodne sulfonylomocznika: zmniejszają stężenie glukozy we krwi.
Wskazania: cukrzyca typu II (insulinoniezależna).
Przeciwwskazania: cukrzyca typu I, ciąża.
Działania niepożądane: hipoglikemia, powikłania skórne, nietolerancja alkoholu.
Interakcje: salicylany, sulfonamidy, pochodne pirazolonu nasilają działanie
hipoglikemizujące, pochodne sulfonylomocznika, leki moczopędne,
glikokortykosteroidy — osłabiają je.
I generacji: CHLORPROPAMID, TOLBUTAMID.
II generacji: GLIKAZYD — preparaty: Diabezid, Diaprel. GLIPIZYD — preparaty:
Glibenese, Glucotrol.
III generacji: GLIMEPIRYD — preparat: Amaryl.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
34
— Biguanidy: hamują wchłanianie glukozy z przewodu pokarmowego, hamują
wytwarzanie glukozy, zwiększają tkankowe zużycie glukozy.
Wskazania: cukrzyca typu II z otyłością, insulinoopornością lub zaburzeniami
lipidowymi.
Przeciwwskazania: cukrzyca typu I, ciąża, uszkodzenie wątroby i nerek,
powikłania cukrzycy, niewydolność krążenia. Obowiązuje zasada stopniowego
zwiększania dawki. Biguanidy nie mogą być kojarzone z pochodnymi
sulfonylomocznika.
Działania niepożądane: zaburzenia przewodu pokarmowego, niedokrwistość.
Preparat: Metformina.
b) Glukagon — efektem działania jest podniesienie stężenia glukozy we krwi.
Wskazania: stany hipoglikemiczne.
W celu poszerzenia wiedzy należy przeczytać odpowiedni fragment (s. 141–146) z poz. 1
literatury.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
35
Słownik
Agar — stężały i wysuszony żel pochodzący ze ścian komórkowych glonów krasnorostów
(Rhodophyta), zawierający w 90% polisacharydy. Agar należy do surowców śluzowych
(silnie pęcznieje w wodzie). Agar stosowany jest również w pracowniach bakteriologicznych
jako podstawowy składnik podłoży oraz w przemyśle spożywczym i chemicznym.
Autakoidy — substancje o dużej aktywności biologicznej, występujace w organizmie
człowieka, a także w świecie roślinnym i zwierzęcym. Nazywane są też hormonami
tkankowymi. Zaliczamy do nich: histaminę, serotoninę, angiotensynę, leukotrieny.
Histamina — amina biogenna występująca w tkankach roślin, zwierząt i człowieka.
W organizmie człowieka występuje w największej ilości w tkankach, które mają bezpośredni
kontakt ze środowiskiem (np. skóra, błona śluzowa nosa). Działanie biologiczne histaminy
jest wynikiem pobudzenia receptorów histaminowych: H1, H2, H3.
Hormony podwzgórza — hormony regulujące czynność przedniego płata przysadki:
liberyny — wzmagają uwalnianie, statyny — hamują uwalnianie hormonów przedniego płata
przysadki. Należą tu m.in.: Somatoliberyna (GHRH), Tyreoliberyna (TRH), Gonadoliberyna
(GnRH, LHRH), Kortykoliberyna (CRH, CRF), Somatostatyna.
Kreozot (Creosotum) — produkt destylacji smoły z drzewa bukowego (Fagus sylvatica).
Surowiec zawiera związki fenolowe o działaniu wykrztuśnym i dezynfekującym. Jest cieczą
o silnym aromatycznym zapachu i ostrym smaku.
Leki przeciwhistaminowe blokujące receptor H1 — leki, które blokują receptor H1,
zmniejszają objawy alergii wywołane przez uwalnianą w nadmiarze histaminę. Dzielimy je na
leki I generacji: PROMETAZYNA, KLEMASTYNA, ANTAZOLINA oraz leki II generacji:
ASTEMIZOL, CETYRYZINA, MIZOLASTYNA, LORATYDYNA.
Leki przeciwhistaminowe blokujące receptor H2 — leki zmniejszające wydzielanie kwasu
solnego. Stosowane są w chorobie wrzodowej żołądka i dwunastnicy.
Olejki eteryczne — związki farmakologicznie czynne pochodzenia naturalnego o działaniu
m.in. wykrztuśnym, przeciwbakteryjnym. Są to substancje lotne, wonne, pochodne terpenów.
Występują m.in. tymianku pospolitym (Thymus vulgaris), sośnie zwyczajnej (Pinus
sylvestris), mięcie pietrzowej (Mentha piperita), szałwi lekarskiej (Salvia officinalis).
Receptory H1 — zlokalizowane są w mięśniach gładkich oskrzeli, jelit, naczyń
krwionośnych, w gruczołach błony śluzowej nosa oraz na zakończeniach nerwów
czuciowych. Ich pobudzenie wywołuje m.in. skurcz mięśni gładkich oskrzeli i przewodu
pokarmowego, zaczerwienienie skóry, obrzęk, świąd i pieczenie.

Farmakologia układów: oddechowego, pokarmowego i hormonalnego
36
Receptory H2 — zlokalizowane są w żołądku, w mięśniach gładkich naczyń, macicy
i w sercu. Głównym efektem ich pobudzenia jest wzrost wydzielania soku żołądkowego.
Receptory H3 — zlokalizowane są w ośrodkowym i obwodowym układzie nerwowym.
Pobudzenie ich hamuje uwalnianie histaminy.
Saponiny — grupa związków farmakologicznie czynnych, pochodzenia naturalnego,
o charakterze glikozydowym. Związki te wykazują zdolność zmniejszania napięcia
powierzchniowego roztworów wodnych — zdolność pienienia oraz hemolizowania krwinek
czerwonych. Saponiny trójterpenowe drażnią błony śluzowe, wywołując w ten sposób
określone skutki: zwiększenie wydzielania śluzu przez oskrzela lub wskutek drażnienia
nerek, zwiększenie diurezy.
Serotonina — amina biogenna występująca w tkankach człowieka oraz zwierząt.
W tkankach człowieka występuje głównie w komórkach jelit i w płytkach krwi. Działa
kurcząco na większość mięśni gładkich. Głównym miejscem jej działania jest przewód
pokarmowy: kurczy mięśnie gładkie, nasila perystaltykę jelit, hamuje wydzielanie soku
żołądkowego. Reguluje również ciśnienie krwi i proces krzepnięcia krwi. W lecznictwie
wykorzystuje się antagonistów i agonistów receptorów serotoninowych.
Surfaktant — naturalna substancja wytwarzana w pęcherzykach płucnych. Jako lek znany
jest pod nazwą Beractant — bardzo dobrze oczyszczony surfaktant, uzyskany z płuc
wołowych.
Śluzy roślinne — mieszaniny związków o charakterze polisacharydów. Śluzy posiadają
zdolność pęcznienia, ich roztwory wodne są ciągliwe — tworzą zawiesiny koloidowe.
Występują w wielu roślinach m.in. w prawoślazie lekarskim (Althaea officinalis), lnie
lekarskim (Linum usitatissimum), kozieradce pospolitej (Trigonella foenum-graecum), babce
płesznik (Plantago psyllium).
Ujemne sprzężenie zwrotne — proces polegający na stymulacji przez hormony
podwzgórza syntezy hormonów tropowych przedniego płata przysadki mózgowej, które
z kolei stymulują syntezę hormonów tarczycy, kory nadnerczy lub gonad. Hormony tarczycy,
kory nadnerczy lub gonad hamują zwrotnie syntezę hormonów tropowych przysadki oraz
hormonów podwzgórza (jest to tzw. oś podwzgórze–przysadka–gruczoły obwodowe).
Document Outline
Wyszukiwarka
Podobne podstrony:
leki przeciwastmat., Farmacja, Farmakologia(1), Układ oddechowy
Układ oddechowy i pokarmowy człowieka
farmakologia 7 układ oddechowy
Biologia uklad oddechowy i pokarmowy(1)
Układ oddechowy w alergii pokarmowej
Leki działające na układ oddechowy, Farmakologia
UKŁAD POKARMOWY UKŁAD ODDECHOWY
UKLAD POKARMOWY zoladek, Farmacja, Farmakologia(1), Układ pokarmowy
chorobawrzodowa, Farmacja, Farmakologia(1), Układ pokarmowy
Układ Oddechowy, Farmakologia(1)
FARMA-Leki ukł. oddechowego i pokarmowego, Ratownictwo medyczne, Farmakologia, Farmakologia
układ oddechowy, Lekarski, FARMAKOLOGIA, 2. semestr, 2sem
Leki działające na układ oddechowy, Farmakologia
uklad oddechowy, Patofizjologia, Ćwiczenia 13-15 (wydalniczy, nerwowy, nowotwory, toksykologia, rytm
Układ oddechowy w alergii pokarmowej
Leki działające na układ oddechowy, Farmakologia
więcej podobnych podstron