
c h o r o b y n a c z y ń
22
p
prrzze
ew
wo
od
dn
niikk lekarza
Ostre niedokrwienie kończyn
Acute limb ischemia
Tomasz Łyczkowski
S
S tt rr e
e s
s z
z c
c z
z e
e n
n ii e
e
Ostre niedokrwienie koñczyn jest zespo³em objawów klinicznych, powsta³ych w nastêpstwie nag³ego
ca³kowitego braku dop³ywu krwi do narz¹du lub na tyle istotnego jego zmniejszenia, ¿e zaburzona
zostaje spoczynkowa przemiana materii, co mo¿e doprowadziæ do utraty koñczyny. Przyczyn¹ ostrego
niedokrwienia mo¿e byæ zator, zakrzepica têtnicza, têtniak rozwarstwiaj¹cy aorty, uraz têtnicy i zaburzenie
odp³ywu krwi ¿ylnej z koñczyny. Dominuj¹cym objawem jest ból i utrata ruchów czynnych koñczyny.
W celu zapobie¿enia dalszemu wykrzepianiu krwi w naczyniach leczenie nale¿y rozpocz¹æ od podania
heparyny, które poprzedza interwencjê chirurgiczn¹ lub leczenie trombolityczne. Uraz niedokrwienny
tkanek jest g³ówn¹ przyczyn¹ œmiertelnoœci u tych chorych. Najwa¿niejsze dla wyników leczenia jest
wczesne rozpoznanie ostrego niedokrwienia i wdro¿enie odpowiedniego postêpowania.
S
Słło
ow
wa
a k
kllu
uc
cz
zo
ow
we
e::
ostre niedokrwienie, zator, zakrzepica, reperfuzja.
A
A b
b s
s tt rr a
a c
c tt
Acute limb ischemia is defined as sudden decrease or worsening in limb perfusion causing a potential
threat to extremity viability. Etiology of acute limb ischemia is secondary to emboli, arterial thrombosis,
trauma, aortic dissection and venous outflow. Pain is usually the first symptom and paralysis (loss of
motor function) is an ominous symptom. The treatment begins with early heparin administration to
limit the propagation of thrombus and next urgent surgical intervention or thrombolytic therapy should
be performed. Ischemic injury to tissues is the primary cause of mortality in these patients. Ultimately,
assessment remains clinical and early treatment is the best indicator of good outcome.
K
Ke
ey
y w
wo
orrd
ds
s::
acute ischemia, embolism, thrombosis, reperfusion.
Ostre niedokrwienie kończyn
Ostre niedokrwienie koñczyn zosta³o po raz
pierwszy opisane przez Hipokratesa. W czasach staro-
¿ytnych najczêstsz¹ przyczyn¹ ostrego niedokrwienia
by³y urazy naczyñ, które doprowadza³y nie tylko
do utraty koñczyny, ale czêsto równie¿ do œmierci.
Ostre niedokrwienie zosta³o zdefiniowane w 2000 r.
przez TransAtlantic InterSociety Consensus (TASC) ja-
ko nag³e pogorszenie lub brak dop³ywu krwi do koñ-
czyny, powoduj¹cy potencjalne niebezpieczeñstwo jej
utraty [1]. Objawy ostrego niedokrwienia s¹ bardzo
charakterystyczne i nie powinny nastrêczaæ trudnoœci
diagnostycznych lekarzowi pierwszego kontaktu. Na-
le¿y podkreœliæ dominuj¹c¹ rolê czasu w szybkim roz-
poznaniu ostrego niedokrwienia, gdy¿ ma on g³ówne
znaczenie w ratowaniu koñczyny, a nawet ¿ycia cho-
rego. Istniej¹ jednak chorzy, u których rozpoznanie
mo¿e byæ utrudnione. S¹ to chorzy z pora¿eniem po-
³owiczym albo zaintubowani leczeni na oddzia³ach in-
tensywnej terapii. Ka¿dy w pe³ni wyspecjalizowany
chirurg powinien potwierdziæ rozpoznanie ostrego nie-
dokrwienia koñczyny i podj¹æ leczenie operacyjne. Re-
komendowane jest jednak, aby chorzy z ostrym nie-
dokrwieniem trafiali na oddzia³y chirurgiczne, maj¹ce
doœwiadczenie w operacjach naczyniowych. Ostre nie-
dokrwienia koñczyn górnych przebiega zwykle mniej
dramatycznie ani¿eli niedokrwienie koñczyn dolnych.
Ostre niedokrwienie kończyn dolnych
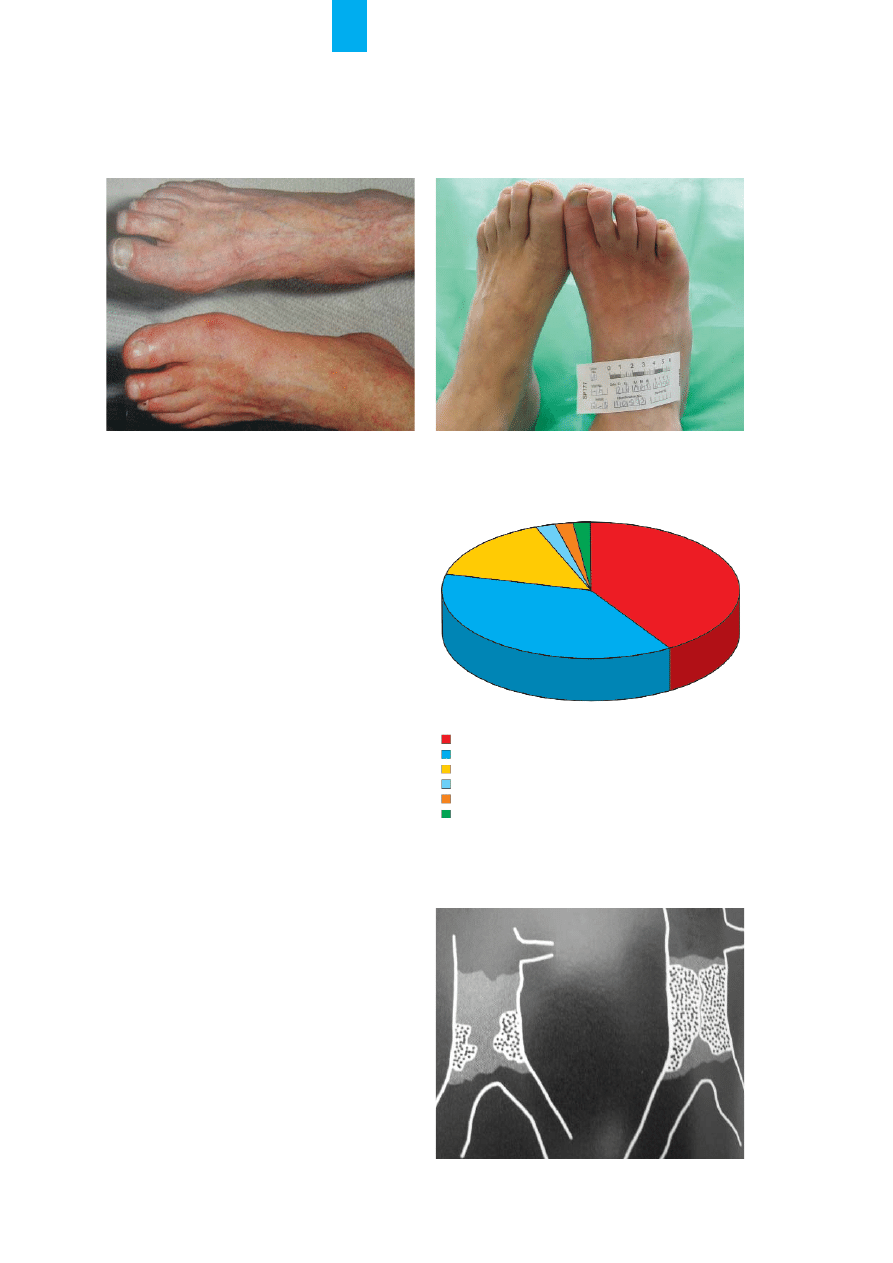
Ostre niedokrwienie koñczyn dolnych wg statystyk
wystêpuje u 14 na 100 tys. chorych na rok i stanowi
ok. 12% operacji na oddzia³ach chirurgii naczyniowej
(ryc. 1., 2.).
Przyczyny
Procentowy rozk³ad przyczyn ostrego niedokrwie-
nia koñczyn dolnych przedstawiono na ryc. 3. [2].
Zator
W 75% przyczyn¹ zatoru jest migotanie przed-
sionków. Innymi przyczynami zatoru s¹: choroba nie-
c h o r o b y n a c z y ń
p
prrzze
ew
wo
od
dn
niikk lekarza
23
dokrwienna serca, sztuczna zastawka mitralna, choro-
ba reumatyczna serca, otwór w przegrodzie miêdzy-
przedsionkowej powoduj¹cy zator paradoksalny,
têtniaki, zmiany mia¿d¿ycowe têtnic. U ka¿dego cho-
rego obci¹¿onego kardiologicznie z typowymi obja-
wami ostrego niedokrwienia rozpoznanie nie powin-
no nastrêczaæ trudnoœci, a decyzja o leczeniu opera-
cyjnym powinna byæ podjêta szybko [3–8].
Zakrzepica
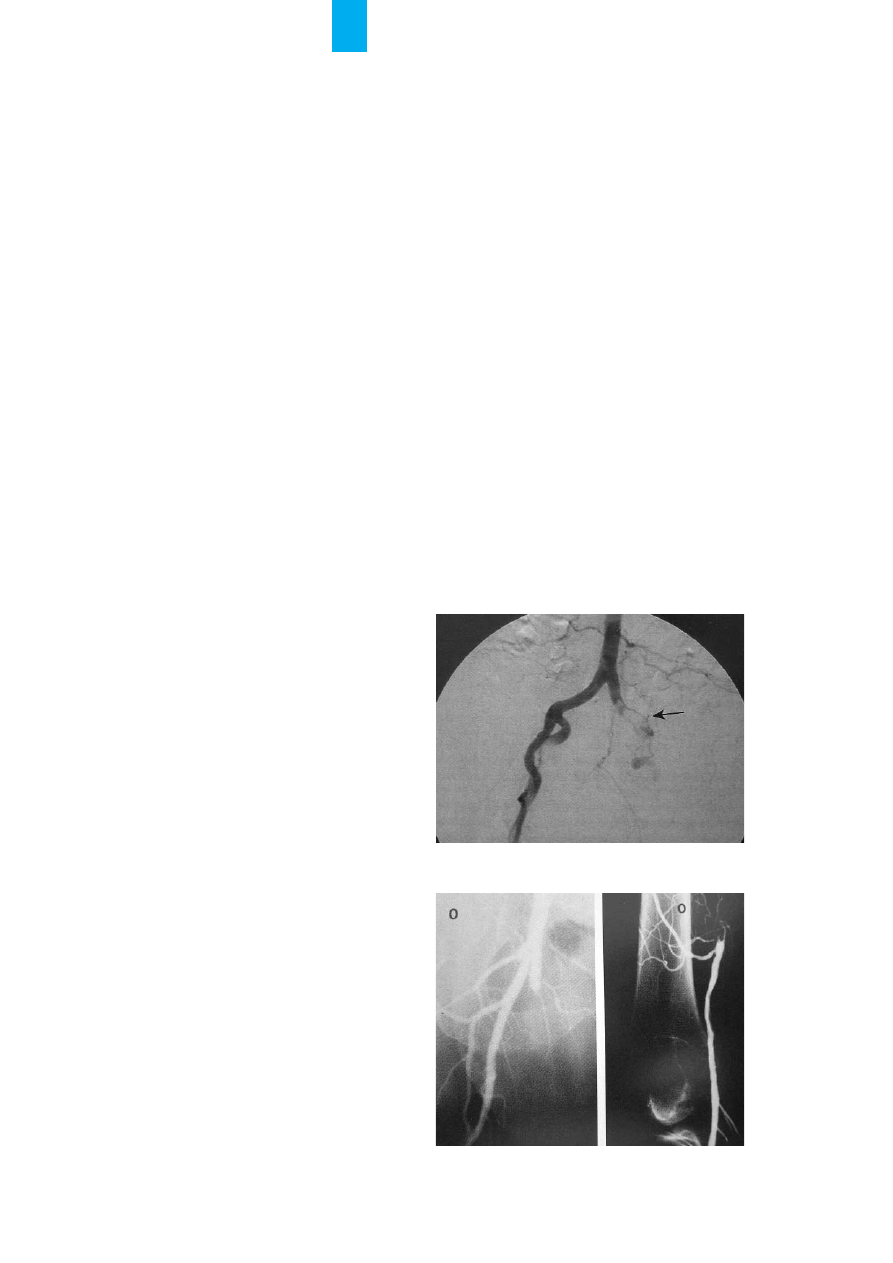
Zmienione mia¿d¿ycowo naczynie jest potencjalnym
Ÿród³em powstania zakrzepicy (ryc. 4.). U chorych
z przewlek³ym niedokrwieniem koñczyn dolnych i z za-
awansowanymi zmianami mia¿d¿ycowymi zwolnienie
przep³ywu krwi przez têtnice (np. wskutek odwodnie-
nia) mo¿e doprowadziæ do zamkniêcia jej œwiat³a
i ostrego niedokrwienia. Innymi, rzadszymi przypad-
kami zakrzepicy s¹ genetycznie uwarunkowane hiper-
koagulopatie: niedobór bia³ka C i S, hiperhomocyste-
inemia, przeciwcia³a antyfosfolipidowe, hiperfibryno-
gemia, podwy¿szony poziom czynnika Willebranda,
czerwienica [9–11]. Zmor¹ chirurgów naczyniowych
s¹ zakrzepice przeszczepów udowo-podkolanowych
i protez aortalno- lub biodrowo-udowych. Przyczyna
tkwi w rozwoju mia¿d¿ycy w têtnicach obwodowych,
i braku prawid³owego odbioru krwi, a próby ratowa-
nia koñczyny nie zawsze koñcz¹ siê sukcesem.
Uraz
Urazy jatrogenne zwi¹zane z dzia³alnoœci¹ chi-
rurga lub radiologa inwazyjnego s¹ zaopatrywane
doraŸnie, na bloku operacyjnym. U niektórych cho-
rych, po angioplastykach têtnic obwodowych lub
wieñcowych, kilka godzin po wykonanym zabiegu
mo¿e dojœæ do ostrego niedokrwienia na skutek od-
warstwienia siê blaszki mia¿d¿ycowej. Zarówno kar-
diolodzy, jak i radiolodzy inwazyjni s¹ wyczuleni
R
Ryycc.. 1
1.. Niedokrwienie lewej koñczyny dolnej. Widoczne zapadniête
¿y³y powierzchowne
R
Ryycc.. 2
2.. Niedokrwienie prawej koñczyny dolnej po 6 godz.
15%
2%
2%
41%
38%
2%
zakrzepica
zator
uraz
uraz jatrogenny
tętniak rozwarstwiający aorty
całkowite zablokowanie odpływu krwi żylnej z kończyny
R
Ryycc.. 4
4.. Tworzenie siê skrzepliny na blaszkach mia¿d¿ycowych
R
Ryycc.. 33.. Procentowy rozk³ad przyczyn ostrego niedokrwienia koñczyn
dolnych
c h o r o b y n a c z y ń
24
p
prrzze
ew
wo
od
dn
niikk lekarza
na mog¹ce wyst¹piæ powik³ania i chorzy z jatrogen-
nym, ostrym niedokrwieniem trafiaj¹ niezw³ocznie
na oddzia³y chirurgii naczyniowej.
Uraz wywo³any przez czynniki zewnêtrzne (wypa-
dek komunikacyjny, postrza³, z³amanie i inne) doty-
czy zwykle ludzi m³odych. W tej grupie wiekowej jest
to najczêstsza przyczyna ostrego niedokrwienia koñ-
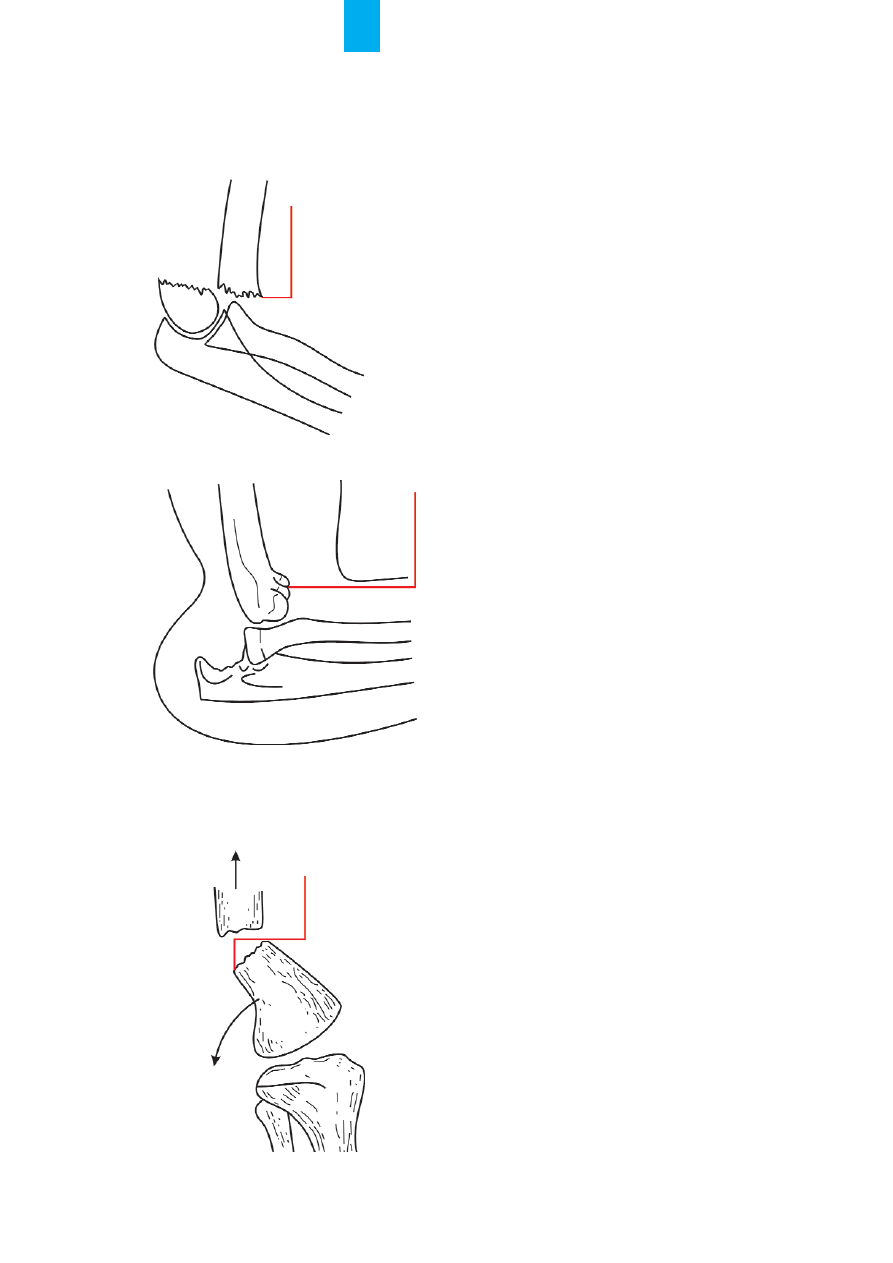
czyny. Szczególn¹ uwagê nale¿y zwróciæ na z³amania
i urazy w stawach: barkowym – gdzie mo¿e dojœæ
do urazu pêczka naczyniowo-nerwowego (têtnica pa-
chowa i splot barkowy), ³okciowym – gdzie têtnica ra-
mienna jest bardzo nara¿ona na uraz, oraz kolanowym
– gdzie nie tylko têtnica, ale i ¿y³a podkolanowa mog¹
ulec uszkodzeniu (ryc. 5.–8.) [12–14].
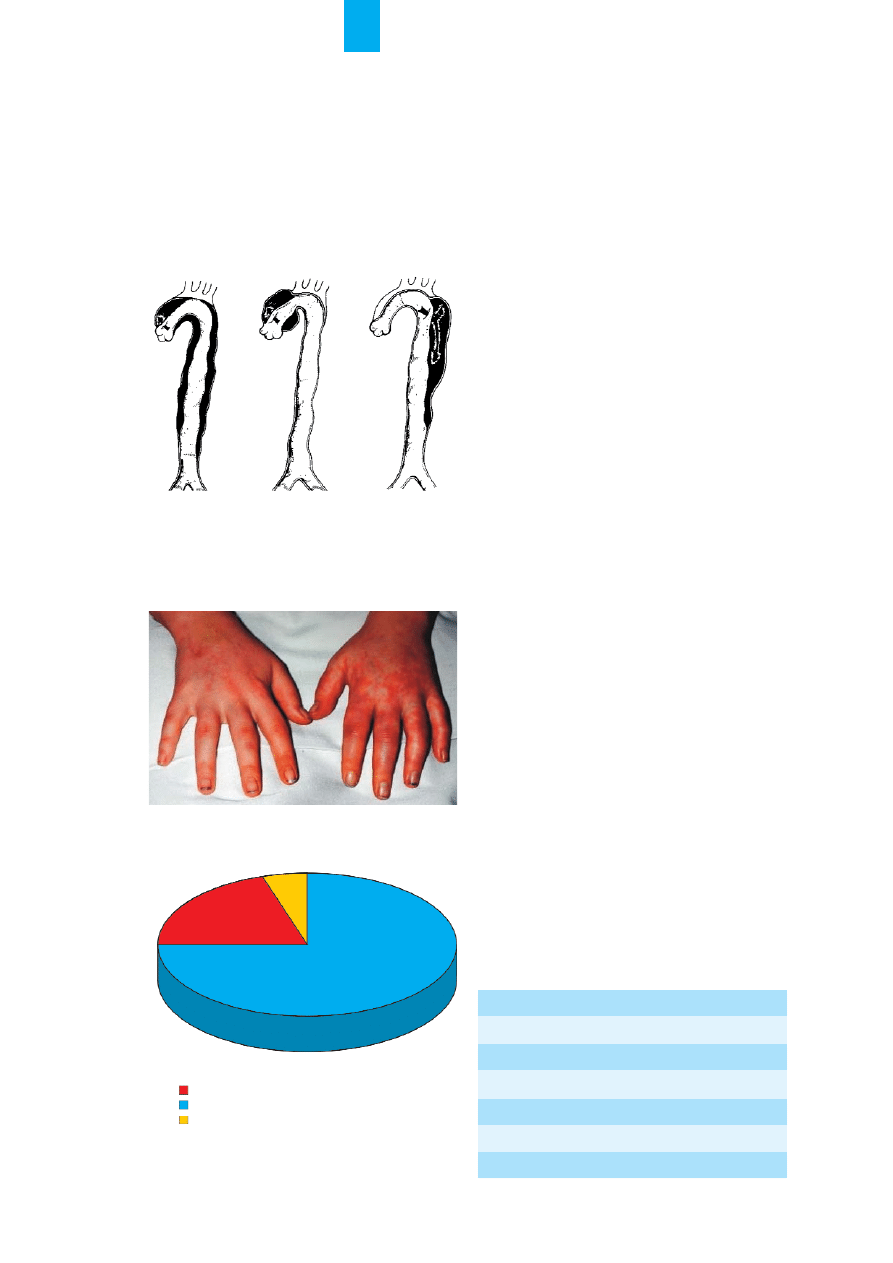
Tętniak rozwarstwiający aorty
Ostre niedokrwienie koñczyn dolnych jest bar-
dzo rzadko pierwszym objawem têtniaka rozwar-
stwiaj¹cego aorty. Wed³ug DeBakeya istniej¹ 3 typy
rozwarstwienia aorty (ryc. 9.). Niedokrwienie jest
spowodowane odwarstwieniem b³ony wewnêtrznej
aorty i zamkniêciem nap³ywu na jedn¹ z têtnic bio-
drowych. W rozpoznaniu przydatna jest echokar-
diografia, tomografia komputerowa, angiografia
i badanie przegl¹dowe klatki piersiowej. Zadaniem
chirurga podczas operacji jest uratowanie koñczyny
przez wykonanie np. by-passu ekstraanatomiczne-
go udowo-udowego. G³ówne leczenie odbywa siê
jednak na oddzia³ach kardiochirurgicznych, gdy¿
wymaga ono kr¹¿enia pozaustrojowego [15–17].
Całkowite zablokowanie odpływu krwi żylnej
(phlegmasia cerulea dolens)
Niemiecki patolog Rudolf Virchow og³osi³
w XIX w. zasady dotycz¹ce niezaburzonego prze-
p³ywu krwi przez naczynia krwionoœne, które na-
zwano triad¹ Virchowa. Nale¿¹ do niej:
a) prawid³owe funkcjonowanie œródb³onka,
b) prawid³owy przep³yw krwi,
c) równowaga pomiêdzy trombogenez¹ i tromboliz¹
w naczyniach krwionoœnych.
W wypadku ca³kowitego zablokowania odp³ywu
krwi ¿ylnej dochodzi do zakrzepicy w doprowadza-
j¹cych krew naczyniach têtniczych i w konsekwencji
do ostrego niedokrwienia.
U chorych, u których nie podjêto leczenia, ryzy-
ko utraty koñczyny wynosi 75%.
Ostre niedokrwienie kończyn górnych
Ostre niedokrwienie koñczyn górnych (ryc. 10.)
przebiega mniej burzliwie ani¿eli koñczyn dolnych.
Wi¹¿e siê to g³ównie z mniejsz¹ mas¹ miêœniow¹ koñ-
czyny i wiêksz¹ sieci¹ naczyñ obocznych. Statystycznie
możliwość urazu
tętnicy ramiennej
R
Ryycc.. 5
5.. Z³amanie nasady dalszej koœci ramiennej
możliwość urazu
tętnicy i żyły
podkolanowej
R
Ryycc.. 7
7.. Z³amanie nadk³ykciowe koœci udowej
możliwość
uszkodzenia
tętnicy
ramiennej
R
Ryycc.. 6
6.. Zwichniêcie stawu ³okciowego
c h o r o b y n a c z y ń
p
prrzze
ew
wo
od
dn
niikk lekarza
25
w ci¹gu roku ostre niedokrwienie koñczyn górnych
wystêpuje u 2,4 chorych na 100 tys. osób [18–20].
Przyczyny
Procentowy rozk³ad przyczyn ostrego niedo-
krwienia koñczyn górnych przedstawiono na ryc. 11.
Zator
Zator jest najczêstsz¹ przyczyn¹ (75 %) ostrego
niedokrwienia koñczyn górnych.
Uraz
Uraz jest przyczyn¹ 20% przypadków ostrego
niedokrwienia koñczyn górnych.
Zakrzepica
Wed³ug piœmiennictwa tylko u 5% chorych wy-
stêpuj¹ objawy ostrego niedokrwienia koñczyn gór-
nych z powodu zakrzepicy.
Statystyka
Czêstoœæ wystêpowania zakrzepicy i zatoru w po-
szczególnych têtnicach przedstawiono w tab. 1. [21].
Objawy ostrego niedokrwienia kończyn
Ból
Ból jest dominuj¹cym objawem ostrego niedokrwie-
nia koñczyn. W przypadku zatoru b¹dŸ urazu, kiedy
dochodzi do nag³ego zatrzymania dop³ywu krwi, ból
mo¿e byæ tak silny, ¿e konieczne jest podawanie cho-
remu narkotycznych œrodków przeciwbólowych.
Przeczulica (paresthesia)
Uk³ad nerwowy jest bardzo wra¿liwy na niedo-
krwienie. Dotyczy to szczególnie nerwów czuciowych
i ruchowych. Nastêpstwem niedokrwienia jest zabu-
rzenie w odczuwaniu temperatury, dotyku i bólu.
Porażenie ruchowe
Jest to jeden z najwa¿niejszych objawów ostrego
niedokrwienia. Os³abienie lub brak ruchów czyn-
nych palcami koñczyny jest jednym z pierwszych ob-
jawów ostrego niedokrwienia!
Zblednięcie kończyny
Koñczyna niedokrwiona jest blada, gra naczynio-
ruchowa znacznie os³abiona, a ¿y³y zapadniête.
Oziębienie kończyny
Zaleca siê, aby ciep³otê koñczyn badaæ grzbietem
d³oni. W badaniu porównawczym niedokrwiona
koñczyna jest znacznie ch³odniejsza. Jednak¿e w wy-
padku zamkniêcia aorty brak jest ró¿nicy w ucieple-
niu obu stóp.
Brak tętna
Brak têtna jest objawem charakterystycznym dla
ostrego niedokrwienia koñczyn! Nale¿y jednak pa-
miêtaæ, ¿e nie jest to objaw swoisty, gdy¿ mo¿e tak¿e
wystêpowaæ w innych jednostkach chorobowych,
a szczególnie w wypadku przewlek³ego mia¿d¿yco-
wego niedokrwienia koñczyn. W przypadku aortal-
no-biodrowej mia¿d¿ycowej niedro¿noœci têtnic, gdzie
dominuj¹cym objawem jest chromanie przestankowe,
brak jest têtna na têtnicach udowych i poni¿ej. Nie-
mniej jednak obecnoœæ têtna na têtnicach obwodo-
wych koñczyny wyklucza ostre niedokrwienie.
Diagnostyka
Rozpoznanie ostrego niedokrwienia opiera siê g³ów-
nie na objawach klinicznych opisanych powy¿ej, tym
bardziej ¿e czas przywrócenia ukrwienia koñczyny od-
grywa kluczow¹ rolê. Wed³ug wytycznych szwedzkich
chirurgów naczyniowych pora¿enie ruchowe jest wy-
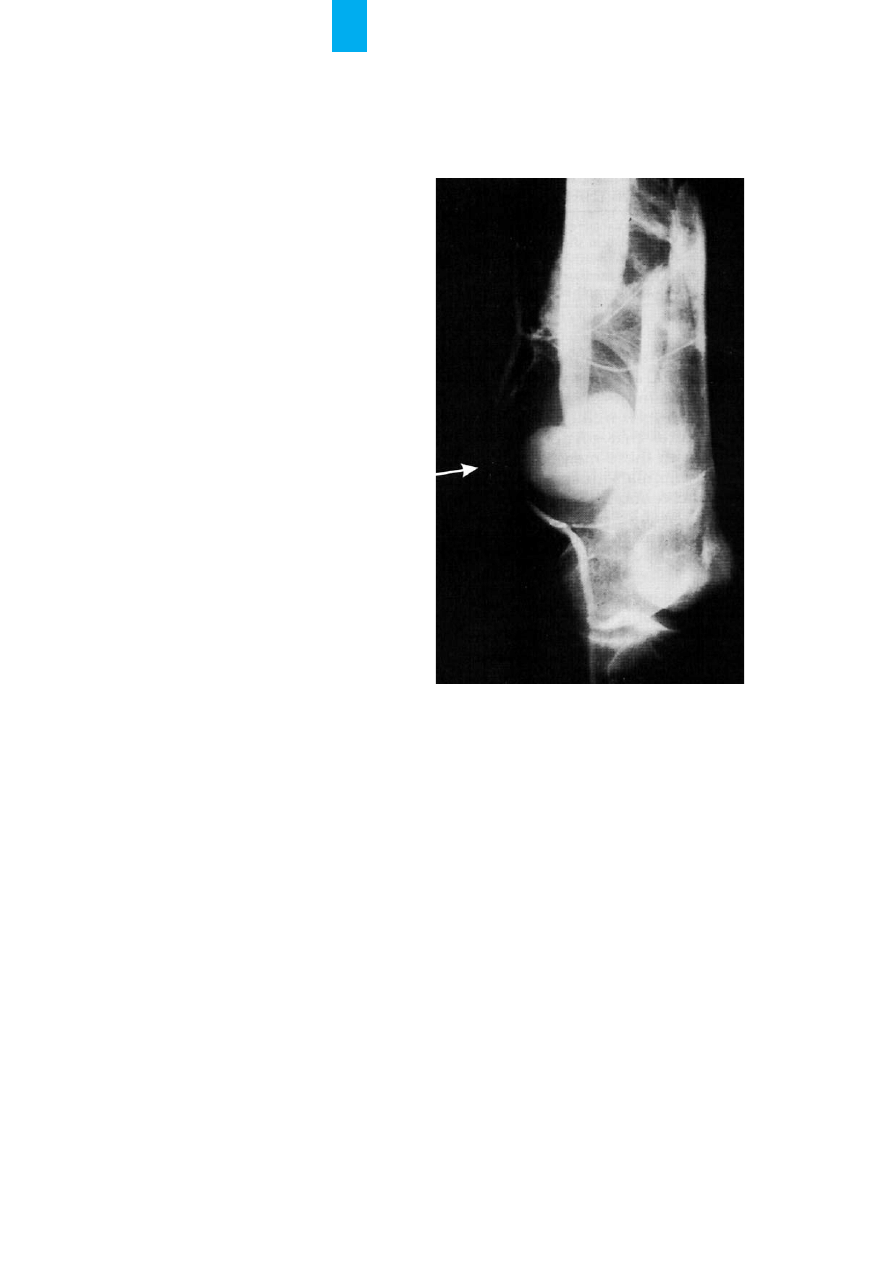
R
Ryycc.. 8
8.. Strza³ka wskazuje têtniak rzekomy, który powsta³ po urazie
têtnicy udowej
c h o r o b y n a c z y ń
26
p
prrzze
ew
wo
od
dn
niikk lekarza
starczaj¹cym objawem do podjêcia natychmiastowej
operacji [7, 22]. W wypadku w¹tpliwoœci rozpozna-
nia ostrego niedokrwienia nale¿y wykonaæ, o ile to
mo¿liwe i czas na to pozwala, badania dodatkowe.
Badania nieinwazyjne
Najszybszym i najmniej inwazyjnym badaniem
jest badanie USG doppler, dziêki któremu mo¿emy
oceniæ stan naczyñ têtniczych i ¿ylnych. W badaniu
tym mo¿na oceniæ, czy przyczyn¹ niedokrwienia jest
zator, zakrzepica têtnicza, zakrzepica ¿ylna,
a w przypadku urazu koñczyny mo¿na sprawdziæ
czy wystêpuje przep³yw krwi poni¿ej miejsca urazu.
Angiografia w rezonansie magnetycznym daje do-
skona³y wgl¹d w aortê i naczynia biodrowe. Wizuali-
zacja naczyñ obwodowych mo¿e byæ jednak utrud-
niona. Bior¹c pod uwagê fakt, ¿e nie jest to badanie
powszechnie dostêpne i wymagaj¹ce czasu, który jest
tak potrzebny przy podejmowaniu decyzji co do le-
czenia operacyjnego, jego wartoϾ jest ograniczona.
Badania inwazyjne
Arteriografia jest z³otym standardem w diagnostyce
ostrego niedokrwienia. Pomimo swoich niew¹tpliwych
zalet wymaga ona czasu, odpowiedniego zespo³u i pra-
cowni naczyniowej, co nie jest bez znaczenia u cho-
rych wymagaj¹cych nag³ej operacji (ryc. 12., 13.).
Niemniej jednak u ka¿dego chorego z podejrze-
niem ostrego niedokrwienia, szczególnie po urazie,
lepiej rozwiaæ w¹tpliwoœci co do ukrwienia koñczy-
ny, wykonuj¹c badanie naczyniowe.
Leczenie
Ka¿demu choremu, u którego stwierdzono ostre
niedokrwienie koñczyny, nale¿y podaæ jak najszyb-
ciej heparynê i œrodki przeciwbólowe. Po upewnie-
niu siê, ¿e nie ma przeciwwskazañ do stosowania he-
paryny (czynne krwawienie, trombocytopenia wy-
wo³ana heparyn¹ – HIT w wywiadzie), zaleca siê
wstrzykniêcie do¿ylne 5000 j.m. heparyny niefrak-
cjonowanej, a w wypadku braku mo¿liwoœci podjê-
cia leczenia operacyjnego lub trombolitycznego po-
danie heparyny w ci¹g³ym wlewie do¿ylnym, w daw-
ce 18 j.m./kg m.c./godz., pod kontrol¹ PTT, tak by
R
Ryycc.. 9
9.. 3 typy rozwarstwienia aorty wg DeBakeya. Typy I i II zaczy-
naj¹ siê w aorcie wstêpuj¹cej, typ III w aorcie zstêpuj¹cej. Niezale¿-
nie od miejsca dochodzi do odwarstwienia intimy i zablokowania do-
p³ywu krwi do koñczyny
R
Ryycc.. 1
10
0.. Objawy ostrego niedokrwienia lewej koñczyny górnej
20%
5%
75%
zakrzepica
zator
uraz
R
Ryycc.. 1
11
1.. Procentowy rozk³ad przyczyn ostrego niedokrwienia koñczyn
górnych
T
Taab
b.. 1
1.. Rozk³ad statystyczny wystêpowania zakrzepicy i zatoru
w poszczególnych têtnicach
Tętnica
Zator
Zakrzepica
pachowa
3%
0%
ramienna
14%
3%
rozwidlenie aorty
3%
9%
biodrowa
9%
16%
udowa wspólna
57%
53%
podkolanowa
14%
19%
I II III
c h o r o b y n a c z y ń
p
prrzze
ew
wo
od
dn
niikk lekarza
27
by³ on wyd³u¿ony 1,5–2,5-krotnie. Mo¿na równie¿
podaæ jednorazowo heparynê drobnocz¹steczkow¹
w dawce 1,5 mg/kg m.c.
Leczenie zachowawcze
Postêpowanie operacyjne pozostaje nadal z³otym
standardem w leczeniu chorych z ostrym niedokrwie-
niem koñczyn [23, 24]. U wybranych chorych ist-
nieje mo¿liwoœæ leczenia zachowawczego poprzez po-
dawanie do¿ylnie lub dotêtniczo leków trombolitycz-
nych. Pierwszym lekiem trombolitycznym by³a
odkryta w 1933 r. przez Tilletta i Garnera streptoki-
naza. Jednak jej podanie do¿ylne nast¹pi³o dopiero
w 1955 r. [25, 26]. Obecnie jest to najtañszy i naj-
czêœciej u¿ywany w Polsce lek trombolityczny. Ze
wzglêdu na przeciwcia³a powstaj¹ce w organizmie,
jego zastosowanie jest jednak ograniczone u chorych,
którzy przeszli infekcjê paciorkowcow¹ albo ju¿
wczeœniej byli leczeni streptokinaz¹. W 1952 r. wy-
izolowano z moczu kolejny lek trombolityczny – uro-
kinazê [27]. W przeciwieñstwie do streptokinazy
urokinazê mo¿na podawaæ wielokrotnie. Obecnie jest
to najczêœciej stosowany lek w USA. Kolejnym kro-
kiem w poszukiwaniach leków trombolitycznych by-
³a synteza w latach 80. tkankowego aktywatora pla-
zminogenu t-PA. Wystêpuje on w komórkach œród-
b³onka i odpowiada za wewn¹trz-naczyniow¹
równowagê pomiêdzy trombogenez¹ i tromboliz¹
[28]. Jego skutecznoœæ w leczeniu zawa³u miêœnia
sercowego okaza³a siê bardziej skuteczna ani¿eli
streptokinazy. Decyzja o podjêciu leczenia tromboli-
tycznego powinna byæ bardzo wywa¿ona. W przy-
padku urazu têtnicy têtniaka rozwarstwiaj¹cego aor-
ty i ewidentnego zatoru zabieg operacyjny jest lecze-
niem z wyboru. Leczenie trombolityczne powinno
byæ ograniczone do leczenia pierwotnej b¹dŸ wtórnej
zakrzepicy w przebiegu mia¿d¿ycy. Istnieje mo¿li-
woœæ podawania leków trombolitycznych do¿ylnie
b¹dŸ pod kontrol¹ radiologiczn¹, dotêtniczo, bezpo-
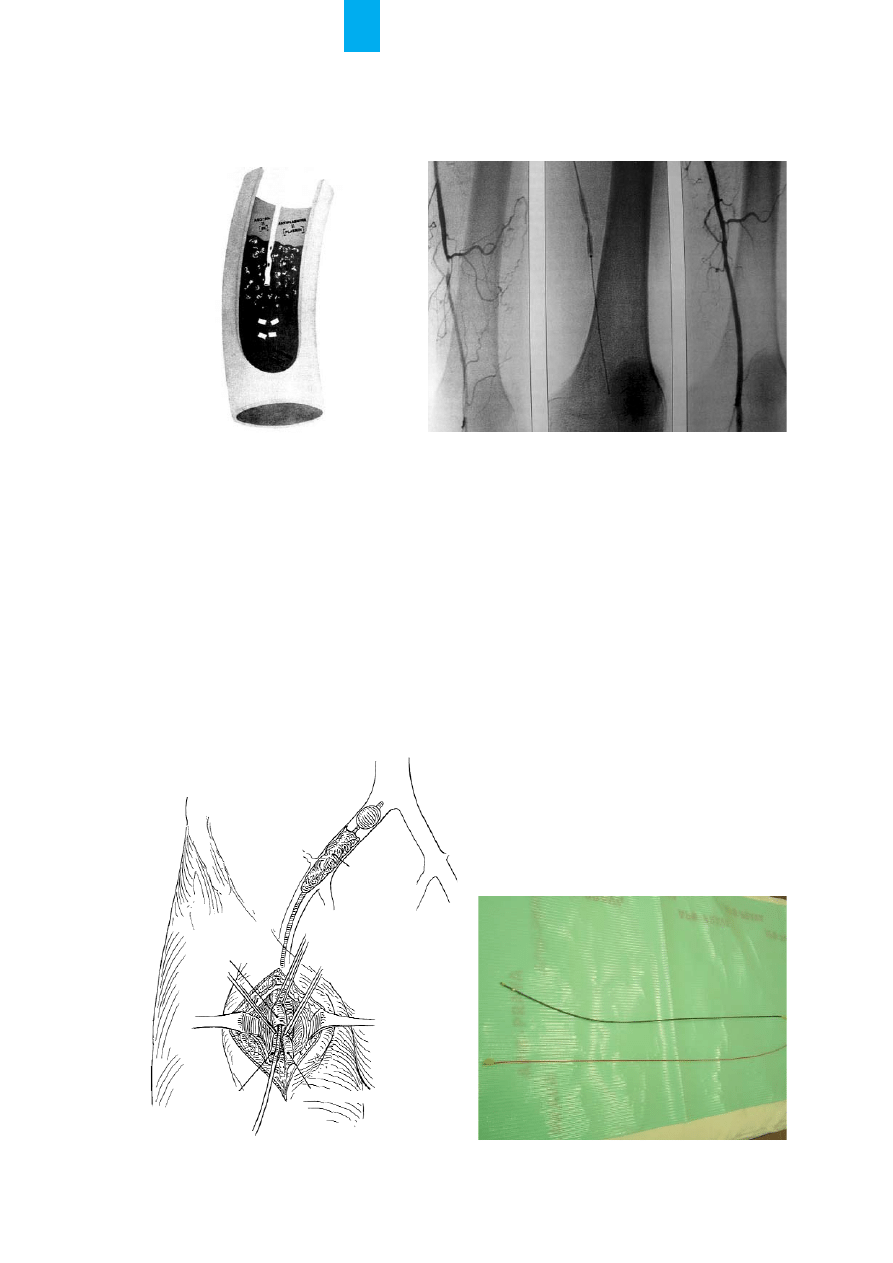
œrednio w miejsce skrzepliny (ryc. 14., 15.).
Leczenie operacyjne
OdpowiedŸ na pytanie: tromboliza czy leczenie ope-
racyjne ostrego niedokrwienia koñczyn mia³y daæ 2 du-
¿e badania: Thrombolisis for the IschemicLower Extre-
mity (STILE) i Thrombolysis Or Peripheral Arterial
Surgery (TOPAS). ¯adne z tych badañ nie da³o jedno-
znacznej odpowiedzi, je¿eli chodzi o leczenie chorych
z zakrzepic¹ w przebiegu mia¿d¿ycy. Czêœæ z nich wy-
maga bowiem leczenia skojarzonego – zarówno trom-
bolizy, jak i leczenia operacyjnego. Wielu chorych
z ostrym niedokrwieniem koñczyny trafia do szpitala
w ciê¿kim stanie ogólnym. S¹ to chorzy wiekowi, z nie-
dokrwieniem miêœnia sercowego, z nadciœnieniem, cu-
krzyc¹, czêsto odwodnieni i z kwasic¹. U czêœci z nich,
ze wzglêdu na ryzyko operacyjne, konieczne jest wy-
konanie zabiegu w znieczuleniu miejscowym.
Przed 1963 r. operacja ostrego niedokrwienia z powo-
du zatoru lub zakrzepicy polega³a na wyp³ukiwaniu
i wysysaniu materia³u zatorowego [29]. W 1963 r. Fo-
garty wprowadzi³ do leczenia cewnik z balonikiem, po-
zwalaj¹cy na usuwanie skrzeplin [30]. Zabieg opera-
cyjny polega na ods³oniêciu têtnicy i jej naciêciu, najle-
piej poni¿ej miejsca zatoru czy zakrzepicy,
wprowadzeniu cewnika Fogarty’ego i usuniêciu mate-
ria³u zatorowego (ryc. 16., 17.). W przypadku urazu
têtnicy uszkodzony odcinek nale¿y zast¹piæ ¿y³¹ w³a-
sn¹ chorego. Chorzy z zakrzepic¹ w przebiegu mia¿-
d¿ycy mog¹ wymagaæ rozleglejszych zabiegów, takich
jak wszycie protezy naczyniowej aortalno-udowej, bio-
drowo-udowej lub by-passu udowo-podkolanowego.
Ramiê C na sali operacyjnej pozwala na œródoperacyj-
ne wykonanie arteriografii i ewentualne dotêtnicze po-
danie ma³ych dawek leków trombolitycznych.
R
Ryycc.. 1
12
2.. Strza³ka pokazuje zator têtnicy biodrowej wspólnej
R
Ryycc.. 1
13
3.. Widoczny zator têtnicy udowej powierzchownej i wype³nia-
j¹ca siê z kr¹¿enia obocznego têtnica podkolanowa
c h o r o b y n a c z y ń
28
p
prrzze
ew
wo
od
dn
niikk lekarza
Następstwa ostrego niedokrwienia
Czas odgrywa najwiêksz¹ rolê w prognozowaniu
nastêpstw ostrego niedokrwienia. Najbardziej wra¿li-
wa na niedokrwienie jest tkanka nerwowa, szczegól-
nie mózg, który jest w stanie przetrwaæ jedynie 3–4
min bez dop³ywu krwi. Nerwy obwodowe trac¹ mo¿-
liwoϾ przewodzenia po 30 min ostrego niedokrwie-
nia. Kolejnym, wra¿liwym na ostre niedokrwienie na-
rz¹dem s¹ nerki, które przestaj¹ funkcjonowaæ
po 40–60 min. Po 6 godz. zamkniêcia dop³ywu krwi
dochodzi do nieodwracalnych zmian w miêœniach
szkieletowych, a po 12 godz. rozleg³oœæ martwicy i za-
gro¿enie zespo³em rewaskularyzacyjnym jest tak du-
¿e, ¿e nale¿y rozwa¿yæ wykonanie amputacji koñczyny
jako zabiegu z wyboru. Ca³kowite zablokowanie do-
p³ywu krwi do narz¹du powoduje, ¿e zostaje zaburzo-
na spoczynkowa przemiana materii. W nastêpstwie te-
go dochodzi do zmian morfologicznych komórek, ich
œmierci i uwalniania produktów beztlenowej przemia-
ny materii. W obszarze niedokrwienia z powodu ogra-
niczonej dostawy tlenu dochodzi do beztlenowej gli-
kolizy, nagromadzenia kwasu mlekowego i w efekcie
obni¿enia pH. Procesy energetyczne i transport jonów
w komórce ulegaj¹ zaburzeniu [31, 32].
Następstwa leczenia ostrego niedokrwienia
Jak ju¿ wspomniano powy¿ej, czas, jaki up³ywa
od wyst¹pienia ostrego niedokrwienia do rozpoczêcia
leczenia, ma bardzo wa¿ne znaczenie, nie tylko dla ra-
towania koñczyny, ale i dla ¿ycia chorego. Z niedo-
krwionych tkanek uwalniaj¹ siê bowiem toksyczne me-
tabolity, których poziom z up³ywem czasu wzrasta.
R
Ryycc.. 1
14
4.. Koniec cewnika umieszczony w skrzeplinie. Trom-
boliza celowana
R
Ryycc.. 1
15
5.. Podanie przez cewnik bezpoœrednio do têtnicy œrodka trombolityczne-
go
Thrombus
Femoral a.
Profunda
femoris a.
Supf. femoral a.
R
Ryycc.. 1
16
6.. Embolektomia zatoru têtnicy biodrowej
R
Ryycc.. 1
17
7.. Cewniki Fogarty’ego
c h o r o b y n a c z y ń
p
prrzze
ew
wo
od
dn
niikk lekarza
29
Reperfuzja
Po udanej rewaskularyzacji dochodzi do wyp³uka-
nia z niedokrwionej koñczyny toksycznych metaboli-
tów przemiany materii. Powoduje to wzrost kwasicy,
hiperkaliemiê, mioglobinuriê, niewydolnoœæ nerek, za-
burzenia rytmu serca i ostr¹ niewydolnoœæ oddycha-
nia. We krwi wzrasta poziom kinazy fosfokreatyno-
wej, œwiadcz¹cy o stopniu martwicy tkanki miêœnio-
wej. W okresie reperfuzji nasila siê stres oksydacyjny.
Wzrasta liczba nadtlenków, wolnych rodników i dial-
dehydu malonowego. W zespole niedokrwienie – re-
perfuzja wzrost liczby wolnych rodników jest g³ówn¹
przyczyn¹ wystêpuj¹cych powik³añ [33]. Czynniki
decyduj¹ce o przebiegu i nasileniu zespo³u rewaskula-
ryzacyjnego to: wielkoœæ masy miêœniowej, przed³u-
¿aj¹cy siê czas trwania ostrego niedokrwienia i istnie-
j¹ce uprzednio choroby nerek, p³uc, serca i w¹troby.
Maj¹c na uwadze powy¿sze zaburzenia, nale¿y cho-
remu ju¿ przed zabiegiem podaæ mannitol, dwuwê-
glany i odpowiednio nawodniæ.
Zespół ciasnoty międzypowięziowej
(compartment syndrom)
W nastêpstwie reperfuzji mo¿e dojœæ do wzmo¿o-
nego ciœnienia w przedzia³ach miêdzypowiêziowych.
W warunkach fizjologicznych jest ono bliskie zeru.
Po zabiegu operacyjnym ostrego niedokrwienia, ci-
œnienie w przedzia³ach miêdzypowiêziowych mo¿e
wzrosn¹æ do 20–30 mmHg, co w konsekwencji do-
prowadza do zmniejszenia przep³ywu krwi i zwiêk-
szenia oporu ¿ylnego. Leczeniem z wyboru jest fascio-
tomia. Najczêœciej wzmo¿one ciœnienie miêdzypowiê-
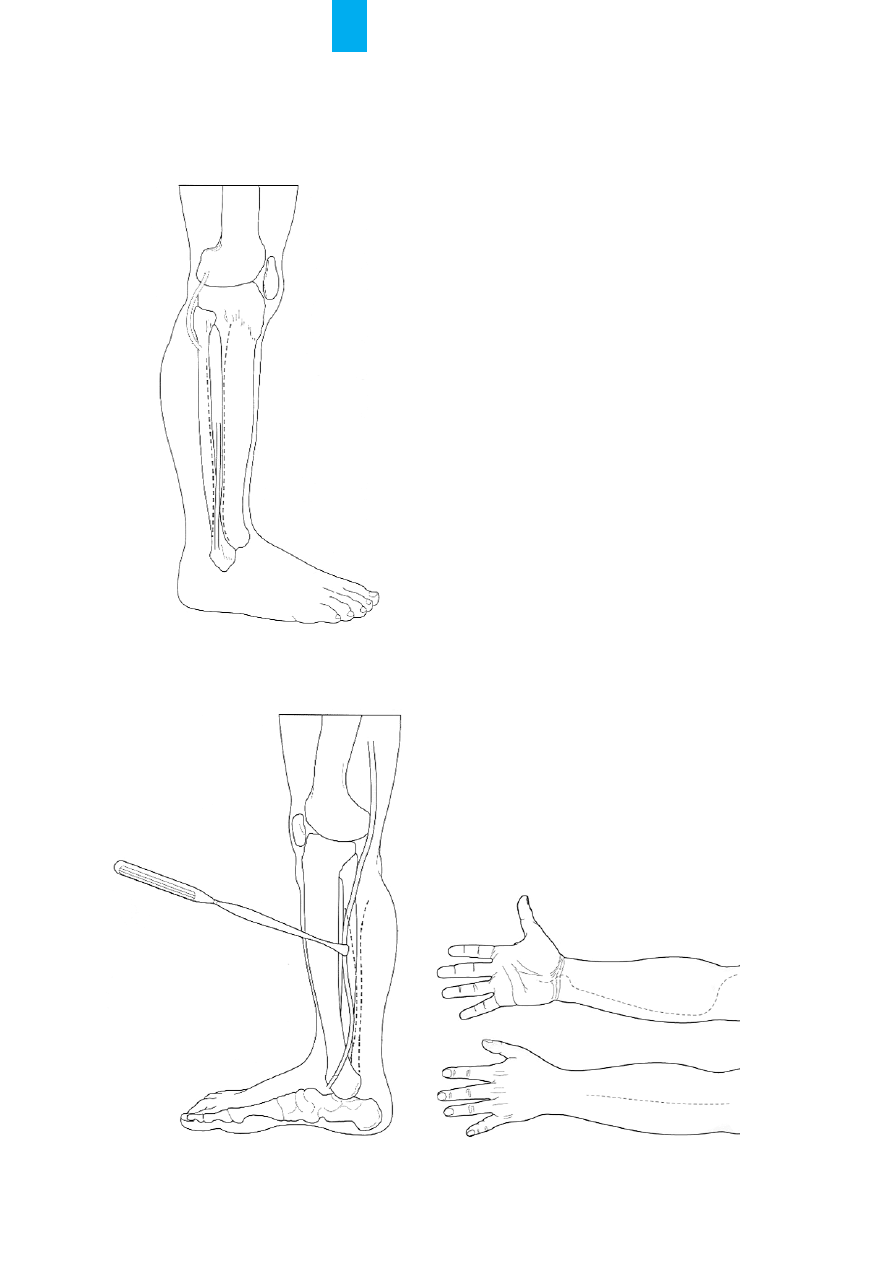
ziowe dotyczy goleni i przedramienia. Na goleni
mamy 4 przedzia³y miêdzypowiêziowe. Naciêcie skó-
ry na bocznej i przyœrodkowej stronie goleni pozwala
na naciêcie powiêzi, tak aby odbarczyæ wszystkie prze-
R
Ryycc.. 1
18
8.. Miejsce naciêcia goleni na bocznej stronie
R
Ryycc.. 1
19
9.. Miejsce naciêcia goleni na stronie przyœrodkowej.
Ods³oniêto ¿y³ê odpiszczelow¹
R
Ryycc.. 2
20
0.. Miejsce naciêcia skóry na przedramieniu

c h o r o b y n a c z y ń
30
p
prrzze
ew
wo
od
dn
niikk lekarza
dzia³y miêdzypowiêziowe (ryc. 18., 19.). Compartment
syndrom na przedramieniu wystêpuje znacznie rza-
dziej, niemniej jednak mo¿e byæ równie niebezpiecz-
ny dla ukrwienia koñczyny. Naciêcie wykonuje siê
na przyœrodkowej i wyprostnej czêœci przedramienia
(ryc. 20.) [34].
Piśmiennictwo
1. Management of peripheral arterial disease PAD. Trans-
Atlantic InterSociety Consensus (TASC). Section C: acute
limb ischemia. Eur J Vasc Endovasc Surg 2000; 19 (Suppl
A): S115-43.
2. Luther M, Alback A. Acute leg ischemia – a case for the
junior surgeons? Ann Chir Gynaecol 1995; 84: 373-8.
3. Connett MC, Murray DH Jr, Wenneker WW. Peripheral
arterial emboli. Am J Surg 1984; 148: 14-9.
4. Darling RC, Austen WG, Linton RR. Arterial embolism.
Surg Gynecol Obstet 1967; 124: 106-14.
5. Abbott WM, Maloney DH, McCabe CC, et al. Artertial
embolism: A 44 year perspective. Am J Surg 1982;
143: 460-4.
6. Cambria RP, Abbott WM. Acute arterial thrombosis of the
lower extremity. Its natural history contrasted with arterial
embolism. Arch Surg 1984; 119: 784-7.
7. Jivegard L, Wingren U. Management of acute limb ische-
mia over two decades. Eur J Vasc Endovasc Surg
1999; 18: 93-5.
8. The STILE Investigators. Results of prospective randomi-
zed trial evaluating surgery versus thrombolysis for ischemia
of the lower extremity. The STILE trial. Ann
Surg 1994; 220: 251-66.
9. Yeager RA, Moneta GL, Taylor LM Jr, et al. Surgical ma-
nagement of severe acute lower extremity ischemia.
J Vasc Surg 1992; 15: 385-91.
10. Kottke-Marchant K, Green R, Jacobsen DW, et al. High
plasma homocysteine: a risk factor for arterial and venous
thrombosis in patients with normal coagulation profiles.
Clin Appl Thromb Hemost 1997; 34: 239-44.
11. Deitcher SR, Carman TL, Sheikh MA, et al. Hypercoagu-
lable syndromes: evaluation and management strategies for
acute limb ischemia. Semin Vasc Surg 2001; 14: 74-85.
12. Reynolds RR, McDowell HA, Diethelm AG. The surgical
treatment of arterial injuries in the civilian population. Ann
Surg 1979; 189: 700-8.
13. Connolly J. Management of fractures associated with arte-
rial injuries. Am J Surg 1997; 120: 331.
14. Sher MH. Principles in the management of arterial inju-
ries associates with fracture dislocation. Ann
Surg 1975; 182: 630-4.
15. Pacifico L, Spodick D ILEAD – ischemia of the lower
extremities due to aortic dissection; the isolated presenta-
tion. Clin Cardiol 1999; 22: 353-6.
16. DeBakey ME, Cooley DA, Crech O Jr. Surgical consi-
derations of dissecting aneurysm of the aorta. Ann
Surg 1955; 142: 586-610.
17. DeBakey ME, Henly WS, Cooley DA, et al. Surgical
management of dissecting aneurysm of dissecting aneu-
rysm of the aorta. J Thorac Cardiovasc Surg
1965; 49: 130-49.
18. Hernandez-Richter T, Angele MK, Helmberger T, et
al. Acute ischemia of the upper extremity: long-term re-
sults following thrombembolectomy with the Fogarty ca-
theter. Langenbecks Arch Surg 2001; 386: 261-6.
19. Eyers P, Earnshaw JJ. Acute non traumatic arm ische-
mia. Br J Surg 1998, 85: 1340-6.
20. Savelyev VS, Zathevakin II, Stepanov NV. Artery embo-
lism of the upper limbs. Surgery 1977; 81: 367-75.
21. Dryjski M, Swedenborg J. Acute nontraumatic extremi-
ty ischemia in Sweden. A one year survey. Acta Chir
Scand 1985; 151: 333-9.
22. Jivegard L, Bergqvist D, Holm J. When is urgent reva-
scularization unnecessary for acute lower limb ischaemia?
Eur J Vasc Endovasc Surg 1955; 9: 448-53.
23. Ouriel K, Shortell CK, De Weese JA, et al. A compari-
son of thrombolitic therapy with operative revasculari-
zation in the initial treatment of acute peripheral arterial
ischemia. J Vasc Surg 1994; 19: 1021-30.
24. Dormandy J, Heeck L, Vig S. Acute limb ischemia. Se-
min Vasc Surg 1999; 12: 148-53.
25. Tillet WS, Sherry S. The effect in patients of streptococ-
cal fibrinolysin (streptokinase) and streptococcal deso-
xyribonuclease on fibrinous, purulent, and sanguinous
pleural exudations. J Clin Invest 1949; 28: 173.
26. Tillet WS, Johnson AJ, McCarty WR. The intraveno-
us infusion of the streptococcal fibrynolitic principle
(streptokinase) into patients. J Clin Invest
1955; 34: 169-85.
27. Sobel GW, Mohler SR, Jones NW, et al. Urokinase: an
activator of plasma fibrinolysin extracted from urine. Am
J Physiol 1952; 171: 768-9.
28. Hoylaerts M, Rijken DC, Lijnen HR, et al. Kinetics of
the activation of plasminogen by human tissue plasmi-
nogen activator. Role of fibrin. J Biol Chem
1982; 257: 2912-9.
29. Green RM, De Wesse JA, Rob CG. Arterial embolec-
tomy before and after the Fogarty catheter. Surge-
ry 1975; 77: 24-33.
30. Fogarty TJ, Cranley JJ. Catheter technic for arterial em-
bolectomy. Ann Surg 1965; 161: 325-30.
31. Piskorz A. Postêpowanie i rozwój martwicy koñczyny
wskutek ostrego niedokrwienia. PTPN Prace Komisji
Doœwiadczalnej, Poznañ 1973.
32. Piskorz A, Chêciñski P. Zakrzep i zator têtniczy koñ-
czyn. W: Choroby naczyñ. Rykowiski H (red.). PZWL,
Warszawa 1990.
33. Zapaski S. Chêciñski P. Kliniczne aspekty niedokrwie-
nia i reperfuzji. Alfa-media press, 1998.
34. Sheridan GW, Matsen FA. Fasciotomy in the treatment
of acute compartment syndrome. J Bone Joint Surg
1976; 58A: 112-15.
dr med. Tomasz Łyczkowski
Klinika Chirurgii Ogólnej i Naczyniowej
oraz Angiologii
Akademii Medycznej w Poznaniu
ZOZ MSWiA im. prof. L. Bierkowskiego
w Poznaniu
kierownik Kliniki
prof. dr hab. med. Paweł Chęciński
Wyszukiwarka
Podobne podstrony:
Chirurgia naczyniowa W2 16 12 2014 Ostre niedokrwienie kończyn dolnych
ostre niedokrwienie konczyn dolnych
ostre niedokrwienie kończyn
OSTRE NIEDOKRWIENIE KOŃCZYN, V rok, chir.naczyniowa
25. OSTRE NIEDOKRWIENIE KOŃCZYNY, ratownictwo med, Chirurgia urazowa
OSTRE NIEDOKRWIENIE KONCZYN
ostre niedokrwienie konczyn
ostre niedokrwienie konczyn, 1.Lekarski, III rok, Chirurgia, Choroby wewnętrzne
OSTRE NIEDOKRWIENIE KOŃCZYN
Ostre niedokrwienie kończyny
ostre niedokrwienie kończyn
więcej podobnych podstron