
PRZEWLEKŁE CHIRURGICZNE
PRZEWLEKŁE CHIRURGICZNE
SCHORZENIA PRZEWODU
SCHORZENIA PRZEWODU
POKARMOWEGO
III KATEDRA I KLINIKA CHIRURGII OGÓLNEJ CMUJ

GERD
Zapalne choroby jelita grubego
Inflammatory bowel diseases (IBD
)
Choroba Leśniowskiego – Crohna
Colitis ulcerosa
Colitis post radioterapiam
Colitis pseudomembranacea
Colitis pseudomembranacea
Colitis ischaemica
Choroba uchyłkowa
b
i k
li d f k ji
Zaburzenia kontroli defekacji
Choroba hemoroidalna
Choroba hemoroidalna

Ch
Ch Leśniowskiego
Leśniowskiego –– Crohna
Crohna
Ch
Ch. Leśniowskiego
. Leśniowskiego Crohna
Crohna
• częstość występowania 5/ 100 000
częstość występowania 5/ 100 000
• lokalizacja choroby:
- wyłącznie w jelicie cienkim – 50 % chorych
- wyłącznie w jelicie grubym – 10 % chorych
ó
j li i
i ki i
b
40 % h
h
- zarówno w jelicie cienkim i grubym – 40 % chorych
• dwa szczyty zachorowań:
dwa szczyty zachorowań:
- przed 20 r.ż. – zmiany głównie w jelicie cienkim
i jelicie końcowym (ileitis terminalis)
- 6 i 7 dekada życia – przewaga zmian w okrężnicy
• c nnik r
ka
stąpienia no ot or jelita gr bego
• czynnik ryzyka wystąpienia nowotworu jelita grubego

ETIOPATOGENEZA
ETIOPATOGENEZA
• Genetyka – mutacja białka NOD2 zwanego też CARD15
(reguluje aktywacje makrofagów w odpowiedzi na
liposacharydy bakteryjne)
Ś d
i k
kł d fl
b k
j j
• Środowisko – skład flory bakteryjnej
• Immunologiczne wzmożona aktywacja limfocytów T
• Immunologiczne – wzmożona aktywacja limfocytów T
CD4+
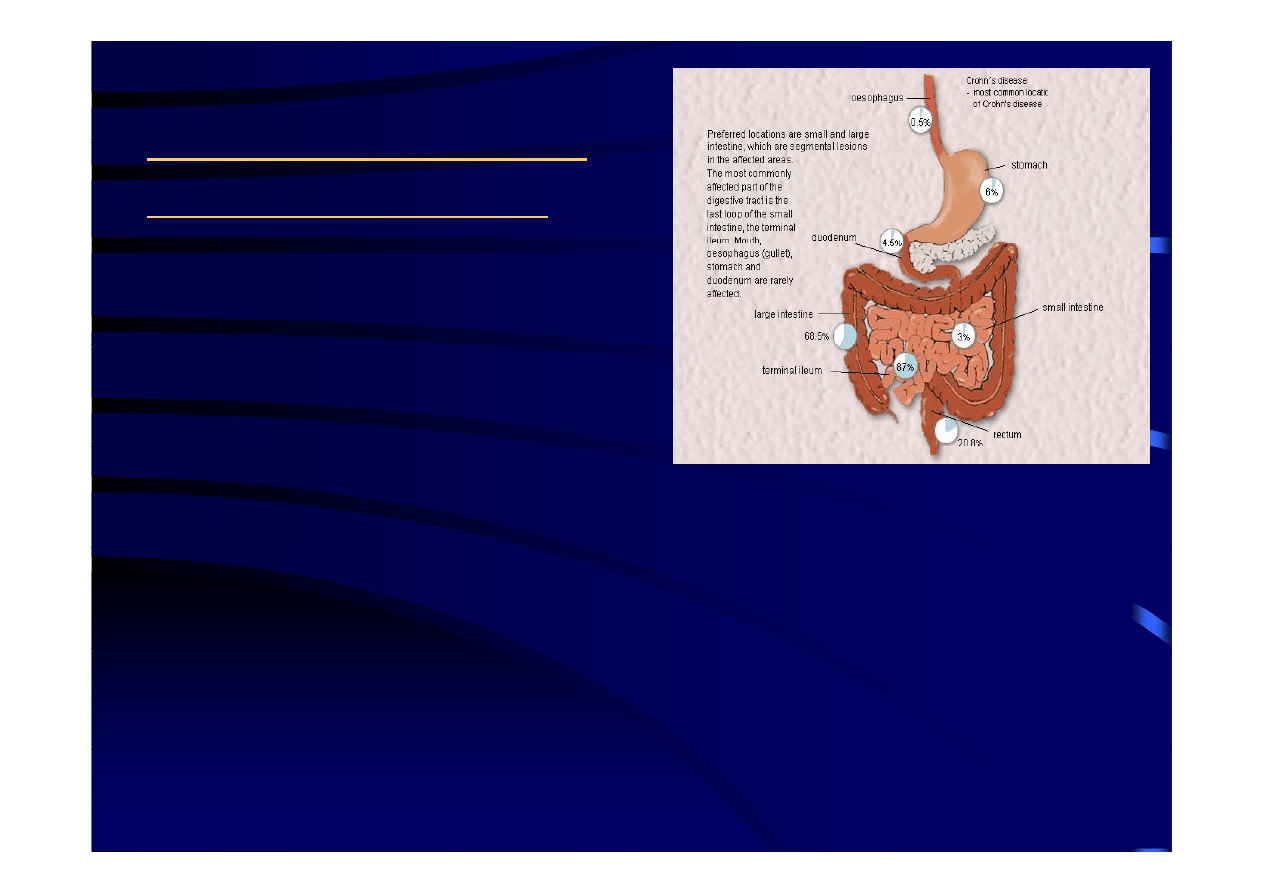
Lokalizacja i charakter
Lokalizacja i charakter
Lokalizacja i charakter
Lokalizacja i charakter
zmian chorobowych
zmian chorobowych
::
•
może lokalizować się w każdym odcinku
przewodu pokarmowego: od jamy ustnej
do odbytu
• zmiany chorobowe występują odcinkowo
(b k i ł ś i) i b j
j
ł
ś i
(brak ciągłości) i obejmują pełną ścianę
przewodu pokarmowego
30 60 % h
h
i
i h
b
i
• u 30 – 60 % chorych ze zmianami chorobowymi
w jelicie grubym i 8 – 30 % ze zmianami w jelicie
cienkim obecne są powikłania w okolicy odbytu:
owrzodzenia i szczeliny odbytu
- owrzodzenia i szczeliny odbytu
- ropnie i przetoki okołoodbytnicze
• proces chorobowy rozpoczyna się w tkance
podśluzowej szerzy się śródściennie z tworzeniem
podśluzowej, szerzy się śródściennie, z tworzeniem
przetok i ropni

Objawy kliniczne:
Objawy kliniczne:
Objawy kliniczne:
Objawy kliniczne:
• ból o charakterze stałym lub przemijającym – u 90% chorych
• biegunki, rzadko z domieszką krwi – 80% chorych
• utrata masy ciała o 10 – 20% występuje u 65% chorych
• gorączka
• osłabienie

• hipoproteinemia, utrata albumin - 24 mg/kg m.c./dzień, co
p p
,
g g
,
stanowi ponad 15 – krotne zwiększenie wydzielanie białek do
światła jelita w stosunku do stanu zdrowia
• upośledzone wchłanianie węglowodanów, białek, tłuszczów,
witaminy B 12 niedobór witamin A D E K
witaminy B 12, niedobór witamin A, D, E, K
• przyśpieszony pasaż jelitowy
p y p
y p
j
y
• objawy nie związane z przewodem pokarmowym:
dermatologiczne
pyodermia zgorzelinowa
rumień guzowaty (erythema nodosum)
rumień guzowaty (erythema nodosum)
dermatozy
glossitis
zajady w kącikach ust
j y
ą
zapalenia błon śluzowych

reumatologiczne
g
wędrujące zapalenie stawów
ZZSK - zesztywniające zapalenie stawów kręgosłupa
bóle stawowe
bóle stawowe
okulistyczne
episcleritis, uveitis, iriditis
kamica
kamica żółciowa (ZNACZNIE CZĘSTSZA W LC)
kamica nerkowa (podobnie w LC i CU)
kamica nerkowa (podobnie w LC i CU)
choroby dróg żółciowych
dotyczą tylko wewnątrz i zewnątrzwątrobowych dróg żółciowych a nie
h
k i
d
h
k
ż
j
l i d ó
pęcherzyka i przewodu pęcherzykowego; sa to zwężenające zapalenie dróg
żółciowych (cholangitis sclerosans) > marskość wątroby > zgon lub przeszczep
wątroby - diagnostyka: ECPW
t b li
metaboliczne
anemia (krwawienie, spadek Fe, B12)
niedożywienie (spadek białek, witamin, minerałów – upośledzone wchłanianie)
y
( p
,
,
p
)

Objawy związane z powikłaniami choroby podstawowej
Objawy związane z powikłaniami choroby podstawowej
::
Objawy związane z powikłaniami choroby podstawowej
Objawy związane z powikłaniami choroby podstawowej
::
• niedrożność jelit
j
• przedziurawienie przewodu pokarmowego
• przetoki żołądkowo – jelitowe, jelitowo – pochwowe,
jelitowo pęcherzowe jelitowo skórne
jelitowo – pęcherzowe, jelitowo – skórne
• zmiany chorobowe w okolicy odbytu:
y
y
y
- ropnie
- przetoki
- szczeliny
• brak kurczliwości odcinka jelita
• brak kurczliwości odcinka jelita
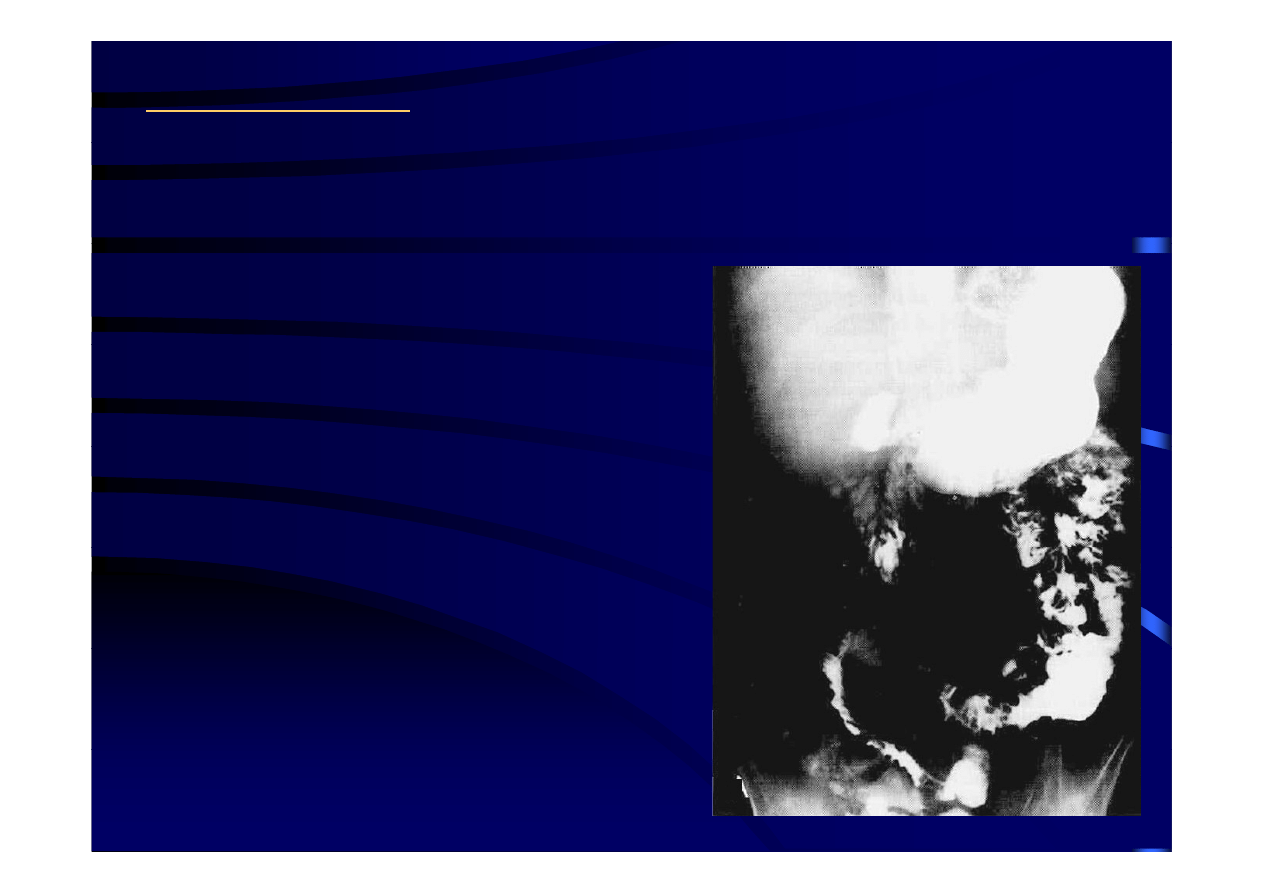
••Rozpoznanie:
Rozpoznanie:
badanie kliniczne
badanie kliniczne
badania obrazowe:
badanie endoskopowe
badania immunohistologiczne
badania immunohistologiczne
• usg
- uwidocznienie pogrubienia
ściany, przewężenia światła
jelita obecności ropnia
jelita, obecności ropnia
• rtg jamy brzusznej
g j
y
j
• badania rtg z barytem
- badanie j. cienkiego
zmiany ogniskowe, przewężenia
wlew doodbytniczy
- wlew doodbytniczy

Diagnostyka immunologiczna IBD
g
y
g
Ch
b L ś i
ki
C h
Choroba Leśniowskiego-Crohna:
• p/ciała przeciw oligosacharydom otoczki drożdzy
Saccharomyces cerevisiae (ASCA)
u 50
50 70%
70% chorych
Saccharomyces cerevisiae (ASCA) – u 50
50--70%
70% chorych
• p/ciała przeciw części zewnątrzwydzielniczej trzustki (PAB)
Wrzodziejące zapalenie jelita grubego (wzjg) charakteryzuje się
obecnością:
obecnością:
• p/ciał pANCA (przeciwko cytoplazmie neutrofilów) – spotykane
u ponad 70%
70% chorych
u ponad 70%
70% chorych
• p/ciał przeciw komórkom kubkowym jelita (GAB)

Leczenie:
Leczenie: w założeniu zachowawcze
• Zaprzestanie palenia tytoniu
Unikanie innych czynników powodujących zaostrzenie
- profilaktyka chorób infekcyjnych
unikanie NSAID
- unikanie NSAID
- stresu
Uzupełnianie niedoborów (wit B12 0 jelito kręte)
p
(
j
ę )
Leczenie żywieniowe
• Farmakologia:
- GKS
pochodne kwasu 5 aminosalicylowego
- pochodne kwasu 5-aminosalicylowego
- leki immunosupresyjne
- antybiotykoterapia: ciprofloksacyna/metronidazol
y
y
p
p
y
- leczenie biologiczne

Leczenie biologiczne LCD
• zasadniczym celem biologicznych metod
zasadniczym celem biologicznych metod
terapii jest dezaktywacja aktywnych
mediatorów stanu zapalnego
mediatorów stanu zapalnego
• znajdują tu zastosowanie substancje mające
własne działanie p/zapalne jak i te które
neutralizują działanie mediatorów stanu
ją
zapalnego

Leczenie biologiczne LCD
ki
ki
ii
• kierunki terapii:
– blokowanie TNF alfa – infliximab (REMICADE)
– hamowanie proliferacji limfocytów pomocniczych
– hamowanie proliferacji limfocytów pomocniczych
(CD4) w subpopulacje T1
– hamowanie migracji komórek zapalnych w
ki
k
i j
l i
li
b
kierunku miejsca zapalenia - natalizumab

Infliximab -
chimeryczne
y
monoklonalne p/ciało klasy IgG1
-
REMICADE
• badanie ACCENT I – ocena skuteczności
infliximabu w podtrzymywaniu remisji LCD:
– indukcja remisji za pomocą 3 dawek (0-2-6 tydz.) jest
k t
i j
iż
j d
l
40% d 28%
10
skuteczniejsza niż pojedynczy wlew 40% do 28% po 10
tygodniach, 45% do 21% po 30 tygodniach
– pacjenci reagujący na leczenie prawdopodobieństwo
pacjenci reagujący na leczenie prawdopodobieństwo
utrzymania remisji i odstawienia glikokortykosterydów jest
większe gdy kontynuujemy wlewy co 8 tygodni (badanie
ł 54
)
trwało 54 tyg.)
– ponad 50% chorych w porównaniu do placebo utrzymało
remisję w trakcie 54 tyg obserwacji
remisję w trakcie 54 tyg. obserwacji

Infliximab - REMICADE
• zmiany okołoodbytnicze – przetoki – spotykane u 30-60% chorych
z LCD:
– niewielki odsetek skutecznego leczenia metodami zachowawczymi, leczenie
głównie chirurgiczne
głównie chirurgiczne
– zastosowanie infliximabu REMICADE spowodowało zamknięcie
wszystkich przetok u 46% pacjentów, a przynajmniej jednej u 62%, efekt
kliniczny średnio po 14 dniach
– ACCENT II – 306 chorych z przetokami jelitowo-skórnymi:
• schemat podawania 0-2-6 tydzień
• schemat podawania 0-2-6 tydzień
• odpowiedź na leczenie wystąpiła u 69% po 6 tygodniach obserwacji
• dalsze leczenie co 8 tyg. do 54 tyg. – dobre efekty u 46% chorych

Inne leki biologiczne
Inne leki biologiczne
• aktualnie w terapii choroby Leśniowskiego-Crohna (CLC)
wykorzystywane są inne preparaty blokujące TNF alfa:
– adalimumab
– certolizumab pegol
certolizumab pegol
(fragment p/ciała p/TNF alfa Fab połączony z glikolem polietylenowym),
– etanerecept
– CDP571
• leki immunosupresyjne skierowane p/cytokinom zależnym od
limfocytów Th1 produkowanym w nadmiarze przez błonę
limfocytów Th1, produkowanym w nadmiarze przez błonę
śluzową u pacjentów z CLC
– przeciw interleukinie IL-12 (ABT-874), czy przeciwciał
– przeciw alpha 4 integrynie (natalizumab).
• sagramostim - preparat immunostymulujący, wpływający na
GMCGF (granulocyte macrophage colony-stimulating factor)
GMCGF (granulocyte macrophage colony-stimulating factor).

Wskazania do leczenia operacyjnego
p
yj g
choroby Leśniowskiego-Crohna
• Oporność na leczenie zachowawcze
• Powikłania
niedrożność
– niedrożność
• nacieczenie zapalne (aktywna postać choroby)
• zwężenie włókniste - blizna (postać chroniczna)
wę e e w ó
s e b
a (pos ać c o c a)
• ropień lub ropowica powodujące efekt guza
• zatkanie przez “bolus” pokarmowy
• nierozpoznana zmiana guzowata
• zrosty po przebytych zabiegach operacyjnych
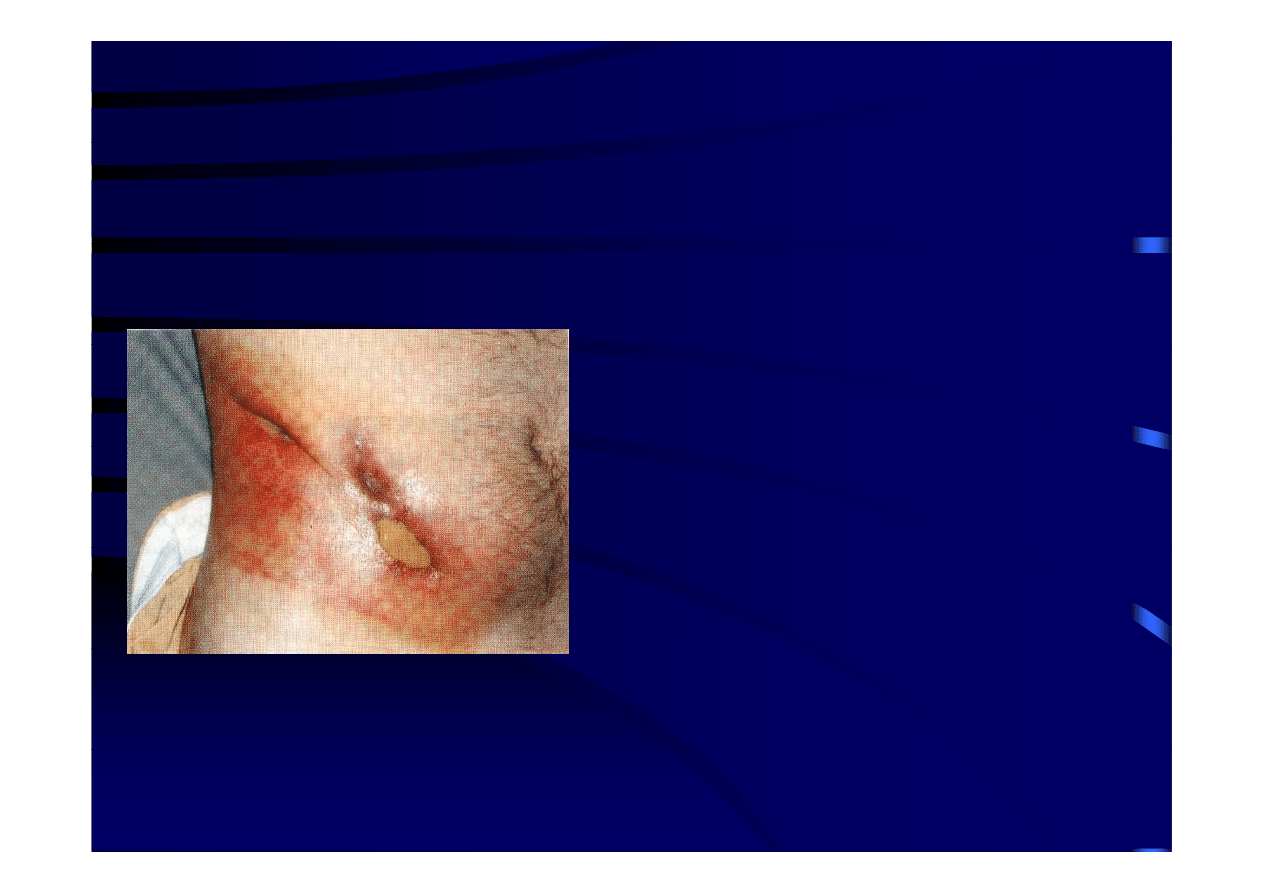
Wskazania do leczenia operacyjnego
p
yj g
choroby Leśniowskiego-Crohna
• Powikłania - cd.
– ropień wewnątrzotrzewnowy
– przetoka wewnętrzna
• jelitowo jelitowa
• jelitowo - jelitowa
• jelitowo - pęcherzowa
• jelitowo - poprzecznicza ( esicza )
j li
i
(
h
)
• jelitowo - maciczna ( pochwowa )
• żołądkowo - jelitowa
• poprzeczniczo - żołądkowa
• poprzeczniczo - dwunastnicza
– przetoka zewnętrzna
• ropień okołoodbytniczy
ropień okołoodbytniczy
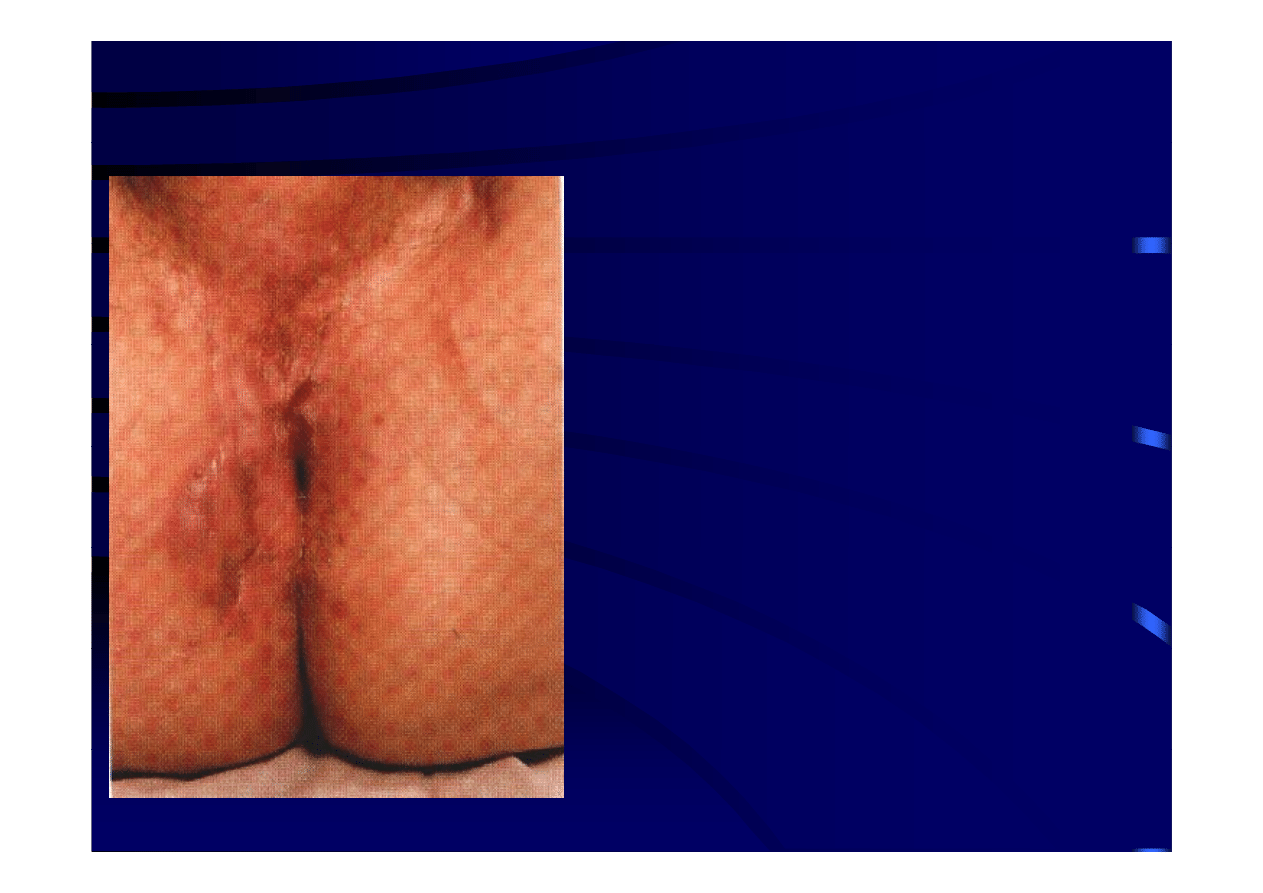
Objawy okołoodbytowe
j
y
y
• mnogie występowanie przetok
mnogie występowanie przetok
• owrzodzenia w kanale odbytu i
skóry wokół odbytu
• zwężenie odbytu
• szczeliny odbytu w nietypowej
l k li
ji
lokalizacji
(np. bocznie)
• relatywnie mała bolesność zmian
• relatywnie mała bolesność zmian

Leczenie operacyjne choroby
Leczenie operacyjne choroby
Leśniowskiego-Crohna
Leśniowskiego Crohna
• Operacje wykonywane w stanie ostrym prowadzą do wzrostu
p
j
y
y
y p
ą
śmiertelności i dużej ilości powikłań septycznych
• Poszerzanie zakresu resekcji nie zapobiega nawrotom
które
pojawią się u 50 % chorych w ciągu 10 lat od zabiegu ale
kolejne zabiegi nie zwiększają ryzyka nawrotu. Sekwencja
k j
k j
dł ż
k
f t ż i
h
resekcja-reresekcja
wydłuża czas komfortu życia chorego
• Nawet usunięcie 50 % długości j.cienkiego nie daje objawów
zaburzonego wchłaniania ( biegunki wyniszczenie
zaburzonego wchłaniania ( biegunki, wyniszczenie,
zaburzenia hemostazy).Wyżej wymienione objawy zdarzają
się rzadko - nawet po 2-3 krotnych resekcjach
ę
p
y
j
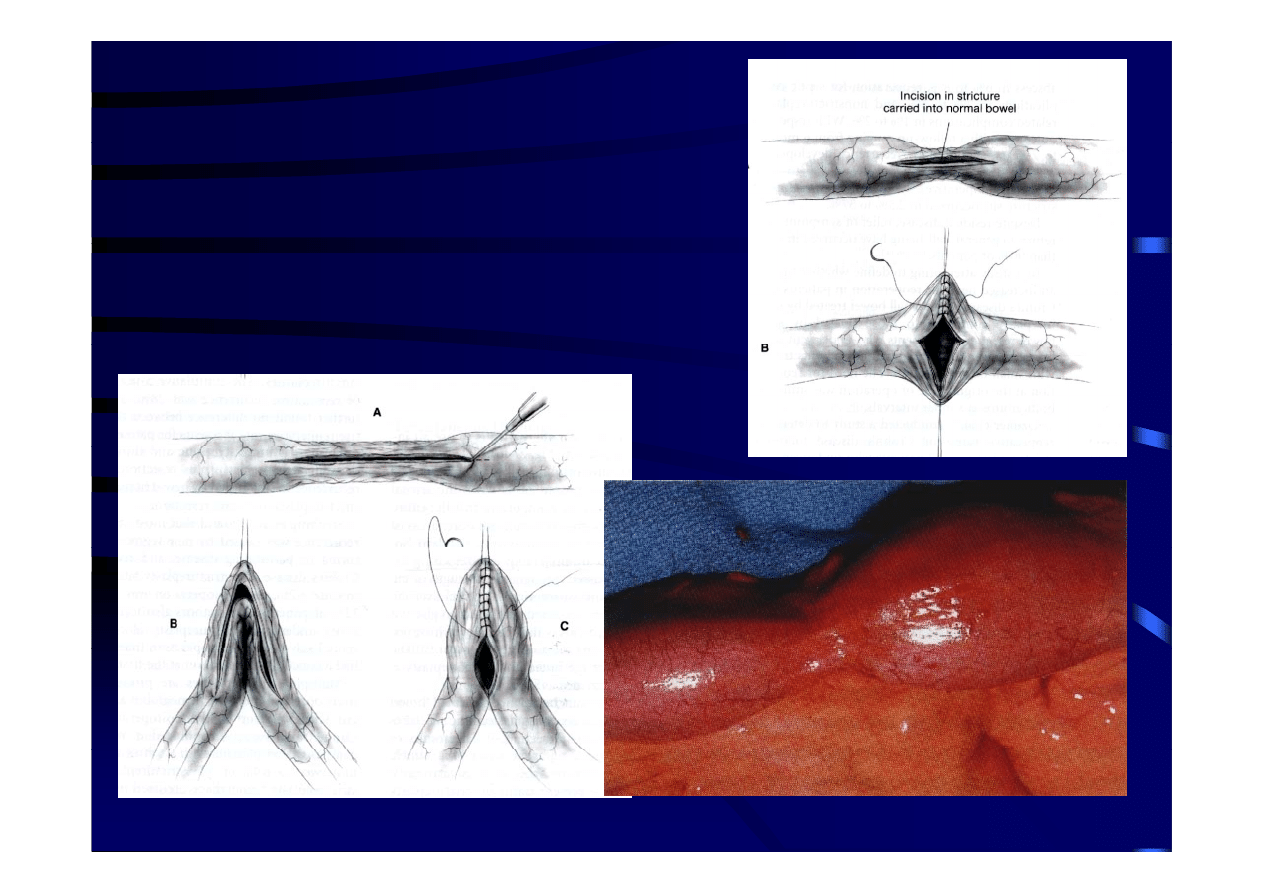
Wskazania do stricturoplastyki wg Tjandra
• rozlane zmiany z objawowymi zwężeniami
j li
jelita
• poszerzenie proksymalnego odcinka jelita
• przebyta, rozległa resekcja jelita
(powyżej 100 cm)
(powyżej 100 cm)
• szybki nawrót objawów po przebytej resekcji
(do 12 miesięcy)
• objawy tzw. krótkiego jelita

C li i
l
Colitis ulcerosa
• częstość występowania 10 / 100 000, głównie kraje zachodnie,
wzrost zachorowań wśród Żydów, rzadko Indianie
• lokalizacja choroby:
błona śluzowa i podśluzowa jelita grubego i odbytnicy
błona śluzowa i podśluzowa jelita grubego i odbytnicy
• dwa szczyty zachorowań:
- 65% zachorowań między 15 – 30 r.ż.
- 35% zachorowań pojawia się w wieku ok.. 55 lat
• występowanie rodzinne colitis ulcerosa u 20% pacjentów,
co wskazuje na tło genetyczne choroby
co wskazuje na tło genetyczne choroby

Etiologia wrzodziejącego zapalenia jelita grubego nie
g
ją g
p
j
g
g
jest znana, przypuszcza się, że w rozwoju choroby
udział mają czynniki zakaźne, immunologiczne,
ją
y
,
g
,
genetyczne i środowiskowe.

Lokalizacja i charakter zmian chorobowych
Lokalizacja i charakter zmian chorobowych
::
j
y
j
y
• zmiany zapalne najczęściej obejmują odbytnicę - < 90%
• czasami zmiany lokalizują się tylko w obrębie odbytnicy
• u ok. 30% chorych zmiany obejmują całe jelito grube (pancolitis)
• zmiany zapalne nie są rozdzielone fragmentami
zdrowej śluzówki, mają charakter rozlany
• początkowe zmiany tylko w obrębie śluzówki, gdzie są obecne
nacieki limfocytarne i leukocytarne
nacieki limfocytarne i leukocytarne
• w późniejszym okresie obejmują podśluzówkę, gdzie dochodzi do
p
j y
j
ją p
ę, g
powstawania mikroropni.

Przebieg kliniczny:
Przebieg kliniczny:
Przebieg kliniczny:
Przebieg kliniczny:
• choroba ro poc na się po oli i ma łagodn pr ebieg
• choroba rozpoczyna się powoli i ma łagodny przebieg
• przebieg umiarkowanie ciężki – 30% chorych
przebieg umiarkowanie ciężki 30% chorych
• gwałtowny początek i przebieg piorunujący – ok. 15%,
zagrażający życiu chorego, występuje megacolon toxicum
(poszerzenie okrężnicy związane ze zmianami w ścianie jelita
i nis c eniem splot ner o ego arst
mieśnio ej)
i zniszczeniem splotu nerwowego warstwy mieśniowej)
- rozdęcie poprzecznicy
- gorączka, leukocytoza, hipoalbuminemia
gorączka, leukocytoza, hipoalbuminemia
- zwiększone ryzyko perforacji

Objawy:
Objawy:
• biegunka wodnista, z domieszką krwi, ropy, śluzu • bolesne
parcie na stolec (tenesmus)
• kurczowy ból brzucha
• krwawienie odbytnicze
• gorączka
• gorączka
• spadek masy ciała
• częste oddawanie moczu
ę
• objawy z poza przewodu pokarmowego:
- jak w ch.L-C
d ij
l i d
ł i
h
- stwardnijące zapalenie dróg żółciowych
- zapalenie osierdzia

W colitis ulcerosa ryzyko rozwoju raka
W colitis ulcerosa ryzyko rozwoju raka
jelita grubego, wzrasta o 2% rocznie po
upływie pierwszych 10 lat choroby.
Ryzyko jest znikome u pacjentów ze
zmianami tylko w obrębie odbytnicy, a
największe u chorych z pancollitis
największe u chorych z pancollitis
Rozpoznanie:
Rozpoznanie:
rektoskopia
proktokolonoskopia
proktokolonoskopia
wirtualna kolonoskopia
badanie wycinka hist.-pat.
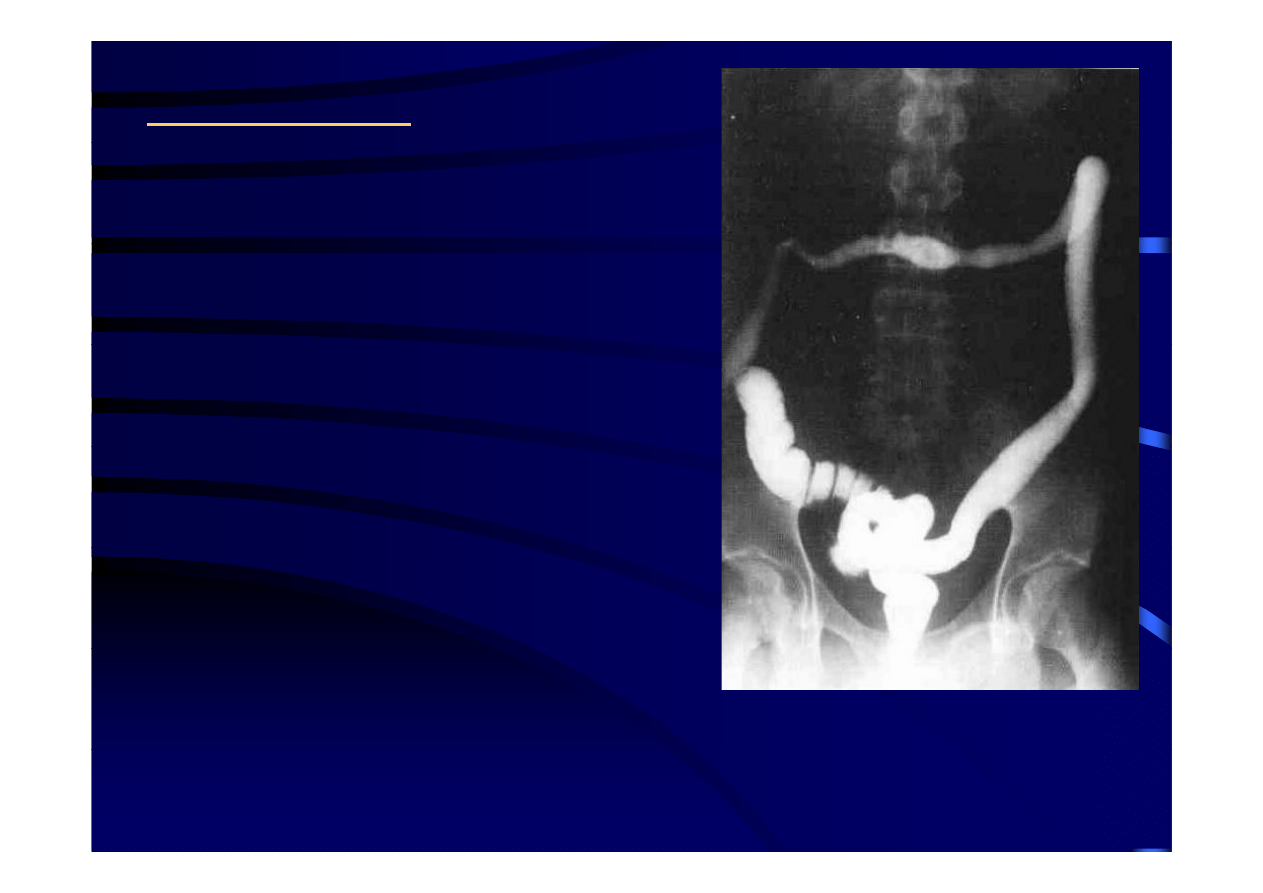
rtg - wlew doodbytniczy
d ój
k t
t
z podwójnym kontrastem
- skrócenie okrężnicy
- wygładzenie haustracji
wygładzenie haustracji
- obraz „sztywnej rury”
w rozpoznaniu różnicowym :
- ch. Leśniowskiegp – Crohna
b kt
j
l i j lit
b
- bakteryjne zapalenie jelita grubego
- rzekomobłoniaste zapalenie jelita grubego

Kolonoskopia w colitis ulcerosa
Kolonoskopia w colitis ulcerosa
•
zasada corocznego badania
zasada corocznego badania
kolonoskopowego u wszystkich chorych na
wrzodziejące zapalenie jelita grubego
trwającego co najmniej 8 lat i obejmujące
ją g
j
j
j
ją
całe jelito grube
•
chromoendoskopia – barwienie błony
śluzowej 0,1% błękitem metylenowym –
j ,
ę
y
y
barwnik podawany przez cewnik założony do
roboczego kanału endoskopu, jest
aplikowany w miejsca makroskopowo
p
y
j
p
podejrzane o dysplazję, rozrost npl
•
połączenie chromoendoskopii z możliwośćią
powiększania i przybliżania obrazu – biopsja
p
ę
p y
p j
optyczna (high-resolution, high-
magnification) ułatwia rozpoznawanie ognisk
dysplazji i raka

Leczenie:
Leczenie:
początkowo leczenie zachowawcze - skuteczne w ok. 80%
5- ASA, Mesalazyna. Olsalazyna
preparaty p/biegunkowe
p p
y p
g
zwalnianie pasażu treści jelitowej – loperamid
kortykosteroidy
immunosupresyjne
immunosupresyjne
antybiotyki o szerokim spectrum

Wskazania do planowych
Wskazania do planowych
operacji w colitis ulcerosa
operacji w colitis ulcerosa
• brak odpowiedzi na leczenie
zachowawcze
zachowawcze
• dysplazja
• Rak, lub brak możliwości jego
wykluczenia (mnogie polipy)
y
(
g p py)
• niektóre objawy narządowe C. U.

Leczenie chirurgiczne:
Leczenie chirurgiczne:
- dawniej proktokolectomia z trwałą przetoką zewnetrzną
- obecnie proktokolectomia i zespolenie jelita krętego z odbytem
typu „pull through” jest definitywnym sposobem leczenia
/zabieg odtwórczy/ p/wsk w CLC
/zabieg odtwórczy/ - p/wsk w CLC
1. proktocolectomia + wycięcie błony śluzowej odbytnicy do
p
y ę
y
j
y
y
lini grzebieniastej
2. Wytworzenie zbiornika w kształcie litery J z końcowego
d i k j li k
i j
l i
li i
bi i
odcinka jelita kretego i jego zespolenie z linią grzebieniastą
IPAA (proktokolectomia odtwórcza)

Leczenie chirurgiczne Colitis ulcerosa
A – oddzielenie błony śluzowej od
warstwy mięśniowej ściany
odbytnicy
B – preparowanie błony śluzowej do
B preparowanie błony śluzowej do
lini grzebieniastej, wynicowanie
na zewnątrz i wycięcie
ą
y ę
C – tworzenie zbiornika (J) z końcowego
C – tworzenie zbiornika (J) z końcowego
odcinka jelita krętego
D – przeciągnięcie zbiornika przez kanał
mięśniowy odbytu i zespolenie
z linią grzebieniastą

Uwarunkowania poszczególnych
p
g
y
typów zabiegów
• Resekcja segmentarna
- dopuszczalna w
d i k
j
i h
i
odcinkowej postaci schorzenia
• Subtotalna colectomia
- w operacjach nagłych ,
ółi
i j
h
k h k ł db
i
h
współistniejących przetokach okołoodbytniczych
• Totalna proctocolectomia
-zaawansowana choroba
j i
db t
d
i j t l
Częstość nawrotów %
Typ zabiegu
5 lat
10 lat 20 lat 30 lat
z zajęciem odbytu gdy nie jest planowane
przywrócenie ciągłości przewodu pokarmowego.
St
i
db
j
j
t i
•
Proctocolectomia
7
11 22 -
•
Colectomia
z zespoleniem ileorectalnym
34
49
55
73
• Stomia odbarczająca
-w zaawansowanej postaci
schorzenia, u chorych w ekstremalnie złym stanie.
z zespoleniem ileorectalnym
34
49
55
73

Wskazania nagłe do zabiegu w
Wskazania nagłe do zabiegu w
colitis ulcerosa
• colitis fulminans
colitis fulminans
• megacolon toxicum
k
i i
• masywne krwawienie
Intensywne leczenie zachowawcze w ramach OIT
•
sonda - odsysanie treści żołądkowej
•
antybiotykoterapia
•
przetaczanie płynów i.v.
•
żywienie pozajelitowe - hiperalimentacja
y
p
j
p
j
•
sterydoterapia
(dożylna, miejscowa – budesonid)
•
6 merkaptopuryna
p p y
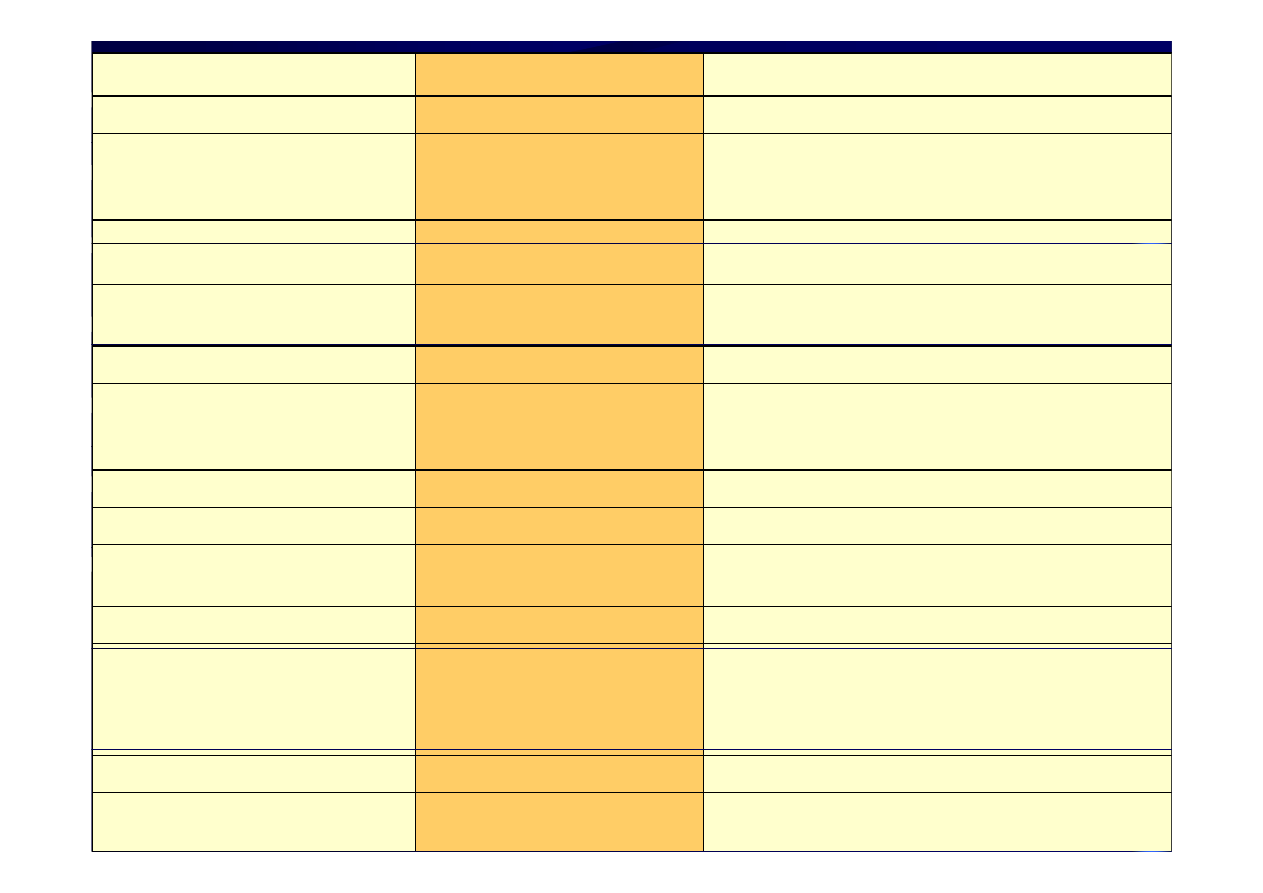
Colitis Ulcerosa
Zajęty odc. lub cecha
Choroba Lesniowskiego-Crohna
Zawsze
Odbytnica
Zajęta w 75%
Tak. Choroba zaczyna się w
odbytnicy i szerzy się
proksymalnie
Okrężnica
Tak
Rzadko, jeśli już to przez ciągłość
Jelito kręte
Tak - CHARAKTERYSTYCZNE.
Rzadko, jeśli już to przez ciągłość
(zmiany wsteczne)
Jelito kręte
Tak CHARAKTERYSTYCZNE.
Zmiany ciągłe i na całym
obwodzie
Typ zmian bł. Śluzowej
Segmentarne, asymetryczne, wysztancowanie,
wybrukowanie
Nigdy
Przetoki
Częste
Rzadko
Ropnie i przetoki
okołoodbytnicze lub
db
i
h
Często – 20-40% CHARAKTERYSTYCZNE
odbytniczo-pochwowe
Często
Krwawienie z dopp
Rzadziej
Rzadko
Ból brzucha
Częściej
Tak –
CHARAKTERYSTYCZNE
Nagłe wypróżnienia
Rzadko
Rzadko
Opór w jamie brzusznje
Często
Zmiany nieswoiste błony
śluzowej i podśluzowej
Histopatologia
Ziarniniaki nieserowaciejące 50% (podobne
zmiany w gruźlicy ale nie ma martwicy serowatej
i prątków; również należy różnicować z
sarkoidozą – test Kwaima)
Skuteczne
Leczenie zachowawcze
Mało skuteczne
Wysokie
Ryzyko przemiany
nowotworowej
Niższe

Popromienne zapalenie odbytnicy
radiation proctitis
• przyczyny:
– stosowanie radioterapii jako metody przedoperacyjnego
(neoadjuwantowego) lub uzupełniającego (adjuwantowego)
leczenia nowotworów miednicy mniejszej.
j
ś i j
i
i
db
i
j
– najczęściej zmiany popromienne w odbytnicy powstają w
przebiegu stosowanej radioterapii raka prostaty lub szyjki
macicy
macicy.
– uszkodzenia popromienne mają tendencję do kumulacji i
nasilania się wraz ze wzrostem czasu trwania terapii,
nasilania się wraz ze wzrostem czasu trwania terapii,
niejednokrotnie ujawniają się w odległym czasie po
zakończeniu leczenia

Popromienne zapalenie odbytnicy
radiation proctitis
Wczesne objawy choroby popromiennej jelit:
Wczesne objawy choroby popromiennej jelit:
•występują praktycznie u wszystkich chorych
•u ok 20 % z nich obserwujemy późne objawy
u ok. 20 % z nich obserwujemy późne objawy
popromiennego zapalenia jelit.
•ryzyko zmian zapalnych wzrasta wraz z:
y y
p
y
– stosowaniem wyższych dawek promieniowania,
– zależy od dawki całkowitej wielkości dawki w jednostce czasu.
j i k
ki
i i
ikł ń
b
i
•największym ryzykiem wystąpienia powikłań są obarczeni
chorzy naświetlani dawką ponad 50 Gy. Poszczególne tkanki
różnią się odpowiedzią na bezpośrednie uszkadzające
różnią się odpowiedzią na bezpośrednie uszkadzające
działanie promieniowania.
•do najczęstszych powikłań należą zapalenie odbytnicy,
d
i bł
śl
j
i ś i ł j li
owrzodzenia błony śluzowej, zwężenia światła jelita oraz
przetoki odbytniczo-maciczne i odbytniczo-pęcherzowe.

Popromienne zapalenie odbytnicy
radiation proctitis
Objawy:
Objawy:
•nudności, wymioty, kolkowe bóle brzucha - występują u
d 75 % h
h
dd
h di t
ii
ponad 75 % chorych poddanych radioterapii.
•biegunki - często z domieszką krwi i śluzu
•bolesne parcie na stolec
•mogą wystąpić objawy pełnej niedrożności przewodu
pokarmowego, spowodowane powstawaniem
zrostów lub przewężających światło jelita zmian
bli
t h
bliznowatych
•przetoki odbytniczo-maciczne
•Przetoki odbytniczo-pęcherzowe

Popromienne zapalenie odbytnicy
radiation proctitis
Leczenie choroby popromiennej odbytnicy
Leczenie choroby popromiennej odbytnicy
ogranicza się do leczenia jej powikłań:
– leki przeciwbiegunkowe,
leki przeciwbiegunkowe,
– zwalniające perystaltykę p.
pokarmowego,
po
owego,
– Preparaty zmiękczające stolec
•metronidazolu 3 x 500 mg p o
•metronidazolu 3 x 500 mg p.o.
•mesalazyny w dawce 3 x 1g p.o.
• le ki doodb tnic e e ster dami
•wlewki doodbytnicze ze sterydami
•hiperbaryczny tlen
•TPN

Popromienne zapalenie odbytnicy
radiation proctitis
•wskazania do leczenia chirurgicznego
przetoki odbytniczo pęcherzowe maciczne
– przetoki odbytniczo-pęcherzowe, -maciczne.
– niedrożność
•metody leczenia chirurgicznego
– pierwotne zamknięcie przetoki
– resekcję odcinkową jelita
– zespolenie omijające
p
j ją
– wytworzenie odbytu brzusznego (stomia)

Choroba uchyłkowa jelita
Choroba uchyłkowa jelita
Choroba uchyłkowa jelita
Choroba uchyłkowa jelita
grubego historia
grubego historia
grubego historia
grubego historia
1700
Littre
pierwszy opis uchyłków (outpouching of colon)
1845-69 Gross/Rokitanskypierwszy opis schorzenia
1849
Cruveilhier
diverticulitis + fistula
1899
Graser
peridiverticulitis
1899
Graser
peridiverticulitis
1904
Beer
patogeneza diverticulitis
1907 Mayo
wskazania
do
leczenia
operacyjnego
1908
Telling
Opis 80 przypadkó DD
1908
Telling
Opis 80 przypadkó DD
1917
Telling/Gunner Klasyczny opis peridiverticulitis
1969
Parks
Naturalny przebieg schorzenia (580 chorych) i
wskazania
do leczenia operacyjnego
wskazania
do leczenia operacyjnego
1975
Painter/Burkitt
Znaczenie błonnika w patogenezie DD
1978
Hinchey
Podział kliniczny

• Jedna z najczęściej występujących chorób jelita grubego w
społeczeństwach o wysokim poziomie cywilizacji.
– około 1/3 populacji USA będzie miała chorobę uchyłkową do 50 roku
około 1/3 populacji USA będzie miała chorobę uchyłkową do 50 roku
życia
– U 2/3 tej populacji choroba uchyłkowa wystąpi po 80 roku życia
– U około 10-25% chorych z uchyłkowatością jelita grubego wystąpi
U około 10 25% chorych z uchyłkowatością jelita grubego wystąpi
zapalenie uchyłków - diverticulitis.
20-30/100 chorych z uchyłkowatością
20 30/100 chorych z uchyłkowatością
jelita grubego
10-25/100 chorych z uchyłkowatością
Dolegliwości bólowe
10 25/100 chorych z uchyłkowatością
jelita grubego
1/100 chorych z uchyłkowatością jelita
Zapalenie uchyłków
L
i
j
1/100 chorych z uchyłkowatością jelita
grubego
Leczenie operacyjne

Podstawowe pojęcia 1
•
Uchyłkowatość
– obecność uchyłków w jelicie grubym
h
b
h łk
•
choroba uchyłkowa
– gama objawów związanych z uchyłkowatością, od nieznacznego bólu w lewym dolnym
kwadrancie jamy brzusznej aż do powikłanego zapalenia uchyłków
•
Zapalenie uchyłków diverticulitis
•
Zapalenie uchyłków - diverticulitis
– infekcja i proces zapalny toczące się w obrębie uchyłka i w jego sąsiedztwie
(peridiverticulitis)
•
diverticular colitis
diverticular colitis
– nowa jednostka nozologiczna wprowadzona ostatnio, oznaczająca obecność przewlekłego
procesu zapalnego jelita grubego u chorych z uchyłkowatością
•
stan przeduchyłkowy “prediverticular state”
– Wzrost ciśnienia podstawowego w świetle jelita
– Niewielkie pseudouchyłki, czyli uwypuklenia błony śluzowej wielkości główki od szpilki.
– zmiany w naczyniach krwionośnych
– zmniejszona ilość mięśniówki gładkiej w ścianie jelita
– zwiększona ilość tkanki sprężystej (kolagenu), tzw. elastoza ściany
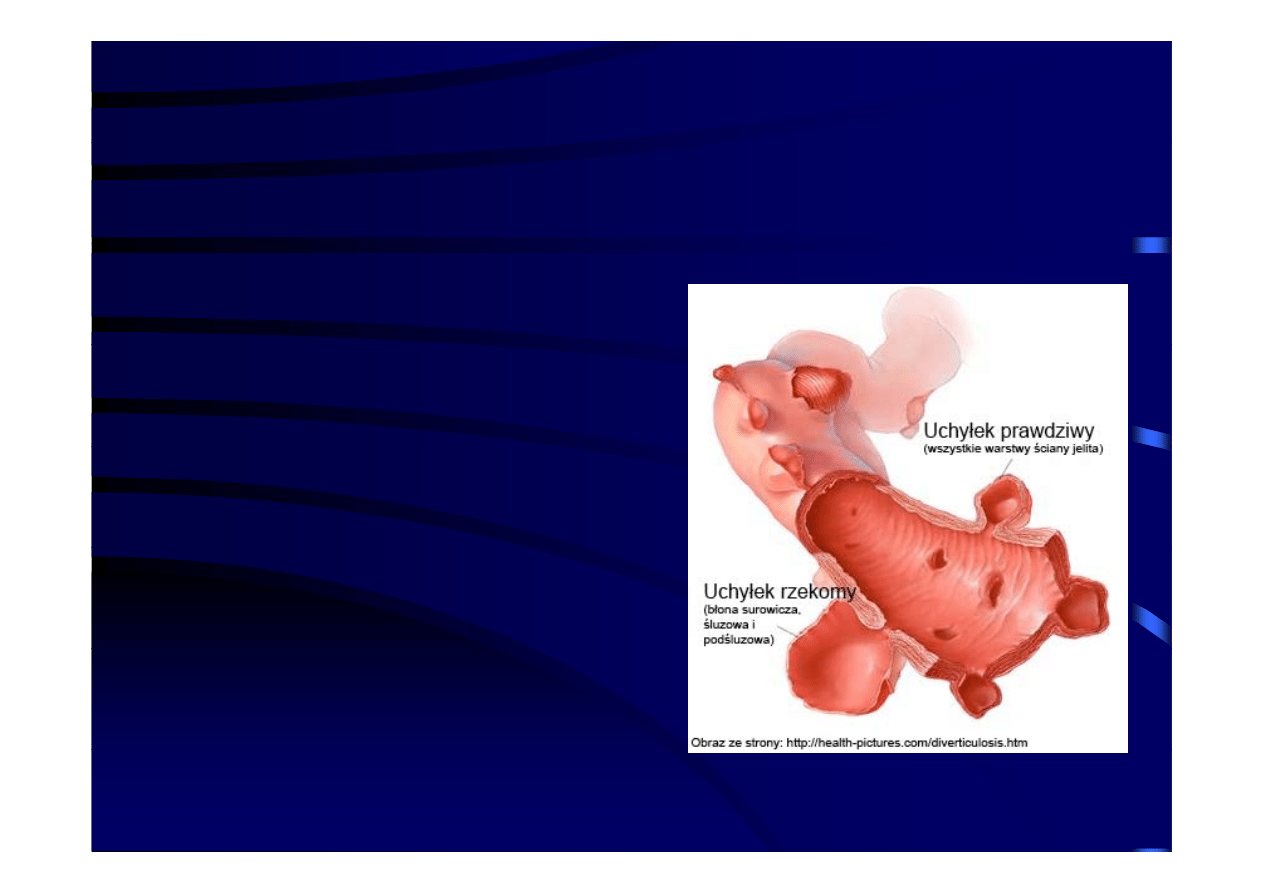
Podstawowe pojęcia 2
– Najczęstsza forma - uchyłki rzekome,
• uwypuklenie błony śluzowej i podśluzowej
yp
y
j p
j
poprzez mięśniówkę ściany jelita.
• Występowanie z reguły ograniczone jest do
esicy i okrężnicy zstępującej
– Uchyłki prawdziwe
• uwypuklenie pełnej grubości ściany jelita
• występują rzadziej, z reguły w okolicy
kątnicy i po prawej stronie jelita grubego.
• Częściej obserwowane są one w populacjach
Azjatyckich i mają , w przeciwieństwie do
pseudouchyłków, charakter wrodzony.

Przyczyny uchyłkowatości
• Genetyczne
– rasowe - prawa okrężnica
rasowe prawa okrężnica
– zaburzenia tkanki łącznej - z. Marfana
– nierozpoznane aberracje genetyczne
• Zwyrodnieniowe
– budowa i skład tkanki łącznej
– zmiany związane z procesem starzenia się
• Dietetyczne
Z
l
• Zapalne
– wpływ procesów zapalnych na funkcje układu nerwowego i tkanki
mięśniowej ściany jelita - pozapalne dysfunkcje nerwowo - mięśniowe

• Wzrost zapadalności z wiekiem
• Nasilenie zmian właściwości ściany okrężnicy
– postępuje spadek napięcia ściany jelita
– zmniejsza się integralność mechaniczna ściany
– zwiększa się podatność (rozciągliwość) okrężnicy
60
75
90
60
80
100
powania
owej
ę
ę p
(
ąg
)
ę
y
0
0
10
8
18
33
38
0
20
40
60
Cz
ęsto
ść
wy
st
ęp
choroby
uchy
łk
• Przyczyny
– spadek całkowitej ilości tkanki łącznej
il ść k l
i
i i
Wiek (lata)
10
60
80
40
– ilość kolagenu niezmieniona
– wzrasta ilość wiązań krzyżowych kolagenu
– włókna kolagenu lewej okrężnicy mniejsze, liczniejsze, gęstsze
– wzrasta zawartość tkanki sprężystej (elastyny) w taśmach
– włókna sprężyste krótsze, grubsze, mniej sfałdowane
– cząsteczki elastyny (struktura ß helisy) odkładają się w formie
ą
y y (
y)
ją ę
zwiniętej (w taśmach)
→ skrócenie, stwardnienie taśm
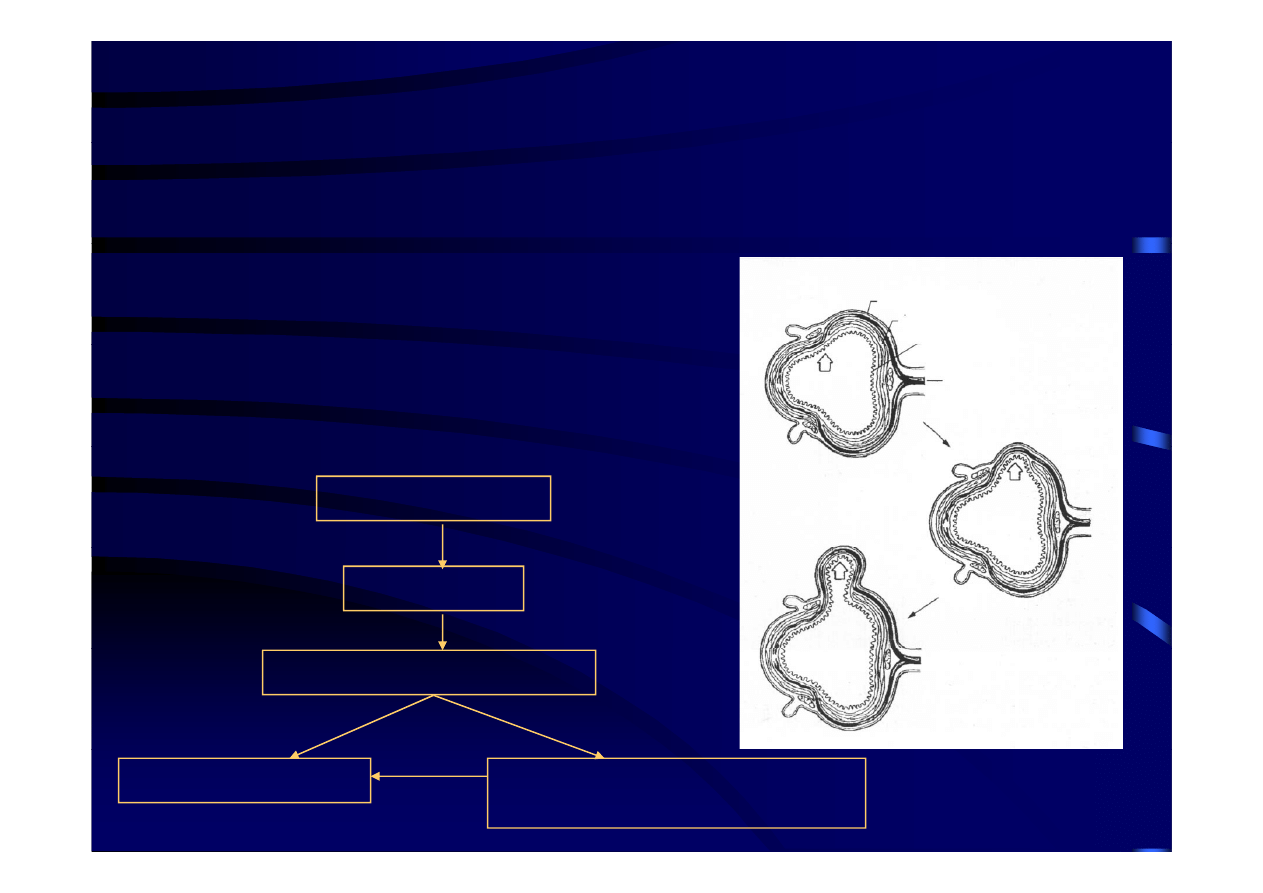
Patofizjologia choroby uchyłkowej 2
• czynniki mechaniczne
– zwiększenie ciśnienia w świetle
śluzówka
mięśniówka
surowicówka
– zwiększenie ciśnienia w świetle
jelita grubego
– osłabienie jego ściany.
tętnica
śluzówka
↓ podaży błonnika
↓ masa stolca
↑ czasu pasażu jelitowego
↑ ciśnienia w jelicie
↑ częstości występowania fal
wolnych o ciśnieniu do 90mmHg
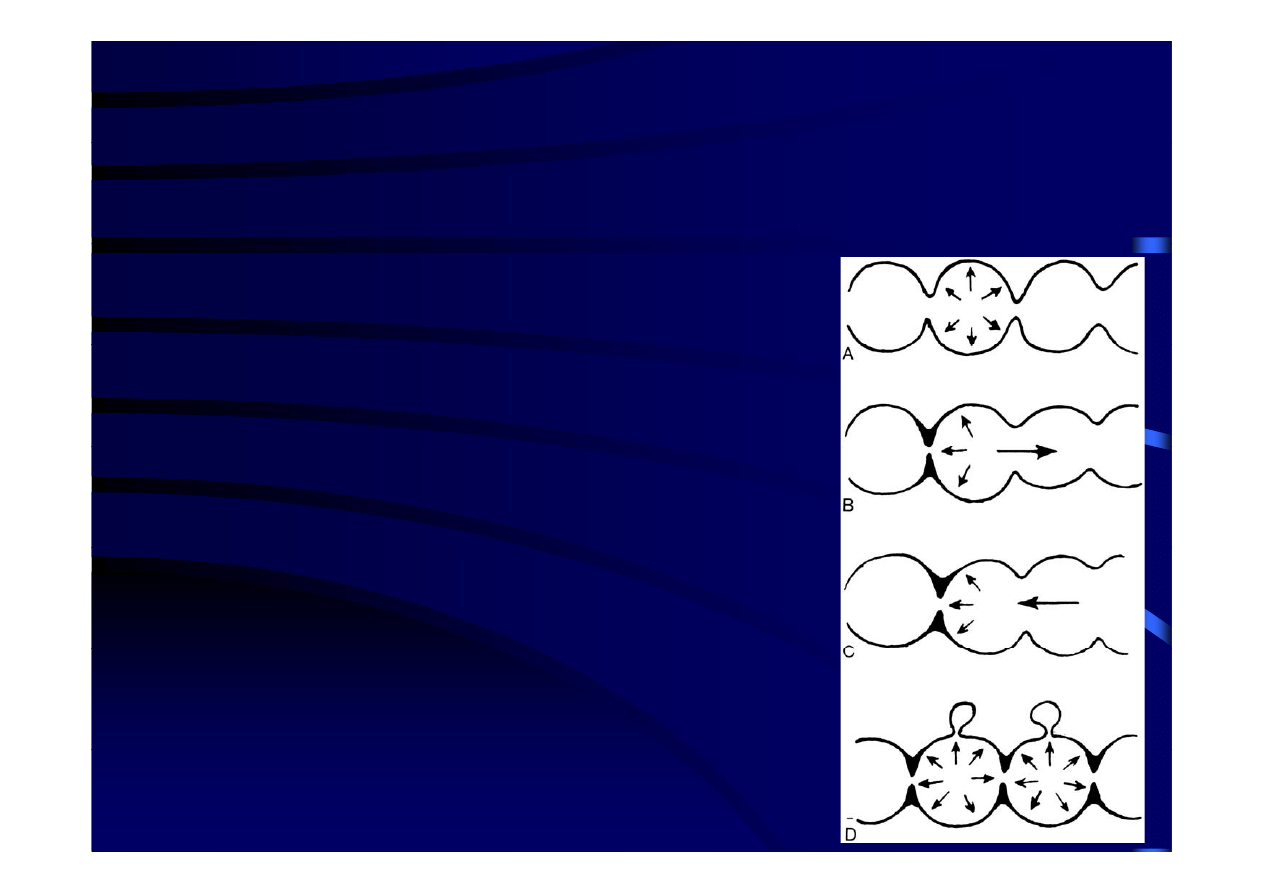
Patofizjologia choroby uchyłkowej 3
• Czynniki mechaniczne c.d.
W
k h
idł
h b
- W warunkach prawidłowych obserwowane są
propulsywne fale perystaltyczne, zapewniające
prawidłowy pasaż treści kałowej.
- U chorych z uchyłkowatością obserwowane
jest natomiast segmentacja jelita na komory
zamknięte z obu stron. Kiedy odpływ treści
a
ę e
obu s o .
edy odp yw
eśc
jelitowej
jest
zablokowany
obserwujemy
podwyższenie ciśnienia wewnątrzjelitowego.

Patofizjologia choroby uchyłkowej 4
• Uwarunkowania konstytucjonalne i
b h
i
l
behawioralne:
– budowa ciała
– aktywność fizyczna
aktywność fizyczna
– używki (nikotyna, kofein
a)
– całkowita dzienna podaż kalorii.
t ł ść j t
iki
k
t i i
bj
ó
– otyłość jest czynnikiem ryzyka wystąpienia objawów
choroby uchyłkowej
• ma wpływ na motorykę przewodu pokarmowego, prowadząc do
zwolnienia pasażu w jelicie grubym,
• oddziaływanie poprzez czynniki hormonalne, naczyniowe lub
mechaniczne.

Patofizjologia choroby uchyłkowej 5
• Zmiany morfologiczne
Z i
f l i
d t
łó
i
• Zmiany morfologiczne dotyczą głównie
– budowy
– rozkładu
– funkcji mięśniówki gładkiej okrężnicy
• polegają przede wszystkim na
zwiększeniu ilości wiązań krzyżowych kolagenu i zawartości elastyny w
– zwiększeniu ilości wiązań krzyżowych kolagenu i zawartości elastyny w
mięśniówce gładkiej
↓ elastyczności
↓ podatności ściany jelita
przerost mięśniówki
gładkiej

Patofizjologia choroby uchyłkowej 6
• Komórki
śródmiąższowe Cajala
śródmiąższowe Cajala
(ICC)
-
Komórki te działają jako komórki
o ó
te d a ają ja o
o ó
rozrusznikowe,
są
źródłem
fal
wolnych,
oraz
pełnią
funkcję
przekaźników pomiędzy komórkami
j lit
kł d
jelitowego
układu
nerwowego
(Enteric Nervous System - ENS).

Choroba uchyłkowa
Choroba uchyłkowa -
postać asymptomatyczna (80%)
postać asymptomatyczna (80%)
• Zalecenia dietetyczne
• Leczenie zachowawcze
• Diagnostyka
k
i i
– krwawienie
– zwężenie
– peridiverticulitis
p
– przetoki
• Operacje elektywne
i k <45 k ż i
– wiek <45 roku życia
– zaburzenia immunologiczne
– przebyte 2 powikłania
p
y
p
– podejrzenie powikłań
– brak możliwości doraźnej pomocy chirurgicznej

Choroba uchyłkowa
Choroba uchyłkowa -
postać symptomatyczna (20%)
postać symptomatyczna (20%)
Postać niepowikłana
p
• Diagnostyka
– endoskopia
– RTG (wlew kontrastowy, kolonoskopia wirtualna)
– USG
USG
– urografia
– badanie ginekologiczne
– stany zapalne
• Leczenie zachowawcze
• Leczenie zachowawcze
• Operacje elektywne
– 2 powikłania
– zwężenie/guz
d l li
ś i ból
+ t
l
– dolegliwości bólowe + stan zapalny
– przebyte masywne krwawienie z DOPP
– Podejrzenie powikłań w badaniach diagnostycznych
– wiek <45 rż
b
i i
l i
– zaburzenia immunologiczne
– brak możliwości doraźnej pomocy chirurgicznej

Choroba uchyłkowa
Choroba uchyłkowa -
powikłania
powikłania
Postać powikłana
p
• Leczenie operacyjne
– perforacja
– ropień
k
– przetoka
– zwężenie
– naciek/guz
– krwawienie ?
krwawienie ?
• Drenaż (pod kontrolą USG lub CT)
– ropień
• Zabiegi endoskopowe
Zabiegi endoskopowe
– krwawienie
– zwężenie
• Radiologia interwencyjna
– krwawienie

Choroby uchyłkowa - objawy 1
• Ból zlokalizowany w podbrzuszu po lewej stronie (u 93-100%
chorych), może być wywołany w niedługim czasie po spożyciu
pokarmu (odruch żołądkowo - okrężniczy)!
• Podwyższenie temperatury ciała (u 57-100% chorych)
• leukocytoza (u 69-83% chorych)
leukocytoza (u 69 83% chorych).
• Do innych, mniej typowych objawów można zaliczyć:
– nudności i wymioty
– zaparcia
– biegunk
ę
– dyzurię lub częstomocz.
y
ę
ę
• W większości przypadków proces zapalny jest ograniczony do ściany
jelita grubego, jego krezki, narządów sąsiednich oraz otrzewnej (tzw.
peridiverticulitis)
peridiverticulitis)

Choroba uchyłkowa - objawy 2
• U chorych z perforacją uchyłka może być obecny ropień miednicy
mniejszej
lub
okołookrężniczy
z
towarzyszącym
znacznym
mniejszej
lub
okołookrężniczy
z
towarzyszącym
znacznym
podwyższeniem temperatury ciała.
• U chorych z perforacją uchyłka i rozlanym zapaleniem otrzewnej
t
j
ł
ól i
ból j
b
j
t
występuje z reguły uogólniony ból jamy brzusznej z towarzyszącą
niedrożnością porażenną jelit.
• Rozlane zapalenie otrzewnej może prowadzić do wystąpienia wstrząsu
septycznego z zapaścią i ostrą niewydolnością krążenia.
• Znacznego stopnia zwężenie jelita grubego, które objawia się jako
kolkowy ból brzucha wzdęcia i zaparcia
kolkowy ból brzucha, wzdęcia i zaparcia.

Choroba uchyłkowa - objawy 3
• Zapalenie jelita grubego i ropień okołookrężniczy powoduje znaczną
zlokalizowaną tkliwość przy palpacji z niekiedy wyczuwalnym guzem.
zlokalizowaną tkliwość przy palpacji z niekiedy wyczuwalnym guzem.
• W przypadku rozlanego zapalenia otrzewnej, w badaniu fizykalnym
występuje: uogólniona tkliwość jamy brzusznej z obroną mięśniową i
ś i
i
l b
łk
it
b ki
t lt ki
ściszeniem lub całkowitym brakiem perystaltyki.
• Znacznego stopnia rozdęcie jelita grubego budzi podejrzenie jego
niedrożności.
• Obecność pneumaturii lub fecalurii jest objawem przetoki pomiędzy
jelitem grubym i pęcherzem moczowym.

Powikłania uchyłkowatości 1
• Krwawienie z dolnego odcinka przewodu pokarmowego
k ł 18% h
h
ł
i
i k
i i
i
d
– u około 18% chorych z nagłymi, masywnymi krwawieniami z przewodu
pokarmowego
– stanowi około 5% wszystkich nagłych przypadków chirurgicznych.
– Około 10-25% z nich wymaga leczenia operacyjnego.
– Krwawienie w przypadku uchyłkowatości ma charakter tętniczy i zatrzymuje
i
i t i
80%
dkó
k ł 25% h
h
się samoistnie w 80% przypadków - u około 25% chorych nawraca.
– Śródoperacyjna diagnostyka miejsca krwawienia jest daleka od doskonałości,
dlatego też niektórzy chirurdzy skłaniają się w kierunku wykonywania prawie
całkowitego usunięcia okrężnicy w tych przypadkach, w których ustalenie
krwawienia w trakcie operacji jest niemożliwe.

Powikłania uchyłkowatości 2
• Krwawienie z dolnego odcinka przewodu pokarmowego c.d.
Z d i
ik
i
j
h
t bili
i
t
h
– Zgodnie z wynikami najnowszych prac, po ustabilizowaniu stanu chorego
powinno się wykonać diagnostykę w celu ustalenia źródła krwawienia -
badanie kolonoskopowe
– Badanie to powinno jednocześnie być poprzedzone endoskopią górnego
odcinka przewodu pokarmowego, gdyż u około 10% chorych krwawiących
z dolnego odcinka przewodu pokarmowego źródłem może być także odcinek
do ego odc
a p ewodu po a
owego ód e
o e być a e odc e
przewodu pokarmowego proksymalny w stosunku do więzadła Treitza.
– Wykonanie pełnej kolonoskopii ma nie tylko wartość diagnostyczną, ale
możli ia także
konanie hemosta
umożliwia także wykonanie hemostazy
– W ostatnich latach sugeruje się wykonywanie w pierwszym rzędzie badania
angiograficznego

Klasyfikacja zapalenia uchyłków jelita grubego według Hinchey’a
St i ń I
Z
l i
h łkó
t
i
i
•
Stopień I
Zapalenie uchyłków z wytworzeniem ropnia
okołookrężniczego
•
Stopień II
Zapalenie uchyłków z wytworzeniem ropnia
odległego (w miednicy lub przestrzeni
g g (
y
p
zaotrzewnowej)
•
Stopień III
Zapalenie uchyłków z rozlanym ropnym zapaleniem
otrzewnej
•
Stopień IV
Zapalenie uchyłków z rozlanym kałowym
•
Stopień IV
Zapalenie uchyłków z rozlanym kałowym
zapaleniem otrzewnej

Rozpoznanie 1
• Badanie podmiotowe i przedmiotowe
S i d
i
d
ż
i l k
CRP
• Stwierdzenie podwyższenia leukocytozy oraz CRP
• Jeżeli obraz kliniczny jest jednoznaczny, nie ma potrzeby
wykonywania dodatkowych badań
wykonywania dodatkowych badań.
• W przypadku wątpliwości można wykonać dalszą
diagnostykę
diagnostykę.
– Przeglądowe zdjęcie RTG jamy brzusznej
• może wykazać niedrożność jelit i czasem, w przypadku rozlanego
zapalenia otrzewnej, obecność powietrza w jamie otrzewnej -
pneumoperitoneum. Dużego stopnia poszerzenie proksymalnego
odcinka jelita grubego wskazuje na niedrożność esicy.
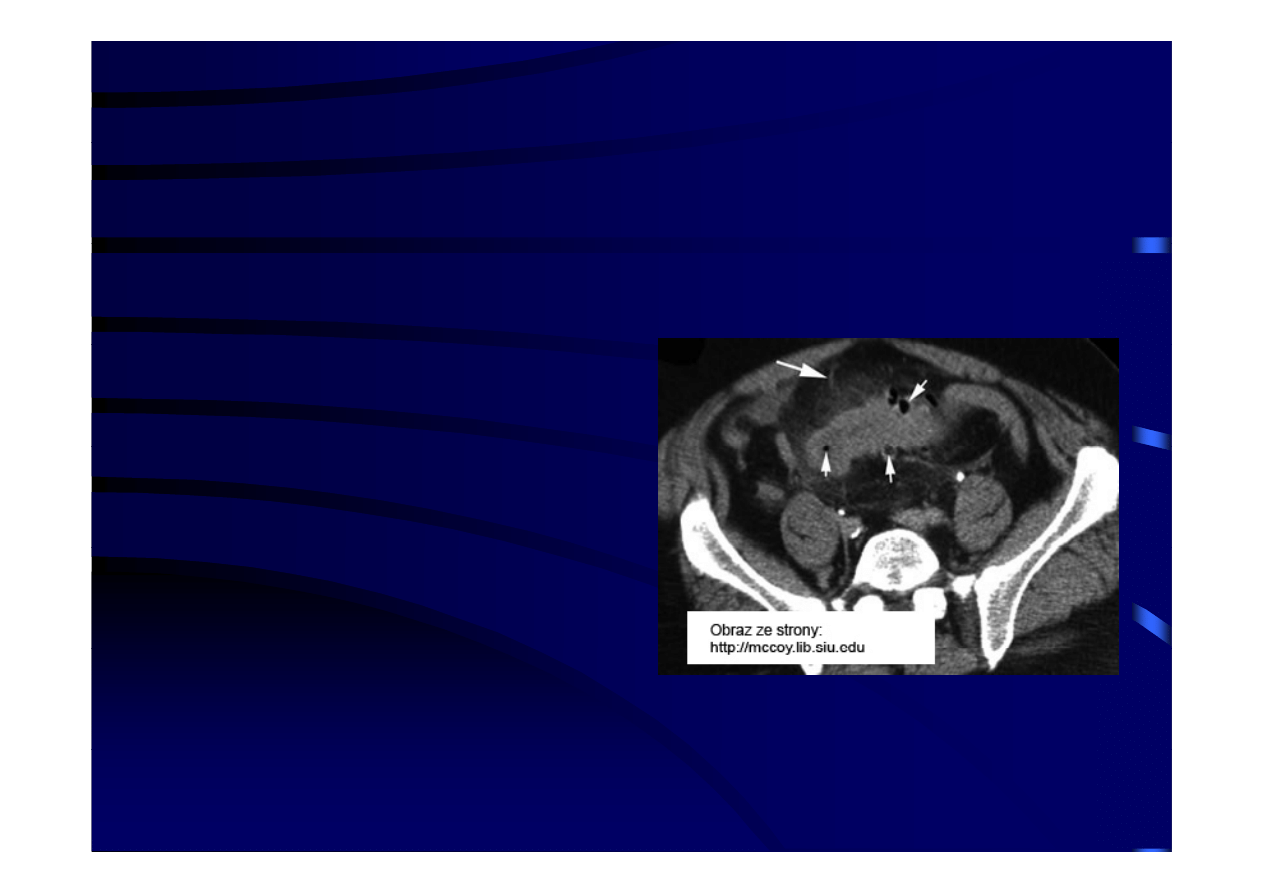
Rozpoznanie 2
• Tomografia
komputerowa
Tomografia
komputerowa
jamy brzusznej (CT)
– Badanie
to
powinno
być
wykonane
u
pacjentów
z
wykonane
u
pacjentów
z
podejrzeniem
ropnia
okołookrężniczego,
perforacji
uchyłka,
niereagujących
na
l
i
h
leczenie zachowawcze
– Metoda
ta
ma
niewielkie
zastosowanie w różnicowaniu
zapalenia uchyłków i raka jelita
zapalenia uchyłków i raka jelita
grubego i musi być uzupełniona
wlewem
kontrastowym
lub
najlepiej
badaniem
j p j
endoskopowym.

Rozpoznanie 3
• Badania endoskopowe (kolonoskopia i cystoskopia)
– Przeciwwskazane u chorych z ostrym zapaleniem uchyłków
– Przeciwwskazane u chorych z ostrym zapaleniem uchyłków
• może spowodować perforację jelita grubego z następowym rozlanym
zapaleniem otrzewnej.
Po ustąpieniu ostrego epizodu wskazane jest jego wykonanie po 6 8
– Po ustąpieniu ostrego epizodu wskazane jest jego wykonanie po 6-8
tygodniach od wyjścia ze szpitala, w celu potwierdzenia występowania
uchyłków jelita grubego oraz wykluczenia raka jelita grubego, który
zgodnie z danymi z literatury towarzyszy chorobie uchyłkowej jelita
zgodnie z danymi z literatury towarzyszy chorobie uchyłkowej jelita
grubego w 6,6% przypadków.
– W przypadku podejrzenia przetoki jelitowo – pęcherzowej,
potwierdzenie opiera się na:
potwierdzenie opiera się na:
• badaniu ogólnym moczu
• posiewie moczu
t k ii
• cystoskopii.
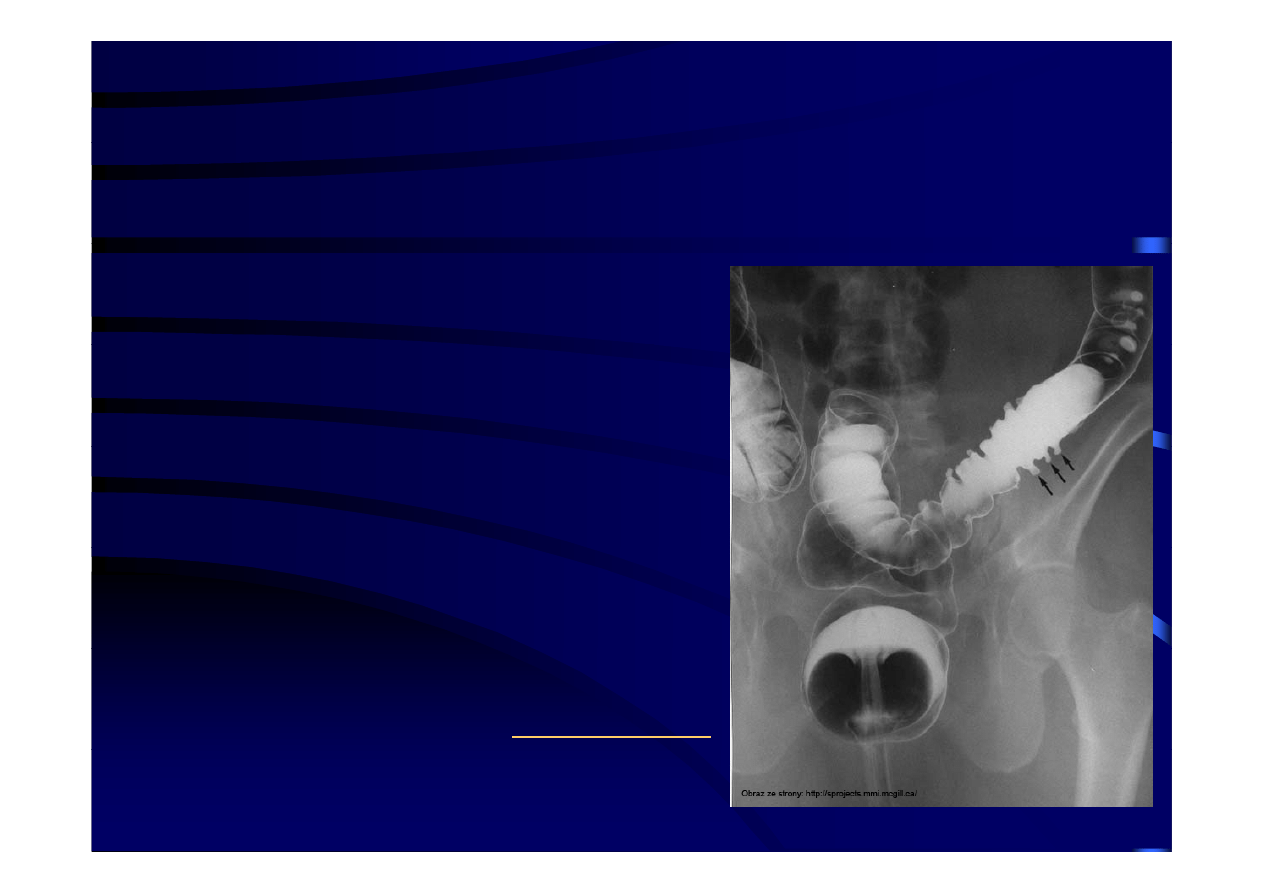
Rozpoznanie 4
• Wlew barytowy i badania kontrastowe
jelita grubego
U chorych z ostrym zapaleniem uchyłków i
– U chorych z ostrym zapaleniem uchyłków i
miejscowymi
objawami
podrażnienia
otrzewnej powinno się unikać wlewu
barytowego.
y
g
– Badanie to powinno być wykonane po
ustąpieniu procesu zapalnego.
– Jest ono pomocne w różnicowaniu choroby
p
y
uchyłkowej z rakiem jelita grubego.
– U chorych z ostrym zapaleniem uchyłków
można
zastosować
wlew
kontrastu
rozpuszczalnego w wodzie.
– Ponieważ w zapaleniu uchyłków reakcja
zapalna toczy się głównie poza ścianą jelita
niektórzy autorzy sądzą że badanie to może
niektórzy autorzy sądzą, że badanie to może
w
pełni
nie
odzwierciedlać
powagi
toczącego się procesu.

Rozpoznanie 5
• Ultrasonografia jamy brzusznej
C ł ść b d i 84 98%
– Czułość badania 84-98%
– Specyficzność 80-97%
– Wartość predykcyjna dodatnia tej metody to 76%
Wartość predykcyjna dodatnia tej metody to 76%
– Dokładność wykrywania ropni – 90 do 97%.
– Metoda przydatna w wykluczaniu patologicznych procesów
toczących się w miednicy lub dotyczących narządu rodnego u
kobiet.
– Potencjalną wadą jest fakt, że w dużej mierze zależy od
j
ą
ą j
,
j
y
doświadczenia badającego.

Leczenie zachowawcze
• Dietetyczne
– wysokobłonnikowa dieta (hemiceluloza, pektyny) >30g/dobę
y
(
, p
y y)
g
ę
– niskotłuszczowa, niskokaloryczna z ograniczeniem cukrów prostych
– podaż płynów >2l/dobę
• Farmakologiczne
• Farmakologiczne
– Antybiotyki
• fluorochinolony
• cefalosporyny II i III generacji
• cefalosporyny II i III generacji
• Metronidazol
• Lendacin
– Spazmolityki
Spazmolityki
• papaweryna, mebeweryna
• leki antycholinergiczne - buscolysina
• blokery kanału wapniowego - Nifedypina
y
p
g
yp

Leczenie zachowawcze
• Leki przeciwzapalne
– leki z grupy NSAID /?/
leki z grupy NSAID /?/
– kwas 5 aminosalicylowy
• Leki antynocyceptywne
– blokery receptorów opiatowych
– blokery zwrotnego wychwytu serotoniny
• Probiotyki
Probiotyki
– Lactobacillus plantarum
• Inne
– przeciwwzdęciowe (Espumisan, Esputicon)
– Laxantes (Laktuloza, nasiona babki lancetowatej)

Leczenie operacyjne
• Leczenie operacyjne
– ze wskazań nagłych
– ze wskazań nagłych
– zabieg elektywny.
• Wskazaniami do zabiegu elektywnego są:
– dwa lub więcej epizody ostrego zapalenia uchyłków, które były z
powodzeniem wyleczone zachowawczo (skuteczność leczenia
zachowawczego zmniejsza się przy każdym następnym nawrocie
g
j
ę p y
y
ęp y
choroby i po trzecim wynosi tylko 6%);
– pierwszy epizod ostrego zapalenia uchyłków u chorego poniżej 40
roku życia
y
– pierwszy epizod z towarzyszącą okrytą perforacją jelita grubego,
niedrożnością lub zwężeniem jelita grubego
objęcie przez proces zapalny układu moczowego
– objęcie przez proces zapalny układu moczowego
– podejrzenie raka jelita grubego.
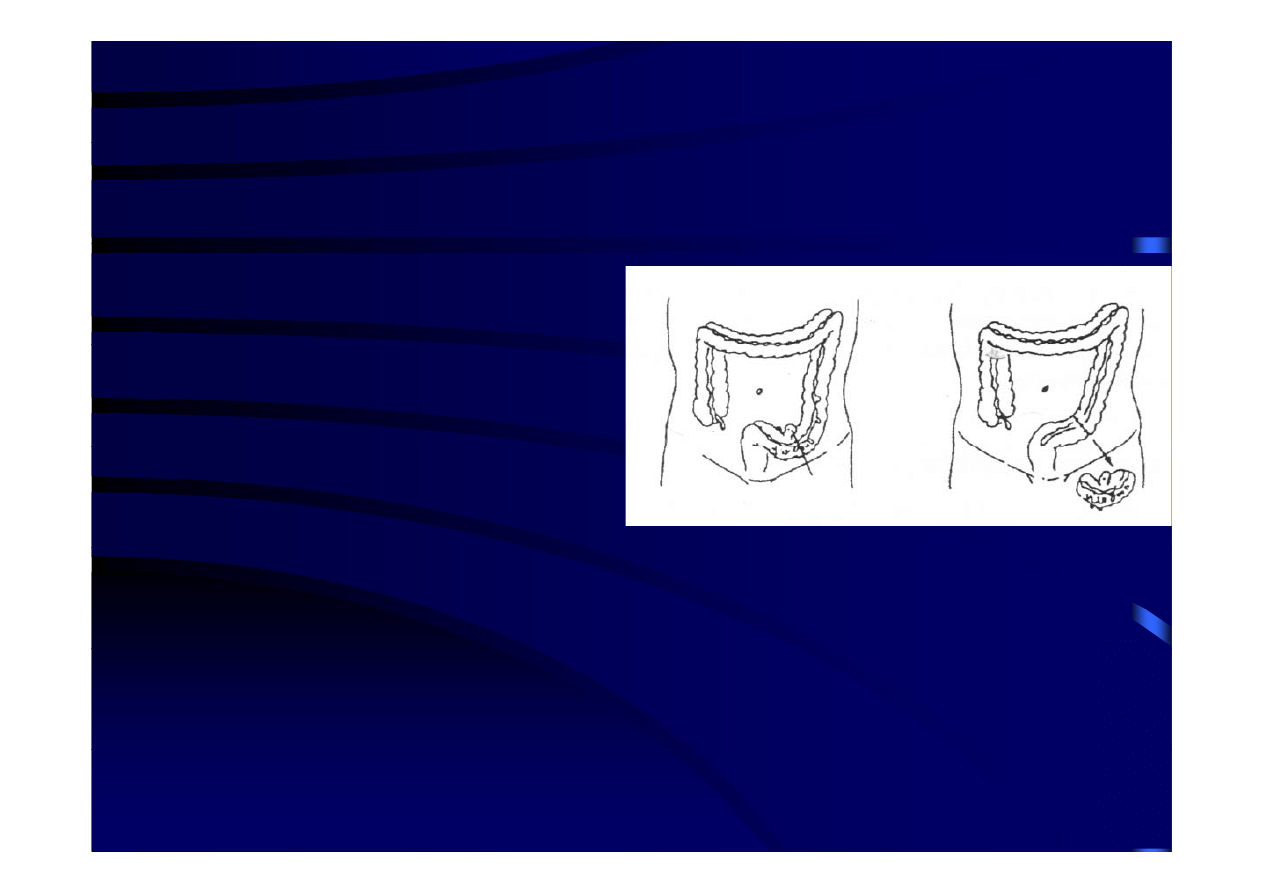
Leczenie operacyjne wskazania
Leczenie operacyjne - wskazania
elektywne
elektywne
• Ponieważ
znakomita
większość
chorych
ma
większość
chorych
ma
zajętą
procesem
chorobowym
wyłącznie
esicę rzadko wykonuje się
esicę, rzadko wykonuje się
resekcję innych odcinków
jelita grubego.
• U większości chorych zakwalifikowanych do zabiegu elektywnego
wykonuje się resekcję esicy oraz zmienionego odcinka okrężnicy z
pierwotnym odtworzeniem ciągłości przewodu pokarmowego
pierwotnym odtworzeniem ciągłości przewodu pokarmowego,
• Jest to obecnie leczenie z wyboru w tej grupie chorych.
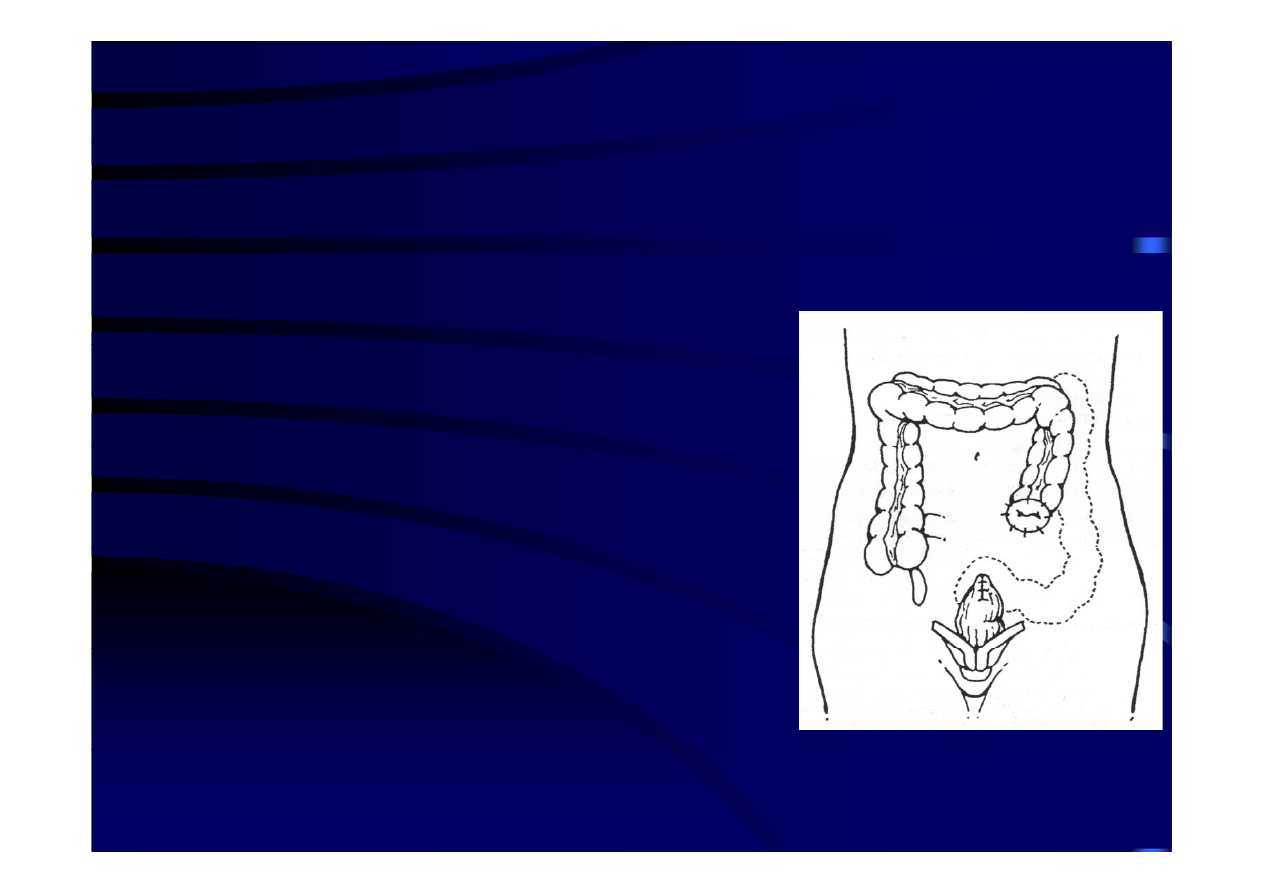
Leczenie operacyjne wskazania
Leczenie operacyjne - wskazania
nagłe
nagłe
Chorzy z objawami rozlanego zapalenia otrzewnej lub z obecnością
powietrza w jamie otrzewnowej
• Zwykle wykonywanym zabiegiem jest operacja
sposobem Hartmanna
– resekcja
fragmentu
jelita
z
otworem
perforacyjnym,
– wytworzenie
kolostomii
z
końcowego
fragmentu pozostałego jelita grubego
– zamknięcie kikuta odbytnicy

Leczenie operacyjne wskazania
Leczenie operacyjne - wskazania
nagłe
nagłe
• Zabieg
dwustopniowy
z
resekcją
zmienionego
h
b
d i k
i
chorobowo
odcinka
i
wytworzeniem w odcinku
bliższym
kolostomii
odbarczającej
• Inną metodą jest wycięcie zmienionego chorobowo jelita z pierwotnym
l i
i
k
i
d i
h
j
t ki db
j
j
zespoleniem i wykonanie ponad nim ochronnej przetoki odbarczającej,
umożliwiającej lepsze warunki gojenia się zespolenia
– Zabieg ten eliminuje trudności w identyfikowaniu kieszonki Hartmanna w
czasie drugiego etapu, polegającego na zamknięciu stomii i odtworzeniu
ciągłości przewodu pokarmowego.
• Chorzy z uchyłkowatością zstępnicy wymagają wykonania lewostronnej
y
y
ą
ęp
y
y
g ją
y
j
hemikolektomii.
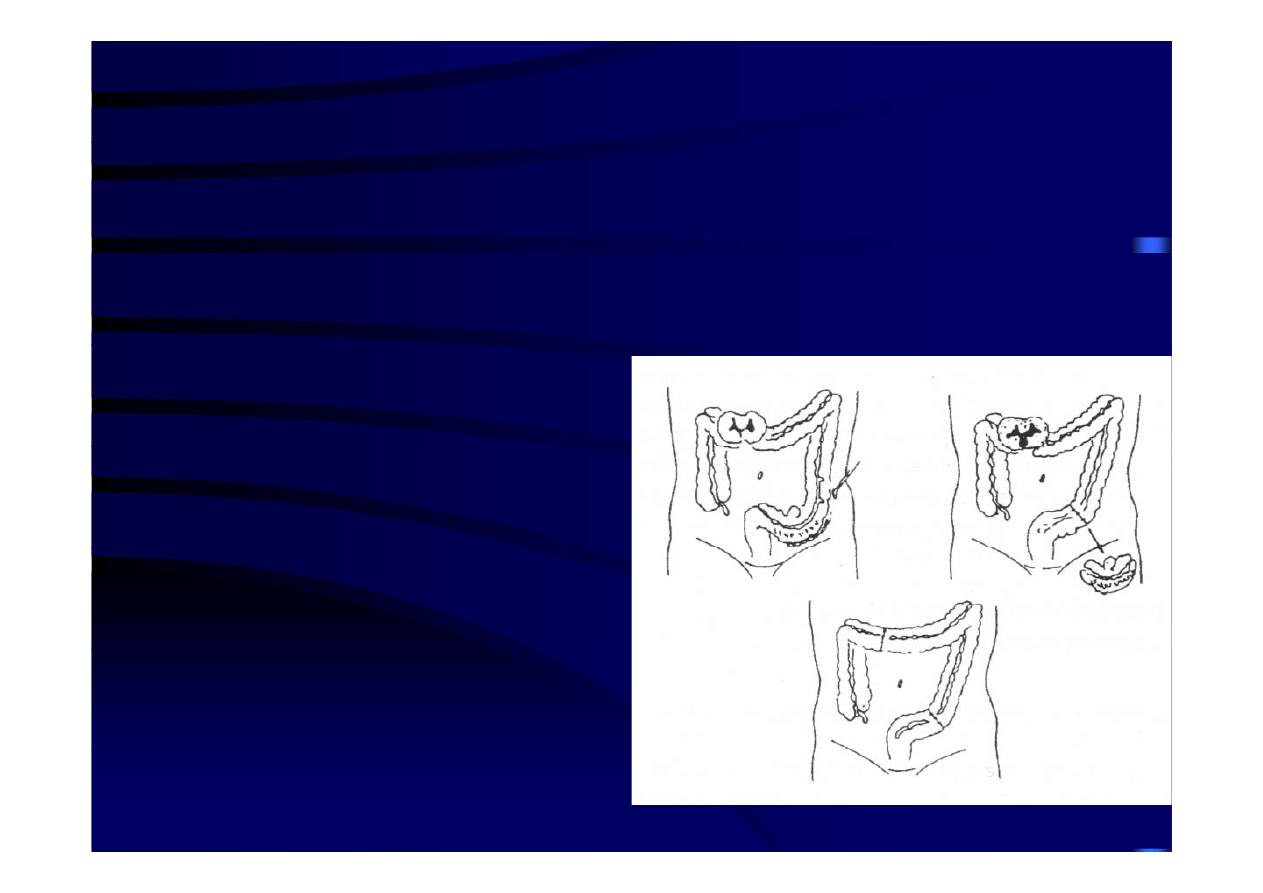
Leczenie operacyjne wskazania
Leczenie operacyjne - wskazania
nagłe
nagłe
Chorzy z objawami rozlanego zapalenia otrzewnej lub z obecnością
powietrza w jamie otrzewnowej
• Rzadko obecnie stosowany zabieg
trzyetapowy,
polegający
na
wytworzeniu
– proksymalnej kolostomii,
– w czasie drugiej operacji -
w czasie drugiej operacji
resekcji fragmentu jelita z
wytworzeniem kolostomii
– w czasie trzeciego zabiegu
w czasie trzeciego zabiegu
zamknięciu kolostomii i
odtworzeniu ciągłości przewodu
pokarmowego
pokarmowego
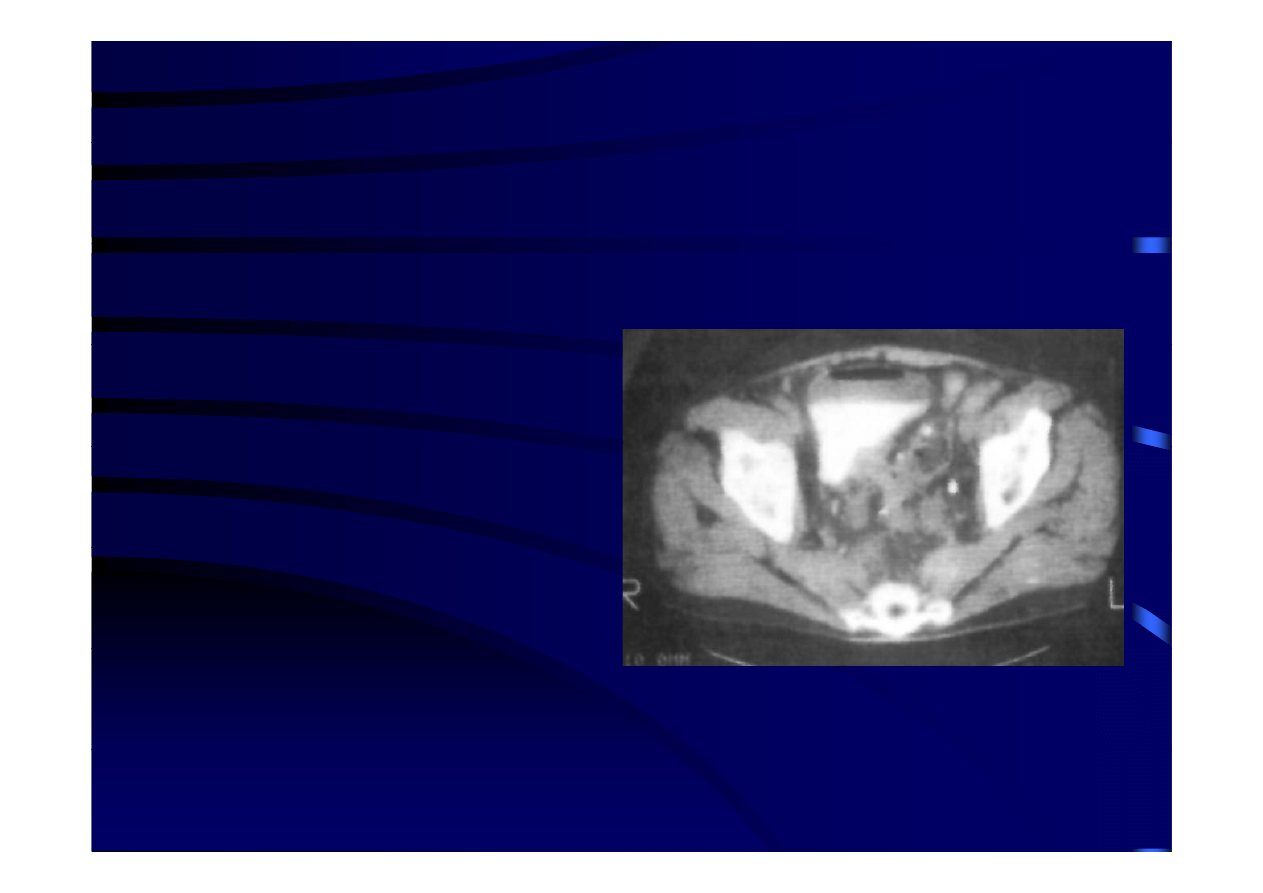
Leczenie operacyjne wskazania
Leczenie operacyjne - wskazania
elektywne
elektywne
• Chorzy z obecnością przetoki jelitowo – pęcherzowej lub pomiędzy
jelitem grubym i innym narządem
jelitem grubym i innym narządem
– zwykle nie wymagają zabiegu ze wskazań
nagłych.
– Powinni
być
początkowo
leczeni
Powinni
być
początkowo
leczeni
zachowawczo
– Po
wygaśnięciu
aktywnego
procesu
zapalnego elektywny zabieg usunięcia
przetoki
z
resekcją
zmienionego
fragmentu jelita grubego i jednoczasowym
odtworzeniem
ciągłości
przewodu
pokarmowego
pokarmowego.
– Jeżeli zapaleniu uchyłków towarzyszy zwężenie światła jelita to z reguły
możliwe jest również wykonanie elektywnej resekcji jelita grubego z
pierwotnym zespoleniem
pierwotnym zespoleniem.

Powikłania leczenia operacyjnego
•
Śmiertelność zabiegów resekcji jelita grubego z powodu choroby uchyłkowej
wynosi
•
0-2% w przypadku zabiegów elektywnych z pierwotnym odtworzeniem
0-2% w przypadku zabiegów elektywnych z pierwotnym odtworzeniem
ciągłości przewodu pokarmowego
•
2,6 do 36,8% w przypadku zabiegu Hartmanna
•
10-20% dla operacji ze wskazań nagłych
10 20% dla operacji ze wskazań nagłych
– jednoetapowe 20%
– dwuetapowe 10%
•
Śmiertelność w zabiegach ze wskazań nagłych spowodowana jest głównie
Śmiertelność w zabiegach ze wskazań nagłych spowodowana jest głównie
nieodpowiednią kontrolą powikłań septycznych.
•
Powikłania związane z operacją jelita grubego to
– krwawienie
– nieszczelność zespolenia
– jatrogenne uszkodzenie sąsiadujących narządów, zwłaszcza lewego moczowodu.
•
Powikłania te występują u mniej niż 5% pacjentów operowanych ze
y ęp ją
j
p j
p
y
wskazań elektywnych

Wyniki leczenia 1
• U około 20% chorych u których pierwszy atak zapalenia uchyłków
zdołano opanować leczeniem zachowawczym wystąpi nawrót
zdołano opanować leczeniem zachowawczym wystąpi nawrót
choroby, który będzie wymagał leczenia operacyjnego u 25% chorych.
• Czas hospitalizacji przy wykonywaniu zabiegów elektywnych wynosi
t
d 5 d 7 d i
typowo od 5 do 7 dni.
• Ponieważ chorzy ci z reguły nie wymagają rozległych resekcji jelita
grubego, jego pooperacyjna czynność jest z reguły prawidłowa.
• Po zakończonej sukcesem operacji z wytworzeniem zespolenia
pierwotnego nawrót choroby uchyłkowej wynosi poniżej 5%, może
jednak być większy jeżeli zakres resekcji nie obejmuje połączenia
jednak być większy, jeżeli zakres resekcji nie obejmuje połączenia
esiczo – odbytniczego.

Okoliczności specjalne 1
• Chorzy z osłabioną odpornością
– Zapalenie uchyłków u chorych z upośledzeniem odporności może
– Zapalenie uchyłków u chorych z upośledzeniem odporności może
manifestować się bardzo skąpymi objawami
– Powoduje to często opóźnienia w postawieniu właściwej diagnozy i
rozpoczęciu leczenia
rozpoczęciu leczenia.
– Do tej grupy chorych należy zaliczyć chorych
• po przeszczepach
• z niewydolnością nerek
• z cukrzycą
• z AIDS
– W grupie tej leczenie zachowawcze cechuje się znacznie mniejszą
skutecznością, a śmiertelność pooperacyjna jest bardzo wysoka. Chorzy ci
nie mogą być leczeni ambulatoryjnie.

Okoliczności specjalne 2
• Zapalenie uchyłków u ludzi młodych
Ch
b
h łk
dk
t
j
l d i
d 40 ki
ż i
• Choroba uchyłkowa rzadko występuje u ludzi przed 40 rokiem życia.
• Chorzy ci stanowią około 2 do 5% całkowitej liczby chorych
leczonych z powodu uchyłkowatości.
• Rozpoznanie zapalenia uchyłków często w ogólne nie jest brane u tych
pacjentów pod uwagę.
2/3
ł d h
h
h
l i
h łkó
bi
• 2/3 młodych chorych z zapaleniem uchyłków wymaga zabiegu
operacyjnego już w czasie pierwszego epizodu choroby.
• Zalecane jest wykonanie zabiegu elektywnego w tej grupie chorych
już po pierwszym epizodzie niepowikłanego zapalenia uchyłków
Wyszukiwarka
Podobne podstrony:
Leczenie wybranych schorzeń przewodu pokarmowego, medycyna zabrze SUM lekarski, FARMAKOLOGIA - PRZY
Badania diagnostyczne w schorzeniach przewodu pokarmowego
Schorzenia przewodu pokarmowego
Intensywne postępowanie w ostrych schorzeniach przewodu pokarmowego
LEKI W SCHORZENIACH PRZEWODU POKARMOWEGO
LEKI W SCHORZENIACH PRZEWODU POKARMOWEGO 2
Wpływ AUN na przewód pokarmowy
Patologia przewodu pokarmowego CM UMK 2009
Wpływ stresu na motorykę przewodu pokarmowego ready
Krwawienie z przewodu pokarmowego lub zagrażające powikłania oraz dyskomfort pacjenta w zakresie hig
Choroby przewodu pokarmowego
Budowa przewodu pokarmowego
10 Patofizjologia przewodu pokarmowego
więcej podobnych podstron