Akademia Techniczno-Humanistyczna
Wydział Nauk o Zdrowiu
Choroba niedokrwienna
serca
Ostry zespół wieńcowy
Dr n. med. Rafał Kluba

Choroba niedokrwienna serca

Definicja choroby
niedokrwiennej
serca
To szerokie pojęcie obejmujące
wszystkie stany niedokrwienia
mięśnia sercowego bez względu na
patomechanizm.
Najczęstszą przyczyną jest
miażdżyca tętnic wieńcowych
(>98% przypadków)

Choroba wieńcowa obejmuje stany niedokrwienia
mięśnia
sercowego
związane ze zmianami w tętnicach
wieńcowych
Wyróżnia się:
1
Stabilne zespoły wieńcowe
a) dławica piersiowa stabilna
b) dławica naczynioskurczowa (angina Prinzmetala)
c) sercowy zespół X
d) dławica związana z mostkami mięśniowymi

Choroba wieńcowa obejmuje stany niedokrwienia
mięśnia
sercowego
związane ze zmianami w tętnicach
wieńcowych
Wyróżnia się:
2
Ostre zespoły wieńcowe
a) bez uniesienia S T
b) z uniesieniem S T

Dławica piersiowa
stabilna
To zespół kliniczny charakteryzujący się
uczuciem bólu w klatce piersiowej z powodu
niedokrwienia mięśnia sercowego, wywołanego
zwykle wysiłkiem fizycznym lub stresem.
Pojawia się zazwyczaj po 40r życia u mężczyzn
i po 50 r życia u kobiet.
Typowy ból stenokardialny:
-
o charakterze ucisku, dławienia lub gniecenia
za mostkiem
, może promieniować do szyi,
żuchwy lub ramion
-
Wywołany przez
wysiłek fizyczny lub stres
-
ustępuje w spoczynku lub po
nitroglicerynie.

Rozpoznanie stabilnej dławicy piersiowej
• Wywiad:
charakterystyczny ból, uwzględnić
należy wiek i płeć badanej osoby, oraz
czynniki ryzyka.
• Badanie fizykalne
ma mniejsze znaczenie.
• Badania dodatkowe:
EKG spoczynkowe,
Elektrokardiograficzna próba wysiłkowa, EKG
metodą Holtera, Echokardiografia
spoczynkowa, Koronarografia,
Echokardiografia i scyntygrafia
obciążeniowa.

Leczenie stabilnej dławicy piersiowej
• Leczenie niefarmakologiczne:
dieta, styl życia,
aktywność fizyczna – rehabilitacja kardiologiczna.
• Leczenie farmakologiczne:
Leki przeciwpłytkowe (kwas acetylosalicylowy, pochodne
tienopirydyny-ticlopidyna,klopidogrel-blokowanie receptora
dla ADP)
Statyny
Inhibitory ACE
ß-blokery
Blokery kanału wapniowego
Azotany
• Leczenie inwazyjne:
PCI, CABG

Dławica naczynioskurczowa
Dławica
odmienna
(angina Prinzmetala)
Definicja:
to postać choroby wieńcowej, w której ból
dławicowy jest wywołany skurczem tętnicy wieńcowej.
Charakteryzuje się przejściowym uniesieniem odcinków
ST-T w EKG oraz tym, że epizody dławicy zwykle ustępują
i nie prowadzą do zawału serca.
Ból występuje często w nocy.
Rozpoznanie:
Wywiad (ból wieńcowy z uniesieniem ST)
EKG, EKG rejestrowane met. Holtera, Koronarografia.
Leczenie:
Modyfikacja czynników ryzyka ( zakaz palenia
tytoniu)
Stosowanie blokerów kanału wapniowego w dużych dawkach
Diltiazem 240-360mg,Verapamil 240-480mg.
ß- blokery selektywne
(nieselektywne są przeciwskazane, bo mogą wywołać skurcz tętnicy)
.

Sercowy zespół X
Definicja obejmuje 3 charakterystyczne cechy:
a) dławicę piersiową
b) obniżenie odcinków ST w elektrokardiograficznej próbie
wysiłkowej
c) prawidłowy obraz tętnic wieńcowych w koronarografii
Rozpoznanie:
obraz kliniczny (stabilnej dusznicy bolesnej)
elektrokardiograficzna próba wysiłkowa
koronarografia
Leczenie:
azotany
ß-blokery
blokery kanału wapniowego
Leki poprawiające metaolizm sercowy (np. trimetazydyna)
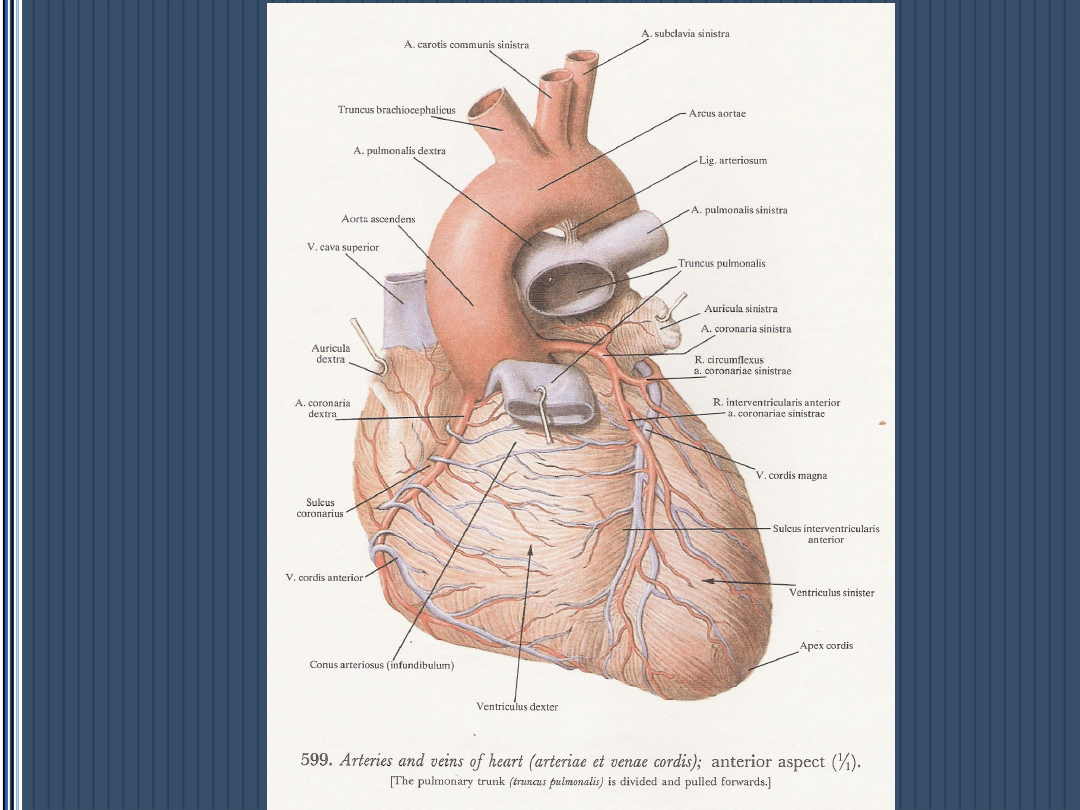
Ostry zespół wieńcowy
OZW

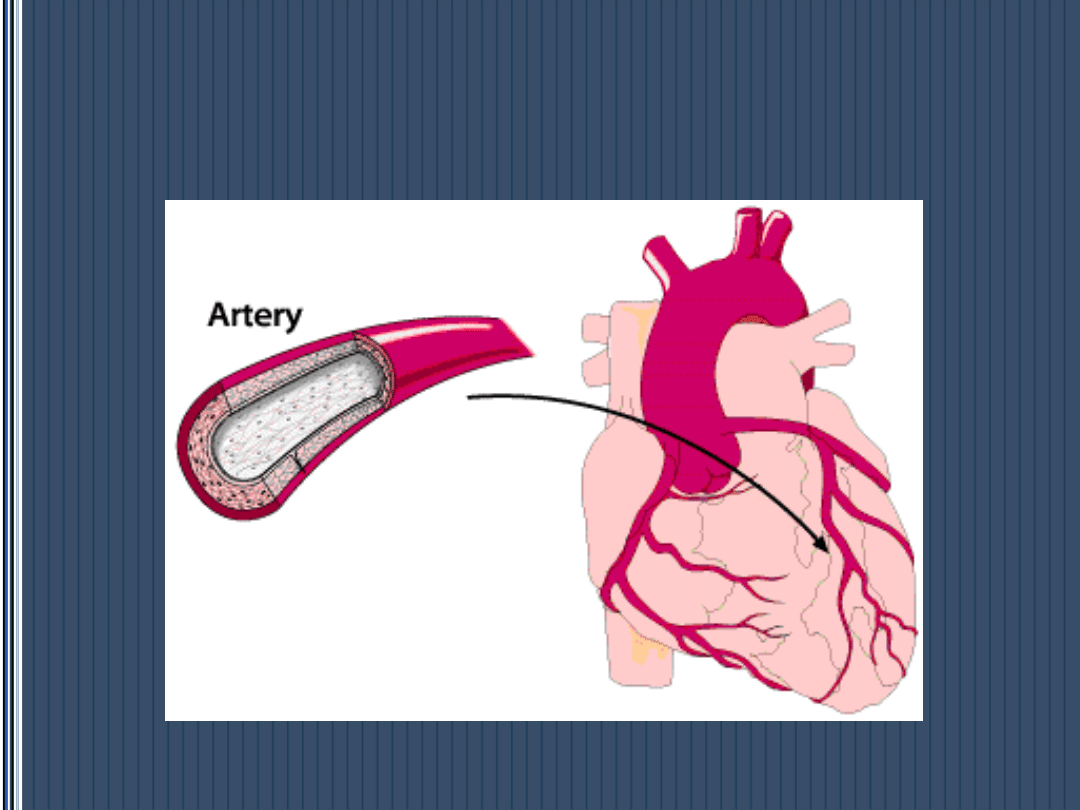
Droga do OZW
Śródbłonek tętnicy
Warstwa mięśniowa
Światło naczynia
Początek płytki
Wzrost płytki
Skrzep krwi
Całkowite zamknięcie
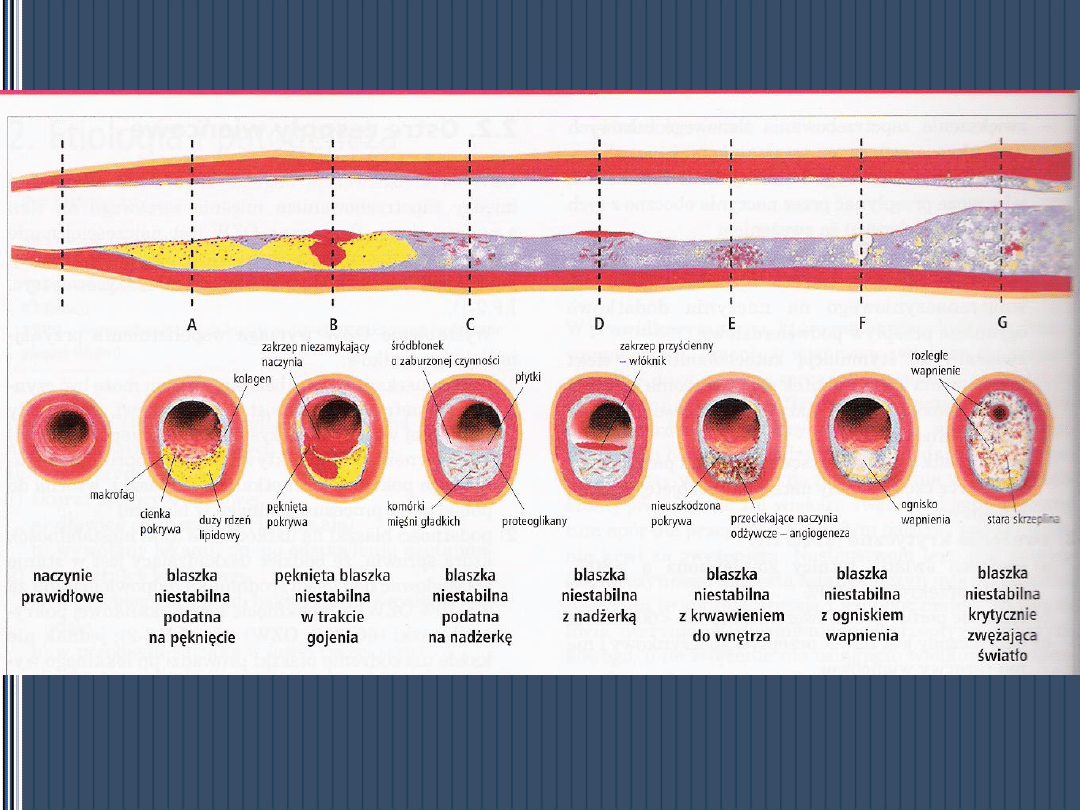
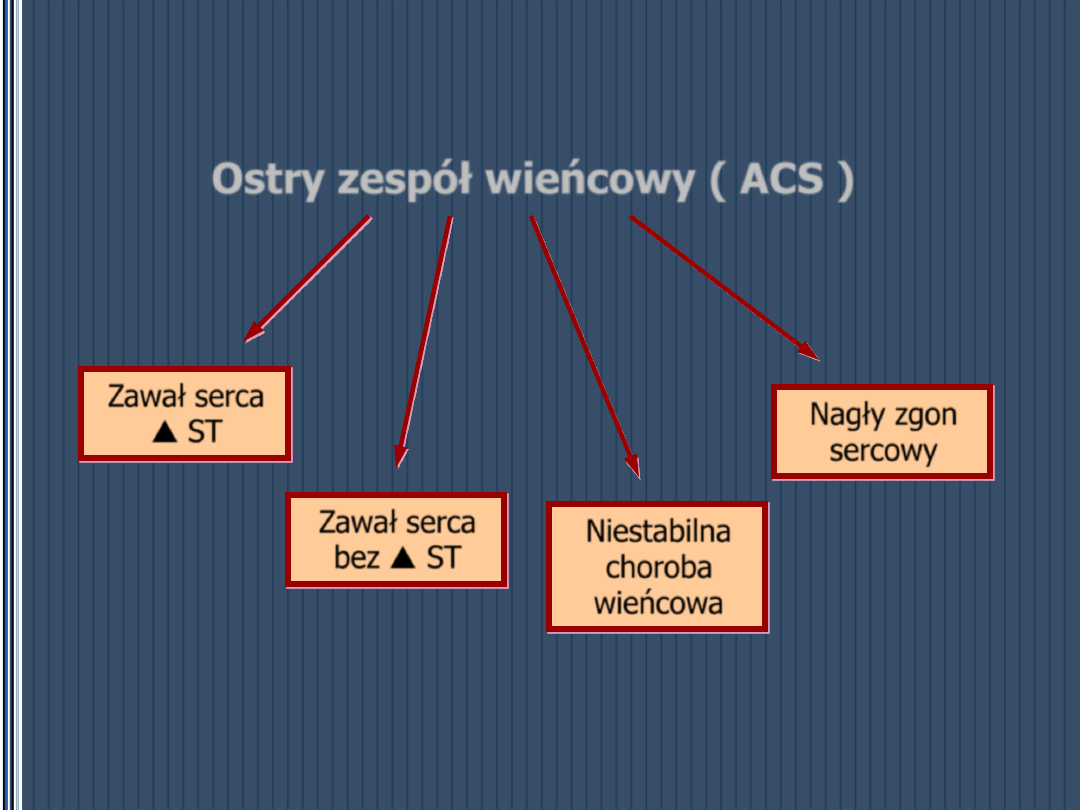
Ostry zespół wieńcowy ( ACS )
Zawał serca
p
ST
Zawał serca
bez p ST
Niestabilna
choroba
wieńcowa
Nagły zgon
sercowy

ZAWAŁ SERCA
/MI – myocardial infarction/ :
1.Z UNIESIENIEM ODCINKA ST
STEMI /ST elevation myocardial
infarction, STEMI/
2. BEZ UNIESIENIA ODCINKA ST
NSTEMI /non-ST EMI, NSTEMI/

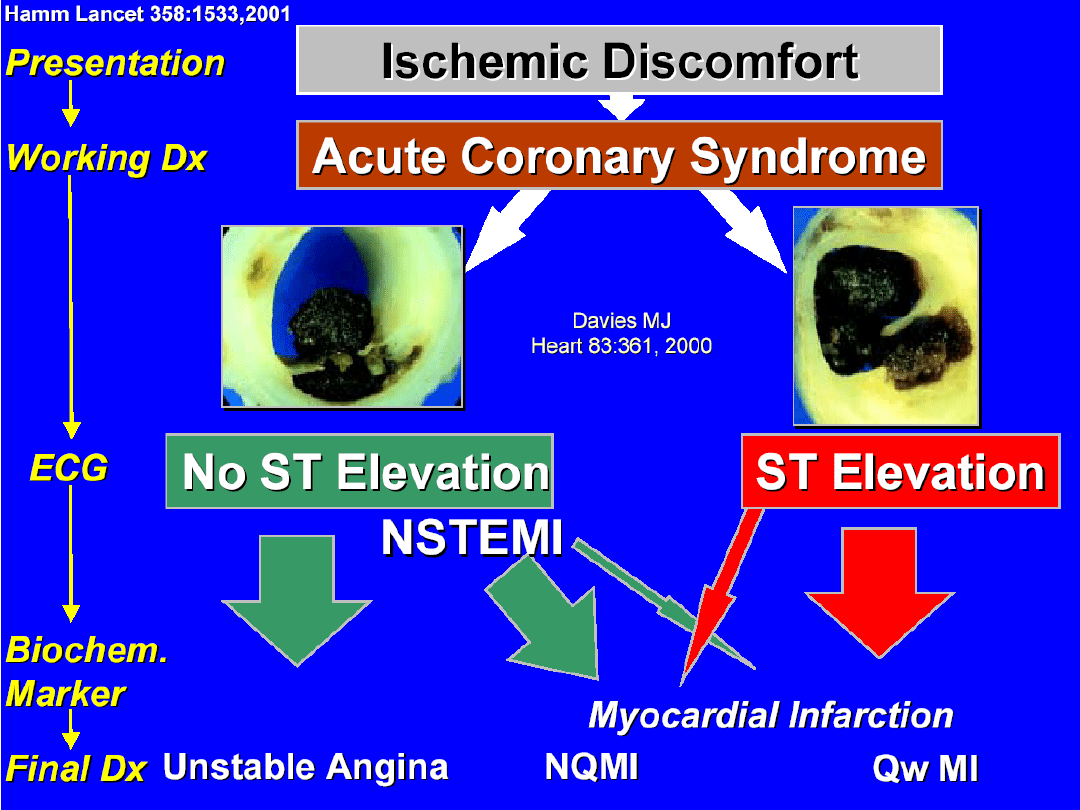
Ostry zespół wieńcowy bez
uniesienia odcinka ST
• Niestabilna dławica
piersiowa
Angina pectoris instabilis
Unstable angina UA
• Zawał serca bez uniesiania
ST
Infarctus myocardii sine elevatione
ST
non-ST elevation myocardial infarction
NSTEMI

Definicja
ostrego zespołu wieńcowego bez
uniesienia
ST
Zespół kliniczny spowodowany przez świeże
lub narastające ograniczenie przepływu
krwi przez tętnicę wieńcową,
doprowadzające u części chorych do
martwicy małych obszarów mięśnia
sercowego
(NSTEMI)
przejawiającej się
wzrostem stężenia markerów martwicy
(troponin sercowych)
we krwi bez świeżego
uniesienia odcinka ST w EKG

Obraz kliniczny ostrych zespołów
wieńcowych bez uniesienia ST
Objawy podmiotowe:
Ból w klatce piersiowej który nie ustępuje w
ciągu 5 min. po ustąpieniu
czynnika wywołującego lub podaniu azotanu i
trwa > 20 min ,
lub wystąpił po raz pierwszy, lub jest
narastający.
Objawy przedmiotowe:
Brak
charakterystycznych objawów

Obraz kliniczny ostrych zespołów
wieńcowych bez uniesienia ST
Badania dodatkowe:
EKG spoczynkowe
30-50%
prawidłowe.
Obniżenie ST w ≥2 sąsiednich odprowadzeniach o
0,1 mV.
ujemny załamek T (o głębokości ≥0,1mV)
Echokardiografia spoczynkowa-
zaburzenia
kurczliwości.
Koronarografia
Wzrost stężenia
markerów martwicy m. sercowego
w
przypadku NSTEMI

Leczenie UA/ NSTEMI
Przeciwdziałanie niedokrwieniu m.s.
morfina, azotany, B-blokery, blokery kanału
wapniowego, inhibitory ACE, Zabieg rewaskularyzacji
(PCI lub CABG).
Stabilizacja blaszki miażdżycowej
B-blokery, inhibitory ACE, statyny.
Działanie przeciwzakrzepowe
ASA, pochodne tienopirydyny (klopidogrel, tiklopidyna)
blokery GP IIb/IIIa (abciksymab, tirofiban,
eptifibatyd)
heparyna (HDCz, HNF).

Zawał serca z uniesieniem
odcinka ST
Infarctus myocardii cum elevatione ST
ST-elevation myocardial infarction
STEMI

Definicja zawału serca z uniesieniem ST
Zespół kliniczny
spowodowany zwykle
ustaniem przepływu krwi przez tętnicę
wieńcową wskutek jej zamknięcia,
doprowadzając do
martwicy mięśnia sercowego
,
przejawiającej się wzrostem stężenia jej
markerów
we krwi i przetrwałym
uniesieniem
odcinka ST
w EKG.
Jest najczęściej spowodowany
zakrzepem
krwi
zamykającym światło tętnicy wieńcowej w
miejscu uszkodzenia
niestabilnej blaszki
miażdżycowej.
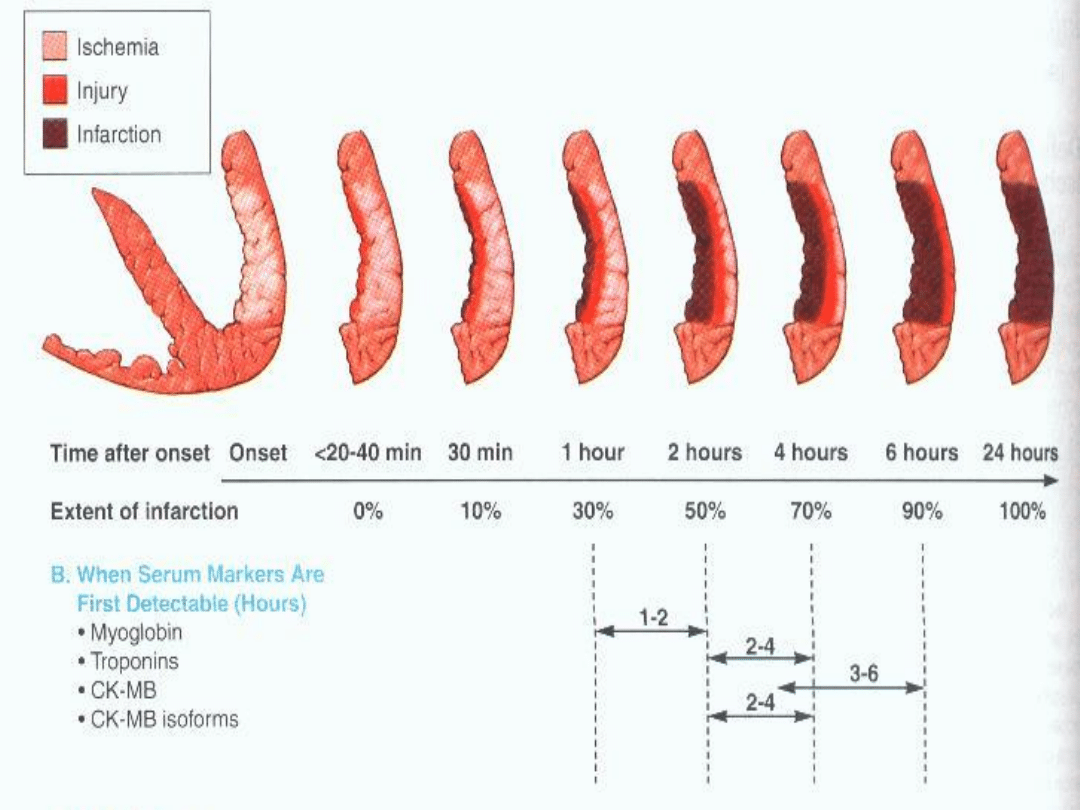
Martwica rozwija się w ciągu 15-30min. Czas
rozwoju martwicyzależy od średnicy zamkniętego
naczynia, oraz od krążenia obocznego.

Objawy zawału serca z uniesieniem
odcinka ST
Objawy podmiotowe:
Ból w klatce piersiowej
(u 80% chorych)
bardzo silny, piekący, dławiący, gniotący lub ściskający,
rzadko kłujący, rozlany (na większym obszarze), Trwa
>20min. Promieniuje do żuchwy, lewego barku, lewego
ramienia i dalej do palców. Może promieniować do
nadbrzusza lub pleców. Nie ustępuje po przyjęciu
nitrogliceryny.
Duszność
(u 40% chorych) zwykle u osób w wieku starszym z
towarzyszącą niewydolnością lewej komory.
Osłabienie,
zawroty głowy,
stan przedomdleniowy
lub
omdlenia
.
Objawy gastryczne
ból w nadbrzuszu, wymioty, nudności (u 10%
chor.)
Niepokój
lub
lęk
przed śmiercią.

Objawy zawału serca z uniesieniem ST
• Objawy przedmiotowe:
nie ma charakterystycznych objawów.
Bladość, poty-
przy silnym bólu.
Przyspieszenie tętna
>100/min,
niemiarowość
extrasystoliczna,
Bradykardia
(u 10% chorych) zwłaszcza w zawale ściany dolnej).
Ciśnienie tętnicze
najczęściej prawidłowe, spadek RR przy
obniżeniu
rzutu serca, wzrost RR wskutek pobudzenia sympatycznego.
Cwał serca-
III i IV ton, przy niewydolniości lewej komory,
Szmery nad sercem
dysfunkcja, pęknięcie mięśnia brodawkowatego,
pęknięcie przegrody międzykomorowej, szmer tarcia
osierdziowego,
Rzężenia nad płucami
w niewydolności lewej komory.
Sinica obwodowa
zwykle we wstrząsie kardiogennym.

Objawy zawału serca z uniesieniem
odcinka ST
•
Badania laboratoryjne:
markery martwicy mięśnia sercowego.
Troponiny sercowe (najbardziej czuły i swoisty marker)
TnT
wartość decyzyjna dla rozpoznania 0,03µg/l.
TnI
0,012-0,4µg/l.
Zanikają po 5-14 dni.
Aktywność
CK-MB
(w zawale serca>6% aktywności CK) lub stężenie
białka enzymu CK-MB 5-10µg/l. Zanika po 48-72h
Mioglobina
(pojawia się najszybciej ale najmniej swoista).Zanika po 24h
Przyspieszone OB
do 60/1h zwykle w 2 dobie i trwa przez 2-3 tygodnie
Wzrost
fibrynogenu
i
CRP
w osoczu
Leukocytoza
do 15000/µl szczyt między 2 a 4 dobą, normalizacja po
7 dniach.

Objawy zawału serca z uniesieniem ST
Badanie echokardiograficzne:
Odcinkowe zaburzenia ruchomości ścian serca-
pojawiają
się
już po kilku sekundach od zamknięcia tętnicy wieńcowej.
Umożliwia
wykrycie mechanicznych powikłań STEMI:
pęknięcie
przegrody, tamponada osierdzia, niedomykalność
mitralna, skrzeplina.
Różnicuje inną przyczynę bólu w kl. piersiowej
:
rozwarstwienie aorty,
Zator tętnicy płucnej, zapalenie osierdzia.

Objawy zawału serca z uniesieniem ST
EKG spoczynkowe:
uniesienie odcinka
ST
≥0,2mV w odpr.V1-V3 lub ≥1mV w
pozostałych odprowadzeniach, obecne
w co najmniej dwóch sąsiednich
odprowadzeniach.
Typowa ewolucja zmian EKG
od kilku godzin do
kilku dni a to: wysokie szpiczaste załamki T,
fala Pardee, patologiczne załamki Q.
Nowo powstały blok lewej odnogi pęczka Hisa
(u
7% chorych na STEMI ) uważa się za
elektrokardiograficzny objaw zawału
równoważny uniesieniu odcinków ST.

Zawał bez objawowy, bądź z niewielkim
nasileniem dolegliwości bólowych
• Genetycznie wysoki próg bólu
• Cukrzyca
• Podeszły wiek
• Alkoholizm

STEMI – kliniczne wykładniki podwyższonego
ryzyka
• Hipotensja
• Utrzymująca się niewydolność serca
• Złośliwa arytmia poza ostrą fazą
• Nawracające dolegliwości wieńcowe
• Upośledzenie kurczliwości z EF q 35%
• Indukowane niedokrwienie obejmujące ponad 50%
pozostałego żywotnego m. sercowego
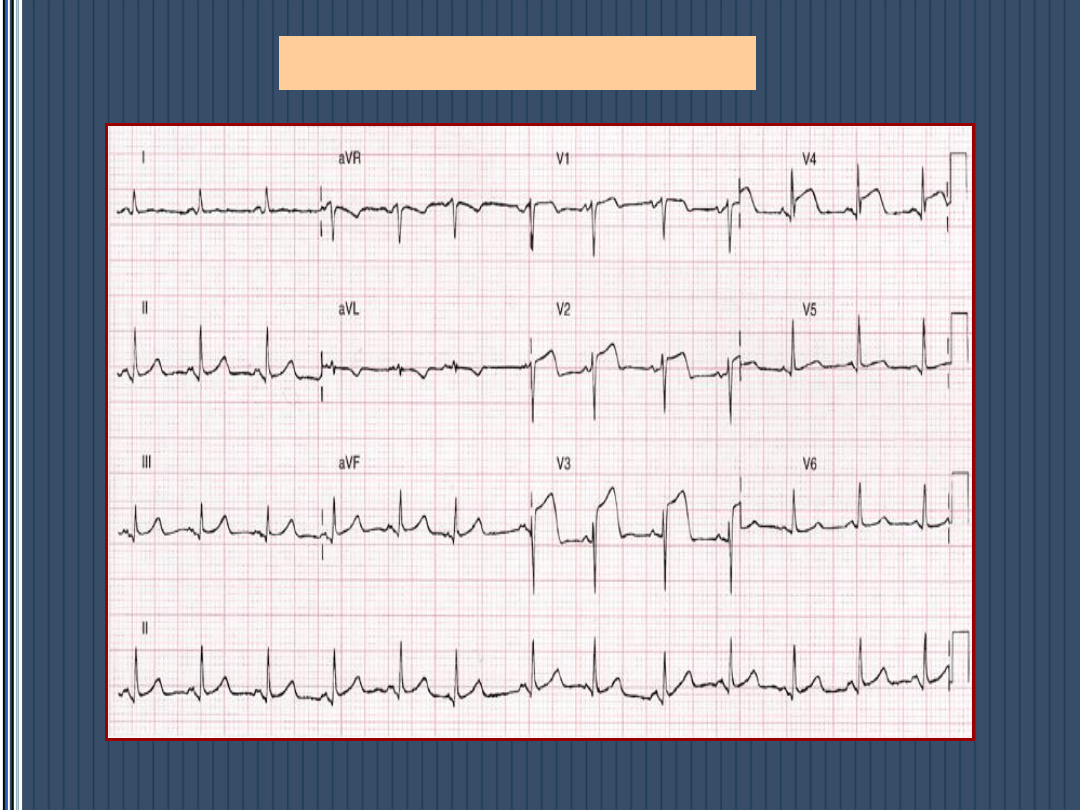
STEMI - lokalizacja
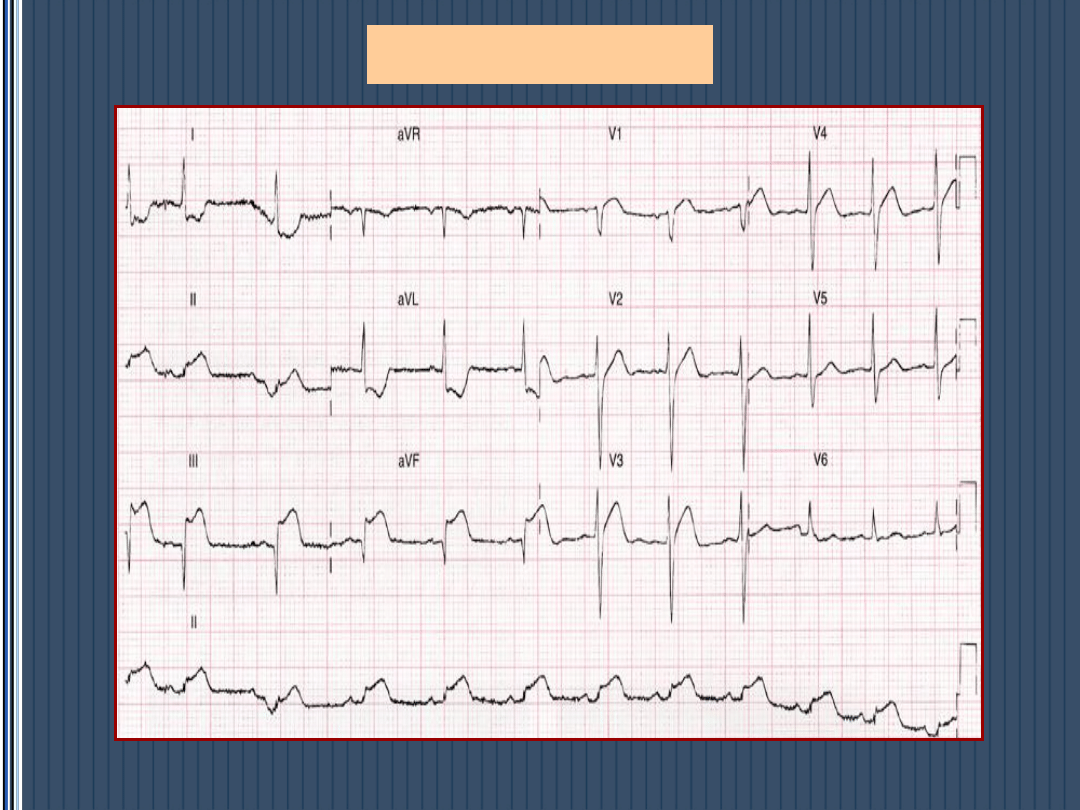
STEMI - lokalizacja
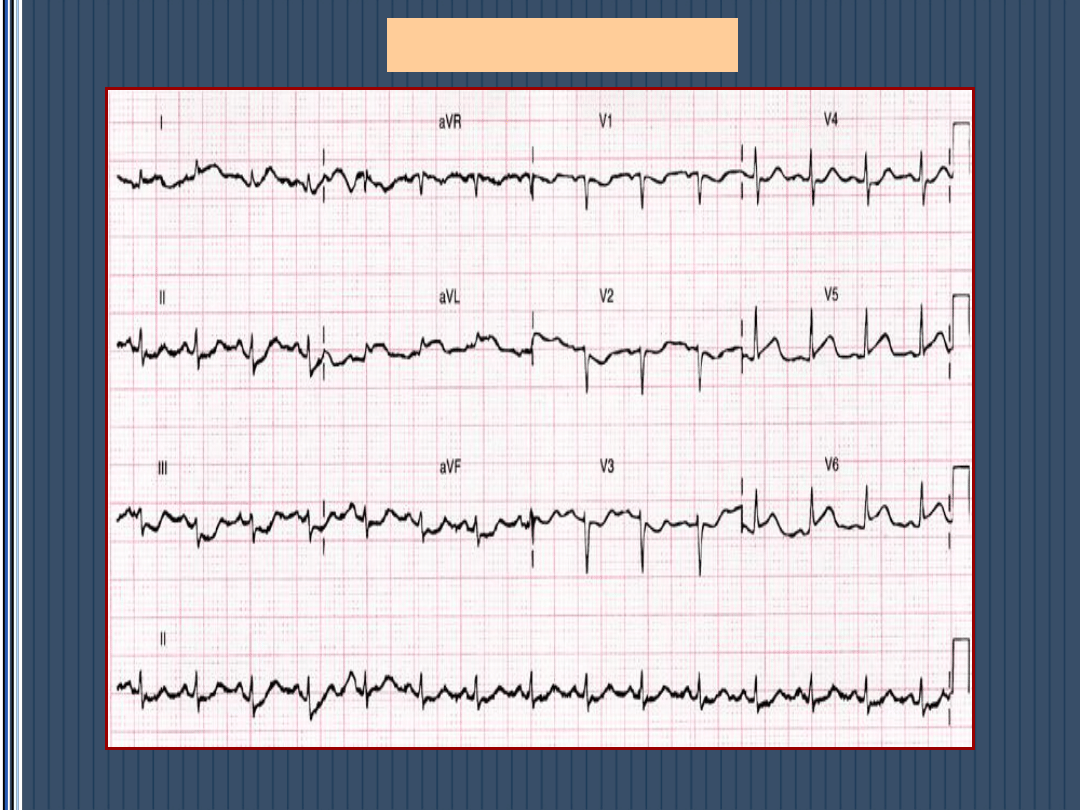
STEMI - lokalizacja
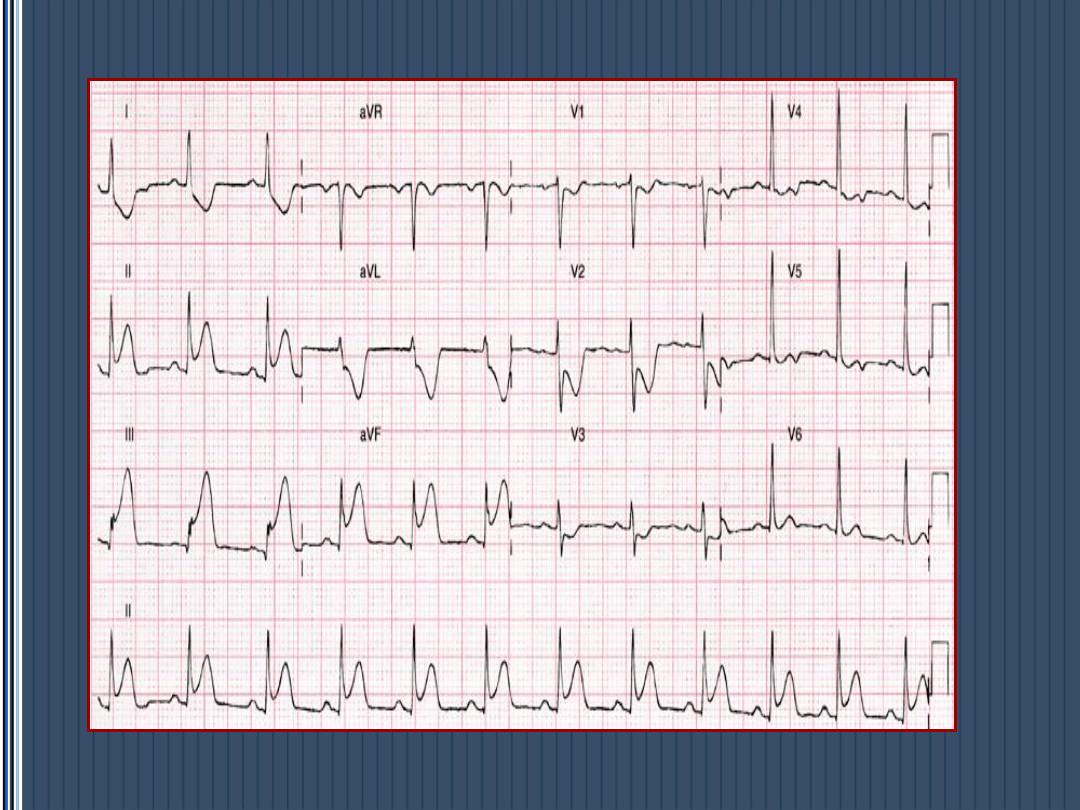

Mało typowa lokalizacja MI a zmiany EKG
• Zawał PK – p ST V
4
R oraz p ST V
1
+ p ST
III>II
• Zawał ściany tylnej – R/S >1 w V-1, V
7-8
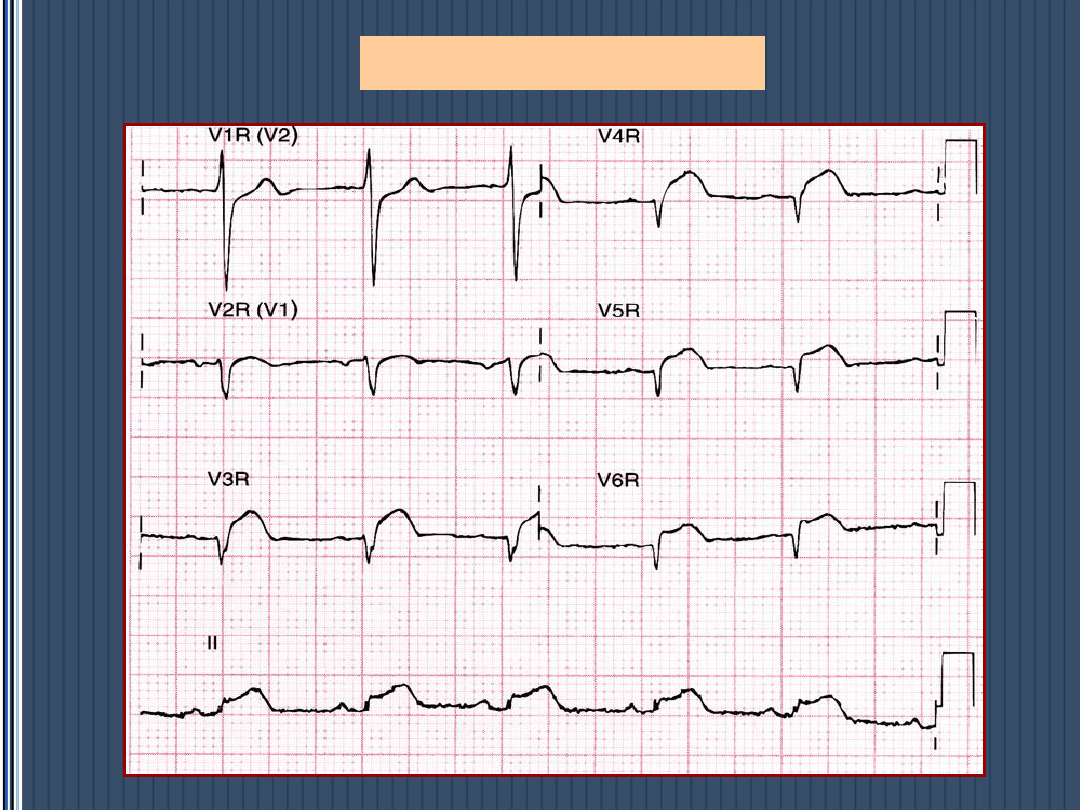
STEMI - lokalizacja

30-50% chorych ze STEMI umiera przed
dotarciem
do
szpitala, głównie z powodu pierwotnego
migotania komór.

Leczenie przedszpitalne STEMI
Po wystąpieniu bólu należy zażyć 1 dawkę
nitrogliceryny
Gdy w ciągu 5 minut ból nie ustępuje a nasila się należy
wezwać
pogotowie.
ASA
(300-500 mg w postaci tabletki niepowlekanej którą
należy rozgryźć)
Przedszpitalne leczenie fibrynolityczne
Bezpośrednie przewiezienie chorego do ośrodka w
którym istnieje wykonanie zabiegu PCI i CABG
Jest to konieczna zwłaszcza: we wstrząsie kardiogennym,
przeciwskazaniami do leczenia fibrynolotycznego,
obciążenie dużym ryzykiem zgonu w tym iewydolnością serca.

Leczenie szpitalne STEMI
Celem leczenia jest przywrócenie przepływu krwi przez
tętnicę nasierdziową odpowedzialną za zawał i
przywrócenie perfuzji mięśnia sercowego.
Dodatkowo:
•
Tlen
jeżeli SaO2 wynosi<90%.
•
Morfina
2-5mg iv. Można powtórzyć co 5- 15 min.
•
Leki
przec
i
wpłytkowe,
pochodne tienopirydyny
(klopidogrel)
•
Nitrogliceryna
sl. (04mg co 5 min) potem iv.
(5-10µg/min) do chwili ustąpienia objawów
niewydolności krążenia lub wysokiego RR.
•
ACE inhibitory i ß-blokery
•
Leki przeciwkrzepliwe
heparyna iv 5000j potem
wlew 12j/kg/h. lub HDCZ w zależności od sposobu
lezenia

Leczenie reperfuzyjne STEMI
•
leczenie fibrynolityczne
stosuje się gdy od wystąpienia
obj. STEMI upłynęło <3h, nie ma możliwości zastosowania
strategii inwazyjnej, wydłużony transport do szpitala. Stosuje
się: Streptokinazę 1,5mln.j/60min, Ateplaza 0,75mg/kg w ciągu
60min,
Reteplaza 10j+10j w odstępie 30min. Tenekteplaza 0,5mg/kg
masy.
•
Strategia inwazyjna
gdy ośrodek jest blisko, u chorych z
dużym ryzykiem, wstrząs kardiogenny, istnieją przeciwskazania
do leczenia fibrynolitycznego, póżne zgłoszenie się do
szpitala
Przezskórne interwencje wieńcowe (percutaneous coronary
intervention)
PCI
Pomostowanie aortalno-wieńcowe (coronary artery bypass
grafting)
CABG.
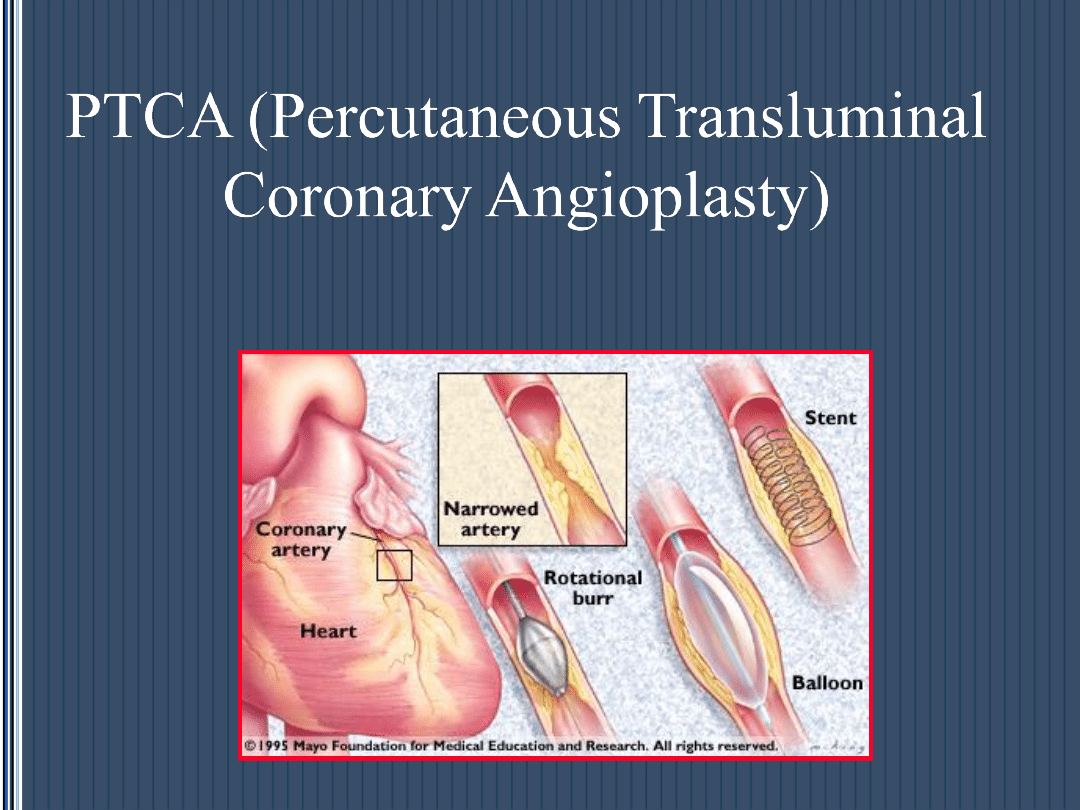
PTCA (Percutaneous Transluminal
Coronary Angioplasty)
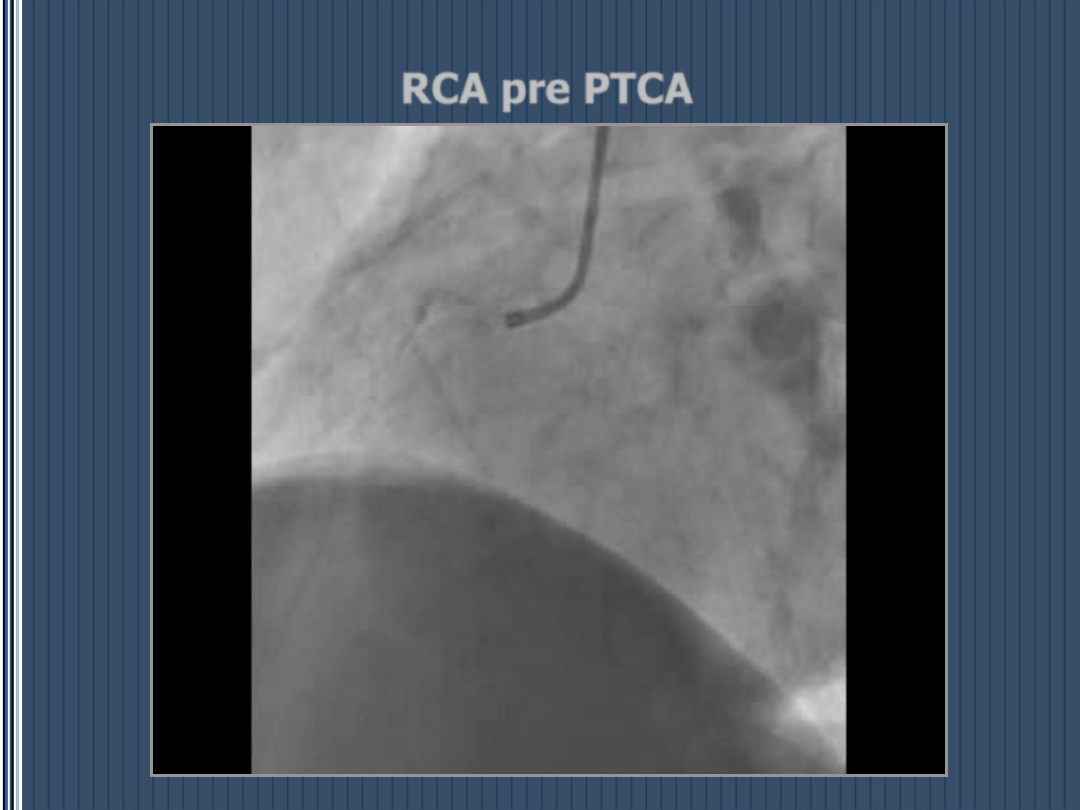
RCA pre PTCA
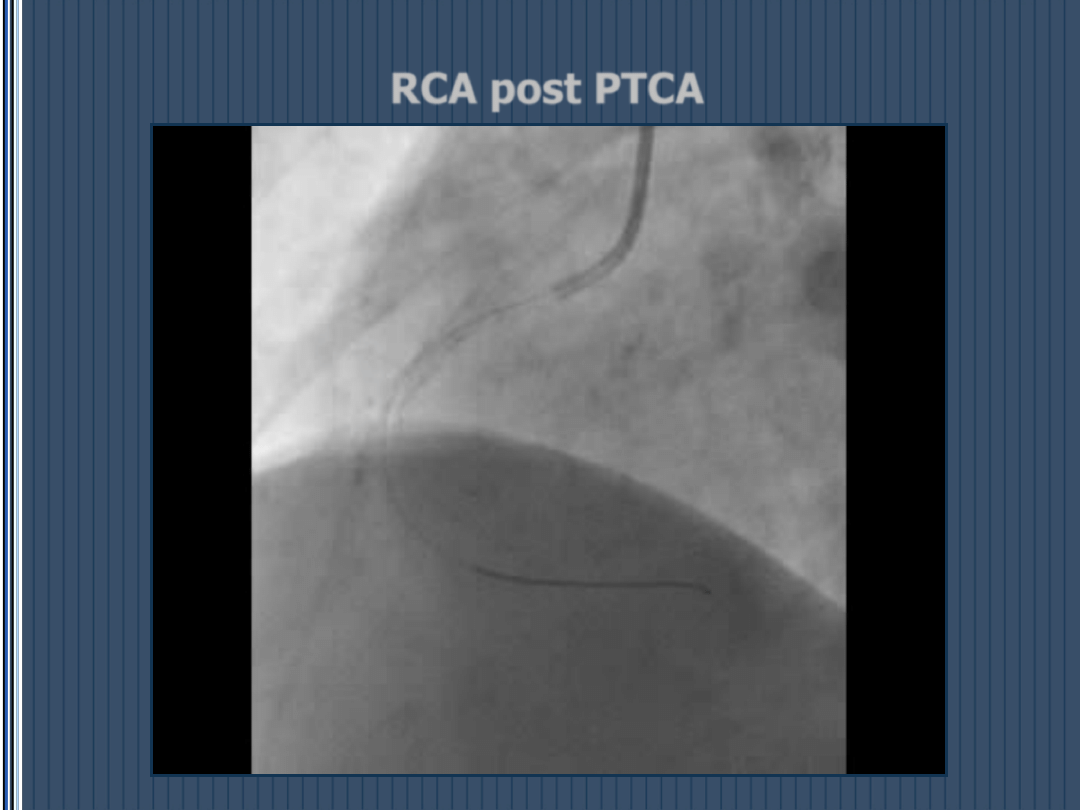
RCA post PTCA

Powikłania zawału serca STEMI
Ostra niewydolność serca:
hipotonia, wstrząs
kardiogenny, obrzęk
płuc.
Nawrót niedokrwienia lub ponowny zawał serca
w 30%
oraz 4-5% odp.
Pęknięcie wolnej ściany serca.
Pęknięcie przegrody międzykomorowej
Pęknięcie mięśnia brodawkowatego.
Zaburzenia rytmu i przewodzenia:
pobudzenia
dodatkowe,
częstoskurcz komorowy, migotanie
komór,migotanie przedsionków.
bradyarytmie (bradykardia zatokowa, blok AV I, II i III
st.)
•
Tętniak serca
•
Udar mózgu

Rehabilitacja pozawałowa
• Nie powikłany MI – uruchomienie pod koniec I doby
• Uszkodzona LK – w łóżku 24h
• Wczesny test wysiłkowy 5 – 7 doba ( leczenie
fibrynolityczne )
• Po udanej PCI – EKG wysiłkowe w ciągu 6 tygodni
celem poszukiwania indukowanego niedokrwienia

ZAWAŁ – prewencja wtórna
• Rzucenie palenia
• Optymalna kontrola glikemii u
pacjentów z cukrzycą
• Kontrola RR u pacjentów z
nadciśnieniem tętniczym
• Dieta śródziemnomorska
• Suplementacja jedzenia – 1g oleju
rybnego
Wyszukiwarka
Podobne podstrony:
Ch. niedokrwienna serca, interna
Zagadnienia do omówienia, ch niedokrwienna serca oraz miażdzyca i s tany skurczowe n krwionośnychx
aktywnosc ruchowa w prewencji ch niedokrwiennej serca(1)(1)
Leczenie ch niedokrwiennej
ch niedokrwienna serca
Patofizjologia, ZABURZENIA UKRWIENIA SERCA, ZABURZENIA UKRWIENIA SERCA-PATOMECHANIZM-najczestsza prz
Roznicowanie niedokrwistosci ch Przewleklych i niedoboru Fe
9 Ch organiczna WĘGLOWODANY
Choroba niedokrwienna serca
ch wrzodowa prof T Starzyńska
(33) Leki stosowane w niedokrwistościach megaloblastycznych oraz aplastycznych
ch zwyrodnieniowa st
Ch 28 Pelites
więcej podobnych podstron