
EPIZOOTIOLOGIA KONI
1.Epizootyczne zapalenie naczyń chłonnych – rozpoznawanie, zapobieganie i
zwalczanie.
Epizootyczne zapalenie naczyń chłonnych (łac.Lymphangitis epizootica; nosacizna afrykańska – nazwa wywodzi się z
miejsca stacjonarnego występowania tej choroby - Afryka)
- przewlekła choroba zakaźna koni,mułów,osłów i wielbłądów
-objawy ropnego zapalenia podskórnych naczyń chłonnych i regionalnych węzłów chłonnych
- etiologia: Histoplasma farciminosum – rezerwuarem jest gleba (zwłaszcza nawożonej obornikiem)
Rozpoznawanie
- typowe objawy kliniczne: przewlekły przebieg choroby, paciorkowato ułożone guzki różnej wielkości wzdłuż przebiegu
naczyń limfatycznych na skórze głowy,szyi i na kończynach w miejscach najbardziej narażonych na otarcia i
uszkodzenia , rozmiękanie i pękanie guzów ze ciągliwą,śmietanowatą zawartością ropną i tworzeniem się owrzodzeń;
naczynia chłonne pomiędzy guzkami powrózkowato zgrubione i silnie uwypuklone ponad powierzchnię skóry
-badanie mikroskopowe ropnej zawartości guzów (punktaty z ropni zamkniętych) – barwienie Ziehl-Nielsena,PAS;owalne
lub kuliste blastospory z podwójnie zarysowaną otoczką luzem lub wewnątrz leukocytów
-w przypadkach wątpliwych wykonanie posiewów na podłoża stałe Sabourauda z dodatkiem chloramfenikolu – kolonie
żółtawobrązowe
-posiew na podłoża bakteriologiczne (np.. agar z krwią) – wykluczenie wrzodzejącego zapalenia naczyń chłonnych lub
wikłających pierwotną chorobę bakterii (paciorkowce,gronkowce)
- wykluczyć nosaciznę
Zapobieganie i Zwalczanie
- lista B OIE , podlega obowiązkowi zgłaszania, w PL choroba nie objęta ustawą o zwalczaniu chorób zakaźnych
-izolacja koni chorych i podejrzanych,
-poprawa warunków bytowych , głównie pełnowartościowe żywienie
- preparaty witaminowe i stymulujące reakcje odpornościowe (Biotropina, Lydium KLP)
-leczenie miejscowe – oczyszczenie owrzodzeń i pędzlowanie jodgliceryną lub Biotincturą, spryskiwanie owrzodzeń
fungicydami (enilkonazol)
-odkażanie boksu 2-3% roztworami preparatów jodoforowych
-przy nadkażeniu bakteryjnym - antybiotykoterapia
2.Wrzodziejące zapalenie naczyń limfatycznych –
rozpoznawanie,zapobieganie,zwalczanie.
Wrzodziejące zapalenie naczyń limfatycznych(łac. Lymphangitis ulcerosa)
-Corynebacterium pseudotuberculosis
przewlekła choroba zakaźna koni, guzy i wrzody wzdłuż przebiegu naczyń limfatycznych na skórze głowy,szyi,tułowia i
kończyn
-konie w wieku 5 m-cy – 2 lata
-szerzenie drogą kontaktową, przybiera charakter enzooti
Rozpoznanie
- typowe objawy kliniczne (jak przy epizootycznym zapaleniu naczyń chłonnych)
-badanie bakteriologiczne punktatu z zamkniętego guza lub z wymazów z wrzodów
- rozpoznanie różnicowe: nosacizna, epizootyczne zapalenie naczyń chłonnych, melioidoza
Zapobieganie i zwalczanie
- leczenie miejscowe – środki antyseptyczne (rywanol, preparaty jodoforowe)
-antybiotykoterapia ogólna (penicylina, penicylina ze streptomycyną)
- immunoprofilaktyka swoista – swoiste inaktywowane szczepionki lub autoszczepionki (2x podanie w przeciągu 14 dni
chroni przed zachorowaniem, podawana kilkukrotnie co 3-4 dni w małych dawkach skraca czas trwania choroby)
- choroba nie jest zwalczana z urzędu, w czasie trwania choroby ograniczenie obrotu zwierzętami, oczyszczenie i
odkażenie pomieszczeń
3.Dermatofiloza – rozpoznawanie, zapobieganie i zwalczanie
- dermatophilus congolensis
Rozpoznanie
- charakterystyczne objawy kliniczne – ciepły wilgotny klimat,zapalenie skóry spowodowane długotrwałym
przemoczeniem, okolice pęcin i dalszych odcinków kończyn, pędzlowato sklejone kępki włosów, strupy
-wymazy odciskowe zabarwione metodą Grama lub Giemsy – gram dodatnie rozgałęziające się nitki rozpadające się na
liczne rzędy ziarniniaków
-rozpoznanie różnicowe :gruda, dermatofitoza, fotosensytyzacja, kontaktowe zapalenie skóry, leukoklastyczne zapalenie
naczyń okolicy pęciny
1

Zapobieganie i Zwalczanie
- konie umieszczać w suchej stajni, wyleczyć współistniejące choroby
-usunąć strupy ręcznie lub przy pomocy keratolitycznych szamponów
- dwa razy dziennie zmiany przemywać roztworami chlorheksydyny i mikonazolu, spłukać i osuszyć skórę
- ogólna antybiotykoterapia (standardowe dawki, 5 dni)
-odizolować chore zwierzęta i wydezynfekować uprząż i sprzęty
4.Ospa koni – rozpoznawanie, zapobieganie, zwalczanie.
-pęcherzykowe zapalenie błony śluzowej jamy ustnej, osutka w postaci guzków w zgięciu pęcinowym, w nielicznych
przypadkach występowanie pęcherzyków i krost na całej powierzchni ciała
- orthipoxvirus (immunologiczne pokrewieństwo do wirusa ospy krowiej i wirusa krowianki)
Rozpoznawanie
-ospa koni pojawia się sporadycznie (związana była ze szczepieniem ludzi przeciwko ospie – rozprzestrzenianie wirusa
krowianki przez osoby szczepione)
- charakterystyczne objawy – błona śluzowa jamy ustnej w regionie górnej wargi i przejście błony śluzowej jamy ustnej i
nosa w skórę – guzki wielkości ziarna grochu, pęcherzyki i krosty, lekki wzrost wcc, nadżerki i głębsze wrzody, ślinienie,
zanik apetytu, zapalenie spojówek ze znacznym obrzękiem powiek , gęsty żółty wypływ z oka; zgięcie pęcinowe –
niewielki obrzęk, guzki i pęcherzyki, pękają i tworzą się strupy
- mikroskop elektronowy – próbki ze zmian skórnych
-badanie histopatologiczne – ciałka wtrętowe
- wykazanie wirusa w hodowli komórkowej (komórki MA 104)
- badania serologiczne – ELISA , badanie par surowic w odstępie 3 tygodni
- rozpoznanie różnicowe: dermatofiloza, zmiany powodowane przez gronkowce i paciorkowce
Zapobieganie i Zwalczanie
-chore i podejrzane o zakażenie konie odizolowane i nieużywane do pracy
- najczęściej samoistne wyleczenie w przeciągu 14 dni
5.Grzybice skórne koni
1.grzybica strzygąca (trichophytosis) Trichophyton sp.
2.grzybica drobnozarodnikowa (microsporosis) Microsporum sp.
(klinicznie bardzo do siebie podobne)
1.
Trichophyton equinum
T. mentagrophytes
T. verrucosum
Rozpoznanie:
●
objawy kliniczne
-zmiany na łopatkach, bocznych ścianach klatki piersiowej, słabiznach, zadzie, grzbiecie, szyi i głowie
-powstają nieregularne, owalne obrzęki skóry wielkości monety
-pojawiają się szare, szaro-żółte strupy, luźno przytwierdzone
-wydziela się żółtawy płyn sklejający włosy
-włosy można łatwo wyrwać całymi pęczkami
-po usunięciu strupów- plackowate wyłysienia, na których często występuje ropne zapalenie mieszków
włosowych w następnie wtórnych zakażeń
-proces odnowy od centrum zmian, skóra pokrywa się nowo wyrastającymi włosami
●
zeskrobiny skóry, pobrane skalpelem w miejscu przejścia zmiany w zdrową skórę, aż pojawi się płyn tkankowy
●
wskazanie obecności artrospor
●
zeskrobiny na podłoże Saboaurauda z chloramfenikolem i aktydionem- wzrost po 5-8 dniach w temp. 27stC
2.
Microsporum equinum
M. canis
M. gypseum M praecox
Rozpoznanie:
●
objawy kliniczne
-pojedyńcze ogniska o średnicy 2-3cm
- łuszczące się okrągłe zmiany w ich obrębie nastroszenie włosów
-żółtawy wysięk, tworzą się guzki i pęcherzyki zapalne, przechodzące w twarde strupy
-pozostają po nich pozbawione włosów, suche, łuszczące się okrągłe zmiany, brzegi „wygryzione”
●
oglądanie zmian skórnych w promieniach UV (lampa Wooda)- fluorescencja
●
bad mikroskopowe zeskrobin skóry
●
bad hodowlane
2

Zapobieganie i zwalczanie:
●
postępowanie:
-pasza bogata w wit A (marchew, dobrej jakości kiszonki, siano
-dodatek cynku
-leczenie miejscowe:
imidazole Fungidermin, Clinaform- spray
natamycyna 0,01% Mycophyt
10% rozt. preparatów jodoforowych- Pollena JK
pomieszczenie zdezynfekować: Lysoformin 3000, Steridial W
derki, szczotki na 30 min we wrzącej wodzie lub spalić
wstrzymać obrót końmi
●
szczepionk atenuowana monowalentne lub wieloważne
Insol Dermatophyton
odporność po ok 5tyg po pierwszym szczepieniu i trwa przez okres 9m-cy
6.Listerioza- rozpoznanie, zapobieganie i zwalczanie
Listeria monocytogenes
Rozpoznanie:
-objawy kliniczne:
●
zap rdzenia i opon mózgowych
niepokój, zaburzenia w koordynacji ruchowej, porażenie kończyn
źrebięta mogą poruszać się w niewielkim stopniu lub wcale
ropne zapalenie spojówek, zażółcenie twardówki
●
ronienie, przedwczesne porody, narodziny martwych lub słabych źrebiąt
●
posocznica
-bad serologiczne (aglutynacja, OWD, ELISA)
-zmiany sekcyjne
-bad histologiczne
Zapobieganie i zwalczanie:
●
zapobiegać zakażeniom drogą alimentarną (zapobieganie kontaminacji pokarmu)
●
zwalczanie gryzonii
●
uniemożliwienie kontaktu między zwierzętami chorymi, a zdrowymi
7.Choroba bornaska- rozpoznawanie, zapobieganie i zwalczanie
rodzina: Bornaviridae
rodzaj: Bornavirus
Rozpoznanie:
●
dane epizootyczne i objawy kliniczne (nerwowe)- podejrzenie
*stacjonarne występowanie, zachorowalność do 5%, śmiertelność 90%
*objawy nerwowe
-początkowo nadmierna pobudliwość- gwałtowne ruchy, przestrach, wzmożona reakcja na bodźce
-ruchy maneżowe, przymusowe wędrowanie
-niezborność ruchów- potykanie się, przewracanie
-niefizjologiczne postawy- rozstawienie lub krzyżowanie kończyn przednich
-zaburzenie żucia i połykania, ślinotok
-puste żucie, trzymanie kęsa w pysku (tzw. palenie fajki)
-częste wysuwanie prącia z napletka
-zaburzenia świadomości- brak reakcji na głos, opuszczenie głowy, zapieranie głowy o żłób, ścianę
-osłabienie odruchów, zaburzenie czucia powierzchownego i głębokiego
-obfite pocenie
-przemijające lub trwałe skurcze mięśni szyi (torticollis)
-oczopląs, zapalenie rogówki i zaćma
-końcowa faza choroby: porażenie warg, powiek, uszu
rozszerzenie źrenic, zwisanie języka
porażenie kończyn tylnych- pozycja siedzącego psa, ruchy wiosłowe
●
przyżyciowe badanie płynu mózgowo- rdzeniowego
zwiększona liczba kom jednojądrzastych
kilkakrotny wzrost poziomu białka całkowitego
●
bad histopatologiczne- ciałka wtrętowe Joesta- Degana w neuronach
3

●
bad wirusologiczne
- wykrywanie w mózgu swoistego rozpuszczalnego antygenu OWD, ELISA lub kom jednojądrzastych krwi
(cytometr przepływowy)
-zakażenie rozcierem z mózgu
hodowla wirusa w HK nerki małpy- ciałka wtrętowe
króliki domózgowo- padają po 3-6tyg
identyfikacja testem IF, PCR
●
bad molekularne- PCR, nested PCR, hybrydyzacja in situ
●
bad serologiczne- przeciwciała w surowicy lub p m-r
OWD
ELISA
IF-pośrednia
miarodajne tylko wyniki dodatnie
Zapobieganie i zwalczanie:
●
po wystąpieniu choroby- izolacja zwierząt chorych, kontumacja, bieżące i końcowe odkażanie pomieszczeń
●
immunoprofilaktyka swoista
szczepionki inaktywowane lub atenuowane na terenach endemicznych
●
przestrzeganie zasad san.wet
higiena pomieszczeń
oddzielny chów wrażliwych gatunków
zakaz importu koni, bydła, owiec z terenów zapowietrzonych
Pytanie 8 : Wirusowe zapalenie mózgu i rdzenia (WEE, VEE, EEE) – rozpoznawanie,
zapobieganie i zwalczanie.
Etiologia – wirusy z rodziny Togaviridae, rodzaj Alphavirus
–
wirus EEE – wschodnie zapalenie mózgu i rdzenia
–
wirus WEE – zachodnie zapalenie mózgu i rdzenia
–
wirus VEE – wenezuelskie zapalenie mózgu i rdzenia
Głównie przenoszone przez stawonogi.
Wschodnie zapalenie mózgu i rdzenia koni (EEE)
Rozpoznawanie:
–
stacjonarność i sezonowość choroby
–
dwufazowa gorączka i objawy nerwowe
–
badania wirusologiczne – do badań najlepszy mózg
- zakażenie zarodków kurzych, piskląt, osesków mysich, świnek morskich, królików
- izolacja wirusa w HKZK, BHK
- identyfikacja – SN, ELISA
–
badania molekularne – RT-PCR
–
badania serologiczne
- u ozdrowieńców – HI, OWD, SN, ELISA
- badanie par surowic – odstęp 10-14 dni – wzrost 3-4 krotny (wynik+)
Rozpoznawanie różnicowe – Wścieklizna, Choroba Bornaska, Listerioza, Choroba Aujeszkyego, zakażenie EHV-1
(postać nerwowa), WEE, VEE, JBE (japońskie zapalenie mózgu typu B), SLE (zapalenie mózgu St. Louis), MVE
(zapalenie mózgu Murray-Valley), RSSE (rosyjskie wiosenno-letnie zapalenie mózgu), FSME (wczesno-letnie zapalenie
opon i mózgu)
Zapobieganie i zwalczanie
–
lista OIE – EEE, WEE, VEE, JBE
–
notyfikacja w UE – wszystkie typy
–
zał. 3 do Ustawy z 2004r. - podlega obowiązkowi rejestracji (nazwa: Wirusowe zapalenie mózgu i rdzenia koni)
–
po wystąpieniu
- izolacja koni chorych (leczenie lub uśpienie)
- kwarantanna (28 dni)
- ograniczenie obrotu zwierzętami z terenów endemicznych (VEE)
- stosowanie insektycydów
- duża inwazja stawonogów – konie w przyciemnianych pomieszczeniach
- zmniejszanie populacji stawonogów – zabiegi agrotechniczna
–
import tylko z terenów wolnych po 12 mies. od zwalczenia choroby
4

–
immunoprofilaktyka swoista
- na terenach endemicznych
- szczepienia przed sezonem aktywności stawonogów (2x co 3 tygodnie i coroczna rewakcynacja) – wczesna
wiosna
- szczepionki inaktywowane mono- i biwalentne (EEE i/lub WEE) oraz trójwalentne (EEE, WEE, VEE)
- szczepionki złożone – EEE, WEE, VEE + toksoid tężcowy i/lub wirus influenzy
- szczepionki atenuowane – VEE (szczepionka TC-83), dla koni i ludzi stosowana od 1967r. - wyniki różne
- szczepienia chronią przed zachorowaniem – po zakażeniu wiremia i serokonwersja, ale brak wnikania do
OUN
- konieczność opracowywania nowych szczepionek
–
na terenach endemicznych oprócz koni mogą chorować bażanty.
Zachodnie zapalenie mózgu i rdzenia koni (WEE)
Rozpoznanie – badania wirusologiczne, molekularne i serologiczne
Zapobieganie i zwalczanie
–
lista OIE, notyfikacja w UE, obowiązek rejestracji – Zał. 3 do Ustawy z 2004r.
–
Reszta jak przy EEE
Wenezuelskie zapalenie mózgu i rdzenia koni (VEE)
Rozpoznanie
–
badania wirusologiczne
- namnażanie w HKZK, VERO i BHK-21
- identyfikacja – MAC-ELISA i IF
–
badania molekularne – RT-PCR
–
badania serologiczne (OWD, SN)
- u ozdrowieńców
Zapobieganie i zwalczanie
–
lista OIE, notyfikacja w UE
–
obowiązek rejestracji – Zał. 3 do Ustawy z 2004r.
–
immunoprofilaktyka swoista – na terenach endemicznych.
9. Borelioza- rozpoznawanie, zapobieganie i zwalczanie.
Patrz pytanie 15!
10. Wścieklizna- rozpoznawanie, zapobieganie i zwalczanie.
Etiologia:
wirus Lyssavirus z rodziny Rhabdowiridae, 4 serotypów: 1-ścielkizna, 2-Lagos, 3-Mokola, 4-Duvenhage, 5-
(2 podtypy) EBL1 i EBL2
Źródła i drogi zakażenia: do zakażenia dochodzi drogą krwi po pogryzieniu przez zwierzęta chore i w fazie inkubacji
choroby, u których wirus pojawił się w ślinie
Patogeneza: (duże uproszczenie) wirus namnaża się w kom. mięśni i tk. łącznej w miejscu ukąszenia, do zwojów
międzykręgowych (namnażanie) i OUN dostaje się drogą nerwów, tam namnaża się w korze mózgowej i ukł.
limbicznych powodując zmianę zachowania zwierzęcia.
Objawy: inkubacja od 10 dni do 7 m-cy (14-60dni),
-stadium zwiastunowe: cicha wścieklizna, zmiany zachowania, świąd miejsca ukąszenia, wylizywanie i samooklaleczenia
tego miejsca, płochliwość, drażliwośc, depresja, zaburzenia przełykania do zupełnego braku pobierania paszy i
wody, ślienienie, połykanie niejadalnych przedmiotów, ocrypłe rżenie, porażenie twarzy, skrzywienie głowy, ślepota,
może wzrosnąć popęd płciowy, niedowład odbytu, utrata napięcia ogona.
-stadium pobudzenia: rzadko, agresja, ruchy przymusowe, kołowacizna, drżenie mięśni, częśte oddawania kału i moczu,
napady padaczkowe
-stadium porażenia: zaburzenia nerwów rdzeniowych, porażenia i śmierć (do 100%)
5

Zmiany ap: u padłych zwierząt: wychudzenie zwłok, miejsce po pogryzieniu poranione (to miejsce zwierzęta gryzą), bł.
śluz. przekrwione, mięśnie ciemne (u koni zwykle są ciemne) krew płynna i ciemna. Bł. śluz. jelit zapalenie
surowiczo-krwotoczne, obrzęk i przekrwienie opon mózgowych i istoty szarej mózgu.
Histopatologicznie – ciała wtrętowe w cytoplazmie komórek zwojowych (móżdżek i rogi Amona), nieropne zapalenie
mózgu i rdzenia, nacieki Ly
Rozpoznawanie: wywiad, ocena sytuacji epizootycznej i objawy.
Barwione met. Manna preparaty histopatologiczne wykazujące ciałka Negri’ego, izolacja na myszach SPF,
Serologicznie: miano przeciwciał met. RFFIT, ELISA (tzn. RREID), IF-najczulszy, IFT, immunoperoksydazowy,
typizacja izolatu wirusa
Leczenie: brak, eutanazja
Profilaktyka: szczepienia ochronne zaw. inaktywowany wirus od 5-go m-ca życia na terenach zagrożonych
Zwalczanie: choroba podlega notyfikacji do OIE, wyznacza się ognisko choroby oraz okręg zapowietrzony i
zagrożony o promieniu 10 km, na danych terenie zwierzęta powinny być w zamknięciu lub na uwięzi, wszystkie
zwierzęta wykazujące objawy poddaje się likwidacji, w tym czasie każde zwierzę, które pokąsało lub podrapało
człowieka podlega 10-cio dniowej obserwacji a następnie likwidacji bez względu na wynik obserwacji.
11. Choroba Aujeszky’ego - rozpoznawanie, zapobieganie i zwalczanie.
Etiologia:
Herpesvirus suis typ 1, rodzina Herpesviridae, Pozdoszina Alfaherpesvirinae, rodzaj Varicellovirus, SHV-1
Źródła i drogi zakażenia: nieparzystokopytne są mało wrażliwe! świnie chore i ozdrowieńcy jako źródło i rezerwuar
wydalają z wydzielinami i wydalinami, ich mięso i odpady rzeźne, drogą aerogenną i pośrednią, zakażenie drogą
donosową, per os, przez uszkodzoną skórę, w czasie krycia i unasienniania
Patogeneza: wirus poliorganotropowy dla świń, u koni wybitne neurotropowy, namnażanie w miejscu wniknięcia na
niskim poziomie – powoduje silny świąd którego brak tylko u świń, wnikanie do zakończeń nerwowych, do OUN,
namnażanie w komórkach zwojowych i gleju dając obj. nerwowe, a następnie drogą również nerwów oraz krwi i
chłonki do innych narządów
Objawy:
inkubacja ok 11 tyg., wzrost wcc powyżej 39*, ciężkie zaburzenia neurologiczne w następstwie zap. Mózgu:
pocenie, drżenie mięśniowe, stany maniakalne, uszkodzenia nerwów z przeczulicą i silnym świadem, niepokój,
wzmożenie odruchów, drgawki, śmierć po kilku dniach, zapalenie bł. naczyniowej i ślepota
U koni choroba często również bezobjawowo.
Zmiany ap: gł. uszkodzenia spow. świądem oraz zmiany zapalne w oun
Rozpoznawanie: objawy słabo wyrażone, izolacja wirusa (wymazy z wydzielin i wydaliny) i serokonwersja (SN)
Leczenie: jedynie objawowe
Profilaktyka: izolacja koni od świń, szczepionek dla koni brak
Zwalczanie: w Polsce podlega jedynie rejestracji, program zwalczania dla świń.
12. Botulizm - rozpoznawanie, zapobieganie i zwalczanie.
Etiologia:
toksoinfekcja lub intoksykacja egzotoksynami (toksyną botulinową) przetrwalnikującej pałeczki G+
Clostridium botulinum, typy toksyczne A-G
Źródła i drogi zakażenia: zakażenie per os lub botulizm przyranny, w przewodzie pokarmowym zwierząt mogą
znajdować się pałeczki wydalane z kałem, zarodniki znajdują się w glebie i ściekach, również w mięsie i zwłokach,
także w konserwach, na terenach bagnistych, zepsutych kiszonkach (to głównie źródło dla koni) i żywności, choroba
głownie występuje w miesiącach letnich ze względu na znaczą produkcję toksyny w temp. między 22 a 37*.
Patogeneza: toksyna resorbowana jest w jelicie i żołądkach, dostaje się do krwi, jest neurotoksyną, działa
cholinergicznie na zakończenia włókien nerwowych, początkowo na synapsy włókien mięśniowych hamując
6
uwalnianie acetylocholiny, postępujące porażenie nerwów motorycznych i w końcu n. przeponowego, powodując
śmierć z uduszenia
Objawy: przebieg jest zależny od ilości pobranej toksyny, choroba maostry lub podostry przebieg, kończy się śmiercią;
niepewny chód, zaburzenia ruchu, konie leżą, trudności w połykaniu, osłabienie szmerów jelitowych, rzadkie oddawania
małych ilości moczu, rektalnie napięta okrężnica duża i mała oraz wypełniony pęcherz, duszność, konie leżą, wydają się
bardzo chore, bardzo rzadko nadostro - wtedy upadki bez uprzednich objawów,
Zmiany ap: nieswoiste, narządy przekrwione, obrzęk płuc, wypełniony pęcherz
Rozpoznawanie: wywiad, objawy, badanie zaw. żołądka, kału i krwi oraz pasz
Leczenie: podawanie antytoksyny, ma ono sens tylko początkowo gdyż wiąże tylko wolną toksynę, dodatkowo może być
nieskuteczne (inna toksyna niż dostępna na rynku antytoksyna), środki przeczyszczające podawać sondą
dożołądkową,
Bromek neostygminy (2,5mg/kg) i fluniksyna (1,1 mg/kg) –poprawiają perystaltykę, również karmić przez sondę do
ustąpienie porażenia przełyku, wlewy dożylne, antybiotykoterapia, zapobieganie odleżynom, podejrzaną karmę
usunąć
Profilaktyka: podawanie dobrej paszy szczególnie w mies. letnich, unikać zanieczyszczenia jej ziemią, kałem i odpadami
mięsnymi, likwidacja gryzoni,
Profilaktyka swoista: w zagrożonych stadach stosowanie anatoksyny, obecnie dostępne na rynku w USA i Afryce Płd
Zwalczanie: brak
13.Gorączka Zachodniego Nilu-rozpoznawanie, zapobieganie, zwalczanie.
Rodzina: Flaviviridae Rodzaj: Flavivirus
Rozpoznawanie
Ocena sytuacji epidemiologicznej:
•
Występowanie uprzednio zachorowań
•
Ustalenie dróg i sposobów szerzenia się zakażenia w populacji zwierząt i ludzi (rola ptaków-rezerwuar
i komarów,kleszczy-wektor)
Izolacja WNV w HK (RK-13,Vero)-CPE
•
Konie: mózg, rdzeń kręgowy, krew, ślina, płyn mózgowo- rdzeniowy
•
Ptaki-mózg,nerki,serce, watroba,jelita
Identyfikacja WNV- pośrednia IF
Antygen- badanie immunohistochemiczne
Materiał genetyczny- RT-PCR, RT-nPCR
Wykrycie swoistych przeciwciał dla WNV w klasie IgM (badanie serologiczne):
•
test redukcji łysinek,
•
ELISA (pary surowic)
•
Wykrycie przeciwciał dla WNV w klasie IgM występujących w płynie mózgowo-rdzeniowym przesądza
o zaatakowaniu OUN przez WNV.
Zapobieganie i zwalczanie
Podlega zgłaszaniu do OIE
Brak notyfikacji w UE
Brak w Zał. 2 i 3 do Ustawy z 2004 r.
Połączenie szczepień z redukcją wektora i ochrona koni na obszarach enzootycznych
Szczepionki dla koni tylko w USA:
•
Inaktywowane, wektorowe, DNA
Zmniejszenie ekspozycji koni na wektor:
•
Insektycydy i repelenty
•
Wypasanie poza okresami rojenia komarów
•
Utrzymywanie pod moskitierami
•
Osuszanie bagien i wód stojących
•
Kontrola importu ptaków
•
U ludzi-ochrona przed ukłuciami komarów
7

14.Erlichioza .
1.Anaplasma (Ehrlichia) phagocytophilum- końska erlichioza granulocytarna EGE
2.Ehrlichia risticii-końska erlichioza monocytarna (EME, POTOMAC HORSE FEVER)
Rozpoznawanie:
Sytuacja epidemiologiczna
•
Wypas zwierząt na łące, inwazja kleszczy
•
Charakter sezonowy (ze względu na aktywność wektorów)
Objawy kliniczne:
EGE:wysoka gorączka,apatia, obrzęki kończyn.
Konie do 1 roku:łagodne objawy
Starsze konie: gorączka 39-40
o
C trwająca nawet do 6-12 dni
Konie powyżej 3 roku życia; sztywy chód, gorączka 41
o
C, anoreksja, arytmie,obrzęki
EME: przebieg ostry, gorączka ,apatia, biegunka, bóle kolkowe.W rejonach endemicznych często towarzyszy
B.burgorferi. Pasożytuje w monocytach.
Badanie hematologiczne:
•
Leukopenia z nagłym spadkiem liczby leukocytów
•
Trombocytopenia
•
Niedokrwistość mormochromowa normocytarna
Badanie mikroskopowe:
•
Rozmazy krwi barwione metodą Giemzy (w ostrej fazie choroby)
•
Potwierdzają obecność pasożytów w cytoplazmie neutrofilów , rzadziej eozynofilów (pasożyty
wewnątrzkomórkowe)
Badanie serologiczne:
•
Western Blot
•
IFT
Zapobieganie i zwalczanie
Stosowanie środków przeciwkleszczowych(akarycydy) u wszystkich zwierząt w stadzie np. permetrynę,
deltametrynę,flumetrynę,cypermetrynę,amitrazę,awermektyny.
Unikanie miejsc zasiedlonych przez kleszcze
15.Borelioza.Choroba z Lyme.
Borrelia burgdorferi-półkula północna
Borrelia theileri-Afryka Południowa
Rozpoznawanie:
Wywiad epizootyczny
•
Choroba ma charakter enzootii utrzymującej się w rejonach występowania kleszczy (Ixodes ricinus,
I.hexagonus)
•
Infekcja pastwiskowa
•
Mogą być przeniesione wraz ze słomą jako ściółka do stajni
Objawy kliniczne
•
Okres inkubacji od kilku dni do kilku tygodni: gorączka
•
Ostre/podostre zapalenie jednego lub wielu stawów
•
Kulawizny, ból, obrzęk stawów, kończyn miednicznych i piersiowych
•
Sztywność kończyn
•
Zaburzenia ze strony OUN,zapalenie rogówki, ciałka rzęskowego, odklejenie siatkówki
•
Objawy ze strony układu mieśniowo-szkieletowego, nerwowego i sercowo-naczyniowego
•
Nie można postawić diagnozy tylko na podstawie objawów!
Badania laboratoryjne
•
Materiał genetyczny(DNA bakterii)– PCR
•
Swoiste przeciwciała igG i igM- ELISA, Immunofluorescencji pośredniej ( badania powtórzyć
kilkakrotnie)
•
Western Blot (świeżo przebyte zakażenie)
•
Izolacja krętka z materiału biologicznego(biopsja skóry, pmr, krew,płyn stawowy)-hodowla
mikrobiologicza trudna.
Zapobieganie i zwalczanie:
Unikanie miejsc zasiedlonych przez kleszcze, usuwanie kleszczy
Stosowanie repelentów ,akarycydów np. permetryna pod postacią emulsji do wtarcia w dystalne części kończyn
i w głowę.
16.Pęcherzykowe zapalenie jamy ustnej (VS- vesicular stomatitis)
Rodzina: Rhabdoviridae Rodzaj: Vesiculovirus
Rozpoznawanie:
Objawy kliniczne:
•
krótkotrwała gorączka, ślinotok, pęcherze w j. ustnej, języku, wargach, dziąsłach na koronie kopyt
•
pęcherze pękają, powstają nadżerki
8
•
Przebieg choroby zazwyczaj łagodny, po 2 tygodniach wracają do zdrowia
•
Występowanie tej choroby u koni , w hodowli różnych gat. zwierząt wyklucza pryszczycę!!!
Szybkie szerzenie się choroby w stadzie
•
Zachorowalność u koni do 90%
Badania laboratoryjne:
•
materiał: krew, ściana pęcherzyka, płyn z pęcherzyka, wymazy do Zakładu Pryszczycy w Zduńskiej
Woli
•
OWD,ELISA,SN
•
Hodowle komórkowe
Rozpoznanie różnicowe:
•
Ospa koni (pierwszy objaw ospy to silny stan zapalny spojówek a potem zmiany na błonie śluzowej
jamy ustnej)
Zapobieganie i zwalczanie:
•
Zwalczana z Urzędu i podlegająca obowiązkowi zgłaszania
•
Brak profilaktyki swoistej
•
Oczyszczanie i odkażanie przy stwierdzeniu lub podejrzeniu pęcherzykowego zapalenia jamy
ustnej wykonuje się w sposób właściwy dla pryszczycy
•
Izolacja zwierząt chorych i podejrzanych
•
Dezynfekcja i dezynsekcja pomieszczeń
•
Ograniczenie obrotu zwierzętami na terenach zapowietrzonych
•
Kwarantanna zwierząt importowanych z terenów endemicznych
17.Gorączka Q - rozpoznawanie, zapobieganie i zwalczanie.
Gorączka Q,FebrisQ, Q fever, „Kozia grypa” , jest zakaźną i zaraźliwą chorobą przebiegającą u zwierząt w postaci
utajonej z wieloletnim nosicielstwem, natomiast u ludzi wśród objawów grypopodobnych.
Etiologia:
Coxiella burnetii, jest Gram-ujemną, pleomorficzną, w porównaniu do innych bakterii małą pałeczką,
Wcześniej zaliczana do rzędu Rickettsiales, rodziny Rickettsiaceae, jest obecnie zaklasyfikowana do rodziny
Coxiellaceae, rzędu Legionellales, a w tych ramach do grupy proteobakterii. Nie rozmnaża się w pożywkach
bakteriologicznych, stanowiąc pod tym względem wśród bakterii jeden z nielicznych wyjątków. Jej rozmnażanie
następuje wyłącznie w komórkach zwierzęcych, a zatem w hodowlach komórkowych, zarodkach kurzych oraz w
organizmie człowieka i licznych gatunków zwierząt domowych i dzikich. Do badań laboratoryjnych używane są myszy,
świnki morskie i chomiki.
Coxiella burnetii tworzy wariant LCV, który, podobnie jak przetrwalniki bakterii z rodzajów Bacillus lub
Clostridium, wykazuje wysokiego stopnia oporność na niekorzystne warunki środowiska zewnętrznego, w którym przez
długi czas zachowuje potencjalną żywotność poza komórką zwierzęcą.
Kolejną charakterystyczną właściwością C. burnetii są dwie postacie antygenowe – faza I, chorobotwórcza i
immunogenna, oraz faza II, niechorobotwórcza i niewywołująca odporności przeciwzakaźnej, w którą faza I przechodzi w
wyniku pasaży przez zarodki kurze
lub hodowle komórkowe. Opisano ponadto dwie postacie morfologiczne: większy wariant komórkowy LCV i mniejszy
wariant komórkowy SCV. Występują w cytoplazmie i łatwo ulegają fagocytozie, wykazując przy tym oporność na
wewnątrzkomórkową inaktywację.
Wykazano szczepy różniące się patogennością. Na tej podstawie wyróżnia się 6 genetycznych grup.
- I, II i III są odpowiedzialne za ostra postać gorączki Q u ludzi
- IV wywołuje przewlekłą postać choroby,
- V przewlekłe zapalenie wsierdzia
- VI izolowana od gryzoni i jak dotąd uznana za niepatogenną dla ludzi.
Coxiella burnetti cechuje się niską zjadliwością, lecz wysoką zakażalnością, jedna komórka może zapoczątkować
zakażenie i rozwój choroby.
Źródła i drogi zakażenia:
-Głównym rezerwuarem, skąd C. Burnetii się szerzy, są: krowy, owce, kozy oraz zwierzęta towarzyszące
człowiekowi –psy i koty. Znaczący rezerwuar znajduje się wśród nieudomowionych kręgowców, zwłaszcza przeżuwaczy,
gryzoni i ptaków.
-Zakażenia przenoszą kleszcze w związku ze ssaniem krwi w okresie bakteriemii u zwierząt zakażonych. Innym
9

źródłem wymienionego drobnoustroju jest kał kleszczy, który po wyschnięciu jako pył lub aerozole z zarazkami wdychany
jest przez zwierzęta lub człowieka. Ważniejszym
miejscem rozprzestrzeniania się patogenu, niż wymienione poprzednio, jest wyschnięty kał domowych przeżuwaczy, z
którego pył lub aerozole wraz z zarazkiem docierają do dróg oddechowych zwierząt i ludzi.
Z analizy epidemiologicznej wynika, że C. burnetii, oprócz zakażenia aerogennego, przekazywana jest
człowiekowi oraz zwierzętom, do tego momentu wolnym od zakażenia, przez kontakt z zakażonymi przeżuwaczami,
głównie w okresie porodu oraz z poronionymi płodami, łożyskiem lub wodami płodowymi, lub śluzem pochwowym.
Rzadko ma miejsce transmisja od człowieka do człowieka, np. od zakażonej matki do noworodka, jak też w
czasie sekcji zwłok. U zwierząt, podobnie jak u ludzi, oprócz podanych sposobów zakażenia C. burnetii może mieć
miejsce transmisja pionowa, matka – zarodek lub płód.
Do zakażenia człowieka może dojść drogą doustną za pośrednictwem niepasteryzowanego mleka krów, owiec,
kóz oraz sporządzonych z niego serów. Znaczącym rezerwuarem zarazka są gryzonie (szczury, myszy) przebywające w
pomieszczeniach dla zwierząt, od których zakażają się koty, stanowiące następnie źródło zakażenia człowieka.
Rozpoznanie:
Ze względu na najczęściej bezobjawowy przebieg choroby podstawą są badania laboratoryjne. Materiałem biologicznym
jest surowica krwi oraz fragment poronionego łozyska i kał , a z poronionego płodu narządy.
1) Stosowane są głównie metody serologiczne OWD, ELISA
2) PCR
3) Metody hodowlane i immunohistochemiczne.
Różnicowanie: bruceloza, kampylobakterioza, chlamydioza, i inne powodujące bronchopneumonię.
Objawy:
-Do namnożenia większej liczby bakterii, a tym samym nasilenia objawów choroby, dochodzi podczas ciąży lub
w wyniku działania czynników immunosupresyjnych. – drobnoustrój warunkowo chorobotwórczy.
-Nieznaczne podwyższenie temperatury, zapalenie spojówek i gałek ocznych, wyciek surowiczy z worka
spojówkowego i nosa.
-Liczne zachorowania wśród ludzi w ognisku choroby
-przedwczesne porody i poronienia !!!
-obrzęki i wylewy krwawe w łożysku
-W przypadku silnej immunosupresji może dojść do zaostrzenia, w postaci zapalenia płuc, wymienia oraz stawów
- umiejscowienie się zarazka w trofoblastach utrudnia serologiczne rozpoznanie choroby.
Zmiany A-P:
-obrzęk płuc i śledziony,
-w wątrobie śledzionie i ww. chłonnych obecne są guzki ogniska martwicze i zakrzepy w naczyniach.
Zwalczanie i zapobieganie:
1)W Polsce choroba podlega rejestracji.
2)Leczenia u zwierząt się nie stosuje.
3)Przy sporadycznych zachorowaniach –eliminacja zwierząt
4)Przy licznych zachorowaniach selekcja zwierząt na serologicznie pozytywne i ujemne. Pozytywne eliminuje się a
ujemne poddaje dalszej kontroli serologicznej.
5)Porody powinny odbywać się w odrębnych pomieszczeniach a zwierzęta powinny być tam przenoszone wcześniej na
wypadek poronienia.
6)Po każdym porodzie należy unieszkodliwić łożysko i wody płodowe, oraz poronione płody - spalenie, dezynfekcja.
7)Pomieszczenia należy poddawać gruntownej dezynfekcji.
18. Wąglik - rozpoznawanie, zapobieganie i zwalczanie.
„Wąglik- Splenic fever, Anthrax”- zakaźna, zaraźliwa, najczęściej u zw roślinożernych, przebiegająca ostro w postaci
posocznicy z charakterystycznym obrzękiem śledziony, oraz surowiczo krwotocznymi naciekami w tkance podskórnej i
pod błonami surowiczymi.
Chorują: owce, kozy, bydło, konie oraz dziko żyjące roślinożerne,
Rzadko chorują świnie
Znaczną odporność wykazują psy (mięsożerne)
Ptaki w warunkach naturalnych niewrazliwe.
10

Etiologia:
Laseczka wąglika ( Bacillus anthracis)- G+ laseczka namnaża się w warunkach tlenowych, w organizmie wytwarza
otoczkę a w obecności tlenu w temp. 12-40 wytwarza przetrwalniki- endospory. W rozmazach układają się pojedynczo
lub w łańcuszki przypominające łodygę bambusa.
Endospory powstają z reguły przy otwarciu zwłok, są bardzo oporne na czynniki środowiska, trwając w nim wiele
miesięcy a nawet kilkadziesiąt lat.
Źródła i drogi zakażenia:
Wydaliny i wydzieliny chorych
Zwłoki padłych zwierząt
Najczęstszą przyczyną zachorowań są zarodniki, Głównym źródłem zakażenia jest u zwierząt spożywana pasza
zawierająca przetrwalniki bakterii. Do zarażenia może dojść podczas wypasów, jak i podczas skarmiania trawą lub
sianem. Bakterie pod postacią przetrwalników mogą również wniknąć razem z wodą podczas pojenia zwierząt.
Zwierzęta mięsożerne zakażają się po zjedzeniu zwierząt padłych na wąglik. Zakażenie bezpośrednie z jednego
zwierzęcia na drugie jest możliwe tylko wtedy gdy krew lub wydaliny zwierzęcia chorego dostaną się na świeże rany lub
błonę śluzową.
Rozpoznanie:
Wąglik można jedynie podejrzewać na podstawie objawów i badania sekcyjnego, ze względu na różne ich nasilenie w
zależności od postaci choroby. Pierwsze objawy pojawiają się po ok. 3 dniach u koni i bydła, wcześniej bo po 24h u
owiec.
1) Może przebiegać w 4 postaciach:
1)nadostrej- u owiec, zwierzęta padają nagle wśród bardzo silnej duszności i drgawek , oraz wypływie ciemnej
krwi z jamy nosowej, ustnej i odbytu.
2)ostrej- bydło, konie choroba zaczyna się szybkim wzrostem temp do 42 stC, osłabienie utrata świadomości,
krwawa biegunka i krwiomocz, duszność w wyniku obrzęku krtani i szyi.
3)podostrej- jw.
4)przewlekłej- świnie- często brak objawów, jeśli już to obrzęk gardła i krtani- postać gardłowo-językowa
(glossoanthrax)
2) Zmiany AP:
-z naturalnych otworów ciała wypływa ciemnoczerwona niekrzepnąca krew
-wylewy krwawe i nacieki galaretowate w tk podskórnej, pod błonami surowiczymi i sluzowymi
-wybroczyny we wszystkich narządach wewnętrznych
-obrzęk węzłów chłonnych
-obrzęk wątroby i nerek
-śledziona silnie powiększona, na przekroju czarnoczerwona półpłynna
- u bydła może wystąpić tylko obrzęk węzłów chłonnych, przekrwienie, wybroczyny i karbunkułowate obrzmienia w
przewodzie pokarmowym.
3)Konieczne wykonanie badan laboratoryjnych.- Przy pobieraniu materiału zachować szczególną ostrozność.
Od żywych krew, przy rozkładzie gnilnym małżowinę uszną, kawałek kości, od świń węzły chłonne zagardłowe.
1. badanie hodowlane i mikroskopowe oglądanie preparatów z rozmazu
2. bad serologiczne: Elisa, odczyn aglutynacji, hemaglutynacji biernej
3. PCR
Zwalczanie i Zapobieganie:
Waglik podlega obowiązkowi zgłaszania i jest zwalczany z urzędu w oparciu o Rozp. MpiRW , z dnia 5 maja 2005
1)
Przy podejrzeniu choroby należy odizolować zwierzęta chore lub podejrzane od zdrowych. Nakazane jest
oddzielne gromadzenie mleka od zw. odizolowanych. Zakazuje się przemieszczania zwierząt, poddawania ubojowi i
przeprowadzania sekcji zwierząt padłych.
2)
W przypadku stwierdzenia choroby PLW wyznacza ognisko choroby i obszar zapowietrzony o promieniu 20km.
3)
PLW nakazuje odosobnienie i oznakowanie zwierząt i zwłok, a następnie spalenie zwłok w miejscu w którym
zwierzę padło, lub jest kierowane do ZU. Staranne usunięcie i unieszkodliwienie wydalin, paszy, słomy, ściółki i
przedmiotów z którymi zwierzę miało kontakt oraz poddanie odkażaniu obornika, gnojówki i gnojowicy.
4)
po usunięciu zwłok i przedmiotów miejsca i pomieszczenia czyści się i odkaża,
5)
W ognisku choroby zwierzęta podejrzane poddaje się obserwacji przez 20 dni, mierząc im 2x dziennie temp
ciała. Mogą zostać poddane leczeniu, jeśli choroba rozwinie się – ubój metodą bezkrwawą.
6) W obszarze zapowietrzonym zwierzęta które nie wykazują objawów mogą zostać zaszczepione i poddane 30
dniowej obserwacji z 2x pomiarem temp w ciągu doby.
11

7) Ognisko uznaje się za wygasłe jeśli
d.
1) upłynęło 15 dni od uznania zwierząt za zdrowe, lub likwidacji zwierząt
e.
2)upłynęły 42 dni od przeprowadzenia szczepienia.
f.
3) odpowiednio przeprowadzono czyszczenie i odkażanie.
8)Ponowne umieszczanie zwierząt w gospodarstwie możliwe jest po uznaniu ogniska za wygasłe.
19.Salmoneloza klaczy-rozpoznawanie, zapobieganie i zwalczanie
Salmonelloza klaczy
Czynnik etiologiczny: Salmonella abortusequi serowar specyficzmny
W dzisiejszych czasach zakażenia straciły na znaczeniu.
Zakażenia drogą doustną, ale może również podczas krycia.
Dochodzi do infekcji ogólnej w konsekwencji której ciężarna klacz roni po 4 miesiącu ciąży.
Poronienia po 7 miesiącu ciąży może się wiązać z ciężkimi powikłaniami: Zatrzymanie błon płodowych, zapalenie
macicy, zapalenie bony śluzowej macicy.
Z reguły nie obserwuje się żadnych objawów zbliżającego się poronienia.
Gdy jednak klacz urodzi zrębie, jest ono słabe rozwija się u niego salmonelloza posocznicowa a następnie
wielostanowa.
Z reguły klacze zakażone S.abortusequi ronią tylko raz- wytworzenie odporności.
Zmiany anatomopatologiczne:
Poronione płody:
W nienaruszonych błonach plodowych zaawansowane zmiany autolityczne.Odróżnienie salmonellozy od EHV-1.
Obrzęki i zmiany nekrotyczne, otoczone przekrwionymi tkankami.
Diagnostyka bakteriologiczna i serologiczna:
1.S.abortusequi rośnie powoli na pożywkach dopiero po 48 godzinach można zaobserwować niewielkie kolonie.
2.Z kału wyizolowanie S.abortusequi jest bardzo trudne.(zakażenia latentne u źrebiąt)
3.O wiele lepiej sprawdza się hodowla bakterii znajdujących się w poronionych płodach i łożyskach.(większa
koncentracja bakterii)
4.Oznaczania miana przeciwciał.
5.Metody biologii molekularnej.PCR
Leczenie i zapobieganie:
Postępowanie jak przy każdym poronieniu. Usuwanie poronionych płodów i łożysk, dezynfekcja, izolcja podejrzanych
podejrzanych o chorobę zwierząt. Leczenie chorych klaczy, antybiotyki miejscowo oraz w razie potrzeby domacicznie.
Badania serologiczne oznaczenia miana poziomu przeciwciał.
Immunizacja pozostałych klaczy za pomocą inaktywowanej specyficznej dla stada szczepionki.
20.Rodokokoza źrebiat - rozpoznawanie i zapobieganie
Rodokokoza źrebiąt
Zakaźna choroba przebiegająca z objawami ropnego zapalenia oskrzeli i płuc, a sporadycznie ropnego zapalenia
jelit. Atakuje źrebięta w wieku od 3 do 6 miesięcy (zanik odporności siarowej). Zachorowania mają miejsce głównie w
okresie letnim.
Bardziej wrażliwe:
źrebięta rasowe ( czystej krwi arabskiej)
Z defektami immunologicznymi
Czynnik etiologiczny: Rhodococcus equi (Corynebacterium equi)
Objawy kliniczne:
Zmiany anatomopatologiczne:
12

POSTAĆ PŁUCNA:
1.
Otorbione ogniska ropne w płucach
( duże ropnie w przednich płatach, drobne ogniska prosówkowe we wszystkich płatach)
2.
Miąższ płuc wokół ropni zwątrobiały, bezpowietrzny, opłucna pokryta włóknikowym nalotem
POSTAĆ JELITOWA:
Ropne zapalenie okrężnicy (ropne lub serowate ogniska rozrzucone na obrzękłej i zaczerwienionej błonie śluzowej)
Zmiany w obrzękłych węzłach chłonnych krezkowych.
Rozpoznanie:
Wywiad
Objawy kliniczne – niespecyficzne
Zmiany anatomopatologiczne
Badanie bakteriologiczne wypływów z nosa (Kału)
Transtracheal wash - Procedura ta polega na umieszczeniu cewnika (donosowo) w -tchawicy źrebięcia,
wprowadzeniu sterylnego roztwór do tchawicy i pobieranie roztworu z powrotem. Z pozyskanych popłuczyn
tchawiczo-oskrzelowych powinien zostać wykonany posiew. – „złoty standard”
RTG
Badanie krwi (monitoring leukocytów i fibrynogenu)
Leczenie:
•
Skuteczne, gdy podjęte szybko i kontynuowane min. 4 tyg. (9 a nawet dłużej)
•
Oporny na penicylinę, wrażliwy na erytromycynę, ampicylinę, gentamycynę, trimetoprim i sulfonamidy
(antybiotykobiogram)
•
Najskuteczniejsze leczenie skojarzone:
–
Erytromycyna (25 mg/kg m.c 3 razy dziennie per os) + rifampicyna (10 mg/kg m.c 1 raz dziennie per
os)
–
Ampicylina (15 mg/kg m.c 3 razy dziennie i.m) + gentamycyna (2 mg/kg m.c. 3 razy dziennie) –
kotrolować nerki
–
Biseptol (sulfametoksazol + trimetoprim)
•
Lydium KLP
Profilaktyka – zabiegi zoohigieniczne:
•
Ciągłe usuwanie nawozu ze stajni i padoków oraz nieużywanie go do nawożenia pastwisk
•
Izolacja chorych źrebiąt i natychmiastowe usuwanie ich kału w celu ograniczenia zanieczyszczenia środowiska
•
Zraszanie dróg i padoków, obsiewanie trawą wszelkich możliwych powierzchni na terenie stadnin oraz
ulepszanie pokrywy roślinnej pastwisk
•
Dobre warunki zoohigienicznych w stajniach, właściwa wentylacja
•
Przesunięcie terminów porodów na zimę, tak by w okresie największego narażenia na chorobę (sucha, ciepła
pora roku) źrebięta miały powyżej 6 miesięcy życia. Jest to często niemożliwe do wprowadzenia np. w hodowli
koni pełnej krwi angielskiej
Profilaktyka - immunizacja bierna: PREPARATY OSOCZA
•
4 preparaty na rynku. Preparaty osocza.
•
Ogranicza zachorowania źrebiąt zarówno po naturalnej ekspozycji, jak i po zakażeniu doświadczalnym
•
Za główny składnik zapewniający odporność uznawane są swoiste przeciwciała anty VapA i anty VapC
•
Do ochrony przed zakażeniem wystarczy niewielka ilość przeciwciał albo odporność zależy od innych
składników osocza, jak składniki dopełniacza, interferon i inne cytokiny
•
Zaleca się podawanie preparatów osocza jak najwcześniej, zwłaszcza w stadninach z enzootycznie
występującą chorobą
•
Najczęściej zalecany schemat to podanie pierwszej dawki w pierwszych dniach życia (od 1 do 10 dnia), a
drugiej w wieku 3–4, a nawet 8 tygodni.
Profilaktyka - możliwości immunizacji czynnej:
•
Większość źrebiąt nabywa odporność na zakażenie R. equi i pozostaje odporna przez całe życie
•
w Argentynie dostępna jest szczepionka dla klaczy o nazwie Rhodovac, jej zastosowanie w Polsce
uniemożliwiają regulacje prawne
•
Wykazano skuteczność podawania inaktywowanej szczepionki z całych komórek bakteryjnych z dodatkiem lub
bez komponenty EHV-2 zarówno u źrebiąt, jak i klaczy
•
Zastosowanie u źrebiąt szczepionki przeciwko EHV-2 (ISCOM) także pozwoliło na ograniczenie zachorowań w
stadninie z endemicznie występującą rodokokozą
•
Jednak według części badań szczepienie źrebiąt zabitymi bakteriami czy egzoenzymami „equi factor” nie chroni
przed doświadczalnym zakażeniem
•
Szczepionka oparta na białku VapA okazała się bardziej immunogenna niż szczepionka z całych komórek R.
13

equi
•
Doustna immunizacja źrebiąt żywymi bakteriami
•
Immunizacja klaczy autoszczepionką pozwoliła na znaczne zmniejszenie zachorowań i upadków źrebiąt
21.Kulawki źrebiąt—rozpoznawanie i zapobieganie.
Kulawka wczesna źrebiąt
Wiadomości wstępne:
•
Bardzo częste zakażenie stawów, nierzadko kończące się śmiercią
•
Pod nazwą kulawka źrebiąt kryje się więcej niż przejściowe zapalenie jednego lub kilku stawów, kulawka
jest przejawem ostrej posocznicy
•
Zdarzają się przypadki, że zakażenie przebiega tak szybko, że do śmierci dochodzi jeszcze przed
wystąpieniem objawów umożliwiających rozpoznanie
•
Po wystąpieniu objawów należy liczyć się z ogólnym zakażeniem organizmu
•
Posocznica u źrebiąt nowonarodzonych (1-7 dniowych)
•
Zapalenie stawów i nephritis u źrebiąt kilkutygodniowych
Czynnik etiologiczny: Actinobacillus equlli
Objawy kliniczne:
•
Osłabienie, źrebię leży, nie ma siły ssać – wymię klaczy przepełnione, twarde, napięte
•
Objawy posocznicy: CTO, wybroczyny, zapalenie błony naczyniowej oka
•
Wyciągnięcie głowy do przodu (sztywność karku)
•
Zażółcenie bł. śluz.
•
Odoskrzelowe zapalenie płuc
•
(kaszel, duszność, wypływ z nosa)
•
Cuchnąca biegunka
•
Zaburzenia neurologiczne
•
Czasami bolesność ok. nerek
•
Obrzęk stawów i pochewek ścięgnowych, bolesne, chełbocące, ciepłe, kulawizna – poliarthritis, głównie
stawy kolanowe, biodrowe, skokowe, nadgarstkowe
•
Po 2-5 dn. śmierć (wstrząs toksyczny)
Zmiany anatomopatologiczne:
•
Zmiany posocznicowe
•
Obrzęk mózgu
•
Ropne zapalenie kłębuszków nerkowych
•
Zwyrodnienie wątroby
•
Zapalenie płuc
•
Surowiczo - włoknikowe zapalenie stawów
Rozpoznanie:
•
Badanie kliniczne
•
Zmiany AP
•
Badanie mikrobiologiczne krwi
•
Badania laboratoryjne (leukocytoza, później leukopenia, określenie koncentracji IgG w osoczu, ocena
procesów toksycznych – zespół wstrząsu toksycznego)
Profilaktyka:
•
Autoszczepionka dla klaczy na 4-6 tyg. przed porodem lub na 48-72h antybiotyk o przedłużonym działaniu
Leczenie:
O powodzeniu leczenia decydują:
•
Stan źrebięcia
•
Stopień nasilenia zmian w stawach
14

•
Wyniki badań laboratoryjnych
•
Wysokie dawki antybiotyków
•
Początkowo co 8-12h
•
W celu uniknięcia nawrotów choroby stosować przez 5, najlepiej 7-10 dni
•
Wyrównanie hypogammaglobulinemii – osocze lub transfuzje krwi (przy ciężkich procesach toksycznych)
•
Płynoterapia
•
Zmiany stawowe – punkcje, płukanie jamy stawowej
Preparaty lecznicze:
•
Półsyntetyczne penicyliny
•
Ampicyliny
•
Gentamycyna
•
Tetracykliny
•
Streptomycyny parenteralnie
Kulawka późna źrebiąt
Wiadomości wstępne:
•
Jest chorobą najczęściej występującą u przychówka końskiego.
•
Choroba zakaźna o tle bakteryjnym, najczęściej do zakażenia dochodzi już w życiu płodowym
•
Schorzenie ciężkie, o ostrym przebiegu, powodujące upadki i znaczne straty, leczenie jest trudne, często
nieskuteczne
Czynniki etiologiczne:
•
Streptococcus pyogenes (G+)
•
Corynebacterium pyogenes (G+)
•
E. coli (G-)
•
Pseudomonas aeruginosa (G-)
Czynniki usposabiające:
•
Brak higieny porodówek (brud, brak dezynfekcji)
•
Nieodkażenie pępowiny (też jej zapalenie)
•
Zbyt późne wstawianie klaczy do porodówki
•
Niedoborowe żywienie klaczy ciężarnej (witaminy, białko)
•
Trudny poród
•
Utrata krwi
•
Niedostateczna odporność bierna źrebiąt
•
- wcześniaki, bliźnięta, sieroty
•
- zbyt późne pobranie siary
•
- niektóre stare klacze wytwarzają mniej immunoglobulin
Objawy:
•
Choroba rozpoczyna się w 2-4 tyg. życia
•
Podwyższenie wew. temp. ciała do ok.41 st. C
•
Przyspieszenie tętna i oddechów
•
Ropne zapalenie stawów – trudności z poruszaniem się, utrudnione wstawianie i kładzenie się, kulawizny
•
Stawy gorące, obrzękłe, bolesne
•
(najczęściej stawy kolanowe i skokowe)
•
Ropne zapalenie pępowiny
•
Źrebięta leżą, nie mają siły ssać
•
Błony śluzowe ciemnoczerwone, purpurowe
•
Wybroczyny, wynaczynienia (spojówki, inne błony śluzowe)
•
Czasami żółtaczka
•
Objawy neurologiczne: opistotonus, oczopląs, drgawki
•
Objawy ze strony układu oddechowego :
•
kaszel, duszność, wypływ z nosa
•
Niewydolność nerek
•
Choroba trwa 7-14 dni i zazwyczaj kończy się śmiercią (100%)
Zmiany anatomopatologiczne:
•
Surowiczo-ropne zapalenie wielostawowe
•
Ropne zapalenie pępowiny (omphalophlebitis)
15

•
Ropnie przerzutowe w innych narządach
•
Zwyrodnienie wątroby
•
Obrzęk śledziony
Rozpoznanie:
•
Wywiad
•
Objawy
•
Zmiany anatomopatologiczne
Materiał do badań:
•
Wydzielina ropna źrebiąt
•
Mleko lub wydzielina z pochwy klaczy (badanie bakteriologiczne)
Profilaktyka nieswoista:
Higieniczne przeprowadzenie porodu
Prawidłowe zabezpieczenie pępowiny po porodzie, łącznie z jej dezynfekcją.
Korzystne jest podawanie ciężarnej klaczy witamin oraz preparatów mineralnych.
Profilaktyka swoista
•
Szczepienie ciężarnej klaczy w ostatnich 6 tygodniach ciąży:
•
Pierwsze szczepienie na ok. 6 tygodni przed porodem
•
Drugie 4 tygodnie przed porodem.
•
Ten pełny cykl szczepień koniecznie należy wykonać u klaczy, której źrebak padł przy poprzednim porodzie.
•
Niezależnie od szczepienia klaczy warto uodpornić źrebaka surowicą swoistą
•
Nowonarodzonemu źrebakowi podaje się surowicę zawierającą przeciwciała przeciwko drobnoustrojom
najczęściej wywołującym kulawkę
•
Surowicę można podąć ponownie ok. 6-7 dnia.
22. Choroba Tyzzera – rozpoznanie i zapobieganie.
W „3” słowach :
- przez Clostridium Piliforme,
- szczególnie u gryzoni i inne gatunki ,
-chorują najsłabsze , objawy ogólnoustrojowe ( spad. Apetytu , gorączka , biegunka ) => wyniszczenie
- u źrebiąt prawie 100 % śmiertelność , brak leczenia swoistego i szczepień , terapia wspomagająca ( płynoterapia,
Oksy-/ tetracykliny, penicyliny łagodzą jedynie objawy )
Rozpoznawanie:
- na podstawie zmian makro i mikroskopowych :
•
Ogniska martwicze białawe, szare, żółtawe na wątrobie
•
Zapalenie krwotoczne z obrzękiem J. ślepego i okrężnicy i płynną brązową zawartością
•
Smugi białawe na mięśniu sercowym,
•
Zapalenie i zator płuc
- wykazania charakterystycznych wew. Kom bakterii ( m. Giemsą )
- na podstawie badania poziomu przeciwciał w surowicy ( np. metoda IF)
Zapobieganie :
- ograniczaniu stosowania lek. Immunosupresyjnych czy Sulfonamidów ( predysponują zwierzęta do choroby )
- opiera się gównie na minimalizowaniu cz. Stresowych ,
-leczeniu inf. Pasożytniczych ,
- dezynfekcji pomieszczeń np. 0,3 % rozt. Podchlorynu sodu
- ograniczaniu zapylenia powietrza ( obecne zarodniki )
16

23. Rozpoznawanie chorób zakaźnych koni podlegających obowiązkowi zwalczania w Polsce (
omówić jedną z chorób).
Choroby koni podlegające obowiązkowi zwalczania w Polsce:
•
Afrykański pomór koni ( African Horse Sickness) AHS - pytanie nr 25
•
Pęcherzykowe zapalenie jamy ustnej ( VS- Vesicular Stomatitis) - pytanie nr 16
•
Wścieklizna (Rabies) - pyt nr 10
•
Wąglik (Anthrax) – pyt nr 18
24. Zapobieganie chorobom zakaźnym koni podlegającym obowiązkowi rejestracji w
Polsce( omówić jedną z chorób).
Choroby zakaźne koni podlegające w Polsce obowiązkowi rejestracji.
•
Listerioza (Listeriosis)
•
Wirusowe zapalenia mózgu i rdzenia koni (Equine encephalomyelitis)
•
Nosacizna (Glanders)
•
Niedokrwistość zakaźna koni (Equine infectious anaemia)
•
Zakaźne zapalenie macicy u klaczy (Contagious equine metritis)
•
Wirusowe zapalenie tętnic koni (Equine viral arteritis);
•
Zaraza stadnicza (Dourine);
•
Gorączka Q (Q fever);
Zapobieganie:
Ad1) Listerioza:
Należy zapobiegac zakażeniom drogą alimentarną, zwalczać gryzaonie i uniemożliwić kontakt zwierzętom
zdrowym z chorymi , odizolowując konie chore.
Profilaktyka polega na dbałości o dobra jakość kiszonek, uzywając do ich przygotowania dodatków
poprawiających fermentację. Lepiej podawać dobre siano i pasze treściwe Istotne znaczenie ma systematyczna
deratyzacja, chlorowanie podejrzanych wodopojów, oczyszczanie i odkażanie pomieszczeń, wybiegów. Dobra higiena
pomieszczen i ochrona zwierząt przed stresorami.
Jedynie u owiec stosowana jest profilaktyka swoista, której brak u innych gatunków. Leczenie jest trudne z
powodu zwykle zbyt późnego rozpoznania, sukces zależy od szybkości wdrożenia, przy silnie wyrażonych objawach
zwykle mało skuteczne. Lekiem z wyboru jest penicylina, tetracyklina, erytromycyna, lub sulfonamidy potencjonowane ,
stosowane 7-14 dni.
Ad 2) Wirusowe zapalenie mózgu i rdzenia.
W Polsce Zakaźnego zapalenia mózgu i rdzenia nigdy nie stwierdzono. W krajach dotkniętych choroba
profilaktyka polega na zwalczaniu owadów- wektorów zakażenia w środowisku (osuszanie terenu, opryski owadobójcze)
i w stajni, ochronie koni przed komarami(repelenty, derki termoaktywne) utrzymywanie zwierząt w ciemnych
pomieszczeniach..
Po wystąpieniu: izolacja koni chorych (leczenie lub uśpienie), kwarantanna 28 dni, ograniczenie obrotu
zwierzętami z terenów endemicznych,
W użytku są także szczepionki stosowane na terenach endemicznych, przed sezonem aktywności stawonogów
( 2x w odstepie 3 tyg i coroczna rewakcynacja na wiosnę)
Dostępne są szczepionki mono, bi, triwalentne, złożone ( z grypą tężcem) inaktywowane i atenuowane.
Szczepienia chronią przed zachorowaniem- po zakażeniu wiremia i serokonwersja- brak wnikana wirusa do OUN.
Ad3) Nosacizna:
Zwierzęta chore- poddaje się eutanazji, zwłoki unieszkodliwia się,
Pomieszczenia czyści i odkaża
Zwierzęta mające kontakt z chorymi izoluje się , poddaje kwarantannie, badaniom serologicznym i maleinizacji
Na terenie zapowietrzonym wstrzymany obrót końmi
Wyznacza się okręg zapowietrzony i zagrozony – 30 km
W okręgu wykonuje się przegląd koni i maleinizację
Stajnie zakażone po usunięciu chorych zwierząt obejmuje się 6 miesięcznym nadzorem( co tydzień bad kliniczne, co
miesiąc serologiczne, co 3 mce alergiczne)
Bierzące odkażanie pomieszczeń- codziennie
Kraj uzanaje się za wolny po upływie 12 m-cy od likwidacji ostatniego chorego konia.
Obowiązuje zakaz importu koni z terenów zapowietrzonych.
17

Ad 4) Niedokrwistośc zakaźna:
choroba znajduje się na liście B OIE. Wprzypadku podejrzenia o chorobę powinno zostać wdrożone typowe
postępowanie przeciwepizootyczne.
Szczepienie zabronione- brak skutecznych szczepionek, Leczenie zabronione.
Ochrona krajowego pogłowia koni polega na przestrzeganiu zasady aby każde nieparzystokopytne zwierzę
importowane do Polski zaopatrzone było w świadectwo informujące że pochodzi z kraju i stada wolnego od AIE, a
badanie w kierunku NZK jest ujemne. Profilaktyka przeciwzakaźna to także zapobieganie zakażeniu jatrogennemu.
Zabobieganie przez zwalczanie zwierząt chorych:
1 Eutanazja koni u których stwierdzono NZK, takie postępowanie jest uzasadnione, bowiem potwierdzono możliwość
dożywotniego nosicielstwa i wydalania wirusa przez konie seropozytywne.
2 Zamknięcie chorego stada aż do chwili uznania go za wolne
3 Import zwierząt z dokumentami potwierdzającymi uzyskanie wyniku ujemnego testem Cogginsa na 30 dni przed
transportem.
Ad5) CEM- pyt 29
Ad6) EVA -pyt 26
Ad7) Zaraza stadnicza koni- pyt 41
Ad8) Gorączka Q:
1)W Polsce choroba podlega rejestracji.
2)Leczenia u zwierząt się nie stosuje.
3)Przy sporadycznych zachorowaniach –eliminacja zwierząt
4)Przy licznych zachorowaniach selekcja zwierząt na serologicznie pozytywne i ujemne. Pozytywne eliminuje się a ujemne poddaje
dalszej kontroli serologicznej.
5)Porody powinny odbywać się w odrębnych pomieszczeniach a zwierzęta powinny być tam przenoszone wcześniej, na wypadek
poronienia.
6)Po każdym porodzie należy unieszkodliwić łożysko i wody płodowe, oraz poronione płody - spalenie, dezynfekcja.
7)Pomieszczenia należy poddawać gruntownej dezynfekcji.
25. Afrykański pomór koni- rozpoznawanie, zapobieganie i zwalczanie.
Afrykański pomór koni “AHS- African horse sickness, Pestis equorum”
Choroba zakaźna, ale niezaraźliwa, wirusowa koniowatych, przenoszona przez stawonogi krwiopijne, stąd głównie
występująca w sezonie letnim.
Jest najgroźniejszą choroba koniowatych Afryki występująca tam sezonowo i cyklicznie, charakteryzującą się wysoką
gorączką, krwotocznością, obrzękami niewydolnością układu krążeniowo oddechowego i wysoką śmiertelnością.
Etiologia:
- pantropowy Orbiwirus ( Orbivirus) należący do Reoviridae. Wirus RNA- genom koduje siedem białek strukturalnych VP
1-7
- wirus w okresie od pojawienia się gorączki do wyzdrowienia obecny we wszystkich tkankach wydalinach i wydzielinach.
- replikuje się w endotelium, makrofagach i fibroblastach
- Dotychczas znanych jest 9 odmiennych immunologicznie typów , a wśród nich 50 różnych szczepów
( neurotropowe, wiscerotropowe, pantropowe)
Źródła i drogi zakażenia:
-Wrażliwe koniowate i w pewnym stopniu też psy
-Zasadniczym źródłem są zwierzęta chore, ozdrowieńcy i nosiciele (nosicielstwo po przechorowaniu do 90 dni)
-Konieczna jest obecność dużej populacji wektora ( Cullicoides, Stomoxys, prawdopodobnie też Culex), są zdolne do
przenoszenia zakażenia przez 5 tygodni od pobrania zakażonej krwi.
-Największą wrażliwość wykazują konie >muły >osły >zebry u których podkliniczny przebieg, w rejonach enzootycznych
18

Afryki najczęściej zwierzęta tubylcze są odporne na zakażenie.
-Po przechorowaniu zwierzęta nabywaja w ciągu 3 tyg odporność na całe życie ale tylko na homologiczny serotyp,
-Ozdrowieńcy są nosicielami – głównie zebry z poronnym przebiegiem choroby.
-Żrebięta od uodpornionych matek są zabezpieczone na 6 m-cy.
-Nie przenosi się przez bezpośredni kontakt koni, tylko w obecności wektora (sezon letni)
-Nie jest do końca poznany rezerwuar pozwalający przezimować chorobie, wykluczono konie.
Rozpoznawanie:
1.- Na podstawie obrazu klinicznego i sekcyjnego w rejonach enzootycznych nie nastręcza problemów. ( pojawia się
sezonowo, duża śmiertelność i zachorowalność.
-na terenach dotąd zdrowych choroba ma typowy nadostry lub ostry przebieg i występuje w postaci płucnej lub
mieszanej z obrzękiem płuc, głowy i innych części ciała.
-duże znaczenie ma fakt że choroba może się szybko rozprzestrzeniać na dużym i wolnym dotychczas terenie.
2.-potwierdzenie laboratoryjne :
•
identyfikacja wirusa( ELISA, PCR, Oseski mysie), wirus obecny przez 4-8 dni we krwi
•
badanie serologiczne.(ELISA, Immunoblotting i OWD) Do badań pobiera się krew przyżyciowo, a pośmiertnie
wycinki śledziony i płuc.
Diagnostyka Różnicowa:
–
wirusowe zapalenie tętnic- obrzęki na tylnych kończynach, mosznie lub gruczole sutkowym, rzadko
objawy oddechowe, najczęściej przebieg poronny.
–
Niedokrwistość zakaźna- silnie powiększona śledziona, w postaci przewlekłej wątroba muszkotołowa,
długi okres inkubacji , gorączka powrotna niedokrwistość
–
Wąglik- Zmiany ap, śledziona, krwawa biegunka, krwiomocz, ciemna krew z otworów ciała
Objawy przy rozpoznawaniu: Są 4 postaci choroby ,wspólna cecha wysoka gorączka sięgająca nawet 40-41
•
nadostrą (płucną)- krótka inkubacja 3-5 dni, śmiertelność 90-100%, wysoce wirulentny szczep wirusa na
nowym terenie, dwudniowa gorączka może być jedynym objawem, po czym występuje silna niewydolność
oddechowa (60-80 oddechów/ min), pojawia się silny kaszel, duszność, w ciągu 12-48 godzin obrzęk płuc
doprowadza do śmierci. W ostatnim stadium obfity żółtawy, surowiczy, pienisty wypływ z nozdrzy, poty i
osłabienie.
•
ostrą (płucno- sercową)- mieszana- różne szczepy, śmiertelność do 80% następuje w ciągu 3-6 dni, objawy
sercowo oddechowe z dominacją jednego z układów.
•
podostra (sercową) – inkubacja 7-14 dni, śmiertelność ok. 50 %, najczęściej u koni z terenów enzootycznych.
Nazywana jest postacią obrzękową przez wzgląd na obrzęki pochodzenia sercowego, szczególnie dołów
nadoczodołowych skroniowych powiek, warg policzków i języka, żuchwy i krtani, szyi, klatki piersiowej i barków.
Silne przekrwienie błon śluzowych, nosa i pyska, sinica wybroczyny wylewy krwawe, szczególnie spojówek
języka który często wypada. Szmery sercowe związane z puchliną i zapaleniem osierdzia.
•
Gorączkową- pośrednia , poronna. Oprócz gorączki inne objawy pojawiają się rzadko, spadek apetytu,
osłabienie.
19

Zmiany A-P:
g.
zapalenie opłucnej, wybroczyny, puchlina opłucnej
h.
drogi oddechowe wypełnione żółtawym, surowiczym, spienionym płynem
i.
puchlina osierdzia, wybroczyny i wylewy krwawe, zwyrodnienie mięśnia sercowego,
j.
puchlina jamy brzusznej , obrzęk bł, śluz. żołądka i jelit, wątroby , przekrwienie nerek,
k.
obrzęki głowy- nadoczodołowe, szyi i przedpiersia
l.
patognomiczny objaw
- galaretowaty obrzęk mięśni w okolicy więzadła karkowego
Zapobieganie i zwalczanie:
W Polsce choroba ta jest zwalczana z urzędu, jakkolwiek jeszcze nigdy nie było wypadków zachorowań w
Polsce na tę chorobę. Celem niedopuszczenia do wystąpienia tej choroby na terenie Polski, stosuje się rygorystyczne
przepisy dotyczące importu lub wwozu koniowatych do Polski.
W Polsce AHS podlega obowiązkowi zwalczania i zgłaszania. Wszystkie chore zwierzęta są likwidowane,
podobnie jak wszystkie nieparzystokopytne w ognisku choroby. Na obszarze zapowietrzonym wszystkie zwierzęta
nieparzystokopytne są zamykane w pomieszczeniach wolnych od wektorów i obserwowane przez 40 dni.
Wg. OIE okręg zapowietrzony wokół ogniska choroby powinien być wyznaczony w promieniu 100km, przy czym
w obrębie tego okręgu w promieniu 10-20 km przeprowadza się szczepienie zwierząt wrażliwych.
Wokół okręgu zapowietrzonego ustala się okręg zagrożony w promieniu 50 km, w którym nie prowadzi się szczepień.
Najbardziej efektywne zapobieganie polega na masowym szczepieniu na dużym terenie wszystkich
koniowatych. Obecnie produkowane na liniach komórkowych szczepionki nie powodują objawów ubocznych i uważa się
że na terenach zakażonych stosowanie żywych szczepionek produkowanych na kulturze tkankowej jest metodą z
wyboru.
Okres uzyskania pełnej odporności poszczepiennej trwać może nawet do 5 m-cy. Odporność po szczepionkach
poliwalentnych trwa 6m-cy do 6 lat. A po szczepionkach momowalentnych całe zycie.
Źrebięta od odpornych matek szczepi się od 8 miesiąca.
Najlepsze efekty w zwalczaniu AHS uzyskiwano przez wybijanie zwierząt i stosowanie szeroko zakrojonych szczepień.
Samo wybijanie okazywało się mało skuteczne.
Rozprzestrzenianiu się choroby z Afryki i Azji można zapobiegać przez kwarantannę koni przeznaczonych na
eksport w specjalnych pomieszczeniach pozbawionych wektorów, szczepienie i kwarantannę w bazach załadowczych.
Kraj uznaje się za wolny od AHS po 2 latach od wygaśnięcia choroby oraz po upływie 12 m-cy od ostatnich
szczepień.
Większość wolnych od AHS krajów zapobiega przez wstrzymanie importu z krajów gdzie choroba występuje.
Zaleca się stosowanie 40 dniowej kwarantanny dla wszystkich koni pochodzących z Afryki i Azji.
Ze względu na możliwość zawleczenia choroby przez przywiezienie wektorów (Cullcoides), duże ryzyko
stwarza obecnie transport lotniczy.
26. Rozpoznawanie, zapobieganie i zwalczanie wirusowego zapalenia tętnic.
Rozpoznawanie:
Badanie nasienia
Wymazy z jamy nosowej, worka spojówkowego
Krew z EDTA
Badania wirusologiczne z nasienia
Badania serologiczne SN, IF, pary surowic ( odstęp 3-4 tygodni), ELISA, PCR
Próba biologiczna
Badanie histopatologiczne – zmiany zwyrodnieniowe( szklista martwica błony środkowej małych tętniczek) i
nacieki zapalne w środkowej warstwie tętniczek
Zapobieganie: izolacja chorych, odkażenie stajni, eliminacja ogierów – nosicieli, szczepienia – szczepionki
inaktywowane.
Zwalczanie: podlega rejestracji.
20
27. Rozpoznawanie, zapobieganie i zwalczanie zakaźnego zapalenia jamy nosowej i
płuc oraz ronienia.
Rozpoznawanie : wywiad, objawy kliniczne, zmiany sekcyjne ( p. oddechowa – zaczerwienienie i obrzęk błon śluzowych,
zmiany zapalne w płucach, zmiany posocznicowe, zwyrodnienie wątroby, nerek, obrzęk śledziony. P. z ronieniami – błon
y płodowe niezmienione, poroniony płód nie wykazuje cech autolitycznych, tylko obrzęk tkanki podskórnej, zażółcenie
tkanki podskórnej i błon śluzowych, płyn w jamach ciała, wybroczyny w błonach śluzowych i pod błonami surowiczymi.
Badanie wirusologiczne – izolacja z wymazów z nosa, z narządów płodu.
Badania serologiczne: ID,SN,OWD
Badanie PCR, histopatologiczne.
Zapobieganie: nieswoiste oraz systematyczne szczepienia ochronne
Szczepionki inaktywowane:
Klacze: 5,7,9, miesiąc ciąży powtarzać co rok
Źrebięta: 4,5,7,10 miesiąc życia
Roczniaki: kwiecień i wrzesień
Roczniaki nie szczepione wcześniej: I – w dowolnym czasie II – po6-9 tyg. III – po 6 miesiącach
Szczepionki żywe – klacze – 4 i 9 miesiąc ciąży.
Zwalczanie: nie jest zwalczana, nie podlega rejestracji ani zgłaszaniu
28. Rozpoznawanie, zapobieganie i zwalczanie otrętu.
Rozpoznawanie:badanie kliniczne – objawy:
•
Klacze: zaczerwienienie błony śluzowej pochwy lub szyjki macicy i okolic łechtaczki; grudki
przechodzą w pęcherzyki i płytkie owrzodzenia pokryte nalotem, wycieki śluzowo – ropne.
•
Ogiery: obrzęk napletka, jąder i moszny, pęcherzyki, krosty, owrzodzenia.
Badania serologiczne: SN, IF
Badanie wirusologiczne – izolacja wirusa
PCR
Zapobieganie: swoistego brak – brak szczepionek, jedynie nieswoiste – używać do rozrodu koni zdrowych
Zwalczanie: obowiązek zgłaszania.
29. Rozpoznawanie, zapobieganie i zwalczanie zakaźnego zapalenia macicy. CEM
Rozpoznawanie: badania bakteriologiczne – wymazów z błony śluzowej środkowej zatoki ( dołka) łechtaczki ( specjalne
podłoża do transportu – Stuarta lub agar Amesa) ; u ogierów z uchyłka cewki moczowej, wypłuczyny z worka
napletkowego, sperma i wydzielina przedejakulacyjna.
Przy poronieniu – łożysko i narządy poronionych płodów oraz tkanki łożyska, poronione płody.
Badanie serologiczne: - mało przydatne – czasem brak odpowiedzi immunologicznej
Czasem PCR
Zapobieganie: brak skutecznych szczepionek, stosować tylko profilaktykę nieswoistą oraz przestrzegać pewnych
przepisów
W niektórych państwach wolnych od CEM – przy imporcie wymagany jest ujemny wynik badania bakteriologicznego, a
przed wprowadzeniem do elitarnych hodowli – próba biologiczna.
Zwalczanie: choroba podlega obowiązkowi zgłaszania w OIE, a w PL obowiązek rejestracji.
30. Rozpoznanie, zapobieganie i zwalczanie grypy koni
(opracowalam z mat dr Platt)
Influenza koni (Bronchitis infectiosa equorum, Influenzae equorum, kaszel hoppergarteński)
Ostre, zakaźne i zaraźliwe wirusowe schorzenie gornych dróg oddechowych nieparzystokopytnych w każdym wieku,
którego podstawowym objawem jest bolesny, głuchy kaszel.
Ortomyxoviridae rodzaj A- 2 typy u koni ze wzgeledu na różnice w budowie otoczki
H7N7(A-equi 1)- prototypem jest szczep A/equi/Praha/1/56- wglednie stabilny nie ulega mutacją, atakuje głównie młode
zwierzęta
H3N8(A-equi 2)- prototyp A/equi/Miami/2/63- zakazenia o cięższym przebiegu klinicznym, atakuje zwierzęta w każdym
wieku
podtyp A2 dzieli się na 2 linie ewolucyjne: szczepów amerykańskich i europejskich
zmienność antygenowa oparta na 2 zjawiskach:
-dryft antygenowy (zmiennoścć antygenowa)
- zmienność genetyczna (skok antygenowy-shift)
Wirus cechuje się wysokim współczynnikiem zakażalności i wysokim współczynnikiem zachorowalności.
Drogi zakażenia:
-bezposredni kontakt
- droga aerogenna
21

- pośrednio przez sprzęt
Odporność: A1-okolo roku
A2 krotsza około 6 mscy
BRAK odporności krzyżowej!!!!
Patogeneza:
-nabl bł sluz nosa-replikacja, uszkodzenie bl śluz, infiltracja ,zwyrodnienie,liza i złuszczenie nabłonka, nadżerki i ubytki w
blonie sluzowej
-krtań, tchawica, oskrzela- kaszel i gorączka
- może dojść do przejściowej wirusemii
- płuca zaatakowane gdy końżyje w złych warunkach- zaczopowanie oskrzelików-niedodma zrazików- wątrobienie- obok
rozedma zastępcza
- dochodzą powikłania bakteryjne (paciorkowce,pasterele, diplokoki)
OBJAWY:
Oi-1-10 dni
-gwałtowny wzrost temp do 41.5 st przez 1-3 dni później opada (febris remitens)- dobowe wahania 1-2 st
-ogólne osłabienie, brak łaknienia, zaczerwienienie spojówek
- kaszel początkowo lekki, potem silny częsty, suchy, męczący, napadowy- po ok 4 dniach rzadszy, wilgotny. Utrzymuje
się przez 2 tygodnie i jest to najbardziej charakterystyczny objaw influenzy.
-duszność i przyspieszenie tetna do 50-60 /min
- zapalenie bł śluz nosa- wypływ bez zmian w węzłach
- światlowstręt, obrzmienie powiek, zaczerwienienie spojówek, poźniej zażółcenie, szkliste z galaretowatym obrzękiem,
wypływ
- powiększenie węzłów podżuchwowych
- bolesność mm szkieletowych, niechęć do ruchu
- bł śluz jamy ustnej gorąca i sucha, język silnie obłożony
- zaparcia-kal suchy powleczony śluzem
- na ogół po 2-3 dniach zdrowienie, przy typie equi 2 rekonwalescencja nawet do 6 miesięcy
Często wikłane bakteryjnie: Streptococcus haemliticus aequi (obrzęki podbrzusza i kończyn, zaburzenia krążenia,
uszkodzenie mm sercowego, ronienia)
Zmiany A-P
złuszczenie nablonka, bronchioloitis, zagęszczenie tkanki plucnej, keratoconjunctivis purulenta.
ROZPOZNANIE:
1. Wywiad- ustalenie źrodła zakażenia
2. Badanie Kliniczne- objawy choroby
3. Sekcja
4. Badania laboratoryjne:
- wirusologiczne- wymazy i wypluczyny z jamy nosowej
- serologiczne- test HI do wykrywania przeciwcial, ELISA i SRH
- badania par surowic
- test immunoenzymatyczny Directing Flu A
5. Badanie hematologiczne:
- przyspieszone OB
- leukopenia z limfocytopenia
- wzrost poziomu bilirubiny i transferaz w surowicy
6. test DIRECTIGEN- wykrywanie antygenu wirusowego
22

Rozpoznanie różnicowe:
- schorzenia oddechowe- Streptococcus pneumoniae, Actinobacillus equili
- Rhinitis na tle nieswoistym
- zakaźne zapalenie nosa i pluc oraz ronienie
- zapalenie tetnic u koni
-zakażenie rhinowirusami
- zakażenie adenowirusami
- pastereloza
-zolzy
Leczenie: swoistego brak
- preparaty immunostymulujące
- Aspiryna 10-100mg/kg
- Penicylina, streptomycyna
- preparaty wapniowe
- glukoza
- witamina C
- sr wykrztuśne
- preparaty nasercowe
ZAPOBIEGANIE! I zwalczanie:
Szczepienie 2x podstawowe i doszczepianie co 6 mscy( zwłaszcza konie wyścigowe i sportowe reszta może być
doszczepiana co rok)
1 szczepienie 4 mc życia
2 po 2 tyg
3 po 10 tyg po 1
4 po 6miesiacach
31. Rozpoznawanie , zapobieganie i zwalczanie gruźlicy.
U koni rzadko rozpoznawana.
Mycobacterium tuberculosis, M. bovis, M avium
Rozpoznawanie
na podstawie objawów klinicznych i zmian anatomopatologicznych
Objawy:
przebieb bardzo powolny, choroba może ciagnać się przez lata
- utrata kondycji przy zachowanym dobrym wyglądzie
- osowiałość
- spowolnienie reakcji
- latwe męczenie
- utrata masy ciała mimo dobrego apetytu
-z biegiem czasu i rozwoju choroby pojawiają się niewielkiego stopnia duszności, zwłaszcza w upalne dni, dusznośc
poglebia się- zwiekszona liczba oddechów, wydete nozdrza, tzw astmatyczna zadyszka
- obrzęki okolicy piersiowej – zapadnięte zmetniałe oczy
-blednięcie blon sluzowych
- objawy zaawansowanej rozedmy plucnej
oddychanie piersiowe
-pożniej zażółcenie błon śluzowych świadczące o dysfunkcji watroby
23

- osluchowo szmery pecherzykowe
–
sekcyjnie zmiany w plucach ogniska rozedmy, gruzełki
Pyt 32 Rozpoznawanie, zapobieganie i zwalczanie brucelozy.
Czynnik etiologiczny: Brucella abortus, melitensis, ovis, suis
Objawy kliniczne : obrzęki narządów płciowych, wyciek ze szpary pochwy, powiększenie jąder, zapalenie kaletek
maziowych kłębu I karku, zapalenie stawów I więzadeł, zapalenie mięśni I narządów płciowych.
Zmiany anatomopatologiczne:
Zmiany zapalne, amrtwicowe i ogniska ropne w jądrach u ogierów, podobne za=miany diagnozuje się również w obrębie
stawów. Zmiany zapalne, martwicoe i ogniska ropne obserwowane również w obrębie narządów płciocyh u klaczy oraz w
mięśniach, stawach i kaletkach maziowych.
Rozpoznanie na podstawie:
- objawów klinicznych
- zmian anatomopatoloicznych
- zaburzen krycia i płodnosci w stadzie
- Badania serologiczne OKAP, OWD
- TESTY IMMUNOENZYMATYCZNE ELISA
- PCR
- badania bakteriologiczne
- proby biologiczne na świnkach morskich.
Zwalczanie:
Nie jest to choroba zwalczana z urzędu u tego gatunku zwierząt w przeciwieństwie do brucelozy bydł owies świn i kóz.
Zwalczanie polega na izolacji zwierząt chorych, odkazaniu pomieszczen, ściółki.
Zapobieganie
Zapobieganie, podobnie jak zwalczanie choroby, polega na izolacji zwierząt chorych od zdrowych, przeprowadzenia
kwarantanny w przypadku zakupu zwierzęcia z nieznanej stadniny, nie sprowadzanie zwierząt ze stadnin objetych tą
chorobą. Dodatkowo osobny chów i utrzymywanie zwierząt podatnych na brucelozę, ograniczenie kontaktu koni z
bydłem, małymi przeżuwaczami i świniami które mogą być nosicielami zarazka. Przestrzeganie zasad dezynfekcji,
dezynsekcji i deratyzacji w stadninach. Odkazanie pomieszczen, ściołki i sprzętu używanego do obsługi zwierząt.
33. Diagnostyka różnicowa zakażeń grypopodobnych (parainfluenza i adeno-,
pikorna- i rinowirusowe).
Jednostka
chorobowa
Parainfluenza
Zakażenia
adenowirusowe
Zakażenia
pikornawirusow
e
Zakażenia rinowirusowe
Czynnik
etiologiczny
Wirus PI-3
Rodzaj: Paramyxovirus
Rodzina:
Paramyxoviridae
Rodzaj:
Mastadenovirus
Rodzina:
Adenoviridae
U koni wyodrębniono
7 podobnych
antygenowo
szczepów.
Końskie adenowirusy
nie wykazują
powiązania
serologicznego z
adenowirusami innych
gatunków ssaków.
Rodzina:
Picornaviridae
Pikornawirusy
końskie –
serotypy 1, 2 i 3
(equine
picornavirus – 1,
2, 3).
Rodzaj: Rhinovirus
Rodzina: Picornaviridae
Dwa serotypy: serotyp 1,
reprezentowany przez szczep NM
11 oraz serotyp 2,
reprezentowany przez szczep
P1436
Charakterys
tyka
- wrażliwe: bydło,
konie, owce, człowiek;
- jeden z głównych
czynników
wywołujących
enzootyczną
bronchopneumonię
cieląt;
- powoduje
zmniejszenie lub zanik
produkcji śluzu przez
śluzówki dróg
- większość koni jest
seropozytywna;
- zakażenie drogą
oddechową →
namnażanie w komm.
nabłonkowych → do
krwi (wiremia) →
zasiedlanie
poszczególnych
narządów wew.
- ciałka wtrętowe typu
Cowdry A i B w
- mała
specyficzność
gatunkowa –
zakaźne również
dla bydła i kotów;
- przebycie
choroby indukuje
odporność
swoistą na
homologiczny
serotyp na okres
ok. 6 m-cy.
- charakteryzują się ścisłą
specyfiką gatunkową;
- u koni zakażenie przebiega pod
postacią cyklicznych schorzeń
ogólnych;
- zakażenie przez ukł. oddech. →
namnażanie na błł. śluz. g.d.o. →
naczyniami limfatycznymi do krwi
(wiremia) → zasiedlanie
poszczególnych narządów wew.
- wiremia trwa zwykle 4 – 5 dni i
zwykle kończy się z chwilą
24

oddechowych;
- osłabienie ruchliwości
i chemotaktycznej
aktywności
makrofagów
pęcherzykowych,
zahamowanie funkcji
fagosomalno –
lizosomalnej i
bakteriobójczej;
- osłabienie odpowiedzi
limfocytów;
Zmniejszenie liczby
limfocytów i zależnej od
nich odporności
humoralnej;
- zahamowanie
aktywności limfocytów i
cytotoksycznych
neutrofilów;
- przebycie choroby
pozostawia odporność,
a w surowicy pojawiają
się przeciwciała
nozdrzach, krtani,
tchawicy i płucach;
- ostre
śródmiąższowe zap.
płuc i oskrzeli już 3
d.p.z.
- wtóra wiremia i
zasiedlanie komm.
ukł. oddechowego,
jelit, trzustki,
gruczołów łzowych i
ślinowych, spojówek i
ukł. moczowego;
- jeśli odporność
zwierzęcia jest
zaburzona, powstaje
uogólniona infekcja
kończąca się śmiercią
→ źrebięta z
prawidłową
immunologią –
zahamowanie
replikacji wirusa i
uwolnienie od
patogenu w ciągu 10
dni;
- ciężarne klacze –
zakażenie pionowe →
poronienie lub śmierć
płodu → zmiany
histologiczne w
łożysku, poronienie
typu późnego.
powstania p-ciał;
- choroba dotyczy koni młodych, u
których wygasła już odporność
siarowa;
- zakażenie może być mieszane i
przebiegać zarówno z bakteriami,
jak i wirusami (np. EHV-1,
reowirusami itp.)
Źródło i
drogi
zakażenia
- wirus wydalany z
wydzieliną z nosa i
gardła podczas kaszlu;
- zakażenie drogą
aerogenną.
- zakażenie
aeorgenne, per os,
pionowo, pośrednio;
- większość koni
zakaża się w wieku
źrebięcym;
- przebieg
enzootyczny.
- źródłem są
konie dorosłe z
chronicznym zap.
gardła, niekiedy
bydło i koty;
- zakażenie drogą
kropelkową lub
aerozolową.
- wirusy wydalane z wydzieliną
g.d.o.
- zakażenie drogą doustną lub
oddechową;
- zakażenia pośrednie –
zanieczyszczone wirusem
przedmioty.
Objawy
- zależą od: stanu
odporności siarowej
noworodków, żywienia
matek, warunków
zoohigienicznych,
stresu, wtórnych
infekcji;
- w.c.c. do 39°C;
- duszność;
- zapalenie nosa –
surowiczy lub
surowiczo – śluzowy
wypływ;
- niekiedy zap.
spojówek, łzawienie;
Bolesne zap. ww. chł.
podżuchwowych;
- choroba trwa zwykle
7-9 dni;
- wirus może też u koni
atakować gałkę oczną;
- zachorowalność u
młodych zwierząt 80 -
100%’ śmiertelność
przy zakażeniach
powikłanych 10 - 30%
- chorują źrebięta w
każdym wieku, nawet
roczniaki, czasem
konie dorosłe;
- źrebięta zakażone
między 10 – 60 d.ż. –
choroba trwa 10-65
dni;
- inkubacja 5-7 dni;
- w.c.c. do 39,9°C →
gorączka falowa od
37,1°C
- apatia;
- zap. nosa – żółty,
śluzowy wypływ
- duszność,
przyspieszenie akcji
oddechowej,
podwójna faza
wdechu;
- głęboki, suchy
kaszel, szmery
oddechowe (ostre
zap. oskrzeli);
- zap. spojówek →
wypływ, sklejanie
- inkubacja 3-7
dni;
- osowienie,
w.c.c. 39-40°C;
- zap. bł. śluz.
nosa i gardła;
- surowiczo-
śluzowy wyciek z
nosa oraz obrzęk
ww. chł.
podżuchwowych;
- obrzęk i
ogniskowe
zaczerwienienia
bł. śluz. gardła;
- później proces
chorobowy
obejmuje
tchawicę i
oskrzela →
napadowy, suchy
kaszel;
- możliwe wtórne
infekcje
bakteryjne
(paciorkowce,
- przeważnie przebieg
podkliniczny lub bezobjawowy;
- inkubacja 3 – 7dni;
- w.c.c. nawet do 39,5°C;
- bark łaknienia, apatia;
- klarowny wypływ z nosa (zap. bł.
śluz.);
- obrzęk ww. chł. podżuchwowych
(nie zawsze);
- zap. może rozprzestrzeniać się
na: gardło, krtań; wówczas silny,
mokry kaszel oraz obrzęk i
bolesność ww. chł. okolicy głowy.
- wtórne infekcje bakteryjne (u
koni głównie streptokoki): wysięk
z nosa śluzowo – ropny, zap.
oskrzeli, oskrzelików,
odoskrzelowe zap. płuc, ropne
zap. nagłośni;
- czas trwania choroby zależy od
stopnia powikłań bakter.
25

powiek;
- zmętnienie rogówki,
zielonkawy osad na
rogówce, zaburzenia
wzroku, zap. bł.
naczyniowej oka
(niekiedy panuveitis);
- biegunka u 50%
źrebiąt w stadzie –
krwisto – wodnista,
oporna na leczenie,
przypomina biegunkę
rota wirusową;
- limfopenia i
neutropenia;
- przeżywają tylko te
źrebięta, u których nie
wystąpiła ani
limfopenia ani
biegunka;
- częste wtórne
infekcje bakt., głównie
E. coli, streptokoki,
stafilokoki,
Pseudomonas (zap.
płuc i oskrzeli,
posocznica);
- często równoległe
zakażenia EHV-2.
maczugowce)
oraz ropne
odoskrzelowe
zap. płuc
(śluzowo-ropny
lub ropny wyciek
z nosa);
- przy
komplikacjach
płucnych często
dochodzi do
śmierci.
Rozpoznani
e
- wywiad, objawy klin.
- wykazanie
nieprawidłowych
warunków środowiska;
- badanie par surowic;
- HI, SN, IF, OWD
- hodowla wirusa z
wymazów z nosa;
- badanie wymazów
pod mikroskopem
elektronowym;
- metody
serologiczne: badanie
par surowic w
odstępie 14-dniowym,
test immunodyfuzji,
OWD, SN, HI, IF,
pojedynczy test
radialnej hemolizy.
- badania
wirusologiczna;
- testy
serologiczne –
SN.
- rozpoznanie praktycznie
niemożliwe → mało
charakterystyczny przebieg;
- badania serologiczne.
34. Program szczepień zapobiegający chorobom zakaźnym układu oddechowego.
Szczepienie przeciwko Influenzie koni:
•
Najczęściej stosowana szczepionka: Equilis Prequenza (influenza) lub Equilis Prequenza Te (influenza + tężec)
•
Program szczepień:
o
Szczepienie w cyklu podstawowym: pierwsza dawka od 6 miesiąca życia, druga dawka 4 tygodnie
później
o
Szczepienia przypominające: pierwsze szczepienie przypominające (trzecia dawka) jest podawana 5
miesięcy po szczepieniu w cyklu podstawowym. Kolejne szczepienia przypominające są prowadzone
co 6 miesięcy (konie sportowe, konie jeżdżące na wystawy) lub co 12 miesięcy (konie rekreacyjne)
•
Powstawanie odporności: 2 tygodnie po podstawowym cyklu szczepień
•
Utrzymywanie się odporności:
o
5 miesięcy po podstawowym cyklu szczepień
o
12 miesięcy po pierwszej rewakcynacji
Szczepienie przeciwko Wirusowemu zapaleniu jamy nosowej i płuc koni oraz ronieniu klaczy:
Szczepionki inaktywowane
Szczepionki żywe
Klacze
5, 7 i 9 miesiąc ciąży
Powtarzać corocznie
4 i 9 miesiąc ciąży
Źrebięta
4, 5, 7 i 10 miesiąc życia
Roczniaki
Kwiecień i wrzesień
Roczniaki nie szczepione
wcześniej
I w dowolnym czasie
II po 6-9 tygodniach
26

III po 6 miesiącach
35. Rozpoznawanie, zapobieganie i zwalczanie tężca.
Tężec (tetanus) – ostra, zakaźna, niezaraźliwa choroba zwierząt i ludzi – wzmożona pobudliwość nerwowa i spastyczne
skurcze mięśni
Występowanie:
•
Na całym świecie (zwierzęta roślinożerne), ciepłe i umiarkowane strefy klimatyczne
•
Konie i świnie bardzo wrażliwe
Etiologia:
•
Laseczka Clostridium tetani, G+, zarodnikująca, beztlenowa, wygląd pałeczki dobosza
•
Egzotoksyny – neurotoksyna (tetanospazmina), fibrynolizyna, tetanolizyna
•
Zarodniki bardzo oporne (10 lat)
•
W temp. 100
o
C przeżywa 40-60 minut
•
5% fenol niszczy przetrwalniki w 10-12 godzin
Źródła i drogi zakażenia:
•
Kał zwierząt roślinożernych, nawożona gleba
•
Rany – kastracje i pępek
•
Chore zwierzę nie jest źródłem zakażenia
Patogeneza:
•
Spory wnikają do tkanek przez ranę, rzadziej przez pępowinę i drogi rodne w trakcie porodu
•
W ranie warunki beztlenowe (ziemia, tkanki martwicze)
•
Laseczka w bramie wejścia (toksoinfekcja)
•
Toksyna (tetanospazmina) → nerwy obwodowe → neurony ruchowe rdzenia kręgowego i przedłużonego →
zatrucie acetylocholiną → stały przepływ impulsów nerwowych → skurcz tężcowy
Objawy kliniczne:
•
Inkubacja 1-2 dni do kilku tygodni – zależy od miejsca wniknięcia
•
Skurcze wszystkich mięśni szkieletowych (początkowo głowy, szczególnie żuchwy)
•
Sztywny chód, trudności w pobieraniu pokarmu, wyciągnięta głowa, sztywny ogon, leżenie na boku,
wyprostowane kończyny, opisthotonus, przeczulica, niepokój, rozszerzone otwory nosowe, wypadnięcie trzeciej
powieki, pocenie, postawa kozła
•
Niedomoga krążenia, utrudnione oddychanie, uduszenie
Zmiany anatomopatologiczne:
•
Brak charakterystycznych zmian
•
Uszkodzenie skóry (droga zakażenia)
•
Przekrwienie i obrzęk płuc, ogniska niedodmy i rozedmy w płucach
•
Szybkie stężenie pośmiertne
•
Słaba krzepliwość krwi
Rozpoznanie:
•
Łatwe – rany; kastracje
•
Wywiad epizootyczny
•
Charakterystyczne objawy kliniczne
•
Wymaz z rany
•
Test neutralizacji na myszkach – rzadko
Diagnostyka różnicowa:
1.
Wścieklizna – brak szczękościsku pomimo wystąpienia porażeń
2.
Zapalenie mózgu i opon mózgowych
3.
Zatrucie strychniną – narastanie gwałtownych prężeń na przemian z prawidłowym napięciem mięśni
Leczenie:
•
Bardzo trudne, często spóźnione a wtedy mało skuteczne, czasem ubój z konieczności
•
Wczesne opatrzenie rany – przemyć płynami utleniającymi i antyseptycznymi
•
Podanie surowicy antytoksycznej (niedostępna w Polsce) – najczęściej 2 razy z przerwą jednodniową – w
dawkach dla koni i bydła 10 000 – 20 000 j.m., dla psa i jagnięcia 3 000 j.m., względnie według zasady 50 – 100
j.m./kg m.c.
•
Antybiotyk np. penicylina
Rokowanie:
•
Z reguły niepomyślne
•
Śmiertelność 90% u koni
Zapobieganie:
2.
Ochrona i toaleta ran
3.
Higiena pomieszczeń
4.
Immunoprofilaktyka swoista – jednokrotne podanie anatoksyny wywołuje odporność trwającą 6 miesięcy,
27

dwukrotna immunizacja w odstępie co najmniej 3 tygodniowym zabezpiecza na 1 rok, następnie po roku trzecia
iniekcja daje odporność nawet do 5 lat. W Polsce najczęściej stosowana szczepionka Equilis Prequenza Te
(tężec + influenza).
36. Zołzy – rozpoznanie, zapobieganie i zwalczanie.
Zołzy (Adenitis equorum, Coryza contagiosa equorum, Lymphadenitis equorum acuta, ang. Strangles) – ostra
zakaźna, zaraźliwa choroba młodych koni, przebiegająca z wysoką gorączką, zapaleniem błony śluzowej górnych dróg
oddechowych oraz ze zropieniem węzłów chłonnych żychwowych i zagardłowych
Etiologia:
13)
Streptococcus equi subsp. equi – paciorkowiec zołzowy, ropotwórczy, G+, zaliczany do grupy C wg Lancefield
14) Jednorodny antygenowo i genetycznie
15) Poszczególne szczepy różnią się zjadliwością, co łączy się z obecnością białka M, antygenu o właściwościach
antyfagocytarnych występującego w otoczce (bezotoczkowe szczepy są słabo chorobotwórcze)
16) W ropie z nosa przeżywa od tygodnia do miesiąca
17)
W temperaturze 50
o
C ginie po 90 minutach
18) Wrażliwy na penicylinę, amoksycylinę, ampicylinę, linkomycynę, sulfonamidy, cefalosporyny
19) Chorują konie, osły, muły
Źródła i drogi zakażenia:
•
Konie chore na zołzy
•
Droga kropelkowa
•
Podczas krycia
•
Z karmą, wodą
•
Poprzez uprząż, sprzęt do czyszczenia zanieczyszczone ropą/śluzem chorych koni
•
Rzadko zakażenie śródmaciczne
Patogeneza:
•
Zarazem po przeniknięciu błony śluzowej nosa lub jamy ustnej, naczyniami chłonnymi dostaje się do węzłów
chłonnych, gdzie się namnaża i powoduje powstanie zlewających się ognisk ropnych.
•
Najczęściej proces dotyczy węzłów chłonnych podżuchwowych, może jednak dojść do zajęcia dalszych węzłów
chłonnych, gdzie tworzą się nowe ropnie.
Węzły chłonne → zropienie w. chł. → przetoki → w. c. c. → wyzdrowienie
↓
Ropnie przerzutowe → posocznica
Objawy:
•
Inkubacja 1-21 dni
•
Gorączka 39,0-39,5
o
C
•
Objawy ogólne
•
1-2 dni po zakażeniu pojawia się ostry nieżyt nosa
•
Błona śluzowa jamy nosowej jest zaczerwieniona, gorąca i sucha
•
Po 3 dniach pojawia się wypływ śluzowo-ropny
•
Przy przerzutach pojawia się gorączka przerywana i utrata kondycji
•
Zapalenie opłucnej lub otrzewnej prowadzi do zakażenia ogólnego
•
Może wystąpić lekki kaszel, trudności w połykaniu, niewielki obrzęk i wrażliwość okolicy międzyżuchwowej.
Bolesność węzłów chłonnych podżuchwowych w miarę rozwoju choroby.
•
Trudności w oddychaniu (konieczność wykonania tracheotomii)
•
Temperatura wzrasta do 40-41
o
C
•
Niekiedy rozwijają się guzki wielkości ziarna konopi (zropiałe grudki chłonne), które pękają tworząc wrzody
Powikłania:
•
Zapalenie mięśnia sercowego
•
Ropnie metastatyczne (tzw. Zołzy wędrujące)
•
Zapalenie płuc wskutek zarespirowania ropy
•
Morzyska
•
Zapalenie otrzewnej
•
Niedokrwistość
•
Zołzy skórne (dotyczy naczyń chłonnych w obrębie głowy)
•
Ropne zapalenie tkanki łącznej podskórnej prowadzące do posocznicy i śmierci
Rokowanie:
•
Bez powikłań choroba trwa 2-3 tygodnie i kończy się wyzdrowieniem. Rokowanie jest pomyślne, śmiertelność
bez powikłań 1-2%
•
Przy ropniach przerzutowych rokowanie jest ostrożne lub niepomyślne, w zależności od umiejscowienia ropni
Zmiany anatomopatologiczne:
•
Zmiany zapalne nosa, zmiany ropne węzłów chłonnych, zapalenie opłucnej i/lub worków powietrznych oraz
osierdzia
28

•
Błona śluzowa gardła, oskrzeli i tchawicy – przekrwiona, pokryta wybroczynami i śluzowo-ropną wydzieliną
•
Zmiany posocznicowe
Rozpoznanie:
•
Badanie kliniczne
•
Badanie bakteriologiczne (materiałem są ropnie)
•
Odczyn ELISA
Diagnostyka różnicowa:
•
Grypa koni
•
Zapalenie jamy nosowej i płuc koni
•
Zakażenie herpeswirusami
•
Zapalenie górnych dróg oddechowych wywołane przez Rinowirusy i Adenowirusy
Leczenie:
•
W pierwszej iniekcji zalecane jest podawanie penicyliny krystalicznej oraz prokainowej. Kuracja trwa 5 dni
•
W późniejszym etapie choroby skuteczniejszym środkiem jest oksytetracyklina podawana dożylnie (może
wystąpić biegunka)
•
Leczenie objawowe
Zapobieganie:
•
Kwarantanna nowych zwierząt, izolacja chorych
•
Odkażanie sprzętu, pojemników do karmienia i pojenia, terenu stajni
•
Po przechorowaniu po trzykrotnym badaniu bakteriologicznym śluzu są uznawane za wolne od siewstwa
•
Immunoprofilaktyka swoista:
o
Szczepienia (Equilis StrepE) – odporność powstaje w 2 tygodniu po szczepieniu. Odporność utrzymuje
się do 3 miesięcy
37.
Rozpoznawanie, zapobieganie i zwalczanie niedokrwistości zakaźnej koni.
* zakaźna, zaraźliwa choroba nieparzystokopytnych dot krwi i narządów krwiotwórczych, wywoływana przez Lentivirus z
rodziny Retroviridae.
Rozpoznanie:
•
Wywiad
•
Objawy kliniczne
•
Próba czynnościowa (wysiłkowa)- lonżowanie kłusem przez 10 min, natychmiast po zatrzymaniu
badamy liczbe uderzeń serca w każdych 5 sekundach- różnica między pierwszym i ostatnim pomiarem
fizj wynosi 1-1,5 u konia z NZK 2-3
•
Bad laboratoryjne krwi ( 2-1,5 mln erytrocytów)
•
Badania serologiczne: AGID, ELISA, RT-PCR, specyficzny odczyn immunodyfuzji w żelu agarowym
czyli test Cogginsa
•
Izolacja wirusa: namnażanie w makrofagach, namnażanie w hodowli komórkowej limfocytów lub kom
szpiku
*mat do badań krew, nasienie(przyżyciowo), skrzepy krwi, śledziona, wątroba, płuca( pośmiertnie)
•
Próba biologiczna (rzadko stosowana) – zakażenie źrebiąt w wieku 6-12 mcy krwią lub surowicą
badanych koni(100- 200 ml) i poddajemy ścisłej izolacji. Wynik pozytywny gdy w ciągu 3 mcy
zachorują.
Zwalczanie:
*choroba jest liście OIE, podlega zwalczaniu, rejestracji i notyfikacji.
Wyznaczmy ognisko, obszar zapowietrzony i zagrożony
Zwierzęta w zagrodzie zapowietrzonej dzielimy na 3 grupy
•
I. chore z objawami klinicznymi- podlegają zabiciu i utylizacji
•
II. Podejrzane o chorobę- źrebięta ssące, klacze- 3 miesiące izolacji, w trakcie której 2/dobę mierzona
jest temp.(indywidualne termometry, indywidualne wykresy temp.), badanie kliniczne co 10 dni,
badanie hematologiczne przeprowadzone co 10 dni (gdy nie występuje gorączka) lub co 3 dni( gdy
wystąpi gorączka)
•
III. Podejrzane o zakażenie- izolacja, zakaz wywozu zwierząt, paszy, nawozu
•
Trzykrotne czyszczenie stajni 2% sodą kaustyczną (co 3 dni)
•
NZK uznaje się za wygasły gdy :
Wszystkie chore konie padły zostały zabite lub usunięte.
W okresie 6 miesięcy od usunięcia ostatniego chorego lub podejrzanego konia nie stwierdzono
nowych przypadków
Przeprowadzono ostateczne odkażenie potwierdzone przez urzędowego lek.wet.
•
Sprzedaż lub przerzut koni ze stadniny zapowietrzonej możliwy po 6 miesiącach od daty uchylenia
zarządzenia.
Zapobieganie:
•
Profilaktyka nieswoista: utrzymywanie higieny stada, stosowanie jednorazowych sprzętów
29

medycznych, dezynfekcja i dezynsekcja(lampy owadobójcze, kwarantanna po zakupie konia, import
koni ze stadnin wolnych od NZK przynajmniej 12 mcy, bad na NZK na 3 mce przed sprzedażą)
•
Profilaktyka swoista: brak i zakaz szczepienia, zakaz leczenia.
38.
Zapobieganie i zwalczanie nosacizny.
Zwalczanie
•
chorobą zwalczaną z urzędu i podlegającą obowiązkowi zgłaszania (lista B)
•
eutanazja chorych
•
odkażenie pomieszczeń i sprzęt
•
kwarantanna zwierząt, które stykały się z chorymi - (w trakcie przeprowadza się bad. serologiczne
i kliniczne).
•
6-miesięczną obserwację zwierząt w dotkniętej stadninie wraz ze wszystkimi rygorami sanitarno-
weterynaryjnymi.
•
odkażanie bieżące pomieszczeń, co tydzień badania kliniczne wszystkich koni, co miesiąc
badania serologiczne,
•
przeszkolenie obsługi zwierząt w zakresie unikania zakażenia oraz zaopatrzenie w odzież
ochronną
•
wstrzymanie obrotu końmi na terenie zapowietrzonym.
Zapobieganie:
•
zakaz importu koni z krajów gdzie występowały przypadki choroby
•
kwarantanna koni zakupionych
39.
Badania diagnostyczne w kierunku nosacizny stosowane w UE oraz w innych
krajach.
Badanie laboratoryjne:
- materiał: punktaty pobrane z guzków, próbki ropy z otwartych wrzodów, wypływ z dróg oddechowych
•
Izolacja patogenu- posiew na agar z krwią lub z dekstrozą ziemniaczaną (przed wykonaniem
posiewów ropę należy zmieszać z penicyliną ® eliminacji paciorkowców)
•
Próba biologiczna- zakażenie do jamy otrzewnowej świnki morskie/myszy- wynik dodatni to zapalenie
otrzewnej lub jąder (zjawisko Straussa
•
Testy serologiczne: ELISA, OWD( nie tak czuły jak test alergiczny z malleiną ale bardzo dobry)
•
RT-PCR- problem z odróżnieniem na poziomie molekularnym B.mallei od B.pseudomallei
•
maleinizacja – ZABRONIONA w UE! test alergiczny wykonany za pomocą maleiny. Są trzy metody
wykonania tego testu - maleinizacja spojówkowa, śródskórno-powiekowa i podskórna.
40.Melioidoza – rozpoznawanie i zapobieganie
Melioidozę wywołuje Burkholderia pseudomallei, bakteria G-
Wstępne rozpoznanie kliniczne:
•
objawy niecharakterystyczne, przypominają prawdziwą nosaciznę
•
w miejscu wniknięcia patogenu powstaje ropowica
•
wzrost temp. Do 40 stopni
•
ropny wysięk z nosa
Konieczność potwierdzenia badaniami mikrobiologicznymi :
•
mikroskopia fluorescencyjna z przeciwciałami monoklonalnymi
•
hodowla mikrobiologiczna – kolonie białe, kremowe, brak hemolizy, starsze pofałdowanie i wysuszone
Zapobieganie:
•
zwalczanie gryzoni – zanieczyszczają paszę i wodę
•
izolacja chorych zwierząt i badania bakteriologiczne
•
niszczenie zwłok padłych zwierząt
•
dezynfekcja
41.ZARAZA STADNICZA – ROZPOZNAWANIE, ZAPOBIEGANIE, ZWALCZANIE
ZARAZA STADNICZA (DOURINE )- EXANTEMA COITALE PARALITICUM EQUORUM
Zaraźliwa , pasożytnicza choroba koni i osłów wywoływana przez pierwotniaki
Podtyp: Wiciowce
Rodzaj : Świdrowce (Trypanosoma )
Grupa B : Brucei
Czynnik etiologiczny : Trypanosoma equiperdum
Do połowy ubiegłego stulecia choroba występowała w Europie i powodowała ogromne straty w hodowlach koni,
30

szczególnie w stadninach. Często występuje w Azji, Afryce. Pojawia się enzootycznie na całym świecie. Przebieg zwykle
przewlekły. Chorują klacze i ogiery, do zakażenia dochodzi drogą płciową, sporadycznie przenoszony na rękach
personelu obsługującego stadniny ,możliwe zakażenie laktogenne. T.equiperdum rozmnaża się w błonie śluzowej
narządów rodnych. Konie ras szlachetnych są bardziej wrażliwe niż konie ras prymitywnych. Po przechorowaniu
choroby- odporność śródzakaźna.
T.equiperdum znajduje się w osoczu krwi, w pierwszym stadium w wydzielinie śluzowej dróg rodnych, później w płynie
mózgowo- rdzeniowym, w węzłach chłonnych, śledzionie, w wysięku ze zmian skórnych
ROZPOZNANIE :
1.Objawy kliniczne przy typowym przebiegu
Stadium 1 :
trwa 4-6 tyg , obrzęki, owrzodzenia pochwy, napletka, moszny, po wygojeniu PLAMY BIELACZE, chłodny, ciastowaty,
niebolesny obrzęk puzdra, owrzodzenia z żółtawym dnem na błonie śluzowej pochwy
Stadium 2 : zmiany skórne i węzłów chłonnych
Rozpoczyna się gdy pasożyty przedostają się do krwi, a wytwarzane przez nie toksyny powodują obrzęk węzłów
chłonnych i zmiany w naczyniach zwłaszcza skórnych. W wyniku zmian w przepuszczalności ścian naczyń krwionośnych
powstają wybroczyny i OBRZĘKI TALAROWATE. Zmiany niebolesne, chłodne o średnicy ok. 4-5 cm, kształtu krążka lub
podkowy, przeważnie na pośladkach, udach i bokach klatki piersiowej, sierść nad nimi nastroszona, matowa, utrzymują
się ok. 3-4 dni. Nowe zmiany mogą się pojawiać i znikać przez kilka miesięcy. Niekiedy powikłania pod postacią
nieżytowego zapalenie błon śluzowych układu rozrodczego
Stadium 3 : objawy nerwowe
Nadwrażliwość skóry zwłaszcza w okolicy grzbietu.Niepewny, sztywny chód, podnoszenie jednej kończyny ( w stajni,
podczas odpoczynku), lewostronne porażenie n.twarzowego (Twarz Hipokratesa) porażenie zwieracza odbytu i
pęcherza moczowego, porażenie nn.międzyżebrowych ( płytkie oddechy, ból przy oddychaniu, napady
kaszlu ),zataczanie, upadanie, zaleganie. Śmierć po kilku tygodniach
2. Badania serologiczne- badanie surowicy krwi na obecność przeciwciał, wiarygodne wyniki po 3 tygodniach od
zakażenia
OWD ( metoda zalecana )
Ewentualnie ELISA, IFAT
3.Rozmazy barwione metodą Giemzy- krwi, wydzielin z narządów rozrodczych i owrzodzeń skóry
Pasożyta można wykryć bezpośrednio w rozmazach jedynie gdy temperatura wewnętrzna ciała jest podwyższona
ZWALCZANIE I ZAPOBIEGANIE
W Europie, w tym w Polsce choroby nie leczy się. W okresie powojennym zaraza została zwalczona poprzez eliminacje
zwierząt zarażonych
Choroba znajduje się na liście B OIE
W Polsce Zaraza stadnicza podlega obowiązkowi rejestracji- Ustawa z dnia 11.03.2004 o ochronie zdrowia zwierząt i
zwalczaniu chorób zakaźnych
Obowiązkowe są badania koni importowanych z krajów o wysokim ryzyku występowania choroby oraz okresowe
badania ogierów w stacjach ogierów i punktach kopulacyjnych ( OWD )
Do punktów kopulacyjnych mogą być wprowadzane ogiery , które w okresie 30 dni przed wprowadzeniem zostały
poddane, z wynikiem ujemnym, badaniu na zarazę stadniczą zgodnie z Rozporządzeniem Ministra Rolnictwa i Rozwoju
Wsi z dnia 22 czerwca 2004 r. w sprawie szczegółowych wymagań weterynaryjnych dla prowadzenia punktu
kopulacyjnego
42.Badania diagnostyczne stosowane w rozpoznawaniu chorób zakaźnych koni
(skrócony opis).
1. Badanie kliniczne
20) Ocena stanu zdrowia zwierząt
2. Badanie anatomopatologiczne i histopatologiczne
21) Sekcja zwierząt padłych lub poddanych ubojowi sanitarnemu
22) Badania mikro w mikroskopach świetlnych, skaningowych, immunofluorescencyjnych, elektronowych,
skaningowych – podstawa do rozpoznania choroby zakaźnej
3. Badania dodatkowe
•
Próby biologiczne
•
Badanie bakteriologiczne
•
Badanie mikologiczne
-identyfikacja patogenu na podstawie wyglądu kolonii, charakteru wzrostu, cech morfologicznych grzybni, cech
biochemicznych
•
Badanie wirusologiczne
-identyfikacja wirusa na podstawie struktury wirionów w mikroskopie elektronowym
-wyniki testów serologicznych
•
Badanie parazytologiczne
•
Badania serologiczne
-testy immunoenzymatyczne (ELISA-przeciwciało związane z określonym enzymem może specyficznie rozpoznawać
dane białko-zawarte w materiale biologicznym-które wcześniej zostało unieruchomione na podłożu)
31
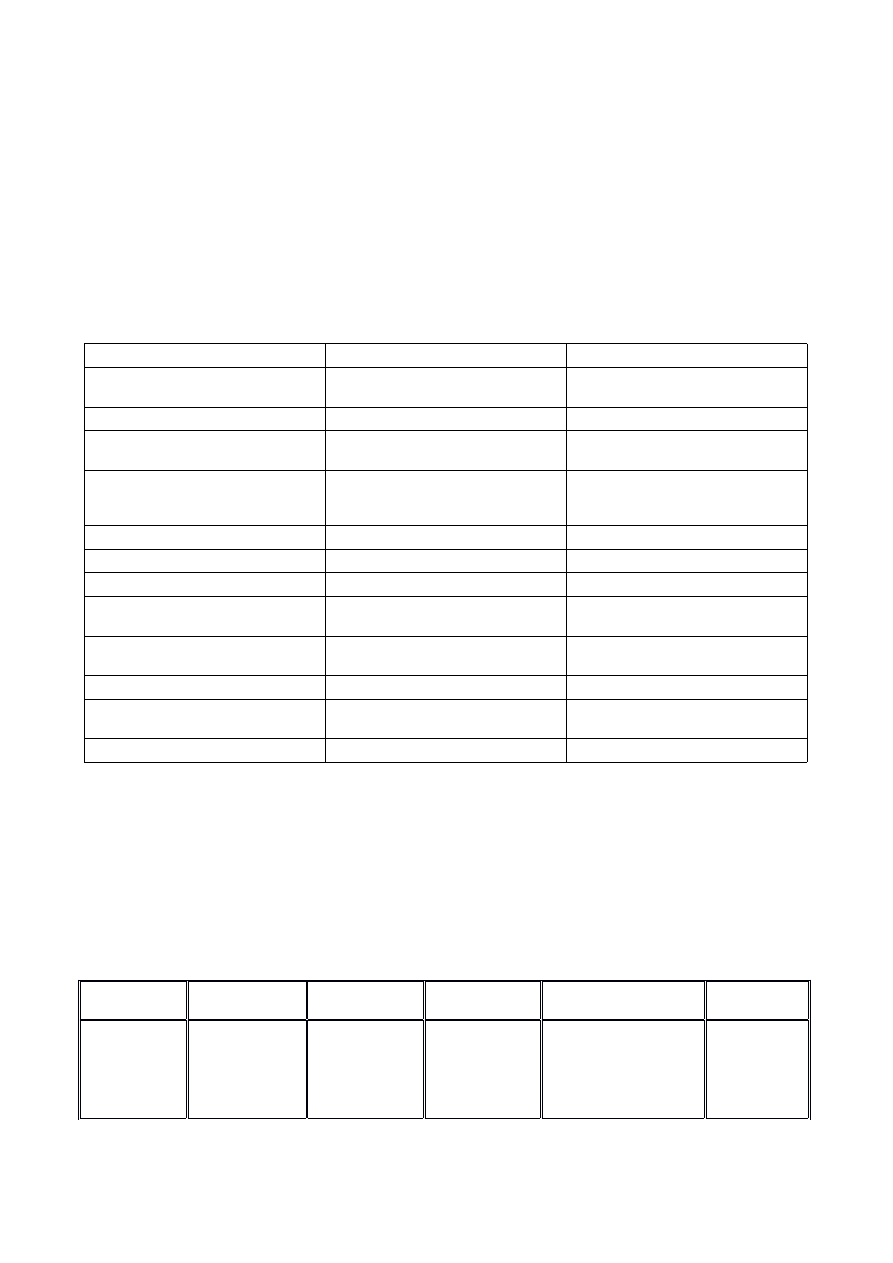
-testy immunofluorescencyjne IFA (reakcja serologiczna znakowana bezpośrednia lub pośrednia)
-testy radioimmunologiczne RIA (metody immunochemiczne wykrywające reakcję antygenu ze swoistym dla niego
przeciwciałem w oparciu o pomiar radioaktywności izotopu promieniotwórczego, którym wyznakowany jest jeden ze
składników reakcji - antygen lub przeciwciało)
-aglutynacja (reakcja zachodzi między przeciwciałami a upostaciowanym antygenem)
-hemaglutynacja
-precypitacja (zachodzi między przeciwciałami a rozpuszczalnym antygenem)
-odczyn wiązania dopełniacza OWD
-Western-blotting (test oddziela zdenaturowane białka według ich mas oraz niezdenaturowane według ich struktury 3-D,
za pomocą elektroforezy w żelu)
•
Metody biologii molekularnej
-PCR- łańcuchowa reakcja polimerazy (wielokrotne powielanie określonego odcinka DNA- wybranej sekwencji- w celu
uwidocznienia go po odpowiednim wyznakowaniu; wizualizacja za pomocą elektroforezy w żelu agarowym)
Obowiązujące i alternatywne testy diagnostyczne stosowane w rozpoznawaniu chorób zwierząt z listy OIE
Choroba
Testy obowiązujące
Testy alternatywne
Afrykański pomór koni
OWD, ELISA
Identyfikacja cz. etiologicznego, RT-
PCR, odczyn neutralizacji wirusa (VN)
Zakaźne zapalenie macicy klaczy
Identyfikacja czynnika etiologicznego
-
Zaraza stadnicza koni
OWD
ELISA, IF (odczyn fluorescencji
pośredniej)
Zapalenie mózgu i rdzenia koni
(zachodnie i wschodnie)
-
OWD, HI(odczyn hamowania
hemaglutynacji), test neutralizacji
redukcji łysinek
NZK niedokrwistość zakaźna koni
AGID (odczyn immunodyfuzji agarowej) ELISA
Grypa koni
-
HI
Piroplazmoza koni
ELISA, IF
OWD
Zakaźne zapalenie jamy nosowej i
płuc koni
-
VN
Wirusowe zapalenie tętnic koni
Identyfikacja czynnika etiologicznego
(tylko z nasienia), VN
-
Nosacizna
OWD, maleinizacja
-
Wenezuelskie zapalenie mózgu i
rdzenia koni
-
OWD, HI, test neutralizacji redukcji
łysinek
Świerzb koni
-
Identyfikacja czynnika etiologicznego
43.Zalecane programy szczepień w stadninach koni w Polsce
W Polsce nie ma szczepień dla koni , które są obowiązkowe i nakazywane z urzędu . Przede wszystkim obowiązuje
zasada ,że szczepi się konie w momencie prawdopodobnego zagrożenia daną chorobą na określonym terenie . Podczas
wystaw oraz zawodów obowiązkowo szczepi się konie przeciwko grypie. Poza tym najpopularniejsze szczepienia które
wykonuje się głównie w stadninach hodowlanych i o dużej ilości zwierząt to :
- grypa koni
- tężec
- zakażenia Herpeswirusowe (zakaźne zapalenie nosa i tchawicy oraz ronienia zakaźne)
- wścieklizna
- zołzy
- trichofytoza
SZCZEPIENIA
BAZOWE
SZCZEPIENIA
PRZYPOMINAJĄCE
I SZCZEPIENIE
II SZCZEPIENIE
III SZCZEPIENIE
DODATKOWE
SZCZEPIENIA
DLA KLACZY
ŹREBNEJ
(NIEZALEŻNIE
OD SCHEMATU
32

SZCZEPIEŃ)
GRYPA
4 miesiąc
4-6 tyg. po I
szczepieniu
5-7 mieś. po II
szczepieniu
co 6 miesięcy
4-6 tyg. przed
wyźrebieniem
HERPES
4 miesiąc
4-6 tyg. po I
szczepieniu
co 6-8 miesięcy
5,7,9 mieś. ciąży
TĘŻEC
5 miesiąc
6-8 tyg. po I
szczepieniu
12 mieś. po II
szczepieniu
co 2 lata**
9 miesiąc ciąży
WŚCIEKLIZNA
6 miesiąc
1 raz na rok
3 i 7 mieś. ciąży
Zasady szczepienia koni przeciwko grypie ( obowiązkowe dla koni jadących na zawody)
Dla wszystkich kuców, małych koni i koni biorących udział w zawodach organizowanych zgodnie z przepisami
Międzynarodowej Federacji Jeździeckiej i Polskiego Związku Jeździeckiego szczepienia ochronne przeciwko grypie koni
są obowiązkowe. To znaczy, że w jakimkolwiek kraju Świata gdzie spotykają się na zawodach konie sportowe, wszystkie
są zaszczepione przeciwko grypie, a szczepienie prowadzone jest według jednego schematu.
Obowiązuje następujący schemat szczepień:
1. szczepienie podstawowe:
· pierwsze szczepienie – w dniu rozpoczęcia szczepień
· drugie szczepienie – nie wcześniej niż 21-go dnia i nie później niż 92 dnia od daty pierwszego szczepienia
2. szczepienie przypominające:
· co 6 miesięcy od daty ostatniego szczepienia (dopuszczalny jest 21-dniowy okres przekroczenia terminu)
· żadne szczepienie przypominające nie może się odbyć później niż na 7 dni przed przybyciem na zawody
Jeżeli chodzi o grypę i tężec mamy do wyboru szczepionki albo tylko na grypę albo od razu grypa + tężec . Trzeba
pamiętać ,że na influenzę szczepimy co 6 miesięcy zaś szczepienie na tężec jest ważne 2 lata , więc nie używamy bez
sensu szczepionek grypa+ tężec co pół roku.
Nie wolno również szczepić źrebiąt młodszych niż 4 miesiące , najlepszy okres szczepień to 6 miesięcy jeżeli chcemy
szczepić wcześniej należy zbadać miano przeciwciał matczynych u źrebięcia.
Wirus EHV-1 jest jedną z najczęstszych przyczyn ronień u klaczy. Natomiast drugi typ herpeswirusa – EHV-4
odpowiedzialny jest za zakażenia ukł. oddechowego. Na rynku w tej chwili dostępna jest tylko jedna szczepionka dla
koni przeciwko herpeswirusom i zawiera ona oba typy wirusa. Cykl podstawowy: I dawka najwcześniej
w 4-6 miesiącu życia, a II – 4-6 tygodni później Szczepienia przypominające: co 6 miesięcy. Szczepienie klaczy
ciężarnych: w 5, 7 i 9 miesiącu ciąży.
44. Pytanie zjebane
45. Obowiązki właściciela koni sportowych wg Polskiego Związku Jeździeckiego
przed startem w zawodach.
Obowiązki użytkownika konia przed wyjazdem na zawody.
1.1. Każdy koń sportowy wyjeżdżający na zawody, musi być zdrowy i
posiadać paszport konia.
1.2. Koń wykazujący objawy choroby mającej wpływ na jego wydolność lub
będącej zagrożeniem dla innych koni nie może brać udziału w zawodach.
2. Obowiązki Osoby odpowiedzialnej za konia podczas zawodów.
Osobą odpowiedzialną za konia podczas zawodów jest zawodnik na nim
startujący lub powożący albo lonżujący w dyscyplinie woltyżerki. Właściciel
konia może być uznany jako osoba dodatkowo odpowiedzialna za konia,
jeżeli jest obecna w czasie zawodów i jeżeli podjęła decyzje odnośnie
konia. Jeżeli zawodnik startujący na koniu ma poniżej 18 stu lat, wtedy
osobą odpowiedzialną za jego konia jest osoba wyznaczona przez klub lub
właściciela konia.
33

2.1 Osoba odpowiedzialna za konia odpowiada za:
• dbałość o zdrowie, kondycję konia oraz jego pielęgnację;
• właściwe zachowanie jeźdźca i luzaka wobec konia;
• właściwe przedstawienie koni do przeglądu i badań
weterynaryjnych;
• przedstawienie właściwie wypełnionego paszportu konia;
• właściwe szczepienia konia przeciwko grypie koni; (schemat szczepień w pyt wcześniejszym)
• doprowadzenie konia na wyznaczone miejsce i o wyznaczonej
porze do badań antydopingowych;
• zgłoszenie na właściwym formularzu przypadków leczenia konia
przed zawodami, w transporcie i podczas zawodów
34
Document Outline
Wyszukiwarka
Podobne podstrony:
epi konie ćwiczenia całość do druku
Kolokwium EPI Konie 1 sem X, weterynaria, Choroby zakaźne koni, Konie epi
pyt epi konie forum 1
pyt epi konie forumWO
pyt epi konie forumWO, Studia, IV ROK, Konie, IV KONIE, Eq ogólnie
pyt epi konie forum, Studia, IV ROK, Konie, IV KONIE, Eq ogólnie
epi konie Gosia
EPI BYDLA CALOSC(1) Nieznany
EPI SWINIE CALOSC(1) Nieznany
ściąga EPI konie
pyt epi konie forum kkk
epi konie ćwiczenia fizjopatologia źrebięcia
epi konie ćwiczenia tężec
epi konie ćwiczenia zołzy
Arteritis, weterynaria, Choroby zakaźne koni, Konie epi
więcej podobnych podstron