
ZABURZENIA
CZYNNOŚCIOWE UKŁADU
MOCZOWEGO
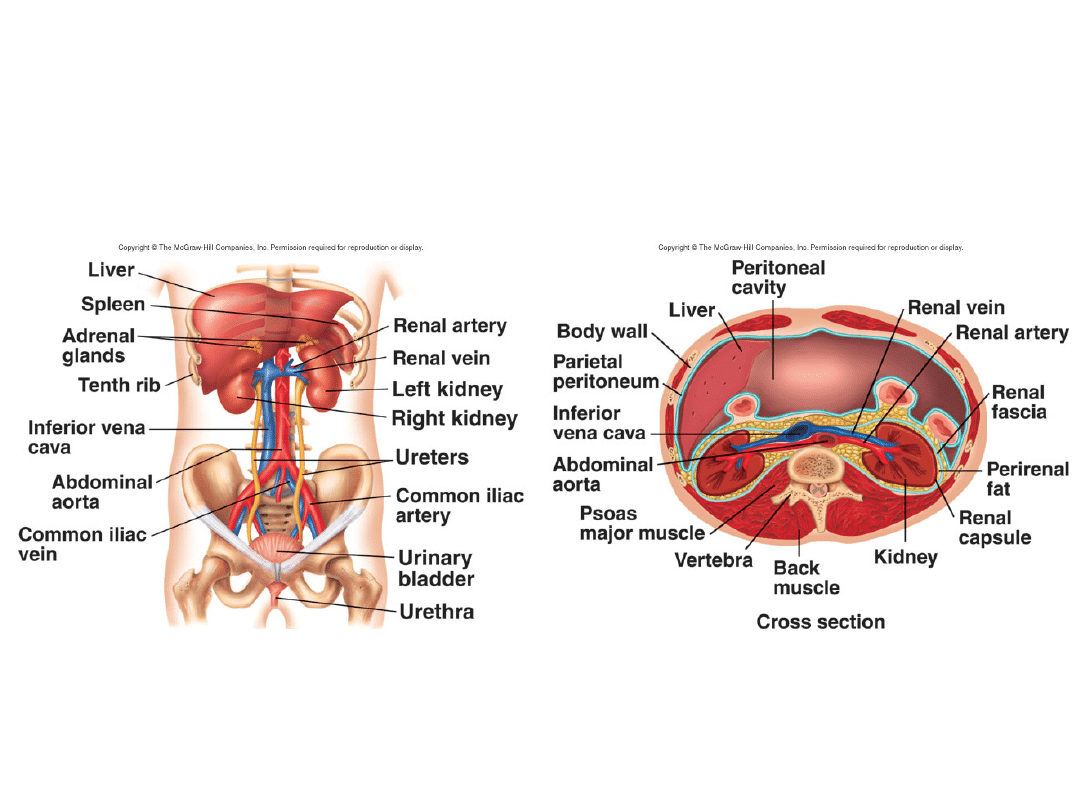
Anatomia
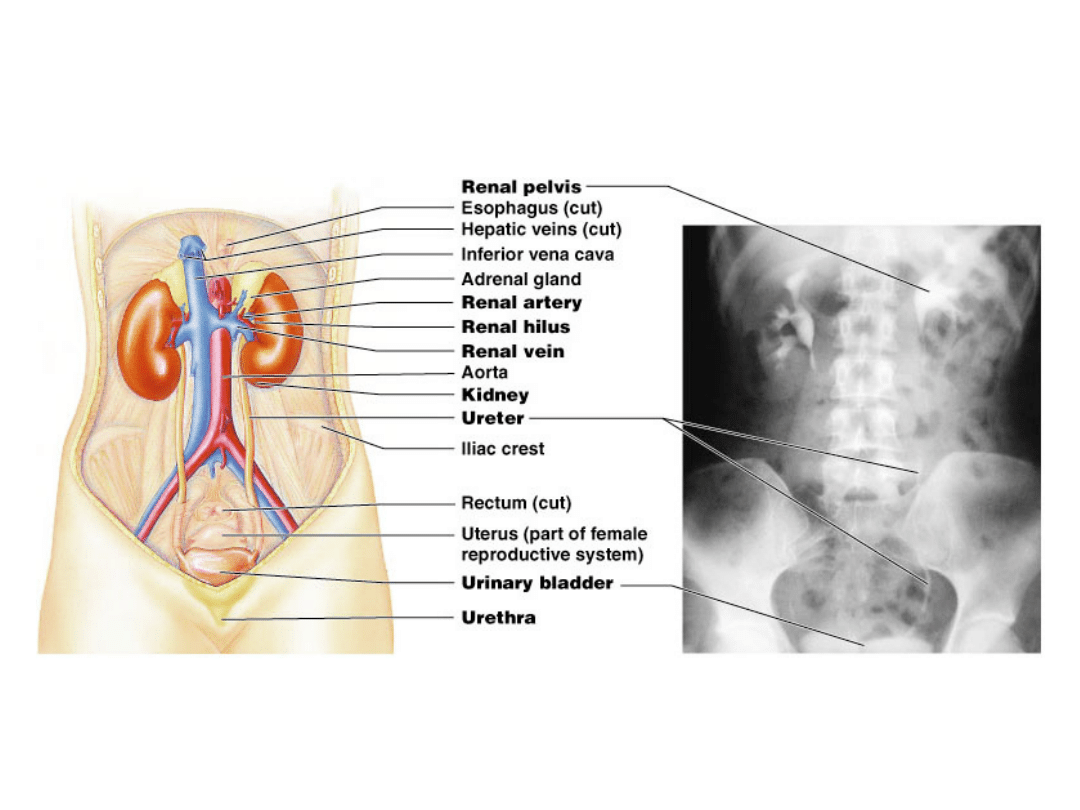
Urinary System Organs
Figure 25.1a

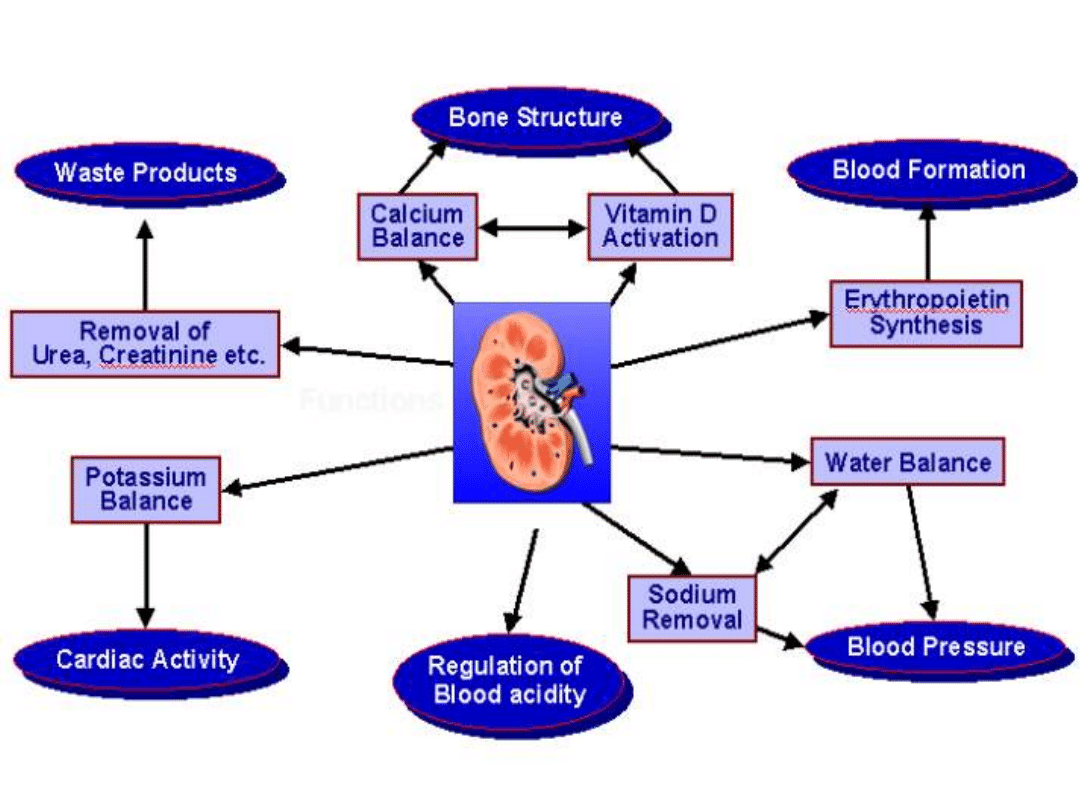
Funkcja nerek
• czynność regulacyjna (utrzymanie stałej
objętości, składu i odczynu płynów ustrojowych
bez względu na warunki zewnętrzne,
zapobieganie utracie substancji niezbędnych do
życia, np. wody, sodu, potasu),
• wydalnicza (usuwanie z organizmu zbędnych
końcowych produktów przemiany materii, np.
mocznika, kwasu moczowego, fosforanów),
• wewnątrzwydzielnicza (produkcja i wydzielanie
m.in. reniny, angiotensyny II, prostaglandyny,
erytropoetyny, aktywnej witaminy D3),
• metaboliczna (wytwarzanie licznych substancji
oraz degradacja wielu hormonów i związków
aktywnych biologicznie).
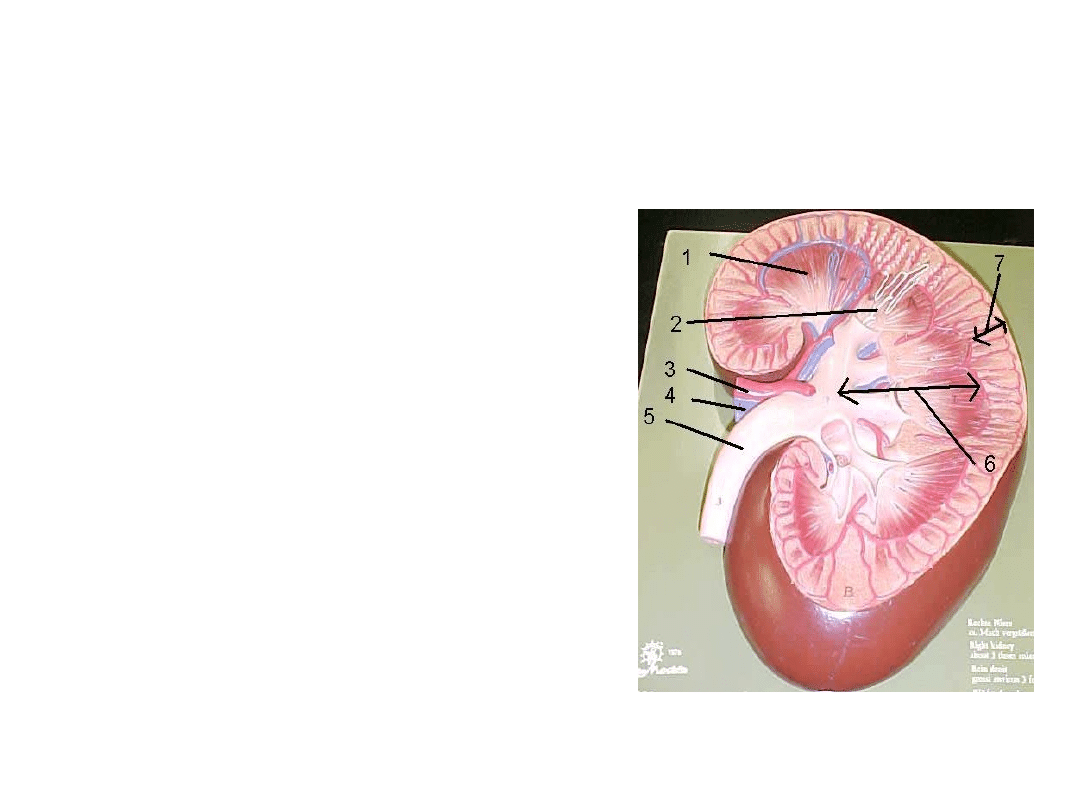
Drogi moczowe
Mocz jest wytwarzany w
nerkach w procesie ciągłym.
Mocz spływa z ujścia cewki
zbiorczej, znajdującego się
na szczycie piramidy
nerkowej, do kielichów
mniejszych (8) i dalej,
poprzez kielichy większe
(9), do miedniczki nerkowej.
Stąd, drogą moczowodów
(5) transportowany jest do
pęcherza moczowego.

Wydalanie moczu
• Mocz moczowodami spływa do pęcherza, gdzie
jest magazynowany. Specyficzna budowa ścian
moczowodów i pęcherza pozwala na czynne
transportowanie moczu, zapobiega cofaniu się go
w stronę nerki, gwarantuje dużą pojemność
magazynową oraz umożliwia efektywne
opróżnianie pęcherza. Skupiska włókien warstwy
mięśniowej tworzą przeszkody zapobiegające
ciągłemu wypływowi moczu. Dzięki temu mocz
nie zalega w pęcherzu a jednocześnie pęcherz
opróżnia tylko się raz na jakiś czas.
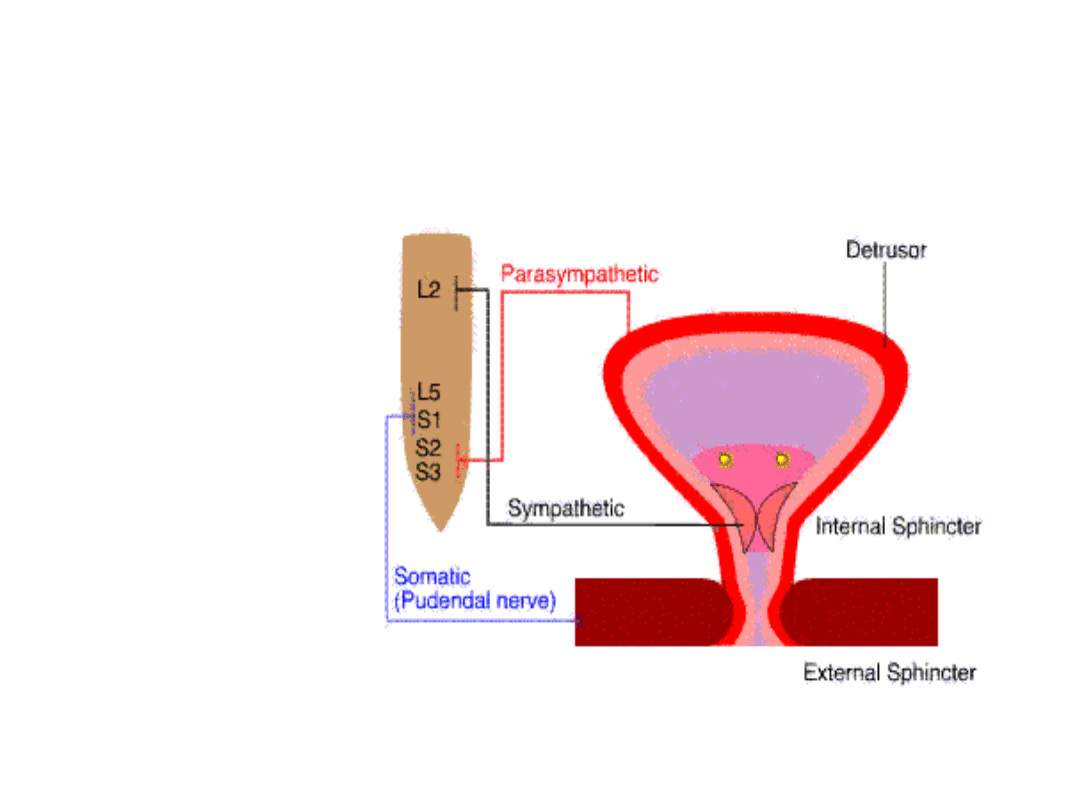
Prawidłowa mikcja
•Po wypełnieniu
pęcherza do jego
objętości
czynnościowej,
pobudzane są
receptory
rozciągania w ścianie
wypieracza.
•Szyja pęcherza
obniża się i otwiera.
•Zwieracz
zewnętrzny ulega
odruchowemu
rozluźnieniu.
•Rozpoczyna się
skurcz wypieracza.
•Mocz jest wydalany
z pęcherza
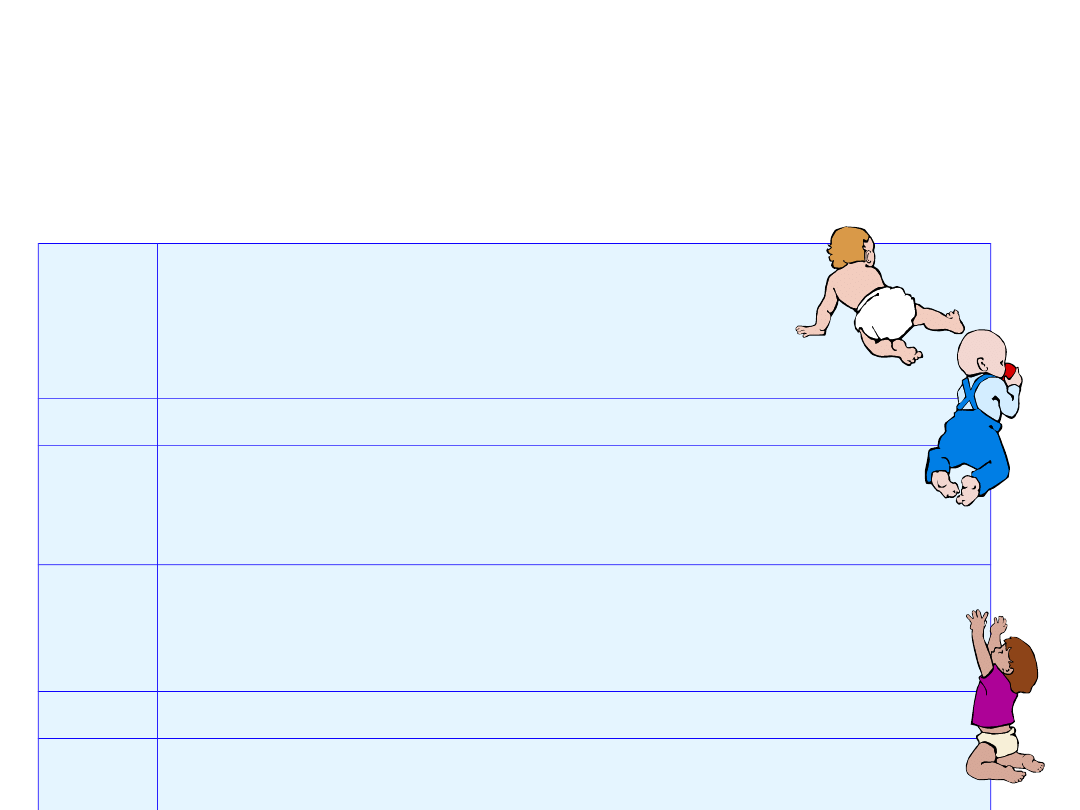
Etapy rozwoju kontroli mikcji
u dziecka
Wiek
w
latac
h
Sposób oddawania moczu
0-1
Nieświadome oddawanie moczu.
1-2
Sygnalizowanie chęci lub oddania moczu,
zdolność do powstrzymania mikcji na krótki
okres.
2-3
Większa zdolność do powstrzymania mikcji.
Dziecko jest suche początkowo w ciągu dnia,
potem w nocy.
3-4
Większość dzieci jest sucha w ciągu dnia i nocy.
4-5
Zdolność do świadomego powstrzymania mikcji,
ale wciąż trudności z rozpoczęciem mikcji na
żądanie.
>6
Większość dzieci osiąga pełną kontrolę nad
procesem oddawania moczu.

Mimowolne moczenie-
enuresis (
Definicja ICCS
)
• Mimowolne oddawanie moczu w wieku,
gdy czynność ta powinna już być
świadomie kontrolowana.
• Wiek powyżej 5 lat.
• Nie stwierdza się wady dolnych dróg
moczowych lub uchwytnego
uszkodzenia układu nerwowego.
• Etiologia czynnościowa.

Nietrzymanie moczu
incontinentio urinae
• Bezwiedny wpływ moczu przez
cewkę moczową w sytuacjach, gdy
ciśnienie śródpęcherzowe
przewyższa ciśnienie śródcewkowe
• Etiologia
– wady anatomiczne układu moczowego
– uszkodzenie układu nerwowego
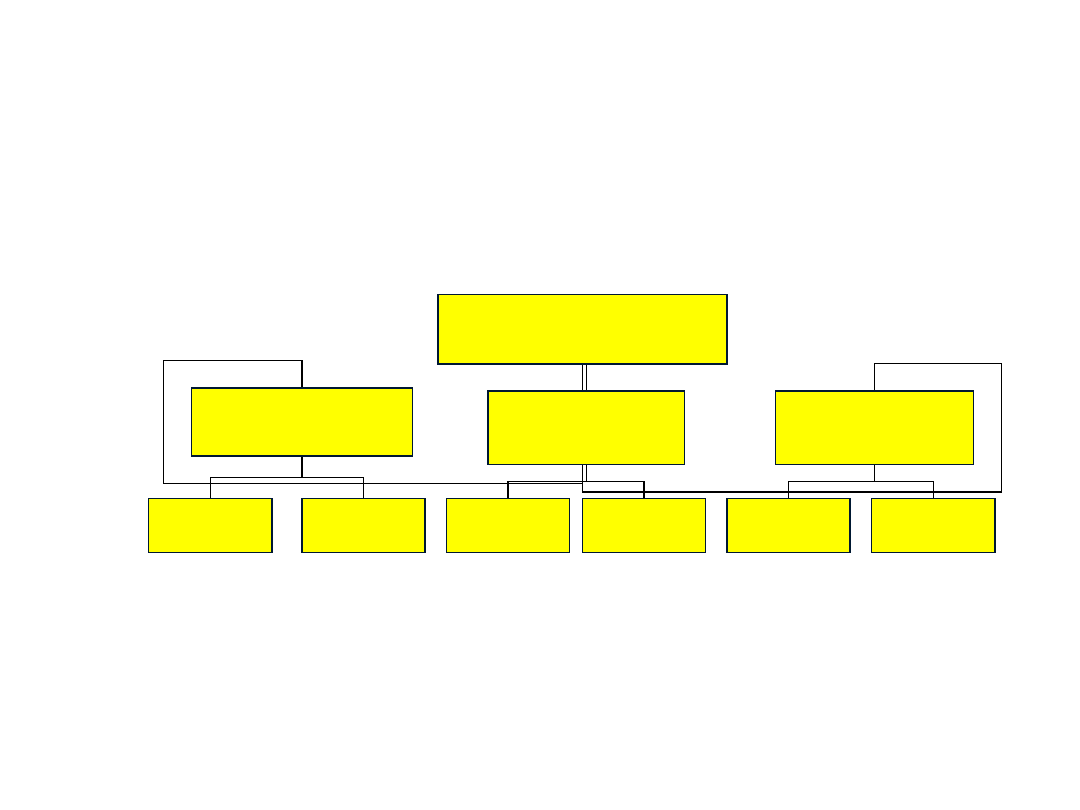
Moczenie mimowolne-
podział
Pierwotne- występuje od urodzenia, okres przerwy < 6 mies.
Wtórne- okres suchości > 6-12 mies.
PIMN- pierwotne izolowane moczenie nocne
moczenie mimowolne
dzienne
dzienne i nocne
nocne
pierwotne
wtórne
pierwotne
wtórne
pierwotne
wtórne

Mimowolne moczenie nocne
enuresis nocturna
• Epidemiologia:
– 5 lat -
15%-20%
– 7 lat -
10%-15%
– 9 lat - 7%-13%
– 11 lat- 4%-9%
– > 15 r.ż. 1-2%
• chłopcy/dziewczynki- 3:2
• spontaniczne wyleczenie- 15% rocznie

Izolowane moczenie nocne
Przyczyny
1. Prawidłowa pojemność pęcherza +
zwiększona diureza nocna
2. Zmniejszona pojemność pęcherza +
prawidłowa diureza nocna

Mimowolne moczenie
dzienne-
enuresis diurna
• > 50% kontrola po ukończeniu 3 r. ż.
• 88% kontrola po 4.5 r. ż.
• patologiczne po ukończeniu 5 r. ż.
• 7 lat- 2,5% dzieci
• chłopcy/dziewczynki- 1:3
• spontaniczne wyleczenie- 15%/rok

Moczenie dzienne/nocne
• 7 lat- 1,5% dzieci
• chłopcy/dziewczynki- 1:1
• spontaniczne wyleczenie- 15%/rok

Mimowolne moczenie
dzienne i mieszane-
przyczyny
• Parcia naglące
– niestabilność wypieracza
– wzmożone czucie w pęcherzu
• Zmniejszenie pojemności pęcherza
• Zaburzenia koordynacji
wypieraczowo-zwieraczowej

Znaczenie kliniczne
zaburzeń
w oddawaniu moczu u dzieci
• Wzmożone ciśnienie śródpęcherzowe
– Odpływy pęcherzowo-moczowodowe
– Uszkodzenie górnych dróg moczowych
– Przerost mięśnia wypieracza
prowadzący do jego niewydolności
• Zaleganie moczu
– Zakażenia układu moczowego
• Moczenie mimowolne
– Niekorzystny wpływ na psychikę dziecka

Moczenie mimowolne
Wskazania do badania
urodynamicznego
• Uzupełnienie diagnostyki urologicznej
• Podejrzenie nieprawidłowej czynności
dolnych dróg moczowych
• Brak skuteczności dotychczasowego
leczenia

Urodynamika
•David M. Davis - 1954 r.
•Zespół badań służących do
oceny czynności dolnych dróg
moczowych

Elementy badania
urodynamicznego
• Uroflowmetria
• Cystometria
• Uroflowmetria z pomiarem ciśnień i
EMG
• Profilometria
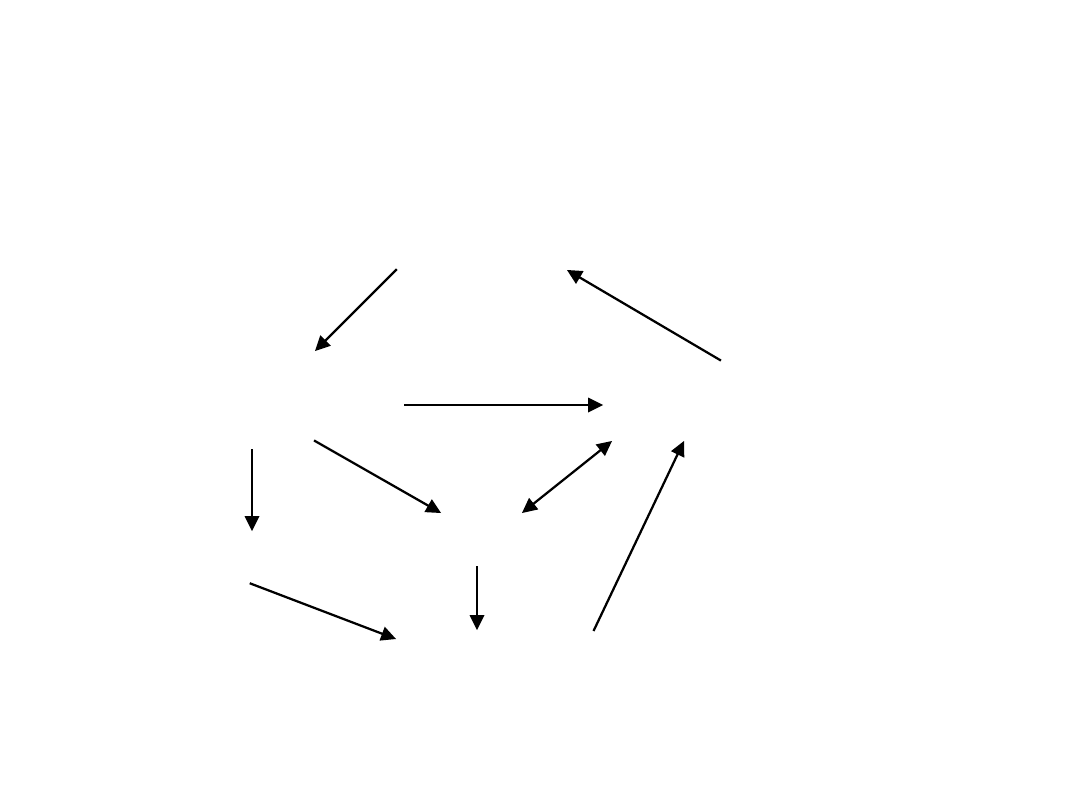
Mechanizm
„błędnego koła”
niestabilność
dyssynerg
ia
zakażenia dróg
moczowych
wysokie
ciśnienie
śródpęcherzo
we
zaleganie
moczu
RVU

Odpływ pęcherzowo-
moczowodowy
• Epidemiologia: 1-2% dzieci, >50% z
ZUM
• Współistnieje z ZUM i zaburzeniami
funkcji pęcherza i cewki moczowej
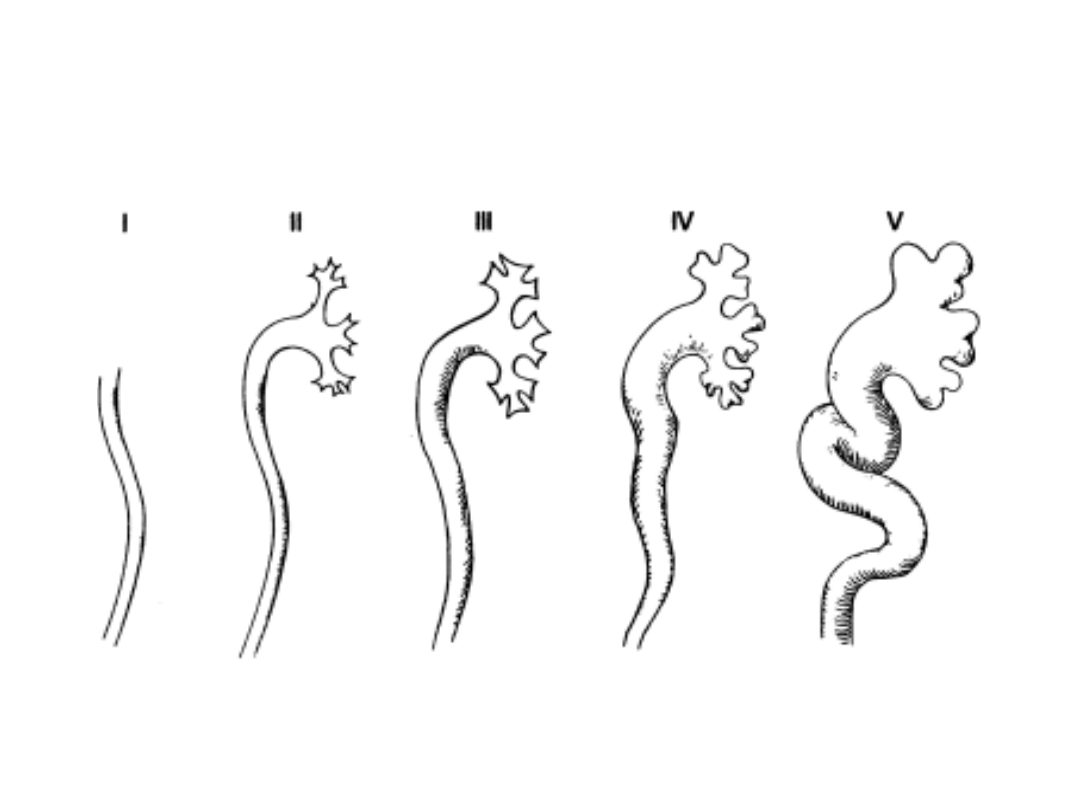
Międzynarodowa klasyfikacja
stopni odpływu
International Reflux Classification

Klasyfikacja odpływu pęcherzowo-
moczowodowego wg International
Reflux Study Committee
I
Odpływ do moczowodu nieposzerzonego
II
Odpływ do nerki, bez poszerzenia g.d.m.
III
Niewielkie lub umiarkowane poszerzenie g.d.m.,
znikome
wygładzenie zarysów kielichów nerkowych
IV
Umiarkowane poszerzenie g.d.m., całkowite
wygładzenie sklepień kielichów, uwypuklenie brodawek
nerkowych nadal widoczne
V
Znaczne poszerzenie i zagięcie moczowodu, brak
obrazu brodawek nerkowych
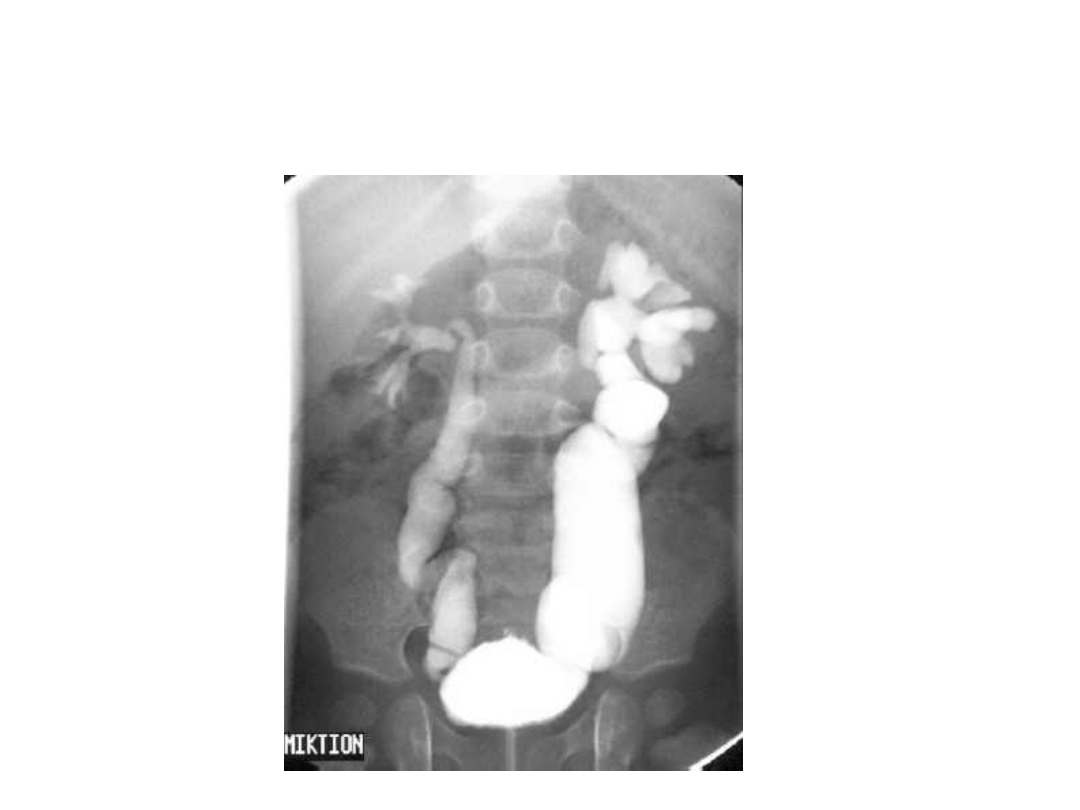
Odpływ pęcherzowo-
moczowodowy
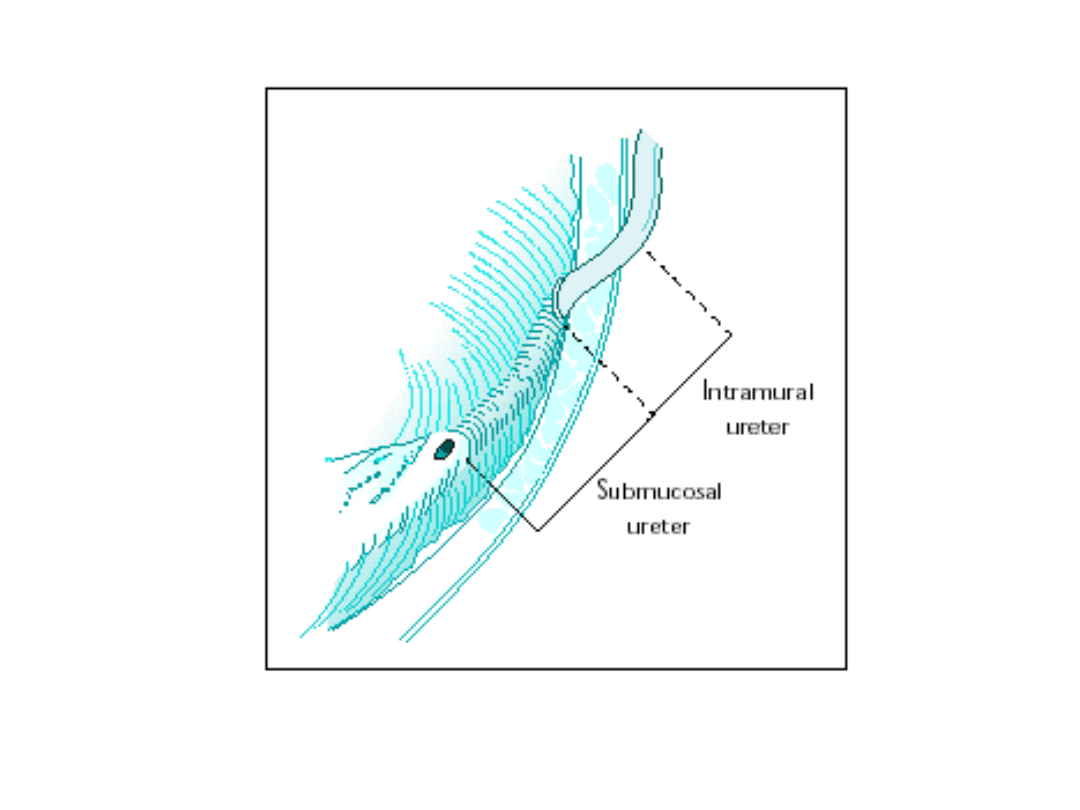
Anatomia połączenia moczowodowo-pęcherzowego

RVU- leczenia
• Farmakologiczne
– p-zapalne
– leczenie zaburzeń pęcherza moczowego
• Chirurgiczne
• Małoinwazyjne
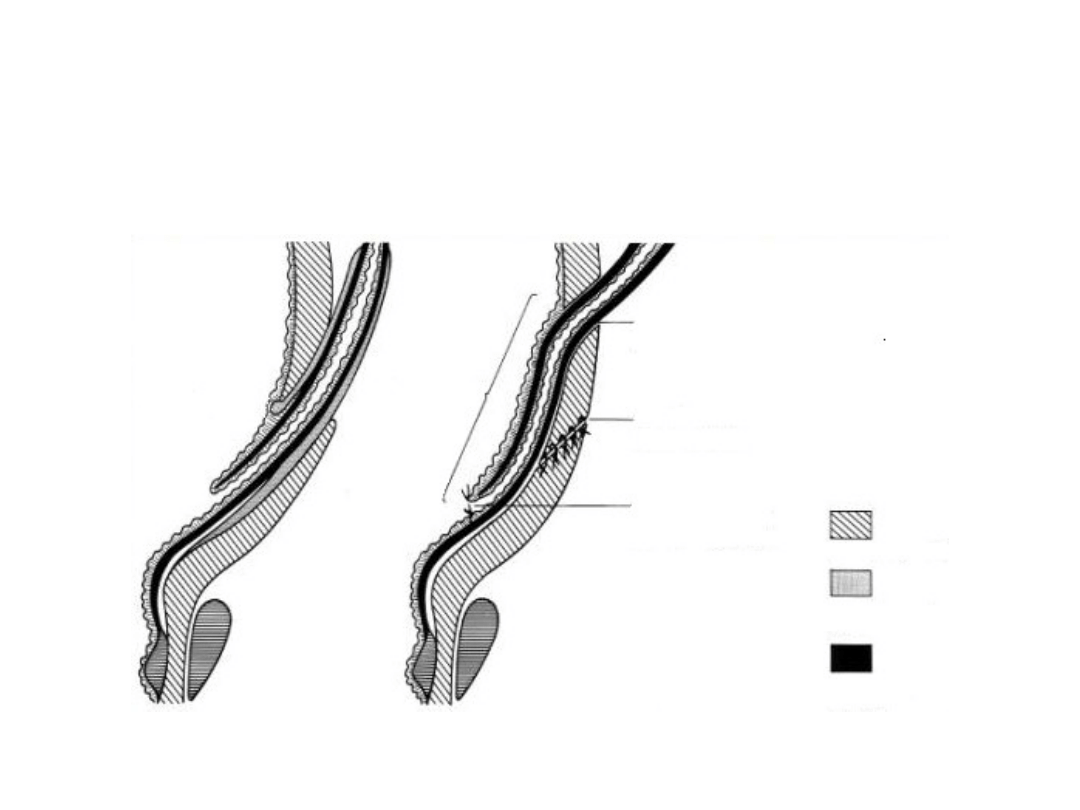
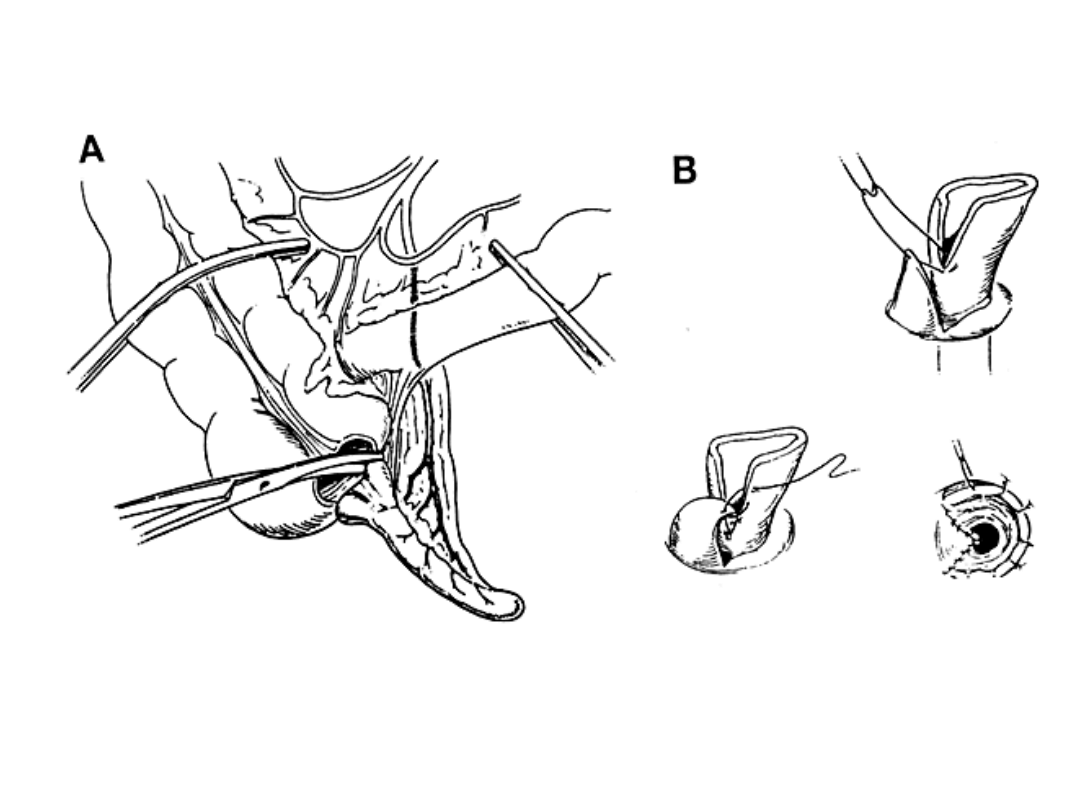
Ureterocystoneostomia
sposobem Politano-Leadbetter
k
an
ał
po
d
śl
u
zó
w
ko
w
y
nowy
rozwór
zamknięty rozwór
ujście
Mięśńiówka pęcherza
Pochewka
Waldeyera
Mięśniówka moczowodu
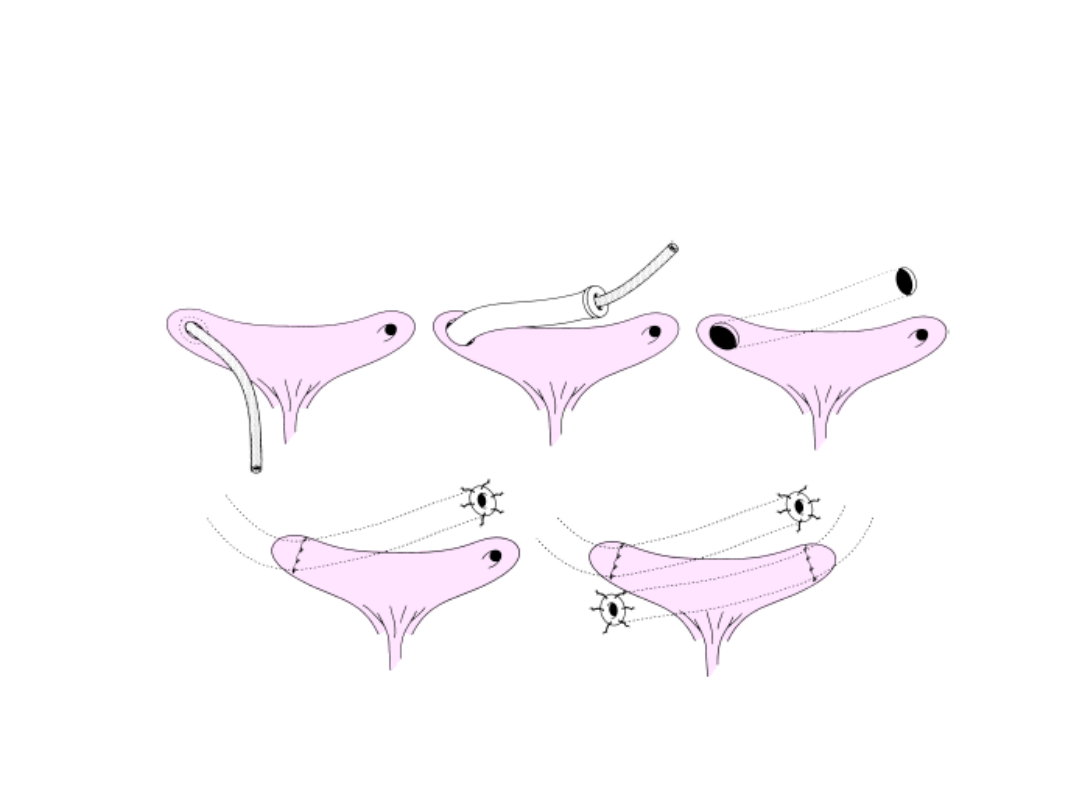
Ureterocystoneostomia
sposobem Cohena
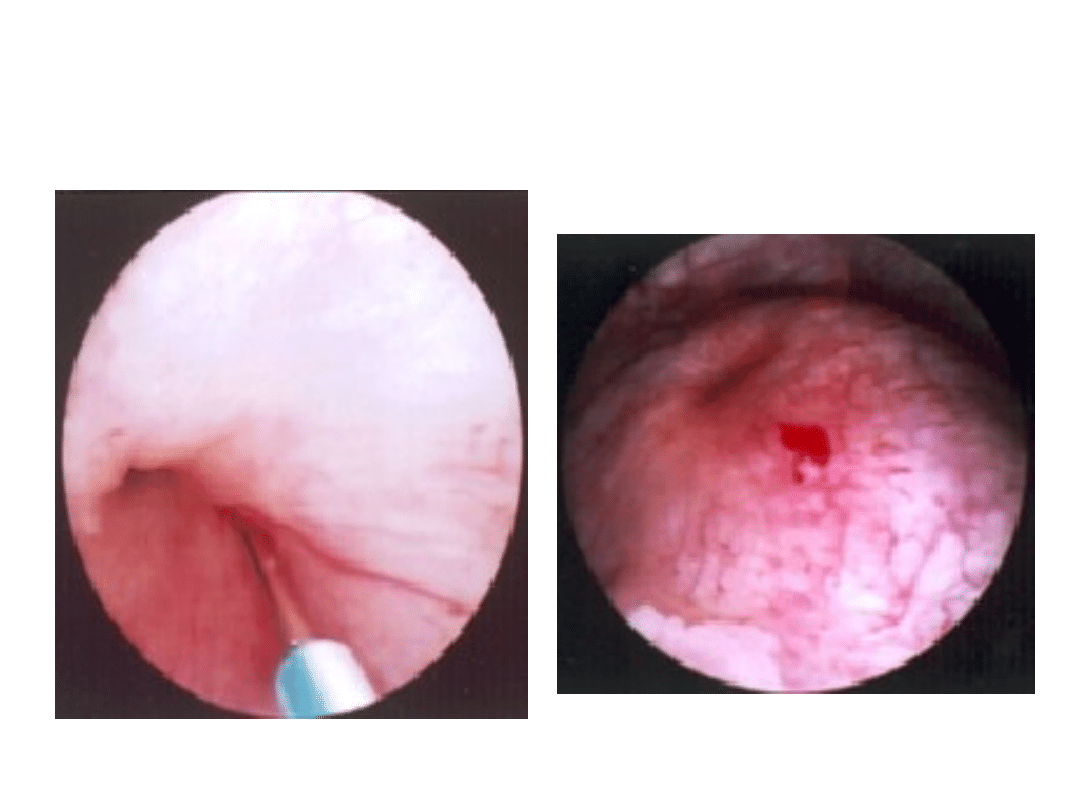
Endoskopowe ostrzyknięcie
ujść pęcherzowych
moczowodów-Sting

Neurogenna dysfunkcja
pęcherza moczowego i cewki

Neurogenna dysfunkcja
pęcherza moczowego-
definicja
• nieprawidłowa czynność w zakresie
gromadzenia, trzymania i wydalania moczu
będącą objawem uszkodzenia centralnego
lub obwodowego układu nerwowego
• uszkodzenie mechanizmów sterowania przez
układ nerwowy czynnością wypieracza i
zwieraczy z utratą czucia wypełnienia
pęcherza zaburza czynność gromadzenia
moczu i opróżniania pęcherza niezależnie od
woli chorego, co powoduje nietrzymanie
moczu z rozwinięciem różnego stopnia
uszkodzenia górnych dróg moczowych

Etiologia
Przyczyną neurogennej dysfunkcji pęcherza
moczowego u dzieci jest uszkodzenie centralnego
układu nerwowego spowodowane przez:
• wady wrodzone (dysrafie) - najczęściej
• stany zapalne,
• nowotwory,
• urazy (najrzadziej, dominują w wieku dorosłym)
Wśród dysrafii najpowszechniej obserwuje się
przepuklinę oponowo-rdzeniową, której częstość
występowania ocenia się na 1 - 3 na 1000 - 1200
żywo urodzonych dzieci.
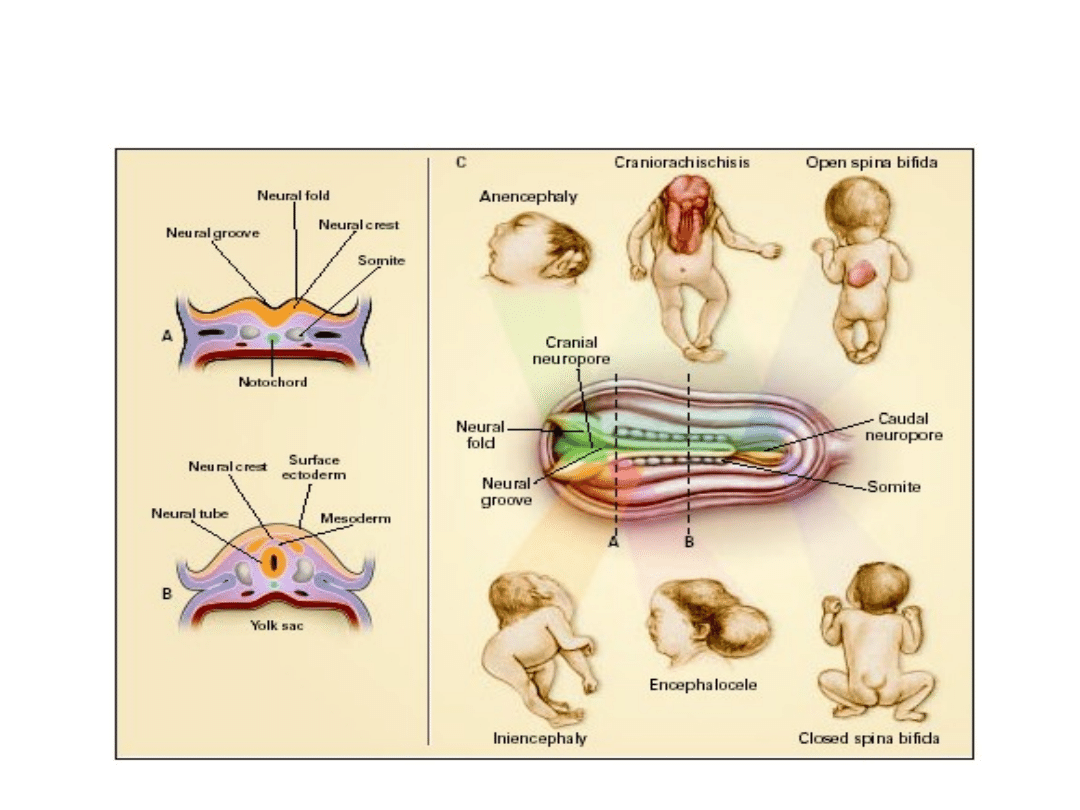
Przepukliny oponowo-
rdzeniowe

Powstawanie wad układu
nerwowego :
• brak spojenia brzegów rynienki nerwowej w cewę
na pewnym jej odcinku lub wtórne rozejście się
brzegów cewy nerwowej - w następstwie powstają
przepukliny rdzeniowe,
• przedwczesne zatopieniu nie zamkniętej rynienki
- w następstwie powstają
tłuszczaki rdzenia
,
• pozostawiene połączenia między ektodermą
powierzchniową i neuroektodermą - w
następstwie powstają
przetoki nerwowo – skórne
.

Epidemiologia - Polska
• 2 - 3 dzieci na 1000 żywych porodów
• >10x większa częstość u płodów poronionych
• 95% dzieci z wadami cewy nerwowej rodzi się w rodzinach
nieobciążonych
• 4%- ryzyko wystąpienia tej wady u kolejnego dziecka
• 10%- w przypadku urodzenia dwojga chorych dzieci.
• Regiony Polski o największym wystepowaniu wad cewy nerwowej
– białostockie, bielsko-podlaskie, łomżyńskie, siedleckie.
• Umieralność z powodu wad dysraficznych sięga 0,89 na 1000 żywo
urodzonych.

Postępowanie diagnostyczno-
lecznicze
• Zaopatrzenie przepukliny (48 godz. po
urodzeniu
• Leczenie wodogłowia
• Diagnostyka układu moczowego (USG,
CUM, urodynamika- 3-4 tydz. ż.)
• Kwalifikacja do grup ryzyka
• Włączenie leczenia

badanie urodynamiczne- 3-4
tydz. ż
• określenie rodzaju neurogennej dysfunkcji pęcherza moczowego,
kwalifikacja do grup ryzyka, kontrola leczenia.
• badanie obejmuje ocenę czynności gromadzenia i trzymania moczu
(cystometria z pomiarem ciśnienia śródpęcherzowego,
śródbrzusznego, wypieracza oraz zapis EMG zwieracza zewnętrznego)
i opróżniania pęcherza (przepływ cewkowy).
• na podstawie wyników badania urodynamicznego można wyróżnić 4
typy pęcherza neurogennego u dzieci (kryterium różnicującym jest
wysokość ciśnienia panującego w pęcherzu oraz napięcie zwieraczy)
• Podstawowe parametry:
–
leak point pressure (LPP) - ciśnienie panujące podczas wycieku
moczu (wartość >40 cm H2O jest niebezpieczna
*
)
–
Podatność (compliance)#- < 9 cc/cm H2O
*McGuire, 1983
#Ghoniem, 1989

Typy pęcherza
neurogennego
• Niskociśnieniowy pęcherz neurogenny +
słabe napięcie zwieracza.
• Niskociśnieniowy pęcherz neurogenny +
silne napięcie zwieracza.
• Wysokociśnieniowy pęcherz neurogenny +
słabe napięcie zwieracza.
• Wysokociśnieniowy pęcherz neurogenny +
silne napięcie zwieracza.

Obraz kliniczny przy braku
leczenia
• Nawrotowe zakażenia układu moczowego (75%)
• Odpływy pęcherzowo-moczowodowe- 3-5%
niemowlęta, 30-40% w wieku 5 lat
• Ureterohydronephrosis (20-48%)
• Uszkodzenia nerek i niewydolność nerek w wieku
10 lat (40%-90%)*
• Brak trzymania moczu (95 %)
*Mebust, W. K., Foret, J. D. and Valk, W. L.: Fifteen years of experience
with urinary diversion in myelomeningocele patients. J. Urol., 101:
177, 1969.
Smith, E. D.: Urinary prognosis in spina bifida. J. Urol., 108: 815, 1972.
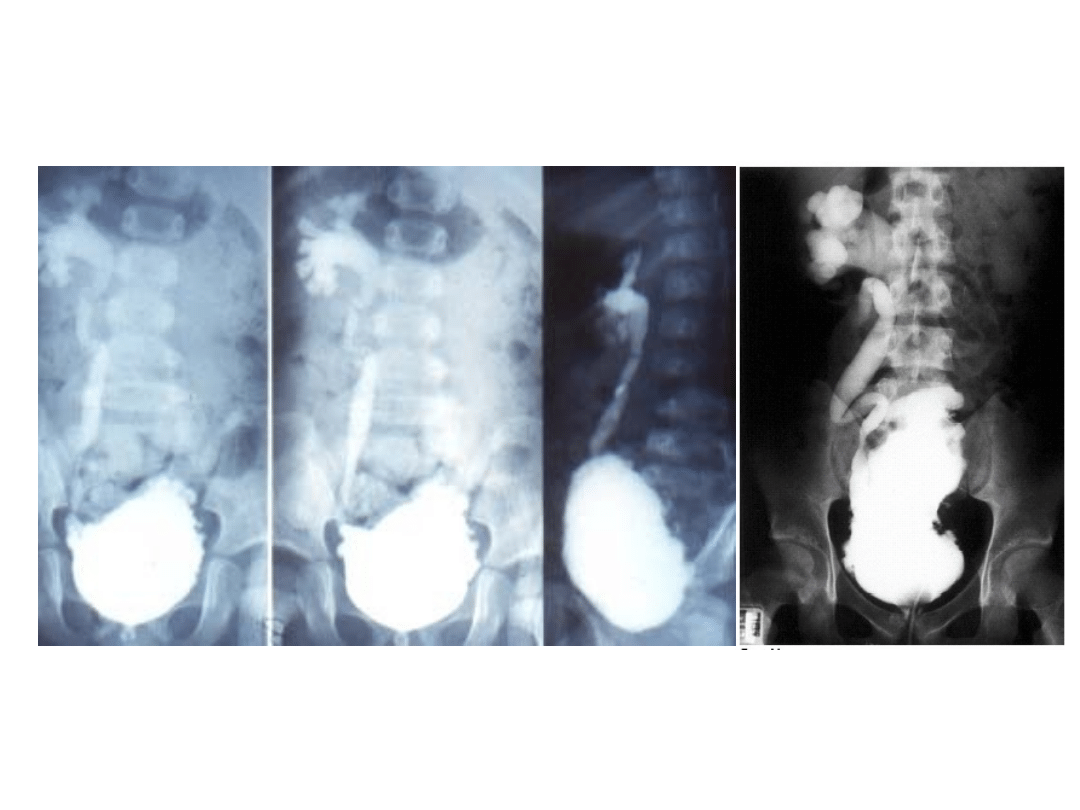
masywny odpływ, uchyłki, trabekulacja ściany
Pęcherz neurogenny

Cele leczenia
• Ochrona górnych dróg moczowych (niskie
ciśnienie w pęcherzu w fazie gromadzenia
i wydalania)
• Zapobieganie zakażeniom układu
moczowego (skuteczne opróżnianie
pęcherza)
• Uzyskanie socjalnie akceptowanego
trzymania moczu (kontynencji)

• Leczenie zachowawcze:
– CIC - czyste przerywane cewnikowanie- Lapides 1972
– Leki antycholinergiczne
– Profilaktyka zakażeń
• Leczenie chirurgiczne
– Vesicostomia
– Augmentacja pęcherza moczowego
– Szczelne stomie do samocewnikowania (Mitrofanoff)
• Inne terapie
– Augmentacja farmakologiczna (Botulina)
– Elektrostymulacja
– Leczenie nietrzymania (ostrzyknięcie zwieraczy, sztuczny
zwieracz)

Typy pęcherza
neurogennego
• Niskociśnieniowy pęcherz neurogenny +
słabe napięcie zwieracza- .
• Niskociśnieniowy pęcherz neurogenny +
silne napięcie zwieracza.
• Wysokociśnieniowy pęcherz neurogenny +
słabe napięcie zwieracza.
• Wysokociśnieniowy pęcherz neurogenny +
silne napięcie zwieracza.

Niskociśnieniowy pęcherz
neurogenny + słabe napięcie
zwieracza
• Obraz kliniczny:
– pełne nietrzymanie moczu,
– górne drogi moczowe są zwykle niezmienione
– pęcherz gładkościenny bez odpływów
• Leczenie- zwiększenie oporu cewkowego:
– na drodze farmakologicznej
• leki zwiększające napięcie szyi pęcherza (Imipramin,
Gutron)
– na drodze chirurgicznej
• plastyki szyi pęcherza metodą Young-Dees-Leadbetter
• podwieszenia cewki (sling procedure)
• endoskopowe ostrzyknięcie zwieraczy
• sztuczny zwieracz

Niskociśnieniowy pęcherz
neurogenny + silne napięcie
zwieracza
• Obraz kliniczny:
– długie okresy suchości,
– nawrotowe zakażenia układu moczowego
– znaczne zaleganie moczu w pęcherzu po
nieskutecznej mikcji
• (zwieracz stanowi czynnościową przeszkodę
podpęcherzową (dyssynergia wypieracz-zwieracz)
zapewniającą trzymania moczu)
• Leczenie:
– (CIC) co 3-4 godziny

Wysokociśnieniowy pęcherz neurogenny + słabe napięcie
zwieracza
Wysokociśnieniowy pęcherz neurogenny + silne napięcie
zwieracza
•
Obraz kliniczny:
– Typ 3 pęcherza neurogennego
• nietrzymanie moczu i uszkodzenie górnych dróg moczowych
– Typ 4 pęcherza neurogennego
• rozleglejsze zmiany w górnych drogach moczowych z zaleganiem
moczu w pęcherzu i nawrotowymi zakażeniem układu moczowego
•
Leczenie:
(wysokociśnieniowy pęcherz należy zamienić na
niskociśnieniowy zbiornik o odpowiedniej pojemności opróżniany przez
okresowe cewnikowanie)
– Augmentacja farmakologiczna: oxybutynina, tolterodina, botulina
– Augmentacja chirurgiczna za pomocą wstawek z:
• przewodu pokarmowego (ściana żołądka, jelita krętego, esicy)
• układu moczowego
(ściana moczowodu przy utracie funkcji jednej z nerek)
– Zbiorniki jelitowe
– Autoaugmentacja
– Przetoka pęcherzowo-skórna
(vesicostomia met. Blocksoma) -
noworodki i niemowlęta z wysokociśnieniowym pęcherzem
neurogennym (brak współpracy rodziców lub nieskuteczność CIC)
Przetoka pęcherzowo-skórna
(vesicostomia met.
Blocksoma)
Wszycie pełnej grubości ściany pęcherza w powłoki.
Vesicostomię pozostawia się na kilka lat i zamyka w 4-5 r.
ż.
Ileum conduit
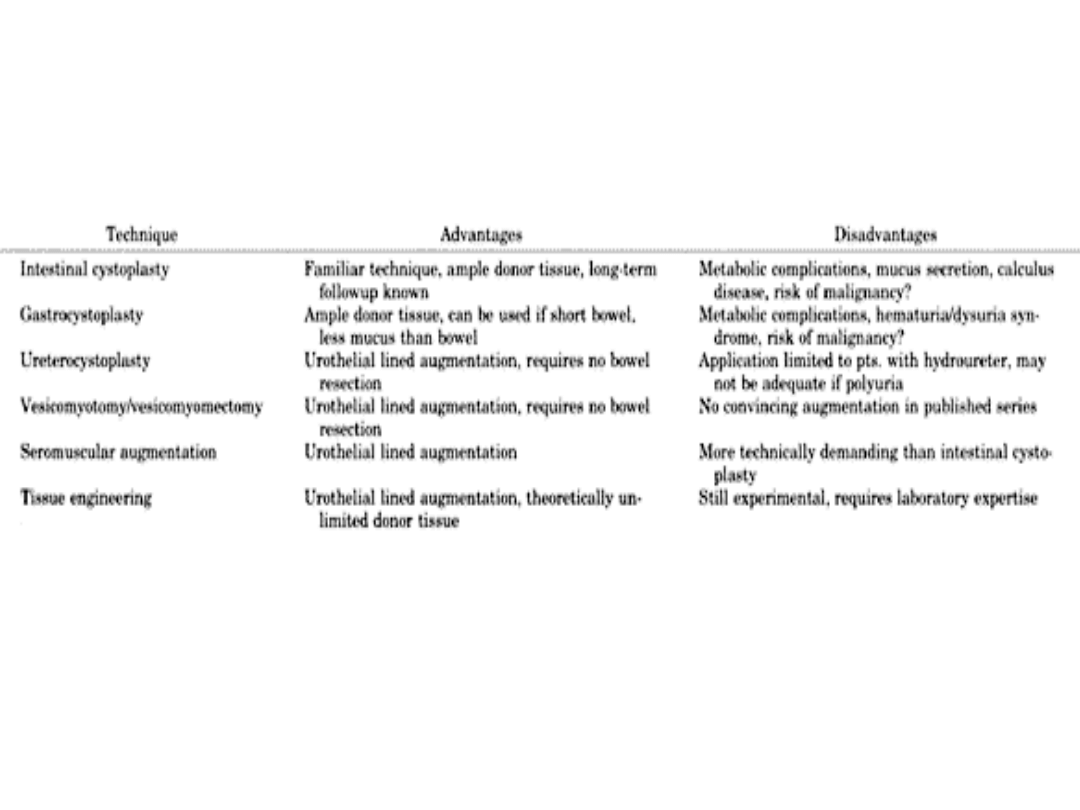
Porównanie materiałów używanych do powiększenia pojemności
pęcherza
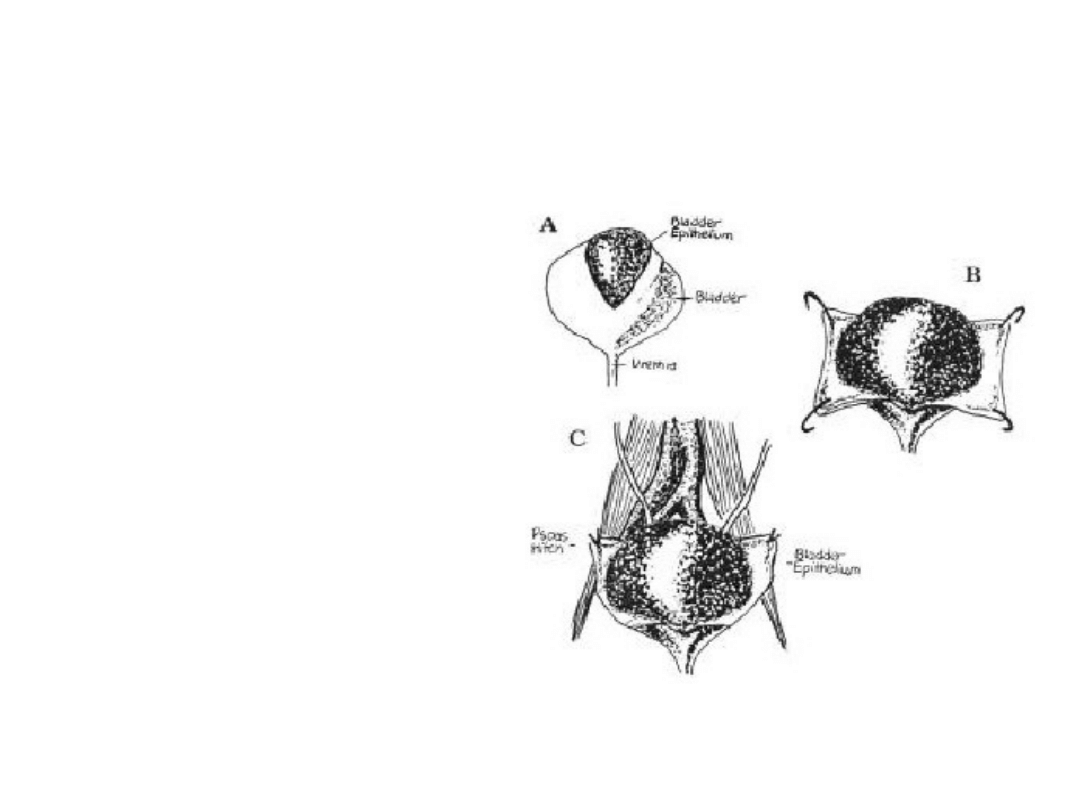
autoaugmentacj
(autocystoplastyka)
• 1989 r. Cartwright i Snow
• wytworzenie dużego uchyłka
z błony śluzowej pęcherza po
rozcięciu i odpreparowaniu na
boki mięśnia wypieracza
• obniża wysokie ciśnienie
śródpęcherzowe
• w niewielkim stopniu
powiększa pojemność pęcherza
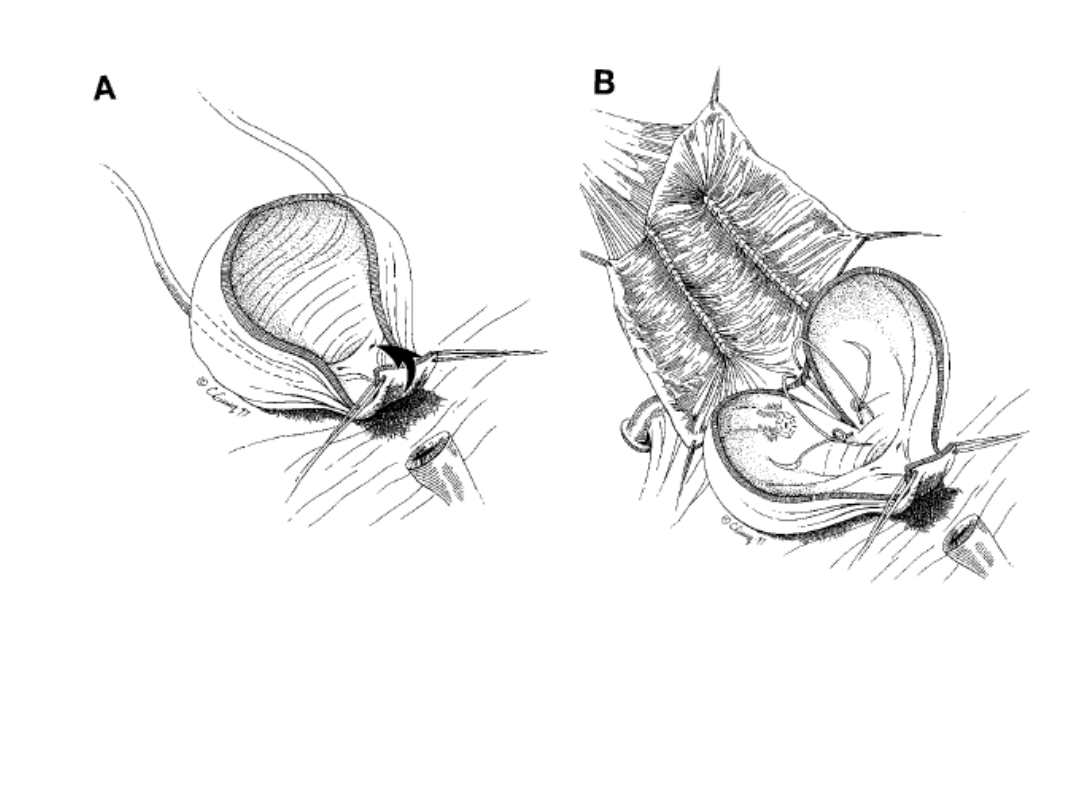
Schemat autoaugmentacji:
A) Rozcięcie pęcherza w linii środkowej
B) Odpreparowanie wypieracza od błony śluzowej do połowy wysokości
pęcherza
C) Wytworzenie dużego uchyłka z nieuszkodzonej błony śluzowej i
ufiksowanie pęcherza przez zastosowanie obustronnego manewru psoas hitch
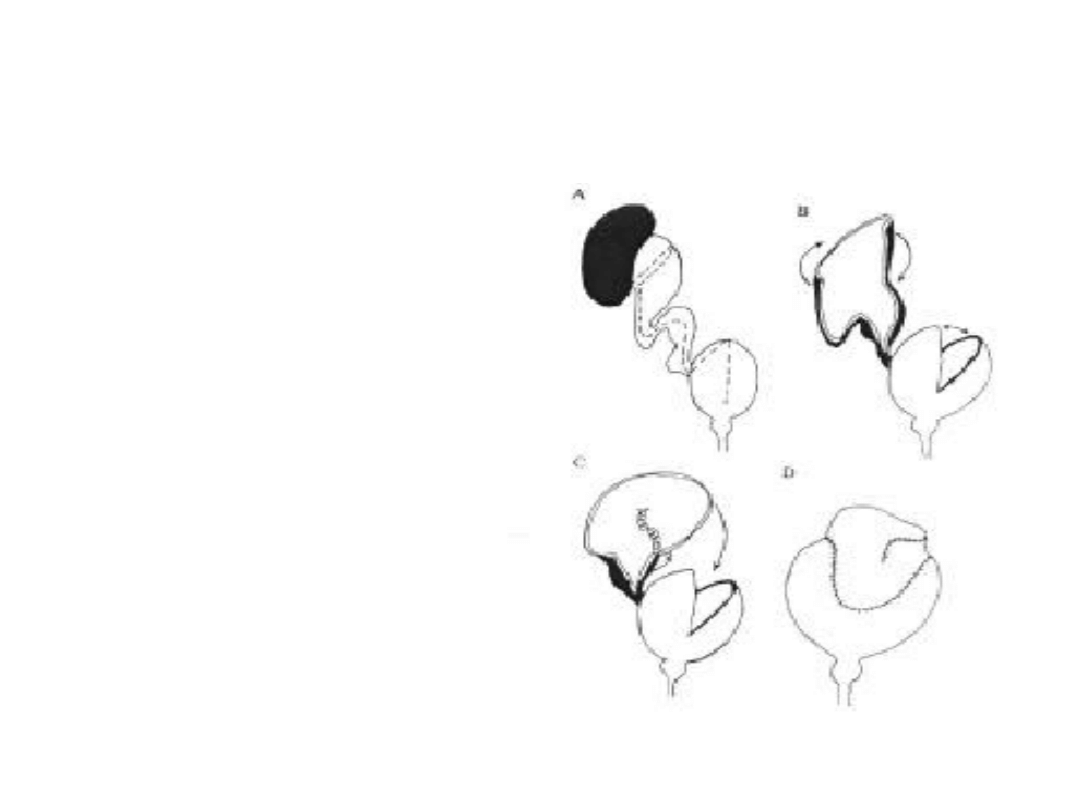
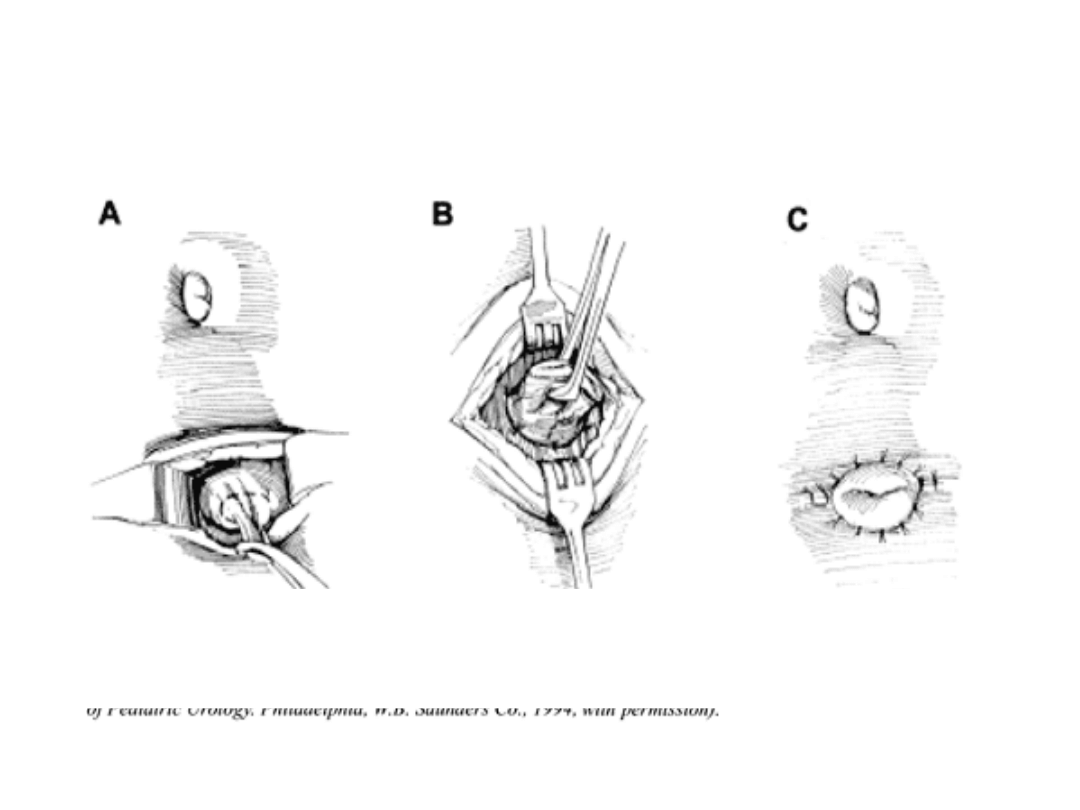
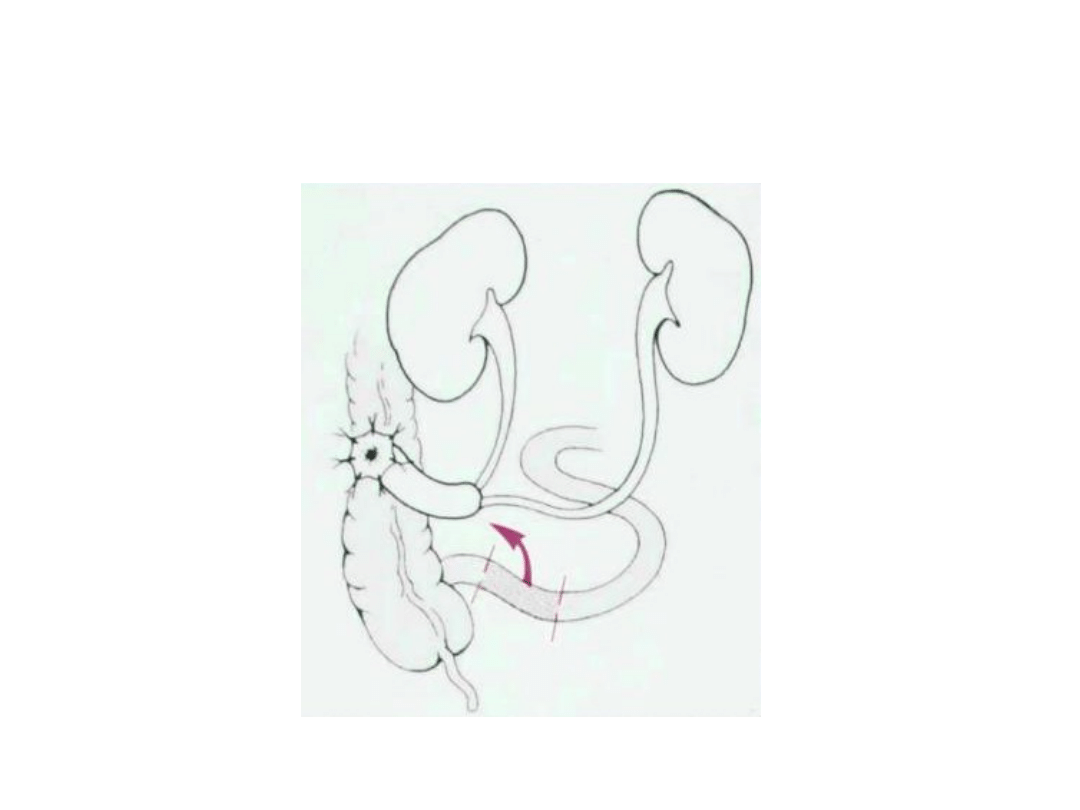
ureterocystoplastyka
• Dostęp operacyjny
ograniczony jest tylko
do przestrzeni
zewnątrzotrzewnowej,
• Wykorzystany
poszerzony moczowód
nieczynnej nerki
Schemat ureterocystoplastyki:
A) Linie rozcięcia moczowodu i
pęcherza
B) Stan po rozcięciu moczowodu i
pęcherza
C) Zagięcie i zeszycie moczowodu w
kształcie litery C
D) Wszycie uzyskanego płata w
pęcherz
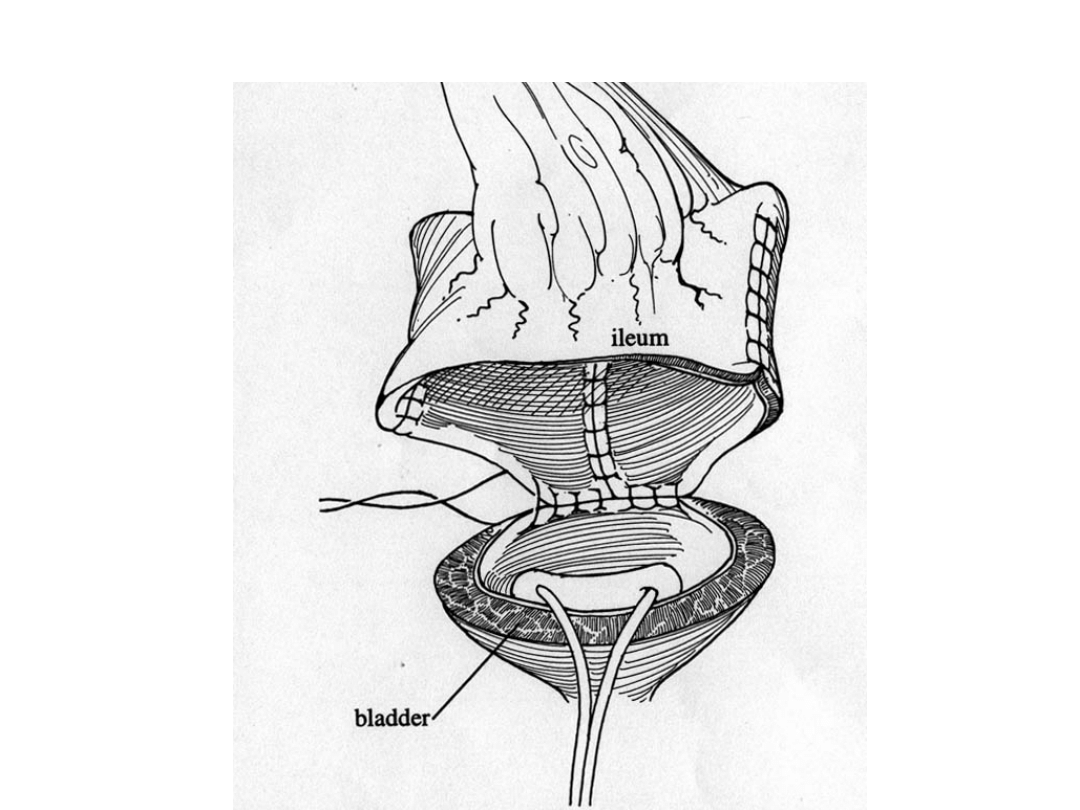
augmentacja z użyciem wstawki z jelita
cienkiego
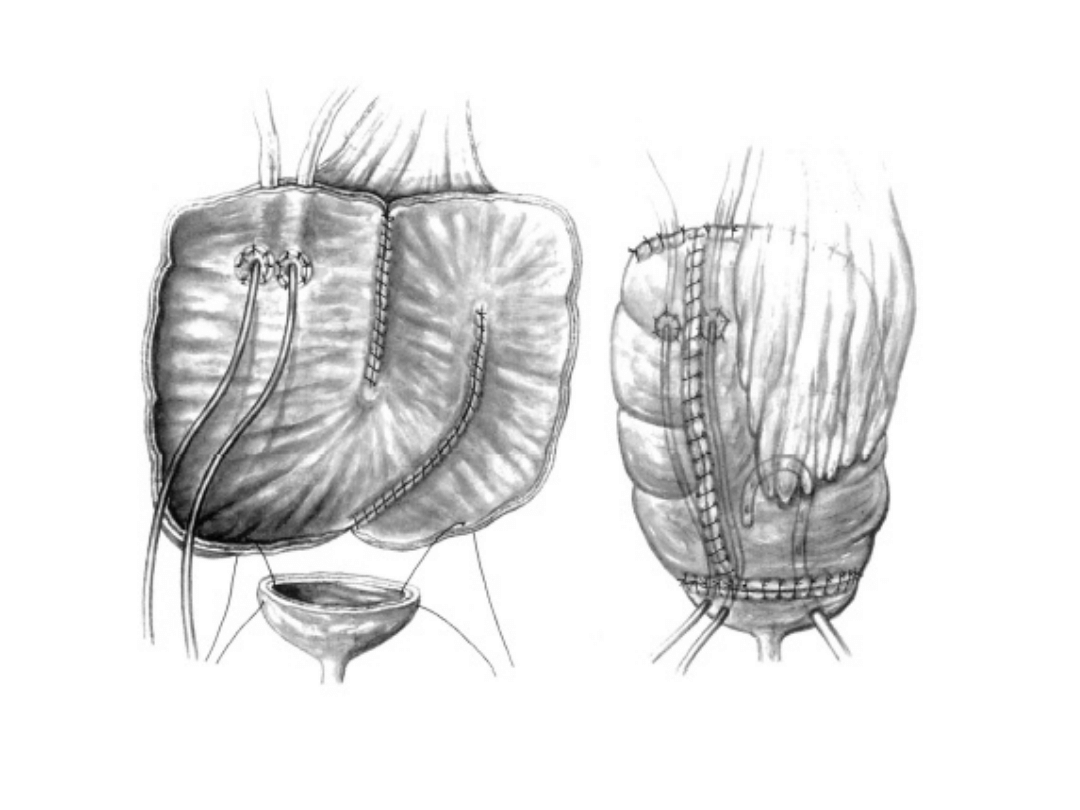
Augmentacja z użyciem jelita cienkiego i przeszczepieniem
moczowodów
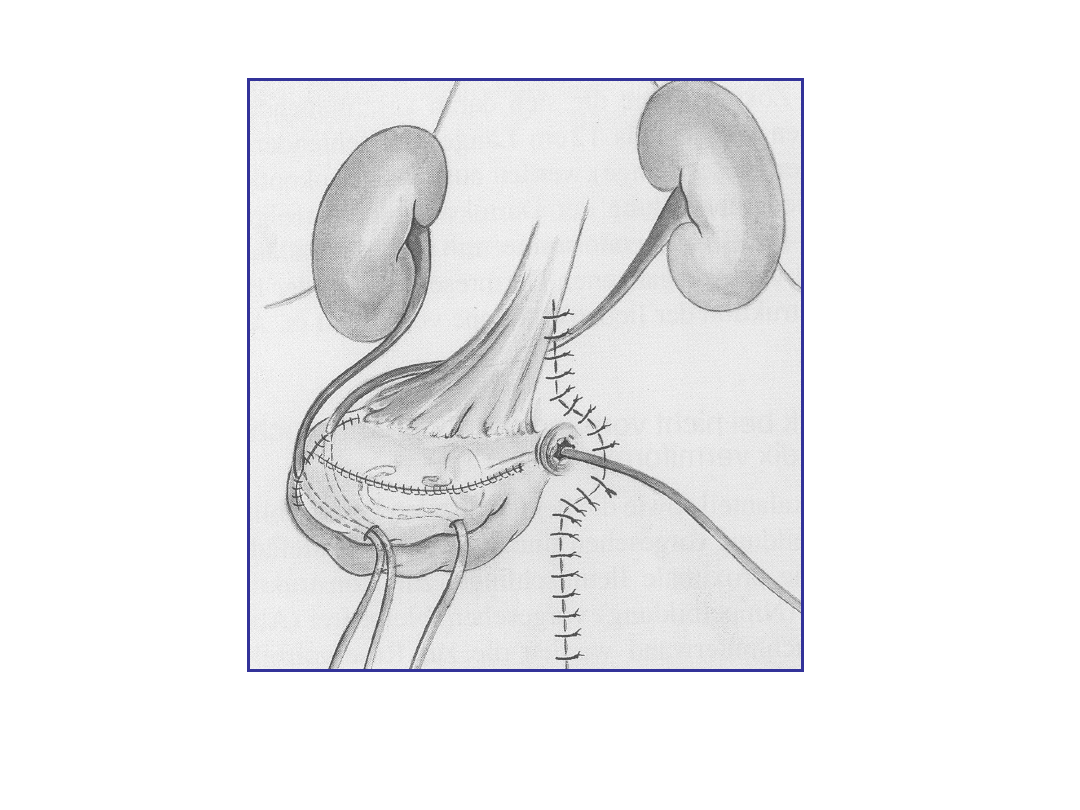
Mitrofanoff

Powikłania
enterocystoplastyki
(niezależnie od rodzaju wstawki - jelito cienkie, jelito
grube)
• perforacja wstawki,
• metaboliczna kwasica
hiperchloremiczna,
• zakażenia,
• tworzenie kamieni,
• nowotwory,
Odcięcie szyi pęcherza, augmentacja, Mitrofanoff

Augmentacja za pomocą botuliny-A
(Dysport® / Botox)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
Wyszukiwarka
Podobne podstrony:
CHOROBY I ZABURZENIA CZYNNOŚĆI UKŁADU POKARMOWEGO
5. ZABURZENIA CZYNNOŚCI UKŁADU NERWOWEGO, ratownictwo med, Neurologia i psychiatria
CHOROBY I ZABURZENIA CZYNNOŚĆI UKŁADU POKARMOWEGO
01 - AFAZJA, V rok, Neurologia, Sem. V rok, Otępienie i zaburzenia czynności wyższych układu nerwowe
PIELĘGNOWANIE CHORYCH Z ZABURZENIAMI UKŁADU MOCZOWEGO (1)
AFAZJA, V rok, Neurologia, Sem. V rok, Otępienie i zaburzenia czynności wyższych układu nerwowego
01 - AFAZJA, V rok, Neurologia, Sem. V rok, Otępienie i zaburzenia czynności wyższych układu nerwowe
zakazenia ukladu moczowego
Patofizjologia nerek i układu moczowego
Wady układu moczowego
Choroby układu moczowego
Choroby układu moczowego wykład 5
Objawy zaburzeń czynnościowych narządu żucia
więcej podobnych podstron