
Mechaniczne metody
zapobiegania ciąży

Metody planowania
rodziny
• Metody mechaniczne
• Antykoncepcja wewnątrzmaciczna
• Metody chemiczne
• Metody immunologiczne
• Metody hormonalne
• Metody chirurgiczne
• Metody naturalne

Popularność metod
antykoncepcyjnych
w/g National Opinion, Schering Heathcare
Dane dotyczą kobiet w Wielkiej Brytanii w wieku16-44 lata
•
Antykoncepcja doustna
32%
•
Nie stosuje antykoncepcji
22%
•
Prezerwatywa
17%
•
Antykoncepcja wewnątrzmaciczna
8%
•
Błony, kapturki dopochwowe
2%
•
Stosunek przerywany
2%
•
Metoda rytmu Billingsa
0,5%

Idealna antykoncepcja
• Pewna
• Nieszkodliwa dla partnerów
• Odwracalna
• Prosta w użyciu
• Bez wpływu na libido
• Nie ograniczająca możliwości współżycia
• Tania
• Akceptowana przez obojga partnerów

Wskaźnik Pearle’a
•
Skuteczność metod antykoncepcji określamy
wskaźnikiem Pearle’a -
zawodności
metody:
Wskaźnik zawodności stanowi liczba niepożądanych
ciąż na 1200 miesięcy stosowania danej metody
(tzn. na 100 kobiet stosujących określoną metodę
antykoncepcji przez 1 rok)
Im niższy wskaźnik - metoda jest skuteczniejsza

Wskaźnik Pearle’a
• Wkładka wewnątrzmaciczna :
Multiload Cu, Copper T 380 A –
0,6 –0,8
LNG 20 -
0,1
• Prezerwatywy
- 3,9-13,8
• Błona pochwowa - 6-18
• Kapturek naszyjkowy - 9-36
• Środki plemnikobójcze - 6-21
• Metody naturalne - 2-80
• Bez zabezpieczenia
- 85

Metody mechaniczne
• Prezerwatywa
• Błona pochwowa
• Kapturek naszyjkowy
• Prezerwatywa dla kobiet
• Gąbka dopochwowa
• Wkładka wewnątrzmaciczna

Prezerwatywa
Jest to elastyczna, ślepo zakończona, osłona na
prącie w kształcie walca, zakładana w czasie
wzwodu, zapobiegająca przedostawaniu się
nasienia do pochwy. Wykonana jest najczęściej z
lateksowej, cienkiej gumy, często powlekanej
środkami nawilżającymi lub/i plemnikobójczymi.
Wskaźnik Pearla 3,9-13,8

Prezerwatywa
Zalety
Do natychmiastowego zastosowania
Nie ma wpływu na karmienie piersią
Może być stosowana jako uzupełnienie innych metod
antykoncepcyjnych
Ogólnie dostępne, bez recepty
Brak skutków ubocznych
Znacznie zmniejszają ryzyko zakażenia chorobami
przenoszonymi drogą płciową jak HIV/AIDS, WZW B

Wady
Wady
Działanie jest związane z aktywnością
seksualną - zaburza spontaniczność
Obniża doznania seksualne
Dość droga metoda przy dłuższym stosowaniu i spełnieniu warunku
stosowania jedynie dobrej jakości prezerwatyw
Skuteczność metody jest w dużej mierze zależna od staranności
stosowania -
wskaźnik
(przy wybitnie starannym stosowaniu może być niższy
od 1)
Możliwość wystąpienia uczulenia na lateks u obojga partnerów
Możliwość wystąpienia "wady fabrycznej" trudnej
do wykrycia przed stosunkiem

Substancje uszkadzające gumę
prezerwatyw.
Oliwka
dziecięca
Wazelina
Gyno-Pevaryl
Gyno-Dactarin
Nystatyna
krem
Ortho-Gynest
Ortho
Dienoestrol
Cyclogest
Ecostatin
Fungilin
Nizoral

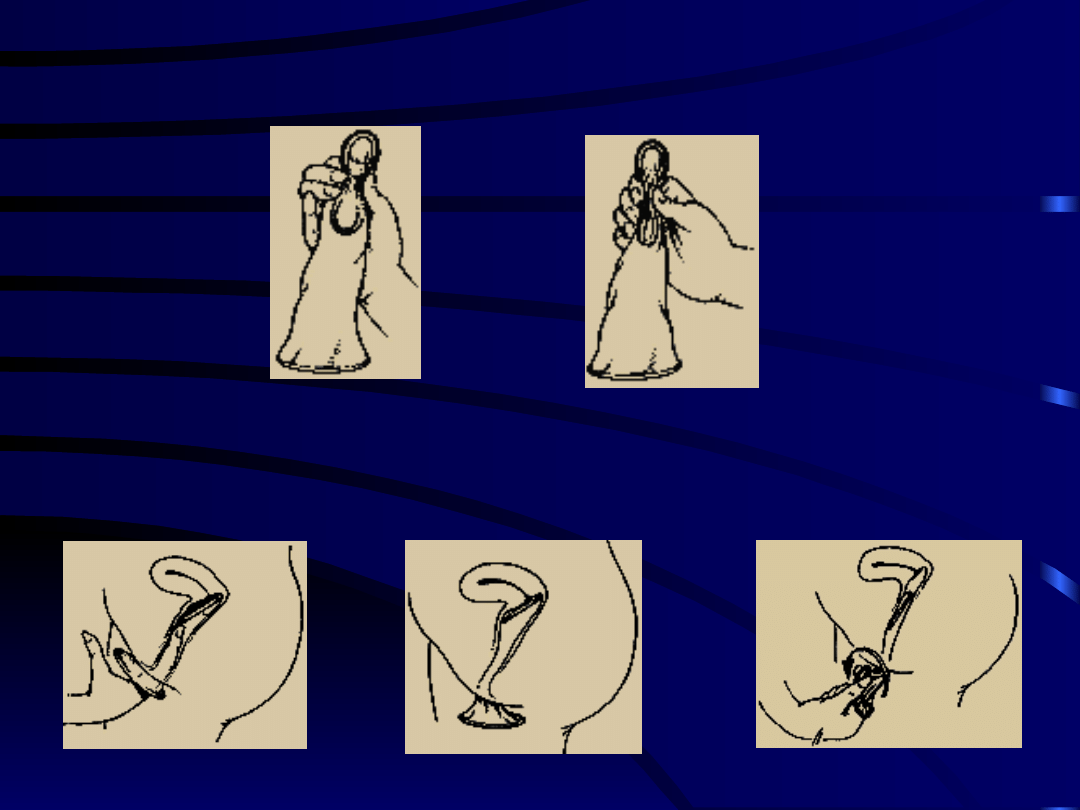
Błona pochwowa
• Gumowa lub kauczukowa, delikatna błona (średnica 50-
105 mm), rozpięta na cienkim stalowym pierścieniu.
Stosowana razem z kremem plemnikobójczym zapobiega
penetracji plemników do kanału szyjki macicy.
• Sposób zakładania : pomiędzy tylnym sklepieniem
wzdłuż części pochwowej szyjki a przednią ścianą
pochwy. Założenie powinno być poprzedzone aplikacją
kremu
plemnikobójczego
(warunek
skutecznego
działania)
• Skuteczność – mniejsza niż antykoncepcji hormonalnej i
wewnątrzmacicznej (wsk. Pearle’a 6-18 ).

Kapturek naszyjkowy
• Podobny do błony pochwowej – gumowy
lub kauczukowy.
• Nasączone środkiem plemnikobójczym
• Sposób zakładania: bezpośrednio na szyjkę
macicy - osłaniają szczelnie szyjkę macicy
• Skuteczność – wskaźnik Pearle’a 9-36
• Wady - trudności z zakładaniem kapturka
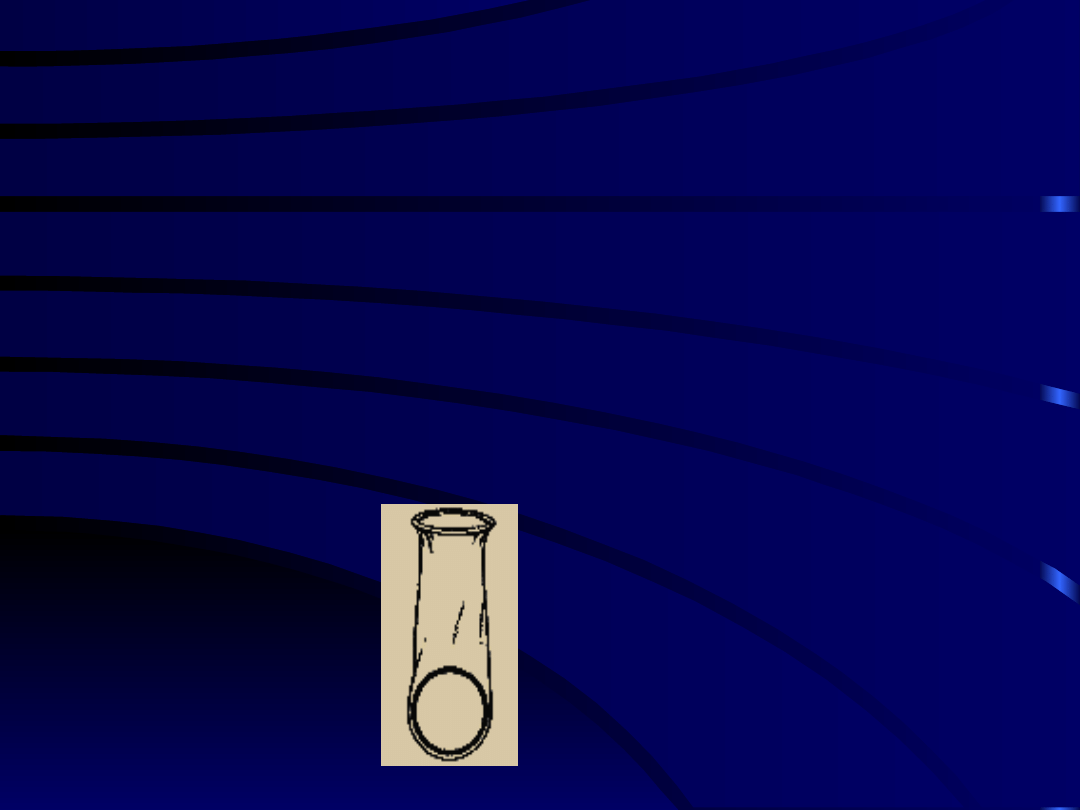
Prezerwatywa dla kobiet -
Femidon
Bardzo podobna do prezerwatywy męskiej. Wykonana
z
poliuretanu
pokrytego
warstwą
środków
nawilżających i plemnikobójczych. Długości ok. 17
cm. Oba końce zaopatrzone są w pierścienie.
Pierścień na wejściu o średnicy ok. 7 cm. ma
zapobiegać wpadaniu do pochwy. Pierścień w
zakończeniu o średnicy ok. 6 cm. ma na celu
umiejscowienie jej w pochwie.
• Skuteczność – wskaźnik Pearle’a 3-12
Pierścień
zewnętrzny
Pierścień
wewnętrzny
Prezerwatywa dla kobiet -
Femidon

Prezerwatywa dla kobiet -
bikini
bikini
Są to majteczki najczęściej gumowe, z
wbudowaną prezerwatywą pod postacią
"kieszonki",
której
"wkład"
można
wymieniać
.

Gąbka dopochwowa
Mała, wykonana z poliuretanu gąbka,
nasączona
środkiem
plemnikobójczym.
Zagłębienie pośrodku przylega do szyjki
macicy, a tasiemka służy do jej usunięcia
.
.

Gąbka dopochwowa
Mechanizm działania:
mechaniczny
stanowi barierę dla plemników
adsorbcyjny
wchłania plemniki
chemiczny
jest nośnikiem środków plemnikobójczych
(Nonoksynol-9)

Gąbka dopochwowa
Sposób użycia:
•Po zwilżeniu gąbki wodą, należy ją
umieści
w pochwie tak aby pokrywała szyjkę
macicy.
•Założyć ją można tuż przed jak i do 24
godzin przed stosunkiem.
•Po ostatnim stosunku gąbkę należy
pozostawić w pochwie na 6 godzin.

Gąbka dopochwowa
Zalety:
Do natychmiastowego zastosowania
Nie ma wpływu na karmienie piersią
Może być stosowana jako uzupełnienie innych metod
antykoncepcyjnych.
Ogólnie dostępne, bez recepty
Brak ogólnoustrojowych skutków ubocznych
Nie wyczuwana przez partnera
Zapewniają ochronę przez 24 godziny niezależnie od
liczby stosunków
Działanie ochronne w stosunku do rzeżączki,
rzęsistka i chlamydii

Gąbka dopochwowa
Wady:
Możliwość wystąpienia podrażnień błony
śluzowej pochwy
Mogące wystąpić problemy z usunięciem
gąbki lub nawet jej fragmentacja w pochwie
Względnie wysoki wskaźnik Pearla - 9-25

Antykoncepcja wewnątrzmaciczna
Historia
• Ponad 2500 lat temu Hipokrates umieszczał w macicy krążki z
różnych materiałów: drewna, szkła, kości słoniowej czy złota,
• W
średniowieczu
Avicenna
proponował
w
celach
antykoncepcyjnych wkładki z miedzi, korzeni mandragory i z
ośmiornicy.
• Pierwsza z nowoczesnych wkładek wewnątrzmacicznych
została wykonana w Niemczech w 1909 roku przez
Richtera
i
składała się z pierścienia wykonanego z jedwabnej nici lub
katgutu.

Antykoncepcja wewnątrzmaciczna
Historia
• Za ojca antykoncepcji domacicznej jest uważany jest
Ernst Grafenberg
, który w latach 1928-30 połączył
jedwabną nić ze srebrnym lub złotym drutem, tworząc
tzw. pierścienie (gwiazdy) Grafenberga. Nie znalazły
one powszechnego uznania
• Dopiero od lat 60., kiedy to zaczęto stosować tworzywa
sztuczne, nastąpił wzrost zainteresowania wkładką
domaciczną, a jako metoda antykoncepcyjna została
zatwierdzona przez środowisko lekarskie w 1962 roku.

Antykoncepcja wewnątrzmaciczna
INTRA-UTERINE-DEVICE ( IUD )
• Miękkie kształtki z plastiku z dodatkiem miedzi, złota,
srebra,
stali
nierdzewnej
lub
progestagenów
(Lewonorgestrel – 20 mg/dziennie)
• Obecnie nie stosuje się kształtek nieaktywnych
• Sposób zakładania: do jamy macicy przy zastosowaniu
specjalnej prowadnicy
• Na świecie ten rodzaj antykoncepcji stosuje obecnie około
5% kobiet w wieku rozrodczym, z tej liczby prawie 75%
przypada na mieszkanki Chin.
• W Polsce jeszcze do niedawna wkładkę wybierało około 8%
decydujących się na antykoncepcję kobiet, jednakże w
ostatnich latach ich odsetek zmniejszył się do 5-6%.

Budowa wkładki
wewnątrzmacicznej

Składniki IUD
• Większość
obecnie
stosowanych
wkładek
zbudowana jest z użyciem drutu miedzianego,
który zwiększa jej skuteczność.
• Miedź mając właściwości miejscowo drażniące
pozwala na zmniejszenie rozmiarów samych
wkładek, a co za tym idzie ograniczenie
niektórych objawów ubocznych.
• Nie stwierdzono natomiast negatywnego wpływu
miedzi na stan i zachowanie plemników, ani na
proces zapłodnienia
.

Składniki IUD
Progestageny mających dodatkowo działanie podobne
do mini-tabletki progestagenowej:
• zagęszczenie śluzu szyjkowego,
• zmianę grubości endometrium
• utrudnienie zagnieżdżania się komórki jajowej,
• hamowanie jajeczkowania – (25%)
Ze względu na fakt podawania hormonu domiejscowo,
z pominięciem wątroby, potrzebne są do wywołania
właściwego efektu mniejsze jego dawki.

Mechanizm działania IUD
Mechanizm działania nie jest do końca jasny.
• Pętle z miedzi uniemożliwiają zagnieżdżenie się
jaja płodowego wskutek wywoływania w macicy
odczynu zapalnego.
• Progestagen prowadzi do zaniku endometrium i
nie dopuszcza do zagnieżdżenia się jaja
płodowego.
• Jego działanie ma charakter głównie miejscowy,
- u niektórych kobiet nadal występuje owulacja.

Mechanizm działania IUD
• Jak
każde
ciało
obce
wkładka
wewnątrzmaciczna powoduje stan zapalny. W
związku z tym w macicy pojawia się duża ilość
leukocytów - białych ciałek krwi, które niszczą
plemniki oraz często również komórkę jajową.
• Leukocyty niszcząc endometrium (błonę
śluzową macicy) zapobiegają zagnieżdżaniu
się zapłodnionej komórki jajowej w jamie
macicy, co powoduje wydalenie jej wraz z
krwią w czasie miesiączki.

Mechanizm działania IUD
• Zmiany w narządach płciowych związane z IUD:
– Odczyn zapalny w endometrium uniemożliwiający
zagnieżdżenie jaja płodowego
– Wzrost wytwarzania prostaglandyn E2 i F2alfa – efekt:
nadmierna kurczliwość macicy i jajowodów
– Toksyczne działanie jonów Cu na plemniki i
blastocystę
– Zaburzenie przemiany doczesnowej endometrium
.
Przy zastosowaniu kształtek z progestagenem
dochodzi do zaniku endometrium i w niektórych
przypadkach do zablokowania owulacji

Mechanizm działania IUD
– Zmniejszenie przepuszczalności śluzu szyjkowego
dla plemników
– Dodatkowym mechanizmem działania wkładki
jest działanie "ratunkowe" po stosunku bez
zabezpieczenia, którego efektem mogła być ciąża:
założenie wkładki do pięciu dni po owulacji,
niezależnie od liczby stosunków płciowych w
danym
cyklu
miesiączkowym,
powoduje
obumarcie zapłodnionej komórki jajowej przed jej
zagnieżdżeniem (działanie jonów miedzi) oraz jej
wydalenie wskutek silnych skurczów mięśniówki
macicy.
Skuteczność
–
mniej
niż
1%
korzystających z tej metody zachodziły w ciążę

Mechanizm działania IUD
– W medycynie o ciąży mówimy dopiero od
momentu implantacji, czyli zagnieżdżenia się
zarodka w błonie śluzowej macicy, a nie od
chwili połączenia się komórki jajowej z
plemnikiem (zapłodnienia).
– W
około
80%
fizjologicznych
cykli
miesiączkowych u zdrowych, dojrzałych
kobiet nie dochodzi do zagnieżdżenia zarodka
mimo dokonanego zapłodnienia .
– Zadaniem lekarza jest wyjaśnienie kobiecie
zasad działania wkładki, natomiast decyzja co
do wyboru metody zapobiegania niepożądanej
ciąży należy do kobiety i jej partnera.

Skuteczność IUD
• Wkładki z miedzią – pierwszy rok stosowania
(
np. Cu T 380 S
): odsetek niepowodzeń około
0,4% na rok
• Wkładki z progestagenem (
np. Mirena
) –
bardzo skuteczna, wsk.Pearle,a 0,15
Wkładki wewnątrzmaciczne są bardziej
skuteczne u starszych kobiet ,zmniejsza się
ryzyko zakażenia, ale być może zależy to od
stylu życia.

Czas stosowania IUD
• Zależy od rodzaju wkładki
– Okres stosowania wkładek z Cu – 3-5 lat
– Wkładki z lewonorgestrelem – 5 lat
– Cu T 380 S ( Wlk. Brytania) – 8 lat (do 12)
– Multiload CU 375 – do 10 lat
Po przekroczeniu okresu zaleconego
stosowania skuteczność antykoncepcyjna
wkładki spada.

Czas stosowania IUD
Wskazania do usunięcia wkładki
IUD:
• Ciąża
• Częściowe wydalenie IUD
• Nieprawidłowe krwawienia miesięczne
• Menopauza – rok po OM
• Przeterminowanie wkładki IUD

Wskazania do IUD
– Wieloródki
– Nieródki – nie aprobujące innych metod antykoncepcji
– U kobiet z przeciwwskazaniem do stosowania metod
hormonalnych
– Wkładki z progestagenem – jako metoda antykoncepcji u
kobiet z zaburzeniami miesiączkowania ( obfite
krwawienia ) – po wykluczeniu podłoża chorobowego
tych zaburzeń

Przeciwwskazania do stosowania IUD
• Podejrzenie ciąży
• Nieprawidłowe krwawienie z macicy o nieustalonej
etiologii
• Niedawno przebyte ( w ciągu ostatnich 6 mies.)
zakażenie w obrębie miednicy
• Stan zapalny narządów płciowych lub miednicy mniejszej
• Aktualnie stwierdzana lub podejrzewana choroba
przenoszona drogą płciową
• Wcześniejsze epizody ciąży pozamacicznej
• Zmniejszona odporność organizmu np. AIDS czy leczenie
immunosupresyjne

Przeciwwskazania do stosowania IUD
• Wcześniejsze epizody ciąży pozamacicznej
• Zmniejszona odporność organizmu np. AIDS czy leczenie
immunosupresyjne
• Endometrioza
• Uczulenie na składniki wkładki
• Przebyte bakteryjne zapalenie wsierdzia lub ciężkie zakażenia
miednicy małej u kobiet z nieprawidłowościami anatomicznymi serca
lub po wszczepieniu sztucznej zastawki.
• Choroba Wilsona (IUD z miedzią)
• Zniekształcenie jamy macicy, występowanie mięśniaków macicy.
• Niekontrolowane nadciśnienie, otyłość, cukrzyca, choroba wieńcowa,
hiperlipidemia –
w przypadku wkładek z levonorgestrelem

Wprowadzenie wkładki
wewnątrzmacicznej
• Optymalny moment wprowadzenia IUD przypada
między 4 a 14 d.c. przy cyklu 28 dniowym. Można
wprowadzać IUD również w trakcie miesiączki –
sprzyja
temu
poszerzenie
kanału
szyki
oraz
najmniejsze prawdopodobieństwo obecności ciąży
• Przed decyzją o założeniu IUD należy wykonać:
– Próby przesiewowe w kierunku zakażenia HSV
– Rozmaz z szyjki w kierunku Chlamydia trachomatis
– Próba ciążowa
– Wywiad w kierunku ciąży ektopowej, zapalenia
przydatków, nieprawidłowych krwawień macicznych

Wprowadzenie wkładki
wewnątrzmacicznej
• Oczyścić szyjkę środkiem antyseptycznym,
uchwycić przednią wargę szyjki kulociągiem i
ściągnąć do osi pochwy korygując w ten sposób
pochylenie macicy
• Określić długość macicy za pomocą sondy
• Przy użyciu prowadnicy wprowadzić IUD do jamy
macicy
• Każda wkładka posiada syntetyczne nitki, które
służą do jej usuwania oraz do kontroli obecności
wkładki przez pacjentkę (zalecana po miesiączce)

Wprowadzenie wkładki
wewnątrzmacicznej
• Większość
problemów
związanych
z
wkładkami wewnątrzmacicznymi dotyczy
ich
wprowa-dzania.
Raz
na
1000
przypadków dochodzi do perforacji macicy.
• Badanie kontrolne wykonuje się po tygodniu
i po 6 tygodniach od założenia IUD.
• Wypadnięcie wkładki zdarza się zwykle w
ciągu pierwszych 3 miesięcy, w trakcie
krwawienia miesięcznego

Umiejscowienie IUD

Zalety IUD
• Wysoka skuteczność (Wskaźnik Pearl’a wynosi 0,3-2,1 a dla
wkładek uwalniających hormony nawet 0,1)
• Brak niepożądanych działań ogólnoustrojowych
• Odwracalność działania po usunięciu IUD w zakresie płodności
• Brak związku z aktywnością seksualną
• Wysoka łatwość dostępu
• Niski koszt antykoncepcji.
• Brak wpływu na pokarm kobiecy (poza wkładkami
zawierającymi lewonorgestrel – założenie
wkładki dopiero 6 tygodni po porodzie)

Niepożądane następstwa
zastosowania IUD
• Ciąża wewnątrzmaciczna oraz zwiększone ryzyko poronienia
• Ciąża ektopowa
• Zakażenie - zapalenie przydatków, PID
• Drobnoustroje z rodzaju Actinomyces
• Zniknięcie nici wkładki
• Nieprawidłowe krwawienie i bolesność
• Wypadnięcie wkładki

Niepożądane następstwa
zastosowania IUD
• Perforacja ściany macicy
• Częstsze plamienia międzymiesiączkowe utrzymujące się
nawet przez 6 cykli
• Brak miesiączki u około 10-15% kobiet
• Wchłanianie się do krwiobiegu części hormonu, co może
powodować wystąpienie trądziku i nadmiernego owłosienia
• Częstsze
o
ok.
10-12%
występowanie
torbieli
czynnościowych jajników.

Niepożądane następstwa
zastosowania IUD
• W przypadku wystąpienia ciąży wewnątrzmacicznej, wkładka
może zostać usunięta w sposób typowy. Jeżeli występują
trudności z usunięciem IUD można ją pozostawić w jamie
macicy
• Konieczna jest kontrola ułożenia wkładki w USG – zarodek
powinien rozwijać się poniżej ramion wkładki, jeżeli zarodek
znajduje
się
powyżej
ramion
może
dojść
do
wewnątrzmacicznego zakażenia i obumarcia płodu
• Pozostawienie wkładki w jamie macicy nie ma wpływu na
rozwój płodu.
• Ryzyko wystąpienia samoistnego poronienia z w ciąży z
pozostawioną wkładką wynosi około 50%, (w całej populacji
>12%). Usunięcie wkładki zmniejsza ryzyko poronienia do 20%

Niepożądane następstwa
zastosowania IUD
• Zastosowanie IUD nie powoduje zwiększonego
występowania ciąży ektopowych w porównaniu z
całą populacją, ale w przypadku wystąpienia ciąży
w trakcie stosowania IUD ryzyko ciąży ektopowej
jest znacznie podwyższone
• Ryzyko wystąpienia zapalenia przydatków jest 3-4
razy wyższe bezpośrednio po założeniu wkładki
(1/1000
przypadków).
Nie
stwierdzono
zwiększonego ryzyka pojawienia się procesu
zapalanego miednicy po 3-4 miesiącach od
założenia IUD.

Niepożądane następstwa
zastosowania IUD
• W
przypadku
PID
powinna
być
stosowana
antybiotykoterapia. Wkładka może zostać w jamie
macicy lub zostać usunięta na początku leczenia
• Wystąpienie
nieprawidłowych
krwawień
i/lub
dolegliwości
bólowych
stawowi
wskazanie
do
usunięcia wkładki IUD (zazwyczaj w pierwszym roku
stosowania)
• W przypadku wkładek z levonorgestrelem miesiączki
są bardziej skąpe lub ich brak

Dziękuję za uwagę.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
Wyszukiwarka
Podobne podstrony:
12 Metody regulacji urodzeńid 13278 ppt
10 Metody otrzymywania zwierzat transgenicznychid 10950 ppt
2 Rozpoznawanie wczesnej ciążyid 19813 PPT
12. Metody oczyszczania białek (1), Biotechnologia w Ochronie Środowiska
12.Metodyka szkol.BHP -załącznik, Studia, Zarządzanie, Ergonomia
Stres zły przyjaciel główne przyczyny powstawania i najlepsze moim zdaniem metody?y jemu zapobiec
Statystyka matematyczna, 2.8 2.12, Metody Statystyczne
W7 metody mechaniczne
2010nowotwory w ciazyid 27223 ppt
2010 12 01 W5 ostatnie E M cewnikowanieid 27014 ppt
12 Patria potestas opieka kuratelaid 13291 ppt
12 ZINTEGROWANY MONITORING ŚRODOWISKA PRZYRODNICZEGOid 13681 ppt
12 Wentylacja mechaniczna domku jednorodzinnego
więcej podobnych podstron