NADNERCZA
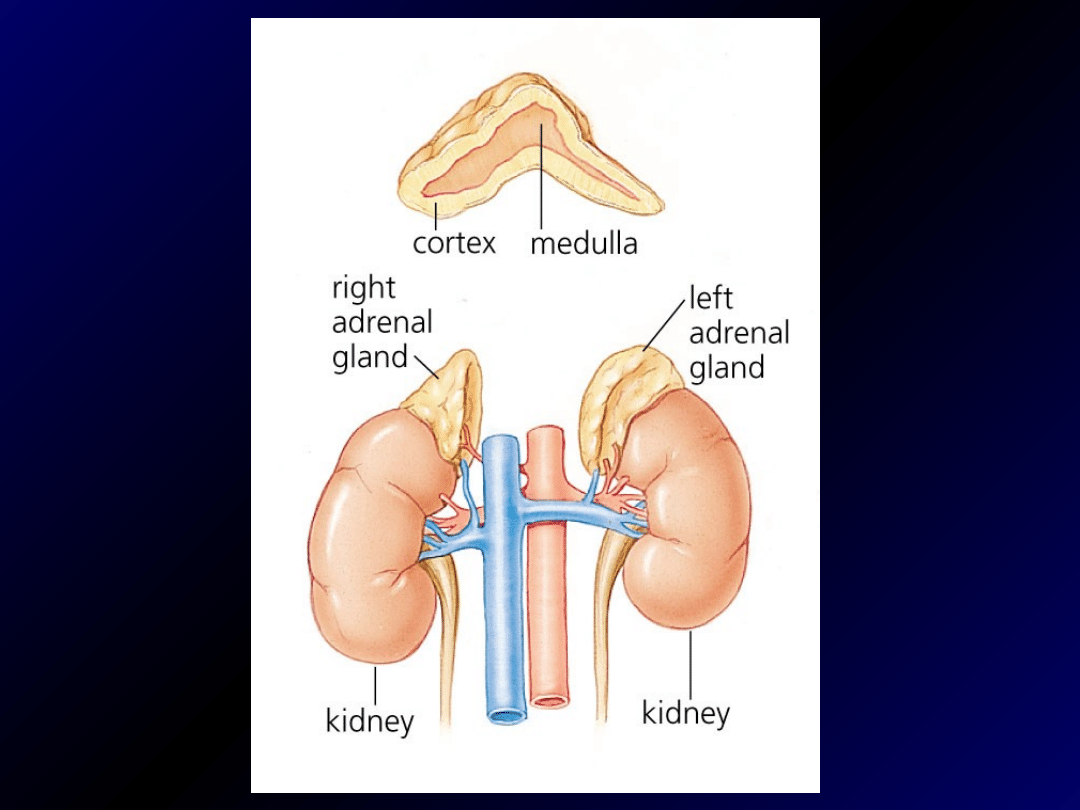
Nadnercza
- kora
-
warstwa kłębkowata
- warstwa pasmowata
- warstwa siatkowata
- rdzeń
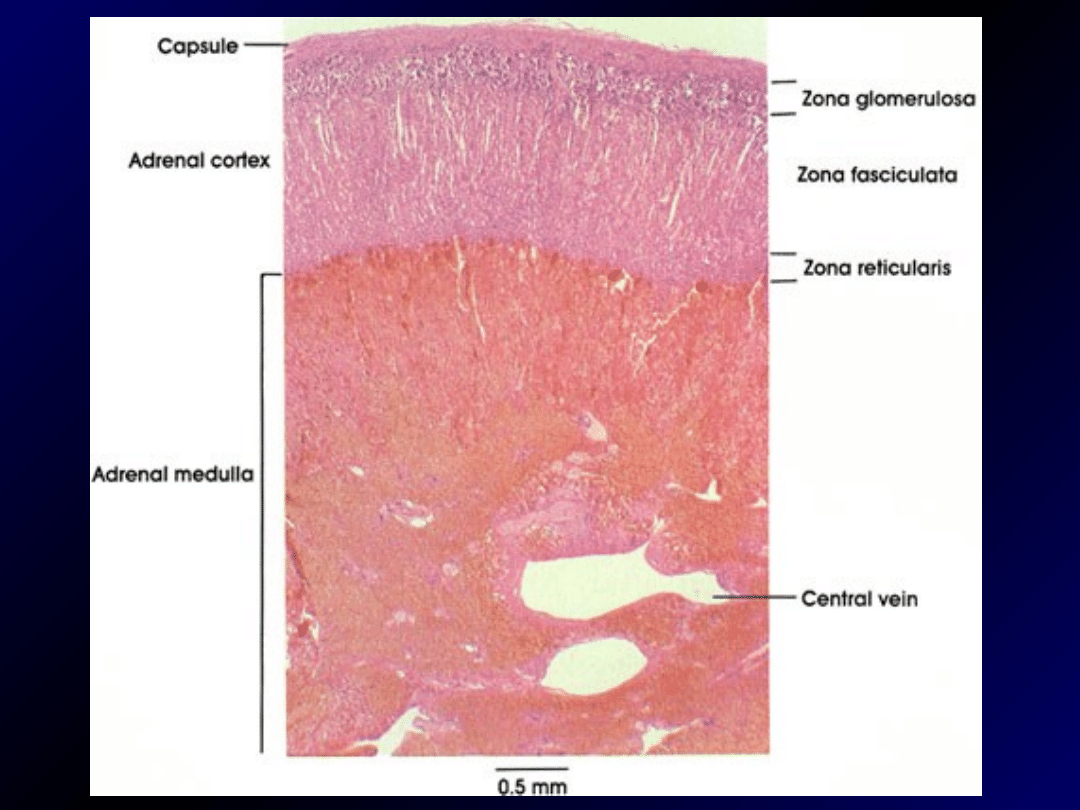

Kora
- warstwa kłębkowata
- produkcja mineralokortykosteroidów
(aldosteron,
deoksykortykosteron-DOC)
aldosteron – działanie:
-
zwiększa wchłanianie zwrotne sodu w kanalikach
dalszych i zbiorczych nerek;
- nasila wydalanie potasu i jonów wodorowych;
- zwiększa wrażliwość mięśniówki tętniczek na
czynniki
presyjne.
Kontrola wydzielania
aldosteronu
renina
ciśnienia krwi w tętniczkach
doprowadzających kłębuszków nerkowych
+
Na
+
+
stymulacja współczulna
+
angiotensynogen angiotensyna I angiotensyna II
+
synteza aldosteronu
+
ACE
-
nerki
krew
kora nadnercza

aldosteron – kontrola wydzielania
stymulacja wydzielania:
- układ renina – angiotensyna – aldosteron
(RAA),
- słabiej - potas i ACTH.
hamowanie wydzielania:
- przedsionkowy czynnik natriuretyczny
(ANF), dopamina, somatostatyna, tlenek
azotu.

Kora nadnerczy - warstwa pasmowata
- głównie produkcja glikokortykosteroidów
(kortyzol, kortyzon) ale również deoksykortykosteron-
DOC
- najważniejsza rolę biologiczną spełnia kortyzol
- 90-95% kortyzolu w formie związanej z białkami,
tylko część wolna jest aktywna biologicznie
- dobowy rytm kortyzolu – max –godziny ranne;
min - około północy (spadek ≥50% do wartości
rannych)

Kora - warstwa siatkowata
- głównie produkcja androgenów
(dehydroepiandosteron, androstendion,
testosteron)
- estrogeny powstają głównie w tkankach
pozanadnerczowych z testosteronu i
androstendionu

Rdzeń nadnerczy
-
produkcja katecholamin
(adrenalina, noradrenalina)
katecholaminy – działanie:
-wzrost ciśnienia tętniczego
-przyspieszenie akcji serca
- zwolnienie perystaltyki jelit
- skurcz zwieraczy
- rozszerzenie oskrzeli
-- wzrost stężenia glukozy we krwi
.

GLIKOKORTYKOSTEROIDY (1)
- efekty działania:
• nasilają glukoneogenezę w wątrobie;
• zmniejszają wykorzystanie glukozy w
tkankach obwodowych: mięśniowej,
tłuszczowej, limfatycznej, łącznej;
• pobudzają syntezę glikogenu w
wątrobie i hamują jego rozpad
tendencja do wzrostu stężenia glukozy
we krwi i wzrost zapotrzebowania na
insulinę

GLIKOKORTYKOSTEROIDY (2)-
efekty działania:
• pobudzanie rozpadu białek w tkankach
obwodowych (głównie mięśniach),
wykorzystanie aa w glukoneogenezie;
• pobudzenie syntezy białek w wątrobie;
• pobudzenie rozpadu tłuszczu (kwasy
tłuszczowe i glicerol);
• pośredni rozwój otyłości typu
centralnego.

GLIKOKORTYKOSTEROIDY (3)
- efekty działania:
• zwiększenie () liczby erytrocytów, granulocytów
obojętnochłonnych i zasadochłonnych
• zmniejszenie () liczby limfocytów, monocytów
i granulocytów kwasochłonnych
• działanie przeciwzapalne i immunosupresyjne
• hamowanie czynności fibroblastów, utrata
kolagenu i zanik tkanki łącznej
ścieńczenie
skóry, tendencja do tworzenia się siniaków i
rozstępów skóry

GLIKOKORTYKOSTEROIDY (4)-
efekty działania:
• potencjalizacja wpływu PTH
• zmniejszenie wchłaniania wapnia w
jelitach (antagonizm z 1,25(OH)
2
D
3
)
• zwiększenie wydalania wapnia z moczem
tendencja do ujemnego bilansu
wapniowego i przewagi procesów
osteolizy nad osteosyntezą

GLIKOKORTYKOSTEROIDY (5)
- efekty działania:
• zwiększenie pojemności wyrzutowej serca i
napięcia mięśniówki naczyń krwionośnych
(potencjalizacja działania katecholamin)
• retencja jonów sodowych i wody
RR
,
zwiększenie eliminacji jonów potasowych

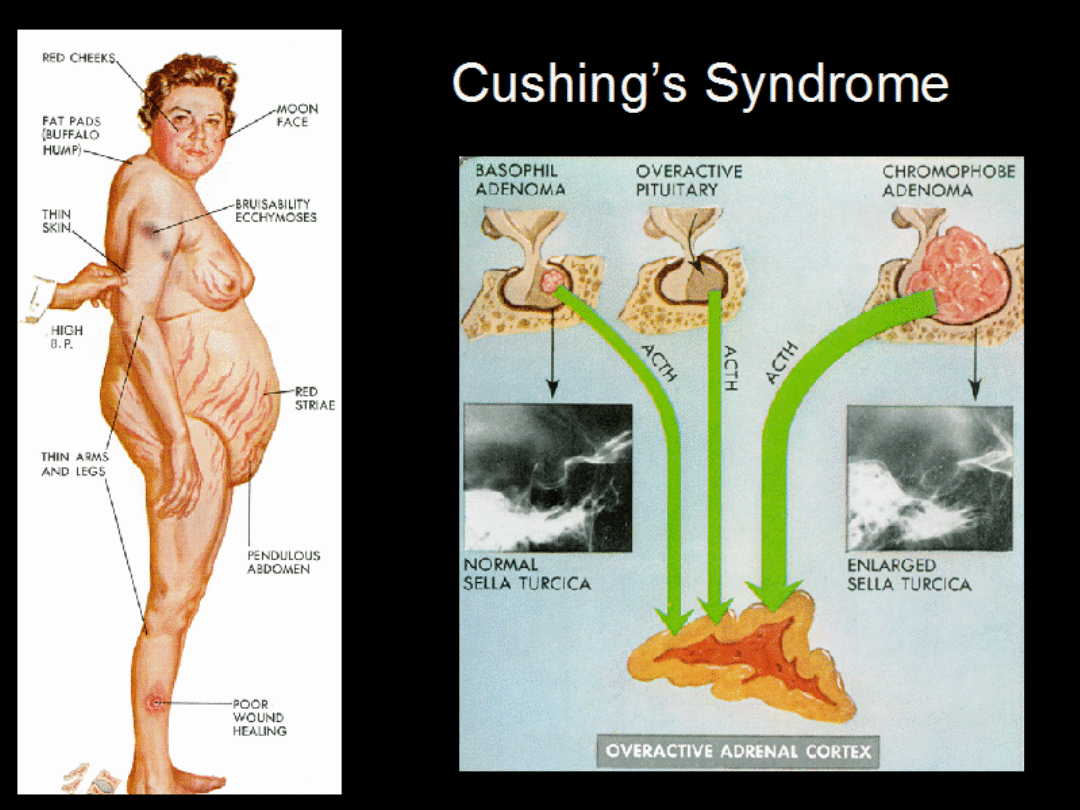
Zespół Cushinga jest stanem
hiperkortyzolemii wpływającym
na zdrowie i rozwój, któremu
towarzyszą określone objawy
przedmiotowe i podmiotowe

Najczęstsze przyczyny:
• Zaburzenia przysadkowo-
podwzgórzowe (choroba Cushinga)
• Zaburzenia pierwotne nadnerczowe
• Zespół ektopowego wytwarzania
ACTH i/lub CRH
• Hiperkortyzolemia jatrogenna

Przyczyny zespołu
Cushinga
ACTH zależne (82%):
• Pochodzenia przysadkowego – 66%
• Ektopowe wydzielanie – 12%
• Nieznane źródło wydzielania – 4%
ACTH niezależne (17%):
• Gruczolak nadnercza – 10%
• Rak nadnercza – 7%
• Hiperplazja drobnoguzkowa – 1%
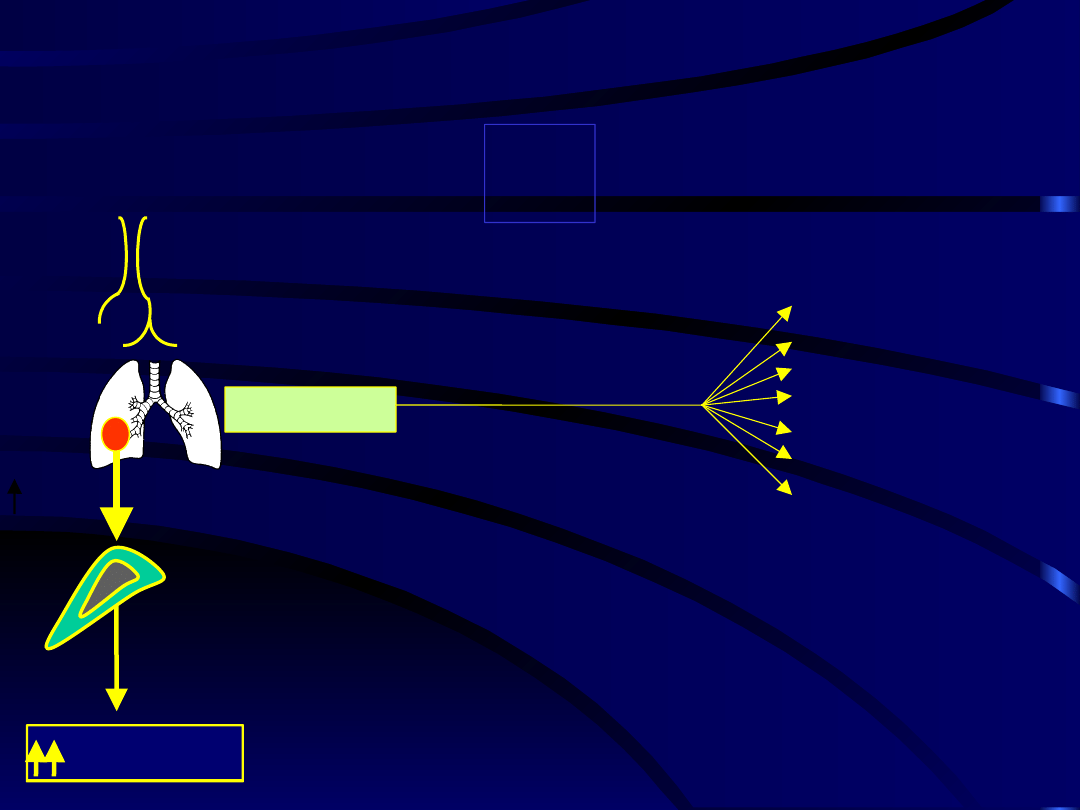
Zespół ektopowego ACTH
Kortyzol
ACTH
50% rak
drobnokomórkowy
płuc
(~2% wszystkich
przypadków ACTH-
zależnego zespłu Cushinga)
Rakowiak
płuc, grasicy, trzustki,
jajników
wyspiak
trzustki
rak rdzeniasty
tarczycy
pheochromocytoma
♀:♂
1:5
Serotonina
Histamina
Dopamina
Subst. P
Prostaglandyn
y
Kalikreina
Chromogranin
a

Objawy kliniczne
hiperkortyzolemii
• otyłość – 90%
• nadciśnienie – 85%
• hirsutyzm – 75%
• rozstępy – 50%
• trądzik – 35%
• siniaki –35%
• zaburzenia stanu
psychicznego – 85%
• osteopenia/osteopor
oza – 80%
• zaburzenia cyklu
miesięcznego – 70%
• impotencja, spadek
libido - 85%
• nietolerancja glukozy
- 75%
• cukrzyca – 20%
• hiperlipidemia - 70%
• poliuria – 30%
• kamica nerkowa –
15%

Objawy (badania dodatkowe)
• Morfologia:
podwyższenie stęż. Hb, RBC, leukocytoza
obojetnochłonna z eozynopenią i limfopenią;
• Nieprawidłowy wynik testu OGTT lub cukrzyca;
• Alkaloza hipokaliemiczna;
• Zaburzenia lipidowe: podwyższenie poziomu cholesterolu i
triglicerydów;
• Wzmożone wydalanie wapnia z moczem, cechy osteoporozy w
DPX i RTG;
• Ograniczenie pola widzenia, osłabienie ostrości wzroku, zanik
nerwów wzrokowych, obrzęk tarczy nerwu wzrokowego (guzy
przysadki).
Hiperkortyzolemia –
konsekwencje
•
łatwość zakażeń
(bakteryjnych,
grzybiczych, Tbc)
•
powikłania naczyniowo-sercowe
– nadciśnienie tętnicze
– udar mózgu
– choroba zakrzepowo-zatorowa
– niewydolność serca
inne: osteoporoza (złamania)
depresja (samobójstwa)
zab. metaboliczne (cukrzyca,
hipokalemia)
ŚMIERĆ
; po 5 latach umiera 50%
nieleczonych

Leczenie farmakologiczne
(blokery steroidogenezy nadnerczowej)
•
Ketokonazol
hamuje cytochrom P-450 i powstawanie cholesterolu,
a także 11-hydroksylazę (dawka: 600 – 1200 mg
dziennie)
•
Metyrapon
Hamuje 11β-hydroksylazę
•
Aminoglutetymid
Hamuje konwersję cholesterolu do pregnenololu
(dawka: do 1,5 g/d – 3 do 6 tbl a 250 mg)
•
Mitotan
Zanik warstwy pasmowatej i siateczkowatej kory
nadnerczy

Leczenie ACTH-zależnego zespołu
Cushinga
polega na operacyjnym usunięciu źródła
nadmiernego wydzielania kortykotropiny:
–
gruczolaka przysadki w chorobie Cushinga
–
tkanki nowotworowej ekotopowo
wydzielającej ACTH z płuc, lub jamy
brzusznej
Przedoperacyjne zastosowanie
blokerów steroidogenezy nadnerczowej
- zmniejsza liczbę powikłań pooperacyjnych
- zwiększa prawdopodobieństwo wyleczenia
W zespole ektopowego wydzielania ACTH
przedoperacyjne stosowanie analogów
somatostatyny zwykle
hamuje wydzielanie ACTH
i
prowadzi do poprawy stanu klinicznego
, może też być
wykorzystywane w leczeniu przewlekłym

Hiperaldosteronizm
pierwotny-
zespół Conna
0,1-2% populacji ogólnej
Zmniejszenie wydzielania reniny
Gruczolak kory nadnerczy - częstość ok. 40%
Gruczolak kory nadnerczy - częstość ok. 40%
Idiopatyczny przerost kory nadnerczy -
Idiopatyczny przerost kory nadnerczy -
częstość ok. 60%
częstość ok. 60%
Pozostałe - częstość ok. 1 % :
Pozostałe - częstość ok. 1 % :
Rak kory nadnerczy
Rak kory nadnerczy
Hiperaldosteronizm hamowany
Hiperaldosteronizm hamowany
deksametazonem (zaburzenia syntezy
deksametazonem (zaburzenia syntezy
aldosteronu i kortyzolu)
aldosteronu i kortyzolu)
Ektopowe wytwarzanie aldosteronu
Ektopowe wytwarzanie aldosteronu

•
ciężkie lub oporne nadciśnienie tętnicze
•
hipopotasemia niejasnego pochodzenia
•
incidentaloma
•
UWAGA
:
•
50% chorych bez hipokalemii
•
diagnostyka biochemiczna po odstawieniu
diuretyków, iACE/ARB, spironolaktonu
Podejrzenie pierwotnego
hiperaldosteronizmu

ZESPÓŁ CONNA
(pierwotny hiperaldosteronizm)
• nadciśnienie tętnicze (wysokie
rozkurczowe)
• hipokalemia
(< 3.5 mEq/l)
• hiperkaliuria
(> 50 mEq/24 h)
• alkaloza, hipernatremia
• wielomocz, wzmożone pragnienie
• objawy tężyczkowe, parestezje, kurcze
mięśniowe
• zaburzenia ortostatyczne

Niedoczynność kory
nadnerczy
• Pierwotna
(wrodzone zaburzenia
enzymatyczne steroidogenezy, zniszczenie lub
niedorozwój nadnerczy, uszkodzenie
autoimmunologiczne, zaburzenia receptorowe)
Całkowita
Izolowana
• Wtórna
(niedostateczna stymulacja przez
układ podwzgórzowo-przysadkowy)
zmniejszenie wydzielania glikokortykosteroidów i
androgenów
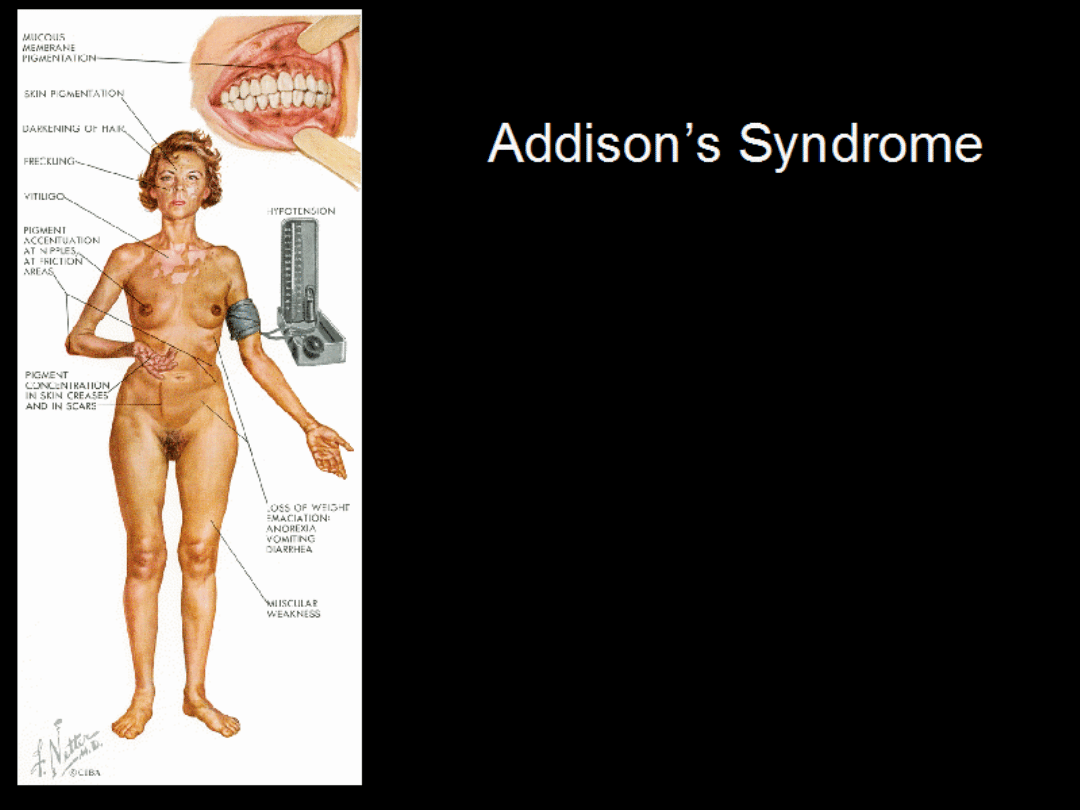

OBJAWY KLINICZNE
Osłabienie, łatwe męczenie się, nudności wymioty,
niedociśnienie, hiponatremia i hipoglikemia z hiperkaliemią,
co może prowadzić do ciężkiego odwodnienia,
niedociśnienia i kwasicy.
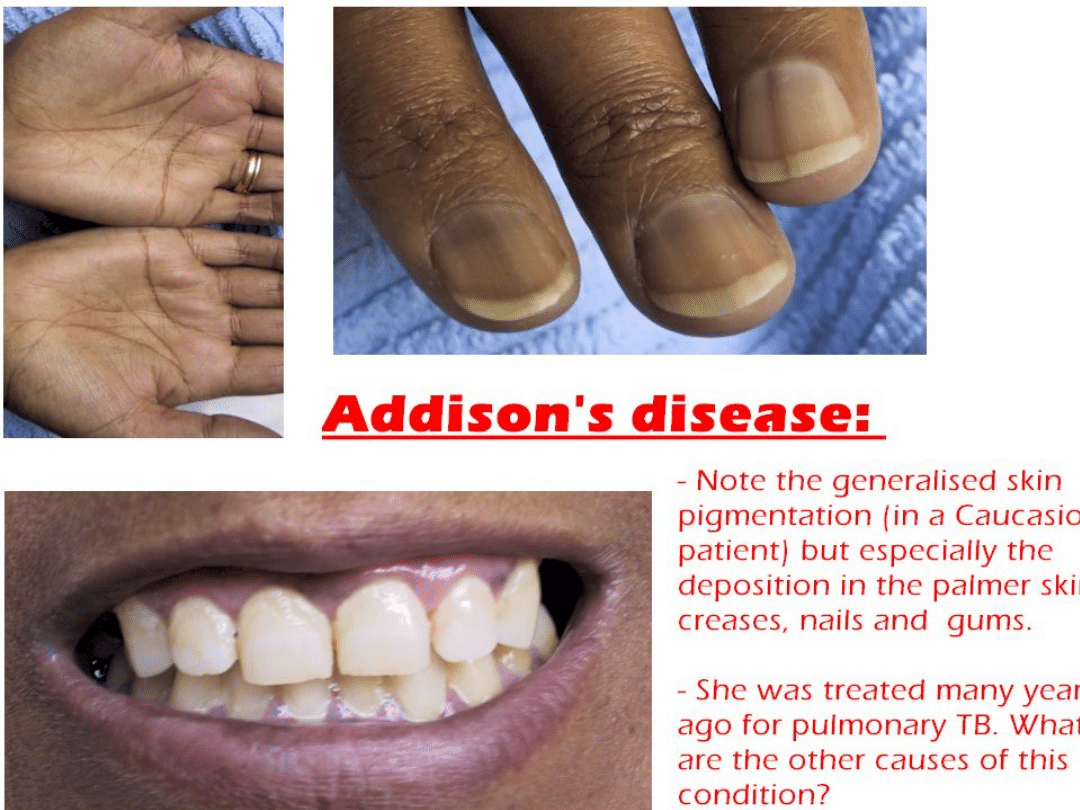
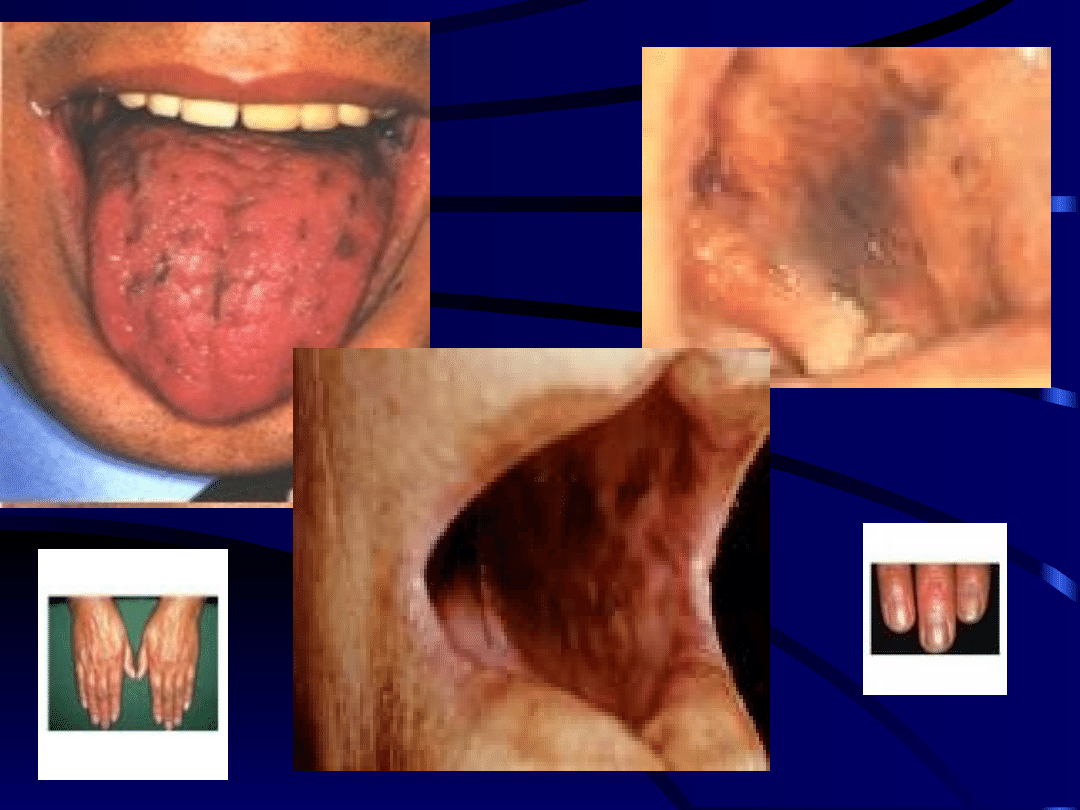
Przewlekła: uogólniona hiperpigmentacja skóry i błon śluzowych,
szczególnie na łokciach, kolanach, palcach rąk i stóp oraz błony
śluzowej policzków i dziąseł, jak również bruzd nadgarstka,
łożyska paznokci, sutków oraz błony śluzowej odbytu i pochwy.
Utrata masy ciała, brak łaknienia, zaburzenia żołądkowo-
jelitowe.
Brak miesiączki, utrata owłosienia pachowego i łonowego u
kobiet.


Rozpoznanie:
• ACTH + kortyzol rano
• kortyzolu (<5 g/dl) + ACTH (<20pg/ml)
NIEDOCZYNNOŚĆ KORY NADNERCZY
WTÓRNA
• kortyzolu (<5 g/dl) + ACTH (>60pg/ml)
NIEDOCZYNNOŚĆ KORY NADNERCZY
PIERWOTNA

LECZENIE PODTRZYMUJĄCE
•
Hydrokortyzon (zapotrzeb. ok.15-30 mg/d): 10-20
mg po. rano; 5-10 mg po. popołudniu ok. godz.16-17
•
Podwojenie dawki w czasie mniejszych stresów
•
Zabieg operacyjny - 200-300 mg/d
•
Fludrokortyzon 0,005-0,2 mg/d po. rano
•
Obserwacja kliniczna: m.c.; RR; elektrolity
•
Edukacja pacjenta plus karta lub bransoletka
identyfikacyjna

Przełom nadnerczowy

Przyczyny
• Działanie stresu na pacjentów z chorobą
Addisona (nieleczoną lub leczoną
nieadekwatnie)
• Zniszczenie podwzgórza lub przysadki
(udar
krwotoczny, zakrzepica itp.)
• Zniszczenie uprzednio zdrowych nadnerczy
(zespół Waterhause’a – Friderichsena, DIC, udar
krwotoczny)
• Nagłe odstawienie glikokortykosteroidów
u pacjentów przewlekle leczonych
• Podawanie inhibitorów biosyntezy kortyzolu

Objawy
• Objawy wstępne
– Narastające osłabienie siły mięśniowej
– Spadek ciśnienia krwi
– Nudności i wymioty
– Niepokój i niska temperatura ciała
• Objawy rozwiniętego przełomu
– Biegunka
– Objawy wstrząsu (tachykardia, hipotensja,
oliguria)
– Rzekomootrzewnowe bóle brzucha
– Gorączka

Przełom nadnerczowy -
objawy
•
odwodnienie, hipowolemia, hipotensja
odwodnienie, hipowolemia, hipotensja
(aż do wstrząsu hipowolemicznego)
(aż do wstrząsu hipowolemicznego)
•
gorączka
gorączka
•
nudności, wymioty, anoreksja
nudności, wymioty, anoreksja
•
osłabienie, apatia, zaburzenia
osłabienie, apatia, zaburzenia
przytomności
przytomności
(do śpiączki włącznie)
(do śpiączki włącznie)
•
ból brzucha (u części pacjentów)
ból brzucha (u części pacjentów)
•
badania laboratoryjne:
badania laboratoryjne:
hipoglikemia, hiponatremia,
hipoglikemia, hiponatremia,
hiperkalemia, limfocytoza, eozynofilia
hiperkalemia, limfocytoza, eozynofilia

Leczenie
• Substytucja glikokortykosteroidów
(ew. mineralokortykosteroidów)
• Zwalczanie wstrząsu
• Zwalczanie zaburzeń wodno-
elektrolitowych
• Zwalczanie hipoglikemii
• Zwalczanie przyczyny wywołującej

Postępowanie
•
Kaniulacja dużego naczynia żylnego i
pobranie krwi do badań
•
250 mg hydrokortyzonu lub 10 mg
deksametazonu iv.
•
W razie hipoglikemii natychmiast 50-100 mL
20% glukozy
•
Płyny: 500 mL Dekstranu 40 000 następnie
500 mL 0,9% NaCl z 50 mL 20% glukozy. W
pierwszej dobie nie przekraczać 2,5L płynów.

Postępowanie cd.
• W razie braku opanowanie wstrząsu – aminy
katecholowe (dopamina, noradrenalina)
• Antybiotykoterapia (w przypadku infekcji)
• Salicylany w przypadku gorączki
• W pierwszej dobie hydrokortyzon 250 mg
co 5h, w drugiej dobie – co 12h, następnie
powolne zmniejszanie
• Fludrokortyzon przy utrzymującej się
hiperkaliemii (5 x 0.1 mg)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
Wyszukiwarka
Podobne podstrony:
rat 2013 nadnercza
rat 2013 nadnercza
rat 2013 dm
rat 2013 przytarczyce
rat 2013 przytarczyce
Rat. Med W - zaburzenia rytmu serca, ratownicto 2012 2013, ratownictwo medyczne
wykłady NA TRD (7) 2013 F cz`
Pr UE Zródła prawa (IV 2013)
HORMONY NADNERCZY
W WO 2013 technologia
TEORIE 6 2013 R
Wyk ECiUL#1 2013
więcej podobnych podstron