
Leki stosowane we wstrząsie,
zaburzeniach krążenia
mózgowego i obwodowego
Farmakologia CVIII

Patofizjologia wstrząsu

Definicja wstrząsu
To zagrażająca życiu niewydolność
krążenia przebiegająca z krytycznym
zmniejszeniem ukrwienia narządów i
następowym hipoksyjno –
metabolicznym uszkodzeniem funkcji
komórek.

Etiopatogeneza
Wstrząs może być wynikiem:
1. Oligowolemii => przyczyną może
być:
• Krwotok
• Utrata płynu pozakomórkowego
• Utrata wody i elektrolitów

Wstrząs może być wynikiem:
2. Nadmiernego powiększenia się łożyska
naczyniowego, spowodowane:
Porażeniem warstwy sprężysto –
mięśniowej naczyń krwionośnych przez
toksyny bakteryjne lub leki
Reakcją alergiczną, w wyniku której
uwalniają się histamina oraz kininy
rozszerzające naczynia krwionośne
Przyczynami neurogennymi
Zaburzeniami endokrynnymi

Wstrząs może być
wynikiem:
3. Niewydolności mięśnia sercowego wywołanej:
• Ciężkim uszkodzeniem mięśnia sercowego
• Zaburzeniami rytmu pracy serca
• Ciężkim uszkodzeniem zastawek
• Tamponadą serca
• Zakrzepicą w obrębie jamy serca lub
nowotworem serca
• Zatorem tętnicy płucnej lub tętniakiem
rozwarstwiającym aorty
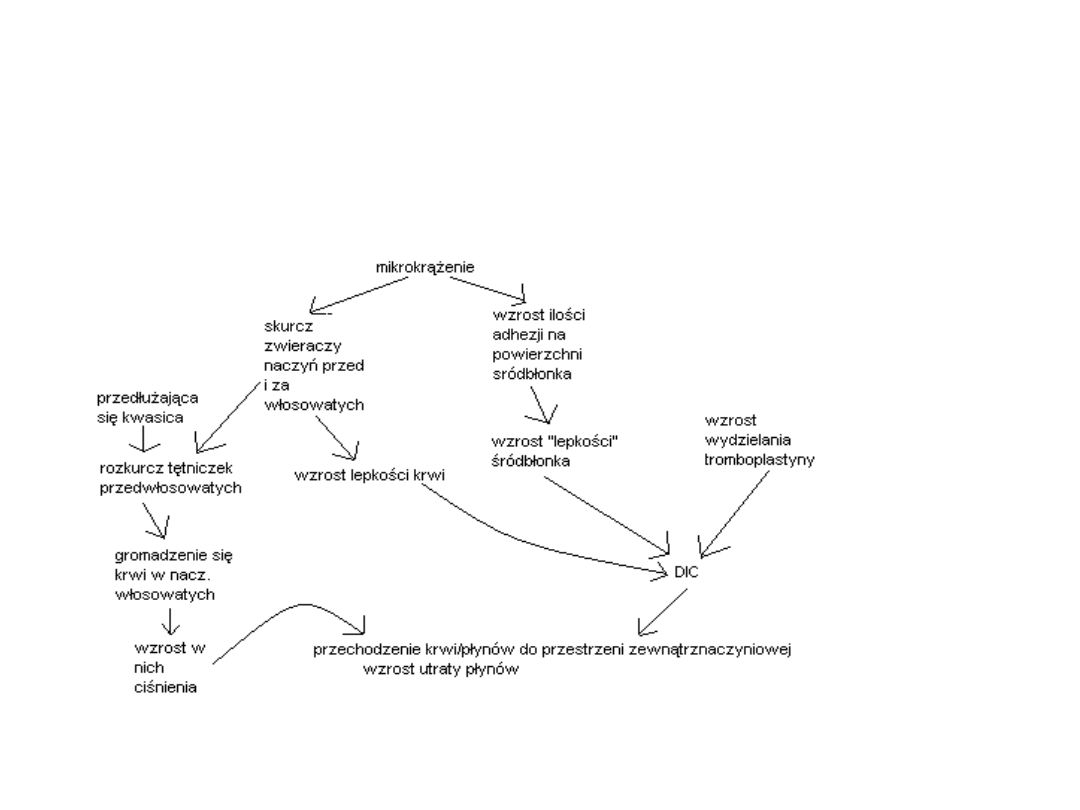
Patomechanizm zaburzeń

Rodzaje wstrząsu

Wstrząs hipowolemiczny
•
Utrata pełnej krwi i/lub utrata innych płynów
ustrojowych
•
Przyczyny:
1. Krwawienia zewnętrzne, wewnętrzne do
przewodu pokarmowego, jamy brzusznej, jam
opłucnowych lub przestrzeni pozaotrzewnowej
2. Utrata płynów ustrojowych przez przewód
pokarmowy lub skórę
3. Immoblilizacja płynów ustrojowych w świetle
przewodu pokarmowego, w zapalnie zmienionych
tkankach, w zmiażdżonych lub rozpadających się
tkankach lub w jamie otrzewnowej

Wstrząs hipowolemiczny
• Rozpoznanie:
1. Wywiad
2. Objawy ogólne
3. Ciśnienie skurczowe < 90 mmHg
4. OCŻ < 5 cm H2O
5. Ciśnienie zaklinowania w tętnicy płucnej
– obniżone
6. Obniżenie Ht i/lub Hb, jeśli tracone są
inne płyny, to wzrost Ht i poziomu Hb
7. W nagłym krwotoku morfologia krwi
może być prawidłowa!

Wstrząs hipowolemiczny
• Leczenie:
Należy dążyć do likwidacji przyczyny
hipowolemii, do jak najszybszego
uzupełnienia utraconej krwi i płynów
ustrojowych.

Wstrząs septyczny
• Stan wikłający wcześniejszą infekcję, który charakteryzuje się
obecnością drobnoustrojów we krwi i ich namnażaniem;
wydzielają one lub uwalniają w trakcie rozpadu substancje
wywierające działanie ogólnoustrojowe między innymi
znacznego stopnia poszerzenie naczyń;
• Stany prowadzące do tego wstrząsu to:
posocznice bakteryjne (głównie G - ), grzybicze, rzadziej
wirusowe i pasożytnicze
• Stan, w którym jest duże uszkodzenie śródbłonka naczyń i
zwiększenie ich przepuszczalności
• Jego postacią jest wstrząs toksyczny spowodowany toksyną
gronkowca złocistego lub toksynami pirogennymi
wytwarzanymi przez Streptococcus pyogenes

Wstrząs septyczny
• Objawy kliniczne:
Dominują objawy zakażenia, hiperwentylacji oraz
postępujących zaburzeń sprawności umysłowej i
świadomości.
• Leczenie:
Przyczynowe
Zwalczanie hipowolemii, przywrócenie
normowolemii – prowadzić przy kontroli OCŻ i ZCTP
Zlikwidowanie ogniska zakażenia
Stosowanie leków poprawiających pracę serca
Wspomaganie oddychania

Wstrząs anafilaktyczny
• Zespół objawów chorobowych spowodowanych reakcją
nadwrażliwości typu I
• Znaczny wzrost łożyska naczyniowego oraz ucieczki osocza
do przestrzeni pozanaczyniowej
• Ryzyko wstrząsu jest większe po: szczepionkach,
penicylinie, lekach cieniujących zawierających jod, prokainie
niż po innych lekach
• Objawy: charakterystyczne, gwałtowne
• Rozpoznanie: wywiad, bad. przedmiotowe
• Leczenie: natychmiastowe, najważniejszy lek w leczeniu
tego wstrząsu to epinefryna, działa inotropowo dodatnio,
kurczy naczynia, rozszerza oskrzela, hamuje uwalnianie
mediatorów z kom. tucznych
• Nie należy jej podawać podskórnie, gdyż we wstrząsie
wchłanianie leków podanych tą drogą jest zbyt wolne

Wstrząs neurogenny
•
Anatomiczne lub czynnościowe upośledzenie regulacji
napięcia ścian naczyń
•
Występuje w wyniku pobudzenia rdzeniowych ośrodków
naczynioruchowych silnymi bodźcami emocjonalnymi,
bólowymi lub urazami narządów wstrząsorodnych
•
Objawy:
1. Wazodylatacja
2. Bradykardia
•
Leczenie:
Niskie ułożenie głowy oraz uniesienie kończyn dolnych
powyżej poziomu, na którym znajduje się głowa
Stosuje się agonistów rec alfa 1 adrenergicznego, gdyż
dochodzi tu do znacznej hipotensji na skutek wyłączenia
naczyń krwionośnych spod kontroli układu współczulnego,
a także do obniżenia całkowitego oporu obwodowego.

Wstrząs pochodzenia
płucnego
•
Spowodowany ostrymi zaburzeniami perfuzji i/lub
wentylacji płuc
•
Przyczyny:
Najczęściej zatory płuc, rzadziej niedodma,
pneumothorax, haemothorax lub zatory
tłuszczowe
•
Objawy:
1.
Tachypnoe
2.
Tachykardia
3.
Sinica
4.
Bóle za mostkiem
•
Leczenie: przyczynowe

Wstrząs kardiogenny
•
Uwarunkowany zmniejszeniem objętości
wyrzutowej i/lub minutowej serca poniżej
poziomu zapewniającego prawidłową perfuzję
tkanek
•
Jest następstwem upośledzenia mechanicznej
czynności serca
•
Spowodowany:
1. Upośledzonym napełnianiem serca
2. Osłabieniem siły skurczu serca
3. Zmianami strukturalnymi mięśnia sercowego
4. Przeszkodą mechaniczną
•
Gorsze ukrwienie mięśni i tkanki tłuszczowej –
zmniejsza dystrybucję leków do tych tkanek

Wstrząs kardiogenny
•
Objawy:
1.
Zależą od przyczyny wywołującej
2.
Zwykle występują, gdy uszkodzenie obejmuje więcej niż 40% masy
mięśniowej lewej komory
3.
Zmniejszenie przepływu prowadzi do uszkodzenia ważnych dla życia
narządów
4.
tachykardia
•
Rozpoznanie:
1.
Wywiad
2.
EKG
3.
ECHO
4.
RTG klatki piersiowej
•
Leczenie: objawowe
1.
zapobieganie arytmiom
2.
przywrócenie normowolemii
3.
stosowanie leków o działaniu inotropowo dodatnim
4.
stosowanie leków naczyniowych, które obniżają pre – lub afterload
5.
Obniżenie obciążenia wstępnego i następczego: nitroprusydek sodu oraz
triazotan glicerylu

Postępowanie we wstrząsie -
ogólnie
•
Zapewnienie dostępu do żyły (najlepiej centralnej)
•
Leki poprawiające pracę serca
•
Poszukiwanie przyczyny
•
Kontrola:
1.
OCŻ
2.
Diurezy godzinnej
3.
Gazometrii
4.
Ciśnienia zaklinowania tętnicy płucnej
•
Leki stosowane pomocniczo we wstrząsie:
Wodorowęglan sodu – korekta kwasicy
Adenozyna – usuwanie wolnych rodników
Morfina – zniesienie bólu
Heparyna – zapobieganie DIC
Podsumowując, postępowanie farmakologiczne we wstrząsie obejmuje:
optymalizację obciążenia wstępnego
Poprawę inotropizmu mięśnia sercowego
Likwidację zaburzeń metabolicznych
Zmniejszenie obciążenia następczego

Skoro wiemy już co to jest
wstrząs, to sprawdźmy jak
leczyć?
1. Usuwamy lub zwalczamy przyczynę
wywołującą,
2. Przywracamy adekwatną (a nie
„normalną”) objętość krwi krążącej,
3. Zwalczamy zaburzenia oddechowe,
4. Zwalczamy kwasicę nieoddechową,
5. Zapobiegamy powikłaniom wstrząsu, takim
jak: ostra niewydolność nerek, zespół
ARDS, DIC oraz powstawaniu „wątroby
wstrząsowej”.

Leki stosowane we wstrząsie

Krew
Krew obwodowa stanowi
zawiesinę elementów
komórkowych (erytrocyty,
leukocyty i trombocyty) w
roztworze białkowym –
osoczu.
Zawartość krwi w organizmie
człowieka wynosi 8% masy
ciała lub 80 ml/kg mc lub
3200 ml/m2 powierzchni
ciała.

O ile funkcja elementów
morfotycznych jest nam dobrze
znana, o tyle…
osocze
:
• Stanowi 55% objętości krwi, co nam daje 50
ml/kg mc.
• Utrzymuje stałość środowiska
wewnętrznego, czyli pH, temperaturę, skład
chemiczny, ciśnienie osmotyczne,
stabilność koloidów i zawiesiny komórkowej,
lepkość, napięcie powierzchniowe itp..)

• Stanowi główny kanał i jednocześnie
transporter składników tkankowych,
takich jak : hormony, witaminy,
aminokwasy, produkty przemiany
materii, wodę, elektrolity czy enzymy,
• Utrzymuje krew w stanie płynnym,
• Chroni przed drobnoustrojami, a to za
sprawa obecności immunoglobulin

W stanach chorobowych
istotne i charakterystyczne
odchylenia od normy
umożliwiają szybką
diagnozę i zastosowanie
odpowiedniego leczenia
farmakologicznego i
substytucyjnego…

I co
podajemy?
1.Preparaty krwi i leki krwiopochodne
2. Leki krwiozastępcze

Główne wskazania to transfuzji
krwi i jej pochodnych:
•
Przywrócenie prawidłowej objętości krwi krążącej w
stanach jej nagłej utraty (ponad 20% objętości krwi),
•
Przywrócenie lub zwiększenie zdolności przenoszenia
tlenu przez krew w stanach niedotlenienia wskutek
ciężkiej anemii czy nieprawidłowej hemoglobiny,
•
Przywrócenie lub poprawa zdolności dostarczania tlenu
w stanach zaburzonego mikrokrążenia,
•
Uzupełnienie niedoborów poszczególnych składników
krwi: płytek krwi, leukocytów, czynników krzepnięcia,
immunoglobulin, składników dopełniacza,
antytrombiny III i innych białek,

•Przywrócenie prawidłowej czynności
krwiotwórczej: przeszczepienie komórek
hemopoetycznych szpiku kostnego, krwi
obwodowej i pępowinowej, przetaczanie
komórek immunokompetentnych, podawanie
czynników hemopoetycznych, interferonu,
tymozyny, limfokin, itp.,
•Usuwanie z organizmy nieprawidłowych lub
znajdujących się w nadmiarze komórek,
przeciwciał, białek i innych przy zastosowaniu
transfuzji wymiennej, plazmaferezy,
cytaferezy, itp.,
•Wypełnienie aparatów do krążenia
pozaustrojowego,
•Transfuzje diagnostyczne znakowanych
komórek lub białek krwi,
•Transfuzje eksperymentalne,
•Autotransfuzje i wykorzystanie krwi traconej
śródoperacyjnie.

Jakie
preparaty?
Krew pełna konserwowana
– 450 +/- 10 ml
krwi pełnej i 63-70 ml płynu konserwującego (CPD lub
CPDA-1) – głównym wskazaniem utrata ponad 30%
objętości krwi krążącej – tzw. transfuzja masywna;
przetaczanie w ilości 15 ml/kg mc. Powoduje u biorcy
zwiększenie stężenia hemoglobiny o 3 g/100 ml,
hematokrytu o ok. 0,08l/l, erytrocytów o 1*10
12
/l.
Krew pełna konserwowana, pozbawiona
leukocytów metodą filtracji i napromieniowania
– transfuzja wymienna u noworodków.
Krew uniwersalna dla układu AB0
– krwinki czerwone grupy 0
zawieszone w osoczu grupy AB lub jednoimiennej z biorcą;
transfuzje wymienne i masywne u noworodków.

Koncentrat krwinek czerwonych
– wszystkie elementy
pozbawione jednak znacznej części osocza i płynu
konserwującego; preparat z wyboru w ostrym krwotoku i
przewlekłej anemii.
Koncentrat krwinek czerwonych z
roztworem wzbogacającym
– usunięta
większość osocza i dodana odpowiednia ilość
płynu wzbogacającego, wydłużającego okres
przechowywania.
Mrożony koncentrat krwinek czerwonych
– stosowany u zimmunizowanych
chorych z rzadkim fenotypem grupy krwi oraz do transfuzji autologicznych.
Koncentrat krwinek czerwonych przemywanych
Koncentraty krwinek czerwonych napromieniowane
Koncentraty krwinek płytkowych (KKP)
Koncentraty granulocytowe

Preparaty osocza i leki
osoczopochodne:
☺Osocze świeże mrożone
– otrzymywane
metoda plazmaferezy, tzw. antyhemofilowe;
stosowane z zespole DIC, przy
przedawkowaniu kumaryny, masywnych
transfuzjach,
☺Krioprecypitat,
☺Albuminy
– w postaci 5% roztworu w
różnych rozpuszczalnikach, stosowane w
leczeniu wstrząsu oligowolemicznego,
oparzeniach i stanach ciężkiego niedoboru
białka i 20% roztworu w wodzie destylowanej,
używanej przy obrzękach mózgu, stanach
ciężkiej hipoalbuminemii,

A także…
Immunoglobuliny
(gammaglobuliny)
Stężone preparaty fibrynogenu
Stężone preparaty czynnika VIII
Stężone preparaty czynnika IX
Stężone preparaty czynników zespołu protrombiny
Antytrombina III
Trombina
Koncentrat inhibitora C1 esterazy
Koncentrat rekombinowanego aktywowanego białka C
Koncentrat inhibitora alfa1-proteinazy
Hematyna

2. Leki krwiozastępcze
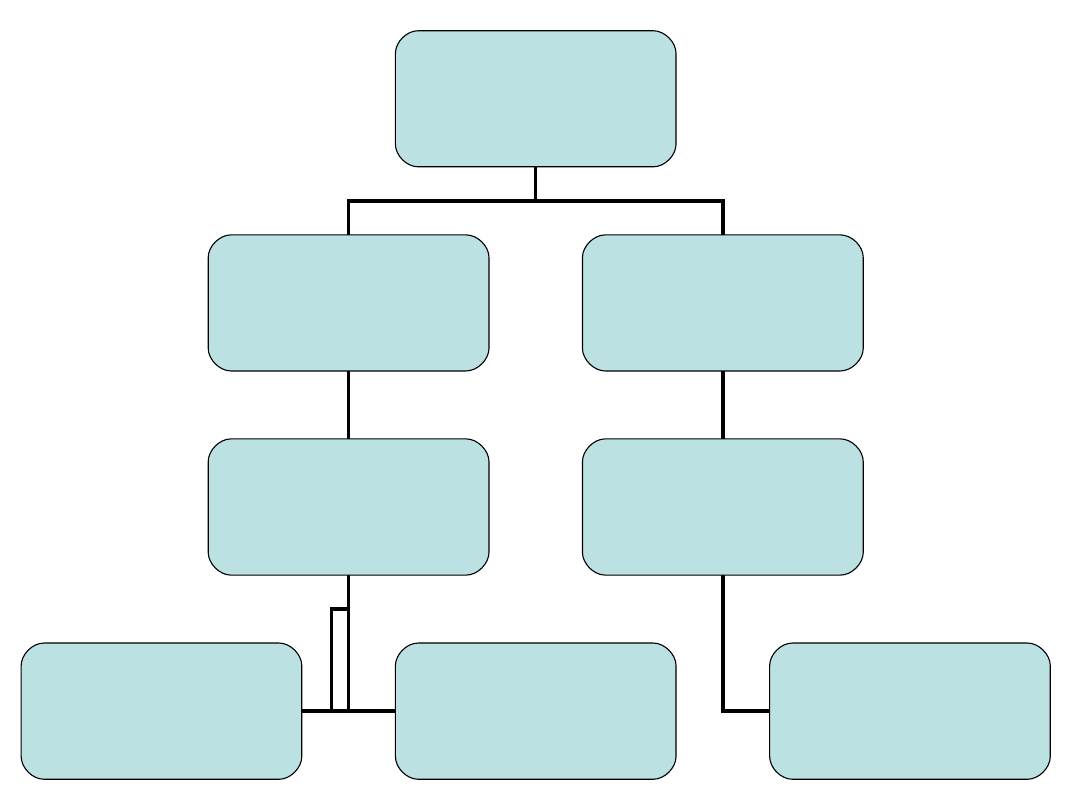
Leki krwiozastępcze
Leki zastępcze
osocza
Prawdziwe leki
zastępcze krwi
Zwiększają objętość
krwi krążącej
Przenoszą tlen
do tkanek
Leki z wyboru
w stanach nagłych
oraz masowych urazach
Dekstran
Przetwory żelatyny
Hydroksyetylowana skrobia
(HAES)
Fluosol DA

D
e
ks
tr
a
n
Stosujemy 6
% i 10% roz
twór dekstr
anu 40,
6% roztwór
dekstranu 7
0 oraz 6% r
oztwór dek
stranu 110
Ostra hipowolemia, niezależnie od przyczyn (wstrząs
urazowy, krwotoczny, toksyczny, oparzenia),
Profilaktyka wstrząsu, profilaktyka i leczenie zmian
zakrzepowo-zatorowych, operacje naczyniowe,
Ostra hemoliza wewnątrznaczyniowa
Zwiększa objętość osocza krążącego, poprawia
przepływ krwi i działa przeciwzakrzepowo!
Zaburzenia przepływu krwi w mikrokrążeniu
(późne okresy wstrząsu,przeszczepy
narządowe, krążenie pozaustrojowe, chirurgia
naczyniowa, zawał serca)

D
e
ks
tr
a
n
Powikłania:
► Odczyny anafilaktyczne i
alergiczne,
► Przeciążenie krążenia,
► Zaburzenia krzepliwości,
► Hipoalbuminemia (przy
długotrwałym stosowaniu).
Przeciwwskazania:
→ Stan nadwrażliwości na desktran,
→ Skaza krwotoczna,
→ Ciężka niewydolność krążenia i nerek z
oligurią.
Profilaktyka anafilaksji:
Dekstran 1, średniocząsteczkowy
polimer glukozy, podawany w ilości 20
ml i.v. na 1-2 minuty przed wlewem
roztworu dekstranów
wielkocząsteczkowych; dzieci 0,3 ml/kg
mc.

P
rz
e
tw
o
ry
ż
e
la
ty
n
y
۞ Kolagen otrzymywany ze
ścięgien, skóry, kości,
۞ Stosujemy roztwory 3-5,5%,
۞ Uzyskujemy zwiększenie
objętości osocza, ale mniejsze
od objętości przetoczonej!
۞ Efekt utrzymuje się do 3 godzin!
P
rz
e
tw
o
ry
ż
e
la
ty
n
y
Wskazania:
Duża utrata
krwi i osocza,
Wstrząs,
Hemodilucja,
Uwaga!
Wpływ na
krzepliwość
mniejszy niż
u rodzimych
dekstranu i
HAES-u.
Oksypoliżelatyna,
Zmodyfikowana
płynna żelatyna,
Żelatyna zawierająca
mocznikowe wiązania
krzyżowe.

H
E
S
HYDROKSY-
-ETYLOWANA
SKROBIA
Polimer glukozy, odporny
na trawienie przez
amylazę,
Dobrze rozpuszcza
się w wodzie,
roztwory są trwałe,
można je
wyjaławiać,
Wskazania:
Utrata krwi i osocza,
Urazy,
Uzupełnienie objętości
krwi w czasie operacji,
Oparzenia,

H
E
S
◄Stosujemy roztwory 3%, 6% i
10% w izotonicznym
roztworze NaCl,
◄Dawka optymalna: 500-1500
ml/dobę.
P
ra
w
d
ziw
e
le
ki
kr
w
io
za
st
ę
p
cz
e
Emulsyfikowany
perfluoro-
-dichlorooctan
Emulsyfikowany
perflubron
Rekombinowana
Ludzka Hb
rHb1.1
Hb ludzka
spolimeryzowana
(glutaraldehyd)
Hb wołowa
związana
z glikolem
polietylenowym
Hb wołowa
spolimeryzowana
(glutaraldehyd)
Ludzka Hb
z wiazaniami
krzyżowymi
Ludzka Hb
pirydoksylowana
(PHP)
Hb
pozbawiona
zrębu
krwinkowego
Związki
perfluoro-
-karbonowe
Leki
krwiozastępcze
przenoszące
tlen

Flu
o
so
l D
A
„sztuczna krew”
♦ Przenosi tlen wskutek jego rozpuszczenia,
♦ Jego ilość zależy od ciśnienia cząstkowego i
różnicy tętniczo-żylnej (przy ciśnieniu 500 mm
Hg 100 ml Fluosolu DA przenosi 5 ml tlenu)
♦ KONIECZNIE należy jednocześnie podawać tlen
przez maskę lub w komorach hiperbarycznych!
Wskazania:
a)Brak odpowiedniej krwi do
przetoczenia,
b)Ostra anemia
autoimmunohemolityczna
stwierdzona przed operacją,
c)Odmowa przetoczenia krwi ze
względu na wiarę (świadkowie
Jehowy).
Dawka: 20% roztwór w ilości 20 ml/kg
mc.

Co jeszcze możemy
zrobić?
Spośród wyników badań mających znaczenie
kliniczne należy wymienić:
1. Występowanie cech kwasicy nieoddechowej,
mleczanowej (obniżenie pH, stężenia HCO
3
-
,
wzrost luki anionowej),
2. Hiperkaliemię,
3. Hiperfosfatemię,
4. Hiponatremię,
5. Obniżone pO2 i podwyższone pCO2,
6. Wzrost aktywności LDH, CK, aminotransferaz.

Kwasica
Podawanie NaHCO
3
w celu korekcji
kwasicy nieoddechowej, mleczanowej
jest uzasadnione tylko u chorych z pH
krwi poniżej 7,20 i stężeniu HCO
3
-
mniejszym od 14 mmol/l.
Co zyskamy zwalczając kwasicę?
Możemy zapobiec jej ciężkim powikłaniom, tj.
zmniejszenie kurczliwości myokardium i SV serca,
spadek ciśnienia spowodowany rozszerzeniem
tętniczek, skurcz naczyń żylnych z następczą
centralizacją krążenia, wzrost oporu naczyń
płucnych „płuco wstrząsowe” itd.)
Możemy przywrócić normalną wrażliwość
mięśnia serca na endogenne i egzogenne aminy
katecholowe.

Kwasica
Leczenie:
1)
Zwalczanie przyczyny wywołującej
nadmierne wytwarzanie mleczanów.
2)
Korekcja istniejących zaburzeń równowagi
kwasowo – zasadowej (jeśli możliwe).
3)
Usuwanie istniejącego nadmiaru
mleczanów metodami farmakologicznymi
(dichlorooctan) lub fizycznymi
(hemodializa).

8,4% NaHCO
3
-
☼ Należy podać tylko taką dawkę,
aby osiągnąć pH krwi równe 7,20 i
[HCO
3
-
] = 12 mmol/l.
ABS x (12 – [HCO3-] aktualne = Dawka
NaHCO3
(w mmol/l)
gdzie: ABS – przestrzeń wodorowęglanowa
☼ Dawkę tę należy podawać w ciągu 15 – 30
minut.
Uwaga:
Lepsze wyniki uzyskano
stosując
Karbikarb
(mieszanina
1:1 izotonicznych roztworów NaHCO
3
i Na
2
CO
3
)

E
le
kt
ro
lit
y
W zależności od jonogramu osocza
możemy podać:
Roztwory elektrolitów (0,9% roztwór
NaCl),
Glukoza w stężeniu 5% lub 20%
(we wstrząsie spowodowanym
wymiotami),
Cel stosowania: wyrównanie
gospodarki
wodno – elektrolitowej,
nawodnienie chorego, odżywianie
pozajelitowe.
Uwaga: w nagłych przypadkach mogą
być stosowane jako krótko działający
lek zastępczy osocza, ponieważ czas
utrzymania się w krążeniu jest krótki
(kilkanascie minut).

Po
d
su
m
ow
an
ie
:
Postępowanie lecznicze
niezależnie od etiologii wstrząsu
należy przeprowadzić w
następujący sposób:
1. Podłączyć kroplówkę z roztworu koloidowego
(10 ml/kg mc. w ciągu 20-30 minut)
٭ 6% dekstran 40,
٭ 5-25% roztwór albumin,
٭ 3,5% roztwór poligeliny – Haemacel,
٭ 4% roztwór sukcynylowanej żelatyny – Gelofusin,
٭ 6% roztwór hydrosyetyloskrobii – Elo-HAES,
٭ 10% roztwór Pentastan – HAES-Steril,
2. Podłączyć kroplówkę z roztworem chlorku sodu (0,9%)
(15-20 ml/kg mc. w ciągu 20-30 minut)
Ilość podanego płynu zależy od pomiaru
Ośrodkowego Ciśnienia Żylnego (OCŻ) i winno być
kontynuowane aż do chwili jego wzrostu do 12-13 cm
H
2
O oraz ciśnienia skurczowego powyżej 90 mm Hg!
Uwaga!

Leki poprawiające pracę serca
jako pompy stosowane we
wstrząsie
A.
Leki o działaniu inotropowo dodatnim
• Leczenie wstrząsu należy rozpoczynać od
dożylnego podania tych leków
• W celu uzyskania optymalnego skutku B1-
agonistycznego, rozszerzającego naczynia
i natriuretycznego podawać:
Dobutamię:
Stosuje się po uprzednim wyrównaniu
hipowolemii, w przeciwnym razie lek może
wywołać tachykardię i obniżenie ciśnienia
krwi
2 – 2,5 ug/kg m.c./min (zmniejszenie oporu)

Leki poprawiające pracę serca
jako pompy stosowane we
wstrząsie
3 – 7 ug/kg m.c./min (inotropowo dodatnio)
Maksymalnie do 10 ug/kg m.c./min
Dopaminę: 2 – 4 ug/kg m.c./min (działanie
rozszerzające naczynia, diuretyczne i
natriuretyczne)
4 – 10 ug/kg m.c./min (inotropowo
dodatnio)
powyżej 10 ug/kg m.c./min (działanie
kurczące naczynia)
Epinefrynę: 0,1 – 1,0 ug/ kg m.c./ min

Leki poprawiające pracę serca
jako pompy stosowane we
wstrząsie
W chwili uzyskania skurczowego ciśnienia tętniczego
80 – 90 mmHg, równocześnie z podawaniem leków
działających inotropowo dodatnio można podać:
o Nitroprusydek sodu 40 – 400ug/min; powoduje
poprawę czynności lewej komory oraz ukrwienia
tkanek, obniża powrót żylny i ciśnienie napełniania
krwi, zmniejsza zapotrzebowanie mięśnia
sercowego na tlen
o Jednocześnie z podawaniem dobutaminy w dawce 8
– 12 ug/kg m.c./min – dopaminę 2 – 4 ug/kg
m.c./min, zwłaszcza przy nadal małej diurezie
o Skojarzenie dobutaminy z milrinonem
o Wyrównanie kwasicy i zaburzeń elektrolitowych
o Jeżeli są możliwości – leczenie interwencyjne

Leki poprawiające pracę serca
jako pompy stosowane we
wstrząsie
B. Leki rozszerzające naczynia krwionośne
• Ich podawanie należy rozpocząć dopiero po uzyskaniu
optymalnego tętniczego ciśnienia skurczowego (100 mmHg)
pod kontrolą parametrów hemodynamicznych
• Nitrogliceryna => wpływa głównie na wielkość powrotu
żylnego, w nieznaczny sposób zmniejsza układowy opór
naczyniowy
• Są w stanie poprawić warunki hemodynamiczne i bilans
tlenowy serca już w dawkach, które jeszcze nie obniżają
istotnie ciśnienia krwi
• Mogą być stosowane dopiero po przywróceniu normowolemii
• Są stosowane u chorych, u których utrzymuje się wysoki opór
obwodowy
C. Inhibitory fosfodiesterazy - tzw. inodylatatory, działają
inotropowo dodatnio, rozszerzają naczynia krwionośne,
ponadto obniżają pre – i afterload, a także zwiększają siłę
skurczu mięśnia sercowego

Optymalnym skojarzeniem
jest jednoczesne podanie
nitrogliceryny i dobutaminy
lub dopaminy

Glikokortykosteroidy
stosowane we wstrząsie
• Działają przeciwzapalnie, nie działają
przyczynowo, jedynie zmniejszają
objawy zapalenia
• Rozszerzają naczynia włosowate
• Nie istnieje uzasadnienie do
rutynowego ich stosowania w każdej
postaci wstrząsu

Inne leki stosowane we
wstrząsie
• Inhibitory proteaz – gdyż zwiększona
aktywność proteolityczna osocza
sprzyja m.in. DIC, uszkodzeniu
śródbłonka włośniczek, uwalnianiu
kinin i innych mediatorów zapalnych
• Chemioterapeutyki
• Leki przewciwwrzodowe

Leki stosowane w stanach
skurczowych obwodowych
naczyń krwionośnych

Choć leki stosowane w stanach
chorobowych naczyń
obwodowych różnią się
budową chemicznej i
mechanizmem działania, jest
cos to je łączy:
ROZSZERZAJĄ OBWODOWE
NACZYNIA KRWIONOŚNE!
Zwiększając przepływ przez naczynia kończyn
znoszą lub hamują objawy claudicatio
intermittens, występujące wskutek zmian
miażdżycowych w przebiegu chorób: Buergera,
zespole Raynauda, samorodnej sinicy kończyn,
odmrożeniach.

Antagoniści receptorów α-
adrenergicznych
Leki blokujące receptory α są stosowane w
chorobach naczyniowych, szczególnie migrenie,
silnie rozkurczają naczynia oporowe (tętniczki),
szczególnie w obrębie
łożyska skórnego i naczyniowego.
Alkaloidy sporyszu.
Fentolamina,
Prazosyna,
Uwodornione
alkaloidy sporyszu
Dihydroergotamina
doustnie 2,5-5 mg
co 12 godzin
Dihydroergotoksyna
doustnie lub podjęzykowo
początkowo 0,25 mg
dziennie,
stopniowo zwiększając do
1,5-2 mg/dobę w 3-4
dawkach
zwiększają przepływ poprzez blokowanie receptorów α1-
adrenergicznych,
Objawy niepożądane: objawy dyspeptyczne, bradykardia
są wynikiem ich działania cholinomimetycznego,
Pochodne metyloksantyn
Pentoksyfilina
Zwiększa
przepływ przez
naczynia
kończyn i
naczynia
mózgowe
Zmniejsza
lepkość
krwi oraz
powoduje
zmianę
kształtu
erytrocytó
w
Hamuje
agregację
płytek
poprzez
↑cAMP,
syntezy
prostacyklin
oraz ↓syntezy
tromboksanu

Pentoksyfilina
Wskazania:
■Choroby przebiegające ze zwężeniem naczyń
kończyn dolnych (zmniejsza objawy chromania
przystankowego, przyspiesza gojenie się
owrzodzeń niedokrwiennych),
■Zaburzenia krążenia mózgowego,
Działania
niepożądane:
Lek jest dobrze
tolerowany.
Bardzo rzadko
objawy
dyspeptyczne.
Nasila działanie
doustnych leków
hipoglikemicznych.
Dawkowanie:
•Doustnie 100 mg co 4-8
godzin,
•Domięśniowo 100-200
mg co 12 godzin.

Analogi i połączenia kwasu
nikotynowego
o Leki porażające bezpośrednio mięśniówkę
gładką naczyń krwionośnych, powodując silna
wazodylatację,
o Stosujemy w chorobach naczyń w kończynach
ze zmianami na tle neurogennym,
zarostowym, w odmrożeniach,
Objawy niepożądane:
Bóle głowy,
Zaczerwienienie i
suchość skóry
połączone z uczuciem
gorąca,
Alergia skórna,
Dyspepsja.
Przeciwwskazania:
Choroba wrzodowa
żołądka i dwunastnicy,
Niewydolność wątroby,
Jaskra,
Względnie:
Cukrzyca,
Ciąża.

Kwas nikotynowy – doustnie 1,5-3,0 g/dobę lub
domięśniowo 50-100 mg co 8 godzin,
Winian nikotinylu (Nicotol) – doustnie po posiłkach
25-50 mg co 6-8 godzin, retard 150 mg jednorazowo
lub co 12-24 godziny, domięśniowo 100 mg co 12-
24 godziny,
Nikametat (Nicametatum) – doustnie po posiłkach
100 mg co 8 godzin lub domięśniowo 50-1– mg 1-
3razy/dobę albo dożylnie,
Nikotynian ksantinolu – doustnie 150-300 mg co 8
godzin, domięśniowo lub dożylnie 300 mg
jednorazowo co 8, 12 lub 24 godziny.
Inne leki: Cyklandelat – doustnie lub
doodbytniczo 400 mg co 6-8 godzin –
antagonista wapnia stosowany w
chorobach naczyń mózgowych.

Leki stosowane w chorobach
obwodowych naczyń
krwionośnych
B2 adrenomimetyki:
• to najsilniejsze leki rozkurczające
mięśniówkę gładką oskrzeli, macicy,
naczyń krwionośnych, przewodu
pokarmowego
Bametan
Bufenina
Leki stosowane w chorobach
naczyń mózgowych
Epoprostenol
syntetyczna
prostacyklina
Alprostadil
syntetyczna
PGE
2
Nimodipina
bloker kanału
Ca
Cinnarizyna
antagonista
Ca
Naftidrofuryl
Winpocetyna
Winkamina
Nicergolina
antagonista
rec. α
Bencyklan
Rozkurcz
mięśniówki
naczyń
Wskazania:
•Zmiany
miażdżycow
e,
•Udar
mózgu,
•Uraz
mózgu,
•Stany
skurczowe
naczyń
mózgowych,
•Zmiany
naczyń oka i
błędnika.

D
a
w
ko
w
a
n
ie
:
Bencyklan – doustnie 100-150 mg co 6-8 godzin,
preparat prolongatum 200mg co 12 godzin,
dożylnie bardzo powoli 100-500 mg/dobę,
Nicergolina – doustnie 5 mg co 8 godzin przed
posiłkiem, domięśniowo lub dożylnie 5-10 mg,
stopniowo zwiększane do 20-30 mg/dobę,
Winkamina – doustnie 10-20 mg co 8-12 godzin,
domięśniowo, dożylnie 15-30 mg/dobę,
Winpocetyna – doustnie 5-10 mg co 8 godzin,
dożylnie 100 mg co 8-12-24 godziny,
Naftidrofuryl – doustnie 100 mg co 6-8 godzin,
dożylnie 200-4– mg/dobę w powolnym wlewie,
Cinnarizyna – antagonista wapnia, działa
przeciwhistaminowo, 25 mg co 8 godzin,
Nimodipina – doustnie 60 mg co 4 godziny, we
wlewie dożylnym 1 mg/godzinę przez 2 godziny,
Alprostadil – dożylnie we wlewie przez 10-14
dni,
Epoprostenol – w ciągłym wlewie dożylnym,
bardzo drogi!

Działania niepożądane:
Bóle i zawroty głowy, nudności,
bezsenność (Bencyklan),
Zaostrzenie przebiegu porfirii i
choroby Parkinsona (Cinnarizyna),

Leki stosowane w chorobach
naczyń kończyn dolnych
wyciągi roślinne z kasztanowca, związki
flawonowe z owoców cytrusowych, rutyna,
uwodornione alkaloidy sporyszu,
Zmniejszają przepuszczalność naczyń
żylnych włosowatych wskutek antagonizmy
wobec histaminy, bradykininy, 5-
hydroksytryptaminy, hialuronidazy,
Wskazania: zaburzenia krążenia żylnego
kończyn dolnych, pomocniczo w stanach
zapalnych żył, owrzodzenia podudzi, stany
pozakrzepowe, przewlekła niewydolność
krążenia żylnego, żylaki kończyn dolnych.
Leki stosowane w chorobach
naczyń kończyn dolnych
Tribenozyd
p.o. 200-400 mg co 12 godzin
Dobesylan
p.o. 0,5-1,0 mg/dobę,
i.m. oraz i.v. 250-500 mg
Diosmina 450 mg + Hesperydyna 50 mg
Trokserutyna
p.o. 300-500 mg co 8-12 godzin

Leki stosowane w żylakach
odbytu
• Wyciągi z kasztanowca, eskulozyd,
rutozyd łagodzące bóle i stan
zapalny,
• Wyciągi roślinne i sole mineralne o
działaniu przeciwzapalnym,
ściągającym, antyseptycznym w
postaci czopków: wyciąg z rumianku,
lidokainy, taniny.

Dziękujemy za uwagę!
Aneta Ciechanowska
Aleksandra Kubicka
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
Wyszukiwarka
Podobne podstrony:
leczenie niewydolnoÂci kr-¬enia, 1.Lekarski, III rok, Chirurgia, Choroby wewnętrzne
UK+üAD KR ä+¬ENIA
Wp-yw masa¬u na uk-ad kr-¬enia, Zagadnienia kliniczne, chirurgia naczyn
wyk éad 12 UK üAD KR¦ä ¬ENIA
uklad kr±zenia, Ratownictwo Medyczne, Testy różne, Fizjologia
Zaburzenia nerwicowe wyklad
Zaburzenia funkcji zwieraczy
Seminarium3 Inne zaburzenia genetyczne
Wstęp do psychopatologii zaburzenia osobowosci materiały
Zaburzenia rytmu serca
06 Psych zaburz z somatoformiczne i dysocjacyjne
zaburzenia zachowania t
Zabieg operacyjny zaburzenia homeostazy
Zaburzenia lękowe Neurobiologia lęku Terapia lęku
więcej podobnych podstron