
Choroby
przysadki
Nadczynność
i niedoczynność
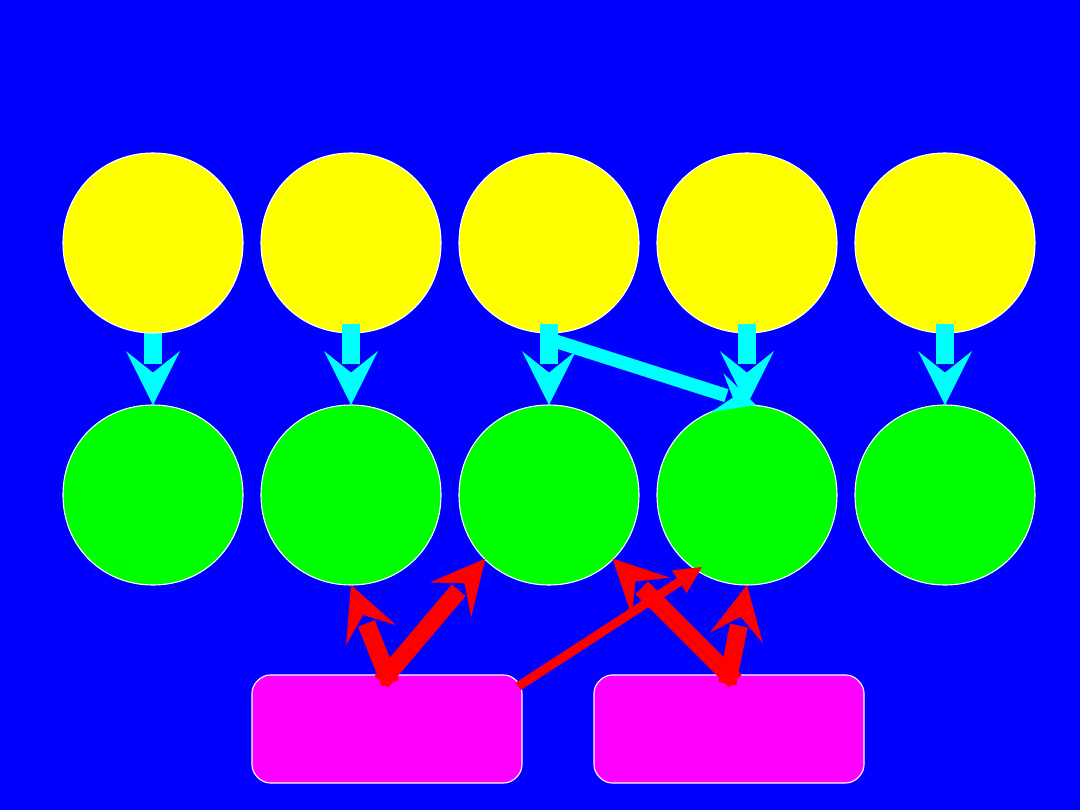
Regulacja hormonalna osi podwzgórze - przysadka
Regulacja hormonalna osi podwzgórze - przysadka
FSH
FSH
LH
LH
GH
GH
TSH
TSH
Prolaktyna
Prolaktyna
ACTH
ACTH
β-endorfina
β-endorfina
GnRH
GnRH
GHRH
GHRH
TRH
TRH
VIP
VIP
PHI-27
PHI-27
PrRP
PrRP
CRH
CRH
ADH
ADH
Somatostatyna
Somatostatyna
Dopamina
Dopamina
+
+
+
+
+
+
+
+
+
+
-
-
-
-
-
-

Nadczynność
przysadki
Przyczyny:
a) guz z komórek przysadki (gruczolak)
(makro - i mikrogruczolak)
b) rozlana hiperplazja komórek
przysadki

Guz przysadki – trzy grupy objawów
1.
Objawy związane z nadmiarem
hormonu
2.
Objawy związane z uciskiem
pozostałych części przysadki przez
rozrastający się guz
3.
Objawy związane z pozasiodłowym
rozprzestrzenianiem się guza

Objawy związane z nadmiarem
hormonu
1. Hormon wzrostu (GH) – akromegalia
2. Prolaktyna (PRL) –
hiperprolaktynemia
3. ACTH – choroba Cushinga

Objawy związane z rozrostem
wewnątrzsiodłowym
• Niedoczynność przysadki w
wydzielaniu pozostałych hormonów
– niedobór:
•Najczęściej gonadotropin (LH i FSH)
•TSH, ACTH, PRL, ADH
• Bóle głowy

Objawy związane z rozrostem
zewnątrzsiodłowym
• Objawy miejscowe:
•Ucisk/naciek na:
– skrzyżowanie i nerwy wzrokowe
– szypułę przysadki
– podwzgórze
• Objawy ogólne
• Wzrost ciśnienia śródczaszkowego (bóle
głowy u 50%, nudności, wymioty)

Diagnostyka
Diagnostyka
•
wspólna dla
wspólna dla
wszystkich
wszystkich
rodzajów guzów
rodzajów guzów
•
zależna od
zależna od
objawów
objawów
uciskowych
uciskowych
spowodowanych
spowodowanych
przez dany guz
przez dany guz
rtg czaszki
rtg czaszki
(radiologiczna
(radiologiczna
ocena siodła
ocena siodła
tureckiego)
tureckiego)
ocena pola
ocena pola
widzenia
widzenia
(również na
(również na
barwy)
barwy)
badanie
badanie
neurologiczne
neurologiczne
KT, MRI
KT, MRI

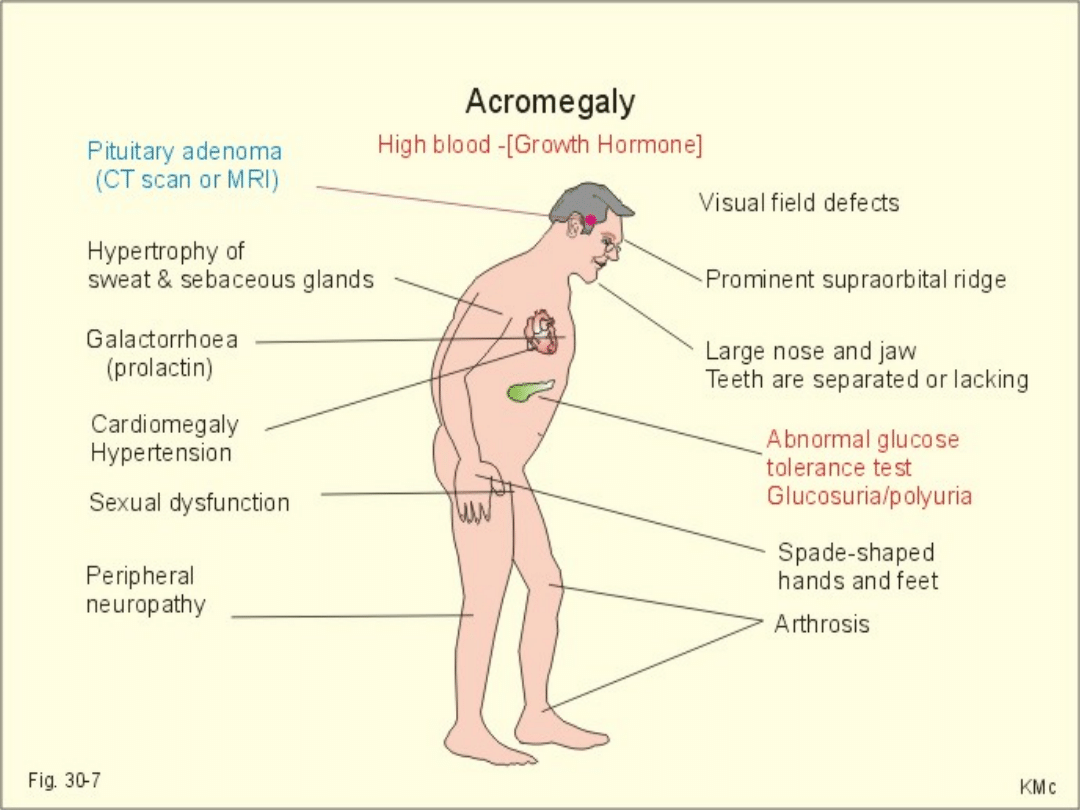
Akromegalia
OBJAWY KLINICZNE
- poty, osłabienie mięśniowe, bóle
kostno -
stawowe, bóle “korzonkowe”,
cukrzyca,
nadciśnienie tętnicze (akromegalia
aktywna),
- rozrost części miękkich i kośćca.
SYLWETKA = (“die βtrassen diagnoze”)

Badania laboratoryjne w
akromegalii
• Badania hormonalne:
• Poziom podstawowy GH, IGF-1
• Test hamowania glukozą (100 g, per os)
• Test z TRH i L-DOPA
• Badania obrazowe
• Rtg czaszki + celowane na siodło tureckie
• MRI przysadki
• Oktreoscan
• Badania dodatkowe
• Okulista – dno oczu, pole widzenia

Leczenie akromegalii
I. Operacyjne:
•przez czaszkę (transkranialnie)
•przez zatokę klinową (transfenoidalnie)
II. Radiologiczne
– naświetlanie stereotaktyczne
III. Farmakologiczne:
A.A. Syntetyczne analogi SOMATOSTATYNY (oktreotyd)
B.B. Pochodna sporyszu – BROMOKRYPTYNA
(Bromergon, Bromokorn, Parlodel, Ergolaktyna)
Przygotowanie do zabiegu operacyjnego: A
Przy niepowodzeniu operacyjnym: A, B
Leczenie akromegalii
•
W zależności od wielkości guza –
W zależności od wielkości guza –
w
w
porozumieniu z neurochirurgiem
porozumieniu z neurochirurgiem
•
W przypadku makrogruczolaka wykonanie
W przypadku makrogruczolaka wykonanie
krótkiego testu skuteczności podania
krótkiego testu skuteczności podania
analogu somatostatyny i w przypadku
analogu somatostatyny i w przypadku
prawidłowej reaktywności przygotowanie
prawidłowej reaktywności przygotowanie
do zabiegu neurochirurgicznego usunięcia
do zabiegu neurochirurgicznego usunięcia
guza.
guza.
•
Przy braku reaktywności na analog
Przy braku reaktywności na analog
somatostatyny szybkie wykonanie operacji.
somatostatyny szybkie wykonanie operacji.

ANALOGI
SOMATOSTATYNY
W LECZENIU
GRUCZOLAKÓW
PRZYSADKI

Jednym z istotnych
Jednym z istotnych
mechanizmów
mechanizmów
warunkujących
warunkujących
skuteczność leczenia
skuteczność leczenia
analogami
analogami
somatostatyny
somatostatyny
jest inicjacja procesu
jest inicjacja procesu
apoptozy
apoptozy

Efekt
antyproliferacyjny
analogów
somatostatyny
• zmniejszenie sekrecji hormonalnej
• hamujący wpływ na sekrecję
tkankowych czynników
wzrostowych
• blokowanie angiogenezy
• działanie immunomodulacyjne

Wskazania do klinicznego
zastosowania analogów
somatostatyny
Guzy przysadki zwłaszcza typu
somatotropinoma ( poli i
monohormonalne)
- przygotowanie przedoperacyjne
- leczenie przewlekłe
- leczenie w przypadkach niecałkowitego
usunięcia masy guza
- leczenie w przypadkach wznowy
procesu
rozrostowego

Analogi somatostatyny
stosowane klinicznie
• Krótkodziałający - Oktreotyd
(Sandostatin - Novartis)
• Długodziałający - Lanreotyd
(Somatuline - IPSEN BIOTECH)
• Długodziałający - Oktreotyd LAR
• Długodziałający - Lanreotyd-
Autogel

HIPERPROLAKTYNEMIA
Fizjologia
Wydzielanie PRL zależy od:
• stanu emocjonalnego
• pory dnia (rytm dobowy)
• przyjmowanych posiłków
• wysiłku fizycznego

HIPERPROLAKTYNEMIA
Patologia:
Uszkodzenie podwzgórza lub szypuły przysadki
Guzy przysadki (prolaktynoma)
Nadwrażliwość podwzgórza i przysadki na
bodźce (hiperprolaktynemia czynnościowa)
Niewyrównana niedoczynność tarczycy
lub
nadnerczy
Upośledzony metabolizm (marskość wątroby,
niewydolność nerek)

HIPERPROLAKTYNEMIA
POLEKOWA
LEKI
Trójpierścieniowe leki antydepresyjne
(imipramina, amitryptlina, pramolan)
Anksjolityki (meprobamat)
Leki przeciwwymiotne (metoclopramid,
torecan)
Leki hipotensyjne (metyldopa, rezerpina,
werapamil)
Leki przeciwhistaminowe (cymetydyna)
Estrogeny (leki antykoncepcyjne, HTZ)
Leki przeciwbólowe (opiaty)
NEUROLEPTYKI

Objawy prolaktynoma
• zaburzenia miesiączkowania – 100%
85% – wtórny brak miesiączki
12% – pierwotny brak miesiączki
3% – oligomenorrhoea (początek
choroby)
• mlekotok – 89%
u 10% ujawnienie prolaktynoma po porodzie
Kobiety
Mężczyźni
• 68% początkowo leczeni okulistycznie, choć
większość miała obniżone libido i potencję
86% – impotencja
81% – zaburzenia pola widzenia
45% – bóle głowy
Konsekwencje
hiperprolaktynemii
Hiperlipidemia
MIAŻDŻYCA
brak hamowania osteoklastów
resorpcja
• u młodych – upośledzenie szczytowej
masy kostnej
• długo – ubytek masy kostnej
OSTEOPOROZA
E
2
/ Ż P
MASTOPATIA
MLEKOTOK
DYSMENORRHOEA/
IMPOTENCJA
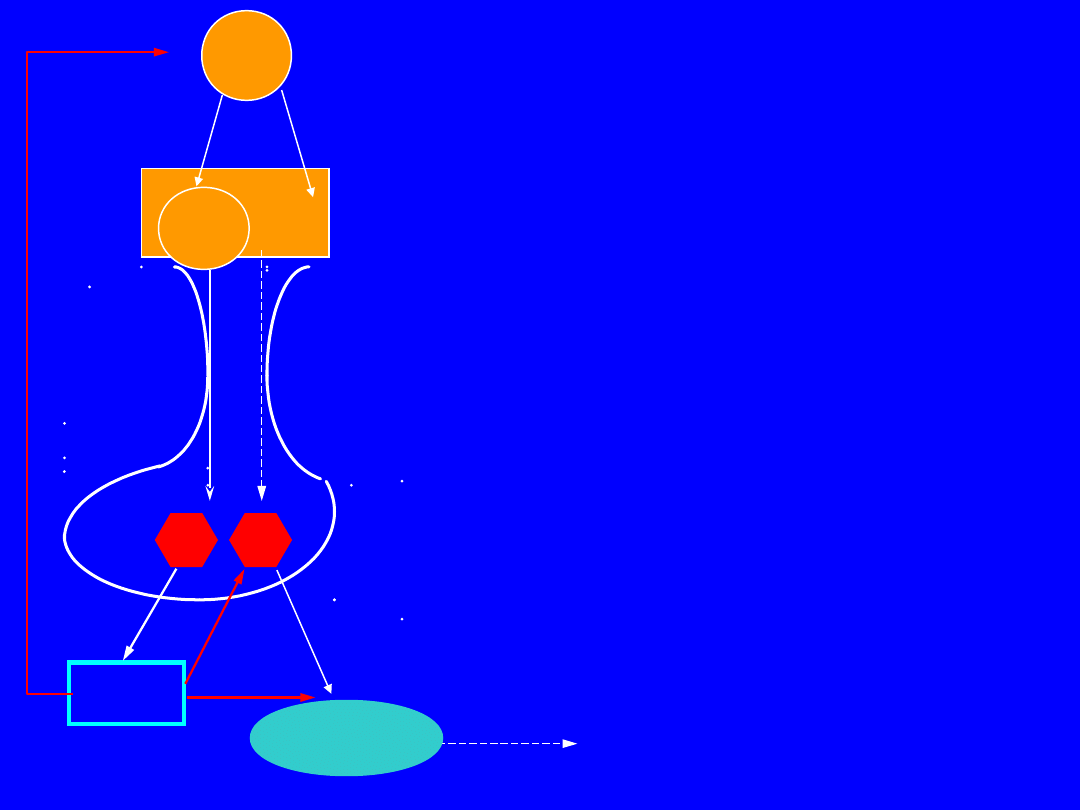
1. Aktywacja podwzgórzowego
układu opioidowego (
LH-
RH)
2.
wrażliwości receptorów
dla LH-RH na gonadotropach
3.
wrażliwości receptorów
dla LH i FSH w gonadach
Mechanizm hipogonadyzmu w
Mechanizm hipogonadyzmu w
PRL
PRL
DA
(-)
PRL
LH-RH
LH-RH
(+)
OPI
(-)
LH/FSH
PRL
PRL
E
2
T
Hipogonadyz
Hipogonadyz
m
m
Gn
(-)
GONADY
GONADY
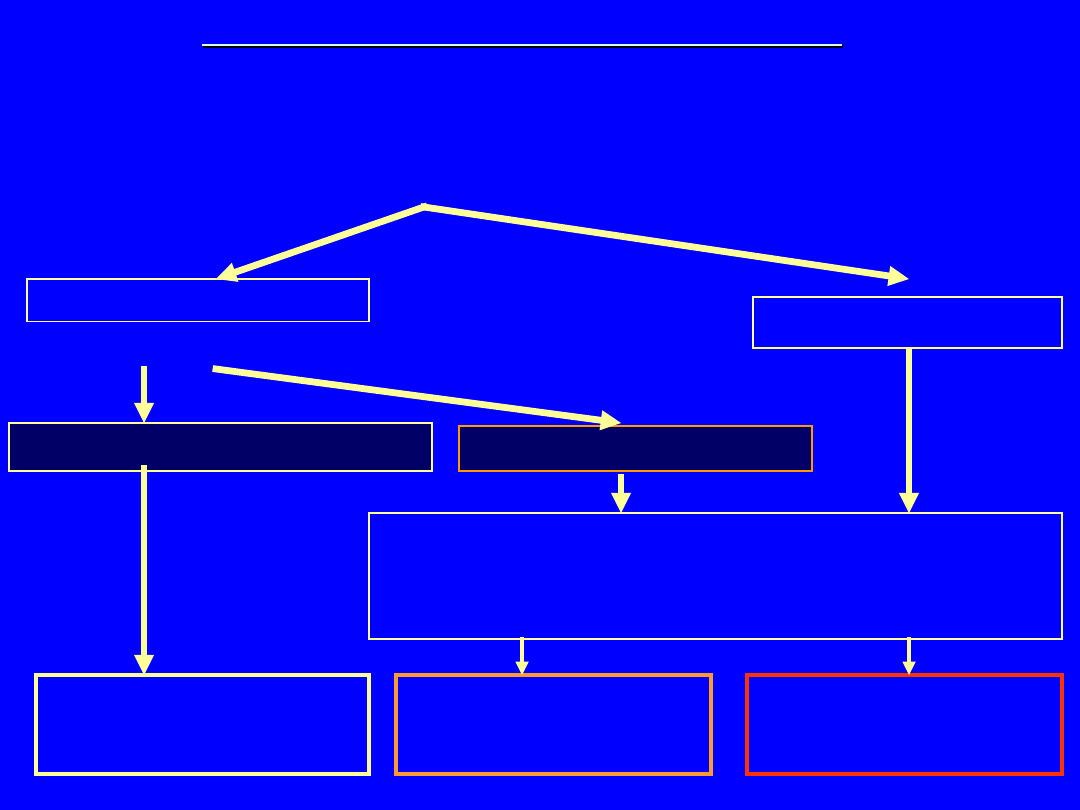
Podejrzenie
Podejrzenie
hi
hi
perprolaktynemii
perprolaktynemii
Badanie kliniczne:
zaburzenia miesiączkowania /
potencji;
mlekotok; mastopatia
PRL 25 – 150
ng/ml
Przyrost po MCP
PRL > 150
ng/ml
Hiperprolaktyn
emia
czynnościowa
Ocena czynności przysadki
Ocena pola widzenia
Ocena okolicy okołosiodłowej w MR
„pseudo”*
prolaktynoma
prolaktynoma
nadmierny
(ponad
sześciokrotny)
brak /
umiarkowany
Badania hormonalne:
PRL > 25 ng/ml
wykluczenie:
ciąży; wpływu leków;
niedoczynności tarczycy
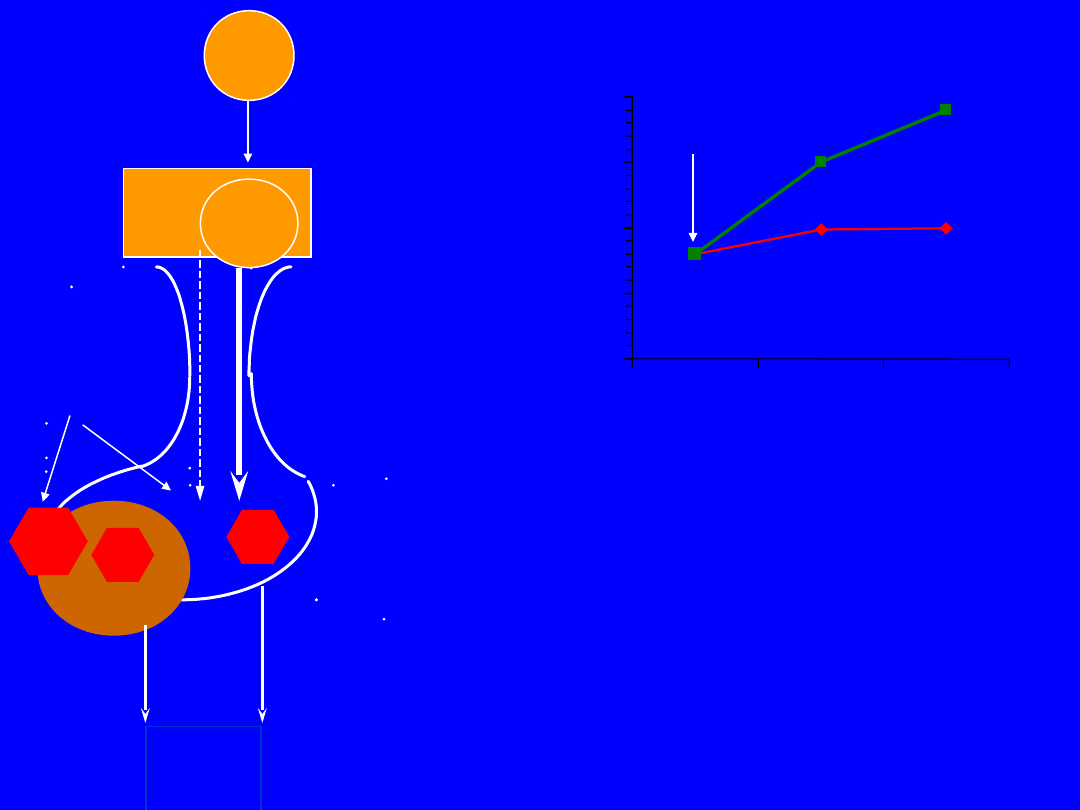
DA
(-)
D
2
PR
L
D
2
TRH
(+)
MC
P
OPI
(-)
(-)
TRH
(+)
TRH
100
150
200
250
300
0'
60'
120'
PRL
[ng/ml]
MC
P
TRH
Wydzielanie PRL w
prolaktynoma:
• znacznie podwyższone
• autonomiczne
• bez istotnego przyrostu po MCP
• możliwy przyrost po TRH
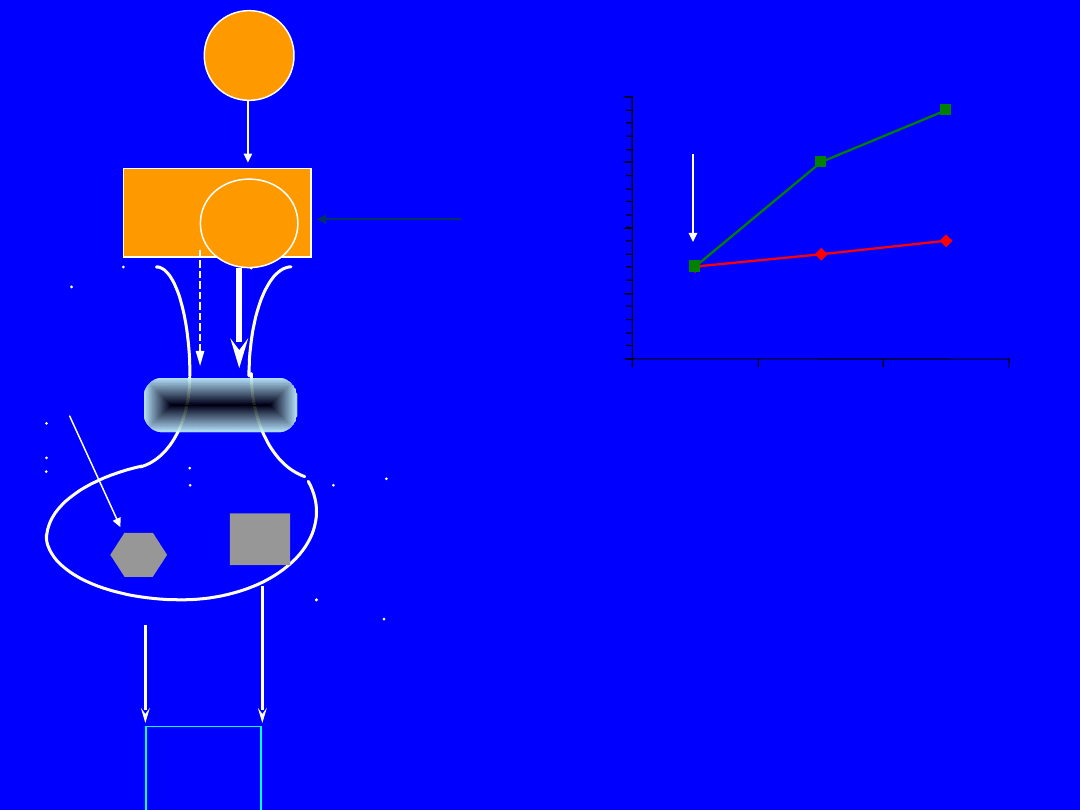
DA
(-)
D
2
PR
L
TRH
(+)
MCP
OPI
(-)
(-)
TRH
(+)
0
50
100
150
200
0'
60'
120'
PRL
[ng/ml]
MC
P
TRH
Wydzielanie PRL
w
„
pseudo
prolaktynoma
”:
• umiarkowanie podwyższone
• bez istotnego przyrostu po
MCP
• możliwy przyrost po TRH
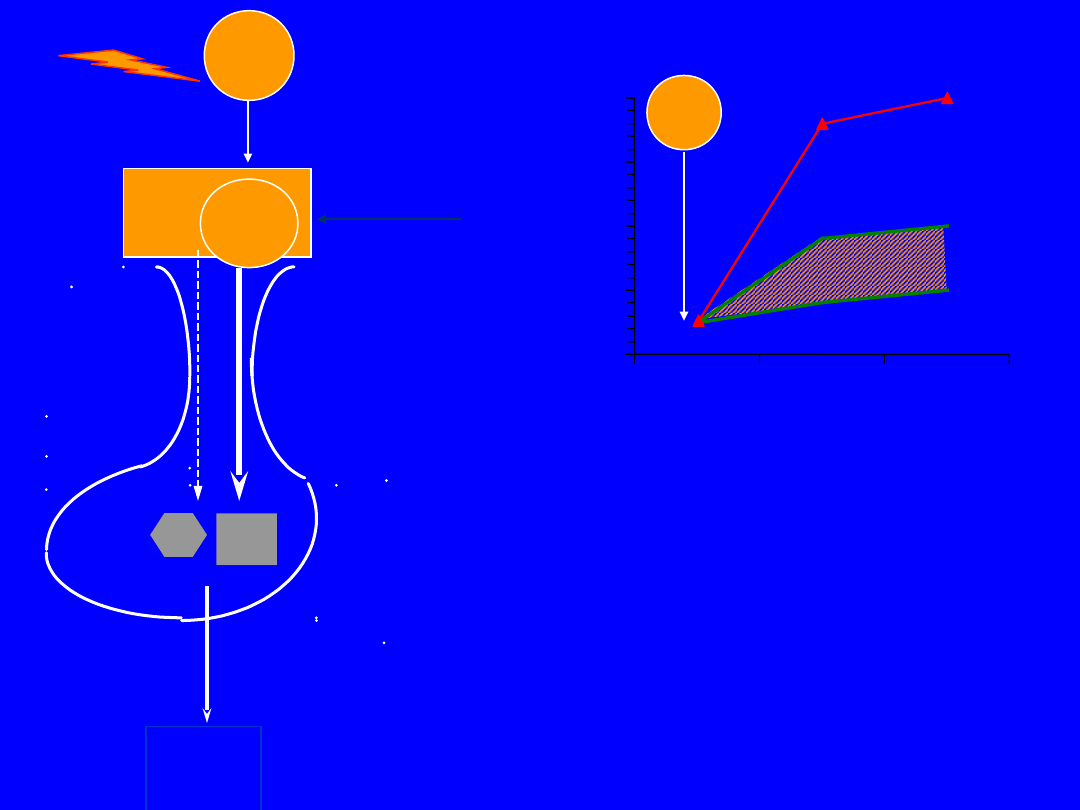
DA
(-)
D
2
PR
L
TRH
(+)
MCP
OPI
(-)
Stres
(-)
0
50
100
150
200
0'
60'
120'
PRL
[ng/ml]
MCP
> 600%
Hiperprolaktynemia
czynnościowa:
okresowe, nadmierne
wydzielanie PRL w odpowiedzi na bodźce
farmakologiczne i fizjologiczne (sen, stres,
wysiłek fizyczny, seks, ssanie, hipoglikemia)
może prowadzić do zaburzeń miesiączkowania,
niepłodności, mlekotoku, mastalgii, mastopatii.
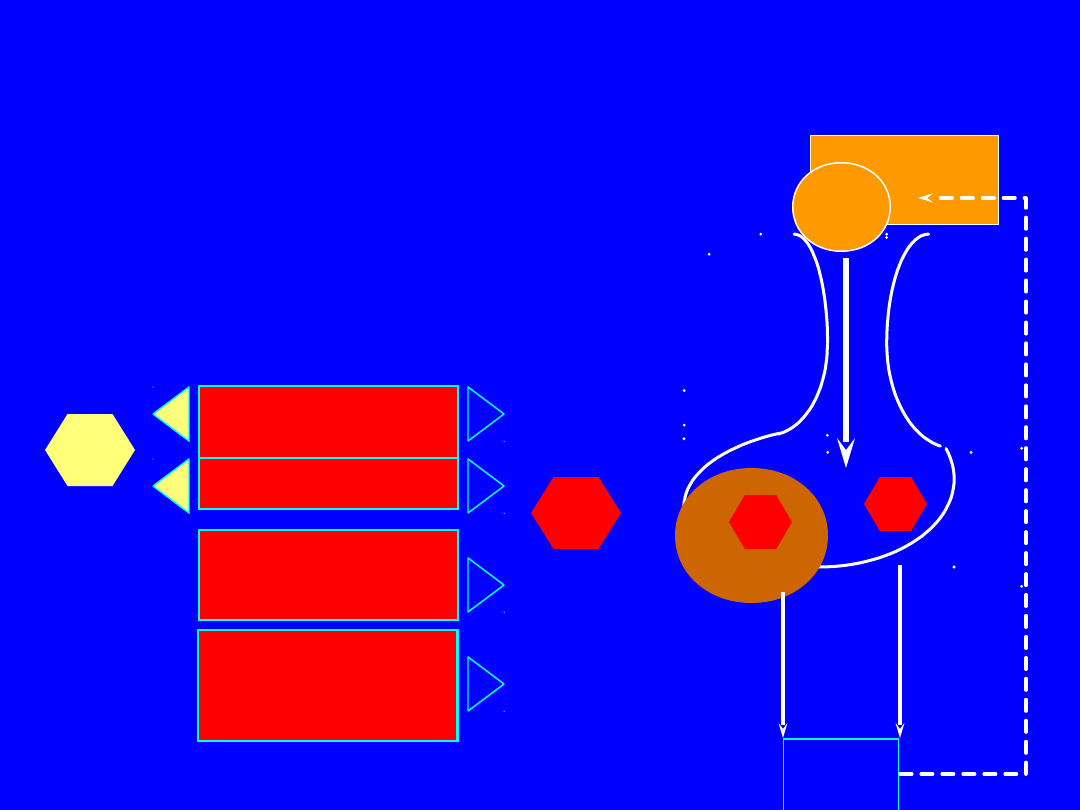
Bromokryptyn
a
Pergolid
Quinagolid
(Norprolac)
Cabergolina
(Dostinex)
D
2
Agoniści DA
DA
(-)
D
2
PR
L
(+)
D
2
D
1
Leczenie hiperprolaktynemii
Leczenie hiperprolaktynemii
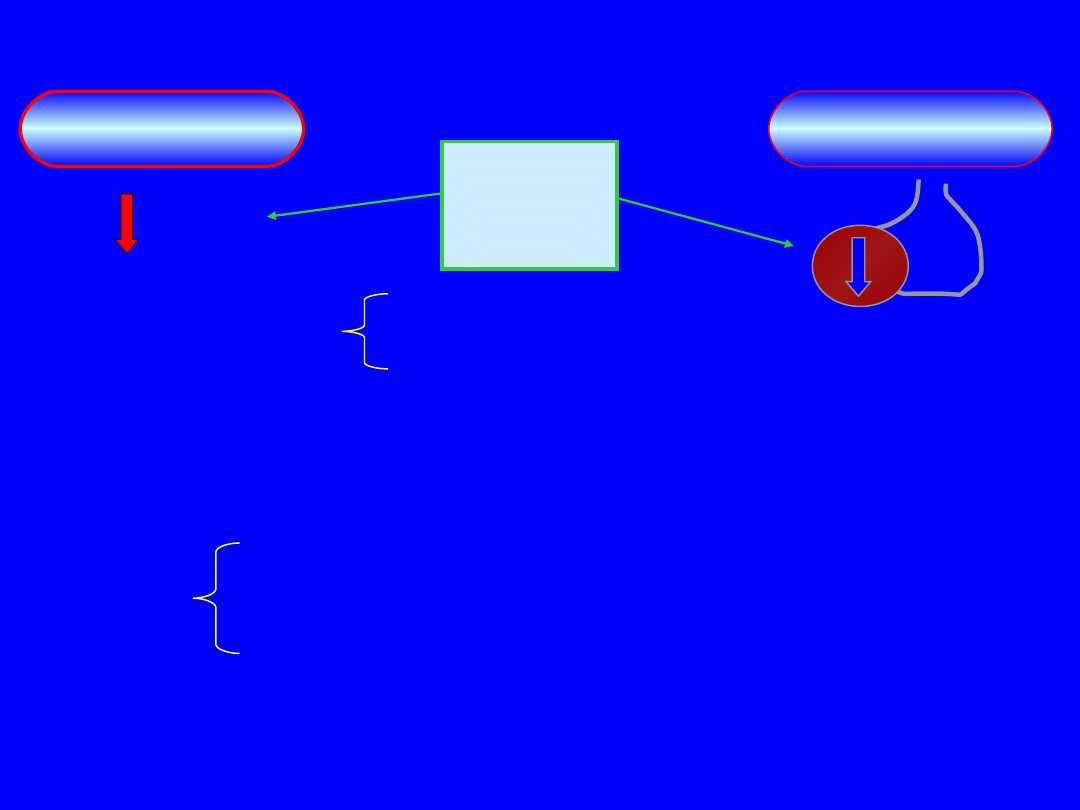
Cel leczenia PRL
• zaburzenia sex.
• zaburzenia
miesiączkowania
• płodność
• skutki
•
OSTEOPOROZA
•
MIAŻDŻYCA
• pole widzenia
• Ż bóle głowy/zab.
neurologiczne
• czynności
przysadki
Ż wielkości guza
Hipogonadyzm
Agoniści
DA
PRL
libido
potencj
a
ginekomasti
a
mlekotok
mastopatia

Agoniści dopaminy
• BROMOKRYPTYNA
– Bromergon à 2,5 mg (dawka 2,5 – 15 mg/dobę)
• PERGOLID
– Permax à 0,05 mg
(dawka 0,05 – 0,25 mg/dobę)
• QUINAGOLID
– Norprolac à 0,075 i 0,150 mg (0,075 - 0,600
mg/dobę)
• KABERGOLINA
– Dostinex à 0,5 mg
(0,25 – 2,0 mg – 2 x/tydzień)
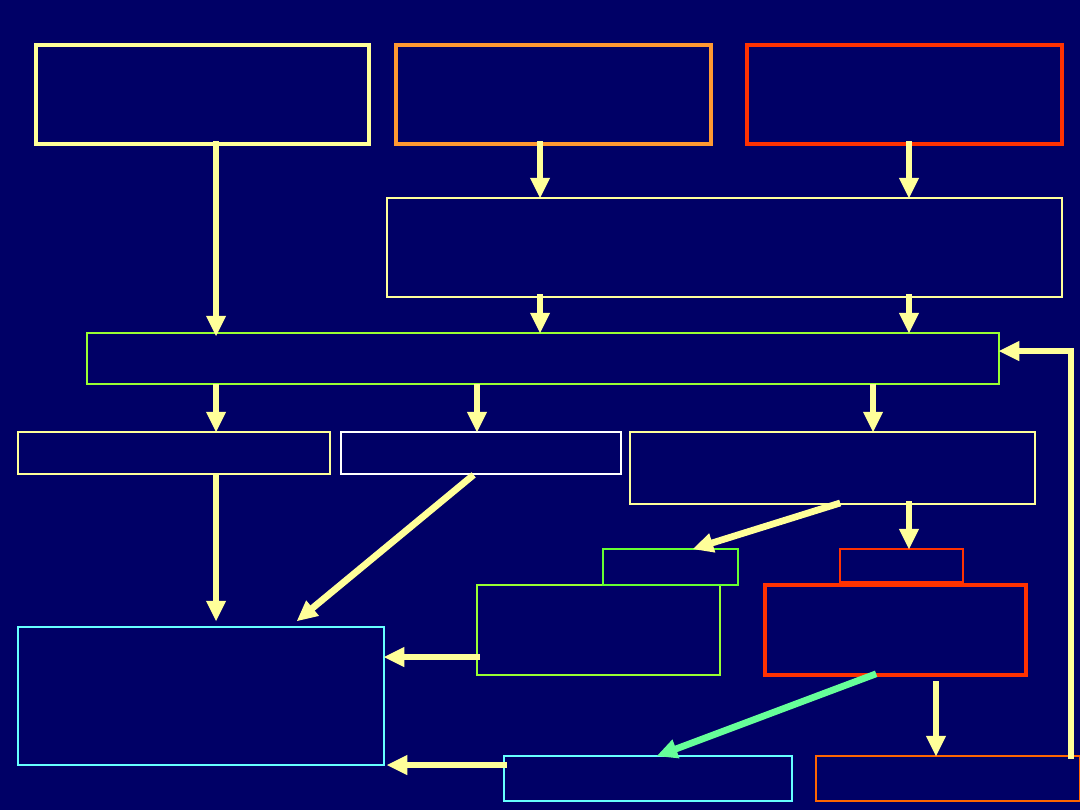
Agoniści dopaminy
Ocena przebiegu
:
Hiperprolaktyne
mii
Hipogonadyzmu
po wyrównaniu ew. niedoczynności
nadnerczy i tarczycy
Przezklinow
a operacja
guza
Kontynuacj
a leczenia
Wobec braku
powrotu czynności
gonad HTZ
zła
dobra
PRL > 25
ng/ml
WYLECZENIE
Po 3 – 6 mies.
odstawienie
Ocena tolerancji i
skuteczności
(normalizacja PRL, guz, pole
widzenia)
Leczenie
przyczynowe
Hiperprolaktyn
emia
czynnościowa
„pseudo”*
prolaktynoma
prolaktynoma

10% - zła tolerancja leku
10% - oporność na leczenie
Oporność prolactinoma na leczenie farmakologiczne
Oporność prolactinoma na leczenie farmakologiczne
Brak normalizacji stężenia PRL i / lub
zmniejszenie guza przysadki po 3 miesiącach
leczenia standardową dawką bromokryptyny (do
15 mg / d.)
Problemy w zachowawczym leczeniu hiperprolaktynemii
Problemy w zachowawczym leczeniu hiperprolaktynemii

Efekty leczenia operacyjnego PRL–oma
wg F.S.Greenspana
Guz
Skuteczność
Nawrót
mikro (µ)
~ 75%
~ 25%
makro (M)
25-50%
~ 50%
POWIKŁANIA operacji
• niepłodność
• niedoczynność
przysadki
• moczówka prosta
• uszkodzenie nerwów
– wzrocznych
– okoruchowych
– węchowych
• inne: płynotok, zap.
opon,
ZGON !
?
WYLECZENI
WYLECZENI
E
E
Gn
ACTH
TSH
GH
{

Niedoczynność przysadki
Przyczyny:
1.Izolowane niedobory hormonów.
2. Guzy.
3. Choroby zapalne (sarkoidoza, gruźlica, kiła,
ziarniniakowe zapalenie p, limfocytowe z.p.-
autoimmunologiczne)
4. Choroby naczyń (Zespół Sheehana, tętniak
t.szyjnej).
5. Zniszczenie i urazy (zabieg chir., napromie-
nianie).
6. Zab.rozwoju (aplazja, przep.podst.mózgu).
7. Spichrzanie(hemochromatoza, skrobiawica).
Zespół Glińskiego-Simmondsa.

Niedoczynność - przedniego płata
przysadki
Objawy kliniczne wynikają z niedoboru hormonów
tropowych:
• niedoczynność tarczycy
• niedoczynność kory nadnerczy
• niedoczynność gonad (hipogonadyzm)
• niedobór PRL (zanik laktacji)
Leczenie - substytucja:
• h.tarczycy - L-tyroksyna
• kory nadnerczy - Hydrocorrtison,Cortinef
• H.Płciowe - estrogeny, progesteron,testosteron
(Undestor, Omnadren)

Niedoczynność - tylnego płata
przysadki
Moczówka prosta „diabetes insipidus”
• Niedobór wazopresyny.
• Wydalanie b.dużych ilości
hypotonicznego moczu (do 15-20l/dobę),
o niskim c.wł. / niskiej osmolalności.
Badania diagnostyczne:
- b.moczu,
- stężenie Na w surowicy,
- test odwodnieniowo - wazopresynowy
- test wodno-solny.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
Wyszukiwarka
Podobne podstrony:
Nadczynność przysadki mózgowej
Nadczynnosc przysadki
Nadczynność przysadki mózgowej
Nadczynnosc przysadki mozgowej
Nadczynnosc przysadki mozgowej
15 przysadkaid 16049 ppt
03 Sejsmika04 plytkieid 4624 ppt
Choroby układu nerwowego ppt
10 Metody otrzymywania zwierzat transgenicznychid 10950 ppt
10 dźwigniaid 10541 ppt
03 Odświeżanie pamięci DRAMid 4244 ppt
więcej podobnych podstron