
TERMINOLOGIA, ETIOLOGIA,
TERMINOLOGIA, ETIOLOGIA,
EPIDEMIOLOGIA I
EPIDEMIOLOGIA I
ROZPOZNANIE
ROZPOZNANIE
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA
Uniwersytet im. Mikołaja Kopernika w Toruniu
Uniwersytet im. Mikołaja Kopernika w Toruniu
Collegium Medicum im. Ludwika Rydygiera w
Collegium Medicum im. Ludwika Rydygiera w
Bydgoszczy
Bydgoszczy
Zakład Klinicznych Podstaw Fizjoterapii
Zakład Klinicznych Podstaw Fizjoterapii
(Seminarium Fizjoterapia)
(Seminarium Fizjoterapia)

TERMINOLOGIA
TERMINOLOGIA
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA

DEFINICJE NIEWYDOLNOŚCI SERCA
DEFINICJE NIEWYDOLNOŚCI SERCA
„
„
Jest to stan, w którym serce traci swoje siły, a tym
Jest to stan, w którym serce traci swoje siły, a tym
samym zdolność utrzymania prawidłowego krążenia krwi
samym zdolność utrzymania prawidłowego krążenia krwi
podczas dużego wysiłku”
podczas dużego wysiłku”
(wg Oslera, 1892)
(wg Oslera, 1892)
„
„
Stan, w którym serce nie może wyrzucić na obwód
Stan, w którym serce nie może wyrzucić na obwód
zawartej w nim krwi”
zawartej w nim krwi”
(wg Lewesa, 1933)
(wg Lewesa, 1933)
„
„
Stan, w którym serce nie może utrzymać krążenia krwi
Stan, w którym serce nie może utrzymać krążenia krwi
wystarczającego do zaspokojenia potrzeb organizmu,
wystarczającego do zaspokojenia potrzeb organizmu,
pomimo dostatecznego ciśnienia napełniania komory”
pomimo dostatecznego ciśnienia napełniania komory”
(wg Wooda, 1950)
(wg Wooda, 1950)

NAJCZĘSTSZA DEFINICJA
NAJCZĘSTSZA DEFINICJA
Niewydolność
serca
jest
stanem
Niewydolność
serca
jest
stanem
patofizjologicznym, w którym nieprawidłowa
patofizjologicznym, w którym nieprawidłowa
funkcja serca jest odpowiedzialna za przepływ
funkcja serca jest odpowiedzialna za przepływ
tkankowy,
nieadekwatny
w
stosunku
do
tkankowy,
nieadekwatny
w
stosunku
do
zapotrzebowania metabolicznego.
zapotrzebowania metabolicznego.
(Braunwald,
“Heart
Disease”,
(Braunwald,
“Heart
Disease”,
1986)
1986)

Na pojęcie niewydolności składają się
Na pojęcie niewydolności składają się
stanowiące zespół elementy
stanowiące zespół elementy
1.
1.
objawy niewydolności serca (w spoczynku i podczas
objawy niewydolności serca (w spoczynku i podczas
wysiłku)
wysiłku)
2.
2.
obiektywne cechy niewydolności serca (w spoczynku)
obiektywne cechy niewydolności serca (w spoczynku)
i w przypadkach, kiedy rozpoznanie serca jest
i w przypadkach, kiedy rozpoznanie serca jest
wątpliwe:
wątpliwe:
3.
3.
poprawa stanu ogólnego w odpowiedzi na typowe
poprawa stanu ogólnego w odpowiedzi na typowe
leczenie
leczenie
We wszystkich przypadkach konieczne jest
We wszystkich przypadkach konieczne jest
spełnienie kryterium 1 i 2
spełnienie kryterium 1 i 2
(Task Force for the Diagnosis and Treatment of Chronic Heart
(Task Force for the Diagnosis and Treatment of Chronic Heart
Failure,
Failure,
European Society of Cardiology.
European Society of Cardiology.
ESC guidelness for the
ESC guidelness for the
diagnosis and
diagnosis and
treatment of chronic heart failure. Eur. Hart J.
treatment of chronic heart failure. Eur. Hart J.
2001; 22: 1527-1560.)
2001; 22: 1527-1560.)

NIEWYDOLNOŚĆ SKURCZOWA SERCA
NIEWYDOLNOŚĆ SKURCZOWA SERCA
Najczęściej rozpoznawana, wynika ze
Najczęściej rozpoznawana, wynika ze
spadku kurczliwości mięśnia sercowego na
spadku kurczliwości mięśnia sercowego na
skutek uszkodzenia kardiomyocytów.
skutek uszkodzenia kardiomyocytów.
Upośledzenie kurczliwości stanowi główny
Upośledzenie kurczliwości stanowi główny
mechanizm niewydolności serca w chorobie
mechanizm niewydolności serca w chorobie
wieńcowej i kardiomyopatii rozstrzeniowej.
wieńcowej i kardiomyopatii rozstrzeniowej.

NIEWYDOLNOŚĆ SKURCZOWA
NIEWYDOLNOŚĆ SKURCZOWA
Niewydolność skurczowa dominuje na ogół u chorych:
Niewydolność skurczowa dominuje na ogół u chorych:
•
po zawale mięśnia sercowego
po zawale mięśnia sercowego
•
z idiopatyczną kardiomyopatią rozstrzeniową
z idiopatyczną kardiomyopatią rozstrzeniową
W badaniu przedmiotowym zwykle
W badaniu przedmiotowym zwykle
•
poszerzenie lewej komory
poszerzenie lewej komory
•
obecność
obecność
III
III
komory
komory
•
możliwość szmeru niedomykalności mitralnej
możliwość szmeru niedomykalności mitralnej
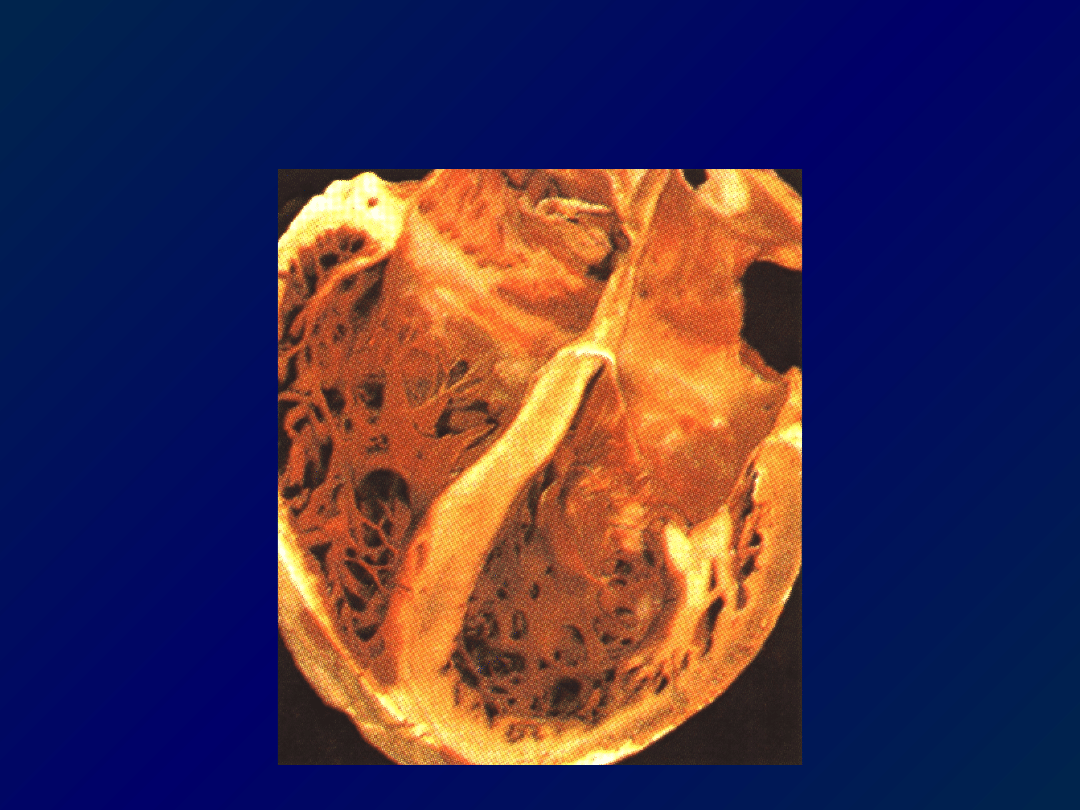
Skurczowa niewydolność serca:
Skurczowa niewydolność serca:
kardiomiopatia rozstrzeniowa
kardiomiopatia rozstrzeniowa

NIEWYDOLNOŚĆ ROZKURCZOWA
NIEWYDOLNOŚĆ ROZKURCZOWA
Niewydolność rozkurczowa dominuje u
Niewydolność rozkurczowa dominuje u
chorych z:
chorych z:
•
nadciśnieniem tętniczym
nadciśnieniem tętniczym
•
przerostem mięśnia sercowego
przerostem mięśnia sercowego
•
zaawansowaną chorobą wieńcową
zaawansowaną chorobą wieńcową
•
kardiomyopatią przerostową
kardiomyopatią przerostową
•
procesami naciekowymi i restrykcyjnymi
procesami naciekowymi i restrykcyjnymi
W badaniu przedmiotowym zwykle
W badaniu przedmiotowym zwykle
•
objawy zastoju krwi w krążeniu płucnym lub
objawy zastoju krwi w krążeniu płucnym lub
systemowym przy niepowiększonej sylwetce serca
systemowym przy niepowiększonej sylwetce serca
•
obecność
obecność
IV
IV
tonu serca
tonu serca
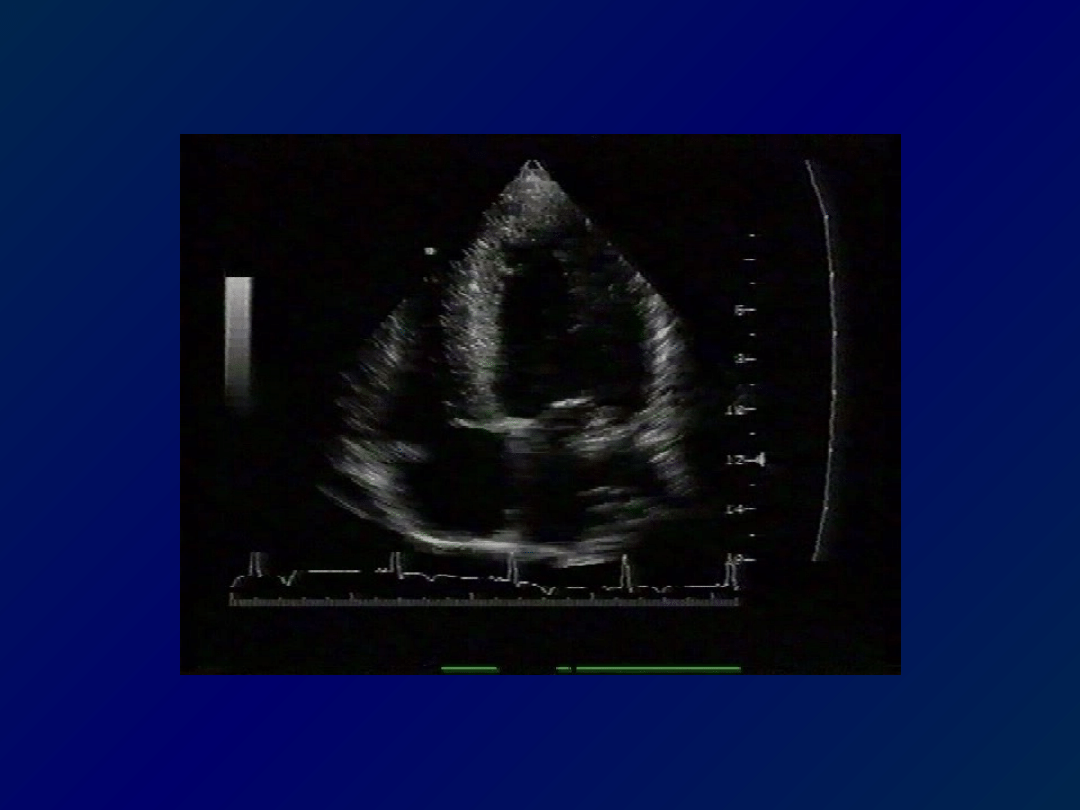
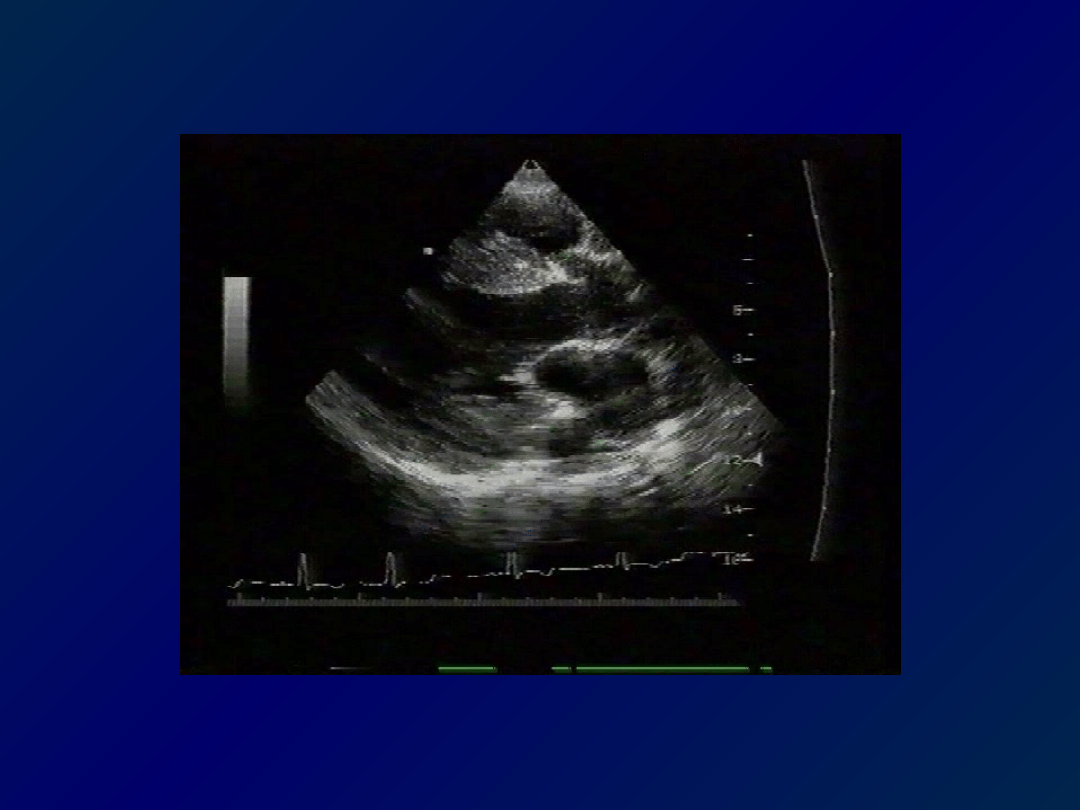

INNA PRZYJĘTA
INNA PRZYJĘTA
TERMINOLOGIA
TERMINOLOGIA
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA

Przewlekła niewydolność serca
Przewlekła niewydolność serca
–
–
najczęstsza
najczęstsza
forma niewydolności serca, często przebiegająca
forma niewydolności serca, często przebiegająca
nagłymi zaostrzeniami.
nagłymi zaostrzeniami.
Zamiast określenia
Zamiast określenia
Ostra niewydolność serca
Ostra niewydolność serca
powinno się używać bardziej precyzyjnych
powinno się używać bardziej precyzyjnych
określeń:
określeń:
Ostry obrzęk płuc
Ostry obrzęk płuc
lub
lub
Wstrząs kardiogenny
Wstrząs kardiogenny

Łagodna niewydolność serca
Łagodna niewydolność serca
– pacjenci
– pacjenci
mogą wykonywać codzienne wysiłki fizyczne
mogą wykonywać codzienne wysiłki fizyczne
Ciężka niewydolność serca
Ciężka niewydolność serca
– dotyczy
– dotyczy
pacjentów
z
nasilonymi
objawami
pacjentów
z
nasilonymi
objawami
wymagającymi częstej pomocy medycznej
wymagającymi częstej pomocy medycznej
Umiarkowana niewydolność serca
Umiarkowana niewydolność serca
-
-
forma
forma
pośrednia
pośrednia

ETIOLOGIA
ETIOLOGIA
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA
W EUROPIE
W EUROPIE

Pojęcie
Pojęcie
niewydolność serca
niewydolność serca
nigdy nie powinna być rozpoznaniem
nigdy nie powinna być rozpoznaniem
ostatecznym
ostatecznym
W każdym przypadku należy dążyć do
W każdym przypadku należy dążyć do
ustalenia etiologii niewydolności serca i obecności
ustalenia etiologii niewydolności serca i obecności
czynników
nasilających
objaw,
czy
też
czynników
nasilających
objaw,
czy
też
współistnienia innych chorób, gdyż wpływają one na
współistnienia innych chorób, gdyż wpływają one na
postępowanie lecznicze.
postępowanie lecznicze.

Najczęstszą przyczyną niewydolności serca
Najczęstszą przyczyną niewydolności serca
u pacjentów poniżej 75 roku życia jest dysfunkcja
u pacjentów poniżej 75 roku życia jest dysfunkcja
mięśnia sercowego w następstwie zawału serca.
mięśnia sercowego w następstwie zawału serca.
Zwykle
towarzyszy
jej
jednoznaczne
Zwykle
towarzyszy
jej
jednoznaczne
upośledzenia funkcji skurczowej.
upośledzenia funkcji skurczowej.
(Sutton GC. Am. Hart J. 1990)
(Sutton GC. Am. Hart J. 1990)
W EUROPIE
W EUROPIE
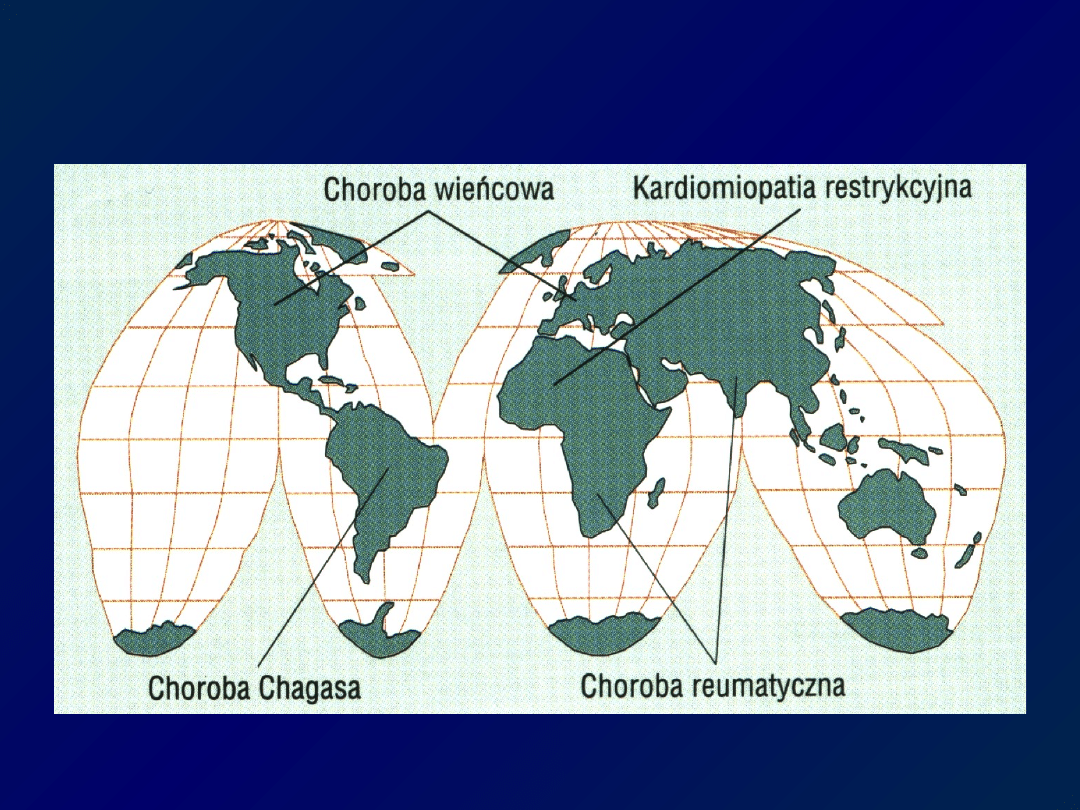
Zróżnicowanie geograficzne przyczyn
Zróżnicowanie geograficzne przyczyn
niewydolności serca
niewydolności serca

EPIDEMIOLOGIA
EPIDEMIOLOGIA
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA

Obecnie
dysponujemy
wieloma
Obecnie
dysponujemy
wieloma
danymi
dotyczącymi
epidemiologii
danymi
dotyczącymi
epidemiologii
niewydolności serca w Europie, ale
niewydolności serca w Europie, ale
objawy i etiologia choroby są różnorodne
objawy i etiologia choroby są różnorodne
i bardzo mało wiadomo o odmie-
i bardzo mało wiadomo o odmie-
nnościach
między
poszczególnymi
nnościach
między
poszczególnymi
krajami.
krajami.

GRUPY PODWYŻSZONEGO RYZYKA
GRUPY PODWYŻSZONEGO RYZYKA
WYSTĄPIENIA NIEWYDOLNOŚCI SERCA
WYSTĄPIENIA NIEWYDOLNOŚCI SERCA
•
Chorzy w podeszłym wieku
Chorzy w podeszłym wieku
•
Chorzy na nadciśnienie
Chorzy na nadciśnienie
tętnicze
tętnicze
•
Chorzy na cukrzycę
Chorzy na cukrzycę
•
Osoby otyłe
Osoby otyłe
•
Alkoholicy
Alkoholicy
•
Palacze tytoniu
Palacze tytoniu

-
-
częstość objawowej niewydolności serca w Europie waha się
częstość objawowej niewydolności serca w Europie waha się
w granicach od 0,4–2% , czyli 10 mln osób
w granicach od 0,4–2% , czyli 10 mln osób
(Cowie MR. i wsp. Lancet. 1997.)
(Cowie MR. i wsp. Lancet. 1997.)
-
-
zachorowalność na niewydolność serca wzrasta gwałtownie z
zachorowalność na niewydolność serca wzrasta gwałtownie z
wiekiem
wiekiem
(Mc Kee PA. i wsp. N. Engl. J. Med.
(Mc Kee PA. i wsp. N. Engl. J. Med.
1971.)
1971.)
-
-
średni wiek populacji wynosi około 74 lata
średni wiek populacji wynosi około 74 lata
-
-
około 50% przypadków niewydolności serca to pacjenci z
około 50% przypadków niewydolności serca to pacjenci z
chorobą niedokrwienną serca, współistniejącą często z
chorobą niedokrwienną serca, współistniejącą często z
nadciśnieniem, 4-40% to pacjenci z izolowanym
nadciśnieniem, 4-40% to pacjenci z izolowanym
nadciśnieniem tętniczym. Pozostałe 20-30% stanowią chorzy
nadciśnieniem tętniczym. Pozostałe 20-30% stanowią chorzy
z kardiomyopatią rozstrzeniową
z kardiomyopatią rozstrzeniową
(Cowie MR. i wsp. Eur. Hart J. 1997.)
(Cowie MR. i wsp. Eur. Hart J. 1997.)
-
-
trafność rozpoznania na podstawie samej oceny klinicznej
trafność rozpoznania na podstawie samej oceny klinicznej
jest często niedostateczna, zwłaszcza u kobiet, osób w
jest często niedostateczna, zwłaszcza u kobiet, osób w
starszym wieku i otyłych
starszym wieku i otyłych
(Remes W. i wsp. Cardiology. 1991.)
(Remes W. i wsp. Cardiology. 1991.)
EUROPA
EUROPA

-
-
połowa osób umiera w okresie 4 lat
połowa osób umiera w okresie 4 lat
-
-
z ciężką niewydolnością serca więcej niż 50%
z ciężką niewydolnością serca więcej niż 50%
chorych umiera w okresie 1 roku
chorych umiera w okresie 1 roku
(Cleland JG. Eur. J. Hart Fail. 1999)
(Cleland JG. Eur. J. Hart Fail. 1999)
-
-
również złe rokowanie odległe u osób z bezobjawową
również złe rokowanie odległe u osób z bezobjawową
dysfunkcją mięśnia sercowego
dysfunkcją mięśnia sercowego
(The SOLVD investigators. N. Engl. J. Med.
(The SOLVD investigators. N. Engl. J. Med.
1992)
1992)
-
-
uwzględniając zwiększanie odsetka chorych po 60
uwzględniając zwiększanie odsetka chorych po 60
roku życia w krajach Europy przewiduje się wzrost
roku życia w krajach Europy przewiduje się wzrost
liczby chorych z niewydolnością serca w najbliższych
liczby chorych z niewydolnością serca w najbliższych
latach
latach
Rokowanie
Rokowanie
jest złe, jeżeli niemożliwe jest
jest złe, jeżeli niemożliwe jest
leczenie przyczynowe i podobne jak w
leczenie przyczynowe i podobne jak w
chorobie nowotworowej
chorobie nowotworowej
(Cowie MR. Heart. 2000)
(Cowie MR. Heart. 2000)
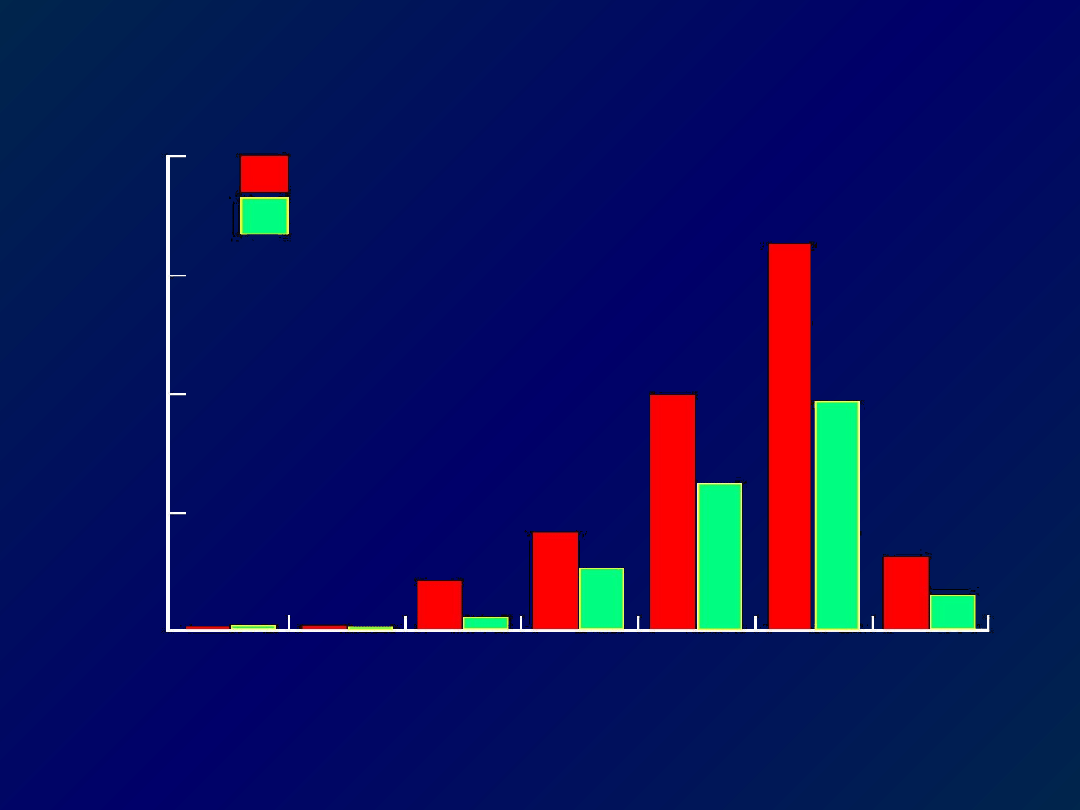
Zapadalność na niewydolność serca
Zapadalność na niewydolność serca
w zależności od wieku i płci
w zależności od wieku i płci
(UK Hillingdon Heart Failure Study, 1997, n=151000)
(UK Hillingdon Heart Failure Study, 1997, n=151000)
Mężczyźni
Mężczyźni
Kobiety
Kobiety
20
20
15
15
10
10
5
5
0
0
35-44 45-54 55-64 65-74 75-84
35-44 45-54 55-64 65-74 75-84
85
85
35
35
P
rz
y
p
a
d
k
i
n
a
1
0
0
0
o
s
ó
b
P
rz
y
p
a
d
k
i
n
a
1
0
0
0
o
s
ó
b
p
o
p
u
la
c
ji
o
g
ó
ln
e
j
ro
c
zn
ie
p
o
p
u
la
c
ji
o
g
ó
ln
e
j
ro
c
zn
ie
Grupa wiekowa (lata)
Grupa wiekowa (lata)
(po uwzględnieniu
(po uwzględnieniu
wpływu wieku)
wpływu wieku)

-
-
w Polsce jest około pół miliona pacjentów z
w Polsce jest około pół miliona pacjentów z
niewydolnością serca
niewydolnością serca
-
-
u chorych z niewydolnością serca powyżej 65 roku
u chorych z niewydolnością serca powyżej 65 roku
życia udział choroby wieńcowej w lecznictwie
życia udział choroby wieńcowej w lecznictwie
otwartym wynosił 87%, a skojarzonej z
otwartym wynosił 87%, a skojarzonej z
nadciśnieniem do 53%
nadciśnieniem do 53%
(Rywik S. i wsp.
(Rywik S. i wsp.
Eur. J. Hart Fail. 2000)
Eur. J. Hart Fail. 2000)
-
-
koszt leczenia chorych z niewydolnością serca w
koszt leczenia chorych z niewydolnością serca w
Polsce szacuje się na około 250 mln dolarów
Polsce szacuje się na około 250 mln dolarów
rocznie
rocznie
POLSKA
POLSKA

ROZPOZNANIE NIEWYDOLNOŚCI
SERCA

WYWIAD
1.
Układ sercowo-naczyniowy:
● dusznica bolesna
● osłabienie
● zmęczenie
● omdlenia ortostatyczne
● kołatania serca
● wywiad w kierunku choroby reumatycznej i wad serca
2. Układ oddechowy:
● duszność wysiłkowa
● ortopnoe
● duszność nocna
● chrapanie, bezdechy w czasie snu
● kaszel
● krwioplucie
● świsty

WYWIAD cd.
3. Układ pokarmowy:
● bóle brzucha
● wzdęcia
● zaparcia/biegunka
● brak apetytu
● nudności, wymioty
4. Układ moczowy:
● nykturia
● zmniejszenie ilości oddawanego moczu
5.
Objawy neurologiczne/neuropsychiatryczne:
● zmniejszenie sprawności umyslowej, depresja, splątanie, niepokój
6.
Objawy ogólne/powłoki ciała:
● utrata/przyrost masy ciała
● obrzęki
● wybroczyny, wylewy podskórne

BADANIE PRZEDMIOTOWE
1. Układ sercowo-naczyniowy:
● poszerzenie żył szyjnych, refluks wątrobowo-szyjny
● powiększenie sylwetki serca, przesuniecie uderzenia
koniuszkowego
● częstość serca, rytm serca
● rytm cwałowy
● tętnienie klatki piersiowej
● obecność szmerów nad sercem
● szmer tarcia osierdziowego
● ciśnienie tętnicze
2.
Układ oddechowy:
● częstość oddechów, charakter oddychania
● trzeszczenia, rzężenia
● tarcie opłucnowe, świsty
● stłumienie odgłosu opukowego

BADANIE PRZEDMIOTOWE cd.
3. Układ pokarmowy:
● wodobrzusze
● powiększenie wątroby i śledziony
● tętnienie wątroby
● ściszenie perystaltyki
4.
Układ nerwowy:
● zaburzenie czynności umysłowych
5.
Objawy ogólne:
● obrzęki
● sinica kończyn
● wyniszczenie

BADANIA NIEINWAZYJNE
1.
Badanie ekg spoczynkowe
2.
Elektrokardiograficzna próba wysiłkowa
3.
Badanie ekg metodą Holtera
4.
Zdjęcie RTG klatki piersiowej
5.
Badania radioizotopowe (angiografia radioizotopowa, SPECT)
6.
Rezonans magnetyczny i tomografia komputerowa
7.
Nieinwazyjne metody oceny rzutu serca
8.
Badania laboratoryjne
9.
Echokardiografia

ELEKTROKARDIOGRAFICZNA PRÓBA
WYSIŁKOWA
Uzyskiwane informacje:
●
Obecność choroby wieńcowej
●
Ocena wydolności:
- wielkość wykonanej pracy (czas x obciążenie)
- podwójny produkt (max. RR x max. HR)
- całkowity czas trwania wysiłku w protokole
stopniowanym
●
W połączeniu z odpowiednimi urządzeniami ocena
maksymalnego zużycia tlenu

OCENA ZUŻYCIA TLENU
● pisanie przy biurku - 6 ml O
2
/kg/min.
● spacer – 9 ml O
2
/kg/min.
● praca w ogrodzie – 12 ml O
2
/kg/min.
● jazda na rowerze – 20 ml O
2
/kg/min.
● narciarstwo zjazdowe – 24 ml O
2
/kg/min.
● bieganie – 30 ml O
2
/kg/min.
● IV klasa NYHA < 10 ml O
2
/kg/min.
● III klasa NYHA 10-15 ml O
2
/kg/min.
● 1 MET = 3,5 ml O
2
/kg/min.
●
Istotny jest próg osiągnięcia metabolizmu beztlenowego
(wytwarzanie CO
2
do zużycia O
2
>1,0) i pojawienie się kwasicy
wewnątrzkomórkowej –
zwykle przy 60-80% maksymalnego zużycia tlenu.

BADANIE EKG METODĄ HOLTERA
Uzyskiwane informacje:
●
Tradycyjne monitorowanie: charakter, częstość
występowania
i czas trwania nadkomorowych i komorowych
zaburzeń rytmu
serca
●
Zmienność rytmu serca (HRV) – ocena równowagi
autonomicznej, która jest zaburzona w niewydolności
serca.

RTG KLATKI PIERSIOWEJ
Uzyskiwane informacje:
●
Wskaźnik sercowo-płucny
●
Wielkość i kształt jam serca
●
Kształt cienia śródpiersia
●
Wygląd krążenia płucnego i ocena zastoju
●
Wysięk do jamy opłucnowej
●
Zmiany lite lub nacieki
●
Zaburzenia dotyczące dużych naczyń
RTG KLATKI PIERSIOWEJ

BADANIA RADIOIZOTOPOWE
1.
Angiografia radioizotopowa.
● dokładny pomiar EF
● pomiary parametrów objętościowych serca
● analiza dynamiki napełniania lewej komory
● duża powtarzalność badań
2.
Tomografia emisyjna pojedynczego fotonu
(SPECT)
● spoczynek, wysiłek, Tal 201, Technet 99
● wykrycie i ocena obszaru niedokrwienia

REZONANS MAGNETYCZNY (CMR)
●
Najdokładniejsza i najbardziej powtarzalna metoda
dla
pomiaru:
- objętości sercowych
- grubości ścian
- masy lewej komory
●
Wiarygodna ocena wykrywania pogrubiałego
osierdzia
●
Ilościowa ocena martwicy
●
Ocena perfuzji i czynności mięśnia sercowego

TOMOGRAFIA KOMPUTEROWA
●
ocena EF, zaburzeń kurczliwości
●
diagnostyka chorób osierdzia, guzów serca

BADANIA LABORATORYJNE
●
morfologia, elektrolity, BUN, kreatynina, mocz
●
gazometria, badania czynnościowe wątroby
●
parametry krzepnięcia
●
peptydy natriuretyczne (bardzo duża wartość
predykcyjna wyniku ujemnego)
- ANP (NT ANP)
- BNP (NT pro BNP)
●
inne substancje, których poziom może
świadczyć
o stopniu zaawansowania niewydolności serca:
- NA, renina, Angio II, Aldo, endotelina-1,
adrenomedulina, TNF- , IL-1

OBJAWY KLINICZNE,
OBJAWY KLINICZNE,
A ZAAWANSOWANIE
A ZAAWANSOWANIE
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA

Istnieje słaba zależność między
Istnieje słaba zależność między
objawami a
objawami a
zaawansowaniem dysfunkcji serca
zaawansowaniem dysfunkcji serca
(Remes W. i wsp. Cardiology.1991, Marantz
(Remes W. i wsp. Cardiology.1991, Marantz
PR.
PR.
i wsp. Circulation. 1988.)
i wsp. Circulation. 1988.)
oraz między objawami a rokowaniem
oraz między objawami a rokowaniem
(van den Broek S.A. i wsp. AM. J. Cardiol.
(van den Broek S.A. i wsp. AM. J. Cardiol.
1992.)
1992.)
Łagodne objawy kliniczne nie powinny
Łagodne objawy kliniczne nie powinny
być utożsamiane z łagodną dysfunkcją
być utożsamiane z łagodną dysfunkcją
serca.
serca.

Klasa I
Klasa I
aktywność fizyczna nie jest ograniczona. Zwykły
aktywność fizyczna nie jest ograniczona. Zwykły
wysiłek fizyczny nie powoduje nadmiernego
wysiłek fizyczny nie powoduje nadmiernego
zmęczenia, kołatania serca lub duszności.
zmęczenia, kołatania serca lub duszności.
Klasa II
Klasa II
niewielkie ograniczenie aktywności fizycznej. Nie ma
niewielkie ograniczenie aktywności fizycznej. Nie ma
dolegliwości w spoczynku, natomiast zwykły wysiłek
dolegliwości w spoczynku, natomiast zwykły wysiłek
fizyczny powoduje zmęczenie, kołatanie serca lub
fizyczny powoduje zmęczenie, kołatanie serca lub
duszność.
duszność.
Klasa III
Klasa III
znaczne ograniczenie aktywności fizycznej. Bez
znaczne ograniczenie aktywności fizycznej. Bez
dolegliwości w spoczynku, ale niewielki wysiłek
dolegliwości w spoczynku, ale niewielki wysiłek
fizyczny powoduje zmęczenie, kołatanie serca lub
fizyczny powoduje zmęczenie, kołatanie serca lub
duszność.
duszność.
Klasa IV
Klasa IV
niezdolność do wykonania jakiejkolwiek czynności
niezdolność do wykonania jakiejkolwiek czynności
fizycznej bez uczucia dyskomfortu.
fizycznej bez uczucia dyskomfortu.
Kryteria klasyfikacji wydolności czynnościowej
Kryteria klasyfikacji wydolności czynnościowej
chorych z przewlekłą niewydolnością serca
chorych z przewlekłą niewydolnością serca
według New York Heart Association (NYHA)
według New York Heart Association (NYHA)
(Circulation 1994)
(Circulation 1994)
Objawy niewydolności serca występują w spoczynku.
Jakikolwiek wysiłek fizyczny powoduje nasilenie dolegliwości.

Klasa I
Klasa I
brak rzężeń nad polami płucnymi i
brak rzężeń nad polami płucnymi i
III
III
tonu
tonu
serca
serca
Klasa II
Klasa II
rzężenia obejmują do 50% pól płucnych lub
rzężenia obejmują do 50% pól płucnych lub
(i) stwierdza się
(i) stwierdza się
III
III
ton serca
ton serca
Klasa III
Klasa III
rzężenia obejmują ponad 50% pól
rzężenia obejmują ponad 50% pól
płucnych (często obrzęk płuc)
płucnych (często obrzęk płuc)
Klasa IV
Klasa IV
wstrząs
wstrząs
(Killip T., Kimball J. Am. J. Cardiol.
(Killip T., Kimball J. Am. J. Cardiol.
1967.)
1967.)
Niewydolność serca
w zawale mięśnia sercowego
(Klasyfikacja Killipa i Kimbala)

OBJAWY PODMIOTOWE
OBJAWY PODMIOTOWE
W ciężkiej niewydolności serca:
W ciężkiej niewydolności serca:
•
kaszel
kaszel
•
duszność
duszność
•
obrzęki obwodowe
obrzęki obwodowe
•
ortopnoe
ortopnoe
•
napady duszności w nocy
napady duszności w nocy
•
przyrost masy ciała
przyrost masy ciała
•
uczucie pełności w jamie brzusznej
uczucie pełności w jamie brzusznej
•
ochłodzenie kończyn
ochłodzenie kończyn
W mniej zaawansowanej niewydolności
W mniej zaawansowanej niewydolności
serca:
serca:
•
bez objawów spoczynkowych
bez objawów spoczynkowych
•
umiarkowane ograniczenie wydolności
umiarkowane ograniczenie wydolności
fizycznej
fizycznej

OBJAWY PRZEDMIOTOWE
OBJAWY PRZEDMIOTOWE
W ciężkiej niewydolności serca:
W ciężkiej niewydolności serca:
•
ciśnienie obniżone lub prawidłowe
ciśnienie obniżone lub prawidłowe
•
tachykardia 80-100/min
tachykardia 80-100/min
•
czasami tętno naprzemienne
czasami tętno naprzemienne
•
ochłodzenie tkanek obwodowych
ochłodzenie tkanek obwodowych
•
obrzęki
obrzęki
•
pocenie się, sinica
pocenie się, sinica
•
tachypnoe, rzężenia i świsty nad płucami
tachypnoe, rzężenia i świsty nad płucami
•
tachkardia, rytm cwałowy (
tachkardia, rytm cwałowy (
III
III
i
i
IV
IV
ton)
ton)
•
przesunięcie uderzenia koniuszkowego
przesunięcie uderzenia koniuszkowego
•
w niewydolności prawokomorowej szmer niedomykalności
w niewydolności prawokomorowej szmer niedomykalności
trójdzielnej, wypełnienie żył szyjnych, dodatni i refluks
trójdzielnej, wypełnienie żył szyjnych, dodatni i refluks
wątrobowo-szyjny powiększenie wątroby i śledziony,
wątrobowo-szyjny powiększenie wątroby i śledziony,
wodobrzusze
wodobrzusze
Ciężkie objawy to stan terminalny !
Ciężkie objawy to stan terminalny !
(śmiertelność roczna 50-60 %)
(śmiertelność roczna 50-60 %)

Wskaźniki krótkiego przeżycia chorych
Wskaźniki krótkiego przeżycia chorych
z ciężką niewydolnością serca
z ciężką niewydolnością serca
•
Niska frekwencja wyrzutowa lewej komory serca (EF
Niska frekwencja wyrzutowa lewej komory serca (EF
< 20 %)
< 20 %)
•
Etiologia niewydolności serca (gorzej rokuje
Etiologia niewydolności serca (gorzej rokuje
uszkodzenie pozawałowe)
uszkodzenie pozawałowe)
•
Niestabilność hemodynamiczna i podwyższone
Niestabilność hemodynamiczna i podwyższone
ciśnienie w kapilarach płucnych powyżej 16 nmHg
ciśnienie w kapilarach płucnych powyżej 16 nmHg
•
Arytmia, zwłaszcza pochodzenia komorowego
Arytmia, zwłaszcza pochodzenia komorowego
•
Reakcja na leki inotropowe
Reakcja na leki inotropowe
•
Poziom norepinefryny (noradrenaliny) powyżej 600
Poziom norepinefryny (noradrenaliny) powyżej 600
pg/ml - rokowanie niekorzystne
pg/ml - rokowanie niekorzystne
•
Maksymalne zużycie tlenu na szczycie wysiłku
Maksymalne zużycie tlenu na szczycie wysiłku
VO
VO
2
2
< 10 ml/kg/min - wskazanie do
< 10 ml/kg/min - wskazanie do
transplantacji
transplantacji
VO
VO
2
2
10-14 ml/kg/min - czekać
10-14 ml/kg/min - czekać
VO
VO
2
2
> 14 ml/kg/min - nie wymaga transplantacji
> 14 ml/kg/min - nie wymaga transplantacji

Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
Wyszukiwarka
Podobne podstrony:
Etiologia i epidemiologia(1), Integracja społeczna
ćw 7 Terminologia epidemiol ch zakaź i ustawa
Epidemiologia, etiologia, historia naturalna raka stercza
Seminarium czwarty rok lekarski Patogeneza, epidemiologia, teorie etiologiczne, genetyka schizo
Patogeneza, epidemiologia, teorie etiologiczne, genetyka shcizofrenii
epidemiologia II termin
ćw 7 Terminologia epidemiol ch zakaź i ustawa
Epidemiologia, klasyfikacja i zasady rozpoznawania cukrzycy typu 2
04 22 PAROTITE EPIDEMICA
006 Epidemiologia AIDS wykład UNOFFICIAL
epidemiologia metody,A Kusińska,K Mitręga,M Pałka,K Orszulik 3B
epidemiologia, czynniki ryzyka rola pielegniarki rak piersi szkola, nauczyciel
więcej podobnych podstron