
Schorzenia tarczycy
Schorzenia tarczycy
Schorzenia tarczycy
Schorzenia tarczycy
Klinika Chorób Wewnętrznych, Endokrynologii
Klinika Chorób Wewnętrznych, Endokrynologii
i Zaburzeń Hemostazy
i Zaburzeń Hemostazy
Akademii Medycznej w Gdańsku
Akademii Medycznej w Gdańsku
Krzysztof Sworczak
Krzysztof Sworczak
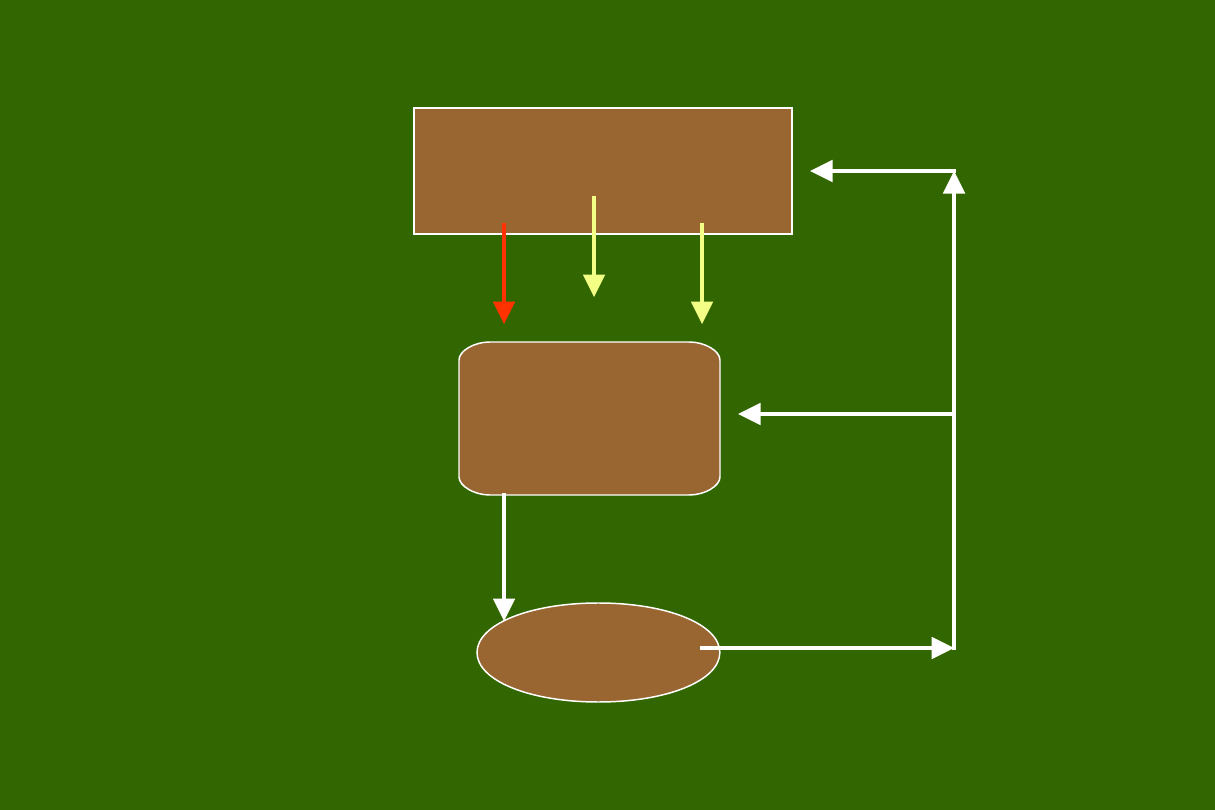
Podwzgórze
Przysadk
a
Tarczyc
a
Zimno,
wysiłek,
beta-
adrenergiki
(+
)
Stres,
serotonina,
opiaty, ciepło
(-)
Rytm dobowy TRH ok. 21 - 5 rano
TRH
(+)
TS
H
SS
(-)
DA
(-)
T3
T4
(-)
(-)

T
4
T
3
rT
3
W stanie fizjologii 80% T
3
i 95% rT
3
powstaje w
tkankach obwodowych

EPIDEMIOLOGIA CHORÓB TARCZYCY
EPIDEMIOLOGIA CHORÓB TARCZYCY
SCHORZENIA TARCZYCY
około
15 %
populacji kobiet
5 %
populacji
mężczyzn

Tyreotoksykoza
Tyreotoksykoza
Tyreotoksykoza
– zespół kliniczny spowodowany
działaniem nadmiernej ilości HT (zwiększona
synteza, uwalnianie na skutek destrukcji miąższu
tarczycy,
thyreotoxicosis medicamentosa,
thyreotoxicosis factitia
)
Hypertyreoza = nadczynność tarczycy
– wzmożona
czynność tarczycy ze zwiększeniem syntezy i
uwalniania HT
Nadczynność tarczycy
– nie jest jednorodną
jednostką nozologiczną

1.
1.
Autoimmunologiczne
Autoimmunologiczne
•
•
choroba Graves-Basedowa
choroba Graves-Basedowa
•
•
choroba Hashimoto
choroba Hashimoto
2.
2.
Autonomiczne
Autonomiczne
•
•
wole wieloguzkowe
wole wieloguzkowe
•
•
gruczolak autonomiczny
gruczolak autonomiczny
•
•
(rozlana autonomia)
(rozlana autonomia)
3.
3.
Zapalenie tarczycy
Zapalenie tarczycy
•
•
poporodowe
poporodowe
•
•
podostre
podostre
•
•
„
„
ciche”, „bezbólowe”
ciche”, „bezbólowe”
•
•
popromienne
popromienne
hypertyreoza
hypertyreoza
(nadczynność tarczycy)
(nadczynność tarczycy)
Przyczyny tyreotoksykozy (1)
Przyczyny tyreotoksykozy (1)

4.
4.
Jatrogenna
•
jod organiczny i nieorganiczny (Jod-Basedow), amiodaron,weglan litu,
interferon, interlukina-2, tyroksyna
•
po leczeniu radiojodem
5.
Wtórna
•
guzy wydzielające TSH
•
zależne od hCG
-
nadczynność tarczycy ciężarnych (niepowściągliwe wymioty ciężarnych)
-
zaśniad groniasty
-
kosmówczak
6.
Przysadkowa postać zespołu oporności na hormony tarczycy
7.
Ektopowe wydzielanie HT
•
wole jajnikowe
•
przerzuty raka pęcherzykowego tarczycy
Przyczyny tyreotoksykozy (2)

Objawy kliniczne nadczynności
tarczycy
1.
Uczucie stałego gorąca
2.
Kołatania serca, niepokój, bezsenność,
zaburzenia
koncentracji
3.
Nadmierne poty (całego ciała), pragnienie
4.
Drżenie rąk, chudnięcie przy dobrym apetycie,
luźne stolce
5.
Nadmierna aktywność - czasem bezcelowa,
słowotok
6.
Miopatia,miastenia
7.
Objawy oczne, świąd skóry, zwiewne rumienie
skórne,wypadanie włosów, paznokcie
Plummera
8.
Zaburzenia miesiączek u kobiet, ginekomastia
u mężczyzn
9.
Obrzęki kończyn dolnych

Jawna klinicznie nadczynność
tarczycy
TSH
FT
4
FT
3
Częstość występowania:
cała populacja -
ok. 20 na
1000 kobiet
i 1 na
1000 mężczyzn
t.j. 2,1%
populacji
U 15 % chorych
TSH i FT
3
przy
prawidłowym poziomie FT
4
T
3
Tyreotoksykoza

Podkliniczna
(skąpoobjawowa)
nadczynność tarczycy
TSH
poziomy FT
4
i FT
3
w
granicach normy
Częstość występowania:
cała populacja - od 0,7
do 6 %

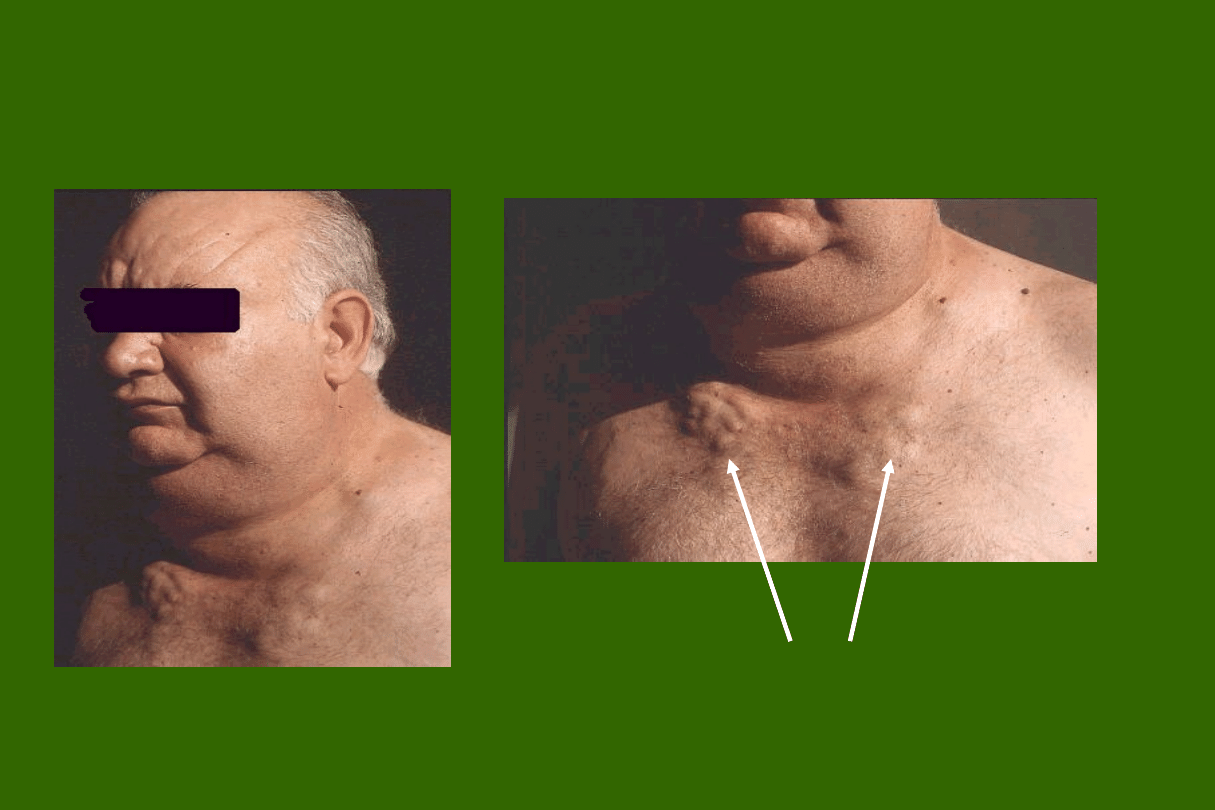
Wole toksyczne
Wole toksyczne
Najczęstszą przyczyną hypertyreozy jest:
1.
Wole guzowate nadczynne
– na obszarach niedoboru
jodu
2.
Choroba Gravesa – Basedowa
– na obszarach
dobrego
zaopatrzenia w jod
Zespół
Marine – Lenharta
– to choroba Gravesa –
Basedowa + nadczynny guzek tarczycy

Wole guzowate
toksyczne
Wole guzowate
toksyczne
Częstsze po 40 r.ż. i u kobiet
Etiopatogeneza
1.
Gruczolak toksyczny:
mutacja genu receptora TSH i białka G - aktywacja cAMP- stymulacja
wzrostu tyreocytów niezależna od TSH.
2.
Wole wieloguzkowe toksyczne:
różnorodność potencjału wzrostowego tyreocytów – wymykanie się
guzków z pod kontroli TSH – gdy większość [ok. 75%] guzków jest
autonomiczna –
nadczynność tarczycy

Wole guzowate
toksyczne
Wole guzowate
toksyczne
Objawy:
- typowe dla nadczynności tarczycy
- wole bez szmeru
- brak wytrzeszczu „złośliwego”
- brak obrzęku przedgoleniowego

Wole guzowate
toksyczne
Wole guzowate
toksyczne
Badania dodatkowe:
- TSH, fT4, (TT3)
- p/ciała p/tarczycowe [rozproszona
autonomia ?]
- USG tarczycy
- scyntygrafia tarczycy (jodochwytność)
-
BACC
- Rtg szyi, Rtg klatki piersiowej, ORL

Wole guzowate toksyczne
Wole guzowate toksyczne
Leczenie
- nie ma samoistnych remisji, rzadko - samowyleczenie
- eliminacja tkanki autonomicznej:
1.
strumektomia
2.
radiojodoterapia
3.
wstrzyknięcie etanolu do guza [rzadko]
4.
długotrwałe leczenie tyreostatykami
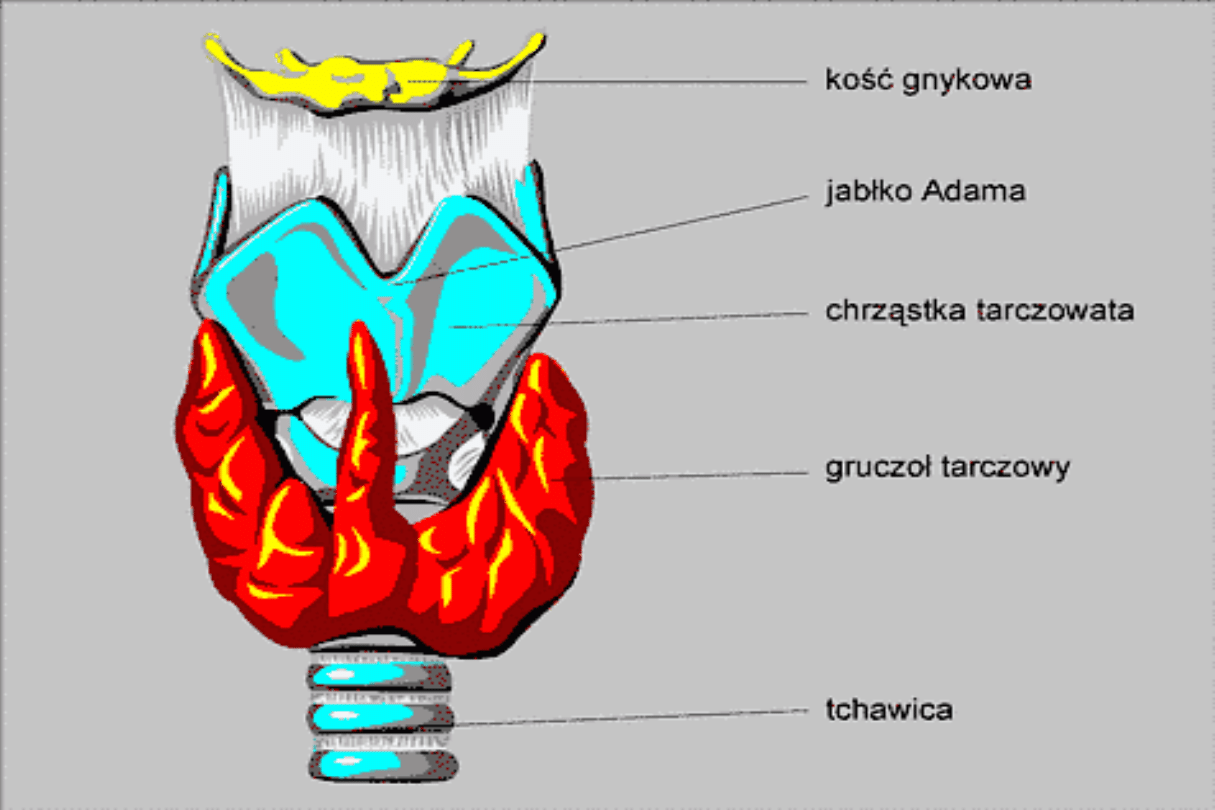
WOLE
Jedno i obustronne
* objawy uciskowe
Zespół żyły głównej górnej
Poszerzenie żył
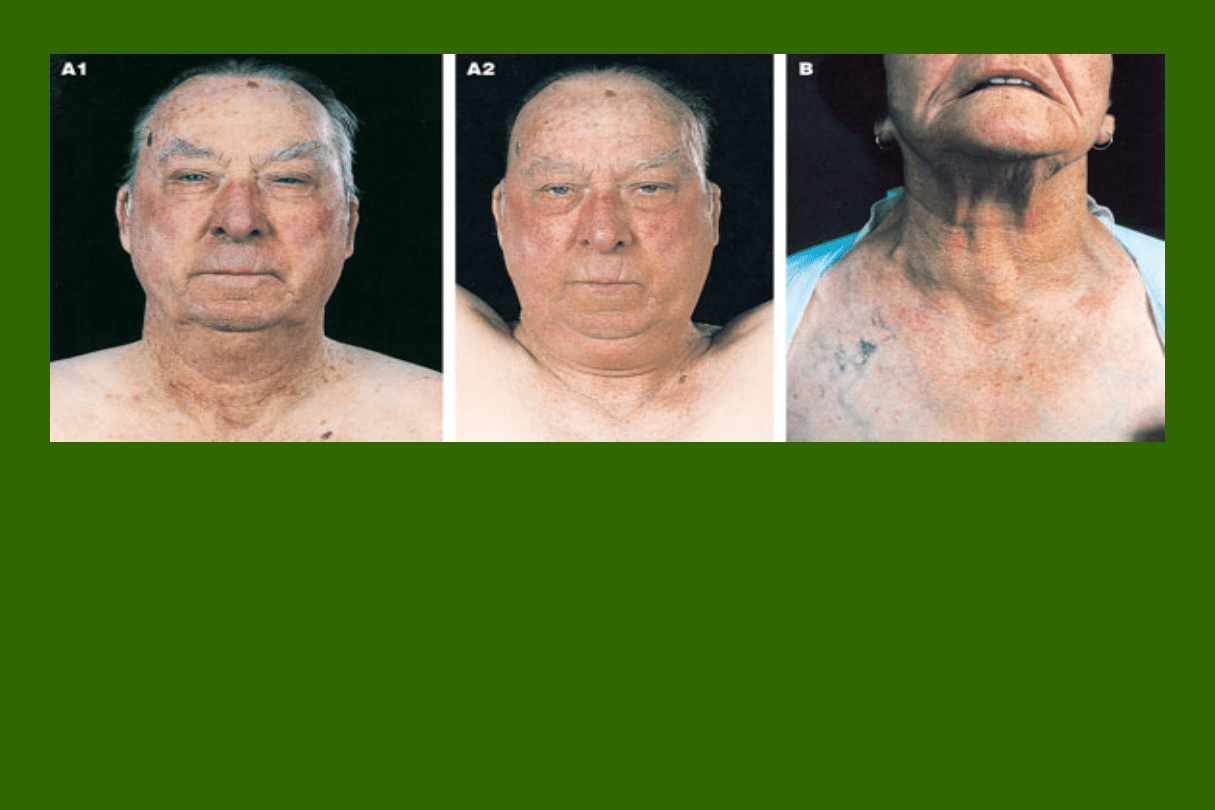

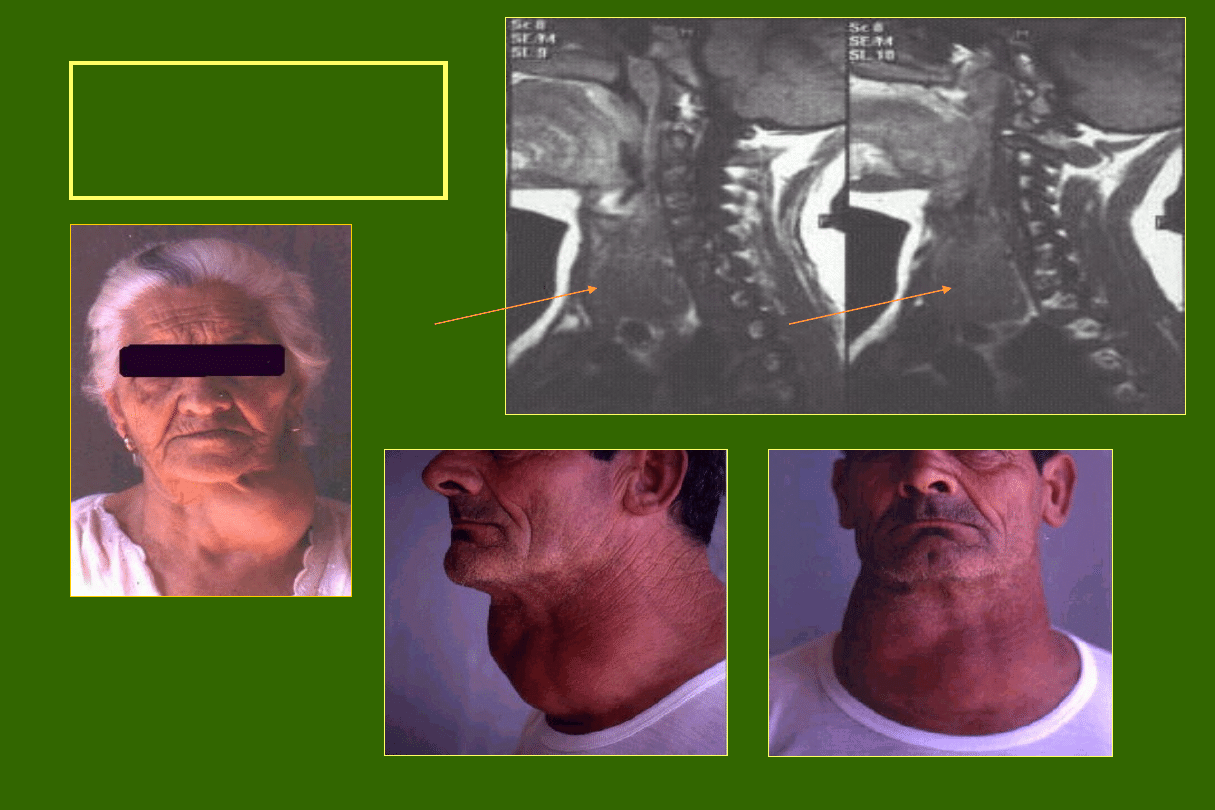
Choroba Gravesa - Basedowa
Choroba Gravesa - Basedowa
Wole ze
szmerem, wytrzeszczem, obrzękiem
przedgoleniowym
(2 - 3 % ),
dermopatią
lub
akropatią
(3
%),wywołane obecnością autoimmunoglobulin
PATOFIZJOLOGIA:
współistnienie czynników:
Genetycznego:
wrodzony defekt limfocytów T8 swoiście
związanych z tarczycą - prezentacja receptora dla TSH w
połączeniu z antygenem HLA kl. D- receptor rozpoznany
jako obcy
Wewnątrztarczycowego:
zdolność tarczycy do
odpowiedzi na stymulację TSAb skierowanymi przeciwko
receptorowi dla TSH
Środowiskowego:
zakażenia wirusowe,Yersinia
enterocolitica, stres, uraz, palenie tytoniu, podaż jodu

Choroba Gravesa - Basedowa
Choroba Gravesa - Basedowa
Objawy
Nie zależą od stężenia HT, ale od wieku
chorego i reakcji narządów
Pełnoobjawowa nadczynność tarczycy
lub formy atypowe:
apatyczna
sercowo-naczyniowa
miasteniczna

Choroba Gravesa-Basedowa
Choroba Gravesa-Basedowa
Wole ze szmerem naczyniowym [70%]
Oftalmopatia naciekowa
Obrzęk przedgoleniowy
Akropatia [rozrost dystalnych paliczków]
Ginekomastia u mężczyzn
Skąpe miesiączki u kobiet
Często towarzyszą inne choroby o podłożu
autoimmunologicznym

Choroba Gravesa- Basedowa
Choroba Gravesa- Basedowa
Badania dodatkowe
P/ciała:
p/receptorowi dla TSH [80 - 90%],
a-TPO [70%], a-Tg [20 - 30%]
HT:
TSH, fT
4
,TT
3
[fT
3
]
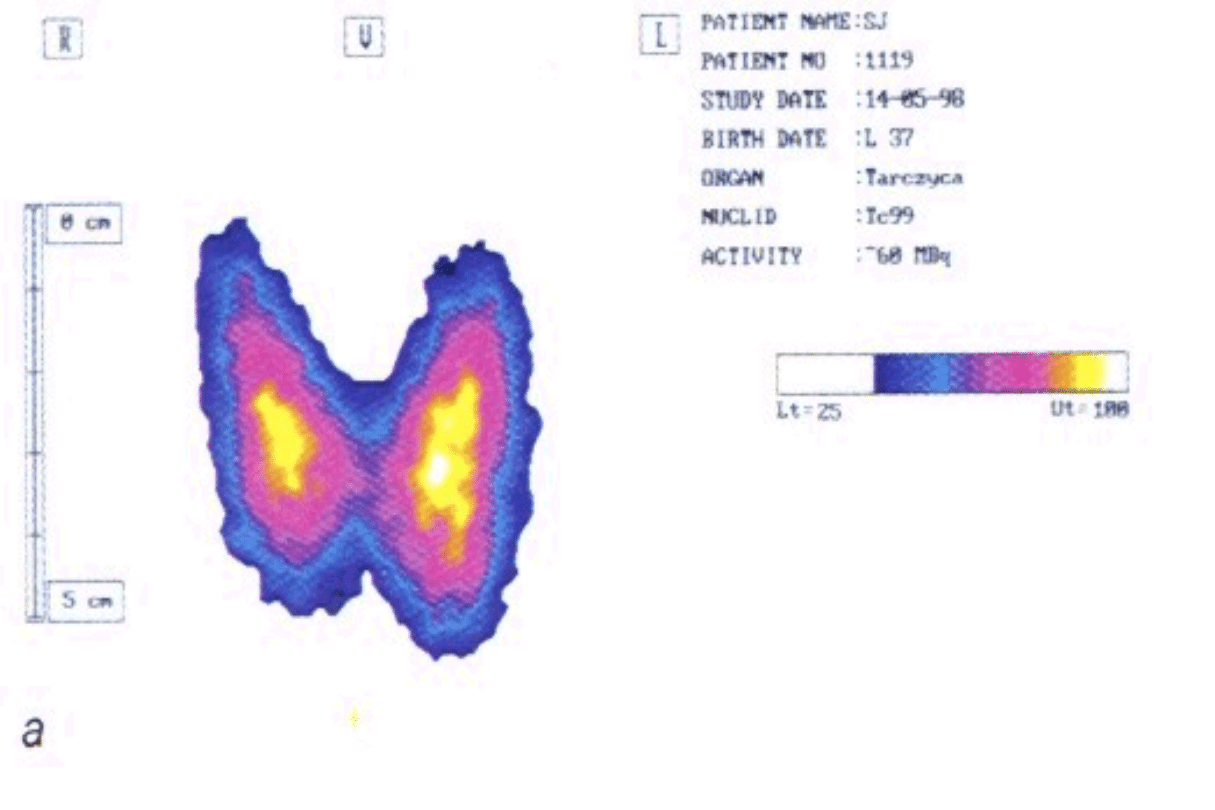
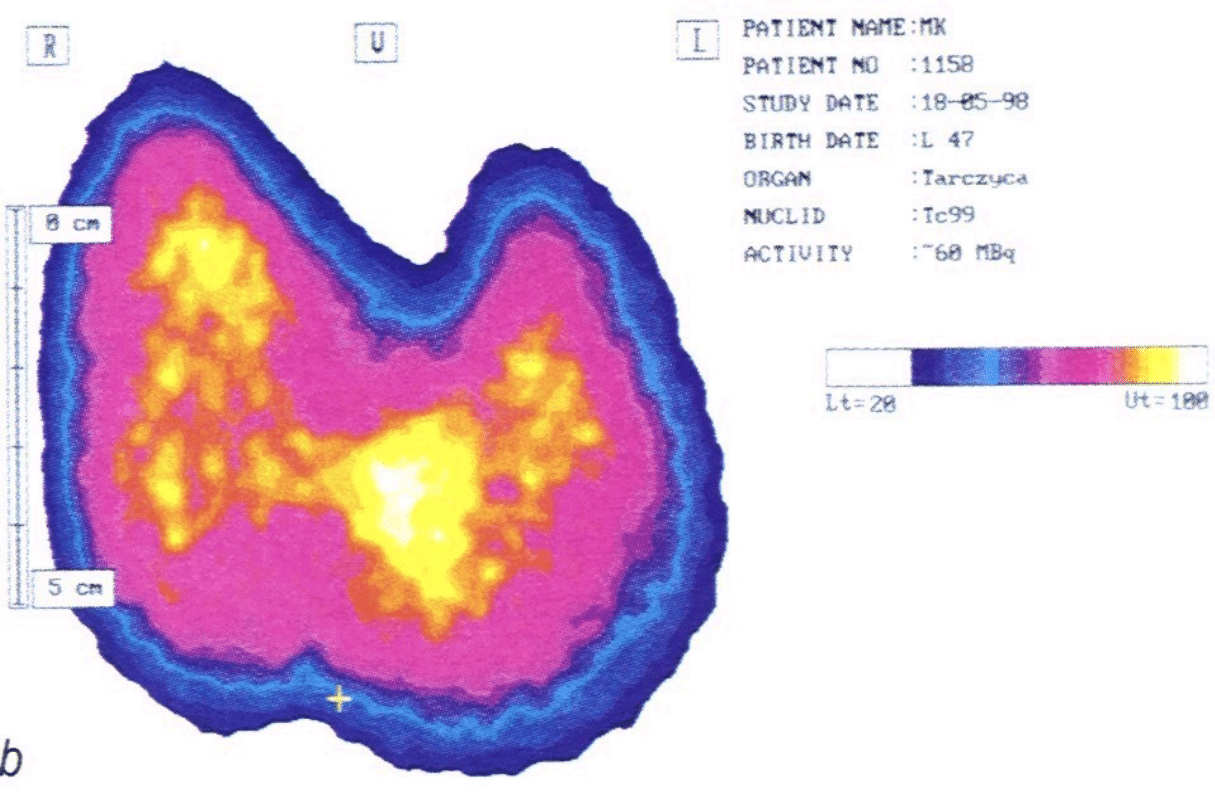
USG tarczycy
- rozlane wole o obniżonej
echogeniczności; ocena objętości
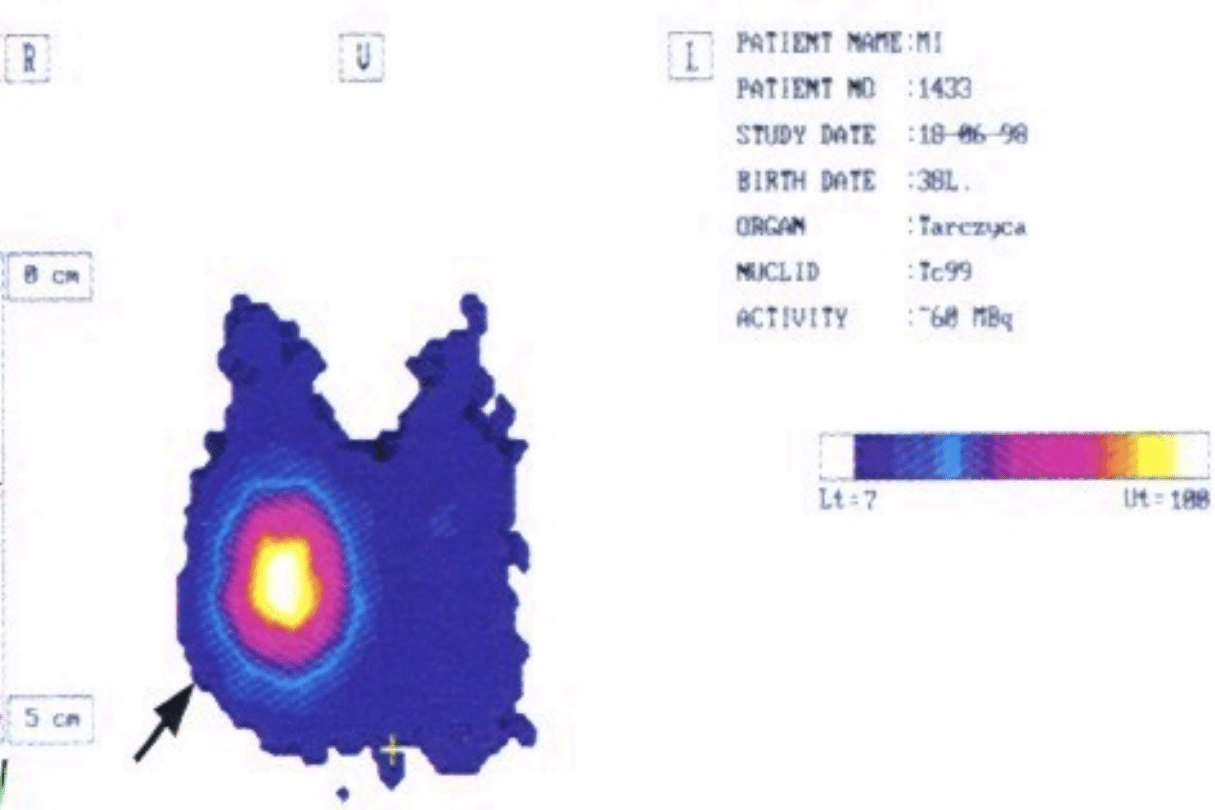
Scyntygrafia tarczycy i BACC
– tylko gdy
skojarzenie m G -B z guzem autonomicznym lub
rakiem
Badanie okulistyczne
– gdy zmiany oczne

Choroba Gravesa- Basedowa
Choroba Gravesa- Basedowa
LECZENIE
– nie ma przyczynowego
- są samoistne remisje
Tyreostatyki
Radiojod [
131
I ]
Strumektomia
W leczeniu zachowawczym
wspomagająco:
betablokery, lit, jod nieorganiczny - płyn Lugola,
jod
organiczny, nadchloran potasu [Irenat]

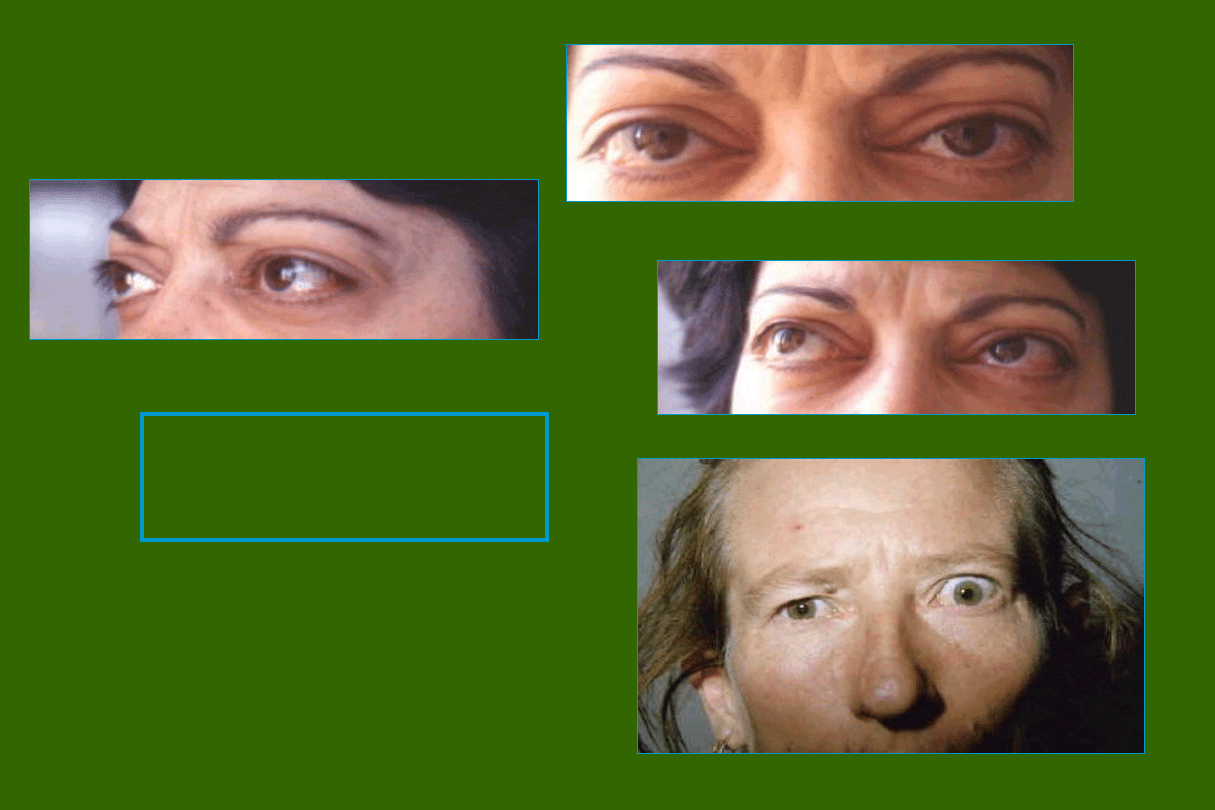
OFTALMOPATIA
TARCZYCOWA
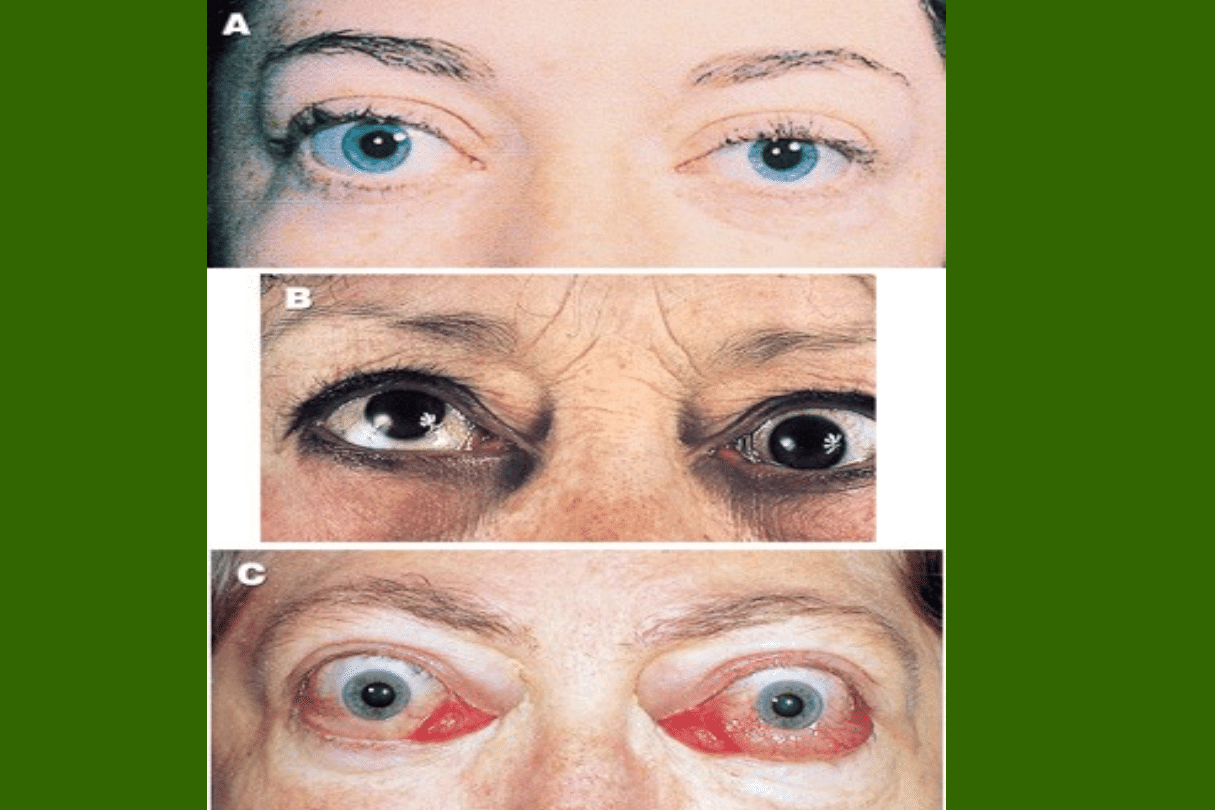

Zapadalność na raka tarczycy
Zapadalność na raka tarczycy
Rak tarczycy (RT) stanowi 1% wszystkich nowotworów
złośliwych
USA
USA
Zapadalność na RT 40-60 przypadków/1mln/rok
Zgony z powodu RT
5-8 przypadków/1mln/rok
RT wykryty autopsyjnie:
RT wykryty autopsyjnie:
USA 1000 - 57. 000 przypadków/1mln/rok
USA 1000 - 57. 000 przypadków/1mln/rok
Japonia do 200. 000 przypadków/1mln/rok
Japonia do 200. 000 przypadków/1mln/rok
1 mld. ludzi żyje na obszarach niedoboru jodu
1 mld. ludzi żyje na obszarach niedoboru jodu
10% populacji świata ma wole
10% populacji świata ma wole
De Groot 2001
De Groot 2001

„Paradoks” Raka Tarczycy
„Paradoks” Raka Tarczycy
Williams 1993
Williams 1993
Śmiertelność z
powodu raka
tarczycy
“Ukryty” rak
tarczycy w
rutynowych
autopsjach
6 / 1 000 000 ludzi
(57 000 - 130 000) na 1
mln.
5,7 - 13 %
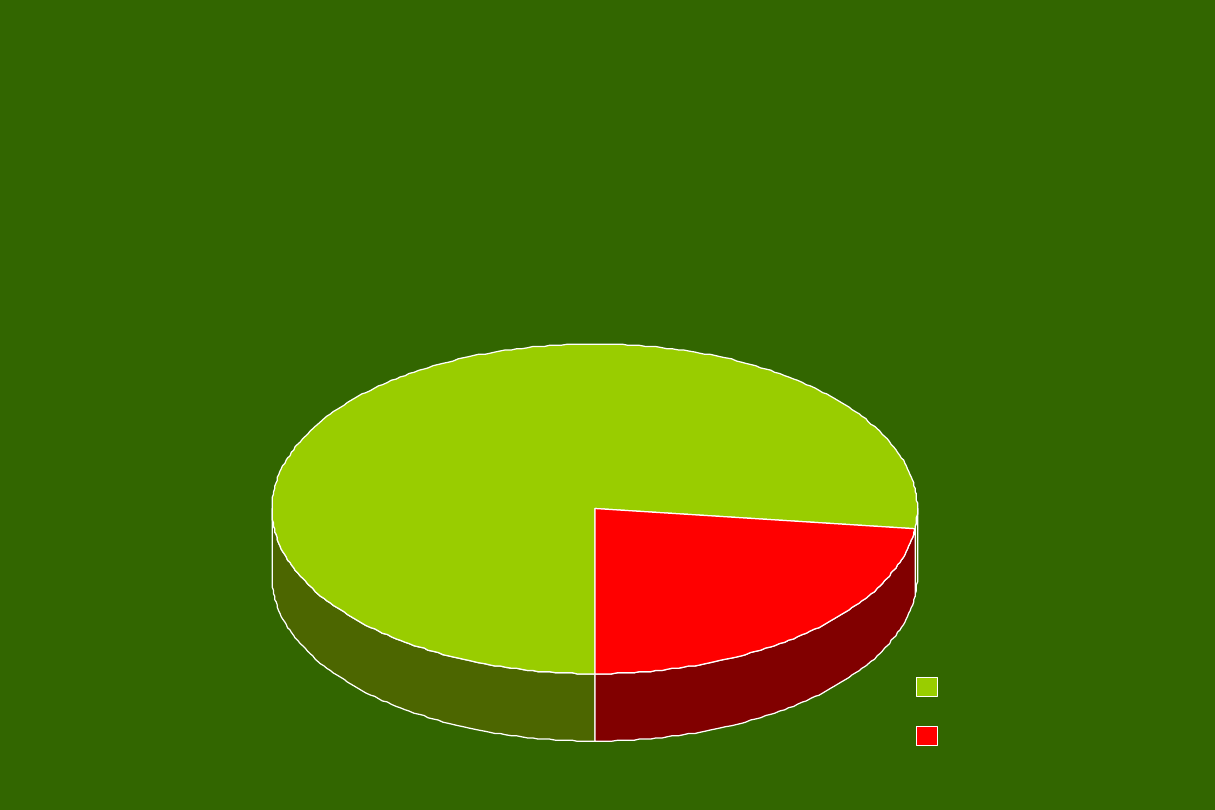
Częstość występowania „guzków”
Częstość występowania „guzków”
tarczycy w trójmiejskiej
tarczycy w trójmiejskiej
populacji osób dorosłych
populacji osób dorosłych
Częstość występowania „guzków”
Częstość występowania „guzków”
tarczycy w trójmiejskiej
tarczycy w trójmiejskiej
populacji osób dorosłych
populacji osób dorosłych
77%
23%
bez guzków
z guzkami
n= 135
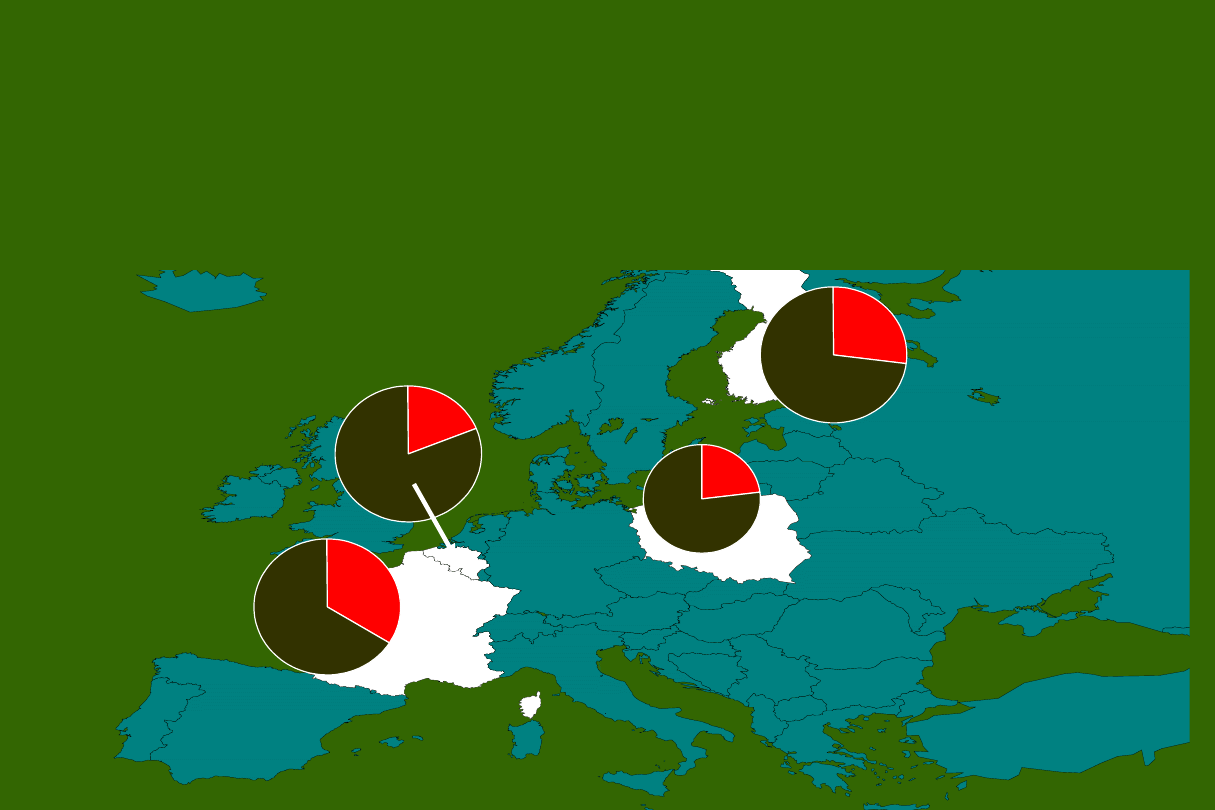
Porównanie częstości
Porównanie częstości
występowania incidentaloma
występowania incidentaloma
tarczycy z innymi krajami
tarczycy z innymi krajami
Europy.
Europy.
27,3%
34%
23%
19%

Czynniki ryzyka raka tarczycy
Czynniki ryzyka raka tarczycy
wpływające na zapadalność
wpływające na zapadalność
Czynniki ryzyka raka tarczycy
Czynniki ryzyka raka tarczycy
wpływające na zapadalność
wpływające na zapadalność
Czynniki zewnętrzne
1.
Niedobór jodu
2.
Promieniowanie
jonizujące
3.
Inne czynniki
rakotwórcze
Czynniki wewnętrzne
1.
Płeć
2.
Wiek
3.
Proto-onkogeny
4.
Hormony i czynniki
wzrostowe (TSH,
Estrogeny ?)
(EGF, IGF- I i inne)
Szybiński Endokrynol. Pol. 1996
Szybiński Endokrynol. Pol. 1996

Ryzyko złośliwości “guzków”
tarczycy
Niskie
1. Rodzinny wywiad łagodnego wola
2. Wysoki poziom przeciwciał
3. Wole wieloguzkowe
4. Torbiel
5. Zmniejszenie się “guzka” po L-T
4
6. “Łagodna” cytologia

Ryzyko złośliwości “guzków”
tarczycy
Wysokie
1. Pojedynczy, twardy, nieruchomy lub szybko rosnący
guzek
guzek dominujący, dwufazowość guzka
2. Porażenie struny głosowej po stronie guzka
3. Węzły po danej stronie
4. Radiacja szyi w wywiadzie
5. Wzrost “guzka” pomimo leczenia L-T
4
6. “Podejrzana” cytologia
7. Wywiad MEN 2 A i 2 B

Badania obrazowe w raku
tarczycy
USG (klasyczne, Power Doppler, Color
Doppler)
Scyntygrafia tarczycy (technetowa, jodowa)
TK
MRI
RTG szyi

Odsetek raka tarczycy w pojedynczych
zmianach ogniskowych (USG) i “zimnych”
scyntygraficznie
Rak w zmianach litych 20 - 30
%
Rak w zmianach mieszanych 12 %
Rak w zmianach torbielowatych 7 %
Rak w pojedynczej torbieli < 0,5
%

Raki z komórek pęcherzykowych
tarczycy
Rak brodawkowaty
- częstość występowania
70
- 80 %
Odsetek przeżyć 10 - letnich
92%
Czynniki etiologiczne
wcześniejsze
napromieniowanie
Cechy kliniczne:
- u młodych chorych
- przerzuty w węzłach chłonnych
- wieloogniskowość
- rzadko przerzuty do kości
- wrażliwość na jod promieniotwórczy

Raki z komórek pęcherzykowych
tarczycy
Rak pęcherzykowy
- częstość występowania
10 %
Odsetek przeżyć 10 - letnich
72% (naciekający
naczynia)
Czynniki etiologiczne
wcześniejsze
napromieniowanie,
wole z niedoboru jodu
Cechy kliniczne:
- u chorych w starszym wieku
- rozsiew krwiopochodny
- częste przerzuty do kości
- wrażliwość na jod promieniotwórczy

Raki z komórek pęcherzykowych
tarczycy
Rak anaplastyczny
- częstość występowania
1 -
2 %
Odsetek przeżyć 10 - letnich
< 2%
Czynniki etiologiczne
wole lub długoletni rak
brodawkowaty bądź
pęcherzykowy
Cechy kliniczne:
- u chorych w starszym wieku
- rozrost miejscowy, przerzuty w węzłach, rozsiew
krwiopochodny
- szybki wzrost (postać “zaduszajaca” raka tarczycy
- oporny na jod promieniotwórczy

Rak z komórek C tarczycy
Rak rdzeniasty
- częstość występowania
5 %
Odsetek przeżyć 10 - letnich
30 - 40%
Czynniki etiologiczne
RET (postać dziedziczna
- 35%)
postać sporadyczna -
65%
Cechy kliniczne:
- przerzuty w węzłach chłonnych
- wieloogniskowy przy postaci dziedzicznej
- niewrażliwość na jod promieniotwórczy
- niewrażliwość na TSH

Niedoczynność tarczycy
Niedoczynność tarczycy
Zespół kliniczny spowodowany niedoborem
tyroksyny, rzadko zmniejszoną reaktywnością
tkanek na HT
Etiologia:
- uszkodzenie gruczołu tarczowego –
niedoczynność tarczycy pierwotna
- uszkodzenie podwzgórza lub przysadki
mózgowej –
niedoczynność tarczycy wtórna
=ośrodkowa
- oporność tkanek na hormony tarczycy

Niedoczynność tarczycy
Niedoczynność tarczycy
Przyczyny pierwotnej niedoczynności tarczycy:
Częste
- Choroba Hashimoto i jej warianty m.in. silent thyroiditis
- Jatrogenne: strumektomia, leczenie radiojodem,
napromienienie zewnętrzne tarczycy, leki (tyreostatyki, lit,
amiodaron)
Rzadkie
- Niedobór jodu
- Genetycznie uwarunkowane zaburzenia biosyntezy HT,
zaburzenia rozwojowe tarczycy, oporność na HT
- Choroba de Quervaine’a
- Wole Riedla

Objawy kliniczne niedoczynności
tarczycy
1.
Stałe uczucie zimna, senność, obrzęki
twarzy
2.
Przyrost masy ciała, zaparcia
3.
Amimiczna twarz, wypadanie włosów
4.
Szorstka pogrubiała skóra
5.
Wolna akcja serca
6.
Spowolnienie fizyczne i intelektualne
7.
Objaw brudnych łokci i kolan
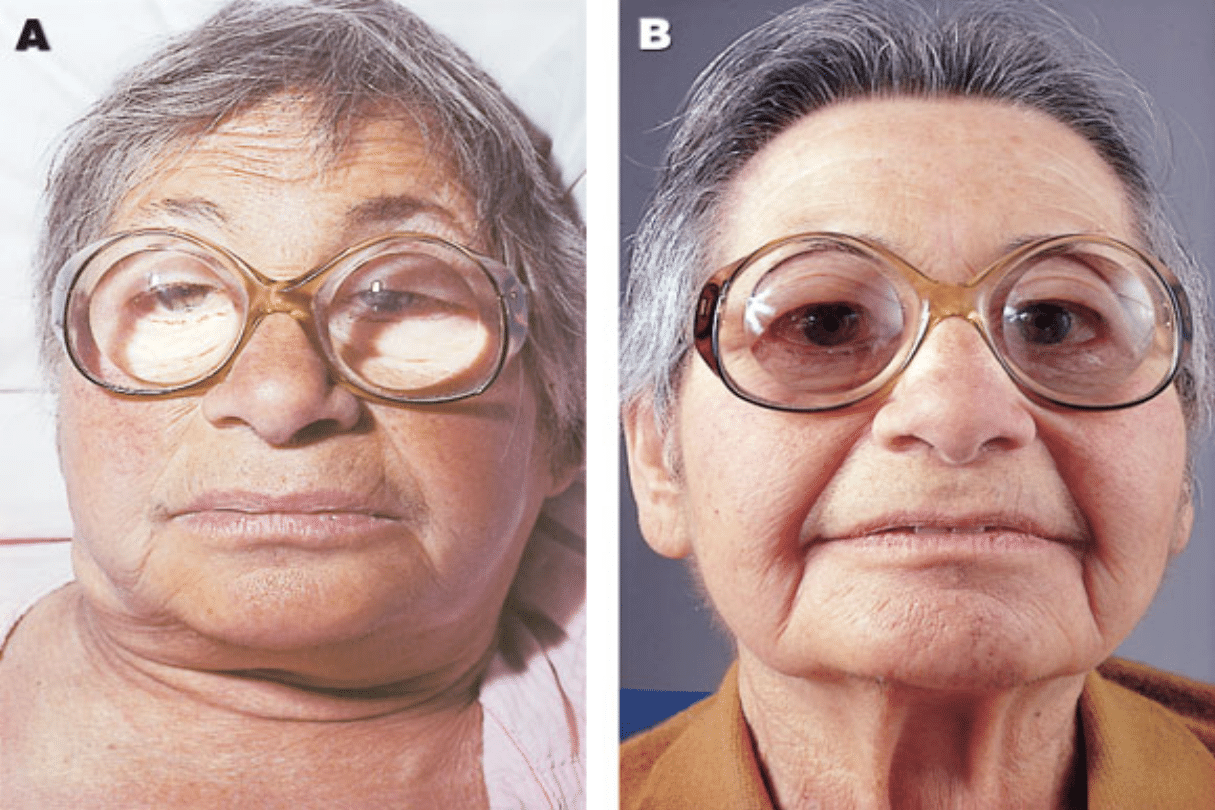

Jawna klinicznie
niedoczynność tarczycy
TSH
FT
4
FT
3
lub
Częstość występowania:
cała populacja -
7,5 %
kobiet
2,8 %
mężczyzn
powyżej 60 r.ż. -
11,7 %
kobiet
3,9 %
mężczyzn

Podkliniczna
(skąpoobjawowa)
niedoczynność tarczycy
TSH
, poziomy FT
4
i FT
3
w
granicach normy
Częstość występowania:
cała populacja -
5 do
13,2 %
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
Wyszukiwarka
Podobne podstrony:
Tabela - INSTRUKTAŻ HIGIENY DLA DANEJ GRUPY WIEKOWEJ I Z DANYM SCHORZENIEM, Asystentka stomatologicz
PATOMORFOLOGIA 08. Patologia skóry i tarczycy(2), STOMATOLOGIA, III ROK, Patomorfologia
3-Tabela - INSTRUKTAŻ HIGIENY DLA DANEJ GRUPY WIEKOWEJ I Z DANYM SCHORZENIEM, Asystentka stomatologi
leczenie chirurgiczne schorzeń tarczycy
1-Tabela - INSTRUKTAŻ HIGIENY DLA DANEJ GRUPY WIEKOWEJ I Z DANYM SCHORZENIEM, Asystentka stomatologi
4-Tabela - INSTRUKTAŻ HIGIENY DLA DANEJ GRUPY WIEKOWEJ I Z DANYM SCHORZENIEM, Asystentka stomatologi
2-Tabela - INSTRUKTAŻ HIGIENY DLA DANEJ GRUPY WIEKOWEJ I Z DANYM SCHORZENIEM, Asystentka stomatologi
Leki stosowane w schorzeniach tarczycy
5-Tabela - INSTRUKTAŻ HIGIENY DLA DANEJ GRUPY WIEKOWEJ I Z DANYM SCHORZENIEM, Asystentka stomatologi
Pielęgnowanie w schorzeniach tarczycy
Piel gnowanie chorych ze schorzeniami tarczycy
leczenie chirurgiczne schorzeń tarczycy
Stomat niedocz tarczycy
Stomat nadcz tarczycy
wypadniecie tarczy miedzykregowej w odcinku szyjnym kregoslu, Stomatologia UMED, Neurologia, Neurolo
Leki w stomatologii – jak i czym leczyć schorzenia jamy ustnej
choroby przysadki stomatologia
Choroby wątroby,tarczycy
więcej podobnych podstron