
Wykład 2
Wykład 2
z Chirurgii III rok
z Chirurgii III rok
Prof. Krzysztof Kuzdak
Prof. Krzysztof Kuzdak

Ocena ryzyka operacyjnego
Kategoria
ASA
Skala American Society of Anesthesiologists
Definicja
zdrowy pacjent (bez zaburzeń fizjologicznych,
biochemicznych i psychicznych)
ASA
I
II
IV
III
V
pacjent w stanie agonalnym nie rokujący przeżycia 24
godzin
pacjent z zagrożeniem życia z powodu
nasilonej choroby układowej
pacjent z zaawansowaną chorobą układową (rozchwiana
cukrzyca, ostra niewydolność oddechowa, zawał < 3 mies.
pacjent z niewielkimi, stabilnymi chorobami układowymi
oraz osoby < 6 miesięcy i > 75 roku życia

1.
niewydolność krążenia,
2.
niewydolność oddechowa,
3.
niestabilna choroba wieńcowa,
4.
zaburzenia krzepnięcia,
5.
niewydolność nerek,
6.
niewydolność wątroby,
7.
rozchwiana cukrzyca,
8.
niestabilne nadciśnienie,
9.
wady i uszkodzenia układu sercowo-
naczyniowego,
10.
choroba zatorowo-zakrzepowa,
11.
wiek poniżej 1 roku i powyżej 75 lat,
12.
rozległe zabiegi wymagające otwarcia czaszki,
klatki piersiowej lub dwu jam ciała
Najważniejsze czynniki ryzyka znieczulenia i operacji to:

1) Czy chory jest w optymalnym
stanie zdrowotnym?
Dwa zasadnicze pytania przy
Dwa zasadnicze pytania przy
kwalifikacji
kwalifikacji
do leczenia operacyjnego:
do leczenia operacyjnego:
2) Czy oczekiwane korzyści wykonania
operacji przewyższają zagrożenia związane
ze znieczuleniem i zabiegiem?

Czynniki ryzyka
Punkty
Wskaźnik ryzyka kardiologicznego wg
Wskaźnik ryzyka kardiologicznego wg
Goldmana
Goldmana
0 – 5 pkt. – ryzyko poważnych powikłań krążeniowych > 3%
6 – 12 pkt. - 1 – 10%
13 – 25 pkt.
3 – 30%
26 – 53 pkt.
19 – 75%
trzeci ton serca lub nadciśnienie żylne
zawał przed upływem 3 miesięcy
arytmia lub przedwczesne skurcze przedsionkowe
ponad 5 dodatkowych skurczów komorowych /minutę
operacja jamy brzusznej lub w obrębie klatki
wiek < 1 roku życia i > 70 lat
zwężenie aorty lub tętniak
operacja w trybie doraźnym
niewydolność oddechowa, nerkowa i wątrobowa
11
10
7
7
3
5
3
4
3
Suma 53

1. w przebiegu infekcji
2. z powodu krwawienia miesiączkowego
3. z powodu zaburzeń elektrolitowych
4. z powodu rozchwiania metabolicznego
5. z powodu anemii lub niedobiałczenia
6. z powodu zaburzeń psychiczno-
emocjonalnych
7. spożycie pokarmu < 6 godzin lub płynu < 3
godziny
8. z powodu przyjęcia leków
antykoagulacyjnych
o przedłużonym działaniu (Acekumarol,
Aspiryna)
Odroczenie operacji:

Jedynym wyjątkiem jest
konieczność działań ratujących
życie u chorego nieprzytomnego
Zgoda chorego lub opiekuna
Zgoda chorego lub opiekuna
prawnego na leczenie
prawnego na leczenie
operacyjne
operacyjne

Przygotowanie do operacji:
1. diety – zakaz spożywania pokarmów na 12 godzin i
płynów
na 8 godzin przed zabiegiem
2. dekontaminacja przewodu pokarmowego –
preparatami doustnymi (Fortrans lub wlewami
doodbytniczymi)
3. zabezpieczenie krwi na okres okołooperacyjny
ewentualnie hemodilucja , krioprecypitat,
koncentrat płytek, koncentrat czynników
protrombiny II, VII, IX i X
4. zgłębnik żołądkowy u chorych z zaleganiem
5. cewnik do pęcherz moczowego
6. dostęp do dużych naczyń żylnych (wkłucie
centralne – cewnik Swana-Ganza) celem szybkiego
nawadniania i pomiaru OCŻ
7. kaniulizacja tętnicy do zabiegów endowaskularnych
(stenty, embolizacje)
8. nawodnienie

Przygotowanie do operacji:
9. przygotowanie oddechowe – pogłębiona wentylacja
ewentualnie badanie spirometryczne.
10. ocena kardiologiczna – w tym USG serca i dużych
naczyń
z wykluczeniem obecności skrzeplin i pomiarem
rzutu minutowego FEV.
11. przygotowanie skóry.
12. przygotowanie psychologiczne (informacja o
ewentualnych powikłaniach i uzyskanie pisemnej
zgody chorego na zabieg.

Przygotowanie do operacji:
13. premedykacja celem: zmniejszenia niepokoju i
lęku chorego (Dormicum), zmniejszenia
wydzielania w drogach oddechowych,
zahamowanie nudności i wymiotów (Zofran)
zahamowania wydzielania żołądkowego (Blokery
pompy), osłabienia odpowiedzi współczulno-
nadnerczowej, osłabienia odczynów
immunologicznych (sterydy), działanie
hipnotyczne i podwyższenie progu bólowego
(morfina).
14. działania przeciwzakrzepowe – bandażowanie
kończyn, pończochy p/żylakowe, preparaty
drobnocząsteczkowych heparyn, dextran 40 tys.
15. profilaktyka antybiotykowa ultrakrótka (one
shot),
krótka 48 godzin lub przedłużona.

Zawartość wody w organizmie ~ 2/3 masy ciała
zależna od wieku, płci, ilości tkanki tłuszczowej
Gospodarka wodno-elektrolitowa
ogólna zawartość
wody
woda
zewnątrzkomórkowa
Zapotrzebowanie dobowe na wodę 1000 – 1500
mL/m
2
powierzchni ciała = 20 – 40 mL/kg masy
ciała
1/3
zewnątrzkomórk
owa
2/3 w komórce
1/3
wewnątrznaczyn
iowa
2/3 przestrzeń
międzykomórkow
a

Utrata dobowa
wody:
mocz 1 500
skóra
500
płuca
400
stolec
100
w sumie 2 500
mL
Gospodarka wodno - elektrolitowa
Wzrost temperatury ciała o 1
º
C zwiększa
zapotrzebowanie wodne o 12% = 300 – 500 mL
(u dzieci gorączkujących utrata wody zwiększa
się o 100%)
Dobowa podaż wody:
płyny 30 mL/kg x 70kg = 2
100
woda oksydacyjna
400
w sumie
2 500
mL

Odwodnienie w ujęciu ilościowym
Odwodnienie w ujęciu ilościowym
- lekkie : ≥ 2% masy ciała = ≥ 1 400 mL –
pragnienie
- średnie : ≥ 6% masy ciała = ≥ 4 200 mL –
pragnienie, suchość śluzówek, objaw
fałdu OCŻ, oliguria
- ciężkie : ≥ 7% masy ciała = ≥ 5 000 mL –
objawy jak
w średnim + zapaść ortostatyczna i
zaburzenia umysłowe
- śmiertelne : > 15% masy ciała = ≥ 10 500 mL
(przy wadze 70 kg – nieprzytomność,
wstrząs)

Odwodnienie w ujęciu
jakościowym:
- izotoniczne (normonatremia Na
+
135 –
147mmol/L)
- hipertoniczne (hipernatremia Na
+
> 147
mmol/L)
- hipotoniczne (hiponatremia Na
+
< 135
mmol/L)
akt. stęż. Na
+
-
147
ubytek H
2
O
=
(w
odwodnieniu
hipertoniczny
m)
14
7
x (30 x masa
ciała)

N = 3,5 – 5,0 mmol/L
zapotrzebowanie dobowe 0,5 – 1,0
mmol/kg m.c.
zawartość 54 mmol/kg m.c. 90 % w
komórce
Potas K
+

Hipokaliemia < 3,5
mmol/L K
+
Przyczyny:
utrata przez przewód pokarmowy, (wymioty, biegunki)
utrata z moczem (niewydolność nerek,
hiperaldosteronizm)
inne choroby: ostra zasadowica, ostra białaczka
polekowe: diuretyki, antybiotyki – amfoterycyna,
karbenicylina
Objawy:
zaburzenia czynności serca do migotania komór
włącznie
zaburzenia czynności mięśni – wiotkość, porażenie
perystaltyki
zaburzenia układu nerwowego – osłabienie, śpiączka

Hipokaliemia < 3,5
mmol/L K
+
Leczenie
KCL 7,5% i 15% ampułki po 10 mL = 10 i 20 mmol
K
+
podawać 20 mmol K
+
w 500 mL glukozy w
wolnym przetoczeniu maksymalnie 200 mmol/dobę
dodatek insuliny krystalicznej ~ 16 j. przyspiesza
wbudowywanie K
+
do komórki (mieszanka
polaryzująca)

Przyczyny:
nadmierny dowóz potasu (polekowa)
zaburzone wydalanie potasu przez nerki
(niewydolność)
nadmierne uwalnianie z komórek (rozpad)
Objawy:
zaburzenia czynności serca – zwolnienie akcji
do asystolii włącznie
zaburzenia czynności mięśni – osłabienie
zaburzenia czynności układu nerwowego –
drgawki, porażenia
Hiperkaliemia > 5 mmol/L
Hiperkaliemia > 5 mmol/L

Leczenie:
•
wzmóc diurezę (furosemid)
•
usunąć płyny ustrojowe (sonda, lewatywa)
•
nawodnić płynami bez potasu
•
włączyć glukozę z insuliną 1 j. insuliny
kryst./3g glukozy
•
włączyć żywice jonowymienne (Resonium A)
•
dializa otrzewnowa
•
hemodializa
•
zwalczać kwasicę - dwuwęglan sodu
Hiperkaliemia > 5 mmol/L
Hiperkaliemia > 5 mmol/L

N (w surowicy) 2,25 – 2,55 mmol/L = 9 – 10 mg%
50% w postaci zjonizowanej
10% rozpuszczalne związki białkowe
w ustroju 1000 g Ca
+
99% w kościach;
140 mmol Ca
2+
w przestrzeni pozakomórkowej
dobowa podaż 1 g (25 mmol) z czego wchłania się 5
mmol
Wapń Ca
Wapń Ca
2+
2+
regulują przemianę wapniową:
metabolity witaminy
D
wchłanianie
parathormon
PTH
stężenie w surowicy
kalcytonina stężenie w surowicy

Przyczyny:
•
nadmierna podaż Ca
•
nadmierne wchłanianie (preparaty witaminy D)
•
pierwotna nadczynność przytarczyc
•
nadmierna mobilizacja w kościach (nadczynność
przytarczyc, nowotwory kości, unieruchomienie)
•
upośledzone wydalanie przez nerki
Hiperkalcemia > 2,55 mmol/L
(10 mg%)

Hiperkalcemia > 2,55 mmol/L (10
Hiperkalcemia > 2,55 mmol/L (10
mg%)
mg%)
Objawy:
•
osłabienie mięśni
•
zaburzenie świadomości
•
owrzodzenia w przewodzie pokarmowym
•
kamica nerkowa
•
poliuria
•
świąd skóry
•
nadciśnienie
•
niemiarowość
•
niedrożność porażenna
•
bóle brzucha

Hiperkalcemia > 2,55 mmol/L (10
Hiperkalcemia > 2,55 mmol/L (10
mg%)
mg%)
Leczenie:
przyczynowe
•
usunąć gruczolaka
przytarczyc
objawowe
•
nawodnienie,
•
diuretyki,
•
kalcytonina,
•
fosforany,
•
hemodializa

Hipokalcemia < 2,25 mmol/L
Hipokalcemia < 2,25 mmol/L
(9 mg%)
(9 mg%)
Przyczyny:
•
upośledzone wchłanianie jelitowe
•
niedobór witaminy D
•
niedobór PTH
•
nadmiar kalcytoniny (rak rdzeniasty)
•
ostre zapalenie trzustki (odkładanie mydeł
wapniowych)

Hipokalcemia < 2,25 mmol/L
Hipokalcemia < 2,25 mmol/L
(9 mg%)
(9 mg%)
Objawy:
• wzmożona
pobudliwość,
• parestezje,
• objawy
psychotyczne,
• hipotensja,
• zaburzenia rytmu
serca,
• hipoplazja szkliwa
zębów,
• zaćma,
• biegunki,
• wypadanie włosów,
• suchość skóry
• tężyczka
Leczenie -
przyczynowe:
• preparaty witaminy
D,
• preparaty wapnia i.v.;
p.o.
• przeszczep
przytarczyc
(w niewydolności
narządu)

Równowaga kwasowo -
zasadowa
Norma pH
7,35 – 7,45
pCO
2
35,0 – 45,0 mmHg
wodorowęglan HCO
3
22,0 – 28,0
mmol/L
nadmiar zasad BE
-2,5 – +2,5
mmol/L
zasady buforowe ~ 48 mmol/L
równanie Hendersona-Hasselbacha
pH = 7,62 + log
HCO
3
pCO
2
układy buforowe – płuca –
nerki

Kwasica oddechowa
(ostra lub przewlekła) pCO
2
Przyczyny:
• OUN - np. guzy mózgu, urazy
• leki – opiaty, barbiturany
• nerwy obwodowe –
neuropatia
• mięśnie – miastemia
• drogi oddechowe – astma,
urazy, nowotwory
• płuca – odma, obrzęk płuc,
rozedma
Leczenie: przyczynowe
tlenoterapia
Objawy:
• duszność
• sinica
• objawy
choroby
podstawowej

Kwasica metaboliczna: HCO
Kwasica metaboliczna: HCO
3
3
pCO
pCO
2
2
Przyczyny:
A - nadmierna produkcja kwasów:
1. kwasica ketonowa
a) cukrzycowa
b) głodowa
c) stany gorączkowe
d) tyreotoksykoza
2. kwasica mleczanowa
a) w hipoksji
b) w cukrzycy
c) w zatruciu alkoholem,
salicylanami

B utrata zasad buforujących
1. przez przewód pokarmowy (biegunki,
przetoki
żółciowe, trzustkowe)
2. przez nerki – uszkodzenie cewki
dystalnej
C nieprawidłowa regeneracja zasad w nerce
1. kwasica mocznicowa przewlekła
2. kwasica mocznicowa ostra
Kwasica metaboliczna: HCO
Kwasica metaboliczna: HCO
3
3
pCO
pCO
2
2
Przyczyny:

Kwasica metaboliczna: HCO
Kwasica metaboliczna: HCO
3
3
pCO
pCO
2
2
Objawy:
• oddech Kussmaula
• hiperkaliemia
• bradykardia
• skurcze dodatkowe
• zmniejszenie rzutu
serca
Leczenie:
BE x 0,3 ciężaru ciała = mL
8,4% NaHCO
3
(wyrównywać z prędkością
do 50 mmol/h)

Przetaczanie płynów
Przetaczanie płynów
1. Celem podaży 2,5 litra płynów u
chorych nieprzytomnych i po operacjach
w obrębie przewodu pokarmowego
2. Celem uzupełnienia hipowolemii,
spowodowanej utratą płynów
ustrojowych przez przewód pokarmowy,
skórę, płuca, nerki, drogę naczyń;
ucieczki płynu do trzeciej przestrzeni

Przetaczanie płynów
Przetaczanie płynów
Objawy hipowolemii:
• obniżenie ciśnienia tętniczego
• słabo napięte tętno na obwodzie
• przyśpieszona akcja serca
• brak wypełnienia żył szyjnych
• wysuszenie skóry i śluzówek
• oliguria lub anuria
• obniżenie OCŻ
• obniżenie ciśnienia zaklinowania cewnika
Swana-Ganza w tętnicy płucnej

Przetaczanie płynów
Przetaczanie płynów
Leczenie:
przetaczać izoosmotyczne krystaloidy, płyny
białkowe np. aminokwasy, roztwory glukozy,
dextrozy, uwzględniając dobowe
zapotrzebowanie na elektrolity, białko i
cukry z prędkością 2 mL/kg/h kontrolując:
- średnie ciśnienie tętnicze (MAP) > 80
mmHg
- akcję serca (HR) < 120/min
- ośrodkowe ciśnienie żylne (OCŻ) < 15 cm
H
2
O
- ciśnienie zaklinowania (PCWP) < 20
mmHg

Żywienie w chirurgii
Żywienie w chirurgii
40% chorych przyjmowanych do szpitala
ma cechy zaawansowanego niedożywienia
z powodów: przewlekłych schorzeń
przewodu pokarmowego,
chorób nowotworowych, chorób
metabolicznych.
W grupie 70% tych chorych cechy
niedożywienia pogłębiają się w trakcie
hospitalizacji, w wyniku niedostatecznej
podaży preparatów białkowych
i procesów katabolicznych.

Rodzaje
niedożywienia:
1.
marazm
– w wyniku przewlekłego
niepowikłanego głodzenia następuje:
- spadek masy ciała,
- prawidłowe stężenie białka,
- prawidłowe stężenie albumin
2.
kwashiorkor
– najczęściej u otyłych
chorych
po dużym urazie, lub w trakcie zakażenia
- spadek stężenia białka
- spadek stężenia albumin
- spadek stężenia immunoglobulin
- akumulacja wody i sodu
- obrzęki

Rodzaje
niedożywienia:
3. mieszany
– u chorych z
hiperkatabolizmem przy niedostatecznej
podaży białka i energii
– spadek masy ciała
– obniżenie stężenia białka
– spadek stężenia albumin
– spadek stężenia immunoglobulin
– zaburzenia gospodarki kwasowo-
zasadowej
i elektrolitowej

Żywienie w chirurgii
Żywienie w chirurgii
Czy możliwe jest skuteczne żywienie drogą
Czy możliwe jest skuteczne żywienie drogą
naturalną?
naturalną?
Tak
Tak
Nie
Nie
Czy możliwe jest żywienie drogą przewodu
Czy możliwe jest żywienie drogą przewodu
pokarmowego?
pokarmowego?
Dieta
Dieta
zwykła
zwykła
Niewystarczaj
Niewystarczaj
ąca
ąca
Dieta zwykła + suplement
Dieta zwykła + suplement
pokarmowy
pokarmowy
Nieodpowiednia lub
Nieodpowiednia lub
niewystarczająca
niewystarczająca
Dieta
Dieta
przemysłowa
przemysłowa
Płyny obojętne lub
Płyny obojętne lub
suplement pokarmowy,
suplement pokarmowy,
lub dieta zwykła
lub dieta zwykła
doustnie
doustnie
Płyny obojętne lub
Płyny obojętne lub
suplement pokarmowy,
suplement pokarmowy,
lub dieta zwykła
lub dieta zwykła
doustnie przez zgłębnik
doustnie przez zgłębnik
lub
lub
przetokę odżywczą
przetokę odżywczą
Tak – żywienie
Tak – żywienie
dojelitowe
dojelitowe
Nie – żywienie
Nie – żywienie
pozajelitowe
pozajelitowe
Prawidłowy okres
Prawidłowy okres
żywienia
żywienia
< 21 dni
< 21 dni
> 21
> 21
dni
dni
Żywienie
Żywienie
przez
przez
zgłębnik
zgłębnik
Żywienie przez przetokę
Żywienie przez przetokę
odżywczą
odżywczą
Czy możliwe jest choć minimalne
Czy możliwe jest choć minimalne
pojenie lub karmienie doustne?
pojenie lub karmienie doustne?
Żywienie
Żywienie
pozajelitowe
pozajelitowe
Długotrwałe leczenie
Długotrwałe leczenie
Niewydolność narządowa
Niewydolność narządowa
Podaż > 1800 kcal/24 h
Podaż > 1800 kcal/24 h
Duże zapotrzebowanie na
Duże zapotrzebowanie na
elektrolity
elektrolity
Zaburzenia metaboliczne
Zaburzenia metaboliczne
Dostepne żyły obwodowe
Dostepne żyły obwodowe
Nie ma ograniczenia objętości
Nie ma ograniczenia objętości
Można podać emulsje
Można podać emulsje
tłuszczowe
tłuszczowe
Podaż < 1800 kcal/24 h
Podaż < 1800 kcal/24 h
Przewidywany okres żywienia
Przewidywany okres żywienia
< 14 dni
< 14 dni
Przez żyłę
Przez żyłę
główną
główną
Przez żyły
Przez żyły
obwodowe
obwodowe
Tak
Tak
Czy możliwe jest choć minimalne pojenie lub karmienie doustne
Czy możliwe jest choć minimalne pojenie lub karmienie doustne
lub przez zgłębnik?
lub przez zgłębnik?
Tak
Tak
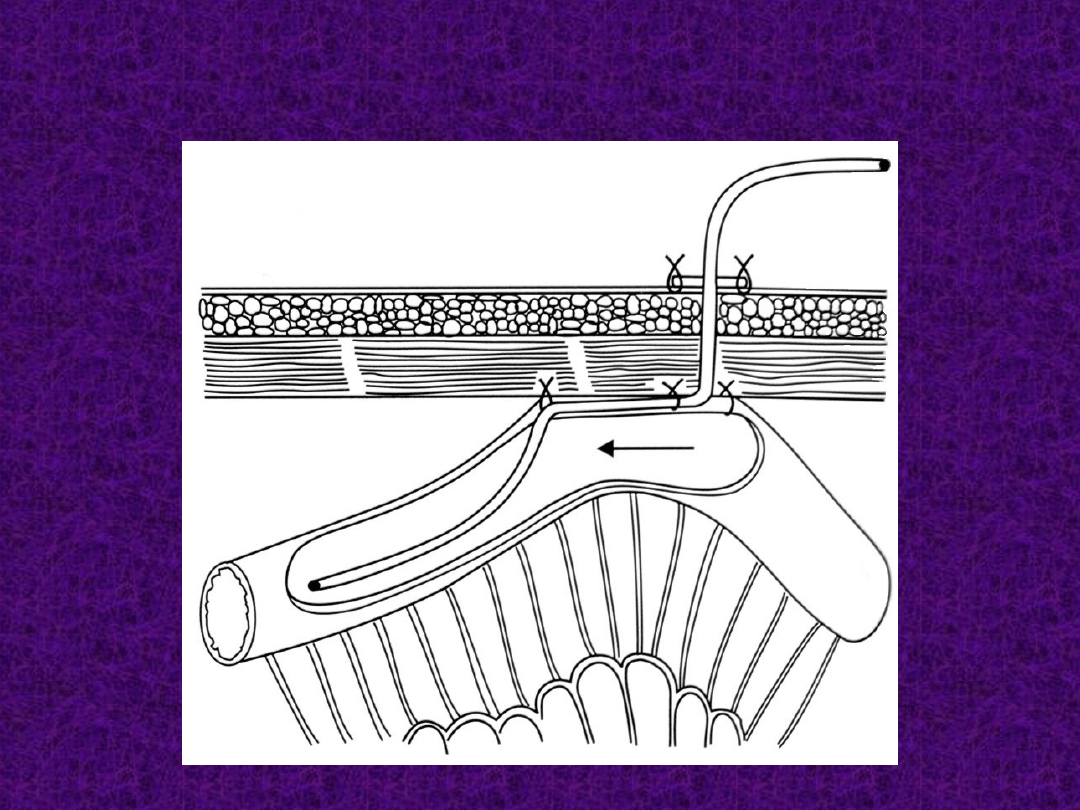
Mikroprzetoka odżywcza
Mikroprzetoka odżywcza
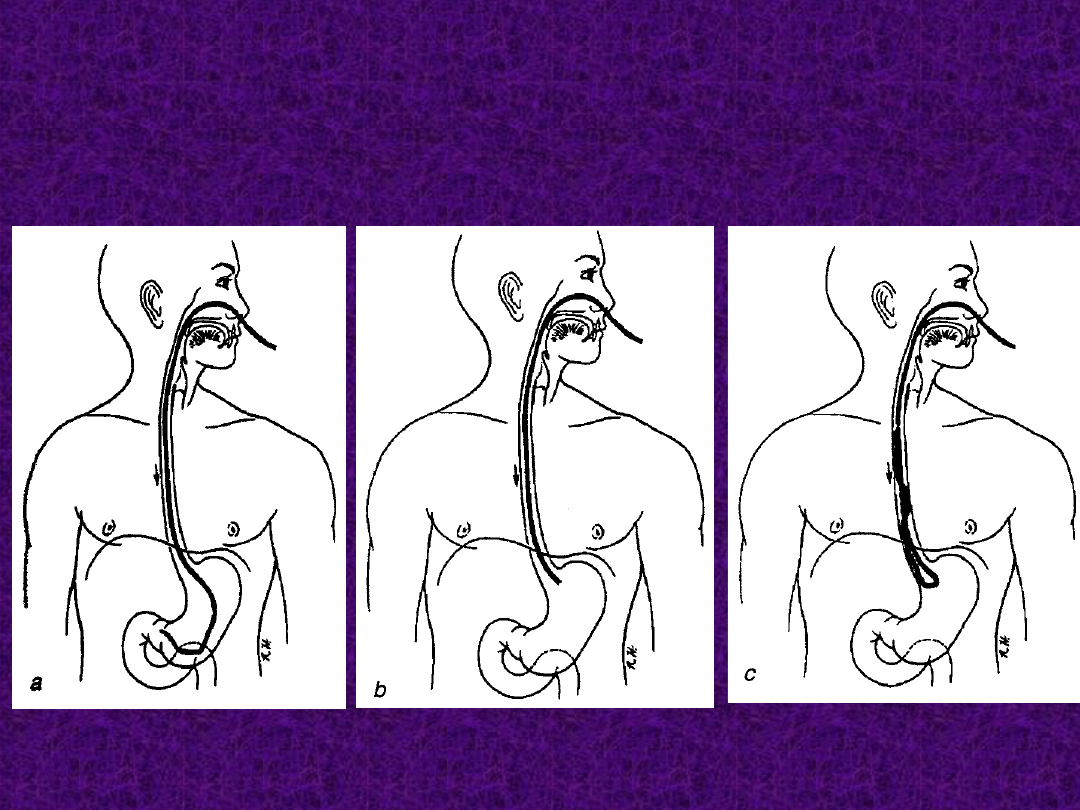
Żywienie przez zgłębnik
Żywienie przez zgłębnik
żołądkowy
żołądkowy

Substancje odżywcze – zasady
Substancje odżywcze – zasady
dawkowania
dawkowania
Białko – (15–20%) – 4kcal/g – podaż – 1–1,5 g/kg m.c./24h
Cukry – (40-60%) – 4kcal/g – podaż – do 5 g/kg m.c./24h
Tłuszcz – (20-50%) – 9kcal/g – podaż – 0,8–1,5 g/kg m.c./24h

Leczenie preparatami krwi
Leczenie preparatami krwi
1. przywrócenie i utrzymanie zdolności przenoszenia tlenu
2. przywrócenie i utrzymanie objętości krwi
3. przywrócenie i utrzymanie czynności układu hemostazy
4. przywrócenie i utrzymanie odporności immunologicznej
Wskazania do przetoczenia krwi lub jej składników
to:

Próba krzyżowa
Próba krzyżowa
Próba biologiczna
Próba biologiczna
Preparaty krwi
Preparaty krwi
Nazwa właściwa
Krew pełna
Krew pełna
Koncentrat krwinek czerwonych
Koncentrat krwinek czerwonych
Krwinki czerwone mrożone
Krwinki czerwone mrożone
Krwinki czerwone pozbawione
Krwinki czerwone pozbawione
leukocytów przez wirowanie
leukocytów przez wirowanie
Krwinki czerwone pozbawione
Krwinki czerwone pozbawione
leukocytów przez przemywanie
leukocytów przez przemywanie
Krwinki czerwone pozbawione
Krwinki czerwone pozbawione
leukocytów przez filtrowanie
leukocytów przez filtrowanie
Świeżo mrożone osocze (FFP)
Świeżo mrożone osocze (FFP)
Krew pełna po usunięciu
Krew pełna po usunięciu
krioprecypiatu
krioprecypiatu
Koncentrat krwinek płytkowych
Koncentrat krwinek płytkowych
Koncentrat krwinek płytkowych z
Koncentrat krwinek płytkowych z
aferezy
aferezy
Koncentrat czynnika VIII
Koncentrat czynnika VIII
Immunoglobulina
Immunoglobulina
Albuminy
Albuminy
Krioprecypiat (AHF)
Krioprecypiat (AHF)
Koncentrat czynnika IX
Koncentrat czynnika IX
Nazwa potoczna
Krew konserwowana, pełna
Krew konserwowana, pełna
Krew zagęszczona, masa erytrocytarna
Krew zagęszczona, masa erytrocytarna
Krew mrożona, krwinki mrożone
Krew mrożona, krwinki mrożone
Ubogoleukocytarny koncentrat
Ubogoleukocytarny koncentrat
krwinek czerwonych
krwinek czerwonych
Płukane krwinki czerwone
Płukane krwinki czerwone
Ubogoleukocytarny koncentrat
Ubogoleukocytarny koncentrat
krwinek czerwonych
krwinek czerwonych
Mrożona plazma, osocze mrożone
Mrożona plazma, osocze mrożone
Krew pełna modyfikowana
Krew pełna modyfikowana
Krwinki płytkowe
Krwinki płytkowe
Krwinki płytkowe od jednego dawcy
Krwinki płytkowe od jednego dawcy
Czynnik antyhemofilowy. Czynnik VII:C
Czynnik antyhemofilowy. Czynnik VII:C
KRIO
KRIO
Czynnik antyhemofilowy
Czynnik antyhemofilowy

Powikłania po przetoczeniu preparatów
krwi
zaczerwienienie twarzy
ból w klatce piersiowej
gorączka
złe samopoczucie chorego
dreszcze
nudności
duszności
pokrzywka
nagły wzrost temperatury ciała

Powikłania po przetoczeniu preparatów
krwi
kołatanie lub zaburzenia rytmu serca zgłaszane
przez chorego (na skutek np. zbyt szybkiego
przetoczenia zbyt zimnych preparatów krwi i
oziębienia zatoki przedsionkowej serca,
wystąpienia ostrego odczynu hemolitycznego)
zawroty i bóle głowy
ból w miejscu wkłucia
rozsianie wykrzepianie wewnątrznaczyniowe (DIC)
wzrost ciśnienia tętniczego krwi
obrzęk płuc
anuria lub hemoglobinuria (ostry odczyn
hemolityczny)

AUTOTRANSFUZJA: polega na gromadzeniu
przed planowanym zabiegiem własnej krwi
chorego
i przetoczeniu jej zwrotnie w trakcie, a o ile jest
taka potrzeba,
tuż po operacji.
HEMODILUCJA: polega na pobraniu od chorego w
trakcie zabiegu operacyjnego około 300 – 400 mL
krwi i przetoczeniu odpowiedniej ilości płynów
krwiozastępczych.
Technika odzysku krwi z pola
operacyjnego
Płyny krwiozastępcze HAES

Wstrząs - Shock
Wstrząs - Shock
Definicja – zespół zaburzeń
ogólnoustrojowych prowadzących do
nagłego niedotlenienia
i niedokrwienia tkanek i narządów

Wstrząs - Shock
Wstrząs - Shock
Rodzaje wstrząsu:
1. Wstrząs hipowolemiczny
– jest następstwem zmniejszenia objętości krwi,
krążącej w wyniku utraty pełnej krwi spowodowanego
krwotokiem, zmniejszenia objętości osocza lub wody
ustrojowej i elektrolitów spowodowanej oparzeniem,
niedrożnością jelit, mechanicznym urazem tkanek.
Typowe objawy to: obniżenie ośrodkowego ciśnienia
żylnego (OCŻ), zwiększenie oporu naczyń
obwodowych, przyspieszenie czynności serca.

Wstrząs - Shock
Wstrząs - Shock
2. Wstrząs pochodzenia sercowego
– jest następstwem osłabienia siły pompującej serca i
zmniejszenia minutowej objętości wyrzutowej
spowodowanej zawałem mięśnia sercowego,
zaburzeniami rytmu, niewydolności serca z powodu
przeciążenia. Typowe objawy to: wzrost ciśnienia
żylnego
i zwiększenie oporu naczyń obwodowych.

Wstrząs - Shock
Wstrząs - Shock
3. Wstrząs neuropochodny
– jest spowodowany uszkodzeniem ośrodkowego
układu nerwowego, znieczuleniem rdzeniowym itp.
Jest następstwem zniesienia oporu naczyniowego z
zaleganiem krwi w rozszerzonych naczyniach. Typowe
objawy to: przyspieszenie akcji serca w celu
zachowania niezbędnego przepływu krwi, obniżenie
się oporu tętniczek obwodowych i wzrost
ośrodkowego ciśnienia żylnego.

Wstrząs - Shock
Wstrząs - Shock
4. Wstrząs septyczny
– wywołany jest posocznicą, zapaleniem otrzewnej,
zapaleniem opon mózgowych itp. Jest następstwem
uszkodzenia śródbłonka naczyń, zwiększeniem ich
przepuszczalności i przenikaniem płynu
z przestrzeni wewnątrz – do pozanaczyniowej.
Najczęściej wywołany jest zakażeniem
drobnoustrojami Gram- ujemnymi. Zwykle cechuje się
zaburzeniami czynności serca, zmniejszeniem
odśrodkowego ciśnienia żylnego i oporu tętniczek
obwodowych.

5. Wstrząs anafilaktyczny
– wywołany gwałtowną, masywną reakcją
immunologiczną prowadzącą do spadku napięcia
mięśniówki naczyń, rozległego rozszerzenia
łożyska naczyniowego, spadku ciśnienia
tętniczego i żylnego, oraz znaczącego
niedotlenienia tkanek.
Wstrząs - Shock
Wstrząs - Shock

1. wstrząs hipodynamiczny
– ze zmniejszoną
objętością wyrzutową serca spowodowaną:
• zmniejszeniem dopływu krwi żylnej (zmniejszenie
objętości krwi krążącej, zaleganie w rozszerzonych
naczyniach)
• upośledzenie czynności serca (zawał serca,
zerwanie nici ścięgnistych, zator, tamponada
osierdzia)
2. wstrząs hiperdynamiczny
– ze zwiększoną
minutową objętością wyrzutową serca
spowodowaną:
• nadmiernym zapotrzebowaniem organizmu na krew,
przekraczającym możliwości adaptacyjne (przełom
tarczycowy),
• zmniejszoną zdolnością krwi do przenoszenia tlenu
(przełom hemolityczny, zatrucia powodujące
hemolizę)
• nagłym powstaniem przecieku tętniczo-żylnego (po
urazie)
Zmiany hemodynamiczne we
wstrząsie

Faza I. Okres wyrównania
Początkową reakcją na zmniejszenie objętości krwi
krążącej jest skurcz zwieraczy przedwłośniczkowych.
Powoduje to obniżenie ciśnienia przesączania, co przy
niezmienionym ciśnieniu osmotycznym powoduje
przemieszczanie się płynu z przestrzeni
śródmiąższowej do łożyska naczyniowego, zwiększając
objętość krwi krążącej. Jeżeli mechanizm ten jest
wystarczający
do wyrównania niedoborów krwi zwieracze ulegają
rozkurczowi
i przepływ w mikrokrążeniu powraca do normy. Jeżeli
mechanizm ten jest niewystarczający rozwija się
kolejna faza wstrząsu.
Fazy wstrząsu

Faza II. Okres krytyczny
Jeżeli zawodzi wyżej wspomniany mechanizm
wyrównawczy, zwieracze przedwłośniczkowe
pozostają nadal obkurczone. Dochodzi do otwarcia
połączeń tętniczo-żylnych, krew omija komórki. W tej
fazie dochodzi do wcześniej opisywanych zaburzeń
metabolicznych w komórce. Rozwija się beztlenowy
proces spalania glukozy, narasta kwasica
metaboliczna. Uwalniana histamina powoduje
zamknięcie zwieraczy pozawłosowatych. Dochodzi
do zwolnienia przepływu krwi w pozostałych
włośniczkach
i zalegania w nich elementów morfotycznych krwi.
Fazy wstrząsu

Faza III. Okres niewyrównania
Obkurczenie zwieraczy i brak przepływu przez
naczynia włosowate powoduje uszkodzenie śródbłonka
i wzrost przepuszczalności. Nagromadzenie resztek
przemiany materii i kwasica metaboliczna powoduje
miejscowy odruch otwarcia zwieraczy
przedwłosowatych, a zwieracze pozawłosowate są
nadal zamknięte. Ponowny napływ krwi do
uszkodzonych naczyń włosowatych wiąże się z
przenikaniem płynu i białek do przestrzeni poza
naczyniowej. Elementy morfotyczne krwi ulegają
agregacji, co może doprowadzić do zespołu
wykrzepiania śródnaczyniowego (zespół DIG).
Niedobory energetyczne komórki powodują
niewydolność aktywnego transportu sodu i potasu.
Dochodzi do obrzęku komórki i zmniejszenia
przestrzeni śródmiąższowej, oraz ucisku na drożne
jeszcze naczynia włosowate. Otwarte połączenia
tętniczo-żylne umożliwiają zachowanie przepływu
przez serce i mózg.
Fazy wstrząsu

Faza IV. Okres zdrowienia
Przywrócenie objętości krwi krążącej do wartości
zapewniającej minimalny przepływ w III fazie
wstrząsu, a zmiany w mikrokrążeniu są jeszcze
odwracalne, powoduje podjęcie prawidłowej czynności
przez nawet bardzo uszkodzone komórki. Przy
zachowaniu błony komórkowej wyrównanie zaburzeń
równowagi wodno-elektrolitowej trwa około 3-4 dni.
Ciągłość ściany włośniczek powraca wówczas, gdy
zlepy krwinek czerwonych ulegają rozbiciu po
wypłukaniu
do żyłek i powrocie do krążenia układowego. Niektóre
z nich mogą przedostać się do przestrzeni poza
naczyniowej płuc lub innych obszarów mikrokrążenia.
Przy znacznym uszkodzeniu mikrokrążenia uwalniane
są duże ilości prokoagulantów powstających z
martwych komórek, zlepów krwinek czerwonych i
płytkowych mogące doprowadzić do rozsianego
krzepnięcia wewnątrznaczyniowego
i wtórnego nasilenia objawów wstrząsu.
Fazy wstrząsu

Kiedy włączyć leki inotropowo-
wazoaktywne
( i dopaminergiki)?
Centralizacja krążenia

Leczenie chorego we
Leczenie chorego we
wstrząsie
wstrząsie
1. pozycja leżąca z uniesionymi kończynami
2. tlenoterapia
3. szybki wlew krystaloidów i.v. pod kontrolą
OCŻ
4. działanie przyczynowe
5. środki przeciwbólowe i uspokajające w tym
narkotyczne
6. ogrzanie chorego
7. zapewnienie drożności dróg oddechowych
8. sterydoterapia
9. dopaminergiki
10.
pomiar diurezy

Reanimacja a
Reanimacja a
resuscytacja
resuscytacja
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
Wyszukiwarka
Podobne podstrony:
Wykład 5 z chirurgii III rok
Wykład 4 z chirurgii III rok
Wykład 1 z chirurgii III rok
Wykład 3 z chirurgii III rok
cukrzyca wyklad, 1.Lekarski, III rok, Chirurgia, Choroby wewnętrzne
ogólne - wykład 10, III ROK, I semestr, Językoznawstwo ogólne - wykład
Filozofia religii - skrót wykładów, religioznawstwo, III rok, I semestr, filozofia religii
Test rodzinne spadkowe, Studia Prawnicze- notatki,wykłady,skrypty, III rok prawa
wyklady I, Studia, III rok, III rok, V semestr, pomoce naukowe, do egzaminu
cywilno prawna ochrona dóbr osobistych, Studia Prawnicze- notatki,wykłady,skrypty, III rok prawa
warzywa-wykladyy 2, Studia, III rok, III rok, V semestr, pomoce naukowe, do egzaminu
kliniczna - wyklad 1, psychologia, III rok, psychologia kliniczna
kliniczna - wyklad 2, psychologia, III rok, psychologia kliniczna
więcej podobnych podstron