
Nadciśnienie tętnicze

Ciśnienie tętnicze u dzieci
• Należy uznać za prawidłowe, jeśli średnie
wartości ciśnienie skurczowego i
rozkurczowego z kilku pomiarów nie
przekraczają 90 centyla dla wieku, płci i
wzrostu
• Wartości pomiędzy 90 a 95 centylem –
graniczne (nadcisnienie łagodne - ?)
• Powyżej 95 centyla – istotne nadciśnienie
(umiarkowane)
• Powyżej 99 centyla – nadciśnienie ciężkie

Pomiar ciśnienia tętniczego
u dzieci
• Sprzęt:
– Manometr rtęciowy i stetoskop
– Manometr zegarowy (sprężynowy, aneroidowy) i stetoskop
– Aparat automatyczny
• Mankiet
– Co najmniej 70% odległości między wyrostkiem barkowym łopatki a wyrostkiem łokciowym
Lub
– 40% obwodu ramienia mierzonego w połowie jego długości
Cały obwód ramienia musi obejmować balon wewnątrz mankietu
• Technika
– Po kilku minutach odpoczynku, u niemowlęcia najlepiej we śnie (odczyt o 5-7 mm niższy
niż w stanie czuwania)
– W pozycji siedzącej (niemowlę – leżącej), odwiedzione i podparte ramię, mankiet na
wysokości serca, nagi oparte stopami o podłogę, nieskrzyżowane
– Mankiet należy wypełnić w ciągu 30 sekund do wartości ok. 30 mmHg wyższych od
momentu zaniku tętna na tętnicy promieniowej, opróżniać ze stałą prędkością 2-3 mmHg/s
– Odczyt wartości ciśnienia metodą osłuchową – przy I i V tonie Korotkowa (pojawienie się i
zanik tętna)
– Pomiar metodą oscylometryczną (automatyczny) – pomiar bezpośredni ciśnienia
średniego, ciśnienie skurczowe i rozkurczowe wyliczane; ryzyko błędu dotyczy szczególnie
ciśnienia rozkurczowego; brak norm opracowanych dla metody oscylometrycznej
• Pomiar całodobowy – Holter ciśnieniowy

Ograniczenia i błędy pomiarów
Metoda osłuchowa
Metoda oscylometryczna
Błąd mierzącego – zaburzenia słuchu,
hałas, brak koncentracji, błędna
interpretacja, zaokrąglanie wyniku,
znaczenie ucisku słuchawki ,
nieprecyzyjnej szybkości zmniejszania
ciśnienia w mankiecie
Pomiar oscylacji tętnicy
ramiennej w trakcie obniżania
ciśnienia w mankiecie –
bezpośredni pomiar ciśnienia
średniego, z którego
wyliczone są wartości
ciśnienia skurczowego i
rozkurczowego
(standaryzacja jest tajemnica
producenta – brak możliwości
weryfikacji)
Manometr
rtęciowy
Manometr sprężynowy
Zawiera rtęć
Bardzo czuły na
uszkodzenia
mechaniczne,
dokładność zmniejsza
się z upływem czasu –
konieczna częsta
kalibracja
Możliwość zastosowania w
hałasie
Brak wpływu indywidualnych
cech mierzącego na pomiar
Lepiej akceptowana przez
dzieci

Zalecenia dotyczące
wykonywania pomiarów
ciśnienia tętniczego
• Lekarz pierwszego kontaktu
podczas badań profilaktycznych
(Rozporządzenie MZ z 2004,
Dz.U. 2004.282.2814 z późn.
zmianami)
• Nie podano źródła norm
odniesienia – w Polsce nie ma
norm opracowanych na
reprezentatywnej populacji
(jedynie dla wybranych populacji
regionalnych i wiekowych: 2004,
mazowieckie i wielkopolskie, 7-
18 lat; 2007 - łódzkie) –
najpowszechniejsze są normy
opracowane w USA (raport Task
Force 2004 – wartości odniesione
do wieku, płci, wzrostu),
opracowane na podstawie tylko
pierwszego z 3 kolejnych
pomiarów
• Dostępne normy opracowane dla
pomiarów sfingomanometrem
Zalecenia eksperckie
•Pomiar ciśnienia – u dzieci >3 roku
życia raz w roku i podczas każdego
rutynowego badania lekarskiego
•U młodszych, jeśli:
• Obciążający wywiad
okołoporodowy (wcześniactwo,
niska masa urodzeniowa,
pobyt na OITN)
• Wada wrodzona
• Nawracające ZUM, choroby
berek i/lub układu moczowego
• Choroba nowotworowa
• Stan po przeszczepie
• Stosowanie leków
wpływających na ciśnienie
tętnicze
• Objawy i stany sugerujące
możliwość nadciśnienia
Zalecenia eksperckie
•Pomiar ciśnienia – u dzieci >3 roku
życia raz w roku i podczas każdego
rutynowego badania lekarskiego
•U młodszych, jeśli:
• Obciążający wywiad
okołoporodowy (wcześniactwo,
niska masa urodzeniowa,
pobyt na OITN)
• Wada wrodzona
• Nawracające ZUM, choroby
berek i/lub układu moczowego
• Choroba nowotworowa
• Stan po przeszczepie
• Stosowanie leków
wpływających na ciśnienie
tętnicze
• Objawy i stany sugerujące
możliwość nadciśnienia

Co oznacza skrót RR?

Przyczyny nadciśnienia u
dzieci
• Pierwotne – rzadziej niż u dorosłych,
głownie u młodzieży
• Wtórne – tym bardziej prawdopodobne im
młodszy pacjent i cięższe nadciśnienie;
prawie zawsze u niemowląt i małych dzieci;
najczęściej – ostre i przewlekłe choroby nerek
• Ostre (potencjalnie przemijające, np. lęk,
farmakoterapia, ostra uleczalna choroba
nerek, zabiegi chirurgiczne, zjawisko białego
fartucha)
• Przewlekłe

Przyczyny nadciśnienia w zależności od
wieku
Noworodek,
niemowlę
1-6 lat
6-10 lat
Powyżej 10
lat
Zakrzep tętnicy
nerkowej
Zwężenie tętnicy
nerkowej
Wady wrodzone nerek
Guzy nerek
Koarktacja aorty
Przetrwały przewód
tętniczy
Dysplazja oskrzelowo-
płucna
Zaburzenia biosyntezy
hormonów kory
nadnerczy
Zabiegu chirurgiczne w
obrębie jamy brzusznej
Hiperkalcemia
Nadciśnienie
śródczaszkowe
Bezdechy nocne
Tyreotoksykoza u matki
Przewodnienie
Choroby miąższu
nerek – zmiany
strukturalne,
zapalne, guzy
Koarktacja aorty
Zwężenie tętnicy
nerkowej
Hiperkalcemia
Choroby tarczycy
Nadmiar
mineralokortykoi
dów
Zwężenie
tętnicy
nerkowej
Choroby
miąższu nerek
Nadciśnienie
pierwotne
Choroby
tarczycy
Guz
chromochłonny
Neurofibromato
za
Inne
Nadciśnienie
pierwotne
Choroby
miąższu
nerek
Inne
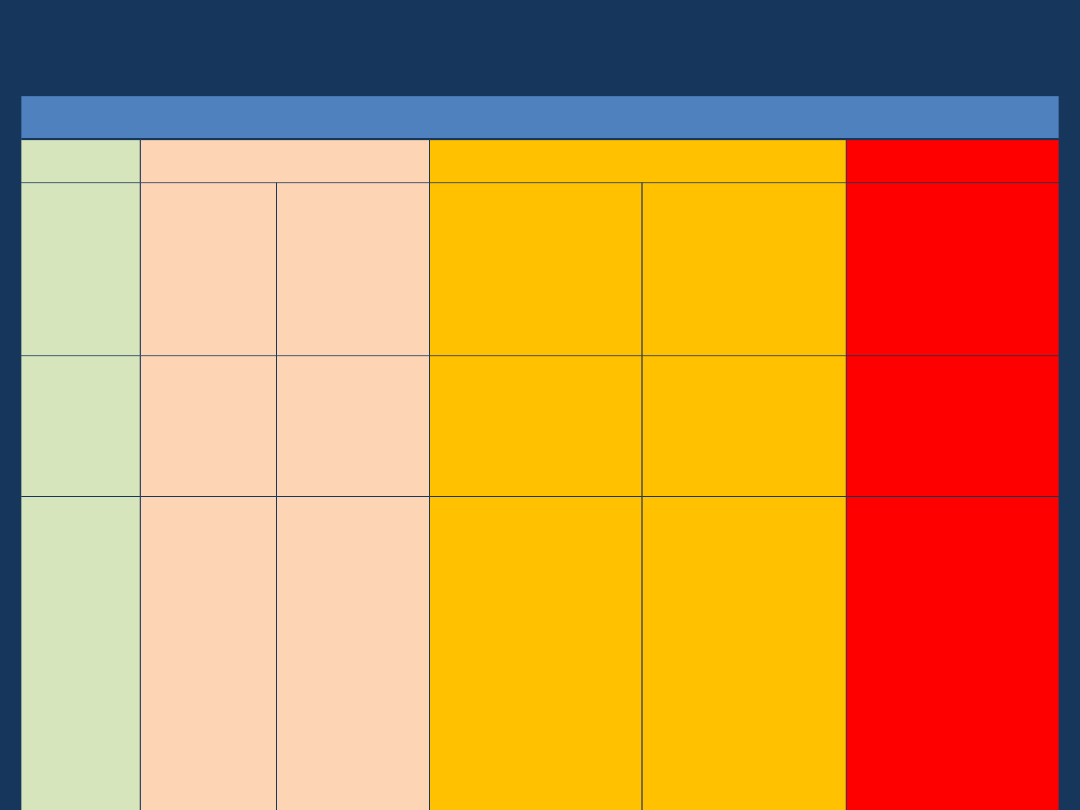
Nadciśnienie tętnicze wtórne -
przyczyny
nerkowe
naczynio
we
hormonalne OUN
Inne
Ostre i przewlekłe
KZN
Zespół
hemolityczno-
mocznicowy
Ostra i przewlekła
niewydolność
nerek
Zmiany
strukturalne nerek
(torbielowatość,
hipoplazja,
zwężenie
podmiedniczkowe
)
Wodonercze
Zwężenie tętnicy
nerkowej
Zakrzepisa
Nerwiakowłókniak
o-watość
Guz Wilmsa
Inne guzy
Uraz nerek
CoA
Hipoplazja
aorty
brzusznej
Układowe
zapalenie
naczyń
Zespół
Wiliamsa
PDA
Nadnerczowe
(zespół
Cushinga,
wrodzony
przerost
nadnerczy)
Hiperaldoster
o-nizm
Niedoczynnoś
ć lub
nadczynność
tarczycy
Guz
chromochłon
ny i inne guzy
czynne
hormonalnie
Hiperkalcemi
a
Infekcje
Uszkodz
e-nia ze
wzroste
m
ciśnienia
śródczas
z-
kowego
Dysauto-
nomia
Leki
(sympatykomim
etyki
amfetamina,
glikokortykostero
idy,
cyklosporyna)
Zatrucie
metalami
ciężkimi
Oparzenia
Zabiegi
Wyciągi
oprtopedyczne
kończyn
Przewodnienie
Drgawki
Otyłość
Dysplazja
oskrzelowo-
płucna
Bezdechy senne
Czynniki
emocjonalne

Nadciśnienie pierwotne
• Rozpoznanie – po wykluczeniu innych przyczyn
• Związek z występowaniem nadciśnienia w
rodzinie (często uwarunkowania genetyczne,
zlokalizowano gen na chromosomie 12, mutacje
genów mitochondrialnych i inne))
• Często poprzedzone zanikiem fizjologicznego
obniżenia ciśnienia w nocy
• 50% - sodozależne
• Często – zwiększona aktywność układu
współczulnego
• Czynnikiem sprzyjającym – otyłość (50%
nastolatków z nadciśnieniem)

Obraz kliniczny
• W większości przypadków – NIE MA OBJAWÓW
• Przy ciężkim nadciśnieniu:
– Bóle głowy
– Zaburzenia widzenia
– Krwawienia z nosa
– Nudności
• Stany naglące związane z nadciśnieniem
– ciężkie
nadciśnienie tętnicze, któremu towarzyszą powikłania
zagrażające życiu lub związane z niebezpieczeństwem
uszkodzenia narządów, w tym encefalopatia
• Nadciśnienie tętnicze złośliwe
– stan, w którym
pod wpływem nadciśnienia dochodzi do uszkodzenia
naczyń – proliferacji błony wewnętrznej i mięśniowej i
martwica włóknikowata w mikrokrążeniu 0 często
odpowiada za przełom nadciśnieniowy
• Przełom nadciśnieniowy
– zagrażające życiu nagłe
zwyżki ciśnienia

Objawy wskazujące na konieczność
natychmiastowego obniżenia ciśnienia
tętniczego
• Silny ból głowy
• Zaburzenia widzenia
• Zaburzenia świadomości
• Drgawki
• Zastoinowa niewydolność krążenia
• Objawy sugerujące krwawienie do OUN, objawy
ogniskowe lub cechy obrzęku mózgu
• Cechy przyspieszonej fazy III/IV nadciśnienia w
badaniu dna oka
• Upośledzenie funkcji nerek
• Cechy niedokrwienia mięśnia sercowego
• Nadciśnienie z tętniakiem rozwarstwiającym aorty
Postępowanie
Pomiar ciśnienia przynajmniej 3x
<90c
90-95c
95-99c
>99c
Kontrol
a raz
w roku
Nadwag
a
Masa
prawidło
wa
Nadwaga
Masa
prawidłowa
Natychmiast
leczenie
farmakologicz
ne i
diagnostyka
Redukcj
a masy
ciała
Kontrola
co 3
miesiące
Redukcja
nadwagi
Postępowani
e
niefarmakolo
gi-czne
Jeśli
nadal
ciśnieni
e
wysokie
–
kontrola
co 3
miesiąc
e
Jeśli nadal
nadciśnienie
– leczenie
niefarmakolo
gi-czne, jeśli
nieskuteczne
- leki
Jednocześnie
badania
diagnostyczn
e
Jeśli <95c –
kontrola co 3
miesiące

W przypadku utrwalonego
bezobjawowego nadciśnienia
tętniczego
• Wywiad
– Rodzinny
• Nadciśnienie i jego powikłania
• Otyłość i hiperlipidemia
• Zaburzenia genetyczne
– Osobniczy
• Sytuacje i choroby mogące mieć związek z nadciśnieniem
• Dieta, tryb życia
• Badanie przedmiotowe
– Waga, wzrost, tętno, RR (przynajmniej obie kończyny
górne)
– Odchylenie mogące mieć związek z nadciśnieniem
(CoA, zespół Cushinga, szmery, guzy)
– Zalecane jest dokonywanie pomiarów ciśnienia w
warunkach domowych (dzienniczek)

Zmiany w badaniu przedmiotowym
• Bladość śluzówek, obrzęki –
CHOROBY NEREK
• Bladość, potliwość, napadowe zaczerwienienie twarzy –
GUZ
CHROMOCHŁONNY
• Plamy „cafe au lait”, guzki podskórne –
CHOROBA RECKLINGHAUSENA
• Płetwiasta szyja, niska linia owłosienia, szeroki rozstaw sutków –
ZESPÓŁ
TURNERA
• Twarz księżycowata, trądzik, rozstępy, otyłość –
ZESPÓŁ CUSHINGA
• Twarz elfa, opóźnienie psychoruchowe, niski wzrost –
ZESPÓŁ WILLIAMSA
• Powiększenie tarczycy, wytrzeszcz, drżenie rąk, potliwość –
NADCZYNNOŚĆ
TARCZYCY
• Obojnactwo, zaburzenia różnicowania płci –
DEFEKT BIOSYNTEZY
HORMONÓW KORY NADNERCZY
• Słabo wyczuwalne tętno na tętnicach udowych, niższe RR na kończynach
dolnych, szmer nad sercem i w okolicy międzyłopatkowej –
CoA
• Tachykardia, zaburzenia rytmu –
GUZ CHROMOCHŁONNY< NADCZYNNOŚĆ
TARCZYCY< NADCIŚNIENIE ZŁOŚLIWE
• Szmer nad dużymi tętnicami –
PATOLOGIA DUŻYCH NACZYŃ, ZAPALENIE
NACZYŃ
• Szmer w nadbrzuszu –
NADCIŚNIENIE NACZYNIOWO-NERKOWE
• Guz w brzuchu –
GUZ WILMSA, NEUROBLASTOMA, TORBIELOWATOŚĆ NEREK
• Tętniące, duże ciemię, wodogłowie –
WODNIAKI PODTWARDÓWKOWE
• Niedowłady kończyn dolnych, zaburzenia mikcji, pęcherz neurogenny –
PRZEPUKLINA OPONOWO-RDZENIOWA Z ZASTOJEM MOC
ZU
• Zaburzenia świadomości –
FAZA ZŁOŚLIWA NADCIŚNIENIA

Badania dodatkowe
ETAP
I
OB, Morfologia
Mocznik, Kreatynina, Kwas moczowy
Glukoza, Lipidogram
Badanie ogólne i posiew moczu, albuminuria
Katecholaminy w moczu
USG+Doppler jamy brzusznej
Scyntygrafia nerek
Dno oka
ECHO
ETAP
II
Cystografia mikcyjna, urografia (nawracające ZUM, objawy z układu
moczowego)
Scyntygrafia nerek z kaptoprylem
USG przezciemieniowe
Metabolity vit. D3 (przy hiperkalcemii)
TSH, FT3, FT4, USG tarczycy
Aktywność reninowa osocza, aldosteron w surowicy
ETAP
III
Angiotomografia spiralna tętnic nerkowych
Scyntygrafia z MIBG - betajodobenzyloguanidyną (guz
chromochłonny)
CT jamy brzusznej, MR
Dotętnicza arteriografia nerkowa
Badania molekularne (genetyczne)

Leczenie
• Przyczynowe (zwłaszcza nadciśnienie wtórne
oraz wynikające z niewłaściwego trybu życia) i
objawowe (nadciśnienie pierwotne)
• Niefarmakologiczne i farmakologiczne
• Paranteralne i doustne
• Szpitalne i ambulatoryjne
• Zachowawcze i zabiegowe (zwłaszcza wtórne)

Postępowanie niefarmakologiczne
• Redukcja nadwagi
• Modyfikacja diety (zmniejszenie ilości tłuszczów
zwierzęcych, ograniczenie soli <0,5g/d)
• Wzrost aktywności fizycznej – regularne
ćwiczenia (90 minut dziennie) o umiarkowanym
natężeniu, nie są wskazane ćwiczenia
izometryczne (podnoszenie ciężarów, siłownia,
ćwiczenia kulturystyczne)
• Eliminacja stresu (psychoterapia)
• Wykluczenie palenia papierosów, picia
alkoholu, zażywania środków psychoaktywnych
• Odstawienie leków wpływających niekorzystnie
na nadciśnienie

Leczenie
farmakologic
zne
• W przypadku nadciśnienia
znamiennego, gdy modyfikacja
stylu życia przez 3-6 miesięcy
jest nieskuteczna
• Gdy obecne są zmiany
narządowe
• Gdy współistnieją schorzenia
zwiększające ryzyko sercowo-
naczyniowe (cukrzyca,
hiperlipidemia)
• W każdym przypadku
nadciśnienia ciężkiego
• Strategia
– Rozpocząć od monoterapii, w małej
dawce
– Zwiększać dawki po 4-8 tygodniach
• Leki pierwszego rzutu – blokujące
układ renina-angiotensyna-
aldosteron – mają działanie
hipotensyjne oraz korzystne
działanie metaboliczne (wzrost
insulinowrazliwości, zmniejszenie
ilości tkanki trzewnej);
przeciwwskazaniem – obustronne
zwężenie tętnic nerkowych,
hiperkalcemia:
– Inhibitory konwertazy
angiotensyny (kaptopril, enalapril,
fosinopril, lizinopril, ramipril,
benazepril, chinapril)
– Blokery receptora 1 angiotensyny
2 (kandesartan, irbesartan, losartan,
walsartan)
• Blokery kanałów wapniowych
(amlodypina, felodypina, isradypina,
nifedipina)
• Beta-blokery (niewskazane w
otyłości – mogą nasilać
insulinooporność; korzystne w
przypadku krążenia
hiperkinetycznego (labetalol,
karwedilol)
• Diuretyki tiazydowe (ryzyko
zaburzeń metabolicznych)
• Leki pierwszego rzutu – blokujące
układ renina-angiotensyna-
aldosteron – mają działanie
hipotensyjne oraz korzystne
działanie metaboliczne (wzrost
insulinowrazliwości, zmniejszenie
ilości tkanki trzewnej);
przeciwwskazaniem – obustronne
zwężenie tętnic nerkowych,
hiperkalcemia:
– Inhibitory konwertazy
angiotensyny (kaptopril, enalapril,
fosinopril, lizinopril, ramipril,
benazepril, chinapril)
– Blokery receptora 1 angiotensyny
2 (kandesartan, irbesartan, losartan,
walsartan)
• Blokery kanałów wapniowych
(amlodypina, felodypina, isradypina,
nifedipina)
• Beta-blokery (niewskazane w
otyłości – mogą nasilać
insulinooporność; korzystne w
przypadku krążenia
hiperkinetycznego (labetalol,
karwedilol)
• Diuretyki tiazydowe (ryzyko
zaburzeń metabolicznych)

Leczenie nadciśnienia
zagrażającego życiu
• Cel: bezpieczne obniżenie
ciśnienia o 1/3
przewidywanej docelowej
redukcji w ciągu pierwszych
6 godzin i normalizacja po
72-96 godzinach
• Leki – najkorzystniej we
wlewie ciągłym, pod stałą
kontrolą RR
• W nawet ciężkim
nadciśnieniu ale bez
objawów – nie należy
stosować intensywnego
leczenia hipotensyjnego
parenteralnie – lepsze jest
leczenie doustne,
stopniowo rozwijające
działanie (bezpieczniejsze)
• Leki pierwszego rzuty:
nitropruksydek sodu,
labetalol, nifedypina, w
guzie chromiochłonnym –
fentolamina
• W encefalopatii – także
leki przeciwdrgawkowe,
mieszanka lityczna,
furosemid
• W niewydolności
krążenia - nitrogliceryna
• Leki pierwszego rzuty:
nitropruksydek sodu,
labetalol, nifedypina, w
guzie chromiochłonnym –
fentolamina
• W encefalopatii – także
leki przeciwdrgawkowe,
mieszanka lityczna,
furosemid
• W niewydolności
krążenia - nitrogliceryna
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
Wyszukiwarka
Podobne podstrony:
Ćwiczenia i seminarium 1 IV rok 2014 15 druk
seminarka IV zjebana
seminarium IV
piesni cz IV 2012, LITURGICZNE
SeminariumBPGr-IV, III rok
EK ROZW TRAD TEORIE ZACOF IV 2012
Seminarium 1 Spektroskopia 2012 13
EK ROZW MODELE WZR OSZCZ INWEST IV 2012 (bez obr)
Seminaria IV ROK 08-09 WYDZIAL LEKARSKI, pediatria
sem IV OP zaliczenie zagadnienia, UCZELNIA ARCHIWUM, UCZELNIA ARCHIWUM WGiG, WGiG Rok II sem IV (201
immunologia seminarium IV mert
zał.4, UCZELNIA ARCHIWUM, UCZELNIA ARCHIWUM WGiG, WGiG Rok II sem IV (2012-2013), sem IV Mechanika G
chirurgia urazowa spis seminariow IV, Ginekologia, Chirurgia Immunologia, Chirurgia (pajro)
skt-n, Pomoce naukowe, Opracowania, II rok, Biochemia, Prezentacje z seminariów, IV koło
skrót skrótów możliwych, II ROK STOMATOLOGIA SUM ZABRZE, FIZJOLOGIA, FIZJOLOGIA, Seminarium IV
naj, II ROK STOMATOLOGIA SUM ZABRZE, FIZJOLOGIA, SEMINARIUM IV
ukl krazenie, II ROK STOMATOLOGIA SUM ZABRZE, FIZJOLOGIA, FIZJOLOGIA, Seminarium IV
krazenie, II ROK STOMATOLOGIA SUM ZABRZE, FIZJOLOGIA, SEMINARIUM IV
Program seminariów Metabolizm 2012, Seminaria
więcej podobnych podstron