
Krzysztof Drews
Klinika Perinatologii i Chorób
Kobiecych
AM w Poznaniu
Zakażenia w medycynie
perinatalnej

Zakażenie
Zespół zjawisk związanych
Zespół zjawisk związanych
z wtargnięciem
z wtargnięciem
drobnoustrojów do
drobnoustrojów do
organizmu, ich osiedleniem
organizmu, ich osiedleniem
się i odpowiedzią ustroju na
się i odpowiedzią ustroju na
infekcję.
infekcję.

Zakażenie w czasie
ciąży
konsekwencje zależą od momentu
zadziałania czynnika chorobotwórczego
łagodna lub bezobjawowa infekcja
ciężarnej może być poważnym
zagrożeniem dla płodu
odpowiedź immunologiczna w czasie
ciąży ulega pewnemu osłabieniu
leczenie - rozważyć korzyści wynikające
dla matki oraz ryzyko dla płodu

Zakażenie bakteryjne -
ryzyko
poronienie
zakażenie wewnątrzowodniowe
pęknięcie błon płodowych
poród przedwczesny
zakażenie płodu i/lub noworodka
cięższy przebieg infekcji u ciężarnej
zakażenia połogowe
ciężki przebieg lub uogólnienie
infekcji u ciężarnej, czy położnicy

Zakażenie wirusowe -
ryzyko
poronienie
wady rozwojowe
obumarcie płodu
możliwość transferu przezłożyskowego
oraz infekcji okołoporodowej
wiremia i zachorowanie płodu
zakażenie noworodka
– ciężki przebieg
– łatwe uogólnienie procesu
– wysoka śmiertelność

Immunologia ciąży
odpowiedzi komórkowej
odpowiedzi nieswoistej ( białka ostrej
fazy, układ dopełniacza i in.)
liczby limfocytów T, monocytów-
makrofagów, granulocytów, komórek NK,
komórek tucznych
wzrost wrażliwości na endotoksyny
bakteryjne
łatwość powstawania zakażeń
uogólnionych

Wpływy hormonalne
(1)
Progesteron
aktywność limfocytów T
– pobudza komórki supresorowe i komórki NK
chemotaksję i fagocytozę neutrofili
Gonadotropina kosmówkowa
komórki NK
proliferację limfocytów T
Estrogeny
– pobudzają funkcję komórek supresorowych
produkcję neutrofili

Wpływy hormonalne
(2)
Prostaglandyny PGE2
– hamują aktywację limfocytów T
Wzrost poziomu kortyzolu w osoczu
– obniżenie odporności komórkowej
– nasilenie funkcji limfocytów Th2
Przewaga cytokin Th2 (Il-4, Il-10)
nad Th1 (INF-, Il-2)

Immunologia płodu i
noworodka
Odpowiedź humoralna
–
transport przezłożyskowy matczynej IgG
transport przezłożyskowy matczynej IgG
–
stężenie IgG rośnie wraz z czasem trwania ciąży
stężenie IgG rośnie wraz z czasem trwania ciąży
–
noworodki posiadają częściową zdolność syntezy
noworodki posiadają częściową zdolność syntezy
IgM, przy braku możliwości wytwarzania IgG
IgM, przy braku możliwości wytwarzania IgG
(niska dojrzałość limfocytów B)
(niska dojrzałość limfocytów B)
–
ograniczona efektywność opsonizacji i
ograniczona efektywność opsonizacji i
fagocytozy ze względu na nie w pełni
fagocytozy ze względu na nie w pełni
wykształcony układ dopełniacza
wykształcony układ dopełniacza

Immunologia płodu i
noworodka
Odpowiedź komórkowa
wytwarzanie i mniej skuteczna dystrybucja
fagocytów (zauważalne głównie u wcześniaków)
– reakcja na stres związany z zakażeniem odwrotna
niż u dorosłych - ilości granulocytów
– odmienne reakcje granulocytów:
zdolność przylegania
zdolność chemotaksji
zdolność wiązania czynników chemotaktycznych
zdolność fagocytozy

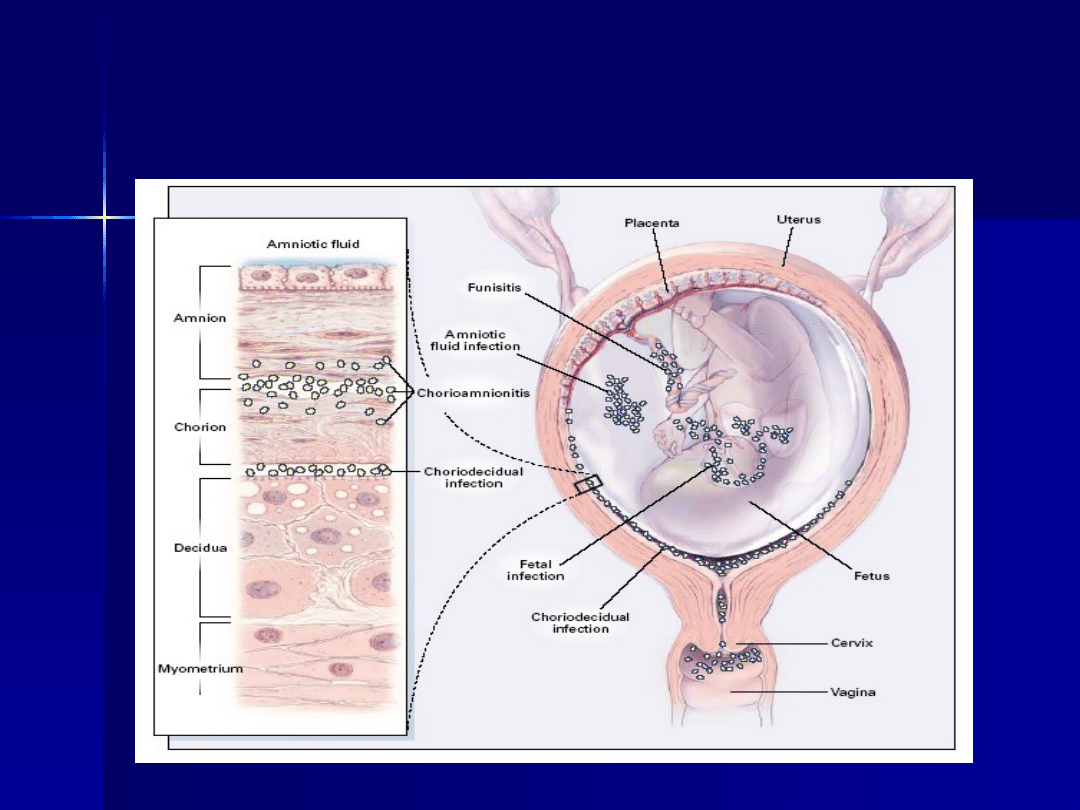
Zakażenie
wewnątrzowodniowe
Jedna z głównych przyczyn zachorowalności
i umieralności okołoporodowej matek,
płodów
i noworodków
Mimo powszechności problemu nadal wiąże
się
z nim wiele kontrowersji:
– diagnostycznych
– terapeutycznych
– odnoszących się do wpływu na stan płodu
i noworodka

Zakażenie
wewnątrzowodniowe
przy pękniętych, rzadziej przy utrzymanych
błonach płodowych (droga wstępująca,
zstępująca lub krwiopochodna)
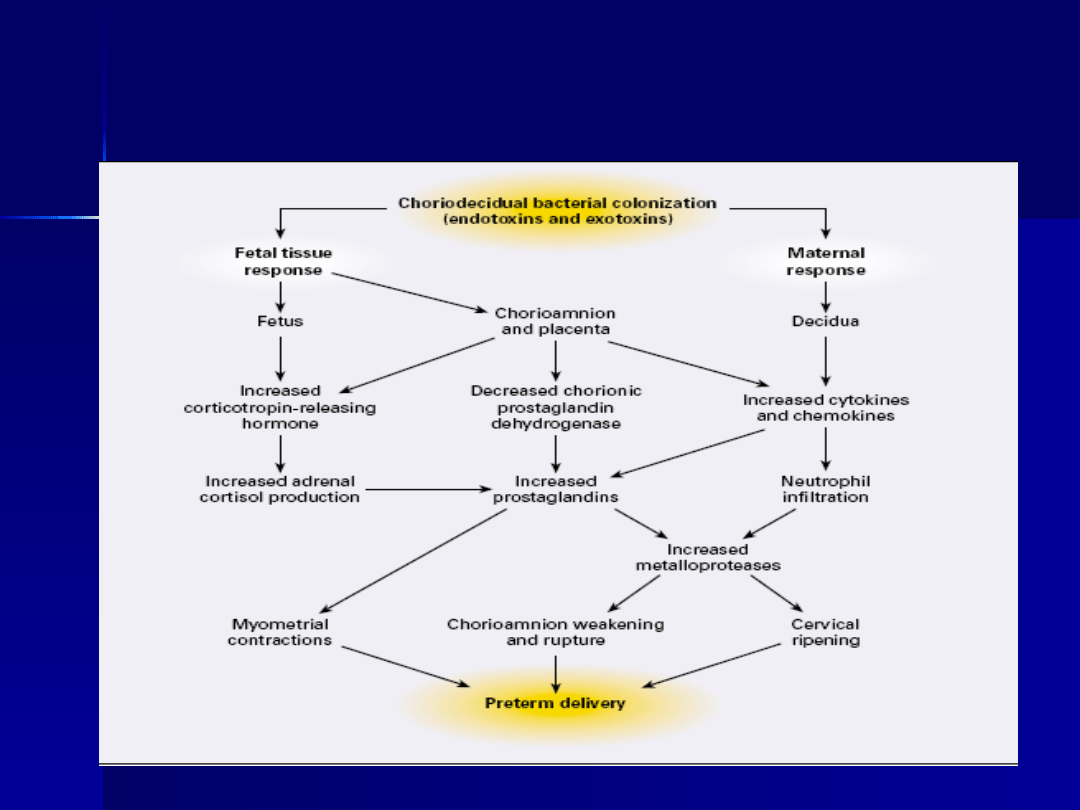
istotna przyczyna porodów przedwczesnych
zakażenie uwalnianie kwasu
arachidonowego synteza prostaglandyn
czynność skurczowa
ryzyko zakażenia maleje wraz z czasem
trwania ciąży

Etapy rozwoju zakażenia
wewnątrzowodniowego
pojawienie się patogennej flory bakteryjnej w
pochwie i szyjce macicy
wniknięcie mikroorganizmów do jamy macicy -
zakażenie doczesnej
zapalenie kosmówki i jamy owodni - zakażenie
wewnątrzowodniowe
zakażenie płodu
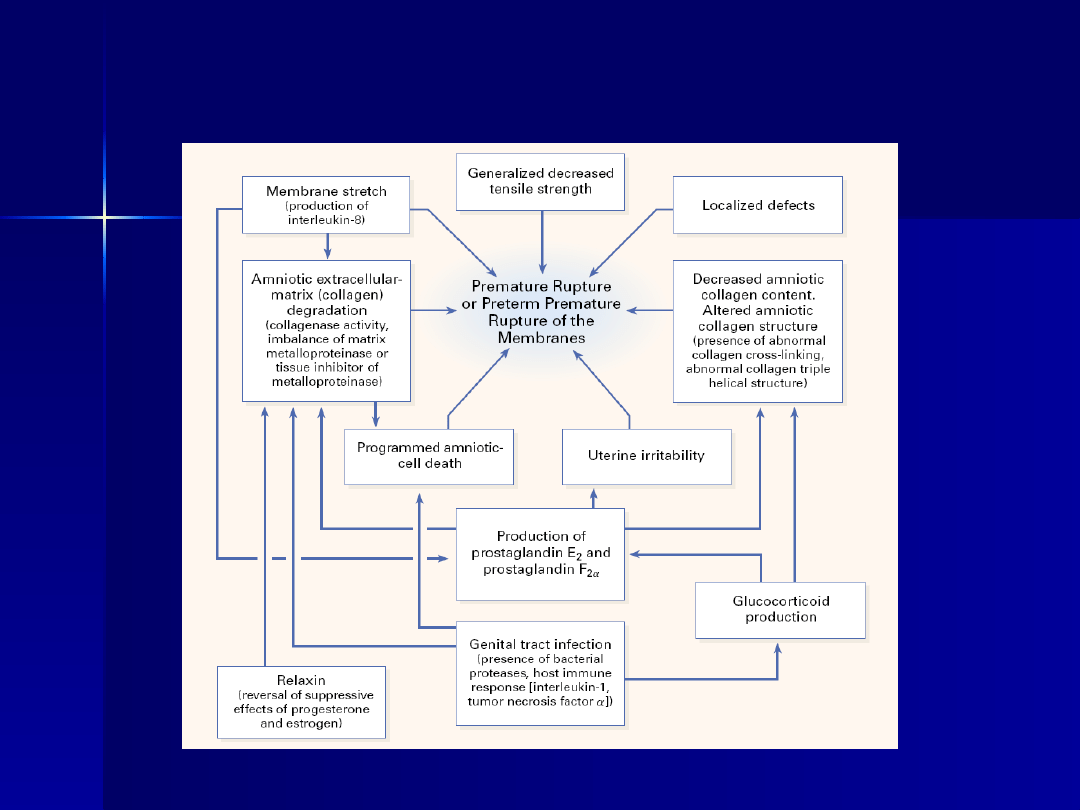
Pęknięcie błon płodowych może być zarówno
przyczyną, jak i skutkiem zakażenia wewnątrz-
owodniowego.

Kryteria kliniczne
podwyższona temperatura ciała > 37,5C
pęknięcie błon płodowych
brak objawów infekcji w innych narządach
oraz dwa lub więcej z następujących objawów:
– tachykardia matczyna > 100/min.
– tachykardia płodowa > 160/min.
– cuchnący płyn owodniowy
– wzmożone napięcie macicy
– leukocytoza > 15,0 G/l

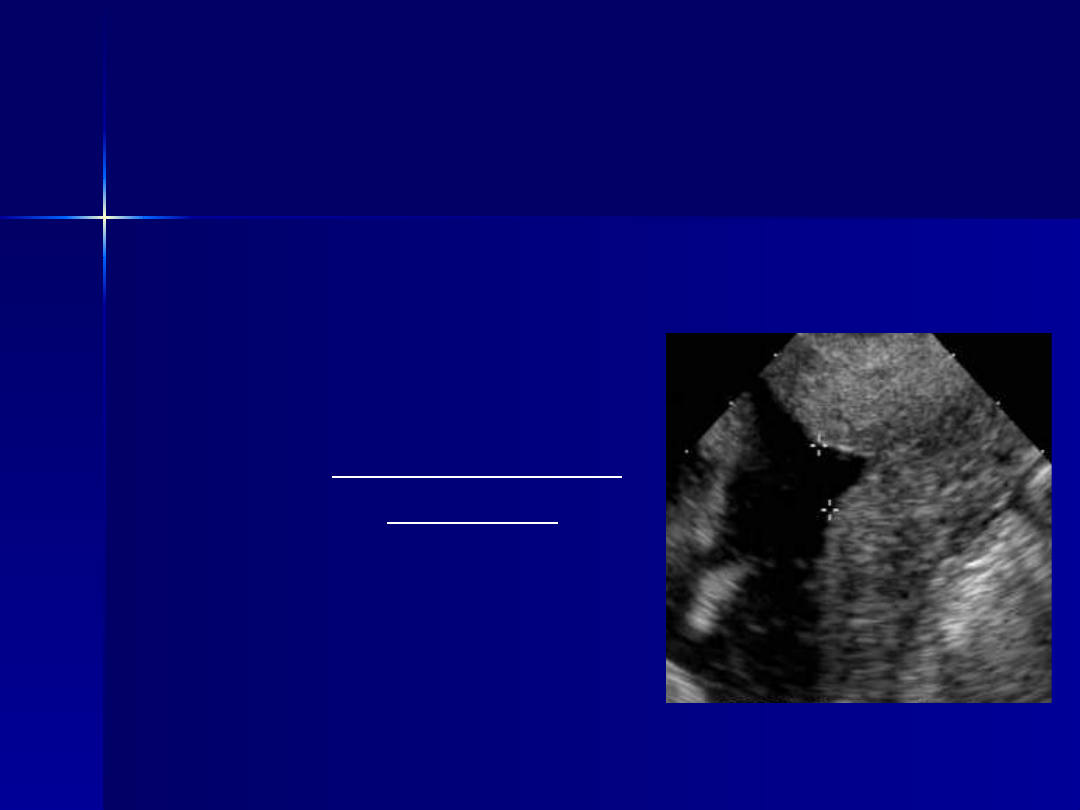
Rozpoznanie
Objawy kliniczne występują stosunkowo
późno i są niespecyficzne.
Badanie bakteriologiczne wydzieliny pochwy
Diagnostyka laboratoryjna:
– odmłodzenie obrazu białokrwinkowego
białka C-reaktywnego
cytokin: Il-6, 1, 2, 8, 10, TNF, G-CSF
– stężenie glukozy w płynie owodniowym < 14 mg/dl
Diagnostyka biofizyczna płodu (KTG,USG)
Etiologia
mikroorganizmy
częstość występowania
Mykoplazmy
Ureaplasma urealyticum
>40%
Mycoplasma hominis
30-40%
Beztlenowce
Bacteroides bivius
10-30%
Peptostreptococcus
0-30%
Fusobacterium sp.
0-10%
Tlenowce
Group B Streptococci
10-20%
Enterococci
0-20%
Escherichia coli
0-20%
Gardnerella vaginalis
20-30%
Potencjalne drogi zakażenia
wewnątrzowodniowego
Goldenberg et al. N Eng J Med. 2000
Kolonizacja bakteryjna a
poród przedwczesny
Goldenberg et al. N Eng J Med. 2000
Parry et al. N Eng J Med. 1998
Etiologia PPROM
IAI
PPROM
IAI
PPROM
?
Townsend et al., Aust N Z J Obstet Gynecol 1996
Romero et al., Am J Obstet Gynecol 1998

Nieprawidłowa flora
Nieprawidłowa flora
bakteryjna
bakteryjna
Lactobacillus sp
Lactobacillus sp
.
.
Bacterial vaginosis
Bacterial vaginosis
ryzyka chorób przenoszonych drogą płciową
ryzyka chorób przenoszonych drogą płciową
zakażenie wewnątrzowodniowe
zakażenie wewnątrzowodniowe
poród przedwczesny
poród przedwczesny

Probiotyki
Probiotyki
Obecność produkowanego przez Lactobacillus
sp. nadtlenku wodoru H
2
O
2
stwierdza się u
około 61% pacjentek z prawidłową florą
bakteryjną i tylko u 5% z BV
Udowodniono silną toksyczność tego związku
m.in. wobec Gardnerella vaginalis, Prevotella
bivia - organizmów uczestniczących w BV.

Bakteryjana waginoza jako
czynnik ryzyka porodu
przedwczesnego: Meta-
analiza
Leitich H et al. Am J Obstet Gynecol 2003
Metaanaliza obejmowała 18 badań i dotyczyła
20,232 pacjentek
1
2 3 4 5 6 7 8 9
1
2 3 4 5 6 7 8 9
Wyniki
Wyniki
2.19 (1.54-3.12)
2.19
(1.54-3.12)
9.91 (1.99-49.34)
9.91
(1.99-49.34)
2.53 (1.26-5.08)
2.53
(1.26-5.08)
OR
OR
Poród
przedwczesny
Poród
przedwczesny
Poronienie
samoistne
Poronienie
samoistne
Zakażenie
u matki
Zakażenie
u matki
Ryzyko utraty ciąży
> 7 x u kobiet z BV przed 16 tyg. OR 7.55
> 4 x u kobiet z BV przed 20 tyg. OR 4.20
Ryzyko utraty ciąży
> 7 x u kobiet z BV przed 16 tyg.
OR 7.55
> 4 x u kobiet z BV przed 20 tyg.
OR 4.20
Leitich et al. Am J Obstet Gynecol, 2003
Leitich et al. Am J Obstet Gynecol, 2003

Podsumowanie
Bakteryjna waginoza występująca
we wczesnej ciąży jest znaczącym
czynnikiem ryzyka porodu
przedwczesnego i samoistnego
poronienia

Antybiotykoterapia BV w
ciąży metaanaliza
Leitich H et al. Am J Obstet Gynecol 2003
10 badań, analiza 3969 pacjentek
0 0,5 1 1,5
2
0 0,5 1 1,5
2
Wyniki
Wyniki
1,25 (0,86-1,81)
1,25
(0,86-1,81)
OR
OR
All Patiens
All Patiens
Previous PTB
Previous PTB
Low Risk
Patients
Low Risk
Patients
Leitich et al. Am J Obstet Gynecol, 2003
Leitich et al. Am J Obstet Gynecol, 2003
Previous PTB
+
Oral
Treatment
For > 7 days
Previous PTB
+
Oral
Treatment
For > 7 days
Vaginal
treatment
Vaginal
treatment
0,42 (0,27-0,67)
0,42
(0,27-0,67)
0,94 (0,71-1,25)
0,94
(0,71-1,25)
0,5 (0,22-1,12)
0,5
(0,22-1,12)
0,83 (0,57-1,21)
0,83
(0,57-1,21)

Antybiotyki w terapii
bakteryjnej waginozy w
ciąży
McDonald H, Brocklehurst P, Parsons J, Vigneswaran R. (Cochrane
Review) The Cochrane Library, Issue 2, 2002.
Duff 1991
Hauth 1995
Joesoef 1995
Kekki 1999
McDonald 1997
Morales 1994
NICHD MFMU 2000
Odendaal 2002
Porter 2001
Vermeulen 1999
Metaanaliza 10 badań obejmująca
4249 kobiet

Wyniki
Antybiotykoterapia była skuteczna w eradykacji bakteryjnej
waginozy w ciąży
(OR 0.21, 95% CI 0.18 to 0.24, osiem badań, 3825
kobiet)
Terapia nie zmniejszała w sposób istotny statystycznie
częstości występowania porodów przedwczesnych przed
:
- 37 tygodniem (OR 0.95, 95% CI 0.82 to 1.10, osiem badań,4062 kobiet)
- 34 tygodniem (OR 1.20, 95% CI 0.69 to 2.07, pięć badań, 851 kobiet)
- 32 tygodniem (OR 1.08, 95% CI 0.70 to 1.68, trzy badania, 3080 kobiet)

Antybiotykoterapia w sposób istotny statystycznie
zmniejszała ryzyko wystąpienia PROM
(OR 0.32, 95% CI
0.15 to 0.67, 3 badania, 562 kobiet)
U kobiet z porodem przedwczesnym w wywiadzie
terapia nie wpływała na wystąpienie porodu
przedwczesnego w kolejnych ciążach
(OR 0.83, 95% CI
0.59 to 1.17, 5 badań, 622 kobiet)
Terapia zmniejszała ryzyko: niskiej masy
urodzeniowej (OR 0.31, 95% CI 0.13 to 0.75, 5
badań, 622 kobiet
)

Podsumowanie
Aktualne wyniki badań nie potwierdzają korzyści
wynikających ze screeningu i leczenia wszystkich
ciężarnych z asymptomatyczną bakteryjną waginozą w
celu prewencji porodu przedwczesnego i związanych z
nim konsekwencji
Uważa się, że u kobiet z porodem przedwczesnym w
wywiadzie leczenie bakteryjnej waginozy w niewielkim
stopniu zapobiega wystąpieniu tego powikłania w
kolejnych ciążach może jednak ograniczyć ryzyko
wystąpienia PROM i niskiej urodzeniowej masy ciała
noworodków
Dodatnie wyniki hodowli
mikroorganizmów z płynu
owodniowego u ponad połowy
pacjentek między 12 a 24 tc,
z rozwarciem min. 2 cm.
Założenie szwu okrężnego
obniża ryzyko zakażenia
wewnątrzowodniowego.
Romero ‘1992
Niewydolność cieśniowo-
szyjkowa

Choroby jamy ustnej i
przyzębia
Czynnik ryzyka rozwoju
zakażenia
wewnątrzowodniowego
na drodze krwionośnej
Potwierdzenie:
możliwość izolacji bakterii typowych dla jamy ustnej z płynu
owodniowego
obecność przeciwciał przeciwko tym patogenom u noworodków
przedwcześnie urodzonych
Offenbacher S ‘1998

Zakażenie matki
Chorioamnionitis
Zakażenie płodu
Diagnostyka zakażenia
wewnątrzowodniowego

Wczesne stadium
( skąpe, mało specyficzne objawy )
– trudności diagnostyczne
Pełnoobjawowe zakażenie
wewnątrzowodniowe
– trudności terapeutyczne
Diagnostyka zakażenia
wewnątrzowodniowego

Diagnostyka zakażenia
wewnątrzowodniowego
biofizyczna: KTG, test
biofizyczny, AFI
objawy kliniczne
biochemiczna

Płyn owodniowy Szyjka macicy Surowica
Kobiety podczas porodu
Bakterie Bakteryjna waginoza ↑ G-CSF
↑ glukoza ↑ G-CSF ↑
Interleukina-6
↑ leukocyty ↑ TNF-alfa ↑ TNF-alfa
↑ G-CSF ↑ Interleukina-1 ↑ C-reactive
protein
↑TNF-alfa ↑ Interleukina-6
↑ Interleukina-1 ↑ Interleukina-8
↑ Interleukina-6 ↑ Płodowa fibronektyna
Kobiety podczas prawidłowej ciąży
↑ Interleukina-6 Bakteryjna waginoza ↑ G-CSF
↑ Interleukina-6 ↑ Ferrytyna
↑ Ferrytyna
↑ Płodowa fibronektyna
Friese K. BJOG 2003
Markery zakażenia wewnątrzowodniowego

Płód
uogólniona reakcja zapalna
(Fetal Inflammatory Response Syndrome, FIRS)
Il-6 > 11 pg/ml w surowicy krwi płodu
bakteriemia u płodu występuje tylko w 4% przy jałowym
płynie owodniowym i aż w 33%, jeśli
w płynie obecne są bakterie
Wpływ na płód i
noworodka

Wpływ na płód i
noworodka
Noworodek
zespół zaburzeń oddychania,
krwawienia dokomorowe,
zakażenie uogólnione,
dysplazja oskrzelowo-płucna,
porażenie dziecięce
.
Układ oddechowy
AKTYWACJA CYTOKIN
PROZAPALNYCH
IL-1
CRH
ACTH
kortyzol
IL-1 , TGF - , IFN-
nasilona ekspresja
SP-A i SP-B mRNA
synteza
surfaktantu
ZZO
IL-6, IL-8,
uwolnienie elastazy,
fibronektyny i niski poziom
czynników prozapalnych
(PGE
2
, ihibitor proteinazy
1
)
in utero aspiracja płynu
owodniowego zawierającego
wysokie stężenia
czynników prozapalnych
włóknienie
DYSPLAZJA

Układ oddechowy
Skurcz oskrzeli
Skurcz naczyń płucnych
Obrzęk płuc
Zmieniona odpowiedz immunologiczna
stężenia w drogach oddechowych leukotrienu B
4
,
tromboxanu A
2
, PGF
1
, czynnika aktywującego płytki
(PAF), IL-6, IL-8.
stężenia przeciwzapalnych cytokin (agonista receptora
IL-1)
Upośledzona synteza surfaktantu
UWOLNIENIE PROSTAGLANDYN
UWOLNIENIE PROSTAGLANDYN

uszkodzenie
pneumocytów przez
toksyny bakteryjne
uszkodzenie receptorów
dla glikokortykosteroidów
r.ostrej fazy (CRP,
haptoglobina,
fibrynogen)
zwiększona
degradacja
surfaktantu
zakażenie wewnątrzowodniowe
syntezy surfaktantu
niedobór surfaktantu
zespół zaburzeń oddychania
Układ oddechowy
TOKSYNY BAKTERYJNE
TOKSYNY BAKTERYJNE
Obniżone stężenie
surfaktantu:
neutrofile elastaza
rozpad surfaktantu
makrofagi
fagocytozy i migracji
monocyty
fibroblasty
produkcji macierzy
pozakomórkowej,
włóknienie płuc
syntezy cytokin
prozapalnych (IL-1,
IL-6, IL-8)
stężenia czynników
przeciwzapalnych
absorpcja płynu
pęcherzykowego
DYSPLAZJA
OSKRZELOWO-
PŁUCNA
Układ oddechowy
Należy wyraźnie
podkreślić, że
zakażenie jest
głównym czynnikiem
zwiększającym ryzyko
rozwoju dysplazji
oskrzelowo-płucnej
u noworodka.
Romero ‘2002

Zakażenie
wewnątrzowodniowe a
rozwój mózgowego
porażenia dziecięcego
1862 r. William John Little - związek pomiędzy
mózgowym porażeniem dziecięcym a powikłaniami
okresu okołoporodowego
Poprawa opieki perinatalnej i neonatologicznej:
- spadek umieralności okołoporodowej
- brak zmniejszenia ilości mózgowego
porażenia dziecięcego (MPDZ)
Hagberg B et al. Acta Paediatr Scand 1984
Stanley FJ et al. Am J Obstet Gynecol 1988

Niedotlenienie w okresie
okołoporodowym a
mózgowe porażenie
dziecięce
Epizody niedotlenienia w okresie okołoporodowym
jedynie w 8-10 % są przyczyną mózgowego
porażenia dziecięcego, a jego etiologia w
większości przypadków pozostaje niewyjaśniona
Zakażenie wewnątrzowodniowe ?
Fetal
Inflammatory
Response
Fetal
Inflammatory
Response
Preterm
birth
Preterm
birth
Intrauterine
infection
Intrauterine
infection
WMD/CP
WMD/CP
Dammann et Leviton, Early Hum Develop, 2004
Dammann et Leviton, Early Hum Develop, 2004

Zakażenie
wewnątrzowodniowe
a mózgowe porażenie
dziecięce
W 1955 roku Eastman and DeLeon i donoszą,
iż gorączka w okresie okołoporodowym wiąże
się z siedmiokrotnie zwiększoną częstością
występowania mózgowego porażenia
dziecięcego
Eastman NJ, DeLeon M. Am J Obstet Gynecol 1955
W 1978 roku Nelson and Ellenberg wykazali
wzrost częstości występowania MPDZ z
12/1000 do 39/1000 żywych urodzeń u
noworodków z niską masą ciała urodzonych
przez matki z zakażeniem
wewnątrzowodniowym (ZW)
Nelson KB, Ellenberg JH. Adv Neurol 1978

Infekcja u matki jest czynnikiem ryzyka MPDZ
nawet u noworodków urodzonych o czasie.
Wzrost temperatury > 38 st. C podczas
porodu lub stwierdzenie ZW jest związane z
ryzykiem rozwoju MPDZ . Podobną zależność
obserwowano przy wykazaniu infekcji łożyska
badaniem histopatologicznym
Przeprowadzona metaanaliza ujawniła istotny
statystycznie związek pomiędzy obecnością
ZW a rozwojem MPDZ [RR], 1.9; 95% CI, 1.4–
2.5)
Grether JK, Nelson KB. JAMA 1997
Wu YW, Colford JM. JAMA 2000

Okołokomorowa
leukomalacja (PVL) a
mózgowe porażenie
dziecięce
Początkowo uważano, iż za rozwój PVL
odpowiedzialne są zmiany niedokrwienne,
natomiast ostatnie doniesienia podkreślają
udział czynnika infekcyjnego w etiologii PVL
Wstępne obserwacje potwierdzają związek
pomiędzy posocznicą noworodków a rozwojem
MPDZ
Leviton A et al. Am J Epidemiol 1976
USZKODZENIE
MÓZGU
PVL
Udział TNF w
patofizjologii PVL
płodowa hipotensja
I niedokrwienie OUN
stymulacja produkcji
czynnika tkankowego
aktywacja hemostatzy
zakrzepowa martwica
Istoty białej
uwolnienie czynników
aktywujących płytki
bezpośredni cytotoksyczny
wpływ TNF na oligodendrocyty
Leviton A. Dev Med Child Neurol 1993

W większości przypadków MPDZ (powyżej 75%)
dokładna etiologia nie jest znana, głównym
czynnikiem ryzyka pozostaje wcześniactwo
Częstość występowania MPDZ w wieku 3 lat
wynosi:
– 44 na 1000 dla dzieci urodzonych <27 tyg.
– 21 na 1000 u dzieci urodzonych pomiędzy 28
a 30 tyg.
– 0,6 na 1000 dzieci urodzonych o czasie
Cummins SK et al. J Pediatr 1993
Yoon et al. BJOG 2003

Postępowanie
Rozpoznanie zakażenia jest wskazaniem do
ukończenia ciąży oraz do stosowania antybiotyków
Antybiotykoterapia
– najlepiej według antybiogramu (wymaga czasu)
– szerokie spektrum z uwzględnieniem beztlenowców
– leczenie skojarzone

Antybiotyki - „przeciw
życiu”
3500 lat p.n.e. lekarze z Sumeru
stosowali zupę piwną ze skórami węży
1928 - Fleming bakteriolog szkocki
(gronkowiec- pleśń) „przypadek
trafiający się osobie o otwartym umyśle”
- Pasteur
1940 - Penicylina
dziś znamy 5000 antybiotyków, tylko
1000 z nich szczegółowo badano, około
100 używa się w leczeniu zakażeń

Antybiotyki
Decyzja o podjęciu terapii antybiotykami
Decyzja o podjęciu terapii antybiotykami
–
czas trwania ciąży - wiadomości
czas trwania ciąży - wiadomości
embriologiczne
embriologiczne
–
drobnoustrój - znany lub nieznany, działający
drobnoustrój - znany lub nieznany, działający
bezpośrednio lub poprzez wydzielane toksyny
bezpośrednio lub poprzez wydzielane toksyny
–
rozważenie potencjalnych czynników ryzyka
rozważenie potencjalnych czynników ryzyka
wynikających z zakażenia
wynikających z zakażenia
–
rozważenie potencjalnych czynników ryzyka i
rozważenie potencjalnych czynników ryzyka i
korzyści wynikających z zastosowanej terapii
korzyści wynikających z zastosowanej terapii
Primum non nocere
Primum non nocere
Mechanizm działania
na komórkę bakteryjną
A
B
C
E
D
uszkodzenie błony
protoplazmatycznej
blokowanie
syntezy DNA
blokowanie
biosyntezy białka
konkurencyjne
wnikanie w łańcuch
metaboliczny
blokowanie
biosyntezy ściany
komórkowej
- laktamy
plipeptydy
fosfomycyna
plipeptydy
aminoglikozydy
polimyksyny
makrolidy
tetracykliny
linkozamidy
aminoglikozydy
chloramfenikol
kwas fusydowy
choliny
nitroimidazole
ryfamycyny
trimetoprim
nitrofurany
acyklowir
sulfonamidy

Penicyliny naturalne
najlepiej przebadane u kobiet w ciąży
szybko i łatwo przenika przez łożysko
stężenie we krwi płodu i w płynie
owodniowym prawie równe stęż.
leku we krwi matki
przenikają do mleka matki (nieco
25%) (nie wpływa szkodliwie na
rozwój noworodka)
ryzyko alergii i drożdżycy przewodu
pokarmowego u noworodka
Penicyliny naturalne
czynnik ryzyka B

Penicyliny naturalne
stos.w latach 40 i 50 -tych prowadziła do: (Leavitt, 1945,
Mazingerbe, Obstet Gynecol 1946)
czynności skurczowej macicy
poronień
opisano:
odczyn anafilaktyczny u ciężarnej i obumarcie płodu
(Kosim, 1959)
tylko jedno doniesienie o wadach wrodzonych (cyklopia)
(Carter, 1963)
w badaniu z 1972 roku (Ravid, 1972) wśród 110 ciężarnych
otrzymujących Penicylinę w I trym. ciąży - częstość wyst.
wad nie była większa w porównaniu do grupy nieleczonej
w badaniu z 1977 roku (Heinonem, 1977)
– 7171 ciężarnych w różnym czasie ciąży - brak doniesień
o wyst. wad u płodów

Penicyliny naturalne
Penicyliny naturalne
zakażenie wewnątrzowodniowe
– Penicylina G 5 mln U co 6h iv.
bezobjawowa kolonizacja ciężarnych Streptococcus
gr.B
– Penicylina G dawka początkowa 5 mln U
– następnie 2,5 mln U co 4h
kiła ciężarnej, prewencja kiły wrodzonej u
noworodka
– Penicylina G
kiła pierwotna, wtórna, utajona, jednorazowa dawka 2,4 mln
U im.
kiła późna utajona - 2,4 mln U 1x tyg. przez 3 tyg. im.
ZASTOSOWANIE W POŁOŻNICTWIE

Ampicylina i
Amoxycylina
Antybiotyki - laktamowe
hamowanie syntezy ściany bakteryjnej
infekcje dróg moczowych (Enterococcus)
– Ampicylina 250 mg 4x dz. po. 7 - 10 dni
– Amoxycylina 250 mg 3x dz. po. 7 - 10 dni
śródporodowa profilaktyka zakażeń GBS
dawka początkowa - Ampicylina 2 g
następnie - 1g co 4h podczas porodu
chorioamnionitis
– Ampicylina 2g co 6h iv. + Gentamycyna po porodzie
czynnik ryzyka B

Amoxycylina + kw.
klawulanowy
zapalenie nerek
– 875mg Amoxycyliny oraz 125 mg kwasu
klawulonowego 2 x dziennie przez 7 - 10 dni
zakażenie dolnych dróg moczowych
– 875mg Amoxycyliny oraz 125 mg kwasu
klawulonowego 2 x dziennie przez 7 - 10 dni
średniociężkie infekcje pooperacyjne
endometritis
zakażenia ran pooperacyjnych
– 875mg Amoxycyliny oraz 125 mg kwasu
klawulonowego 2 x dziennie przez 7 - 10 dni
czynnik ryzyka B
czynnik ryzyka B
Duff, 2002

Cefalosporyny
Cefazolina (Kefzol)
Cefazolina (Kefzol)
Cefradyna (Sefril)
Cefradyna (Sefril)
Cefaleksyna (Keflex)
Cefaleksyna (Keflex)
Cefadroksyl (Duracef)
Cefadroksyl (Duracef)
Cefalorydyna
Cefalorydyna
Cefaglicyna (Kafocin)
Cefaglicyna (Kafocin)
Cefacetryl (Celespor)
Cefacetryl (Celespor)
Antybiotyki
Antybiotyki
- laktamowe
- laktamowe
I generacja
I generacja
czynnik ryzyka B
czynnik ryzyka B

Cefalosporyny
Działanie silnie bakteriobójcze - Gram (+)
słabo bakteriobójcze - Gram (-)
nieskuteczne:
– Enterococcus
– Staphylococcus aureus
– Staphylococcus epidemidis
– Pseudomonas aeruginosa
Stosowanie
w zakażeniach dróg moczowych
pooperacyjnie
I generacja

Cefamandol
(Mandol)
Cefoksytyna
(Mefoxin)
Cefuroksym
(Zinacef, Zinnat)
Cefaklor(Ceclor)
Cefalosporyny
Cefalosporyny
Cefalosporyny
Cefalosporyny
II generacja
czynnik ryzyka B
czynnik ryzyka B
KD

wzrost aktywności wobec drobnoustrojów Gram (-) w
wzrost aktywności wobec drobnoustrojów Gram (-) w
porównaniu do I generacji
porównaniu do I generacji
aktywna także wobec
aktywna także wobec
–
Haemophilus influenzae
Haemophilus influenzae
–
Neisseria gonarrhoeae
Neisseria gonarrhoeae
–
Streptococcus pneumoniae
Streptococcus pneumoniae
stosowana w:
stosowana w:
–
zakażeniach dróg oddechowych
zakażeniach dróg oddechowych
–
zakażenia dróg moczowych
zakażenia dróg moczowych
–
posocznica gronkowca
posocznica gronkowca
–
zapalenie otrzewnej
zapalenie otrzewnej
–
rzeżączkowe zapalenie cewki moczowej
rzeżączkowe zapalenie cewki moczowej
Cefalosporyny
Cefalosporyny
Cefalosporyny
Cefalosporyny
II generacja
II generacja

Cefalosporyny
Cefalosporyny
– Cefatoksym (Biataksym,Claforan,
Tarcefoxym)
– Ceftaziolim (Biofort, Biotum, Fortum)
– Ceftizoksym (Ceftix)
– Ceftriakson (Biotrakson)
III generacja
III generacja
czynnik ryzyka B
czynnik ryzyka B

większa aktywność wobec bakt. Gram (-) (Enterobacteriaceae)
większa aktywność wobec bakt. Gram (-) (Enterobacteriaceae)
w porównaniu do cefalosporyn II generacji
w porównaniu do cefalosporyn II generacji
mniej aktywne wobec Staphylococcus aureus
mniej aktywne wobec Staphylococcus aureus
Stosowanie
Stosowanie
w zakaż. ukł. moczowo-płciowego
w zakaż. ukł. moczowo-płciowego
posocznicy
posocznicy
rzeżączce
rzeżączce
zakażeniach miednicy mniejszej
zakażeniach miednicy mniejszej
Cefalosporyny
Cefalosporyny
III generacja
III generacja

Cefalosporyny
ostre odmiedniczkowe zapalenie nerek
– Cefazolina 1g co 8h iv.
zakażenie ran pooperacyjnych
– Cefazolina 1g co 8h iv.
profilaktyka chirurgiczna przy cięciu
cesarskim
– Cefazolina 1g iv. natychmiast po zaciśnięciu
pępowiny
połogowe zapalenie gruczołów sutkowych
– Cefaleksyna 500mg co 6h po.
ZASTOSOWANIE W POŁOŻNICTWIE

Cefalosporyny
Cefalosporyny
rzeżączka
– Ceftriaxon 125mg im. - pojedyncza dawka
– Cefixime 400mg po. - pojedyncza dawka
pooperacyjne infekcje miednicy mniejszej
– Cefotaxime 2g co 8h iv.
– Cefotetan 2g co 8h iv.
– Cefoxitin 2g co 8h iv.
ZASTOSOWANIE W POŁOŻNICTWIE

Karbapenemy
Imipenem (Tienam) D
Imipenem (Tienam) D
Meropenem ?
Meropenem ?
czynnik ryzyka D
czynnik ryzyka D

Karbapenemy
antybiotyki - laktamowe
hamują syntezą ściany bakteryjnej
oporne na działanie bakteryjnych beta-
laktamaz
aktywne:
–
Tlenowe Gram (-)
–
Tlenowe Gram (+)
ZASTOSOWANIE W POŁOŻNICTWIE
pooperacyjne infekcje wielobakteryjne
–
Imipenem – cilastatin 500mg/ 500mg co 6h Iv.
czynnik ryzyka D
czynnik ryzyka D

Antybiotyki
makrolidowe
Azitromycyna
B
Erytromycyna (Erythromycinum)
B
Klaritromycyna (Klacid)
C
Roksitromycyna (Rulid)
B
Spiramycyna (Rovamycyna)
B
Klaritromycyna - wady ukł. sercowo-
naczyniowego i rozszczep podniebienia
u zwierząt doświadczalnych
Azitromycyna
B
Erytromycyna (Erythromycinum)
B
Klaritromycyna (Klacid)
C
Roksitromycyna (Rulid)
B
Spiramycyna (Rovamycyna)
B
Klaritromycyna - wady ukł. sercowo-
naczyniowego i rozszczep podniebienia
u zwierząt doświadczalnych
czynnik ryzyka B, C
czynnik ryzyka B, C

Antybiotyki
makrolidowe
bakteriostatyczne - hamują syntezę białek
bakteryjnych
alternatywne leczenie u chorych uczulonych na
penicylinę
dobra absorpcja po podaniu doustnym
skuteczne wobec
–
Mycoplasma
Mycoplasma
–
Legionella
Legionella
–
Chlamydia
Chlamydia
–
Streptococcus pneumoniae
Streptococcus pneumoniae
– Streptococcus pyogenes
– Streptococcus agalactiae
– Streptococcus pneumoniae
– Toxoplasma gondii

Antybiotyki
makrolidowe
Osiągają duże stęż. w mleku matek
– stosowanie u kobiet karmiących
z dużą ostrożnością (zaburzenia
flory saprofitycznej u noworodka)
LAKTACJA

Antybiotyki
makrolidowe
zapalenie płuc i ciężkie zapalenie oskrzeli
– Azithromycyna
pierwsza dawka 500mg po.
następnie 250mg 4 x dz. po.
chlamydioza dolnych odc. układu płciowego
– Azithromycyna - w pudrze 1g domiejscowo
toksoplazmoza
– Spiromycyna - 3 mln U 2x lub 3x dz. im.
zakażenia dróg moczowo-płciowych
– Chlamydia, Neisseria, Ureaplasma urealiticum
Duff, 2002
ZASTOSOWANIE W POŁOŻNICTWIE

Aminoglikozydy
Streptomycyna
-
D
Kanamycyna -
D
Amikacyna
- C
Gentamycyna - C
Neomycyna
- C
Tobramycyna - C
bezwzględnie przeciwwskazane
w okresie ciąży
czynnik ryzyka C, D
czynnik ryzyka C, D

bakteriostatycznie - hamują syntezę białek
bakteryjnych
aktywność wobec bakterii Gram (-)
–
Escherichia
–
Klebsiella
–
Enterobacter sp.
–
Proteus
–
Pseudomonas
–
Serratia
nie działają na bakterie beztlenowce
działanie oto- i nefrotoksyczne
Aminoglikozydy
Aminoglikozydy

Aminoglikozydy
szybko i łatwo przenikają przez łożysko
(34 - 44% stęż. u matki)
brak doniesień o powstawaniu wad
wrodzonych
ototoksyczność, nefrotoksyczność
osłabienie przewodnictwa nerwowo -
mięśniowego po jednoczesnym podaniu
MgS0
4
i gentamycyny (zatrzymanie
oddechu)
(L’Hommedien, J Pediatr 1983)

Laktacja
wydzielanie do mleka - skąpe dane o
wpływie na noworodki - opisano jedynie
występowanie krwistych
stolcy
(Mann,
Pediatrics 1980)
w znikomym stęż. wchłaniają się w przew.
pokarmowego noworodków - brak dział.
ototoksycznego , mimo tonie polecane w
okresie karmienie biegunki u niemowląt
Aminoglikozydy
Aminoglikozydy

Aminoglikozydy
Aminoglikozydy
pyelonephritis -
stos. w przypadku
uczulenia na antybiotyki - laktamowe
oporności na - laktamy
połogowe zapalenie bł. śluzowej macicy
– aminoglikozydy: plus klindamycyna
– metronidazol: plus ampicylina
ZASTOSOWANIE W POŁOŻNICTWIE

Tetracykliny
Tetracyklina (Tetracyclin)
Oksytetracyklina (Oxytetracyclin)
Rolitetracyklina (Tetraverinum)
Metacyklina (Methacycline, Rondomycin)
Doksycyklina (Doxycyclin, Vibramycin)
Minocyklina
czynnik ryzyka D
czynnik ryzyka D

Tetracykliny
teracykliny były uważane za bezpieczne dla matki
oraz płodu i stos. rutynowo (Posner, 1956, Gibbons,
1960)
doniesienia o wpływie na zęby i ukł. kostny płodu
(
Rendle - Short, Lancet 1962, Genot J.Oral Med. 1970)
związki chelatowe wbudowywane w kości i zęby
– zahamowanie wzrostu kości długich
– niedorozwój szkliwa zębów
– próchnica
1950 - 1960
1960 - 1970

p
p
/wskazanie w całym okresie ciąży
– aplazja i przebarwienia zawiązków zębowych -
kompleksy z fosforanem wapnia
– zniekształcenia kości i wady kończyn
– uszkodzenie wątroby u matki i płodu (ostre stłuszczenie)
– zaćma
– porody przedwczesne
– obumarcia wewnątrzmaciczne
– wady układu sercowo-naczyniowego
– spodziectwo
p/wskazane w okresie karmienia piersią – w dużym
stopniu przenikają do mleka matki
Tetracykliny
Tetracykliny
Briggs, 1994

Stosowanie
antybiotyków
w zakażeniu
wewnątrzowodniowym
Co można zrobić ?
Co warto zrobić ?
Co powinniśmy zrobić ?
Co można zrobić ?
Co warto zrobić ?
Co powinniśmy zrobić ?

Antybiotyki w ciąży
powikłanej PROM
Profilaktyczne
zastosowanie
antybiotyków w leczeniu
PTB bez PROM

Antybiotyki w ciąży
powikłanej PROM
Kenyon S, Boulvain M, Neilson J. (Cochrane Review) The Cochrane
Library, Issue 2, 2002
Almeida 1996
Amon 1988
Christmas 1992
Cox 1995
Ernest 1994
Garcia 1995
Grable 1996
Johnston 1990
Kenyon 2001 ORACLE I
Svare 1997
Kurki 1992
Lockwood 1993
Magwali 1999
McGregor 1991
Mercer 1992
Mercer 1997
Morales 1989
Ovalle Salas 1997
Owen 1993
Analizowano 19 badań które łącznie obejmowały 6000
kobiet i ich potomstwo

Wyniki
Zastosowanie antybiotyków w przypadku PROM w sposób istotny
statystycznie zmniejszało ryzyko ZW (RR) 0.57, 95% (CI) 0.37 to 0.86)
Odnotowano spadek liczby porodów w czasie 48 godzin od pęknięcia
błon (RR 0.71, 95% CI 0.58 to 0.87) i siedmiu dni randomizacji (RR 0.80,
95% CI 0.71 to 0.90)
Zaobserwowano zmniejszenie:
zakażeń noworodków (RR 0.68, 95% CI 0.53 to 0.87)
zastosowania surfaktantu (RR 0.83, 95% CI 0.72 to 0.96)
terapii tlenem (RR 0.88, 95% CI 0.81 to 0.96)
nieprawidłowych wyników badań ultrasonograficznyh OUN (RR 0.82,
95% CI 0.68 to 0.98)
Zastosowanie Co-amoxiclavu było związane ze zwiększoną częstością
wystąpienia martwiczego zapalenia jelit (RR 4.60, 95% CI 1.98 to
10.72).

Wnioski
Zastosowanie antybiotyków w ciąży powikłanej
PROM opóźnia wystąpienie porodu i ogranicza
ilość czynników odpowiedzialnych za
zachorowalność noworodków
Wybór antybiotyku w terapii PROM nie jest
jednoznaczny. Co-amoxiclav nie powinien być
stosowany w grupie kobiet zagrożonych porodem
przedwczesnym, gdyż zwiększa ryzyko
martwiczego zapalenia jelit u noworodków. Na
podstawie dostępnych wyników badań lepszym
postępowaniem wydaje się zastosowanie
erytromycyny

Profilaktyczne zastosowanie
antybiotyków w hamowaniu
porodu przedwczesnego bez
PROM
King J, Flenady V. (Cochrane Review) The Cochrane Library, Issue 2,
2002
Cox 1996
Gordon 1995
McGregor 1991
Newton 1989
Newton 1991
Norman 1994
Kenyon 2001 ORACLE
II
Oyarzun 1998
Romero 1993
Svare 1997
Watts 1994
Meta-analiza 11 badań obejmująca 7428
kobiet

Wyniki
Meta-analiza wykazała zmniejszenie ryzyka infekcji u
kobiet otrzymujących antybiotyki (RR 0.74) ale nie
wykazała korzyści lub też działań niepożądanych
dotyczących analizowanych wyników neonatologicznych
Częstość zakażeń u kobiet
(chorioamnionitis/endometritis) uległa statystycznemu
zmniejszeniu w grupie otrzymującej antybiotyki (9
badań, 7242 kobiet; (RR 0.74)
Brak wpływu antybiotykoterapii na:
- średni czas trwania ciąży
- ilość porodów przedwczesnych
- zachorowalność i śmiertelność noworodków

Podsumowanie
Wytyczne dotyczące postępowania
Profilaktyczne zastosowanie antybiotyków nie może
być zalecane jako standardowe postępowanie u kobiet
z zagrażającym porodem przedwczesnym z
zachowanymi błonami płodowymi
Wytyczne dotyczące badań naukowych
Istnieje potrzeba przeprowadzenia dalszych badań w
celu rozwoju czułych serologicznych i/lub
bakteriologicznych testów wykrywających obecność
subklinicznej infekcji u kobiet z zagrażającym porodem
przedwczesnym z zachowanymi błonami płodowymi

Dlaczego antybiotyki
nie działają?
Nieodpowiednia selekcja
pacjentów
Liza bakterii
Oporność bakterii
Działamy za późno???
Wczesna profilaktyka ?
Wczesna profilaktyka ?

Profilaktyczne zastosowanie
antybiotyków w ciąży w celu
ograniczenia śmiertelności i
zachorowalności spowodowanej
zakażeniem
Thinkhamrop J, Hofmeyr GJ, Adetoro O, Lumbiganon P
The Cochrane Database of Systematic Reviews 2002, Issue 4
Thinkhamrop J, Hofmeyr GJ, Adetoro O, Lumbiganon P
The Cochrane Database of Systematic Reviews 2002, Issue 4
•Gichangi 1997
•Hauth 1995
•McGregor 1990
•Paul 1997
•Temmerman 1995
•Vermeulen 1999
•Gichangi 1997
•Hauth 1995
•McGregor 1990
•Paul 1997
•Temmerman 1995
•Vermeulen 1999
6 RCT (2184
kobiet)
6 RCT (2184
kobiet)

Kobiety z grupy
wysokiego ryzyka
Istotnie statystyczna redukcja porodów przedwczesnych
(OR 0.48, 95% CI 0.28 to 0.81) u ciężarnych z PTL
w wywiadzie z BV w aktualnej ciąży
Powyższa korelacja nie była obserwowana u
ciężarnych z PTL w wywiadzie ale bez BV w aktualnej ciąży
(OR 1.06, 95% CI 0.68 to 1.64)
Istotnie statystyczna redukcja porodów przedwczesnych
(
OR 0.48
, 95% CI 0.28 to 0.81) u ciężarnych z PTL
w wywiadzie
z BV w aktualnej ciąży
Powyższa korelacja nie była obserwowana u
ciężarnych z PTL w wywiadzie ale
bez BV w aktualnej ciąży
(
OR 1.06
, 95% CI 0.68 to 1.64)

Wnioski autorów
U kobiet z grupy wysokiego ryzyka
można by stosować profilaktykę
antybiotykową podczas II trymestru
Nie ma przekonywujących danych
sugerujących zastosowanie
profilaktycznej antybiotykoterapii u
wszystkich ciężarnych

Zastosowanie antybiotyków
w leczeniu zakażenia
wewnątrzowodniowego
Hopkins L, Smaill F. (Cochrane Review) The Cochrane Library, Issue
2, 2002
Gibbs 1988
Maberry
1991
Analiza dotyczyła dwóch
badań
obejmujących 181 kobiet

Wyniki
Okołoporodowe zastosowanie antybiotyków w w
porównaniu z antybiotykoterapią bezpośrednio po porodzie
wiązało się z ograniczeniem:
- posocznicy u noworodków (RR 0.08; 95% CI 0.00,1.44)
- zapalenia płuc (RR 0.15; CI 0.01, 2.92)
Powyższe rezultaty nie były istotne statystycznie (ilość
badanych kobiet = 45)
Zaobserwowano, że spadek częstości wystąpienia
poporodowego zapalenia błony śluzowej macicy był
związany z zastosowaniem ampicyliny, gentamycyny i
klindamycyny w porównaniu z ampicyliną i gentamycyną
ale różnica nie była istotna statystycznie (RR 0.54; CI 0.19,
1.49)

Podsumowanie
Dalsze badania powinny
koncentrować się na wykrywaniu
czynników ryzyka infekcji
wewnątrzmacicznej i wyjaśnić
jakie formy prewencji i sposoby
postępowania mogą być skuteczne
w ograniczaniu jej częstości

Paciorkowce grupy B
przyczyna groźnych zakażeń położniczych
i noworodkowych
bezobjawowa kolonizacja u 10 - 30%
ciężarnych
wzrost odsetka:
– porodów przedwczesnych
– przedwczesnego pęknięcia błon płodowych
– obumarcia wewnątrzmacicznego płodu
– noworodków o niskiej masie urodzeniowej
– zakażeń uogólnionych noworodków

Paciorkowce grupy B
Ryzyko zakażenia płodu i
noworodka:
najwyższe podczas porodu - 70%
w ciąży - droga krwionośna lub
wstępująca, również przy
utrzymanych błonach
noworodek - kontakt z matką,
personelem (zakażenia szpitalne)

Paciorkowce grupy B
Czynniki sprzyjające zakażeniu:
wcześniactwo lub mała masa urodzeniowa
przedwczesne pęknięcie błon płodowych (12-
18 godzin przed porodem)
wzrost temperatury ciała podczas porodu
zakażenie paciorkowcem gr. B w wywiadzie
bakteriuria podczas ciąży
niedotlenienie okołoporodowe
choroby metaboliczne matki (cukrzyca)

GBS a ciąża
GBS a ciąża
częsta koegzystencja Streptococcus
agalactiae z innymi bakteriami
w pochwie
najczęstsze umiejscowienie
najczęstsze umiejscowienie
–
przedsionek pochwy
przedsionek pochwy
–
odbyt
odbyt
–
szyjka macicy (rzadziej)
szyjka macicy (rzadziej)
–
układ moczowy (rzadziej)
układ moczowy (rzadziej)
KD
Kobiety ciężarne
Pierwotnym rezerwuarem GBS u kobiet
jest układ pokarmowy

GBS a ciąża
krwionośna - przy infekcji GBS u matki
krwionośna - przy infekcji GBS u matki
wstępująca - PROM lub błony
wstępująca - PROM lub błony
zachowane
zachowane
pasaż płodu przez drogi rodne - ryzyko
transmisji
70%
kontakt z zakażoną matką lub
kontakt z zakażoną matką lub
zakażonym personelem (zakażenia
zakażonym personelem (zakażenia
wewnątrzszpitalne)
wewnątrzszpitalne)
Drogi zakażenia płodu i noworodka
KD

Objawy zakażenia GBS
zarówno u matek, jak i u
noworodka -
niespecyficzne -
konieczne
potwierdzenie
bakteriologiczne !
KD
GBS a ciąża

GBS a ciąża
GBS a ciąża
Ciężarna z kolonizacją GBS
50 %
noworodków
50%
noworodków
zdrowych
z kolonizacją GBS
u większości rozwój zakażenia tylko
noworodków u niewielkiego odsetka
bezobjawowa noworodków !
kolonizacja bł. śluz.
KD

postać wczesna - zapalenie
płuc, posocznica
–
rozwój w ciągu 48 godzin
rozwój w ciągu 48 godzin
–
śmiertelność 5 - 20%
śmiertelność 5 - 20%
–
objawy
objawy
apatia
apatia
drażliwość
drażliwość
niechęć do ssania
niechęć do ssania
postać piorunująca
wstrząs septyczny
wstrząs septyczny
śmiertelność 70%
śmiertelność 70%
GBS u noworodków
KD

postać późna - zapalenie
mózgu i opon mózgowo -
rdzeniowych
–
rozwój od 7 do 90 dnia życia
rozwój od 7 do 90 dnia życia
(średnio 27 dni)
(średnio 27 dni)
–
śmiertelność 2 - 6%
śmiertelność 2 - 6%
postać opóźniona -
najłagodniejszy przebieg
–
rozwój
rozwój
90 dnia życia
90 dnia życia
–
śmiertelność 0.5 - 1%
śmiertelność 0.5 - 1%
GBS u noworodków
KD

GBS a ciąża
Wytyczne CDC, 2002 dotyczące
Wytyczne CDC, 2002 dotyczące
śródporodowego
śródporodowego
podania antybiotyków w prewencji zakażeń
podania antybiotyków w prewencji zakażeń
GBS
GBS
u noworodka zakładają ocenę
u noworodka zakładają ocenę
czynników ryzyka
wyniku posiewu w kierunku
paciorkowców typu B w III trym. ciąży
(35 – 37 t.c.)
CDC, 2002
KD

GBS a ciąża
GBS a ciąża
Podwójny test przesiewowy
(ocena wyniku posiewu, czynników
ryzyka) przeprowadzamy u
wszystkich ciężarnych pomiędzy
35 - 37 t.c.
CDC, 2002
KD

pobranie wymazu 35 - 37 t.c.
pobranie wymazu 35 - 37 t.c.
–
1/3 dolna część pochwy
1/3 dolna część pochwy
–
wymaz z okolicy okołoodbytniczej
wymaz z okolicy okołoodbytniczej
(powierzchniowo)
(powierzchniowo)
–
wymaz z okolicy okołoodbytniczej
wymaz z okolicy okołoodbytniczej
(powierzchniowo) + okolice zwieracza odbytu
(powierzchniowo) + okolice zwieracza odbytu
i powyżej (CDC, 2002)
i powyżej (CDC, 2002)
posiew na krwistym żelu
agarozowym lub podłożu wzbogaconym
agarozowym lub podłożu wzbogaconym
(eliminacja inn. mikroorg.)
(eliminacja inn. mikroorg.)
wynik pozytywny
-
-
profilaktyka
profilaktyka
śródporodowa
śródporodowa
GBS a ciąża
KD

ocena czynników ryzyka
–
poród < 37 t.c.
poród < 37 t.c.
–
temperatura u matki
temperatura u matki
38
38
o
o
C
C
–
pęknięcie błon płodowych
pęknięcie błon płodowych
18 godzin
18 godzin
–
bezobjawowa bakteriuria
bezobjawowa bakteriuria
–
zakażenie GBS u noworodka w
zakażenie GBS u noworodka w
poprzedniej ciąży
poprzedniej ciąży
–
mała masa urodzeniowa
mała masa urodzeniowa
–
niedotlenienie okołoporodowe
niedotlenienie okołoporodowe
–
choroby metaboliczne matki (cukrzyca)
choroby metaboliczne matki (cukrzyca)
GBS a ciąża
KD

Metody diagnostyczne u
ciężarnych
wymaz z pochwy i odbytu
wymaz z pochwy i odbytu
hodowla - podstawowy skrinning
hodowla - podstawowy skrinning
prenatalny
prenatalny
szybkie testy lateksowe - stosowane
szybkie testy lateksowe - stosowane
podczas porodu, nieprzydatne do
podczas porodu, nieprzydatne do
wykrywania kolonizacji GBS
wykrywania kolonizacji GBS
niskiego stopnia
niskiego stopnia
PCR / RFLP
PCR / RFLP
GBS a ciąża
KD

GBS a ciąża
GBS a ciąża
Ciężarne z 1 lub więcej czynnikami
ryzyka i/lub z dodatnim wynikiem
posiewu są kandydatkami do
śródporodowej profilaktyki antybiotykowej
KD

GBS a ciąża
GBS a ciąża
Profilaktyka przedporodowa
podwójny test przesiewowy
podwójny test przesiewowy
(posiew, czynniki ryzyka)
(posiew, czynniki ryzyka)
antybiotyki tylko przy bakteriurii
antybiotyki tylko przy bakteriurii
lub objawach zakażenie dróg
lub objawach zakażenie dróg
moczowych
moczowych
KD

Algorytm badań przesiewowych w 35 - 37 tygodniu
ciąży jako strategia zapobiegania wczesnym zakażeniom
noworodków paciorkowcami grupy B
Czynnik ryzyka:
Zakażenie noworodka
paciorkowcami grupy B
w poprzedniej ciąży? Podanie penicyliny w czasie porodu
Wzrost paciorkowców grupy
w badaniu bakteriologicznym moczu?
Poród przed 37 tygodniem ciąży?
Pobrać wymaz z pochwy i odbytu,
wynik dodatni
przeprowadzić badanie bakterio- Podanie penicyliny w czasie porodu
logiczne w kierunku paciorkowców
grupy B w 35-37tyg.ciąży
Wynik nieznany, niepełny lub
nie przeprowadzono badania
Czynniki ryzyka: Podanie penicyliny w czasie porodu
Gorączka w czasie porodu 38°C
Pęknięcie błon płodowych 18 h
Nie
Można zrezygnować z profilaktyki w czasie porodu
Wynik
ujemny
Tak
Tak
Tak
Tak

GBS a ciąża
GBS a ciąża
KD
Penicylina G
5 mln j.m. iv. – pierwsza dawka
2.5 mln j.m. iv. - co 4 godz. podczas porodu
Ampicylina
2 g iv. – pierwsza dawka
1 g iv. - co 4 godz. podczas porodu
Uczulenie na Penicylinę
Cefazolina
2 g iv. – pierwsza dawka
1 g iv. – co 8 godz. podczas porodu
Clindamycyna
900 mg iv. – co 8 godz. podczas porodu
Erytromycna
500 mg iv. – co 6 godz. podczas porodu
Oporność na Clindamycynę lub Erytromycynę
Vancomycyna
1 g iv. - co 12 godz. podczas porodu
Śródporodowa
profilaktyka
GBS u matki
?
Śródporodowa
profilaktyka
GBS u matki
?
Antybiotykoterapia
u matki z podejrzeniem
IAI ?
Antybiotykoterapia
u matki z podejrzeniem
IAI ?
Objawy sepsy
u noworodka
?
Objawy sepsy
u noworodka
?
Pełna diagnostyka
Terapia
Pełna diagnostyka
Terapia
Wiek ciążowy
< 35 t.c.?
Wiek ciążowy
< 35 t.c.?
Śródporodow
a
profilaktyka
< 4 godz. ?
Śródporodow
a
profilaktyka
< 4 godz. ?
Bez diagnostyki
Bez terapii
Obserwacja 48 godz.
Bez diagnostyki
Bez terapii
Obserwacja 48 godz.
Ograniczona diagnostyka
Obserwacja 48 godz.
Podejrzenie sepsy -
pełna diagnostyka
i leczenie
Ograniczona diagnostyka
Obserwacja 48 godz.
Podejrzenie sepsy -
pełna diagnostyka
i leczenie
Nie
Nie
Nie
Tak
Tak
Tak
Tak
Tak
Algorytm postępowania
leczenie noworodka matki
z śródporodową profilaktyką GBS

GBS a ciąża
GBS a ciąża
Noworodek
podanie jednorazowej dawki Penicyliny
podanie jednorazowej dawki Penicyliny
G w 1 - szej godzinie życia -
G w 1 - szej godzinie życia -
ograniczenie ryzyka rozwoju wczesnej
ograniczenie ryzyka rozwoju wczesnej
postaci zakażenia
postaci zakażenia
–
noworodek
noworodek
2000 g - 50.000 j.m.
2000 g - 50.000 j.m.
–
noworodek < 2000 g - 25.000 j.m.
noworodek < 2000 g - 25.000 j.m.
KD

GBS a ciąża
Szczepienie kobiet przed lub w
Szczepienie kobiet przed lub w
czasie ciąży - zapobiega ciążowej
czasie ciąży - zapobiega ciążowej
infekcji GBS matki oraz infekcji
infekcji GBS matki oraz infekcji
noworodka (przezłożyskowy
noworodka (przezłożyskowy
transport IgG)
transport IgG)
Eliminacja prenatalnego skrinnigu
GBS i śródporodowej profilaktyki
antybiotykowej (koszty, SAE)
KD
Brak posiewu
w kierunku GBS
Brak posiewu
w kierunku GBS
Poród lub pęknięcie błon płodowych < 37 t.c.
GBS (+)
GBS (-)
Wymaz z
pochwy
i odbytu
-hodowla
- podawanie
iv Penicyliny
Penicylina iv 48
godz
(podczas tokolizy)
Bez
profilaktyki
Brak wzrostu GBS
w ciągu 48 godz.
Zakończenie
podawania
Penicyliny
Profilaktyka
śródporodowa
Algorytm postępowania
profilaktyka zakażeń GBS
u kobiet z PPI oraz PROM
GBS (+)

GBS a ciąża
natychmiastowe wdrożenie
leczenia antybiotykami o
szerokim spektrum -
wydłużenie okresu latencji
zakażenia GBS
PROM
KD

PROM
PROM
posiew w kierunku GBS
posiew w kierunku GBS
wynik pozytywny
wynik pozytywny
1) antybiotykoterapia 7 dni
1) antybiotykoterapia 7 dni
powtórzenie posiewu - wynik
powtórzenie posiewu - wynik
negatywny - ponowne
negatywny - ponowne
podanie antybiotyku podczas porodu
podanie antybiotyku podczas porodu
2) antybiotykoterapia przez 7 dni
2) antybiotykoterapia przez 7 dni
bez ponownego posiewu podanie
bez ponownego posiewu podanie
antybiotyku (penicyliny) w
antybiotyku (penicyliny) w
momencie rozpoczęcia porodu
momencie rozpoczęcia porodu
3) powtórny wynik pozytywny
3) powtórny wynik pozytywny
posiewu - powtórzenie
posiewu - powtórzenie
antybiotykoterapii
antybiotykoterapii
KD
GBS a ciąża

GBS a ciąża
Negatywne skutki antybiotykoterapii
alergie (odczyn anafilaktyczny)
- bardzo rzadki
- bardzo rzadki
–
odczyn na penicylinę 4/10.000 do 4/100.000
odczyn na penicylinę 4/10.000 do 4/100.000
leczonych
leczonych
oporności na paciorkowce grupy B
oporności na paciorkowce grupy B
–
nie obserwowano oporności po podaniu penicyliny
nie obserwowano oporności po podaniu penicyliny
oporności GBS po podaniu klindamycyny,
oporności GBS po podaniu klindamycyny,
erytromycyny
erytromycyny
oporności na infekcje inne niż GBS
oporności na infekcje inne niż GBS
E.colli
E.colli
KD

GBS a ciąża
Wprowadzenie na szeroką skalę
śródporodwej profilaktyki antybiotykowej
zmniejszyło częstość zachorowań wśród
noworodków
lata 80 -te, USA - 2 - 3 /1000 żywych urodzeń
lata 90 -te, USA - 1.8 /1000 żywych urodzeń
–
1.5 /1000 żywych urodzeń - postać wczesna
– 0.35 /1000 żywych urodzeń - postać późna
KD

GBS a ciąża
Cięcie cesarskie
GBS wykrywany w płynie owodniowym
GBS wykrywany w płynie owodniowym
przy zachowanych błonach płodowych
przy zachowanych błonach płodowych
cięcie cesarskie nie zapobiega
cięcie cesarskie nie zapobiega
transmisji GBS matka-płód, ale ryzyko
transmisji GBS matka-płód, ale ryzyko
bardzo niskie
bardzo niskie
planowe c.c. – bez profilaktyki
planowe c.c. – bez profilaktyki
śródporodowej
śródporodowej

GBS a ciąża
Rekomendacje, CDC, 2002
Skrinning wszystkich ciężarnych 35 - 37 t.c.
Ciężarna powinna być poinformowana o
wynikach testu oraz o planowanym
postępowaniu profilaktycznym
KD

GBS a ciąża
Rekomendacje - profilaktyka
śródporodowa wskazania, CDC, 2002
pozytywny wynik hodowli GBS w obecnej ciąży
brak wyniku posiewu w kierunku GBS w obecnej
ciąży
urodzenie poprzedniego dziecka z zakażeniem GBS
bakteriuria GBS w przebiegu obecnej ciąży
jeden z poniższych czynników ryzyka
– poród < 37 t.c.
– pęknięcie bł. płodowych 18 godz.
– wzrost temp. 38°C
poród przedwczesny / PROM
KD

GBS a ciąża
Rekomendacje - profilaktyka
śródporodowa -niezalecana, CDC, 2002
poprzednia ciąża z pozytywnym wynikiem
poprzednia ciąża z pozytywnym wynikiem
posiewu w kierunku GBS (chyba, że wynik
posiewu w kierunku GBS (chyba, że wynik
pozytywny w obecnej ciąży)
pozytywny w obecnej ciąży)
planowane cięcie cesarskie przeprowadzone bez
planowane cięcie cesarskie przeprowadzone bez
wykładników porodu lub pęknięcia błon
wykładników porodu lub pęknięcia błon
płodowych (niezależnie od wyniku posiewu)
płodowych (niezależnie od wyniku posiewu)
negatywny wynik posiewu w kierunku GBS w
negatywny wynik posiewu w kierunku GBS w
późnej ciąży (mimo istnienia czynników ryzyka
późnej ciąży (mimo istnienia czynników ryzyka
)
)
KD

GBS a ciąża
Rekomendacje, CDC, 2002
zalecana śródporodowa profilaktyka
– penicylina, ampicylina - dawki jak w tabeli
współpraca pomiędzy ośrodkami
perinatalnej opieki celem
udokumentowania, leczenia i eliminacji
zakażeń GBS
organizacja szkoleń w zakresie prewencji
infekcji GBS
KD

GBS a
ciąża
Opracowanie zaleceń profilaktyki zakażeń
paciorkowcami grupy B nie jest
równoznaczne
z ich stosowaniem w praktyce.
Brak
oceny czynników ryzyka i badań
przesiewowych, pełnej współpracy na linii
położnik neonatolog, brak wiarygodnych
badań bakteriologicznych.
Brak polskich doświadczeń.

TORCH
T - toxoplasmosis
O - others (syphilis)
R - rubella
C - cytomegalovirus
H – herpes simplex, hepatitis,
human immunodeficiency virus

Konsekwencje infekcji
Konsekwencje infekcji
poronienie
poronienie
ciąża obumarła
poród przedwczesny
IUGR
wady wrodzone (hydrocephalus,
chorioretinitis, cataract,
hepatosplenomegalia, ascites, wady serca)
infekcje wrodzone
Około
2 - 3%
wrodzonych infekcji jest
spowodowanych przez wirusy

Diagnostyka
Diagnostyka
prenatalna
prenatalna
Przesiewowe badania serologiczne
kiła, toksoplazmoza, hepatitis B
badanie ultrasonograficzne
Amniocenteza i badania patogenu
(HSV, CMV, Rubella virus, T. gondi)
kordocenteza i detekcja
specyficznych immunoglobulin

1.
1.
najczęstsza na świecie choroba
najczęstsza na świecie choroba
przenoszona drogą płciową (STD)
przenoszona drogą płciową (STD)
2. problem infekcji CT dotyczy obojga
2. problem infekcji CT dotyczy obojga
płci
płci
3. wyróżniono 19 serotypów gatunku
3. wyróżniono 19 serotypów gatunku
Chlamydia trachomatis
Chlamydia trachomatis
4. za zakażenia w obrębie dróg moczowo-płciowych odpowiadają serotypy D - K
4. za zakażenia w obrębie dróg moczowo-płciowych odpowiadają serotypy D - K
5. Dane opublikowane przez WHO (2002):
5. Dane opublikowane przez WHO (2002):
92 miliony nowych przypadków
92 miliony nowych przypadków
zakażenia CT rocznie
zakażenia CT rocznie
600 milionów nosicieli CT na świecie
600 milionów nosicieli CT na świecie
Chlamydia trachomatis
Chlamydia trachomatis
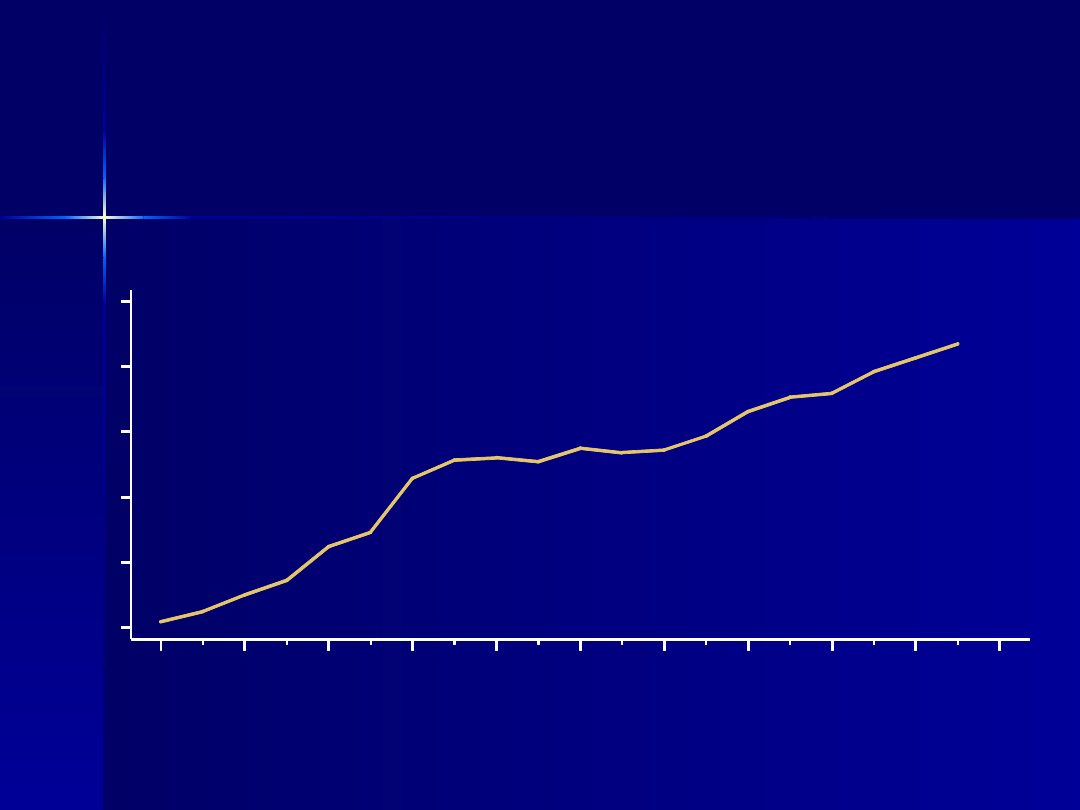
Chlamydia
Chlamydia
trachomatis w
trachomatis w
USA
USA
Rate (per 100,000 population)
0
70
140
210
280
350
1984
86
88
90
92
94
96
98
2000
02
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
9.8
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
423.4
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
690.6
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
362.2
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
168.6
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
89.2
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
49.7
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
20.4
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
6.9
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
2.2
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
134.6
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
134.3
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
2,687.3
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
2,564.4
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
964.2
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
344.1
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
135.8
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
57.1
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
20.6
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
5.6
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
2.2
Men
Rate (per 100,000 population)
Women
Age
3,000
2,400
1,800
1,200
600
0
0
600
1,200
1,800
2,400
3,000
Total
65+
55-64
45-54
40-44
35-39
30-34
25-29
20-24
15-19
10-14
468.1
Chlamydia
Chlamydia
trachomatis w
trachomatis w
USA
USA

•
10 mln zachorowań rocznie
10 mln zachorowań rocznie
•
600 tys powikłań w postaci PID
600 tys powikłań w postaci PID
•
120 tys przypadków niepłodności
120 tys przypadków niepłodności
Nosicielstwo CT w Europie

odsetek zakażenia CT w populacji
odsetek zakażenia CT w populacji
kobiet w wieku 20-25 lat jest 5-9
kobiet w wieku 20-25 lat jest 5-9
razy większy niż w grupie kobiet
razy większy niż w grupie kobiet
30-35 letnich
30-35 letnich
w 85% przypadków zakażeń CT u
w 85% przypadków zakażeń CT u
kobiet i 50% przypadków u
kobiet i 50% przypadków u
mężczyzn nosicielstwo jest
mężczyzn nosicielstwo jest
bezobjawowe
bezobjawowe
objawy chorobowe i powikłania
objawy chorobowe i powikłania
związane z infekcją tym
związane z infekcją tym
patogenem mogą wystąpić po
patogenem mogą wystąpić po
okresie wieloletniej latencji
okresie wieloletniej latencji

skrinning kobiet ciężarnych pozwala zmniejszyć ryzyko
skrinning kobiet ciężarnych pozwala zmniejszyć ryzyko
infekcji
infekcji
Chlamydia
Chlamydia
u noworodków (bezobjawowe
u noworodków (bezobjawowe
infekcje nosogardzieli, narządów płciowych, odbytu)
infekcje nosogardzieli, narządów płciowych, odbytu)
badania skrinningowe w kierunku nosicielstwa CT
badania skrinningowe w kierunku nosicielstwa CT
powinny być wykonywane:
powinny być wykonywane:
–
w populacji młodych aktywnych seksualnie kobiet raz na 6
w populacji młodych aktywnych seksualnie kobiet raz na 6
miesięcy
miesięcy
–
u kobiet ciężarnych podczas I wizyty kontrolnej oraz na
u kobiet ciężarnych podczas I wizyty kontrolnej oraz na
przełomie II i III trymestru ciąży
przełomie II i III trymestru ciąży
Rekomendacje Amerykańskiego
Rekomendacje Amerykańskiego
Towarzystwa do spraw Zakażeń w
Towarzystwa do spraw Zakażeń w
Ginekologii i Położnictwie
Ginekologii i Położnictwie
:

•
wymazy z kanału szyjki macicy
wymazy z kanału szyjki macicy
•
wymazy z cewki moczowej
wymazy z cewki moczowej
•
mocz
mocz
•
surowica krwi
surowica krwi
•
płyn owodniowy
płyn owodniowy
•
krew pępowinowa
krew pępowinowa
Materiał do badań:
Materiał do badań:

Metoda hodowlana w komórkach McCoya
Metoda hodowlana w komórkach McCoya
(czułość 70-80%)
(czułość 70-80%)
Metoda immunofluorescencji bezpośredniej
Metoda immunofluorescencji bezpośredniej
( DIF)
( DIF)
Metoda immnoenzymatyczna ( EIA )
Metoda immnoenzymatyczna ( EIA )
Wykrywanie przeciwciał klasy IgM i IgG w
Wykrywanie przeciwciał klasy IgM i IgG w
surowicy krwi ( metoda immunofluorescencji lub Elisa )
surowicy krwi ( metoda immunofluorescencji lub Elisa )
Testy oparte na amplifikacji DNA CT ( czułość
Testy oparte na amplifikacji DNA CT ( czułość
98%,swoistość 99%)
98%,swoistość 99%)
–
reakcja łańcuchowej polimerazy ( PCR )
reakcja łańcuchowej polimerazy ( PCR )
–
reakcja łańcuchowej ligazy ( LCR )
reakcja łańcuchowej ligazy ( LCR )
Metody diagnostyczne stosowane
Metody diagnostyczne stosowane
w badaniach przesiewowych
w badaniach przesiewowych

•
2 - 37% w USA
2 - 37% w USA
•
18,7 - 21,4% w Polsce ?
18,7 - 21,4% w Polsce ?
•
8 - 12 % w Japonii
8 - 12 % w Japonii
•
18,8% w Indiach
18,8% w Indiach
Nosicielstwo
Nosicielstwo
Chlamydia
Chlamydia
trachomatis
trachomatis
u kobiet ciężarnych
u kobiet ciężarnych

Infekcje CT w znacznym
stopniu wpływają na zdrowie
prokreacyjne populacji
powodując wzrost odsetka
niepowodzeń rozrodu, a w
przypadku kobiet ciężarnych
prowadzą do powikłań ciąży i
połogu
Chlamydia trachomatis a ciąża
Chlamydia trachomatis a ciąża
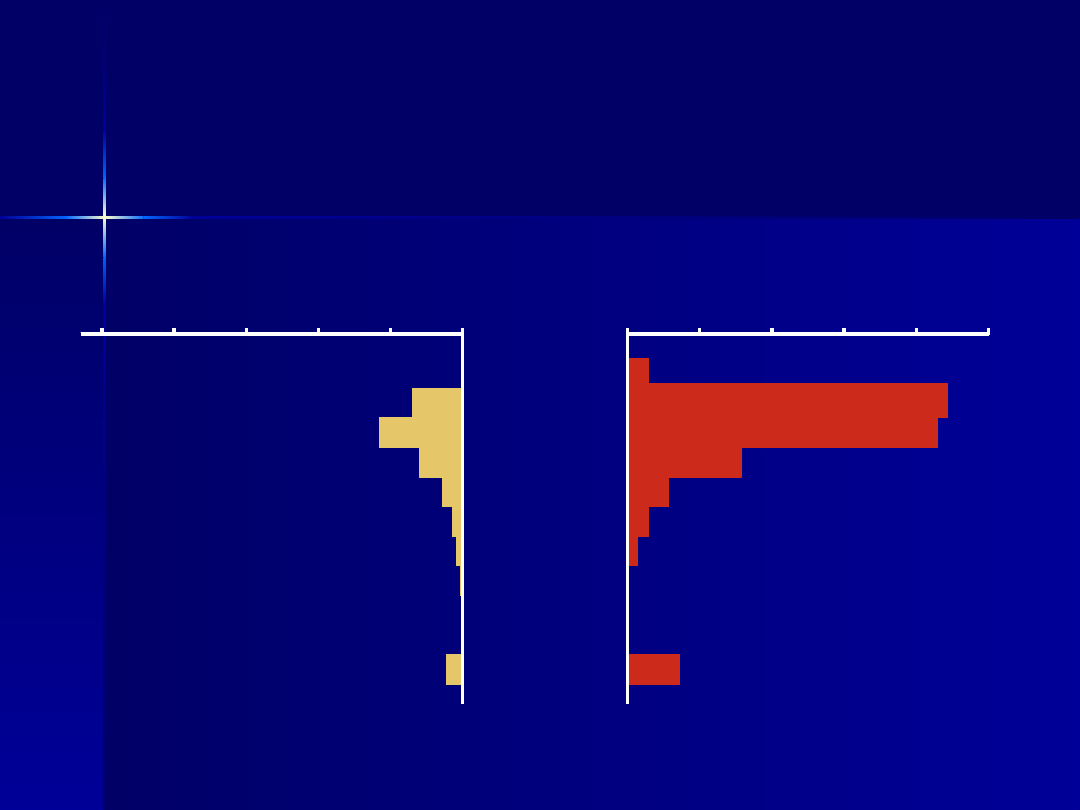
Prewalencja STD w
Prewalencja STD w
kanale szyjki kobiet
kanale szyjki kobiet
ciężarnych
ciężarnych
0
2
4
6
8
10
12
14
16
18
20
CT
BV
TV
CA
TP
CT BV TV CA TP
%

Powikłania związane z
Powikłania związane z
infekcją CT w obrębie
infekcją CT w obrębie
dróg moczowo-płciowych
dróg moczowo-płciowych
u około 50% nosicielek rozwija się PID
u około 50% nosicielek rozwija się PID
przewlekły ból w miednicy
przewlekły ból w miednicy
tworzenie zrostów
tworzenie zrostów
niepłodność pierwotna i wtórna
niepłodność pierwotna i wtórna
zwiększony odsetek ciąż ektopowch
zwiększony odsetek ciąż ektopowch
zapalenia narządów jamy brzusznej np.
zapalenia narządów jamy brzusznej np.
zapalenie okołowątrobowe
zapalenie okołowątrobowe
powikłania ciąży i połogu
powikłania ciąży i połogu
zakażenia płodów i noworodków
zakażenia płodów i noworodków

Badania serologiczne u 112 kobiet z
rozpoznaną ciążą ektopową w 75%
przypadków potwierdziło obecność
przeciwciał klasy IgG anty CT.
Grupę kontrolną stanowiły ciężarne
z prawidłowo rozwijającą się ciążą,
u których obecność tego typu
przeciwciał wykazano w 21%
przypadków.

Wpływ infekcji Chlamydia
trachomatis na ciążę i połóg
Wzrost odsetka wczesnych i późnych
Wzrost odsetka wczesnych i późnych
poronień
poronień
Podwyższone ryzyko obumarcia
Podwyższone ryzyko obumarcia
wewnątrzmacicznego płodu
wewnątrzmacicznego płodu
Zahamowanie wewnątrzmacicznego
Zahamowanie wewnątrzmacicznego
wzrastania płodów (IUGR)
wzrastania płodów (IUGR)
Wzrost odsetka porodów przedwczesnych
Wzrost odsetka porodów przedwczesnych
oraz przedwczesnego pęknięcia błon
oraz przedwczesnego pęknięcia błon
płodowych (PROM)
płodowych (PROM)
Zapalenie błony śluzowej macicy w połogu
Zapalenie błony śluzowej macicy w połogu

Drobnoustroje Chlamydia trachomatis
mogą być przyczyną zakażenia
wewnątrzowodniowego i
chorioamnionitis. Wytwarzają
fosfolipazy A22 i C, które zapoczątkowują
powstawanie prostaglandyn F2 i E2,
wyzwalających czynność skurczową
macicy
Potwierdzenie infekcji CT w obrębie dróg
moczowo-płciowych u ciężarnych w 24
t.c. zwiększa o 2-3 razy ryzyko
wystąpienia porodu przedwczesnego

Obecność patogenu CT
Obecność patogenu CT
w śluzie szyjkowym
w śluzie szyjkowym
zmienia lokalne pH
zmienia lokalne pH
Dochodzi do:
Dochodzi do:
wydzielania nieswoistych proteaz, które
wydzielania nieswoistych proteaz, które
unieczynniają przeciwciała IgA i IgG w obrębie
unieczynniają przeciwciała IgA i IgG w obrębie
kanału szyjki macicy.Powoduje to w konsekwencji
kanału szyjki macicy.Powoduje to w konsekwencji
utratę funkcji ochronnych
utratę funkcji ochronnych
przez śluz
przez śluz
wydzielania kolagenaz, powodujących degradację
wydzielania kolagenaz, powodujących degradację
kolagenu w błonach płodowych i przedwczesnego
kolagenu w błonach płodowych i przedwczesnego
ich pękania.
ich pękania.

Infekcje drobnoustrojem
Chlamydia trachomatis nie
dotyczą w czasie ciąży
wyłącznie szyjki macicy. W kilku
badanich klinicznych
potwierdzono obecność CT w
płynie owodniowym
.

Około 50% ciężarnych kobiet z
Około 50% ciężarnych kobiet z
nieleczonym zakażeniem
nieleczonym zakażeniem
Chlamydia
Chlamydia
trachomatis
trachomatis
urodzi zakażone noworodki
urodzi zakażone noworodki
Powikłania neonatologiczne
Powikłania neonatologiczne
Chlamydiowe zapalenie płuc – 15% -
Chlamydiowe zapalenie płuc – 15% -
44%
44%
Wtrętowe zapalenie spojówek – 20%
Wtrętowe zapalenie spojówek – 20%
Zapalenie ucha środkowego
Zapalenie ucha środkowego
Przewlekłe obturacyjne choroby oskrzeli
Przewlekłe obturacyjne choroby oskrzeli
Astma oskrzelowa
Astma oskrzelowa
Zespół nagłej śmierci noworodków
Zespół nagłej śmierci noworodków

Do zakażenia noworodków CT
dochodzi najczęściej w trakcie
porodu. Wykazano również
możliwość wystąpienia infekcji
wewnątrzmacicznej u płodów.
Kontrowersje dotyczą związku
zakażenia Chlamydia trachomatis u
ciężarnych, a ograniczeniem
wewnątrzmacicznego wzrastania
płodu ( IUGR ) i występowaniem
obumarcia wewnątrzmacicznego.
Dominuje w tym przypadku hipoteza
zmian zapalnych w łożysku

O wewnątrzmacicznej infekcji CT
świadczy obecność przeciwciał klasy IgM
anty CT w surowicy krwi u noworodków
po porodzie, jak też we krwi
pępowinowej uzyskanej drogą
kordocentezy diagnostycznej.
U części kobiet z objawami
okołoporodowego zakażenia CT w
połogu rozwija się PID. Plumer i
współpracownicy analizując przebieg
połogu w grupie 183 kobiet, u których
po porodzie rozpoznano infekcję CT
potwierdzili, że w przypadku 24%
położnic wystąpiło tego typu
powikłanie.

Dalszą konsekwencją
Dalszą konsekwencją
poporodowego zapalenia
poporodowego zapalenia
przydatków mogą być:
przydatków mogą być:
zapalenie otrzewnej
zapalenie otrzewnej
zrosty otrzewnowe
zrosty otrzewnowe
wtórna niepłodność
wtórna niepłodność
przewlekłe dolegliwości bólowe
przewlekłe dolegliwości bólowe
jamy brzusznej i miednicy
jamy brzusznej i miednicy

Skuteczna diagnostyka
zakażenia CT pozwala wdrożyć
odpowiednie leczenie u
partnerów obojga płci celem
uniknięcia wielu poważnych
powikłań oraz poprawy
wyników opieki perinatalnej.

Zakażenia perinatalne
Jaka przyszłość ?
Zakażenia perinatalne
Jaka przyszłość ?
Kategoryzacja
pacjentów
Kategoryzacja
pacjentów
Pomiar stężenia markerów
zakażenia
Pomiar stężenia markerów
zakażenia
profil genetyczny
profil genetyczny
hyperresponse
hyperresponse
hyporesponse
hyporesponse

Genetyczna
Genetyczna
epidemiologia IAI
epidemiologia IAI
BV
BV
jest stwierdzana u 15-20% ciężarnych ale tyklo
jest stwierdzana u 15-20% ciężarnych ale tyklo
część z nich stanowi grupę zagrożoną rozwojem
część z nich stanowi grupę zagrożoną rozwojem
porodu przedwczesnego
porodu przedwczesnego
Niektóre z nich to
Niektóre z nich to
hyperresponders
hyperresponders
(
(
nadmierna
nadmierna
odpowiedź immunologiczna prowadząca do
odpowiedź immunologiczna prowadząca do
uszkodzenia tkanek) ryzyko rozwoju uogólnionej
uszkodzenia tkanek) ryzyko rozwoju uogólnionej
reakcji zapalnej
reakcji zapalnej
Hyporesponders
niezdolne do właściwej kontroli
nad florą bakteryjną co może prowadzić do infekcji
wstępującej i zakażenia wewnątrzowodniowego
Kornman, Ann Peridontol, 1998
Galbraith, J Peridontol, 1998
Kornman, Ann Peridontol, 1998
Galbraith, J Peridontol, 1998

Kobiety z porodem
przedwczesnym w
wywiadzie i IAI wytwarzają
więcej TNF- niż kobiety
rodzące o czasie
Amory 2001
Genetyczna
Genetyczna
epidemiologia IAI
epidemiologia IAI
IAI
IAI
Interakcja gen - środowisko
Interakcja gen - środowisko
Czy tylko genetyczna podatność na infekcję i
modulacja odpowiedzi immunologicznej ?
Czy tylko genetyczna podatność na infekcję i
modulacja odpowiedzi immunologicznej ?

Bacterial vaginosis
Bacterial vaginosis
TNF-
TNF-
2 allele
2 allele
(-308
(-308
A/G
A/G
)
)
genotyp a ryzyko porodu
genotyp a ryzyko porodu
przedwczesnego
przedwczesnego
Genotype
BV TNF-2
Genotype
BV TNF-2
Cases Controls
OR
Cases Controls
OR
-
+
+
-
+
+
-
+
+
-
+
+
29
12
27
29
12
27
49
22
8
49
22
8
1.8 (1.0-3.1)
1.6 (0.8-3.5)
10.1(4.4-23.5)
1.8
(1.0-3.1)
1.6
(0.8-3.5)
10.1
(4.4-23.5)
Macones et al., Am J Obstet Gynecol, 2004
Macones et al., Am J Obstet Gynecol, 2004
- -
57 171
1
- -
57 171
1

Dziękuję za uwagę
Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
- Slide 107
- Slide 108
- Slide 109
- Slide 110
- Slide 111
- Slide 112
- Slide 113
- Slide 114
- Slide 115
- Slide 116
- Slide 117
- Slide 118
- Slide 119
- Slide 120
- Slide 121
- Slide 122
- Slide 123
- Slide 124
- Slide 125
- Slide 126
- Slide 127
- Slide 128
- Slide 129
- Slide 130
- Slide 131
- Slide 132
- Slide 133
- Slide 134
- Slide 135
- Slide 136
- Slide 137
- Slide 138
- Slide 139
- Slide 140
- Slide 141
- Slide 142
- Slide 143
- Slide 144
- Slide 145
- Slide 146
- Slide 147
- Slide 148
- Slide 149
- Slide 150
- Slide 151
- Slide 152
- Slide 153
- Slide 154
- Slide 155
- Slide 156
- Slide 157
- Slide 158
- Slide 159
- Slide 160
- Slide 161
- Slide 162
Wyszukiwarka
Podobne podstrony:
IT - zakazenia, Medycyna, Anestezjologia i intensywna terapia
zakazenia prenatlne i perinatalne, Choroby zakaźne
WYKŁAD 8- c.d.7 i Zakażenia szpitalne, GUMed, Medycyna, Mikrobiologia, Mikrobiologia, III KOLOKWIUM
zakażenia enterowirusami, Medycyna, Choroby zakaźne
CP5 Zakażenia szpitalne, Medycyna Ratunkowa - Ratownictwo Medyczne
CHEMIOTERAPIA ZAKAŻEŃ BAKTERYJNYCH, GUMed, Medycyna, Mikrobiologia, Mikrobiologia, Mikrobiologia
8 zakazenia perinatalne prof mrozikiewicz
ćw 9 Zakażenia krwi, medycyna UMed Łódź, 3 rok, mikrobiologia
zakażenie wirusem HIV, Medycyna Ratunkowa - Ratownictwo Medyczne
WYKŁAD 4 - c.d. W.3 i Zakażenia układu oddechowego, GUMed, Medycyna, Mikrobiologia, Mikrobiologia, I
Diagnostyka i różnicowanie zakażeń pochwy, Medycyna, Mikrobiologia
W10 Zakażenia w chirurgii, Medycyna Ratunkowa - Ratownictwo Medyczne
badania w zakażeniach przenoszonych drogą płciową, Medycyna CMUJ, Dermatologia
Pediatria W - Zakażenie wirus Epsteina - Barr, Medycyna Ratunkowa - Ratownictwo Medyczne
Zakażenie adenowirusami, MEDYCYNA i RATOWNICTWO, Pediatria
Zakażenia układu moczowego, MEDYCYNA i RATOWNICTWO, Pediatria
zakażenia bakteriami Clostridium, Medycyna, Choroby zakaźne
więcej podobnych podstron