
Blok przedsionkowo-
komorowy III stopnia
Agnieszka Malukiewicz
gr. II

Blok przedsionkowo-
komorowy
• Zaburzenie przewodzenia pobudzenia przez węzeł
przedsionkowo-komorowy, pęczek Hisa lub obie jego
odnogi jednocześnie
• Dotyczy okresowego lub stałego zwolnienia lub
zablokowania przesyłania impulsów między ośrodkami
nadkomorowymi a włóknami mięśnia roboczego
komór
• Może być utrwalony, zmienny lub ostry
• Wyróżniamy bloki wrodzone lub nabyte
• Istnieją trzy stopnie bloku przedsionkowo-komorowego
– I ̊ czyli blok utajony
– II ̊ czyli blok częściowy
– III ̊ czyli blok całkowity

Przyczyny
• Samoistne zwłóknienie układu
przewodzącego
• Zapalenie mięśnia sercowego
• Zwyrodnienie mięśnia sercowego
• Niedotlenienie
• Urazy serca
• Przerzuty nowotworowe
• Choroby np. kiła
• Zatrucia lekami np. antyarytmiki
(naparstnica, beta-blokery)

Blok przedsionkowo-komorowy
III ̊
• Blok całkowity
• Zupełne zahamowanie przewodnictwa
przedsionkowo-komorowego
• Najczęściej dotyczy osób powyżej 50 r.ż.
• Rzadko ma charakter wrodzony
• Warunkiem utrzymania czynności elektrycznej i
mechanicznej serca jest podjęcie rytmu przez
zastępczy ośrodek bodźcotwórczy
• Rytm zastępczy komorowy pochodzi z komórek
mięśniowych sercowych przewodzących ściany komór
• Natomiast depolaryzacja przedsionków jest wynikiem
pobudzenia z węzła zatokowego
• Komory wyzwalają rytm (około dwu-trzykrotnie
wolniejszy od rytmu przedsionków) o częstotliwości
średnio 40-55/min

Przyczyny powstawania bloku
III ̊
• Zmiany degeneracyjne w obrębie
śródkomorowego układu
przewodzącego (przewlekłe
zwyrodnienia układu przewodzącego)
• Ostry zawał serca
• Zatrucie lekami w szczególności
glikozydami naparstnicy

Obraz w
elektrokardiogramie
• Rozkojarzenie przedsionkowo-komorowe (brak
związku między załamkami P - depolaryzacja
przedsionków - a zespołami QRS i T – pobudzenie i
repolaryzacja komór)
• Załamki P pojawiają się w różnym czasie
depolaryzacji komór, mogą się na nie nakładać tzw.
objaw przepełzania załamka P przez zespół QRS
• Kształt zespołów QRS zależy od umiejscowienia
rozrusznika zastępczego ( w przypadku łącza
przedsionkowo-komorowego zespoły QRS mogą być
prawidłowe podczas gdy w rytmie komorowym mogą
być szerokie i zniekształcone )
• Im niżej w komorach położony jest ośrodek
bodźcotwórczy tym rytm jest wolniejszy a
zniekształcenie zespołów QRS większe
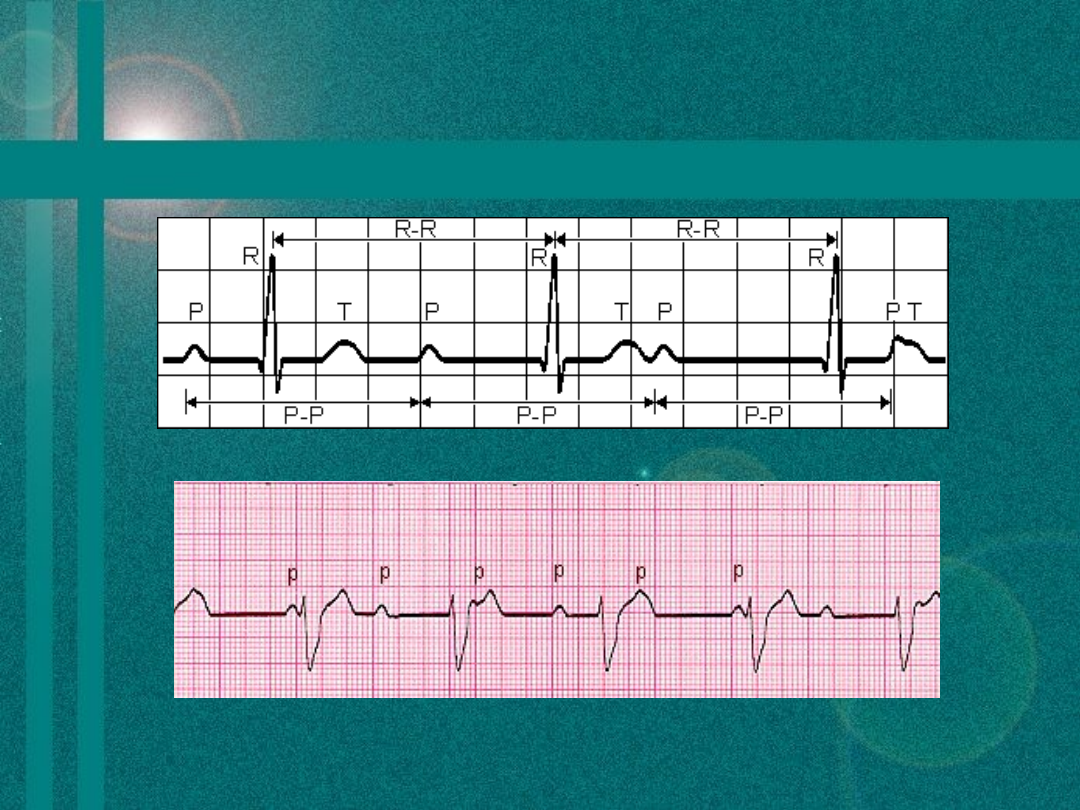
Przykładowy
elektrokardiogram

Objawy kliniczne
• Dominują objawy niedokrwienne: OUN (zawroty
głowy, napadowe zasłabnięcia, utraty
przytomności), serca (ból dławicowy)
• Zmniejszenie rzutu minutowego może
powodować/nasilać objawy niewydolności
krążenia
• Znaczna bradykardia
• Okresowo przy równoczesnym skurczu
przedsionków i komór może wystąpić głośny
pierwszy ton tzw. wystrzał armatni
• Nad sercem pojawia się skurczowy szmer wyrzutu
• Ostre bloki – wstrząs kardiogenny, zwiększenie
obszaru zawału, groźne, komorowe zaburzenia
rytmu (z migotaniem komór włącznie)

Powikłania
• Związana z bradykardią
niewydolność serca
• Wywołane asystolią komór
niedokrwienie mózgu tzw. zespół
MAS ( Morganiego-Adamsa-Stokesa)
• Przejście bloku II ̊ w blok całkowity
może spowodować asystolię serca i
zgon

Leczenie
• Przy przewlekłym bloku - wszczepienie rozrusznika serca
• Przy bloku ostrym – czasowa elektrostymulacja
• Leki sympatykomimetyczne – dla przyśpieszenia rytmu
komorowego – mogą jednak wyzwalać komorowe zaburzenia
serca
• W ostrych blokach zawałowych i zapanych stosowana jest
kortykoterapia:
– Hydrokortyzon (200mg dozylnie, do 1000 mg/dobę)
– Enkorton (40-60 mg doustnie)
– Leczenie trwa 2-3 tygodnie
– stopniowo zmniejszana jest dawka leku
• Napadom MAS zapobiega izopropylonoradrenalina (dożylnie
1-2 mg w kilkugodzinnej wlewce lub doustnie 10-20 mg co
3-6 godz.)
• Przy bloku wywołanym glikozydami naparstnicy stosuje się
atropinę (dożylnie 0,5-1,0 mg na dawkę)

Rokowanie
• Poprawiło się dzięki wprowadzeniu
elektrostymulacji serca, która
zabezpiecza przed napadami MAS i
pozwala na stosowanie naparstnicy w
razie wystąpienia niewydolności
serca

Dziękuję za uwagę
Document Outline
Wyszukiwarka
Podobne podstrony:
blok przedsionkowo komorowy III stopnia
Blok przedsionkowo komorowy III
blok przedsionkowo komorowy
blok przedsionkowo-komorowy borelioza
Blok przedsionkowo komorowy, Studia - ratownictwo medyczne, 3 rok, Podstawy chorób wewnętrznych - ka
Blok przedsionkowo komorowy
Blok przedsionkowo komorowy
blok przedsionkowo komorowy
Blok przedsionkowo komorowy
Blok przewodnictwa przedsionkowo-komorowego, RATOWNICTWO MEDYCZNE
Dojrzao do uczenia sie matematyki (1), Edukacja Przedszkolna I, II i III rok (notatki), Edukacja mat
przedsiebiorczosc, wwsi, III semestr
Blok przedsionkowo, studia pielęgniarstwo
zarządzanie finansami przedsiębiorstw 1, Zarządzanie (sudia I stopnia - specjalizacja - zarządzanie
C Froebel o wychowaniu przedszkolnym Pedagog przedszkolna wykład III
DiagLab Pytania Blok I DrKaznowska, MEDYCYNA, III ROK, DIAGNOSTYKA LABORATORYJNA, Testy
więcej podobnych podstron