
Diagnostyka hormonalna
w położnictwie i
ginekologii

17-β-estradiol
• Wskazania:
– zaburzenia cyklu miesiączkowego: oligo i
amenorrhoea, polymenorrhoea
– ocena wielkości substytucji u kobiet w okresie
pomenopauzalnym
– kontrola owulacji indukowanej lekami
– zaburzenia okresu pokwitania
– diagnostyka guzów: guzy jajnika wytwarzające
estrogeny, np. ziarniszczak
17-β-estradiol
• Materiał do badania: surowica
• Metoda oznaczenia: RIA, ELISA
wartości prawidłowe
faza folikularna
30-200 pg/ml
owulacja
200-400 pg/ml
faza lutealna
100-200 pg/ml
okres pomenopauzalny
<20 pg/ml
okres przedpokwitaniowy <20 pg/ml
mężczyźni
<40 pg/ml

– faza okołoowulacyjna
– owulacja wielu pęcherzyków wywołana
lekami
– substytucja zbyt dużymi dawkami
– guzy wytwarzające estrogeny
(ziarniszczak, guz kom. tekalnych
– pierwotna niewydolność jajników, np.
okres pomenopauzalny
– wtórna niewydolność jajników, np.
niewydolność przysadki, leki hamujące
owulację
17-β-estradiol

Estron
• Wskazania:
wykluczenie niskich wartości
estrogenów w okresie pomenopauzalnym
• Materiał do badania: surowica
• Metoda oznaczenia: RIA, ELISA
– masywna otyłośćw wieku postmenopauzalnym
– doustne preparaty zaw. estron
– zaawansowana postmenopauza
wartości prawidłowe
estron w surowicy
50-80 pg/ml

Estriol
• Wskazania:
– III trymestr: wykluczenie niewydolności łożyska
– I trymestr: prenatalne badanie ryzyka
wystąpienia z.Downa razem z AFP i β-HCG (test
potrójny)
– Materiał do badania: surowica
• Metoda oznaczenia: RIA, ELISA
wartości prawidłowe
do 20 tyg. ciąży
1,3-3,2 ng/ml
24 tydz. ciąży
1,5-5,0 ng/ml
28 tydz. ciąży
2,2-6,5 ng/ml
32 tydz. ciąży
2,9-8,4 ng/ml
36 tydz. ciąży
4,0-16,0 ng/ml
40 tydz. ciąży
6,4-20,3 ng/ml

Estriol
– niewydolność łożyska: miarodajne przy
wielokrotnym oznaczeniu i spadku
wartości estriolu o min. 30%
– choroby płodu lub matki: bezmózgowie,
leczenie matki glikokortykoidami lub
antybiotykami
– diagnostyka prenatalna: razem z HCG i
AFP wskazuje na ryzyko z.Downa
– ciąża bliźniacza

Progesteron
• Wskazania:
– dowód owulacji
– potwierdzenie guza (guz kom. tekalnych,
chorionepithelioma, zaśniad groniasty)
• Materiał do badania: surowica
• Metoda oznaczenia: RIA, ELISA
wartości prawidłowe
faza folikularna
<0,1 ng/ml
wczesna faza lutealna >5 ng/ml
środkowa faza
lutealna
>12 ng/ml
okres
pomenopauzalny
<0,1 ng/ml

– guzy jajnika (guz kom. tekalnych,
chorionepithelioma),
– zaśniad groniasty
– indukowana hiperstymulacja
– wrodzone lub nabyte postacie zespołów
nadnerczowo-płciowych
– zaburzenia owulacji (niewydolność ciałka
żółtego, cykle bezowulacyjne)
– hipogonadyzm pierwotny i wtórny
(przewlekły brak owulacji
Progesteron

Hormon luteinizujący (LH)
•
Wskazania- kobiety:
– niewydolność jajników: hipo/hipergonadotropowa
– określenie stanu menopauzy
– zaburzenia pokwitania: pubertas tarda, pubertas praecox
– oznacznie środka cyklu przy leczeniu stymulującym
•
Wskazania- mężczyźni:
– hipogonadyzm: hipo/hipergonadotropowy
– niepłodność, zaburzenia spermiogenezy
– zaburzenia dojrzewania
– zaburzenia pokwitania: pubertas tarda, pubertas praecox
Hormon luteinizujący (LH)
• Materiał do badania: surowica
• Metoda oznaczenia: RIA, EIA
wartości prawidłowe
kobiety
faza folikularna
2-6 j./l
owulacja
6-20 j./l
faza lutealna
3-8 j./l
okres po menopauzie
>30 j./l
mężczyźni
przed pokwitaniem
0,2-0,8 j./l
po pokwitaniu
0,8-8,3 j./l

• Kobiety:
– pierowotna niewydolność janików
(climacterium precox)
– przedowulacyjny wzrost gonadotropin
– z. wielotorbielowatych jajników
• Mężczyźni
– testosteron : pierowtna niewydolność jąder,
hipogonadyzm hipergonadotropowy
– testosteron : z. nadwrażliwości na androgeny
Hormon luteinizujący (LH)

• Kobiety:
– wtórna niewydolność janików (z.Kallmana,
anoreksja)
– środki hamujące owulację
– substytucja steroidami płciowymi
• Mężczyźni
– testosteron : wtórna niewydolność jąder,
hipogonadyzm hipogonadotropowy
– testosteron : egzogenne podanie testosteronu
Hormon luteinizujący (LH)

Hormon folikulotropowy
(FSH)
• Wskazania- kobiety:
– niewydolność jajników
– określenie stanu menopauzy
– zaburzenia pokwitania: pubertas tarda,
pubertas praecox
• Wskazania- mężczyźni:
– hipogonadyzm hipo/hipergonadotrpowy
– niepłodność, zaburzenia spermiogenezy
– azoospermia: aplazja komórek rozrodczych
– zaburzenia dojrzewania i rozwoju
– zaburzenia pokwitania: pubertas tarda,
pubertas praecox
Hormon folikulotropowy
(FSH)
• Materiał do badania: surowica
• Metoda oznaczenia: RIA, EIA
wartości prawidłowe
kobiety
faza folikularna
2-10 j./l
owulacja
8-20 j./l
faza lutealna
2-8 j./l
okres po menopauzie
>20 j./l
mężczyźni
przed pokwitaniem
<0,5 j./l
po pokwitaniu
1,2-10,1 j./l

• Kobiety:
– pierowotna niewydolność janików
(climacterium precox)
– przedowulacyjny wzrost gonadotropin
– z. wielotorbielowatych jajników
• Mężczyźni
– pierwotny hipogonadyzm
hipergonadotropowy (np. z.Klinefeltera)
– zaburzenia kanalikowe, dysfunkcja
spermatogenezy
Hormon folikulotropowy
(FSH)

• Kobiety:
– wtórna niewydolność janików (dysfunkcja
przysadki, zaburzenia czynności podwzgórza)
– środki hamujące owulację
– substytucja steroidami płciowymi
• Mężczyźni
– wtórny hipogonadyzm hipergonadotropowy
– wtórna niewydolność jąder (zaburzenia
podwzgórzowo-przysadkowe)
Hormon folikulotropowy
(FSH)

β-HCG (gonadotropina
kosmówkowa)
• Wskazania:
– ciąża
– guzy trofoblastu
– guzy kom. rozrodczych (jądra, jajnika)
• Materiał do badania: surowica, mocz-
50ml
• Metoda oznaczenia: RIA, EIA

β-HCG (gonadotropina
kosmówkowa)
wartości prawidłowe w surowicy
poza okresem ciąży <5 mU/ml
4 tydz. ciąży
35-1500 mU/ml
6 tydz. ciąży
4000-56 000 mU/ml
8 tydz. ciąży
40 000-200 000 mU/ml
10 tydz. ciąży
60 000-200 000 mU/ml
12 tydz. ciąży
46 000-150 000 mU/ml
14 tydz. ciąży
32 000-100 000 mU/ml
>16 tydz. ciąży
19 000-80 000 mU/ml
mężczyźni
<5 mU/ml
wartości prawidłowe w moczu
poza okresem ciąży
<20 j./l

Interpretacja wyników
potwierdzenie ciąży:
– w surowicy po 10 dniach od zapłodnienia
– w moczu od ok.14 dnia po zapłodnieniu
– ciąża bliźniacza
– marker trisomii razem z AFP i wolnym estriolem
– choroby trofoblastu: zaśniad gorniasty, rak kosmówki
– guzy komórek rozrodczych u kobiet i mężczyzn
– zaburzenia wczesnego okresu ciąży
– ciąża pozamaciczna (niewystarczający wzrost w
surowicy)
β-HCG (gonadotropina
kosmówkowa)

Testosteron
• Wskazania:
– hipogonadyzm
– rak i guz kory nadnerczy
– zaburzenia steroidogenezy: wrodzony przerost
kory nadnerczy, ZNP
– zaburzenia okresu pokwitania
– guzy jądra
– zaburzenia erekcji (impotentia coeundi)
– kontrola leczenia preparatami antyandrogennymi
– zaburzenia różnicowania płciowego
– wnętrostwo
– objawy wirylizacji, hirsutyzm
– zespół wielotorbielowatych jajników (PCO)
– guzy jajnika wytwarzające androgeny
– przewlekły brak owulacji

Testosteron
• Materiał do badania: surowica-50μl, ew.
osocze, ślina mocz
• Metoda oznaczenia: RIA
testosteron całkowity- wartości prawidłowe
kobiety dojrzałe płciowo
0,06-0,86 ng/ml
0,2-3,0 nmol/l
kobiety po menopauzie
<0,05 ng/ml
<0,17 nmol/l
mężczyźni (dorośli)
3-10 ng/ml
10,4-34,7 nmol/l
chłopcy 7-12 tydz.
<0,1 ng/ml
<0,35 nmol/l
chłopcy przed
pokwitaniem
0,08-0,14 ng/ml
0,28-0,49 nmol/l
chłopcy w okresie
pokwitania
0,8-1,8 ng/ml
2,8-6,3 nmol/l
przelicznik
ng/ml=nmol/l x
0,288
nmol/l=ng/ml x
3,467
wolny testosteron- wartości prawidłowe
mężczyźni (dorośli)
80-280 pg/ml
277-971 pmol/l
kobiety (dorosłe)
3-13 pg/ml
10,5-45 pmol/l

• Mężczyźni:
– testosteron egzogenny
– guzy jądra czynne hormonalnie
– oporność na androgeny
– rak nadnerczy wytwarzający androgeny
• Kobiety:
– hiperandrogenemia pochodzenia jajnikowego
lub nadnerczowego (np. hiperplazja kory
nadnerczy, ZNP, z.Cushinga, PCO, guzy jajnika)
– rak nadnerczy wytwarzający androgeny
– pubertas praecox
! >1,2 ng/ml wysokie prawdopodobieństwo guza
jajnika lub kory nadnerczy wytwarzającego
testosteron
Testosteron

• Mężczyźni:
– hipogonadyzm pierwotny (hipergonadotropowy),
np. z.Klinefeltera
– hipogonadyzm wtórny (hipogonadotropowy)- niskie
gonadotropiny
– inne: okres przedpokwitaniowy, anaboliki,
androgeny syntetyczne, marskość wątroby,
narkotyki, ciężkie niedożywienie, anoreksja
• Kobiety:
– pierwotna i wtórna niewydolność jajników: w
okresie pomenopauzalnym i przedpokwitaniowym
– antyandrogeny, środki antykoncepcyjne, estrogeny
– choroba Addisona, obustronna adrenalektomia
– marskość wątroby, anaboliki, narkotyki, ciężkie
niedożywienie, anoreksja
Testosteron

SHBG
• Wskazania:
– podejrzenie przesunięcia równowagi
pomiędzy testosteronem wolnym i
związanym
– zaburzenia funkcji męskiej gonady
(niedobór androgenów)
– kontrola substytucji testosteronowej
• Materiał do badania: surowica- 2 ml
• Metoda oznaczenia: RIA
SHBG
– guzy jądra i jajnika
– ciąża
– czynniki hamujące
owulację
– wirylizacja
– marskość wątroby
– nadczynność tarczycy
– środki przeciwpadaczkowe
–
niedoczynność
tarczycy
–
choroba Cushinga
–
hiperandrogenizm
–
hiperprolaktynemia
–
glikokortykosteroidy
–
wyraźna otyłość
–
leki (np. ketokonazol)
wartości prawidłowe
mężczyźni
10-40 nmol/l
kobiety
30-90 nmol/l

Test z HCG
• Wskazania:
– niewydolność kom. Leydiga, oszacowanie rezerwy
wydzielniczej jąder
– różnicowanie: zatrzymanie jąder
anorchia
– ocena leczenia nieprawidłowego zstępowania jąder
– interseksualizm: poszukiwanie ukrytej tk. jądrowej
• Wykonanie:
1.
oznaczenie podstawowego stężenia testosteronu w
surowicy; 2 pobrania w odstępie 30 min.
2.
5000 j.m. HCG i.m. (np. Choragan®, Predalon®,
Pregnesin®, Primogonyl®)
3.
oznaczenie stężenia testosteronu po pobudzeniu
48h i/lub 72h po iniekcji HCG; 2 pobrania w
odstępie 30min.

Test z HCG
Interpretacja wyników:
• Bardzo niskie wartości podstawowe, brak
pobudzenia: anorchia, defekt syntezy testosteronu
• Wzrost mniejszy niż fizjologiczny: ograniczenie
czynnościowej zdolności wytwórczej kom.Leydiga
! U starszych mężczyzn wzrost jest mniejszy niż
fizjologiczny
wartości fizjologiczne
testosteron
wzrost > dwukrotnych wartości
wyjściowych

Spermiogram
• Wskazania:
– diagnostyka różnicowa niepłodności (określenie
przyczyn, kontrola leczenia)
– hipogonadyzm
• Materiał do badania: świeży ejakulat
• Metoda oznaczenia:
– fizykalnie, ocena makroskopowa
– badanie mikroskopowe
– badanie biochemiczne
– test aglutynacyjny
– badanie bakteriologiczne
– test penetracji

Spermiogram
wartości prawidłowe
objętość ejakulatu
≥ 2ml
kolor
mlecznobiały, szarawy, opalizujący
zapach
kwiatów kasztanowca
czas upłynnienia
20-60 min
lepkość
po upłynnieniu=0
odczyn pH
7,2 - 7,8
całkowita liczba
plemników
≥ 40 mln
liczba plemników w 1 ml ≥ 20 x 10
6
/ml
ruchliwość
≥ 50% spermatocytów- ruch do
przodu
≥ 25% z dużą progresywną
ruchliwością

Spermiogram
wartości prawidłowe
morfologia
≥ 50% prawidłowych
żywe plemniki
≥ 50%
leukocyty
< 1 mln/ml
cynk
≥ 2,4 μmol/ejakulat
glukozydaza
≥ 12 mU/ejakulat
cytryniany
1,0-14 g/l lub ≥ 52 μmol/ejakulat
fruktoza
120-450 mg/dl lub ≥
13μmol/ejakulat
aglutynacja
MAR ≤ 10%
test immunologiczny
≤ 10% zlepionych plemników

nomenklatura patologii
normozoospernia
stan prawidłowy
hipospermia
objętość ejakulatu < 2 ml
aspermia
brak ejakulatu
azoospermia
brak plemników w
ejakulacie
oligozoospermia
< 20 mln plemników/ml
asthenozoospermia
plemniki nie spełniają
kryteriów dot. ruchliwości
akinozoospermia
wszystkie plemniki
nieruchome
teratozoospermia
< 50% plemników o
prawidłowej budowie
Spermiogram

Prolaktyna
• Wskazania:
– zaburzenia cyklu miesięcznego
– hirsutyzm
– hipogonadyzm męski
– mlekotok
• Materiał do badania: surowica lub
osocze
(krew pobiera się między 8.00 a 18.00-
wahania dobowe)
• Metoda oznaczneia: RIA, EIA

Prolaktyna
wartości prawidłowe
kobiety- faza folikularna
< 15 ng/ml (480 μU/ml)
kobiety- faza lutealna
< 20 ng/ml (650 μU/ml)
kobiety- okres
pomenopauzalny
< 15 ng/ml (480 μU/ml)
mężczyźni
< 15 ng/ml (480 μU/ml)
przelicznik: μU/ml= ng/ml x 32,5
– całkowita niewydolność przysadki,
przedawkowanie agonistów dopaminy
– leki obniżające stężenie prolaktyny

– Prolactinoma: >40ng/ml
– brak lub niedobór czynników hamujących
wydzielanie prolaktyny: guzy przysadki lub
przecięcie szypuły przysadki
– leki: antagonisty dopaminy, preparaty
estrogenowe, środki p-depresyjne, neuroleptyki,
leki obniżające ciśn.krwi, środki zobojętniające
(antiacida)
– hiperprolaktynemia czynnościowa: (<40 ng/ml)
stres, przeciążenie fizyczne i umysłowe, ciąża,
okres przekwitania
– hiperprolaktynemia wtórna: pierwotna
niedoczyność tarczycy (<40 ng/ml)
– ciężka niewydolność nerek: zmniejszenie wydalania
Prolaktyna

Test z metoklopramidem
• Wskazania:
–
utajona hiperprolaktynemia
–
zwiększone uwalnianie prolaktyny
• Wykonanie
1.
wkłucie do żyły na 15min przed rozpoczęciem
testu
2.
pobranie próbek krwi w (-10) i (0) min
3.
metoklopramid 10mg i.v. (Paspertin®, 1 amp)
4.
po 15 i 30 min pobranie krwi
!
objawy nieporządane: przemijający spadek
ciśn.tętniczego, zawroty głowy, ataksja
X przeciwwskazania: ciężka niewydolność nerek,
methemoglobinemia
Test z metoklopramidem
Interpretacja wyników
• zwiększona stymulacja wydzielania
prolaktyny:
>10-krotne stężenie podstawowe- podejrzenie
przejściowej hiperprolaktynemii
stymulacja fizjoloficzna
kobiety przed okresem
menopauzy
prolaktyna ≤ 10-krotne
stężenie podstawowe
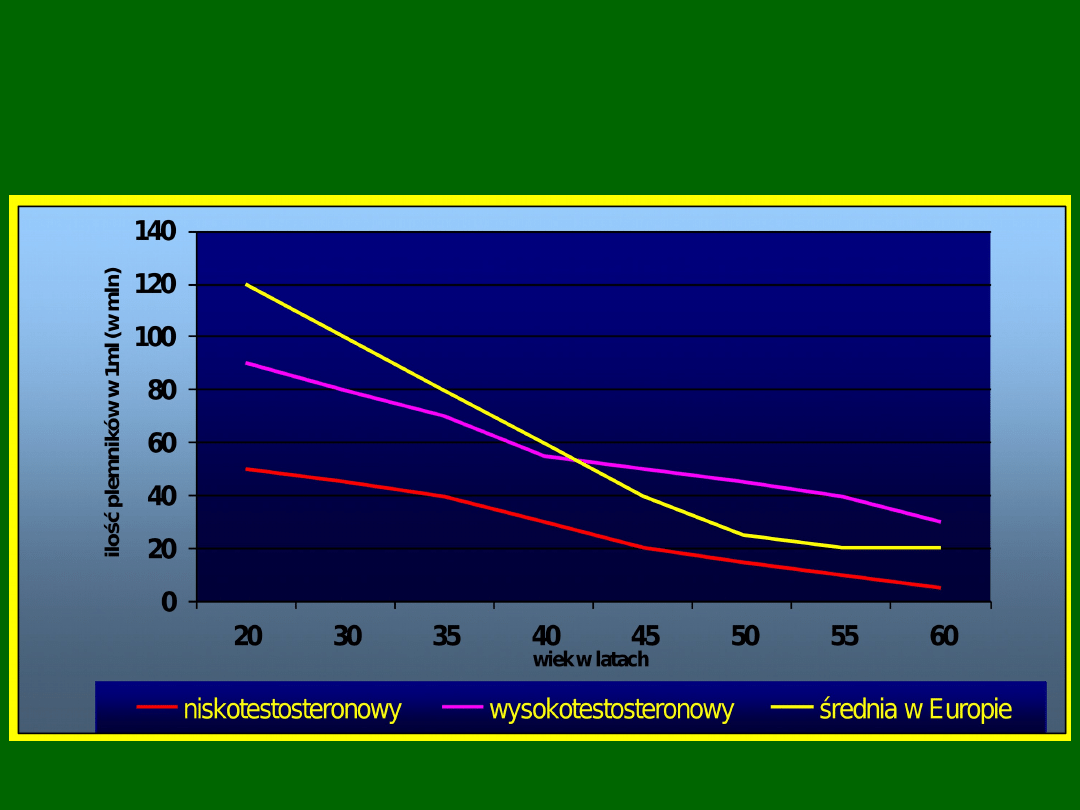
Ilość plemników w 1 ml w zależności od wieku i poziomu
testosteronu
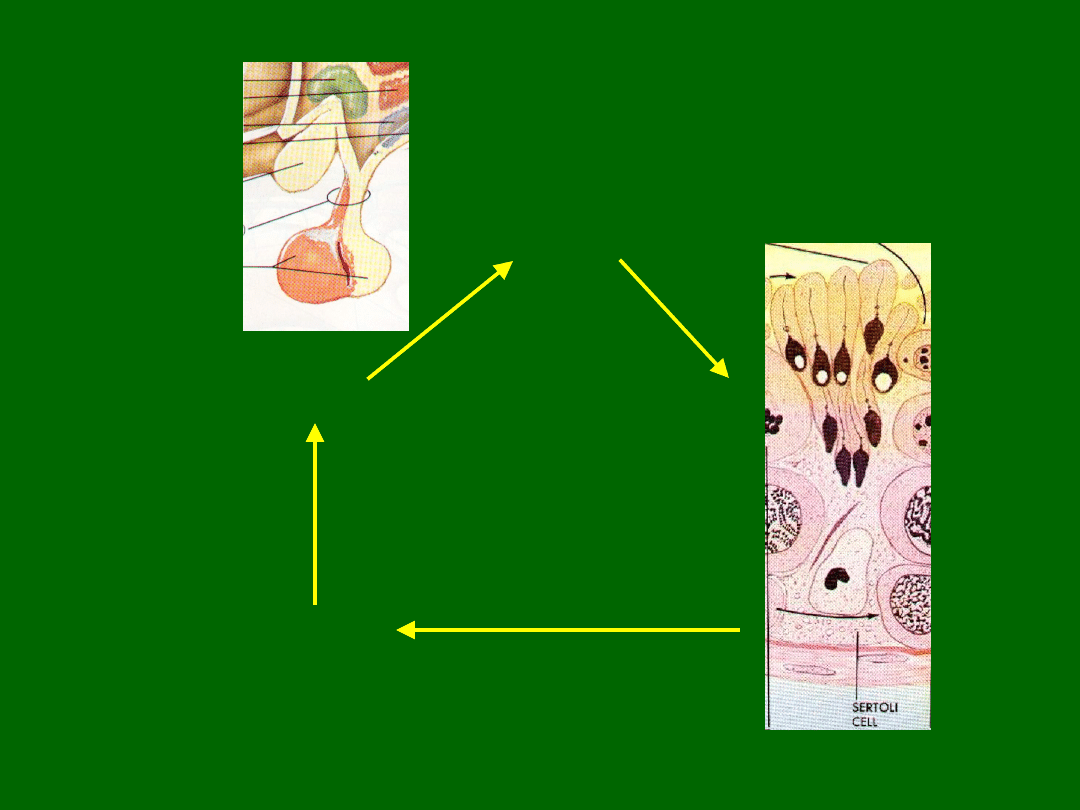
Przysadka
PRL
FSH
LH
Komórka Sertoliego
Estradiol
(+)
(+)
(-)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
Wyszukiwarka
Podobne podstrony:
Rekomendacje Polskiego Towarzystwa Ginekologicznego dotyczące diagnostyki ultrasonograficznej w poło
Diagnostyka, Położnictwo i ginekologia, @ Ginekologia
Diagnostyka, Położnictwo i ginekologia, @ Ginekologia
MECHANIZM PORODU FIZJILOGICZNEGO, Położnictwo i ginekologia, @ Blok Porodowy
wykład b, Położnictwo, ginekologia i położnictwo
ZP-Piel.pol-gin-12, położnictwo, ginekologia, pielęgniarstwo położniczo -ginekologiczne
Położnictwo i ginekologia, pytania z 02 12 2011
zakazenia w poloznictwie, Położnictwo i ginekologia, @ Położnictwo
Poród, Położnictwo, ginekologia i położnictwo
Porod alternatywny, położnictwo, ginekologia, pielęgniarstwo położniczo -ginekologiczne
Diagnostyka hormonalna 06102011
10 Diagnoza problemy srodowiskoweid 10542
Ginekologia i położnictwo, Ginekologia, położnictwo i neonatologia
Zdrowie Kobiety Ciąża, Położnictwo i ginekologia, dokumenty
infekcje, Położnictwo, ginekologia i położnictwo
WYBRANE ZAGADNIENIA Z GINEKOLOGII OPERACYJNEJ, Położnictwo, ginekologia
Patologia ciąży i porod1, Położnictwo, ginekologia
więcej podobnych podstron