
Leki stosowane w
cukrzycy

Cukrzyca
Jest przewlekłym schorzeniem będącym
następstwem zaburzeń gospodarki
węglowodanowej, polegającym na
gromadzeniu się glukozy we krwi,
zamiast jej składowania lub
wykorzystywania jako źródło energii.

Rodzaje cukrzycy
Cukrzyca typu I ( insulinoniezależna)
Cukrzyca typu II ( insulinozależna)
Cukrzyca ciężarnych

Cukrzyca typu I
Zwana także cukrzycą typu dziecięcego lub
młodzieńczego, ponieważ ujawnia się w
pierwszych 20 latach życia.
Spowodowana jest brakiem insuliny,
powstającym na skutek uszkodzenia komórek
beta wysp Langerhansa trzustki ( komórki te
jako jedyne wytwarzają insulinę).
Leczenie : głownie zastrzyki z insuliną

Objawy :
Zwiększone oddawanie moczu ( wielomocz)
Nadmierne pragnienie ( polidypsja)
Gwałtowna utrata masy ciała
Zmniejszenie odporności organizmu
Stałe uczucie zmęczenia
Niechęć do wysiłku fizycznego
W późniejszym okresie dochodzi do pogorszenia
ostrości wzroku
Pogorszenie koncentracji
W ciężkich przypadkach: zaburzenia
świadomości

Cukrzyca typu II
( cukrzyca dorosłych)
Występuje najczęściej po 40 roku życia – „cukrzyca
dorosłych”
Najczęstsza postać choroby
Przyczyna: zaburzone wydzielanie i działanie insuliny
(chorzy mało wrażliwi na działanie insuliny -
insulinooporność)
W powstawaniu choroby zasadnicza rolę odgrywają
czynniki genetyczne
Ujawnia się głównie u osób otyłych i starszych
Leczenie : leki doustne, w ostateczności insulina

Objawy :
Objawy pojawiają się dyskretnie, nie są
charakterystyczne, rozwijają się powoli, dlatego bywa
rozpoznawana dopiero po upływie lat.
Objawy cukrzycy typy I + skłonność do zmian na skórze,
grzybica międzypalcowa , zaburzenia w gojeniu ran,
zaburzenia ukrwienia u osób starszych ( uczucie
oziębienia stóp), świąd skóry, impotencja u mężczyzn,
przewlekłe zapalenia pochwy u kobiet.
Objawy pojawiają się , gdy organizm nie jest w stanie
dłużej wyrównywać zwiększonego stężenia glukozy we
krwi.

Cukrzyca ciężarnych
Jest przejściowym zaburzeniem, rozpoznawanym na
podstawie podwyższonego stężenia glukozy we krwi,
któremu może towarzyszy ć obecność obecność
glukozy w moczu.
Cukrzyca pojawia się u zdrowych dotąd kobiet, głownie
w III trymestrze i ustępuje po zakończeniu ciąży.
Stanowi zagrożenie dla płodu i matki.
U 30-50% kobiet u których stwierdzono cukrzycę
ciężarnych po upływie około 15 lat rozwinęła się
cukrzyca typu II
ZAGROŻENIA
Dla kobiety
Dla płodu
Przedwczesny poród
Stan przedcukrzycowy
Zwiększone
prawdopodobieństwo
cięcia cesarskiego
Duża masa urodzeniowa
Kwasica ketonowa
Wady wrodzone, m.in.
Cewy nerwowej i serca

Zespół metaboliczny
Zespół wzajemnie powiązanych czynników takich jak:
Zaburzenia przemainy glukozy
Zwiększonego stężenia triglicerydow
Zmniejszonego stężenia ‘’dobrego”cholesterolu HDL
Otyłości (zwiększony obwód w talii) oraz
nadciśnienia,
zwiększających istotnie ryzyko rozwoju miażdżycy i
cukrzycy typu II oraz ich powikłań naczyniowych.
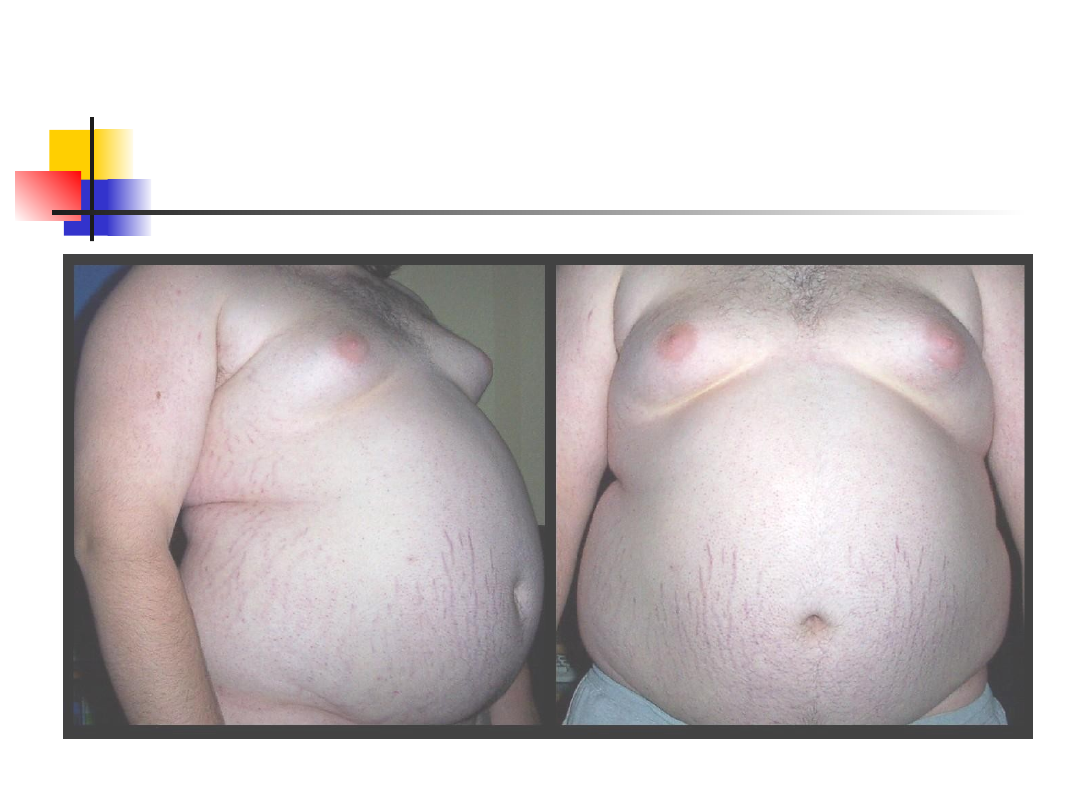
Otyłość brzuszna
(centralna)

Farmakoterapia cukrzycy
1. Insuliny
2. Inhibitory alfa glukozydazy
3. Biguaniny
4. Pochodne sulfonylomocznika.
Insuliny
Insuliny zwierzęce odgrywają marginalną
rolę
w terapii cukrzycy. Większość
stosowanych insulin to insuliny ludzkie
otrzymane metodami inżynierii
gnentycznej, w tym również insuliny
genetycznie modyfikowane.
Celem terapii jest zapewnienie
podstawowego stężenia insuliny w okresie
pomiędzy posiłkami oraz odpowiedniego
stężenia insuliny po przyjęciu posiłku.

Podział insulin
Normalne
O szybkim i krótkim działaniu
O opóźnionym działaniu
Mieszanki insulin

Podawania insuliny od samego początku choroby
Podawania insuliny od samego początku choroby
wymagają wszyscy chorzy na cukrzyce typu I. Stałego
wymagają wszyscy chorzy na cukrzyce typu I. Stałego
leczenia insuliną wymagają także chorzy na cukrzyce
leczenia insuliną wymagają także chorzy na cukrzyce
typu II, u których leki podawane doustnienie nie
typu II, u których leki podawane doustnienie nie
przynoszą spodziewanego efektu terapeutycznego.
przynoszą spodziewanego efektu terapeutycznego.
Również w momencie pojawienia się powikłań takich
Również w momencie pojawienia się powikłań takich
jak retinopatia, nefropatia, polineuropatia należy
jak retinopatia, nefropatia, polineuropatia należy
włączyć insulinę. W cukrzycy typu II czasami
włączyć insulinę. W cukrzycy typu II czasami
konieczne staje się okresowe podawanie insuliny. Ma
konieczne staje się okresowe podawanie insuliny. Ma
to miejsce w stanach, w których jej produkcja przez
to miejsce w stanach, w których jej produkcja przez
organizm jest za mała do pokrycia aktualnych potrzeb
organizm jest za mała do pokrycia aktualnych potrzeb
(ostre i przewlekłe zakażenia, zabiegi operacyjne).
(ostre i przewlekłe zakażenia, zabiegi operacyjne).
Wskazania do
Wskazania do
stosowania insuliny
stosowania insuliny

Zazwyczaj przy cukrzycy typu I stosujemy 0.5 do
1.0 jm na kg masy ciała. W sytuacjach typu
zakażenie czy ciąża odpowiednio zwiększamy
dawkę. U chorych na cukrzycę typ II w przypadku
nieskuteczności leków doustnych dawki rzędu
0.2-0.3 jm/kg są dobre na początku, z czasem
zwiększa się je. U chorych otyłych często stosuje
się dawki rzędu 1.5jm/kg masy ciała.
Dawkowanie insuliny
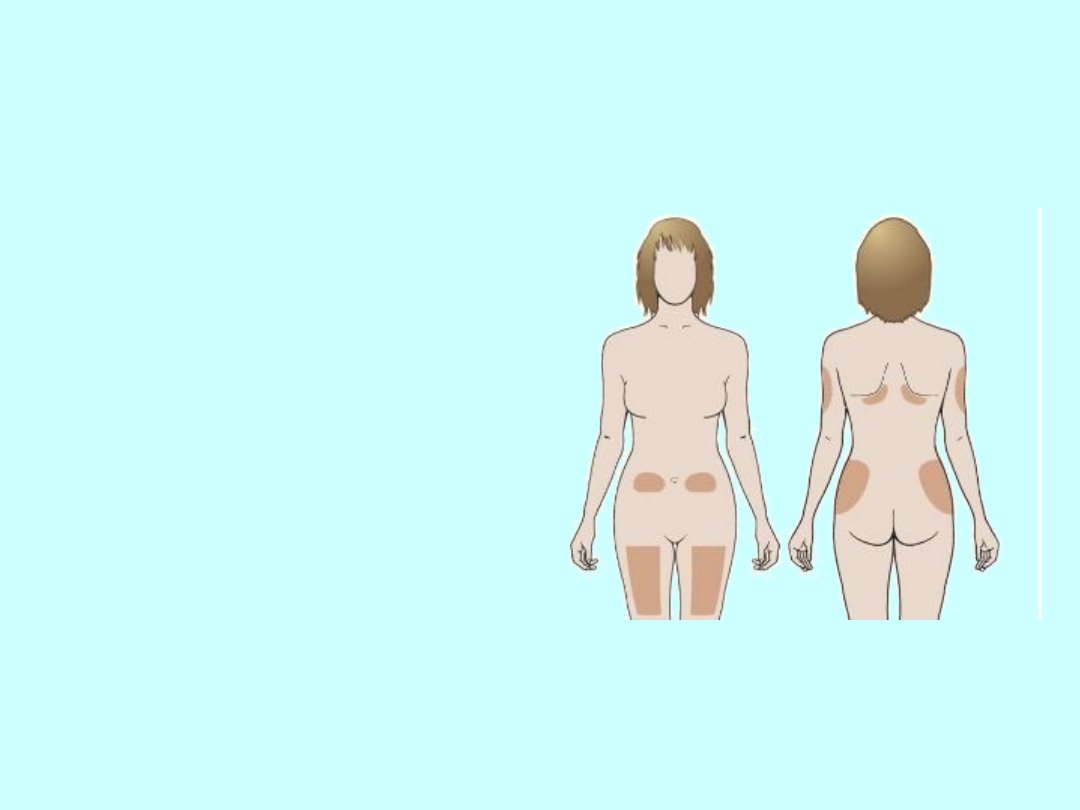
Miejsca i techniki podawania insuliny
Insulina może być wstrzykiwana
w różne okolice ciała. Najlepiej, gdy lekarz ustali technikę
wstrzyknięcia i okolice podania insuliny.
Okolice wstrzyknięć :
brzuszna
udowa
pośladkowa
międzyłopatkowa
ramienna
Zmieniaj miejsce wstrzyknięć !!!!!!!

Inhibitory alfa glukozydazy
Hamują enzym odpowiedzialny za rozkład
disaharydów jelicie .
Opóźniają wchłanianie cukrów prostych i obniżają
hiperglikemię poposiłkową.
Skutki uboczne: wzdęcia i biegunki.

Akarboza
Lek spowalniający prędkość wchłaniania przez
organizm pokarmów bogatych w skrobię i cukry.
W rezultacie, zwiększenie stężenia glukozy we
krwi po posiłku zostaje spowolnione. Akarboza
to inhibitor alfa-glukozydazy.
Stosowana jest w leczeniu cukrzycy typu 2,
dopuszcza się też jej przyjmowanie w cukrzycy
typu 1.

Biguaniny (metformina)
Lek poprawiający reakcję organizmu na insulinę i zapobiegający
zbyt dużemu wytwarzaniu cukru. Nie powoduje wzrostu masy
ciała oraz
działa korzystnie na profil lipidów.
MECHANIZM DZIAŁANIA:
Hamuje glikogenolizę i
glukoneogenezę w
wątrobę
Optymalizuje
wykorzystanie glukozy w
tkankach obwodowych
DZIAŁANIA
NIEPOŻĄDANE
:
Głównie zaburzenia
żołądkowo-jelitowe
Ryzyko wywołania
kwasicy mleczanowej

Tiazolidynodiony
(glitazony)
Leki wspomagające organizm w wykorzystywaniu własnej insuliny w
bardziej skuteczny sposób. Uwrażliwiają tkanki na działanie insuliny.
Działanie:
Zwiększają wychwyt glukozy i glikolizę
Hamują glukoneogenezę
Zmniejszają insulinooporność
Wzrost HDL, spadek LDL i całkowitego cholesterolu i trójglicerydów
Efekty uboczne :
obrzęki ciała, bóle głowy , zakażenia dróg oddechowych .

Pochodne sulfonylomocznika
Glikwidon
-Stymuluje wydzielanie insuliny w komórkach
trzustki, zwiększa wrażliwość tkanek na jej działanie.
Wskazania: cukrzyca typu II
Działania
niepożądane:
Bóle brzucha
Brak apetytu
Nudności
Wymioty
Skórne reakcje
alergiczne
Zaburzenia funkcji
wątroby
Przeciwwskazania:
nadwrażliwość na lek
Śpiączka cukrzycowa
Kwasica cukrzycowa
Ketonuria
Ostre choroby zakaźne
Zaburzenia czynności
wątroby i nerek
Choroby tarczycy
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
Wyszukiwarka
Podobne podstrony:
Leki stosowane w cukrzycy(1), 000-Nasze Zdrowko, Leki i Witaminy
Leki stosowane w cukrzycy
Leki stosowane w cukrzycy
Leki stosowane w cukrzycy, 000-Nasze Zdrowko, Leki i Witaminy
LEKI STOSOWANE W LECZENIU CUKRZYCY, MEDYCYNA ═══════════════
Cukrzyca, Farmakologia, Farmakologia-leki stosowane w fizykoterapii
Leki stosowane w leczeniu cukrzycy
LEKI STOSOWANE W LECZENIU CUKRZYCY, materiały farmacja, Materiały 4 rok, farmacja 4 rok part 1, AAAA
Leki stosowane w farmakoterapii cukrzycy
(33) Leki stosowane w niedokrwistościach megaloblastycznych oraz aplastycznych
Leki stosowane w terapii nadciśnienia tętniczego
LEKI STOSOWANE W STANACH ZAGROZENIA ZYCIA
więcej podobnych podstron