
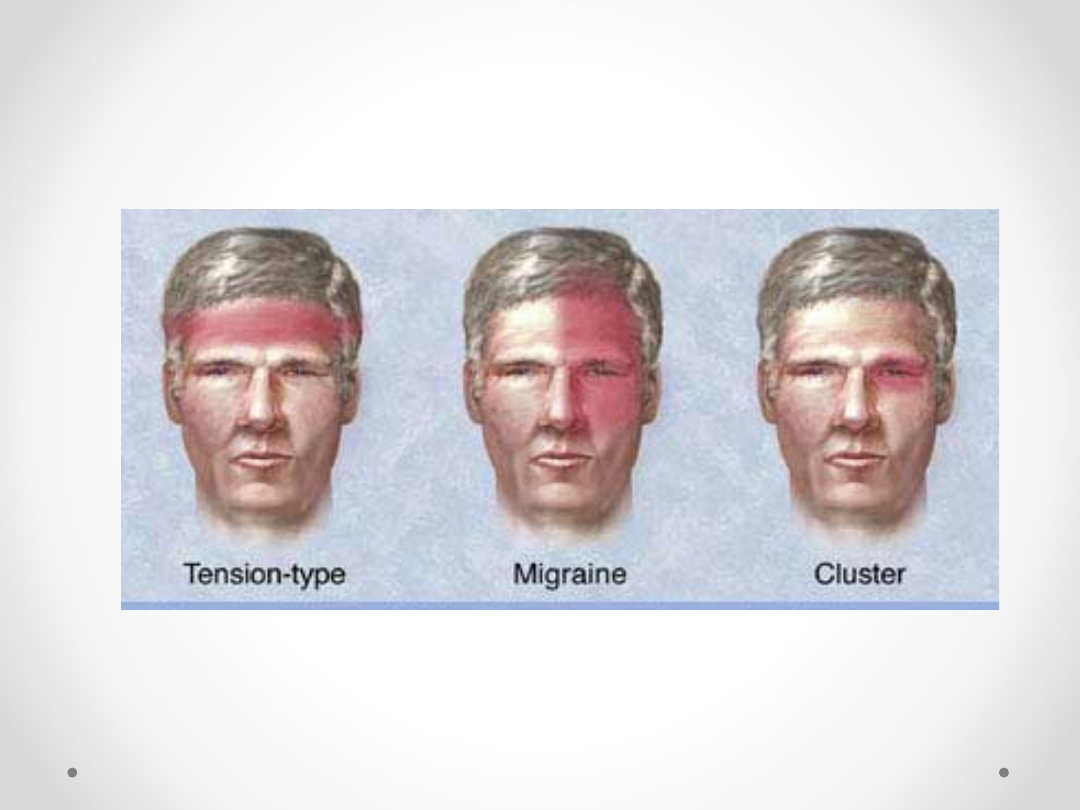
Bóle głowy
Bóle głowy
Bóle głowy
Bóle głowy
Częsty problem zdrowotny
Częsty problem zdrowotny
• Bóle głowy przysparzały
cierpień istocie ludzkiej od
zarania cywilizacji.
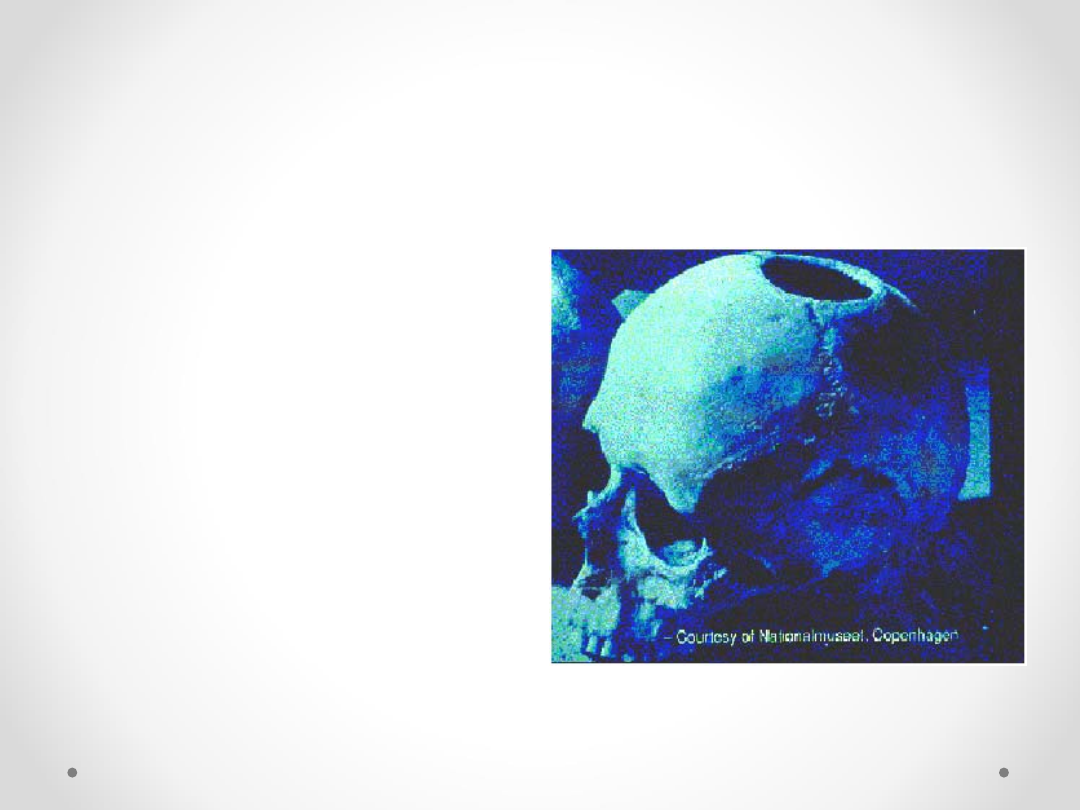
• Ślady trepanacji,
najwcześniejszej formy
neurochirurgii znajdowano
na czaszkach, których
wiek określono na 7000 lat
p.n.e.
• Objawy migreny, takie jak:
ból głowy, aura, objawy
prodromalne, nudności,
wymioty i występowanie
rodzinne były opisywane
ponad 1000 lat temu.

Samoistne bóle głowy (90%)
Samoistne bóle głowy (90%)
• Migrena.
• Ból głowy typu napięciowego.
• Klasterowy ból głowy i inne trójdzielno-
autonomiczne bóle głowy.
• Inne pierwotne bóle głowy.

Objawowe bóle głowy (10%)
Objawowe bóle głowy (10%)
• Pourazowe bóle głowy.
• Bóle głowy związane z chorobami naczyniowymi
głowy i szyi.
• Bóle głowy związane z chorobami
wewnątrzczaszkowymi innymi niż naczyniowe.
• Bóle głowy związane z infekcją.
• Bóle głowy związane z zaburzeniami homeostazy.
• Bóle głowy związane z działaniem substancji
chemicznych lub ich odstawieniem.

Objawowe bóle głowy – c.d.
Objawowe bóle głowy – c.d.
• Bóle głowy lub twarzy związane z zaburzeniami
w obrębie czaszki, szyi, oczu, uszu, nosa, zatok
przynosowych, zębów, jamy ustnej i innych
struktur twarzy i czaszki.
• Bóle głowy związane z zaburzeniami
psychicznymi.
• Nerwobóle czaszkowe i bóle twarzy pochodzenia
ośrodkowego.
• Inne bóle głowy, nerwobóle czaszkowe, i bóle
twarzy pochodzenia centralnego lub
obwodowego.

Diagnostyka bólów głowy
Diagnostyka bólów głowy
• Wykluczenie wtórnych bólów głowy.
o Wywiad.
o Badanie fizykalne.
o Wybrane testy diagnostyczne.
• Postawienie diagnozy pierwotnego bólu głowy.
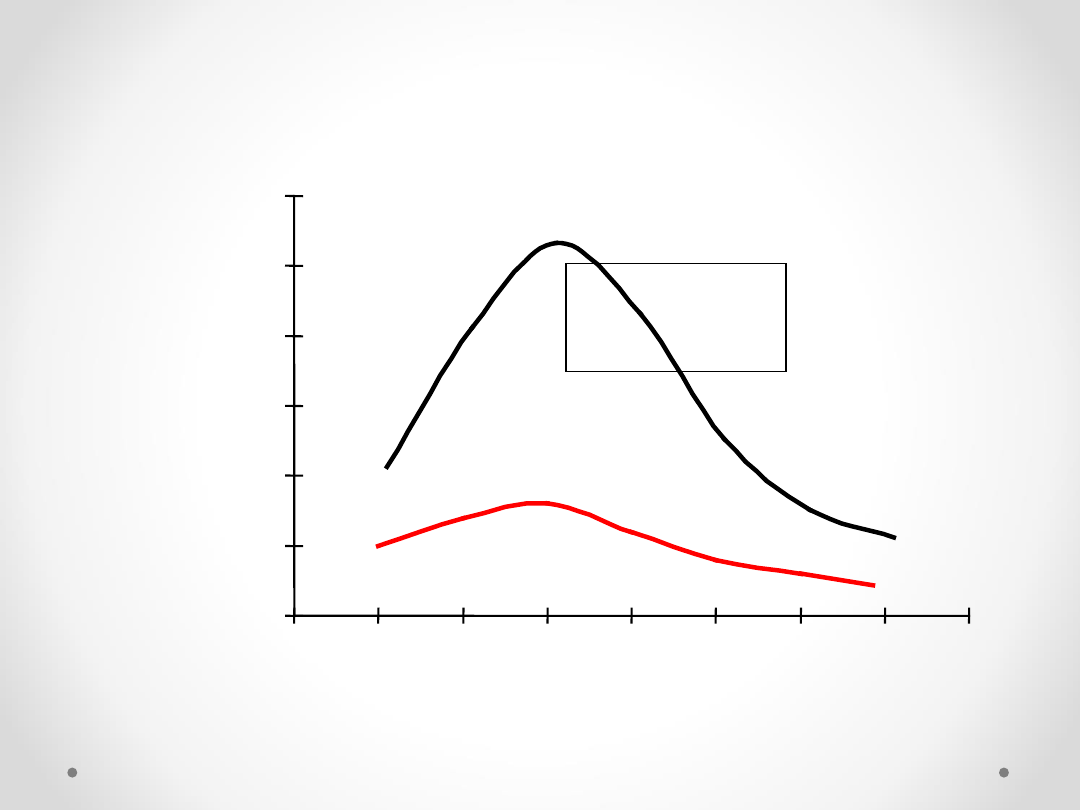
Epidemiologia migreny
Epidemiologia migreny
0
5
10
15
20
25
30
10
20
30
40
50
60
70
80
90
Kobiety 15-17%
Mężczyźni 6%
Pr
o
ce
n
t
Wiek (lata)
Stewart WF, Lipton RB, et al. JAMA. 1992;267(1):64-69.
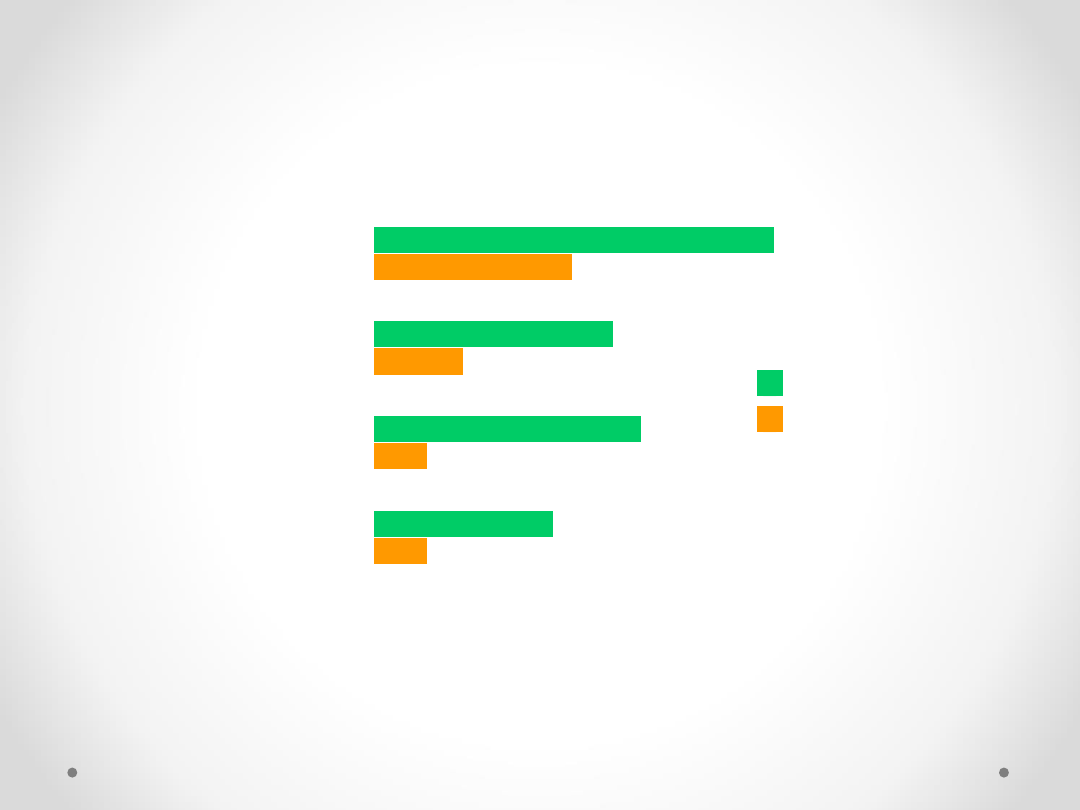
Współwystępowanie migreny
i chorób psychicznych
Merikangas, et al. 1997.
Występowanie /100000
D
ia
g
n
o
za
Depresja
Mania/Hypomania
Zespół lęku ugólnionego
Fobia społeczna
8.8
9.8
6.6
Z migreną
Bez migreny
14.7
7.3
3.3
2
2

Kryteria rozpoznania migreny
Kryteria rozpoznania migreny
Przynajmniej 5 ataków spełniających
następujące kryteria:
• Ataki bólu głowy trwające od 4 do 72 godzin z
co najmniej dwoma spośród następujących
cech:
o
Lokalizacja jednostronna.
o
Pulsujący charakter bólu.
o
Średnie lub znaczne nasilenie.
o
Nasilenie bólu podczas aktywności fizycznej.
•
Jeden z następujących objawów towarzyszący bólowi
głowy:
o Nudności i/lub wymioty.
o Fotofobia i fonofobia.
•
Brak innej przyczyny bólów głowy.

Skondensowane kryteria IHS
Skondensowane kryteria IHS
:
:
Jedno proste pytanie
Jedno proste pytanie
Czy doświadczył pan/pani 5 lub więcej ataków
nieprowokowanego bólu głowy, który trwał od 4
do 72 godzin,
był dość silny by wpłynąć na pańską codzienną
aktywność i
któremu towarzyszyły nadwrażliwość na
światło/dźwięk lub/i
nudności?
Migrena
Migrena

Główne postacie migreny
Główne postacie migreny
• Migrena bez aury.
• Migrena z aurą:
- wzrokową.
- hemiplegiczną.
- parestetyczną.
- afatyczną.
• Migrena siatkówkowa.
• Okresowe zespoły dziecięce nazwane
prekursorami migreny.
• Powikłania migreny.

Powikłania migreny
Powikłania migreny
• Migrena przewlekła.
• Stan migrenowy.
• Uporczywa aura bez udaru mózgu.
• Migrenowy zawał mózgu.
• Drgawki prowokowane migrenowym bólem
głowy.

Czynniki prowokujące napad
Czynniki prowokujące napad
migreny
migreny
• Hormonalne.
• Dietetyczne.
• Psychiczne.
• Fizyczne i środowiskowe.
• Związane ze snem.
• Leki.
• Stres i lęk.
• Uraz głowy.

1. Objawy
prodromalne.
2. Aura.
3. Ból głowy.
4. Objawy
ponapadowe.
Fazy napadu migreny

Objawy prodromalne napadu
Objawy prodromalne napadu
• Zmiany nastroju.
• Zaburzenia snu.
• Brak apetytu lub nadmierny apetyt.
• Niejasne zaburzenia wzrokowe.

Aura migrenowa
Zespół ogniskowych objawów
neurologicznych, który poprzedza
napad bólu głowy.
Rozwija się od 5 do 20 minut i trwa
zwykle krócej niż 60 minut.
Ma charakter wzrokowy, czuciowy
lub ruchowy i może zaburzać funkcję
mowy lub dawać objawy „pniowe”.

Aura migrenowa
Wzrokowa Mroczek migocący.
Zygzakowate lub festonowate
projekcje w polu widzenia.
Ubytek w polu widzenia, ogólne
upośledzenie ostrości wzroku.
Zniekształcenie postaci.
Czuciowa Parestezje.
Ruchowa Niedowład.
Dysfatyczna
Afazja lub dysfazja.

Aura
Aura

Aura
Aura

Aura
Aura

Aura
Aura

Aura
Aura

Aura
Aura

Postępowanie lecznicze w
Postępowanie lecznicze w
migrenie
migrenie
• Wyjaśnienie pacjentowi istoty choroby i
uspokojenie.
• Pouczenie, że celem jest opanowanie
migreny
a nie jej wyleczenie.
• Ustalenie czynników prowokujących.
• Wskazówki dotyczące trybu życia.
• Doraźne zwalczanie napadów.
• W razie potrzeby – leczenie profilaktyczne.

Leczenie napadów: zasady
Leczenie napadów: zasady
ogólne
ogólne
• Dostosuj lek do natężenia bólu.
• Zastosuj odpowiednią dawkę.
• Rozważ drogę podania.
• Unikaj wywoływania polekowych bólów głowy.

Leczenie napadów:
Leczenie napadów:
farmakoterapia
farmakoterapia
• Nienarkotyczne leki przeciwbólowe – NLPZ
i paracetamol.
o NLPZ – ASA, lizynian ASA, metamizol, naproksen, ibuprofen, kwas tolfenamowy,
diklofenak (i.v.), nabumeton, meloksykam, celekoksyb.
o Paracetamol/paracetamol w kombinacji z kofeiną i/lub kodeiną.
• Swoiste leki przeciwmigrenowe:
- nieselektywne – ergotamina.
- selektywne – tryptany.
o Ergotamina – najczęściej z kofeiną (Coffecorn forte, Cafergot), dihydrergotamina
i.v.
o Tryptany – pobudzenie receptorów serotoninowych 5-HT 1B/D
– zwężenie
nadmiernie rozszerzonych w napadzie naczyń (5-HT 1B), blokowanie uwalniania
bólotwórczych transmiterów (5-HT 1D substancjaP, peptyd związany z genem
dla kalcytoniny CGRP, neurokinina A) hamowanie zapalenia neurogennego.

Leczenie napadów:
Leczenie napadów:
farmakoterapia cd.
farmakoterapia cd.
• Leki przeciwwymiotne.
- Metoclopramid.
- Tietylperazyna (Torecan).
- Prochlorperazyna (Chlorpernazinum).
- Ondasetron (Zofran).
• Neuroleptyki.
• Steroidy (tylko w stanie migrenowym?).
o
hydrokortyzon 100 mg i.v., dexamethason 4 mg i.v.
• Płyny infuzyjne wyrównujące niedobory
elektrolitów.

Tr
Tr
y
y
ptan
ptan
y dostępne w Polsce
y dostępne w Polsce
• Eletryptan (Relpax)
o Tabletki 20 i 40 mg.
• Rizatryptan (Maxalt)
o Tabletki łatwo
rozpuszczalne 5 i 10
mg.
• Zolmitryptan (Zomig)
o Tabletki 2.5 mg.
• Sumatriptan (Imigran)
o Tabletki 50 i 100
mg.
o Iniekcje podskórne
6 mg.
o Spray do nosa 20
mg.
o Czopki 25 mg.

Przeciwwskazania do stosowania
Przeciwwskazania do stosowania
tryptanów
tryptanów
• Wywiad lub objawy choroby
niedokrwiennej serca, udaru mózgu lub
chorób naczyń obwodowych.
• Niekontrolowane nadciśnienie tętnicze.
• Jednoczesne stosowanie inhibitorów MAO-
A lub przerwanie kuracji MAO-A w ciągu
ostatnich dwóch tygodni.
• Migrena hemiplegiczna lub podstawna.
• Stosowanie w ciągu 24 godzin leków
zawierających ergotaminę lub pochodnych
ergotaminy lub innych agonistów receptora
5-HT
1
.
• Nadwrażliwość na sumatriptan.

Korzyści z podawania leku we wczesnej
Korzyści z podawania leku we wczesnej
fazie bólu:
fazie bólu:
•Poprawa skuteczności zwalczania bólu.
•Szybszy powrót do normalnego funkcjonowania.
•Prawdopodobnie zmniejszona częstość nawrotów i
ponownego podawania leku przeciwbólowego.
•Spełnienie oczekiwań pacjentów.

Ocena leczenia napadu bólu
Ocena leczenia napadu bólu
• Lecz przynajmniej 2-3 napady aby ocenić
skuteczność leku i występowanie objawów
ubocznych.
• Zastosuj nowy lek jeśli to konieczne.

Leczenie stanu migrenowego
Leczenie stanu migrenowego
• Szczególnie ciężki, przedłużający się do
kilku dni napad migrenowy.
• Odwodnienie, stan chorego pogarsza się
→ hospitalizacja.
• Sumatyrptan s.c., steroidy i.v.
(deksametazon, metyloprednizolon),
dihydrergotamina i.v., leki
przeciwwymiotne i.v. (chlorpromazyna,
metoklopramid).

Leczenie profilaktyczne
Leczenie profilaktyczne
• > 4 napadów w miesiącu.
• Napady ciężkie, wielodniowe.
• Napady nie poddające się doraźnemu zwalczaniu.

Leczenie profilaktyczne
Leczenie profilaktyczne
• Leki blokujace receptory b-adrenergiczne –
propranolol, atenolol, metoprolol.
• Leki przeciwserotoninowe – pizotifen, metysergid,
iprazochrom, oksetoron.
• Leki przeciwpadaczkowe – kwas walproinowy,
karbamazepina, topiramat.
• Leki przecidepresyjne – amitryptylina, imipramina,
SSRI.
• Leki blokujące kanały wapniowe – werapamil,
cinnaryzyna, flunaryzyna.
• Pochodne alkaloidów sporyszu – dihydrergotamina,
dihydrergotoksyna.

Najczęstsze błędy w leczeniu
Najczęstsze błędy w leczeniu
migreny
migreny
• Niewłaściwe dawkowanie leków
stosowanych doraźnie (zbyt małe dawki) i
profilaktycznie (zbyt małe dawki i zbyt
krótko).
• Doraźne stosowanie leków przeznaczonych
do leczenia profilaktycznego.
• Doraźne stosowanie narkotycznych leków
przeciwbólowych.
• Nieprzestrzeganie chorego przed
możliwością uzależnienia od leków
przeciwbólowych.

Nadużywanie leków
Nadużywanie leków
• Przyjmowanie ergotaminy ≥10 dni w
miesiącu przez co najmniej 3 miesiące.
• Przyjmowanie tryptanu (jakiegokolwiek)
≥10dni przez co najmniej 3 miesiące.
• Przyjmowanie leków przeciwbólowych
≥15 dni przez co najmniej 3 miesiące.
• Przyjmowanie kombinacji leków
przeciwbólowych ≥10 dni przez co
najmniej 3 miesiące.

Ból głowy typu napięciowego
Ból głowy typu napięciowego
A. Co najmniej 10 przebytych epizodów bólu głowy
spełniających kryteria w punktach od B do D. Łączna
liczba nie więcej niż 180 dni w roku lub 15 w miesiącu.
B. Bóle głowy trwają od 30 min do 7 dni.
C. Ból ma co najmniej dwie z następujących cech
charakterystycznych:
- charakter uciskowy, opasujący ale nie pulsujący.
- intensywność łagodna lub średnia (nie ogranicza
codziennej
aktywności).
- obustronne umiejscowienie.
- brak nasilenia się przy aktywności fizycznej.

Ból głowy typu napięciowego
Ból głowy typu napięciowego
D. Brak obu z podanych poniżej objawów
- nudności lub wymioty (może
występować brak łaknienia).
- foto- lub fonofobia (jeden z tych
objawów może być obecny.
E. Wykluczenie innej przyczyny bólów głowy.
Częściej niż 15 dni w miesiącu lub 180 w
roku – postać przewlekła.

Ból głowy typu napięciowego -
Ból głowy typu napięciowego -
patogeneza
patogeneza
• Udział czynników - mięśniowych?,
naczyniowych?
• Potencjalne czynniki etiologiczne – dysfunkcje
narządu żucia, stres psychosocjalny, lęk,
depresje, zaburzenia konwersyjne, stres
mięśniowy (długotrwałe napięcie mięśni z
różnych przyczyn), nadużywanie leków.
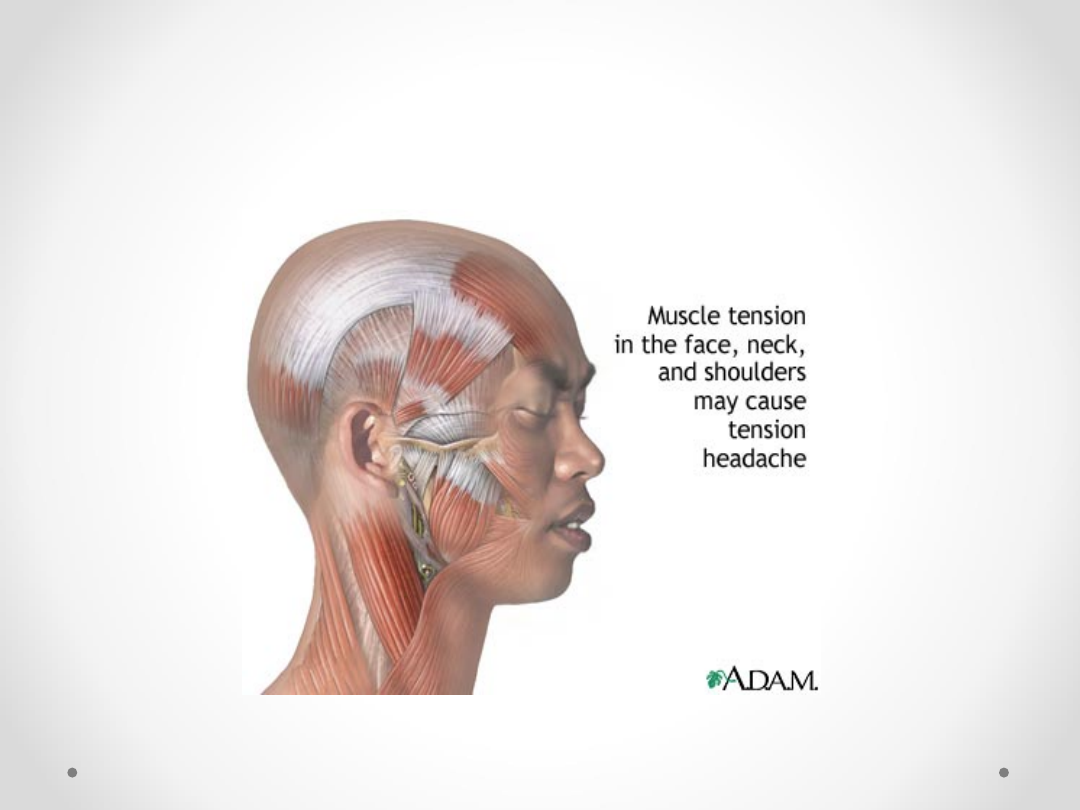
Ból głowy typu napięciowego -
Ból głowy typu napięciowego -
patogeneza
patogeneza

Ból głowy typu napięciowego -
Ból głowy typu napięciowego -
leczenie
leczenie
• Leki przeciwbólowe – paracetamol, ASA, NLPZ.
• Leki obniżające napięcie mięśniowe.
• Leki przeciwdepresyjne.
• Metody niefarmakologiczne.

Klasterowy ból głowy
Klasterowy ból głowy
A. co najmniej 5 napadów spełniających kryteria B-D.
B. Silny jednostronny ból głowy obejmujący okolicę
oczodołu,
nadoczodołową i/lub skroń, trwający bez leczenia 15-
180 min.
C. Bólowi towarzyszy po stronie bólu co najmniej 1 z
następujących objawów:
1. Przekrwienie spojówek.
2. Łzawienie.
3. Uczucie zatkania przewodu nosowego.
4. Wyciek z przewodu nosowego.
5. Wzmożenie potliwości czoła i twarzy.
6. Zwężenie źrenicy.
7. Zwężenie szpary powiekowej.
8. Obrzęk powieki.

Klasterowy ból głowy
Klasterowy ból głowy
D. Częstość napadów
waha się od 1 co
drugi
dzień do 8
dziennie.
E. Wykluczenie innej
choroby.

Klasterowy ból głowy -
Klasterowy ból głowy -
etiopatogeneza
etiopatogeneza
• Nieznana.
• Pobudzenie w obrębie podwzgórza w czasie
napadu (PET).
Klasterowy ból głowy – lecznie napadów.
• Tryptany - sumatryptan 6 mg s.c., 20 mg
donosowo, zolmitryptan 5 mg p.o.
• 100% tlen, 7-12 l/min przez 20 min przez
szczelną maskę.
• 20-60 mg 4-6% lidokainy donosowo.

Klasterowy ból głowy - profilaktyka
Klasterowy ból głowy - profilaktyka
• Sterydy.
• Metysergid.
• Werapamil.
• Lit.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
Wyszukiwarka
Podobne podstrony:
BÓLE GŁOWY, NEUROLOGIA ( zxc )
BOLE GLOWY id 74903 Nieznany (2)
BÓLE GŁOWY, WYKŁAD 2, 10 01 2014
bol glowy, Bóle głowy
Bóle głowy
bóle głowy
Bole glowy i zawroty id 91626 Nieznany
Nietypowe bóle głowy
Zawroty głowy Gosia
Bóle głowy
bole glowy
Bóle głowy wybrane problemy
Bóle głowy, a schorzenia reumatyczne
Neurologia bole glowy id 317516 Nieznany
Bóle głowy magnetoterapia
więcej podobnych podstron