
Zakażenia
Zakażenia
herpeswirusowe
herpeswirusowe

Herpesviridae
Herpesviridae
Grupa powszechnie występujących wirusów DNA:
- Gatunkowo swoiste – rezerwuarem i źródłem zakażenia zawsze
jest inny człowiek.
- Wykazują powinowactwo do skóry, błon śluzowych, tkanki
limfatycznej i/lub nerwowej.
- Zakażenie pozostawia trwałe nosicielstwo z możliwością
reaktywacji.
- Bezobjawowe nosicielstwo jest powszechne; nosiciel może być
źródłem zakażenia.
- Wrażliwe na acyklowir lub jego pochodne – możliwość leczenia,
ale nie eradykacji.
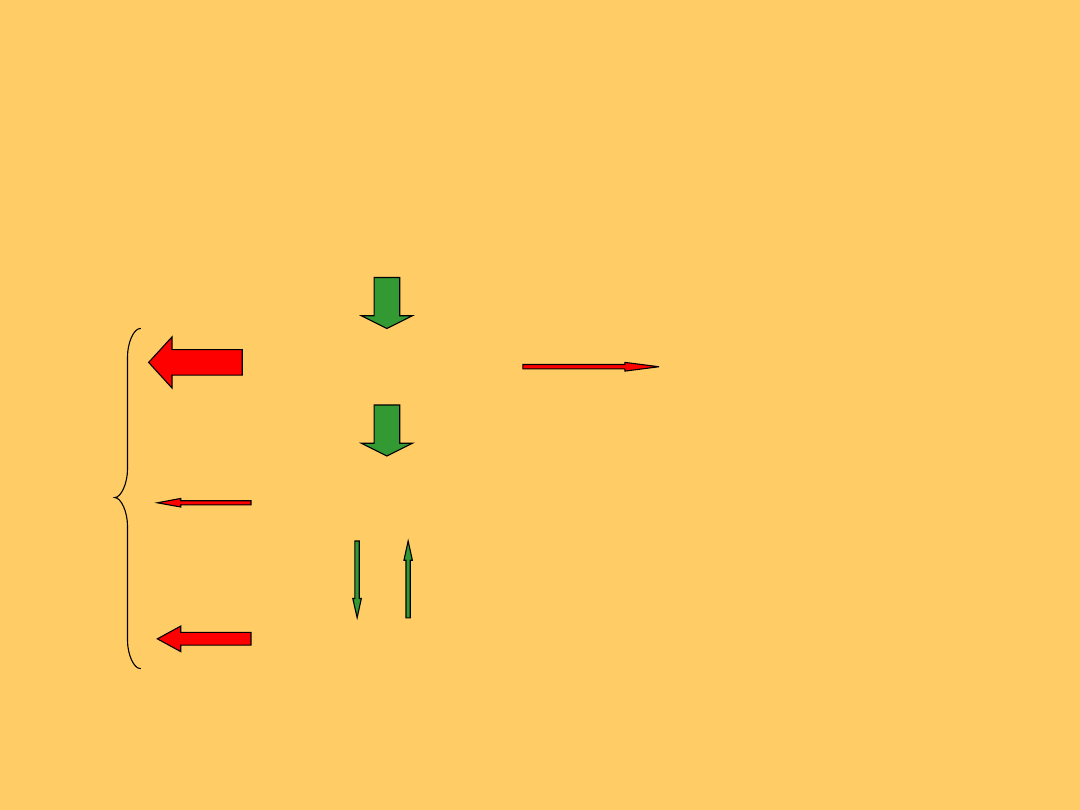
Herpesviridae
Herpesviridae
nabyte zakażenie
pierwotna infekcja
nosicielstwo
reaktywacja
u ciężarnych ryzyko
zakażenia płodu lub
zakażenia
okołoporodowego
Zakaźnoś
ć dla
otoczenia

Pierwotne zakażenie
Pierwotne zakażenie
Okres wylęgania – kilka dni/tygodni
Objawy ostrej infekcji:
– nieswoiste objawy infekcji wirusowej (podwyższona
temperatura,
bóle
kostne,
mięśniowe,
złe
samopoczucie).
– charakterystyczne dla danej jednostki chorobowej – np.
typowa wysypka w ospie wietrznej.
Wiremia – u kobiet w ciąży może istnieć ryzyko
zakażenia płodu

Przetrwałe nosicielstwo
Przetrwałe nosicielstwo
Do końca życia – występuje
u większości zdrowych osób na
u większości zdrowych osób na
całym świecie
całym świecie.
Latentne zakażenie może się utrzymywać m.in. w tkance nerwowej i
limfatycznej. Ponowna replikacja wirusa jest skutecznie
hamowana przez nabytą odporność.
Powtórne zakażenie w okresie nosicielstwa jest możliwe, ale rzadkie
i ma łagodny lub bezobjawowy przebieg.
Częstszą przyczyną nawracających objawów jest reaktywacja
zakażenia.
Mogą wystąpić późne powikłania nosicielstwa, pozornie nie związane
z zakażeniem, np. choroby nowotworowe lub neurodegeneracyjne.

Reaktywacja
Reaktywacja
Okresowo może dochodzić do subklinicznej replikacji, szybko
tłumionej, ale podtrzymującej swoistą odpowiedź immunologiczną.
Klinicznie jawna reaktywacja – związana z osłabieniem odporności
komórkowej:
Osoby > 60 rż,
Poważne choroby,
Chemioterapia, kortykoterapia, stany po przeszczepieniu narządów,
Czynniki wywołujące mogą być nieuchwytne lub banalne, np. łagodna infekcja
wirusowa.
Objawy mogą być odmienne niż przy pierwotnym zakażeniu.
Rosnący problem w związku z powszechnością nosicielstwa i rosnącą
populacją osób w wieku podeszłym i z niedoborami odporności (nie tylko
HIV!).
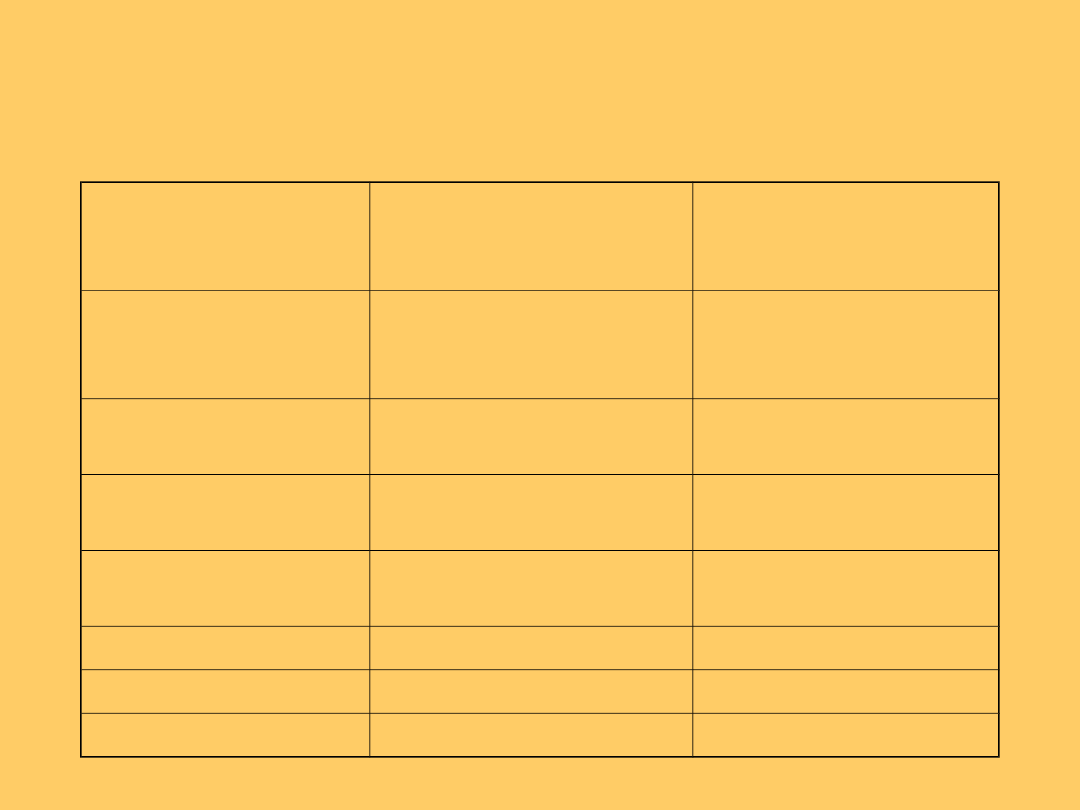
Ludzkie herpeswirusy
Ludzkie herpeswirusy
Human
herpesvirus 1
(HHV-1)
Wirus opryszczki
pospolitej typu 1
(HSV-1)
opryszczka
wargowa
HHV-2
Wirus opryszczki
pospolitej typu 2
(HSV-2)
opryszczka
genitalna
HHV-3
Varicella-zoster
(VZV)
ospa wietrzna,
półpasiec
HHV-4
Ebsteina-Barr
(EBV)
mononukleoza
zakaźna
HHV-5
Cytomegalovirus
(CMV)
cytomegalia
HHV-6
rumień nagły
HHV-7
?
HHV-8
mięsak Kaposiego?

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Epidemiologia:
HSV-1 występuje u około 90%, HSV-2 u 10-50% dorosłych.
Wirus jest obecny na śluzówce osoby zarażonej w czasie
występowania wykwitów i okresowo także w fazie bezobjawowej.
Zarażenie następuje poprzez bliski kontakt:
HSV-1 – pocałunek, naczynia kuchenne, sztućce
HSV-2 – drogą płciową;

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Patogeneza:
Łatwo wnika przez nieuszkodzoną błonę śluzową lub
nawet nieznacznie uszkodzoną skórę.
Drogą nerwów autonomicznych i czuciowych dociera do
zwojów nerwowych, gdzie pozostaje w postaci latentnej.
Przy reaktywacji zstępuje ponownie do skóry /błony
śluzowej, głównie w pobliżu miejsca pierwotnego
wniknięcia (ale może się szerzyć na obszar unerwienia
sąsiednich zwojów).

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Zakażenie pierwotne:
Okres wylęgania 1-26 dni, średnio
tydzień
HSV-1 – zapalenie jamy ustnej, gardła
HSV-2 – zapalenie cewki moczowej,
błony
śluzowej
zewnętrznych
narządów płciowych
Poza typowymi lokalizacjami, oba typy
mogą zakażać praktycznie każde miejsce
w obrębie błon śluzowych lub skóry.
Z
bólem,
zmianami
nadżerkowymi,
często
objawami ogólnoustrojowymi i
miejscowym
odczynem
węzłowym; może też być
bardzo
łagodne
lub
bezobjawowe

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Reaktywacja:
Pod wpływem stanu zapalnego, urazów i procedur
inwazyjnych, światła słonecznego, osłabienia odporności
HSV-1 – swędzące pęcherzyki przechodzące w nadżerki na
granicy skóry i śluzówek, nadżerki w jamie ustnej
HSV-2 – zapalenie cewki moczowej, nadżerki na śluzówce
narządów płciowych
Objawy z reguły łagodniejsze niż przy pierwotnym
zakażeniu, objawy ogólnoustrojowe – rzadko i łagodne.

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Rzadsze lokalizacje:
skóra – może przypominać wyprysk, ostre zakażenie bakteryjne
spojówka i rogówka – ryzyko ślepoty !
śluzówka przełyku
śluzówka odbytu i odbytnicy
Układ nerwowy:
–
objawy ze strony nerwów obwodowych (zaburzenia czucia, paraliż Bella?)
–
łagodne limfocytarne zapalenie opon mózgowo-rdzeniowych (HSV-2)
–
zapalenie mózgu o nagłym początku i ciężkim przebiegu – głównie reaktywacja
HSV-1
Inne powikłania narządowe lub uogólniona infekcja występują rzadko, głównie
jako:
–
reaktywacja w głębokiej immunosupresji
–
w zakażeniu okołoporodowym u noworodków.

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Diagnostyka:
ELISA – wykrywanie przeciwciał anty-HSV albo swoistych dla HSV-1 i -2
Mało swoiste diagnostyczne – większość osób jest seropozytywna,
reaktywacji może nie towarzyszyć wzrost miana przeciwciał
Badanie materiału z wykwitów – komórki olbrzymie w badaniu hist.-pat
(obraz jak w zakażeniu VZV), wykrywanie DNA HSV
Badanie PCR płynu mózgowo-rdzeniowego – optymalna
metoda w diagnostyce i monitorowaniu herpes encephalitis.

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Leczenie:
Acyklowir
– miejscowo w pojedynczych wykwitach opryszczki
wargowej.
– doustnie 200-400 mg 4-5 x d przez 5 -14 dni w
bardziej
nasilonych
zmianach
skórno-
śluzówkowych.
– dożylnie 5-10 mg/ kg m.c. 3 x d – w zapaleniu
mózgu (każdy pacjent z
podejrzeniem
herpes
encephalitis), powikłaniach narządowych, u osób z
immunosupresją.
Alternatywnie: walacyklowir, famcyklowir.

Opryszczka pospolita (HSV-1,
Opryszczka pospolita (HSV-1,
HSV-2)
HSV-2)
Chemioprofilaktyka:
Acyklowir (np. 2 x 400 mg) i pochodne mogą być
stosowane:
– krótkotrwale (kilka-kilkanaście dni) w profilaktyce
reaktywacji np. po zabiegu, ekspozycji na światło,
– długotrwale (miesiące) u osób z częstymi, nasilonymi
nawrotami (zwłaszcza opryszczki genitalnej), także jako
profilaktyka zakażenia partnera seksualnego;

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Zakażenie pierwotne – ospa wietrzna
• Choroba wieku dziecięcego - 90% osób ulega zakażeniu do 15 roku życia.
• Zachorowania przez cały rok, ze szczytem w okresie jesienno-zimowym
• Materiałem zakaźnym jest wydzielina z pęcherzyków i górnych dróg
oddechowych
• Droga zakażenia: kropelkowa, kontakt bezpośredni i pośredni
• Wrota zakażenia: drogi oddechowe.
• Ryzyko zakażenia
duże po kontakcie z chorymi na ospę wietrzną od 48 godzin przed
wystąpieniem wysypki do wyschnięcia ostatnich wykwitów - 70-90% u
wrażliwych domowników,
małe po kontakcie z półpaścem (tylko bezpośredni kontakt z osobą mającą
sączące wykwity).

Ospa wietrzna
Ospa wietrzna
Patogeneza:
Pierwotna replikacja wirusa w tkance
limfatycznej nosogardzieli i migdałków
Następnie rozsiew ogólnoustrojowy z
wiremią i wytworzeniem wtórnych
zmian skórnych.

Ospa wietrzna
Ospa wietrzna
Obraz kliniczny:
Okres wylęgania 10-21 dni.
Przebieg cięższy u osób dorosłych.
Nagły początek, okres prodromów jest krótki (1-2 dni) lub
nieobecny.
Gorączka do 39,5 ºC przez 3-5 dni.
Charakterystyczna swędząca wysypka pęcherzykowa,
szybko się szerząca, pojawiająca się w kilku rzutach.

Ospa wietrzna
Ospa wietrzna
Powikłania:
bakteryjne nadkażenie skóry;
limfocytarne zapalenie opon mózgowo-rdzeniowych i/lub
mózgu – dobre rokowanie;
zapalenie płuc – głównie u dorosłych, ciężki przebieg z
ryzykiem niewydolności oddechowej;
uszkodzenie wątroby
– łagodne zapalnie wątroby (często)
– zespół Reya (rzadko, u dzieci leczonych aspiryną);

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Latencja:
W zwojach nerwów czuciowych, do
których wirus przenika drogą wstępującą
z pęcherzyków na skórze i błonach
śluzowych.
W tym okresie nie ma wydzielania wirusa
i zakaźności dla otoczenia.

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Reaktywacja - półpasiec:
Pojedynczy epizod (najczęściej u
osób
starszych,
przewlekle
chorych).
Nawrotowo < 5% chorych.
Półpasiec
Półpasiec
Przebieg reaktywacji
• Zapalenie zwoju czuciowego
• Rozsiew wirusa drogą zstępującą do skóry
• Zapalenie skóry
• Może towarzyszyć krótkotrwała wiremia.
Objawy kliniczne
Okres prodromalny: (2-3 dni do około
tygodnia) silny, piekący lub kłujący ból, świąd,
przeczulica dotykowa w obrębie dermatomu
Wysiew zmian skórnych w granicach
dermatomu
Wysiew nowych zmian trwa 3-4 dni
grudki
1-2 dni
pęcherzyki
5-7 dni
krostki
3-5 dni
nadżerki
strupki do około 2 tygodni
Objawy ogólne: gorączka, osłabienie, ból
głowy – u < 20% chorych; rzadko uogólniony
rozsiew zmian skórnych; bardzo rzadko zajęcie
narządów wewnętrznych.
Półpasiec
Półpasiec
Nietypowe lokalizacje
•
Reaktywacja zakażenia w kilku zwojach jednocześnie
•
Wtórny rozsiew
•
Zajęcie nerwów unerwiających śluzówki.
•
Zajęcie nerwów ruchowych.
•
Zajęcie nerwu przedsionkowo-ślimakowego.
•
Aseptyczne zapalenie opon mózgowo-rdzeniowych,
mózgu i/lub rdzenia kręgowego
•
Zapalenie tętnic oun
•
Zajęcie narządów wewnętrznych
Objawy kliniczne
Zmiany obustronne lub w obrębie kilku dermatomów.
Zmiany uogólnione
Na błonach śluzowych tworzą się płytkie nadżerki (n. V2, V3 -
jama ustna, gardło, krtań; nerw V1 –
rogówka (10-20%
rogówka (10-20%
przypadków)
przypadków).
5-15% - niedowłady (kończyny, nerw twarzowy – porażenie
Bella), zapalenie mięśni.
Zaburzenia słuchu i równowagi, zmiany w kanale słuchowym
(półpasiec uszny); zespół Ramsaya-Hunta – zajęcie nerwu VII i
VIII)
Bezobjawowe (bardzo często!) lub objawy kliniczne: łagodne
zapalenie opon mózgowo-rdzeniowych, zaburzenia świadomości,
porażenia (rzadko).
TIA/udar niedokrwienny
Zapalenie płuc, zapalenie wątroby…

Półpasiec
Półpasiec
Cechy sugerujące istotny niedobór
odporności:
zmiany uogólnione;
zmiany obejmujące kilka dermatomów;
przewlekający się przebieg i duże
nasilenie wykwitów;
nawroty półpaśca;
zajęcie narządów wewnętrznych.

Półpasiec
Półpasiec
Powikłania:
• Nadkażenie gronkowcowe lub paciorkowcowe
• Neuralgia i świąd poherpetyczny – często, zwłaszcza u osób starszych,
dolegliwości mogą się utrzymywać przez wiele miesięcy.
• Ból i świąd ma charakter neuropatyczny, skuteczność typowych leków
przeciwbólowych jest niewielka.
• W świądzie nieskuteczne są leki przeciwhistaminowe !
• Leki przeciwdepresyjne (amitryptylina, nortryptylina) i przeciwdrgawkowe
(karbamazepina, gabapentyna) w małych dawkach

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Ciężkie powikłania narządowe lub
nasilone, przewlekające się zmiany
skórne są spotykane u pacjentów z
głęboką immunosupresją (HIV,
chłoniaki, ostre białaczki, stan po
przeszczepie szpiku), zarówno w
pierwotnym zakażeniu, jak i jako
reaktywacja.

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Diagnostyka
Najczęściej oczywiste rozpoznanie na podstawie przebiegu,
charakteru zmian skórnych i towarzyszącego bólu (w
półpaścu).
ELISA – wykrywanie swoistych przeciwciał nie jest konieczne
w ostrej infekcji, służy głównie do identyfikowania osób
seronegatywnych (wrażliwych na zakażenie)
Ewentualnie – potwierdzenie obecności wirusa w wykwitach
(PCR, metody immunohistochemiczne).

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Profilaktyka:
Szczepionka atenuowana
Szczepionka atenuowana
Zalecana:
• u dzieci przed zachorowaniem (13-14 mż),
• u osób dorosłych, które nie chorowały na ospę wietrzną,
• u osób > 60 rż, nawet z wywiadem ospy wietrznej w dzieciństwie
(zmniejsza ryzyko półpaśca);
Szczególnie zalecana i refundowana:
• u dzieci w remisji ostrej białaczki i przygotowywanych do przeszczepu
narządów lub zagrożonych innymi niedoborami odporności.
Przeciwwskazania:
• ostra choroba gorączkowa,
• uczulenie na składnik szczepionki
• istotny niedobór odporności
• ciąża i do 3 miesięcy przed planowanym zajściem w ciążę

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Profilaktyka:
•
Immunoglobulina
Immunoglobulina – u osób z obniżoną
odpornością,
wcześniaków,
noworodków
narażonych na zakażenie okołoporodowe,
ciężarnych zwłaszcza w I i III trymestrze – do
72 - 96 godzin po ekspozycji.
(zakażenie okołoporodowe – duże ryzyko w
razie zachorowania matki od 5 dni przed do 2
dni po porodzie)

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Leczenie:
Leczenie:
I. Hospitalizacja
I. Hospitalizacja – w cięższych przypadkach, z powikłaniami neurologicznymi,
chorzy w starszym wieku, chorzy na półpasiec z silnym bólem.
II. Leki p/wirusowe:
II. Leki p/wirusowe:
Można nie stosować:
Można nie stosować:
- w ospie wietrznej o łagodnym przebiegu, zwłaszcza u dzieci
- w najłagodniejszych przypadkach półpaśca (< 50 rż, zmiany o niewielkim nasileniu,
tylko w obrębie tułowia).
Doustnie
Doustnie
– acyklowir 800 mg co 4-5 godz, walacyklowir 1000 mg co 8 godzin
– acyklowir 800 mg co 4-5 godz, walacyklowir 1000 mg co 8 godzin
- w ospie wietrznej, zwłaszcza u nastolatków i dorosłych.
- w półpaścu
Dożylnie
Dożylnie
– acyklowir 10-12,5 mg/ kg m.c. co 8 godzin
– acyklowir 10-12,5 mg/ kg m.c. co 8 godzin – poważne powikłania (np.
zajęcie ośrodkowego układu nerwowego), chorzy z dużym deficytem odporności.
Początek leczenia – w miarę możliwości do 24 godzin po wystąpieniu osutki w ospie
wietrznej, do 72 godzin w półpaścu
Czas trwania – 7-10 dni, w razie potrzeby dłużej.

VARICELLA - ZOSTER
VARICELLA - ZOSTER
Leczenie:
Leczenie:
III. Leczenie przeciwbólowe:
III. Leczenie przeciwbólowe: w półpaścu, intensywność zależy od nasilenia bólu,
dopuszcza się stosowanie opiatów.
Wspomagająco:
trójpierścieniowe
leki
przeciwdepresyjne
(amitryptylina,
nortryptylina), leki przeciwdrgawkowe, kortykosteroidy (np. prednizon 60 mg/d przez
7 dni)
IV. Leczenie miejscowe:
IV. Leczenie miejscowe: zajęta skóra powinna być utrzymywana w czystości, nie
należy stosować środków odkażających, antybiotyków i leków p/wirusowych
miejscowo.
V. W półpaścu ocznym
V. W półpaścu ocznym – antybiotyki i kortykosteroidy miejscowo.
VI. W zapaleniu mózgu
VI. W zapaleniu mózgu – deksametazon do 2-3 tygodni
U chorych na ospę wietrzną do 18 rż – przeciwwskazane salicylany

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Czynnik etiologiczny:
Wirus Epsteina-Barr (EBV)
EBV znajduje się w ślinie chorego, ozdrowieńca i nosiciela, jest
okresowo wydalany przez większość osób seropozytywnych.
Drogi zakażenia:
• kontakt bezpośredni;
• kropelkowa;
• kontakt pośredni (poprzez przedmioty).
• przetoczenie krwi
Większość zachorowań ma miejsce między 4 a 30 rokiem życia.

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Zakażenie pierwotne
Okres wylęgania: 4-8 tygodni.
Okres prodromalny (może nie wystąpić): 7-10 dni – objawy grypopodobne.
Objawy:
• gorączka najczęściej niezbyt wysoka, o torze nieregularnym;
• zapalenie gardła: znaczny przerost migdałków, zaczerwienienie błony
śluzowej, maziste, dające się usunąć naloty na migdałkach,
może wystąpić
duszność, utrudnione połykanie i mówienie;
• powiększone węzły chłonne: tylne szyi lub limfadenopatia uogólniona,
wielkości do 3 cm, średnio twarde, ruchome, umiarkowana bolesność;

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Zakażenie pierwotne
Obraz kliniczny:
• uczucie osłabienia, wyczerpania, trudności w koncentracji;
• splenomegalia;
• hepatomegalia;
• żółtaczka;
• obrzęki wokół oczu;
• wysypka plamisto-grudkowa na skórze twarzy i tułowia.
MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Zakażenie pierwotne
Badania laboratoryjne:
wykładniki ostrego stanu zapalnego;
leukocytoza 10 – 30 tys. mm
3
;
50-90% limfocytów;
ponad 10% limfocytów atypowych;
trombocytopenia;
2 – 3-krotnie podwyższona aktywność AlAT i AspAT;
hipergammaglobulinemia;
Niekiedy konieczne
różnicowanie
z
ostrą białaczką

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Zakażenie pierwotne
Powikłania:
angina ropna (10-30%)
przewlekanie się lub nawrót dolegliwości w ciągu kilku miesięcy;
bardzo rzadko powikłania narządowe (zapalenie płuc, mięśnia sercowego,
mózgu) lub też powikłania hematologiczne i neurologiczne na tle
autoimmunizacji
pęknięcie śledziony
(przy niewielkim urazie, wysiłku fizycznym, badaniu
brzucha itp.)
Poważne powikłania występują u « 5% chorych.

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Objawy pęknięcia śledziony:
ból w lewym górnym kwadrancie
brzucha:
nasilenie bólu przy wdechu;
promieniowanie do lewego barku;
hipowolemia;
wstrząs hipowolemiczny.
MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Nosicielstwo -
powszechne na całym świecie
Reaktywacja zakażenia -
rzadko,
w
warunkach
głębokiej
immunosupresji,
może
przybierać
postać zespołu limfo-proliferacyjnego.

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Inne następstwa
Choroby nowotworowe związane z zakażeniem wirusem EBV:
– ziarnica złośliwa;
– chłoniak Burkitta;
– rak anaplastyczny nosogardzieli;
– chłoniaki oun w przebiegu AIDS;
– gruczolakorak i chłoniak żołądka;
– zespoły limfoproliferacyjne po przeszczepach lub u osób predysponowanych
genetycznie - mogą ewoluować w kierunku chłoniaka z komórek B.

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Diagnostyka serologiczna:
Przeciwciała nieswoiste (heterofilne) wykrywane w odczynie Paula-
Bunnela-Davidsohna (PBD):
• wysokie miano stwierdza się w 2-3 tygodniu choroby;
• czułość 70-90%, mniejsza u dzieci.
Swoiste przeciwciała:
→ IgM – wysokie miano w czasie pierwotnego zakażenia;
→ IgG – trwale obecne po przechorowaniu, wzrost miana przy reaktywacji;
→ reaktywacja związana z immunosupresją – często wyniki fałszywie
ujemne;
→ niezależne oznaczanie przeciwciał przeciwko 4 głównym antygenom
wirusa umożliwia ocenę stadium zakażenia;

MONONUKLEOZA
MONONUKLEOZA
ZAKAŹNA
ZAKAŹNA
Leczenie ostrej infekcji:
Leki przeciwzapalne i przeciwgorączkowe.
Glikokortykosteroidy w przypadku:
obrzęku tkanek gardła utrudniającego oddychanie;
zapalenia mózgu;
anemii hemolitycznej;
płytkowej skazy krwotocznej.
Unikanie wysiłków fizycznych i zapobieganie urazom przez okres co
najmniej 3 tygodni od chwili wystąpienia dolegliwości.

CYTOMEGALIA
CYTOMEGALIA
Czynnik
etiologiczny:
Cytomegalovirus
hominis
(wirus
cytomegalii, CMV)
Drogi zakażenia:
łożyskowa;
zakażenie okołoporodowe;
pokarmowa (z mlekiem matki);
kropelkowa;
kontakt bezpośredni;
płciowa;
przetoczenie krwi lub masy leukocytarnej;
z przeszczepionym narządem.
Wirus jest obecny we krwi oraz w większości wydzielin przez
kilka miesięcy po zakażeniu,
także bezobjawowym
także bezobjawowym.

CYTOMEGALIA
CYTOMEGALIA
Postacie kliniczne:
• Zakażenia bezobjawowe lub o łagodnym przebiegu: 99%
przypadków.
• Poważne objawy kliniczne mogą wystąpić w przypadku:
-
zakażenia wewnątrzmacicznego;
-
zakażenia w okresie okołoporodowym (rzadziej);
-
zakażenia z przetoczoną krwią lub przeszczepionym narządem;
-
zakażenia u osób z immunosupresją (AIDS, biorcy
przeszczepów);
-
reaktywacji zakażenia po wystąpieniu immunosupresji;

CYTOMEGALIA
CYTOMEGALIA
Postacie kliniczne zakażenia
objawowego u osób dorosłych:
•
zespół mononukleozy zakaźnej;
• gorączka o zmiennym nasileniu;
• cytomegalowirusowe zapalenie wątroby;
• śródmiąższowe zapalenie płuc;
• owrzodzenie błony śluzowej żołądka lub
dwunastnicy z możliwością krwotoku;
• zapalenie mózgu;
• zapalenie siatkówki i naczyniówki.
tylko u osób z
deficytami
immunologiczny
mi
około ¾ przypadków cytomegalii
w AIDS

CYTOMEGALIA
CYTOMEGALIA
Diagnostyka:
• Anty-CMV IgG (+) – świadczy o przebytym zakażeniu i nosicielstwie; 4-krotny
wzrost poziomu w ciągu 2-3 tygodni przemawia za czynnym zakażeniem.
• Anty-CMV IgM (+) – sugeruje niedawne zakażenie; utrzymują się średnio 4-5
miesięcy, w niskim mianie mogą być obecne do roku po zakażeniu i przy
reaktywacji;
• PCR – obecność CMV DNA we krwi wskazuje na czynną infekcję;
• Badanie oftalmoskopowe w CMV-retinitis;
• Badanie histopatologiczne – komórki typu „sowiego oka” w zajętych narządach;
• Hodowla tkankowa;

CMV Retinitis

CYTOMEGALIA
CYTOMEGALIA
Profilaktyka:
• Dobór dawców przeszczepów (unikanie przeszczepiania
seronegatywnym biorcom narządów od seropozytywnych
dawców).
• Stosowanie preparatów krwi ubogoleukocytarnych i/lub od
dawców CMV (-) do transfuzji (wcześniaki, noworodki
seronegatywni biorcy przeszczepów).
• Chemioprofilaktyka (gancyklowir).
• Immunoprofilaktyka bierna (przeciwciała anty-CMV).
• Immunoprofilaktyka czynna ?
U biorców
przeszczepów,
zwłaszcza w układzie
dawca CMV +/ biorca
CMV -

CYTOMEGALIA
CYTOMEGALIA
Leczenie:
• Gancyklowir – np. w zapaleniu siatkówki i naczyniówki u chorych na
AIDS 5-7,5 mg/kg m.c. i.v. 2 x dz. przez 2-3 tygodnie, następnie
leczenie podtrzymujące 5-10 mg/kg m.c. 1 x dz. bezterminowo
• Walgancyklowir (prolek gancyklowiru, p.o.).
• Inne leki: cidofowir, foskarnet (i.v.)
• Leczenie skojarzone – gancyklowir + immunoglobulina anty-CMV w
cytomegalowirusowym zapaleniu płuc.
• Leczenie objawowe.
W najcięższych postaciach klinicznych (np. w zapaleniu płuc u biorców
przeszczepów) śmiertelność może przekraczać 50% mimo leczenia.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
Wyszukiwarka
Podobne podstrony:
Higiena seminaria, Kosmetologia 9 Higiena psychiczna
Seminarium IIIR do kopiowania
Prezentacja na seminarium
herpeswirusy ptaków
SEMINARIUM IMMUNOLOGIA Prezentacja
Seminarium3 Inne zaburzenia genetyczne
3 Seminarium Patofizjologia chorób rozrostowych
Seminarium 6 Immunologia transplantacyjna farmacja 2
Biochemia z biofizyką Seminarium 2
seminarium2 2
JP Seminarium 9 wersja dla studentów
Seminarium 3
Prezentacja seminarium chłodnictwo
Vrok WL Seminarium 1 wrodzone wady serca materialy 2
V rok seminariumt ppt
więcej podobnych podstron