
Opieka nad pacjentem z
WZW, zakażonym HIV

Wirusowe zapalenie
wątroby typu B
Czynnik etiologiczny
Czynnik etiologiczny
: HBV (cząstka Dane’a)
DNA wirus z rodziny Hepadna
oporny na działanie temp. (60
0
C przez 10 h) i
UV
zakaźny:
w temp. 25
0
C przez >7 dni,
w temp. -20
0
C przez >20 lat
wrażliwy na środki zawierające chlor
do zakażenia potrzeba 0,004ml zakażonej krwi

Przebieg zakażenia WZW
B
Z
Z
akażenie
akażenie
:
:
drogą wertykalną,
po przetoczeniu zakażonej krwi
lub produktów krwiopochodnych,
przez źle wyjałowiony sprzęt,
drogą kontaktów hetero i
homoseksualnych

Przebieg zakażenia WZW
B
Inkubacja
Inkubacja
: 28-180 dni (średnio12
tyg.)
zależnie od dawki i drogi zakażenia
· w 50% infekcja klinicznie bezobjawowa
· powrót do zdrowia u 80% chorych po
około 3 miesiącach
· przewlekłe wzw u 5-10% chorych
(dzieci w
zależności od wieku – do
90%); nawroty u 15%
Śmiertelność
Śmiertelność
: w
ostrym wzw typu B 2-
3 %,
w nadostrym wzw 70-80%
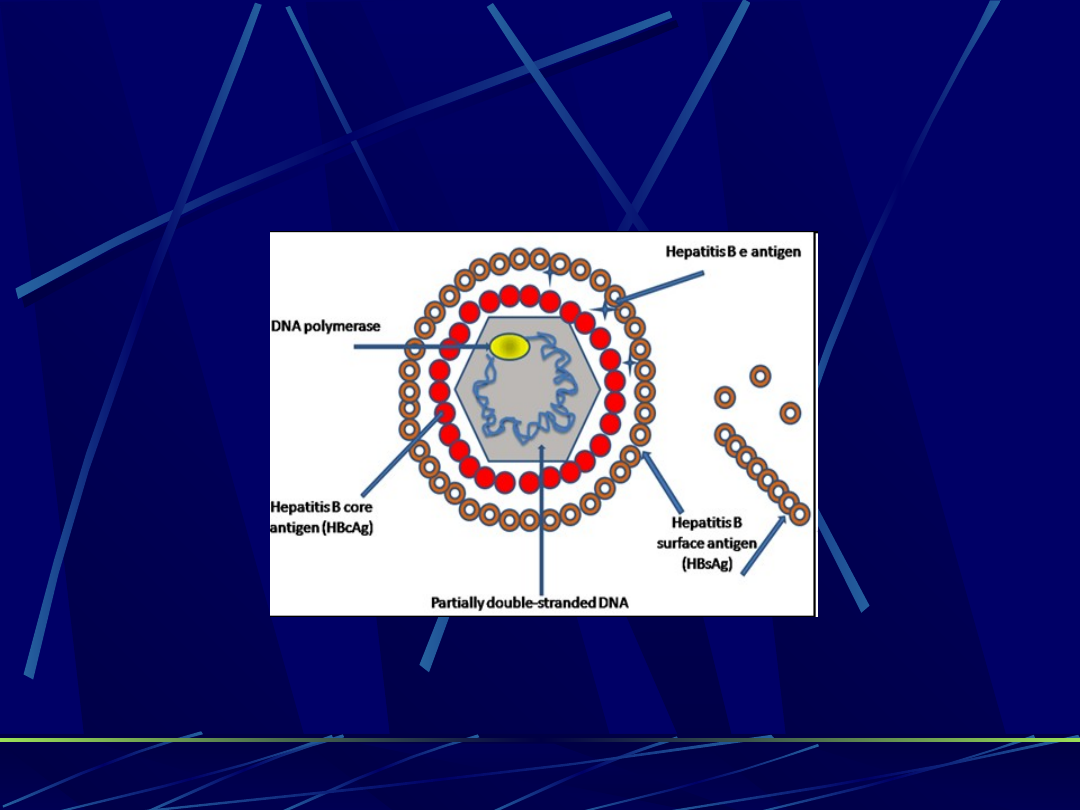
HBV
Kolejność
pojawiania się
antygenów:
1.
HBsAg
2.
HBeAg
3.
HBcAg (tylko
w wątrobie)
Kolejność
pojawiania się
przeciwciał:
1.
antyHBc
2.
antyHBe
3.
antyHBs

Diagnostyka WZW B
Antygeny w
Antygeny w
ykrywane w surowicy
ykrywane w surowicy
:
HBsAg
pierwszy marker infekcji
wykrywany 4-6 tygodni po zakażeniu i na 2-8
tygodni przed wzrostem transaminaz i
wystąpieniem żółtaczki; zanika zwykle po 1-12
tygodniach
HBeAg
marker zakaźności wykrywany
przez 3-9 tyg., po HBsAg, tuż przed wzrostem
aktywności transaminaz, zanika przed HBsAg

Diagnostyka WZW B
Przeciwciała w
Przeciwciała w
ykrywane w surowicy
ykrywane w surowicy
:
anty-HBc IgM w 3-5 tyg. po antygenemii
HBs, przed objawami klinicznymi, zanikają po
3-24 miesiącach
anty-HBc IgG
w kilka tyg. po anty-HBc
IgM, utrzymują się przez wiele lat
anty-HBe bezpośrednio po zaniku HBeAg lub
z opóźnieniem, utrzymują się przez 1-2 lata
anty-HBs po zaniku HBsAg lub w końcowym
okresie antygenemii (10%), marker procesu
zdrowienia, dowód odporności na zakażenie

Ryzyko zakażenia HBV
Ryzyko zakażenia HBV
Liczba i rodzaj ekspozycji:
Liczba i rodzaj ekspozycji:
duże ryzyko zakłucie lub skaleczenie
narzędziem
zanieczyszczonym krwią chorego
małe ryzyko zanieczyszczenie krwią
nieuszkodzonej skóry
Poziom wiremii u pacjenta
Poziom wiremii u pacjenta
-
koncentracja wirusa w ml krwi ściśle
związana z fazą zakażenia

Ryzyko zakażenia HBV
Ryzyko zakażenia HBV
Rodzaj materiału biologicznego:
Rodzaj materiału biologicznego:
duże ryzyko stężona hodowla wirusa,
krew,
płyny
ustrojowe z domieszką krwi
średnie ryzyko
ślina, nasienie,
wydzielina pochwy
małe ryzyko mocz, pot, mleko kobiece
W jamie ustnej największe stężenie
wirusa w szczelinie dziąsłowej; zwiększa
się znacznie w stanach chorobowych

Epidemiologia zakażeń
Epidemiologia zakażeń
HBV
HBV
88% światowej populacji żyje na
terenach o endemiczności wysokiej
(HBsAg u > 8% populacji)
i średniej
(2-7%)
12% światowej populacji żyje na
terenie o niskiej częstotliwości
zakażenia
(HBsAg <2% populacji)

Szczepienia przeciw WZW B
Szczepienia przeciw WZW B
w Polsce
w Polsce
1989 – noworodki, niemowlęta urodzone
przez kobiety zarażone HBV.
1990 – pracownicy służby zdrowia,
studenci akademii medycznych, uczniowie
szkól medycznych.
1993 – osoby przygotowane do
planowanego zabiegu operacyjnego, osoby
przewlekłe chore, osoby z bliskiej
styczności z zakażonymi HBV.
1994 – 1996 – noworodki, niemowlęta
wszystkie;
- dzieci w 14 roku życia

Szczepienia przeciw WZW
Szczepienia przeciw WZW
B
B
w Polsce
w Polsce
2000 r. – wprowadzenie
obowiązkowych szczepień młodzieży w
14 r.ż. oraz stopniowe ograniczanie
szczepień w grupach ryzyka
W 2004 r. rozszerzenie grupy osób
podlegających obowiązkowi
szczepienia o osoby z przewlekłym
uszkodzeniem wątroby o etiologii
wirusowej (HCV),
autoimmunologicznej, metabolicznej i
alkoholowej oraz zakażonych HIV i
dzieci z wrodzonym lub nabytym
niedoborem odporności

Profilaktyka zakażeń HBV
Profilaktyka zakażeń HBV
U
U
odpornienie czynne – schemat: 0-1-6
odpornienie czynne – schemat: 0-1-6
–
szczepionki – głównie rekombinowane
Zarejestrowane w Polsce:
Engerix – Glaxo
SmithKline;
HB – Vax – II – Merck Sharp Dohme;
Euvax B – LGCH Ltd. – Aventis Pasteur;
Hepavax – gene – GCVC – Biomed –
Kraków)
Dopuszczalne odstępy między dawkami
1. – 2.
4 - 10 tygodni
2. – 3.
1 - 5 (11) miesięcy
U
U
odpornienie bierno-czynne
odpornienie bierno-czynne
–
immunoglobulina (hyperimmunonizowana)
anty – HBV
dostępne w Polsce: Gamma anty – HBs – Biomed –
Lublin;
Hepatect – Biotest)
–
szczepionki – j. w.

Skuteczność profilaktyki
HBIG:
85-95% noworodki
75%
dorośli
Szczepienia ochronne:
ponad 95%,
gorsza odpowiedź:
choroby przewlekłe (schyłkowa
niewydolność nerek, cukrzyca, nowotwory)
palenie tytoniu
płeć męska, otyłość, wiek>50 lat

Wirusowe zapalenie wątroby
typu C
Czynnik etiologiczny:
Czynnik etiologiczny:
HCV
RNA wirus z rodzaju
Flavivirus
Wrażliwość:
Wrażliwość:
-
duża na środki i metody dezynfekcyjne
duża na środki i metody dezynfekcyjne
-
na powierzchni w otoczeniu co najmniej
na powierzchni w otoczeniu co najmniej
16 godz, nie dłużej jednak niż 4 dni
16 godz, nie dłużej jednak niż 4 dni

Wirusowe zapalenie wątroby
typu C
Przebieg kliniczny
Przebieg kliniczny
:
:
Inkubacja 7-9 tygodni:
przebieg bezobjawowy
60-80%
przebieg piorunujący 0,5%
przejście w stan przewlekły
80-95%
Możliwe następstwa:
marskość (10-
20%)
rak wątroby (3-5% na rok)

C
C
zynniki sprzyjające
zynniki sprzyjające
progresji zakażenia
progresji zakażenia
HCV
HCV
człowiek:
–
wiek
–
płeć
–
schorzenia
–
czynniki
genetyczne
wirus
wirus
objętość dawki
objętość dawki
zakażającej
zakażającej
g
g
enotyp
enotyp
wysoka wiremia
wysoka wiremia
środowisko:
środowisko:
alkohol
alkohol
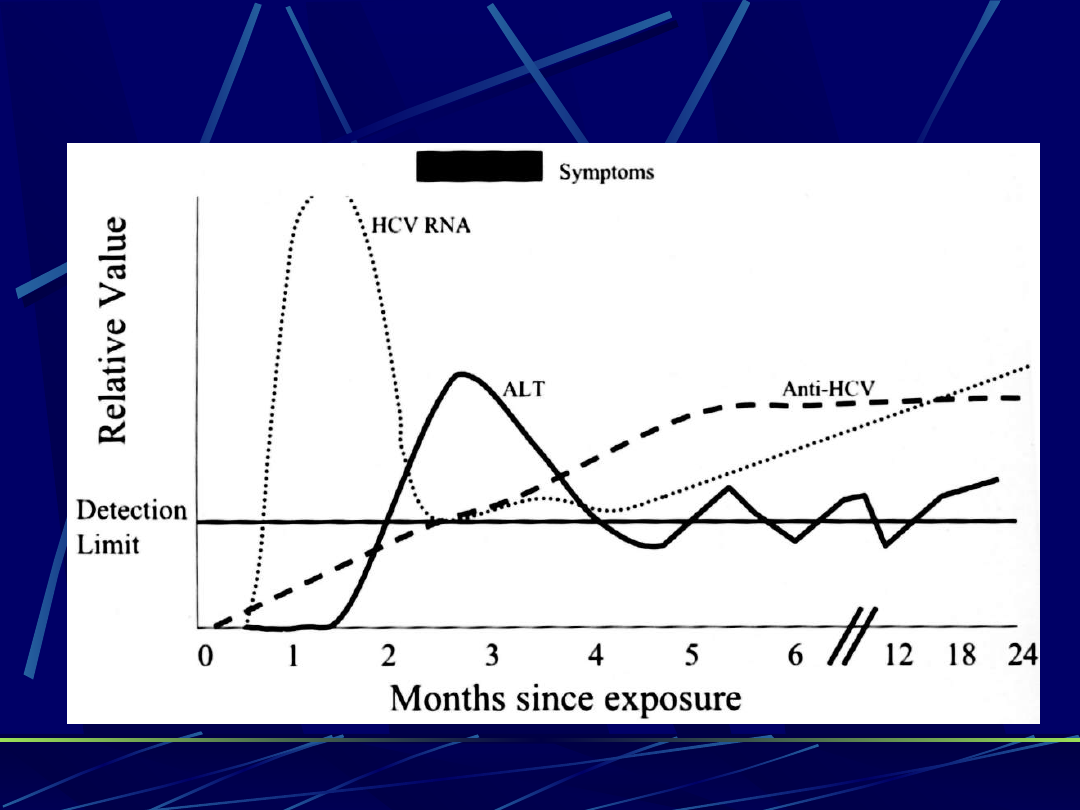
Przebieg zakażenia HCV
Przebieg zakażenia HCV

Wirusowe zapalenie
wątroby typu C
Diagnostyka
Diagnostyka
Anty-HCV - w okresie ostrego wzw
obecne u 15-25% zakażonych
- w przewlekłym wzw obecne u
67-85% zakażonych
Zwykle wykrywane po 5-6 miesiącach od
zakażenia;
utrzymują się kilka lat, niezależnie od
skuteczności leczenia.
Wykrywanie RNA wirusa

Wirusowe zapalenie
wątroby typu C
Epidemiologia
Epidemiologia
Zakażenie jak w przypadku HBV (rzadziej przez
kontakt seksualny i wertykalnie)
- 80%-90% wszystkich potransfuzyjnych wzw
- 3% personelu medycznego, 31-58 %
dializowanych
Stan nosicielstwa kilka lat z nieregularną lub
stałą
wiremią.
Profilaktyka
Profilaktyka
nieswoista - jak w przypadku innych zakażeń
przenoszonych drogą krwi
swoista - brak

Zakażenie HCV - Polska
zakażeni HCV:
1,4 % populacji (~
580 tys.)
wykrywane zakażenia: głównie zakażenia
przewlekłe
bez czynnej replikacji ok. 10%

HIV
ludzki wirus niedoboru odporności
Human immunodefficiency virus
AIDS
zespół nabytego upośledzenia
odporności
Acquired immunodeficiency syndrome
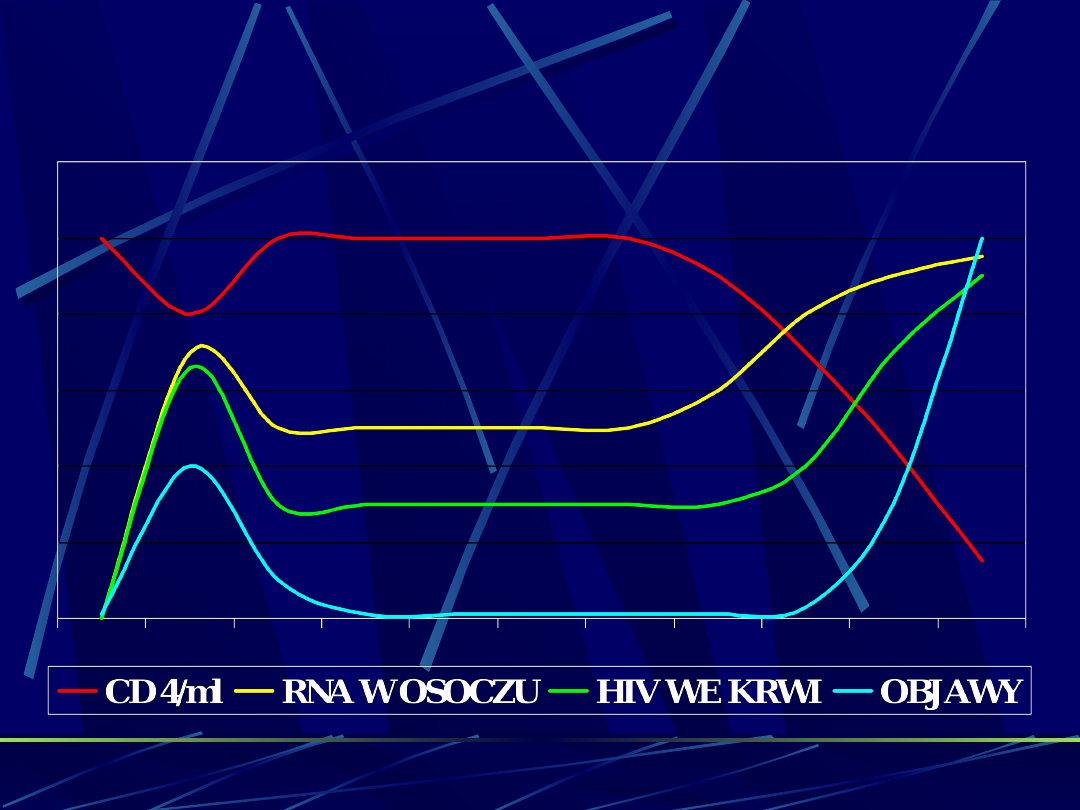
Przebieg zakażenia HIV
serokonwersjazakażenie bezobjawowe
AIDS
AIDS

Ostra choroba retrowirusowa
Objawy :
ujawniają się w 1-3 tygodniu od
zakażenia, utrzymują 1-2 tygodni
gorączka
96
%
limfadenopatia
74
%
zapalenie gardła
70
%
wysypka
70
%
bóle stawowe i
mięśniowe
54
%
bóle głowy
32
%
biegunka
32
%
plamisto-grudkowa,
rumieniowa
zlokalizowana na:
twarzy, tułowiu,
kończynach-
również dłoniach i stopach

Ostra choroba
retrowirusowa
Objawy ostrej choroby retrowirusowej
owrzodzenia w jamie ustnej i na narządach
płciowych
10-
40%
ubytek masy ciała
13%
pleśniawki
12%
objawy neurologiczne
12%
•
objawy występują u 60-80% (50-90%) pacjentów
zakażonych HIV
•
wysokie wartości wiremii, ulegają obniżeniu w miarę
postępu serokonwersji (2 tygodnie do 2-3 miesięcy);
• choroba
rzadko rozpoznawana (!);
ustępuje samoistnie

Choroby wskaźnikowe w AIDS
w zależności od stopnia odporności
liczba limfocytów Choroba
CD4+ /kom/L/
<500 bakteryjne zakażenia skóry,
zakażenia HSV (5%);
półpasiec (3%)
grzybicze zakażenia jamy
ustnej
i skóry (16%)
< 400 mięsak Kaposiego u mężczyzn
< 60r.ż (7%)
< 300 leukoplakia włochata
gruźlica płuc (7%),
pozapłucna (2%)

Choroby wskaźnikowe w AIDS
w zależności od stopnia odporności
liczba limfocytów Choroba
CD4+ /kom/L/
<200
PCP – Pneumocystis carini
pneumonia (38%)
kryptokokoza pozapłucna
(~1,5%)
toksoplazmopza mózgu
(4%)
izosporydioza jelitowa (0,1%)
sepsa salmonellowa (0,3%)
kandydoza przełyku (16%)

Choroby wskaźnikowe w AIDS
w zależności od stopnia odporności
liczba limfocytów Choroba
CD4+ /kom/L/
<100 chłoniaki (~2%)
zakażenia CMV (7%)
kryptokokowe zapalenie opon
mózgowo-rdzeniowych
(5%)
postępująca wieloogniskowa
leukoencefalopatia (5%)
aspergiloza (0,1%)
rozsiana kokcydioidomykoza
(0,3%)
rozsiana histoplazmoza (0,9%)
zakażenia MAC (5%)

Diagnostyka zakażenia HIV:
wykrywanie przeciwciał
wykrywanie antygenu p24
wykrywanie wirusowego kwasu nukleinowego
hodowla wirusa

Ocena ryzyka zakażenia HIV
HIV jest wrażliwy na środki i metody
dezynfekcyjne
na powierzchni w otoczeniu w suchych
warunkach już po kilku godzinach traci 90-
95% aktywności
w płynie, w hodowli, w temp pokojowej w
laboratorium pozostaje zakaźny do 15 dni
do zakażenia potrzeba 0,1 ml zakażonej krwi

Czynniki ryzyka poekspozycyjnych
zakażeń
HIV (wg CDC)
Głębokie zakłucie igłą ze światłem
Widoczna na narzędziu krew
Igła z tętnicy lub żyły pacjenta
Źródłem ekspozycji pacjent w zaawansowanym
stadium zakażenia HIV (wysoki poziom HIV RNA)
Brak profilaktyki poekspozycyjnej - profilaktyka z
zastosowaniem AZT zmniejsza ryzyko zakażenia o
79%

Ryzyko zakażenia HIV
ekspozycja przezskórna
0,3%
błony śluzowe
0,09%
używanie zakażonych igieł
0,67%
stosunek analny
0,8 -
3,2%
stosunek waginalny
0,05 -
0,15%
ryzyko zakażenia pacjenta wirusem HIV przez
lekarza specjalności zabiegowej wynosi ok..
0,024-0,00024%

Zakażenie może nastąpić w
wyniku:
Naruszenia ciągłości skóry poprzez
zakłucie, zadrapanie, skaleczenie
Zachlapanie błon śluzowych (jama
ustna, spojówki)
Długotrwałego kontaktu skóry z dużą
objętością materiału zakaźnego

Ocena ryzyka zakażenia
HIV
Materiały
potencjalnie
zakaźne:
krew, nasienie, wydzielina
pochwowa, płyn mózgowo-rdzeniowy,
żółć, płyn owodniowy, płyn z opłucnej,
otrzewnej,
osierdzia,
stawowy;
wszystkie wysięki i płyny zawierające
domieszkę krwi; tkanki (bioptaty);
mleko matki (HIV)
Materiały niezakaźne :
kał, mocz,
ślina, łzy, pot; rany po 3 dniach i otarcia
naskórka po 24 godzinach od ich
powstania (HIV)

Ocena ryzyka zakażenia
Ryzyko zakażenia
poekspozycyjnego:
HBV
30%
HCV
5-15%
HIV
0,3%

Czynniki wpływające na możliwość
przeniesienia zakażenia HIV, HBV i HCV
liczba i rodzaj ekspozycji ( zakłucie lub
skaleczenie z wprowadzeniem zakażonej krwi –
duże ryzyko, zachlapanie krwią nieuszkodzonej
skóry – mniejsze ryzyko)
rodzaj materiału biologicznego (stężona hodowla
wirusa, krew, płyny ustrojowe z domieszką krwi,
inne płyny ustrojowe)
głębokość rany
poziom wiremii u pacjenta, czyli koncentracja
wirusa w mililitrze krwi zależna od fazy zakażenia
zastosowanie lub nie profilaktyki poekspozycyjnej

Ryzyko zakażenia i zachorowania po
ekspozycji
na HBV, HCV I HIV
P r a w d o p o d o b n e ź r ó d ło z a k a ż e n ia
H B s ( + ) / H B e ( + )
a n t y - H C V ( + )
a n t y - H I V ( + )
P r a w d o p o d o b i e ń s t w o
z a k a ż e n i a
o k . 3 0 %
o k . 2 %
o k . 0 ,3 %
P o z a k a ż e n i u o s t r e
z a p a l e n i e w ą t r o b y
l u b o s t r y z e s p ó ł
r e t r o w i r u s o w y
o k . 1 0 %
2 0 - 3 0 %
3 0 - 7 0 %
Z a k a ż e n i e
p r z e w l e k ł e
5 - 1 0 % z a k a ż o n y c h > 5 0 % z a k a ż o n y c h
1 0 0 % z a k a ż o n y c h
S k u t e c z n o ś ć
p r o fi l a k t y k i
p o e k s p o z y c y j n e j
s z a c u n k o w o
o k . 9 0 %
n i e z n a n y ż a d e n
s p o s ó b z a p o b i e g a n i a
? ?


Zakażenie potransfuzyjne
Ryzyko zakażenia w okienku
serologicznym:
HBV i HCV
1/400 000 - 1/600 000
przetoczeń
HIV
1/ 2 000 000 przetoczeń

Nieswoista profilaktyka
zakażeń
krwiopochodnych
Częste i staranne mycie rąk.
Używanie odzieży ochronnej i rękawiczek.
Natychmiastowe usuwanie plam z krwi.
Umieszczanie materiału biologicznego w
zamkniętych pojemnikach.
Składowanie zużytych igieł i innych ostrych
narzędzi
w plastikowych, twardych pojemnikach
uniemożliwiających skaleczenie.
Ścisłe przestrzeganie procedur sterylizacji i
dezynfekcji sprzętu medycznego.

Postępowanie
poekspozycyjne
Nieuszkodzona skóra:
umyć skórę wodą
z mydłem
i zdezynfekować
Błony śluzowe
przepłukać obficie wodą,
Uszkodzona skóra (zakłucie)
sprowokować możliwie obfite krwawienie,
miejsce ekspozycji umyć wodą z mydłem
ranę zdezynfekować, założyć nieprzemakalny
opatrunek
Zgłosić fakt ekspozycji przełożonemu

Postępowanie
Postępowanie
poekspozycyjne
poekspozycyjne
Zgłosić się jak najszybciej do najbliższego
ośrodka specjalistycznego chorób
zakaźnych
Zabezpieczyć do badań serologicznych
po 5 ml surowicy pochodzących od źródła
zakażenia i osoby eksponowanej
Uwaga!
Konieczna zgoda pacjenta

Kierunki badań pobranych
próbek
od źródła zakażenia:
przeciwciała anty-HIV (ew. badanie wirusologiczne,
gdy badania serologiczne ujemne, a objawy mogą
sugerować ostrą chorobę retrowirusową)
HBsAg
przeciwciała anty-HCV
od osoby eksponowanej:
przeciwciała anty-HIV
przeciwciała anty-HCV
przeciwciała anty-HBs (w przypadku osób
szczepionych p/WZW B)
przeciwciała anty-HBc i HBsAg (w przypadku
nieszczepionych)

Profilaktyka swoista HBV
Potencjalne źródło zakażenia
Osoba
eksponowana
nie
określone
bez markerów
HBs (+)
HBe (+)
nie szczepiona
HIB
+ szczepionka
szczepionka
HIB
+ szczepionka
szczepiona:
anty-HBs
<10 IU
dawka
przypominająca
szczepionki
dawka
przypominająca
szczepionki
HIB + dawka
przypominająca
szczepionki
szczepiona:
anty-HBs
>10 IU
bez profilaktyki
bez profilaktyki
bez profilaktyki
szczepiona:
brak
odpowiedzi
HIB + podwójna
dawka szczepionki
podwójna dawka
szczepionki
HIB + podwójna
dawka szczepionki

Postępowanie
poekspozycyjne
HBIG domięśniowo po ekspozycji należy podać
nie później niż w ciągu 24 godzin
Jednocześnie z profilaktyka WZW decyzja o
chemioprofilaktyce
HIV
(lekarz
chorób
zakaźnych)
Czas podania chemioprofilaktyki: nie później niż
do 48 h po ekspozycji (optymalny czas do 2 h);
przez 28 dni
Postępowanie
awaryjne
(brak
wczesnej
konsultacji): podanie po ekspozycji pojedynczej
dawki Combiviru

Badania poekspozycyjne
Badania w kierunku WZW i
HIV:
natychmiast
po
ekspozycji
w
celu
wykluczenia już istniejącej infekcji
po 6 tygodniach, 3 i 6 miesiącach
Badania dodatkowe (co 7 dni)
przy profilaktyce HIV:
morfologia
krwi,
aktywność
aminotransferaz,
stężenie
mocznika,
kreatyniny w surowicy krwi

Monitorowanie zakażeń
Zespół
ds.
Zakażeń
Szpitalnych
powinien
prowadzić
rejestrację
pracowników, u których :
wystąpiły choroby infekcyjne
stwierdzono stan nosicielstwa (np.
MRSA)
wystąpiła ekspozycja na zakażenie
-
zwłaszcza
wirusami
przenoszonymi drogą krwi.
Wskazany jest stały nadzór nad w/ w
osobami.

Ogólne regulacje dotyczące zdrowia i
bezpieczeństwa pracowników
Od pracodawców wymaga się oceny ryzyka dla zdrowia i
bezpieczeństwa pracowników, którzy mogą być narażeni
na czynnik biologiczny.
Opierając się na tej ocenie pracodawcy powinni:
Przedsięwziąć środki zaradcze w celu ograniczenia
ryzyka zarażenia
•
dbać o higienę i indywidualna ochronę
pracowników
•
regularnie sprawować nadzór nad zdrowiem
pracowników zarówno przed, jak i po okresie
narażenia na czynniki biologiczne
Oferować szczepienia wolne od opłaty wszystkim
pracownikom narażonym na zakażenie czynnikiem,
przeciw któremu istnieje skuteczna szczepionka.

Regulacje prawne
Zakażenia HBV i HCV - choroba zawodowa
lekarz, pielęgniarka czy inny personel medyczny
może być odsunięty od zajmowanego stanowiska
pracy na mocy art..230 §1 Kodeksu Pracy w
momencie rozpoznania choroby zawodowej:
W razie stwierdzenia u pracownika objawów
wskazujących na powstanie choroby zawodowej,
pracodawca jest zobowiązany, na podstawie
orzeczenia lekarskiego, w terminie i na czas
określony w tym orzeczeniu, przenieść
pracownika do innej pracy nie narażającej go na
działanie czynnika, który wywołał te objawy

Regulacje prawne
Zakażenia HBV i HCV - choroba zawodowa
w przypadku udowodnienia iż zakażony lekarz
lub pielęgniarka swoim zaniedbaniem
doprowadzili do zakażenia pacjenta, mogą zostać
pociągnięci do odpowiedzialności z powództwa
cywilnego, jak również stanąć przed Komisją
Odpowiedzialności Zawodowej
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
Wyszukiwarka
Podobne podstrony:
Opieka nad pacjentem po znieczuleniu i operacji
Terapia i opieka nad pacjentka z zaburzeniami depresyjnymi
Opieka nad pacjentem z niewydolnością żylną 2012
Opieka nad pacjentem z ostrą niewydolnością odechową
Opieka nad pacjentem z procesem rozrostowym w OUN, pięlęgniarstwo, mgr
opieka nad pacjentem po operacji we wczesnym okresie pooperacyjnym, pięlęgniarstwo, mgr
opieka nad pacjentem znieczulonym2
opieka nad pacjentem znieczulonym4
Opieka nad pacjentem z gastrostomią odżywczą, leczenie ran+pielęgn.inne
opieka nad pacjentem z otępieniem
INTERNA opieka nad pacjentem z wyłonioną stomią jelitową
opieka nad pacjentem znieczulonym
Opieka nad pacjentem w stanie spiaczki
opieka nad pacjentem znieczulonym3
Opieka nad pacjentem przewlekle
opieka nad pacjentem z niewydolnoscia zylna
Opieka nad pacjentem z niedrożnością jelit
więcej podobnych podstron