
Fizjologia Noworodka
Małgorzata Czyżewska
II Katedra i Klinika Ginekologii,
Położnictwa i Neonatologii AM
Wrocław

Postępowanie z noworodkiem
zdrowym po porodzie
• Zmiana komfortowego środowiska
wewnątrzmacicznego ( ciepło, ciemno, cicho )
na zupełnie inne środowisko zewnętrzne
(często zimno, hałas, światło )- stres
okołoporodowy.
• Noworodek musi więc ustabilizować
podstawowe funkcje organizmu: oddychanie,
krążenie, trawienie, wydalanie, termoregulację.
• Noworodek zdrowy, donoszony wyposażony jest
przez naturę w liczne mechanizmy adaptacyjne
- przystosowanie się do nowej sytuacji i
rozpoczęcie samodzielnego funkcjonowania.

Miejsce zaopatrzenia
noworodka po porodzie
• stanowisko noworodkowe-
zaopatrzenie
noworodka po porodzie w optymalnych
warunkach, ocena, pierwsze badanie,
zabiegi resuscytacyjne
• wyposażenie stanowiska noworodkowego :
stabilny stolik z regulacją pochylenia blatu,
promiennik ciepła zapewniający
temperaturę otoczenia dziecka w
granicach 37 – 38 st C, ssak z kompletem
jałowych cewników do odsysania, źródło
tlenu, stetoskop, waga noworodkowa,
centymetr, sprzęt ( stały i jednorazowy) do
prowadzenia zabiegów resuscytacyjnych,
leki, materiały opatrunkowe, wenflony.
• podczas każdego porodu obecny powinien
być lekarz neonatolog .

ZAOPATRZENIE NOWORODKA
PO PORODZIE
• Po urodzeniu się główki noworodka- delikatne
odessanie wydzieliny z jamy nosowo-
gardłowej
• Bezpośrednio po porodzie ułożenie dziecka w
poziomie macicy, aż do odpępnienia
( ułożenie powyżej macicy- cofnięcie się krwi
naczyniami pępowinowymi do matki-
hipowolemia u dziecka, ułożenie poniżej
poziomu macicy - zwiększony przepływ krwi
do dziecka- hiperwolemia
• Po odpępnieniu noworodka pokazanie matce
celem określenia płci, ułożenie na jej brzuchu,
gdy jego stan na to pozwala ( pogłębienie ich
więzi uczuciowej, rozpoczęcie laktacji)

ZAOPATRZENIE NOWORODKA
PO PORODZIE
• przeniesienie noworodka pod promiennik
ciepła, delikatne osuszenie ciepłymi
pieluszkami, ponowne odessanie z jamy
ustno-gardłowej i nosowej, równoczesne
sprawdzenie drożności przełyku
( wprowadzenie cienkiego cewnika do żołądka
dziecka)
• ocena drożności odbytu- obecność smółki na
końcu cewnika, po wprowadzeniu go do
odbytu.
• zabieg Credego ( profilaktyka rzeżączkowego
zapalenia spojówek)- zakropienie do obu oczu
noworodka po 1 kropli 1% roztworu azotanu
srebra do każdego worka spojówkowego

ZAOPATRZENIE NOWORODKA
PO PORODZIE
• zaopatrzenie pępowiny jałowym
gazikiem zwilżonym 90% spirytusem
• ważenie, mierzenie długości
(ciemieniowo-piętowa i ciemieniowo-
siedzeniowa), obwód głowy i obwód
klatki piersiowej
• Oznakowanie - na rączki lub nóżki
identyfikatory zawierające imię i
nazwisko matki, datę i godzinę
porodu, masę ciała i płeć dziecka.

Klasyfikacja dojrzałości i
masy ciała
Dojrzałość:
• Poród przedwczesny- do ukończenia 37 tyg.
życia płodowego
• Poród o czasie- 38- 41 tydzień
• Poród po terminie- po ukończeniu 41 tyg.
Masa ciała :
• Prawidłowa,noworodek donoszony-NBW
-2500- 3999 g
• Niska masa urodzeniowa- LBW 1500- 2500 g
• Bardzo niska masa urodzeniowa- VLBW -
1000- 1500 g
• Ekstremalnie niska masa ciała- ELBW <
1000 g

ZAOPATRZENIE NOWORODKA
PO PORODZIE
• W trakcie zaopatrywania noworodka-
ocena stanu przy pomocy skali Apgar w 1,
5, 10 minucie życia, dostosowanie
postępowania do uzyskanego wyniku
• Badanie dziecka
• Przekazanie dziecka matce, udzielenie
informacji o jego stanie zdrowia, jeżeli
nie ma przeciwwskazań- rozpoczęcie
karmienia piersią.
• Dokumentacja- wszystkie dane dotyczące
porodu, stanu dziecka, wyniku badania
lekarskiego- historia rozwoju noworodka,
książeczka zdrowia dziecka.

OCENA NOWORODKA PO
PORODZIE
objaw
objaw
punktacja
0
1
2
częstość akcji
częstość akcji
serca
serca
brak
brak
< 100/min
< 100/min
>100/ min
>100/ min
oddechy
oddechy
brak
brak
pojedyncze,
pojedyncze,
płytkie,
płytkie,
nieregularne
nieregularne
głośny płacz
głośny płacz
napięcie
napięcie
mięśniowe
mięśniowe
brak
brak
osłabione
osłabione
prawidłowe
prawidłowe
kolor skóry
kolor skóry
bladość, sinica
bladość, sinica
uogólniona
uogólniona
sinica
sinica
obwodowa
obwodowa
różowa
różowa
reakcja na cewnik
reakcja na cewnik
wprowadzony do
wprowadzony do
nosa
nosa
brak
brak
grymas twarzy
grymas twarzy
kaszel,
kaszel,
kichanie, płacz
kichanie, płacz

Skala Apgar ( wg V.Apgar
1955)
• ocenę przeprowadzamy w 1, 5, 10
minucie życia
• im więcej punktów uzyska noworodek,
tym stan jego jest lepszy
• punktacja w 1 minucie życia określa stan
noworodka w chwili urodzenia, stanowi o
dalszym postępowaniu
• niska punktacja w 1 minucie życia nie ma
znaczenia rokowniczego
• utrzymująca się niska punktacja w 5 i
następnych minutach świadczy o
niedotlenieniu i pogarsza rokowanie co do
przeżycia i rozwoju neurologicznego

Skala Apgar
• 8 - 10 punktów- stan dobry - głośno płacze,
akcja serca> 100/ uderzeń na minutę,
reakcja na bodźce żywa, skóra różowa
(sinica obwodowa- przy ochłodzeniu ),
napięcie mięśniowe prawidłowe -pozycja
zgięciowa
• 4 - 7 punktów- stan średni - słabo żywotny,
o obniżonym napięciu mięśniowym, z
sinicą obwodową lub uogólnioną, oddech
płytki, nieregularny, nie zapewnia
skutecznej wymiany gazowej, mogą
pojawić się bezdechy; akcja serca zwykle
w granicach normy- wymaga stabilizacji
przede wszystkim układu oddechowego
• poniżej 4 punktów- stan ciężki dziecka-
wiotki, bez lub ze słabą reakcją na bodźce,
niewydolny oddechowo z sinicą uogólnioną
i bradykardią- wymaga podjęcia
natychmiastowych zabiegów
reanimacyjnych

BADANIE FIZYKALNE
NOWORODKA
• Pierwsze badanie noworodka- zaraz po
porodzie w sposób szybki ( oziębienie ) i
delikatny ( dodatkowy stres )
• Ocena stanu zdrowia , możliwości
adaptacyjnych, wystąpienia wad
wrodzonych, i uszkodzeń okołoporodowych
• Zapoznanie się z wywiadem dotyczącym
chorób matki, przebiegu ciąży, wystąpienia
patologii u poprzednich dzieci
• Podsumowanie badania- przekazanie
dziecka do odpowiedniego oddziału (matka
z dzieckiem, obserwacyjny, patologii czy
reanimacji )

Wygląd ogólny
• noworodek przyjmuje pozycję zgięciową
( płodową) - kończyny są
przygięte w stawach łokciowych i
kolanowych, głowa znajduje się w linii
środkowej ciała
• proporcje ciała: duża głowa w
porównaniu z resztą ciała, mniejsza
żuchwa, krótka szyja, klatka piersiowa
beczkowata, brzuch wysklepiony
powyżej poziomu klatki piersiowej,
kończyny krótkie z przewagą mięśni
zginaczy, stopy i dłonie stosunkowo
duże, pępek w połowie odległości
między spojeniem łonowym, a
wyrostkiem mieczykowatym

Skóra - wygląd, kolor,
obecność wykwitów
dodatkowych
• różowa, miękka, pokryta mazią
płodową, ( samoistnie wchłania się w
ciągu kilkunastu godzin po porodzie )
• inne zabarwienia świadczą o patologii i
wymagają dalszej diagnostyki i leczenia
( żółtaczka - konflikt
serologiczny, zakażenie
wewnątrzmaciczne), sinica ( oziębienie,
niedotlenienie, zaburzenia oddychania,
wady serca), bladość ( niedokrwistość,
ciężkie zakażenie, zaburzenia krążenia)

Zmiany skórne
• naczyniaki płaskie - nieregularne plamy o
czerwonym zabarwieniu, umiejscowione
głównie u nasady nosa, powiekach i
karku, ustępują samoistnie do ok. 12 m.ż.
• meszek płodowy (lanugo) - delikatne,
miękkie, słabo widoczne włoski na skórze
ramion, grzbietu, policzkach i czole
• rumień noworodkowy (erythema toxicum)
- małe, białe ( ok.1-2mm) pęcherzykowo-
grudkowe wykwity z czerwoną obwódką.
Pojawiają się w 1-3 dobie życia na całym
ciele, ustępując samoistnie po około
siedmiu dniach. Zawartość pęcherzyków
stanowią granulocyty kwasochłonne.

Zmiany skórne
• milia - drobne białawo-żółte grudki
pojawiające się na skórze brody, czoła i
nosa. Są wynikiem wzmożonej czynności
gruczołów łojowych płodu w ostatnim
trymestrze ciąży. Ustępują samoistnie w
ciągu kilku dni.
• wybroczyny (petechae) - drobne sino-
czerwone plamki przypominające ukłucie
szpilką jako następstwo pękania naczynek
włosowatych w trakcie porodu. Ustępują
samoistnie.
• podbiegnięcia krwawe (ecchymosis) -
zasinienie skóry o różnej wielkości, jako
wynik urazów mechanicznych w trakcie
ciężko przebiegających porodów, objaw
skazy krwotocznej lub ciężkiej posocznicy.

Tkanka podskórna
• dobrze rozwinięta u noworodków
donoszonych, u wcześniaków i dzieci
hipotroficznych słabo lub jej brak.

Głowa
• stanowi około 1/3 długości ciała, obwód
średnio wynosi 35 cm i jest większy o
około 1-2 cm od obwodu klatki piersiowej
• szwy czaszkowe są niezrośnięte. Ciemię
przednie o kształcie rombu o różnej
wielkości, miękkie, w poziomie kości
czaszki, nie tętni. Ciemiączko tylne - w
kształcie trójkątnym jest mniejsze, może
być zarośnięte.
• kości czaszki są twarde, często zachodzą
na siebie. Craniotabes - miękkie ogniska
kości, głównie ciemieniowych, blisko szwu
strzałkowego, są wynikiem nieregularnego
wapnienia.

Głowa
• kształt czaszki zależy od warunków porodu i
części przodującej. U noworodków rodzących
się siłami natury i z ułożenia główkowego
może być wydłużona w stronę ciemienia
małego.
• przedgłowie ( caput succedaneum ) - miękki
obrzęk części przodującej czaszki z
zasinieniem skóry, przechodzący poza
granicę jednej kości. Ustępuje samoistnie w
ciągu kilku dni.
• krwiak podokostnowy - wylew krwi między
blaszki okostnej, ograniczony tylko do jednej
kości. Powiększa się w 1-3 dobie, wchłania
się samoistnie około 2-3 tygodni.

Twarz
• asymetria twarzy sugeruje porażenie
nerwu twarzowego
• szeroki rozstaw oczu, fałda nakątna,
małoocze, nisko osadzone uszy,
zniekształcenia małżowin usznych,
często towarzyszą wadom wrodzonym.
• nos - niedrożność przewodów
nosowych może być spowodowana
śluzem, krwią, wodami płodowymi,
obrzękiem śluzówki lub zarośnięciem
nozdrzy tylnych. Utrzymanie
prawidłowej drożności nosa jest
podstawą w procesie oddychania, gdyż
noworodek oddycha tylko przez nos.

Twarz
• jama ustna - śluzówka jest czerwona,
dobrze ukrwiona, policzki pełne,
wypełnione tkanką tłuszczową, język
duży. Na podniebieniu twardym mogą
być tzw. perły Epsteina - białe drobne
skupienia komórek nabłonkowych.
Nie mają znaczenia klinicznego. W
badaniu należy wykluczyć obecność
rozszczepu podniebienia twardego i
miękkiego.

Szyja
• u noworodka jest krótka
• zgrubienie w okolicy dolnego odcinka
mięśnia mostkowo-sutkowo-
obojczykowego sugeruje krwiak lub
zwłóknienie
• płetwistość szyi u dziewczynek ( nadmiar
skóry z tylno-bocznego odcinka szyi i
barków wzdłuż mięśnia trapezowatego)
występuje w zespole Turnera
• węzły chłonne u noworodka są
niewyczuwalne.

Klatka piersiowa
• kształt beczkowaty o małej
ruchomości ( tor oddychania u
noworodków jest głównie
przeponowy , stąd wciąganie dolnej
części klatki piersiowej, a unoszenie
brzucha), niesymetryczna ruchomość
klatki piersiowej sugeruje odmę
opłucnową lub porażenie nerwu
przeponowego

Płuca
• Częstość oddychania u noworodków jest
zmienna i zależy od stanu aktywności, zmian
płucno - sercowych, neurologicznych i
metabolicznych. Za normopnoe przyjęto liczbę
30-40 oddechów na minutę, a u noworodków
niedojrzałych do 60/min. Szybkość oddychania
powyżej 60 oddechów /min najczęściej
związana jest z patologią płucną i musi być
rozpatrywana jako objaw zagrażającą
niewydolnością oddechową.. Gdy tak
przyspieszony oddech utrzymuje się dłużej
dziecko wyczerpuje siłę mięśni co prowadzi do
bezdechu i bradykardii.

Płuca
• Bezdechy czyli zaprzestanie oddychania
pomiędzy 6-60 sek. są charakterystyczne
w pierwszych tygodniach życia u
wcześniaków nawet bez innych zaburzeń
klinicznych. U noworodków chorych
bezdechy towarzyszą najczęściej
posocznicy, hipoglikemii, zaburzeniom
elektrolitowym, krwawieniom
śródczaszkowym, drgawkom, a także
znacznemu ochłodzeniu dziecka. Takim
bezdechom towarzyszy zwykle
bradykardia i sinica wraz z obniżeniem
prężności tlenu we krwi tętniczej.
• szmer pęcherzykowy jest symetryczny,
dobrze słyszalny

Serce
• Na częstość uderzeń serca wpływa wiek
ciążowy, wiek po urodzeniu, stan układu
autonomicznego ,częstość oddychania ,
działanie leków(atropina) i bodźców
zewnętrznych. Za normokardię u
noworodka donoszonego przyjmujemy
wartość 100-160 uderzeń/min.
• Istotne znaczenie ma wczesne wykrycie
bradykardii, gdyż powoduje ona zawsze
zmniejszenie objętości minutowej serca.
Związana jest z hipotensją i w rezultacie
zmniejszonym dostarczaniem tlenu do
tkanek, szczególnie w mózgu.

Serce
• Zmienność częstości uderzeń serca
jest charakterystyczna dla okresu
noworodkowego.
• tony serca są głośne i dobrze
akcentowane.
• tętno wyczuwalne jest na wszystkich
tętnicach, dobrze wypełnione.

Brzuch
•
miękki, wystaje powyżej poziomu klatki
piersiowej. Zapadnięty, łódkowaty sugeruje
przepuklinę przeponową, zapadnięty w środku
z widocznymi pętlami jelitowymi świadczy o
braku mięśni ściany brzucha.
•
powiększenie obwodu brzucha - konieczna
diagnostyka w kierunku niedrożności przewodu
pokarmowego.
•
rozstęp mięśni prostych brzucha- ubytek w
masie mięśni brzucha, wyczuwalny wzdłuż linii
środkowej podbrzusza. Ustępuje samoistnie.
•
wątroba wyczuwalna na 1-2 cm poniżej łuku
żebrowego, miękka o okrągłym brzegu,
śledziona niemacalna ( powiększenie ich
świadczyć może np. o zrealizowanym
konflikcie serologicznym, zakażeniu
wewnątrzmacicznym, niewydolności krążenia)

Brzuch
• obecność oporów patologicznych w
badaniu palpacyjnym - zbite masy
kałowe, wady wrodzone i nowotwory
nerek, jelit, jajników i trzustki.
• pęcherz moczowy wypełniony moczem
wyczuwalny jest nad spojeniem
łonowym. Po porodzie noworodek może
nie oddawać moczu do 24 godzin.
• sznur pępowiny jest przeźroczysty,
posiada dwie tętnice ( drobne okrągłe,
wystają ponad powierzchnię przeciętej
pępowiny i jedną dużą żyłę o ziejącym
świetle. Obecność tylko dwóch naczyń
wymaga obserwacji w kierunku wad
rozwojowych nerek, serca i jelit.

Zewnętrzne narządy
płciowe
• gruczoły piersiowe mogą się powiększać i
wydzielać mleko pod wpływem estrogenów
matki u noworodków obojga płci. Stan ten
nie wymaga leczenia, ustępuje samoistnie.
• u noworodków płci żeńskiej wargi sromowe
większe przykrywają mniejsze. W
przypadku przerośniętej łechtaczki należy
wykonać wykluczyć zespół nadnerczowo-
płciowy. Czasami stwierdza się białawą
wydzielinę z pochwy ( może być
podbarwiona krwią ) jako odpowiedź na
spadek stężenia matczynych estrogenów.
• u noworodków płci męskiej moszna jest
duża, nie przylega do krocza, o
pofałdowanej powierzchni, może być
przebarwiona. Jądra znajdują się w
mosznie. Dość często obserwuje się
wodniaki jąder czyli nagromadzenie się
płynu pomiędzy jądrem, a jego osłonkami.
Ustępują samoistnie.

Odbyt
• sprawdzamy drożność poprzez
wprowadzenie cienkiego cewnika do
odbytu na głębokość około 8 cm
( ślad smółki na końcu cewnika).
Noworodek oddaje smółkę do 24
godzin po porodzie. Jej brak po tym
czasie wymaga obserwacji dziecka w
kierunku niedrożności przewodu
pokarmowego.

Kończyny
• oceniamy ułożenie kończyn oraz ich
ruchy spontaniczne.
• nieprawidłowe ułożenie lub
ograniczenie ruchomości jednej z
kończyn sugeruje porażenie lub
złamanie (uraz okołoporodowy).
• stawy biodrowe sprawdzamy w
kierunku wrodzonego zwichnięcia,
poprzez badanie kąta odwodzenia ud
(objaw Ortolaniego) i objawu
przeskakiwania w stawach biodrowych
w trakcie ich odwodzenia i
przywodzenia.

BADANIE NEUROLOGICZNE
NOWORODKA
• Wykonuje się po okresie adaptacyjnym
w 2-3 dobie życia, najlepiej w czasie
czuwania dziecka, pomiędzy
karmieniami.
• Ocenie podlega jego napięcie
mięśniowe, zachowanie spontaniczne
oraz odruchy automatyczne na
działające bodźce, świadczące o
dojrzałości i sprawności centralnego
układu nerwowego.

BADANIE NEUROLOGICZNE
NOWORODKA
• odruch Moro - obecny od urodzenia. Faza I
-odwiedzenie ramion z wyprostowaniem
rąk, nadgarstków i palców, II faza - ruchem
obejmowania następuje przywiedzenie
kończyn górnych do klatki piersiowej i
dziecko zaczyna płakać.
• odruch szukania - podczas drażnienia
okolicy kącika warg lub policzka
noworodek otwiera usta, wysuwa język i
zwraca się w stronę badaną.
• odruch ssania - po włożeniu do buzi
brodawki sutkowej lub smoczka
noworodek automatycznie rozpoczyna
ssanie.

BADANIE NEUROLOGICZNE
NOWORODKA
• odruch szyjny - obrócenie głowy
noworodka w jedną stronę powoduje
wyprostowanie ręki po tej samej stronie i
zgięcie nogi po stronie przeciwnej.
• odruch chwytny - podczas dotyku
wewnętrznej powierzchni dłoni lub stóp
dochodzi do zaciśnięcia paluszków dziecka.
• odruch pełzania - w pozycji na brzuszku
następują ruchy imitujące pełzanie
podczas drażnienia części podeszwowej
stóp.
• odruch podparcia - w pozycji pionowej po
oparciu stopami o podłoże noworodek
prostuje nogi i tułów, a następnie wykonuje
nogami ruchy przypominające chodzenie
( odruch stąpania).

OCENA DOJRZAŁOŚCI
NOWORODKA
Ocenę dojrzałości przeprowadzamy na
podstawie:
• badania fizykalnego - zewnętrzne cechy
dojrzałości występują niezależnie od
stanu ogólnego dziecka
• badania neurologicznego - centralny
układ nerwowy jest odpowiedzialny za
wystąpienie reakcji motorycznych, które
są niezależne od masy ciała noworodka.
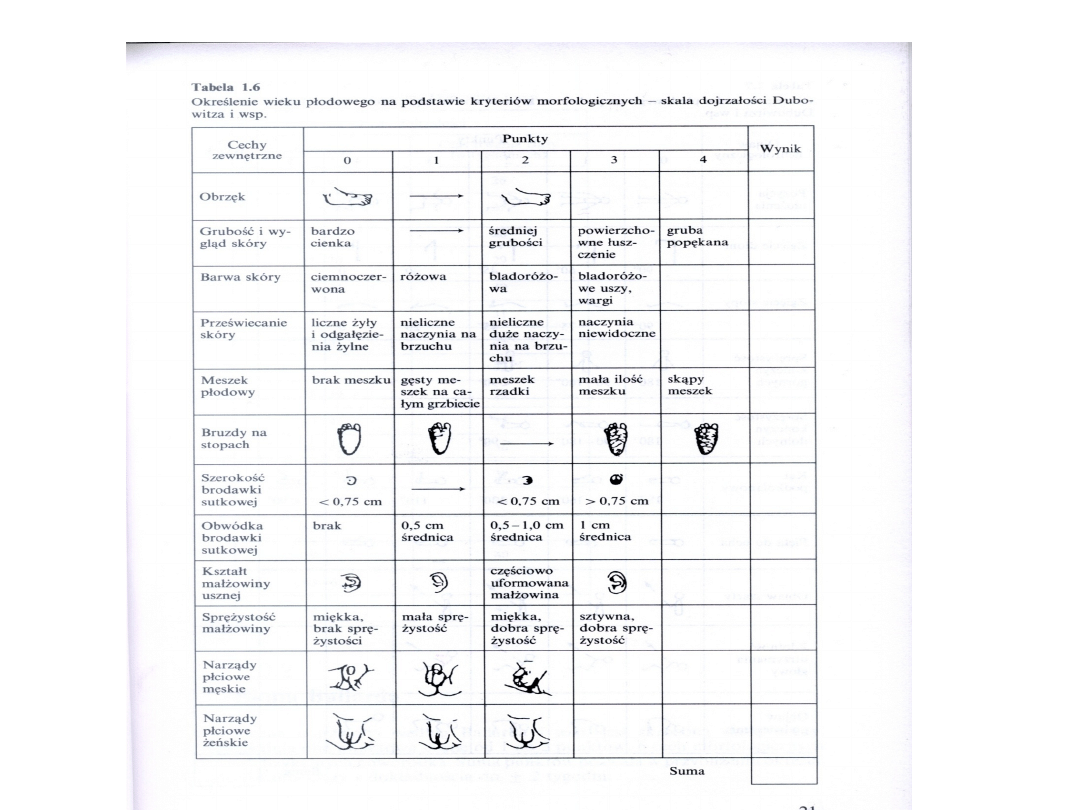

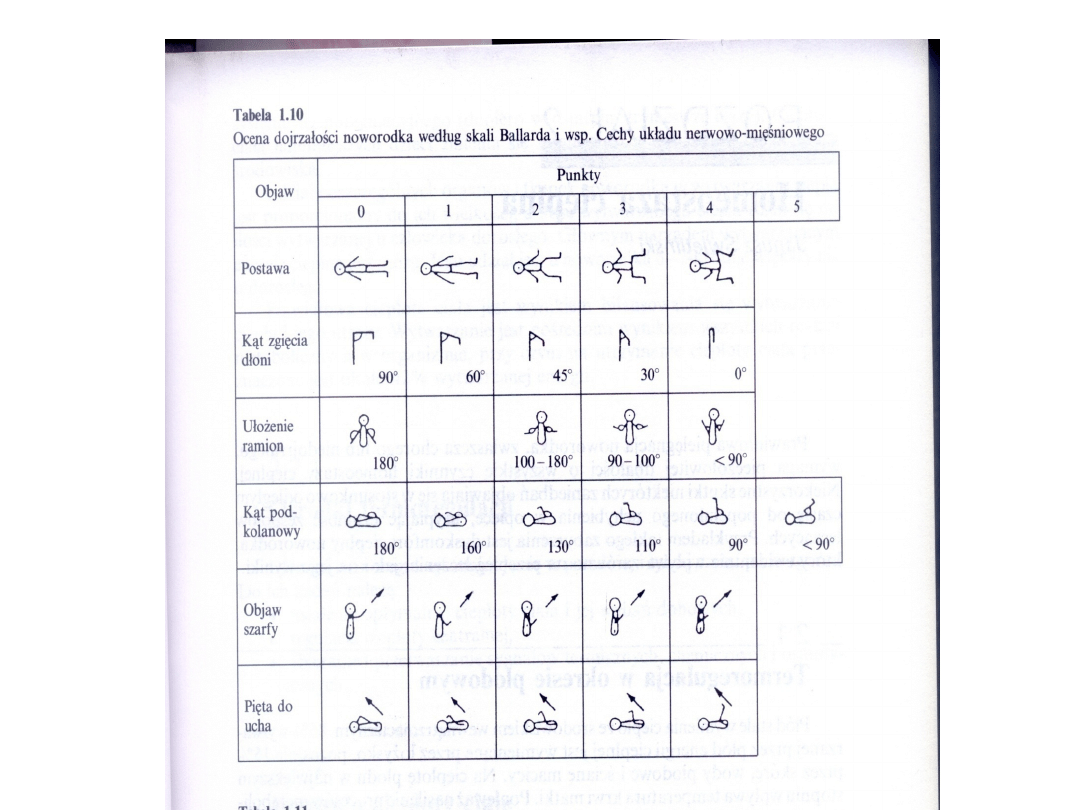
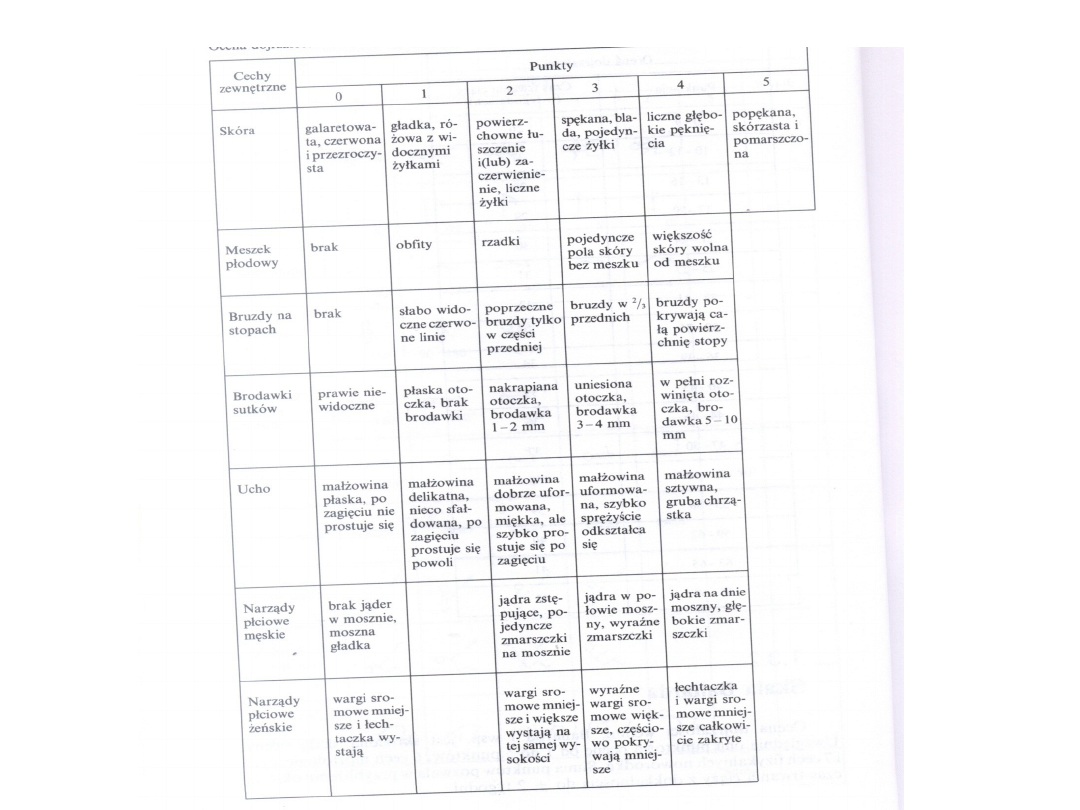

OCENA DOJRZAŁOŚCI
NOWORODKA
Po określeniu dojrzałości noworodka i
uwzględnieniu jego urodzeniowej masy
ciała, przy pomocy siatek centylowych
( tabela 6 ) kwalifikujemy dziecko do jednej
z grup:
• noworodki odpowiednie do wieku
płodowego (AGA- appropriate for
gestational age) - masa ciała mieści się w
przedziale 10-90 percentyla
• za małe do wieku płodowego (SGA- small
for gestational age) - masa ciała jest poniżej
10 percentyla
• za duże do wieku płodowego (LGA - large
for gestational age) - masa ciała jest
powyżej 90 percentyla

Przyjęcie noworodka do
oddziału
• ponownie sprawdzić tożsamość dziecka –
obrączki i dane w dokumentacji.
• dokonać wstępnej oceny stanu noworodka
– ocena objawów życiowych – temperatura,
tętno, częstość oddechów (patrz niżej),
obserwacja pod kątem wad wrodzonych,
nieprawidłowego zachowania - odnotować
w raporcie i w karcie noworodka
• skontrolować stan pępowiny
• ocenić dojrzałości noworodka (np. wg skali
Ballard)

Przyjęcie noworodka do
oddziału
• kąpiel noworodka (uwaga! nie zaczynać
pielęgnacji noworodka chorego od kąpieli!)
• podać wit. K, jeśli nie została podana na
sali porodowej
• szczególnej obserwacji wymagają
noworodki po porodzie zabiegowym (cięcie
cesarskie, próżnociąg, kleszcze)
• zapoznać się z danymi w dokumentacji
dziecka (wywiad położniczy, ocena
noworodka po porodzie- punktacja Apgar)

Przyjęcie do oddziału
noworodka chorego
• przygotować inkubator, sprawdzić
temperaturę w jego wnętrzu
• przygotować sprzęt do resuscytacji,
monitorowania
• pobrać krew do badań u noworodka
według wskazań lekarskich
• dalsze postępowanie zgodnie z
zaleceniem lekarza

Testy przesiewowe u
noworodków
• Aktualnie w Polsce obowiązują,
zgodnie z zaleceniem MZiOS dwa
powszechne testy przesiewowe w
kierunku chorób metabolicznych: w
kierunku fenyloketonurii i
hipotyreozy, a od niedawna również
test w kierunku mukowiscydozy

Testy przesiewowe u
noworodków
• Krew na bibułę pobiera się między 72 a 120
godziną życia, w przypadku wczesnego
wypisu możliwe jest pobranie przed
ukończeniem 3 doby życia, a po upływie 48
godziny życia, ale noworodki te mogą
wymagać powtórnego badania.
• Wcześniaki i noworodki urodzone z masą ciała
<1500 g –testy pobiera się dwukrotnie –
między 3 a 5 dobą życia i po upływie ok.2 tyg.
• W przypadku stwierdzenia nieprawidłowości w
teście przesiewowym rodzice są informowani
na adres domowy przez odpowiednie
laboratorium.

Testy przesiewowe u
noworodków
Fenyloketonuria
• Stężenie fenyloalaniny w normie (< 3mg/dl)–
dziecko zdrowe.
• Stężenie fenyloalaniny nieco podwyższone (3-
8mg/dl), co oznacza małe prawdopodobieństwo
choroby, ale do rodziców dziecka wysyłana jest
druga bibuła w celu zweryfikowania rozpoznania.
• Stężenie fenyloalaniny mocno podwyższone
(≥8mg/dl) – dzieci takie są natychmiast
wzywane do Poradni Endokrynologicznej lub
Poradni Wad Metabolicznych gdzie prowadzi się
dalszą diagnostykę i ustala rozpoznanie choroby
oraz prowadzi leczenie.

Testy przesiewowe u
noworodków
Hypotyreoza
• Stężenie TSH w normie (< 15 mIU/L) –
dziecko zdrowe.
• Stężenie TSH nieco podwyższone (15-35
mIU/L), oznacza małe prawdopodobieństwo
choroby, ale do rodziców dziecka wysyłana
jest druga bibuła w celu zweryfikowania
rozpoznania.
• Stężenie TSH mocno podwyższone (≥35
mIU/L) – dzieci takie są natychmiast wzywane
do Poradni Endokrynologicznej, gdzie
prowadzi się dalszą diagnostykę i ustala
rozpoznanie choroby oraz prowadzi leczenie

Testy przesiewowe u
noworodków
Mukowiscydoza
•
zawartości immunoreaktywnego trypsynogenu IRT we
krwi dziecka wynosi poniżej 140 ng/dl.
•
W przypadku wykrycia nieprawidłowego poziomu IRT we
krwi powyżej 140 ng/dl w pierwszym pomiarze test
uważany jest za pozytywny, co może oznaczać, ze dziecko
jest chore na mukowiscydozę. W celu potwierdzenia
diagnozy najczęściej wykonuje się badanie DNA i test
potowy.
Jeżeli wynik testu znajduje się w granicach 120-140 ng/dl
test należy powtórzyć. Uzyskanie ponownego wyniku
powyżej 120 ng/dl upoważnia do przeprowadzenia dalszej
diagnostyki w kierunku mukowiscydozy.


Testy przesiewowe u
noworodków
• Badanie w kierunku dysplazji stawu
biodrowego - występuje z częstością
1:1000, badanie polega na fizykalnym
stwierdzeniu ograniczenia
odwodzenia i /lub objawu
przeskakiwania w stawie
biodrowym ,w trakcie
upowszechniania jest badanie
przesiewowe stawów biodrowych z
użyciem USG.

Program powszechnych
przesiewowych badań słuchu
• Program został wdrożony w Polsce od
1.01. 2004 roku dzięki Fundacji
Wielkiej Orkiestry Świątecznej
Pomocy. Badanie screeningowe
słuchu u noworodków jest obecnie
obowiązkowe i wykonywane we
wszystkich szpitalach położniczych.

Program powszechnych
przesiewowych badań słuchu
• Rejestracja otoemisji akustycznych (OAE -
otoacoustic emissions). W badaniach słuchu u
noworodków stosuje się rejestrację wywołanej
otoemisji akustycznej (TEOAE), która powstaje w
odpowiedzi na dźwięk. Badanie kolejno obu uszu
odbywa się przy pomocy czułej sondy, wkładanej
do przewodu słuchowego zewnętrznego (sonda,
oprócz mikrofonu, który rejestruje emisje uszne,
ma także wbudowaną słuchawkę, która wysyła
do ucha dźwięk o odpowiednim natężeniu).
Badanie powinno się odbywać w wyciszonym
pomieszczeniu, po ukończeniu 1 dnia życia,
podczas badania dziecko powinno spać
• Fakt zarejestrowania otoemisji świadczy o tym,
że komórki słuchowe są sprawne.

Program powszechnych
przesiewowych badań słuchu
• Rejestracja słuchowych potencjałów
wywołanych z pnia mózgu (ABR-
Auditory Brainstem Response)
• Postępowanie poprzesiewowe: Dzieci z
nieprawidłowym wynikiem badania
przesiewowego oraz z dzieci, u których
stwierdzono obecność czynników ryzyka
uszkodzenia słuchu kierowane są do
ośrodków, w których wykonywane są
badania diagnostyczne.
Szczepienia ochronne w
okresie noworodkowym
• Przeciw wirusowemu zapaleniu wątroby typu B
• Podanie: szczepionki domięśniowo, w ciągu 24
godzin po urodzeniu (najlepiej w ciągu 12
godzin); (kolejne dawki w 2 i 6 miesiącu życia)
• Wskazania: należy zaszczepić noworodka
niezależnie od masy ciała, jeżeli jego stan
kliniczny jest wyrównany
• Przeciwwskazania: choroba z podwyższoną
temperaturą, nadwrażliwość na składniki
szczepionki, niewyrównany stan kliniczny
• Uodpornienie czynno-bierne u noworodków
matek- nosicielek HBV

Szczepienia ochronne w
okresie noworodkowym
Przeciw gruźlicy
• Podanie śródskórne szczepionki BCG, w 1 dobie życia,
równoczesne lub nie później niż w 24 godziny od szczepienia
przeciw WZW typu B
• Wskazania: masa ciała > 2000 g
• Przeciwwskazania: wcześniactwo z masą ciała <2000 g, Hbd
(tydzień ciąży) < 32, ciężki uraz okołoporodowy, konflikt
serologiczny, zakażenie potwierdzone badaniem
bakteriologicznym, leczenie immunosupresyjne, ostre stany
chorobowe oraz przewlekłe w trakcie zaostrzenia, w czasie
ich trwania i 4 tygodnie po ustąpieniu ostrych objawów
• U wcześniaków szczepienie BCG wykonuje się po osiągnięciu
masy ciała powyżej 2000g
• Szczepienie przeciw gruźlicy w przypadku noworodków
urodzonych przez matki HIV + musi być poprzedzone
konsultacją specjalistyczną
• Dzieci, które nie były zaszczepione przy urodzeniu, powinny
otrzymać szczepionkę do 12 miesiąca życia

WYPIS NOWORODKA DO DOMU
• Lekarz przeprowadza ocenę stanu
zdrowia- bilans zdrowia w dniu wypisu
noworodka ze szpitala
• Konieczne jest rozeznanie środowiska
domowego, do którego trafia
noworodek.
W przypadkach drastycznie złych
warunków wnioskuje się o przekazanie
dziecka do pogotowia rodzinnego.

BILANS ZERO
NOWORODKA.
• Noworodki z ryzyka okołoporodowego kwalifikowane są
do I grupy dyspanseryjnej, która obejmuje :
• 1.Zagrożenia ze strony matki
• 1.1 Zagrażające poronienie (przebiegające z
krwawieniem lub bez, stwierdzone przez lekarza i
wymagające leczenia )
• 1.2 Poród przed terminem ( po ukończeniu 22 tygodni
a przed ukończeniem 37 tygodni życia płodowego )
• 1.3 Krwawienie z dróg rodnych w czasie ciąży
( wymagające leczenia )
• 1.4 Łożysko przodujące z towarzyszącym
krwawieniem
• 1.5 Zatrucie ciążowe (występują przynajmniej 2
objawy -białkomocz + obrzęki, białkomocz+
nadciśnienie )
• 1.6 Zaburzenia hormonalne matki ( cukrzyca, choroby
tarczycy wymagające leczenia, zaburzenia hormonów
płciowych wymagające leczenia w ciąży i inne )

BILANS ZERO
NOWORODKA.
• 2.Zagrożenia ze strony noworodka
• 2.1 Ocena w skali Apgar poniżej 6 w pierwszej
minucie życia
• 2.2 Niska urodzeniowa masa ciała ( masa ciała
poniżej 5 percentyla dla danego wieku płodowego )
• 2.3 Drgawki ( bez względu na przyczynę )
• 2.4 Zaburzenia oddychania ( nawet o lekkim
przebiegu )
• 2.5 Choroba hemolityczna płodu ( także
noworodki z nasiloną żółtaczką powyżej 15 mg% w
pierwszym tygodniu życia )
• 2.6 Ciężkie zakażenie ( w tym także każde
zapalenie płuc, nawet o lekkim przebiegu )
• Noworodki urodzone z wadą rozwojową
kwalifikowane są do II grupy dyspanseryjnej zaś
urodzone z wadą rozwojową serca do VIII.

WYPIS NOWORODKA DO
DOMU
• Zazwyczaj wypis noworodka następuje wraz z
matką – przedłużenie hospitalizacji dziecka
powinno być brane pod uwagę przy patologiach
okresu połogu
• Noworodek donoszony, bez objawów chorobowych
jest wypisywany po ukończeniu 72 godzin życia - z
uwagi na pobierane wówczas testy metaboliczne
w kierunku fenyloketonurii i hipotyreozy
• Konieczne jest udzielenie wstępnych porad
dotyczących opieki nad dzieckiem (kąpiel,
ubieranie, pielęgnowanie skóry oraz gojenie się
kikuta pępowiny) i laktacji

WYPIS NOWORODKA DO
DOMU
• Obowiązuje wydanie książeczki zdrowia. Jest
to dokument przeznaczony do notowania
medycznych i rozwojowych danych dziecka
(dane z okresu ciąży i porodu, szczepienia,
badania przesiewowe, okresowe badania
profilaktyczne, zachorowania, pobyty
szpitalne, transfuzje preparatów krwi oraz
podaż immunoglobulin)
• W przypadku powikłań okresu
noworodkowego niezbędnym elementem
dokumentacji medycznej jest wypis – karta
informacyjna leczenia szpitalnego

WYPIS NOWORODKA DO
DOMU
• Wcześniak wypisywany z oddziału
noworodkowego powinien:
• Osiągnąć masę ciała 1800-2000g
• Utrzymywać prawidłową ciepłotę ciała w
łóżeczku (sprawna termoregulacja)
• Być w stabilnym stanie klinicznym, nie
wykazywać objawów chorobowych (poza
schorzeniami przewlekłymi)
• Być w stanie, w którym możliwa jest w pełni
opieka w domu (zakres tej opieki w niektórych
przypadkach może obejmować tlenoterapię,
monitorowanie pulsoksymetrem, żywienie przez
sondę, fizykoterapię klatki piersiowej,
rehabilitację). Zazwyczaj noworodek wymaga
dalszej podaży leków w domu-są to preparaty
doustne np. witaminy, żelazo.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
Wyszukiwarka
Podobne podstrony:
FIZJOLOGIA NOWORODKA 2
FIZJOLOGIA NOWORODKA 5
Patologia i fizjologia noworodka 02 12 2012
FIZJOLOGIA NOWORODKA 1
fizjologia płodu i noworodka
DIAGNOSTYKA FIZJOLOGICZNA I 1
Ciąża fizjologiczna
Aspekty fizjologiczne urazów 6
Noworodek 3
fizjologia układu krążenia
więcej podobnych podstron